AANA SELECTED PROCEDURES IN ORTHOPAEDIC SURGERY
|
|
|
- Rosa María Natalia Campos Villalobos
- hace 5 años
- Vistas:
Transcripción
1 AANA SELECTED PROCEDURES IN ORTHOPAEDIC SURGERY Artroscopia de rodilla
2 AANA Selected Procedures in Orthopaedic Surgery de la edición original, Arthroscopy Association of North America. 2016, de la traducción al español, Medical Trends S.L. Editado por Medical Trends, S.L. Via Augusta, 158, 8º-3ª Barcelona - España All rights reserved. Reservados todos los derechos. Ni la totalidad ni parte del libro puede reproducirse, almacenarse bajo un sistema de recuperación o transmitirse por ningún procedimiento electrónico o mecánico, incluyendo fotocopia, sin permiso por escrito del titular del copyright. Arthroscopy Association of North America no ha participado en la traducción del inglés al español de esta obra, por lo que declina cualquier responsabilidad derivada de posibles errores, omisiones o faltas en la traducción. Coordinación científica: Dr. Mikel San Julián Coordinación editorial: Dr. Adolfo Cassan Fotocomposición: Moelmo, SCP Depósito legal: B Printed in Spain
3 Sumario Introducción... 5 Enfoque actual de las lesiones condrales... 7 Cuestionario previo... 9 Información teórica Soluciones del cuestionario Nuevos horizontes en la preservación de menisco Cuestionario previo Información teórica Soluciones del cuestionario... 41
4
5 Introducción El programa Selected Procedures in Orthopaedic Surgery está basado en materiales de la Arthroscopy Association of North America (AANA), organismo que tiene entre sus principales compromisos identificar las lagunas existentes en la práctica de la artroscopia y desarrollar herramientas de formación para los especialistas con la finalidad de cubrir sus necesidades al respecto. Para ello, la AANA recurre a las tecnologías más actuales y adecuadas tanto a los requerimientos docentes como al tiempo de estudio disponible por parte de los interesados. El programa se presenta en la web donde se ofrece una selección de las lecciones de los Instructional Courses de la AANA, con una serie de vídeos de presentaciones elaboradas por expertos en distintas áreas de los procedimientos artroscópicos y destinadas a que los participantes puedan reforzar sus conocimientos y aumentar la eficacia de sus habilidades mediante nuevas técnicas específicas que podrán introducir fácilmente en su práctica. Los docentes son cirujanos de reconocido prestigio y con un alto nivel de experiencia en cada una de las técnicas que se exponen. Sobre cada tema tratado se ofrecen conceptos tanto teóricos como prácticos, apoyados en algunas ocasiones por casos clínicos y coloquios donde se analizan puntos controvertidos. Así mismo, se proponen al participante cuestionarios de autoevaluación para poder valorar el progreso de su conocimiento en cada tema. El programa se complementa con monografías en las que se incluyen los cuestionarios y un resumen de los conceptos más relevantes de los vídeos de los distintos temas. En esta tercera monografía, dedicada a la artroscopia de rodilla, se incluyen dos capítulos: Enfoque actual de las lesiones condrales y Nuevos horizontes en la preservación de menisco. Confiamos en que este programa aporte a los participantes unos conocimientos útiles para mejorar la eficacia de su técnica artroscópica. 5
6
7 Enfoque actual de las lesiones condrales
8
9 Cuestionario previo 1 Usted está valorando una técnica para el cartílago articular de la rótula de un jugador de baloncesto de 20 años de edad con una lesión en la carilla externa de la rótula de la rodilla derecha operado dos veces antes de esa rodilla por luxaciones rotulianas recurrentes. El paciente tiene dolor en la cara anterior de la rodilla, pero afirma que su rótula a veces «sigue saliéndose de su sitio», aunque «la sensación es diferente» a la de los episodios previos a las operaciones. En la exploración física, destaca una prueba de compresión rotuliana positiva, una buena alineación rotuliana, ausencia de inclinación rotuliana y deslizamiento interno de cuatro cuadrantes y externo de un cuadrante de la rótula a 0º y a 30º de flexión de la rodilla. Además de una técnica para el cartílago articular de la rótula, usted planifica una corrección de la inestabilidad durante la intervención quirúrgica. Cuál es la causa más probable de la inestabilidad en este momento? A. Hiperlaxitud. B. Fracaso de la reconstrucción del ligamento femororrotuliano interno. C. Ángulo Q alto. D. Liberación del alerón rotuliano. E. Distalización excesiva de una osteotomía de la tuberosidad anterior de la tibia. las extremidades inferiores en el plano rotacional y en el plano frontal obteniendo los valores siguientes: Izquierda: 10º de anteversión femoral, 6º de desalineación en varo de la rodilla, 15º de ángulo Q, 0º de ángulo muslo-pie. Derecha: 12º de anteversión femoral, 3º de desalineación en varo de la rodilla, 16º de ángulo Q, 0º de ángulo muslo-pie. Qué técnica(s) quirúrgica(s) adicional(es), si es necesaria alguna, tendría en cuenta asociada al trasplante de aloinjerto osteocondral? A. Osteotomía tibial proximal con cuña de apertura interna para conseguir un eje mecánico neutro o ligeramente en valgo. B. Osteotomía desrotatoria femoral para conseguir 5º de anteversión femoral. C. Osteotomía tibial proximal con cuña de apertura interna para conseguir un eje mecánico en 3º de varo, su «varo natural». D. Osteotomía tibial proximal con cuña de cierre externa para conseguir un eje mecánico en 3º de varo, su «varo natural». E. Osteotomía de la tuberosidad anterior de la tibia para conseguir un ángulo Q de 5. 2 Una mujer de 42 años de edad sigue con dolor continuo en la cara interna de la rodilla dos años después de una artroscopia de la rodilla izquierda con una técnica de microfractura de una lesión osteocondral grande en el cóndilo femoral interno. Las imágenes de resonancia magnética muestran una lesión osteocondral grande y aislada en el cóndilo femoral interno, pero sin otros hallazgos de interés. Antes de realizar un trasplante de aloinjerto osteocondral crioconservado programado, se evalúa la alineación de 3 Un varón de 35 años de edad consulta por dolor, «crujidos» y tumefacción en la cara anterior de la rodilla durante los tres últimos años. La resonancia magnética muestra una condrosis rotuliana en el polo distal y en la carilla articular externa. La artroscopia diagnóstica confirma los hallazgos de la resonancia magnética. Además de una condroplastia de la rótula, está valorando una técnica de realineación rotuliana. Cuál de las siguientes variantes anatómicas, si existe alguna, no sería necesario corregir durante la intervención quirúrgica? 9
10 AANA Selected Procedures in Orthopaedic Surgery A. Anteversión femoral excesiva. B. Distancia entre el surco troclear femoral y la tuberosidad anterior de la tibia de 25 mm. C. Torsión tibial interna. D. Inclinación rotuliana externa. E. Rótula alta. 4 Una mujer de 46 años de edad con una desalineación en varo de la rodilla de 4º está programada para realizar un aloinjerto osteocondral de una lesión del cóndilo femoral interno asociada a una osteotomía tibial proximal. Al comparar la osteotomía tibial proximal interna con cuña de apertura y la osteotomía tibial proximal externa con cuña de cierre, cuál de las afirmaciones siguientes relacionadas con las posibles complicaciones postoperatorias es cierta? A. El riesgo de lesión de la arteria poplítea es más bajo con la osteotomía tibial proximal interna con cuña de apertura. B. El riesgo de una pendiente tibial posterior excesiva es más alto con la osteotomía tibial proximal interna con cuña de apertura. C. El riesgo de pie caído es más bajo con la osteotomía tibial proximal externa con cuña de cierre. D. El riesgo de seudoartrosis es más bajo con la osteotomía tibial proximal interna con cuña de apertura. E. El riesgo de rótula baja es más alto con la osteotomía tibial proximal externa con cuña de cierre. 5 Las osteotomías de la extremidad inferior se asocian en ocasiones a una técnica quirúrgica para el cartílago de la rodilla con el fin de corregir la deformidad angular o rotacional y disminuir la carga en el compartimento femorotibial afectado y/o en las lesiones condrales reparadas. Cuál de los siguientes supuestos de osteotomía es inadecuado en el tratamiento de la lesión condral asociada? C. Osteotomía desrotatoria femoral en un paciente con una anteversión femoral de 30º, una inclinación externa de la rótula y una lesión condral en la carilla articular externa de la rótula. D. Una osteotomía femoral distal externa en cuña de apertura en un paciente con una desalineación de la rodilla en 10º de valgo y una lesión condral en el cóndilo femoral externo. E. Una osteotomía de anteromedialización de la tuberosidad anterior de la tibia en un paciente con una distancia entre el surco troclear femoral y la tuberosidad anterior de la tibia de 17 mm, inclinación externa de la rótula y una lesión condral en la carilla articular interna de la rótula. 6 Un varón de 33 años edad que es jugador aficionado de fútbol tiene dolor persistente en la cara anterior de la rodilla durante el apoyo en carga desde nueve meses antes tras una intervención quirúrgica para una lesión del ligamento cruzado anterior. Durante la reconstrucción del ligamento cruzado anterior con una plastia con autoinjerto isquiotibial, la artroscopia diagnóstica detectó una rotura horizontal en la zona blanca-roja del cuerpo del menisco interno, que se trató mediante desbridamiento parcial de la cara inferior. Además, se identificó una lesión condral de grado 4 de 1,5 cm 2 en el cóndilo femoral interno. Después del desbridamiento y de la preparación del hueso subcondral, se realizó una microfractura con agujas de Kirschner. Las radiografías mostraban la conservación de los espacios articulares, una posición adecuada de los túneles para la plastia del ligamento cruzado anterior, una desalineación de la rodilla en 4º de varo aproximadamente y ausencia de cambios degenerativos importantes. En la exploración actual, la rodilla tiene estabilidad ligamentosa con dolor a la palpación sobre el cóndilo femoral interno. Cuál de los siguientes es el factor implicado con más probabilidad en el fracaso de esta reparación de una lesión condral? A. Una osteotomía de anteromedialización de la tuberosidad anterior de la tibia en un paciente con una distancia surco troclear femoral-tuberosidad anterior de la tibia de 20 mm, signo de la J positivo y una lesión condral en la carilla articular externa de la rótula. B. Osteotomía tibial proximal interna con cuña de cierre en un paciente con una desalineación de la rodilla en 7º de varo y una lesión condral en el cóndilo femoral interno. A. La desalineación de la rodilla en varo puede aumentar las cargas en el compartimento femorotibial interno y puede comprometer el potencial reparador de la microfractura. B. El uso de agujas de Kirschner para hacer las perforaciones en la técnica de microfractura puede causar una lesión térmica en la estructura trabecular del hueso subcondral. C. La reconstrucción concomitante del ligamento cruzado anterior se asocia a una tasa más alta 10
11 Enfoque actual de las lesiones condrales de fracaso de las técnicas de reparación del cartílago articular. D. La meniscectomía interna parcial, en vez de intentar una reparación, probablemente haya provocado una insuficiencia meniscal sintomática en el compartimento femorotibial interno. E. La elección de la técnica de microfractura implica riesgo de fracaso temprano en las personas jóvenes y activas. 7 Un joven de 16 años de edad que practica fútbol americano a nivel competitivo consulta tras sufrir un traumatismo por torsión de la rodilla. La exploración y las pruebas de diagnóstico por imagen ponen de manifiesto una rotura del ligamento cruzado y una probable lesión osteocondral en el cóndilo femoral externo. Los padres del paciente están preocupados por sus avances en el fútbol americano universitario a la vista de su lesión, sobre todo la lesión del cartílago articular de la rodilla. El paciente solicita la técnica quirúrgica más fiable para volver a jugar al fútbol americano a largo plazo. La artroscopia diagnóstica muestra una lesión circunferencial de espesor total de 1,2 cm 2 con una superficie subcondral intacta. Según la bibliografía disponible, cuál de las siguientes técnicas quirúrgicas consigue los resultados más duraderos a largo plazo para reparar el cartílago articular en deportistas jóvenes? A. Condroplastia mediante abrasión artroscópica, con extirpación meticulosa de la capa de cartílago calcificado. B. Microfractura artroscópica, complementada con plasma rico en plaquetas. C. Microfractura artroscópica, con estimulación de la médula ósea mediante perforaciones de 6 mm. D. Transferencia osteocondral autóloga abierta o artroscópica, o mosaicoplastia. E. Trasplante de aloinjerto osteocondral asistido por artroscopia. 8 Un deportista aficionado de 27 años de edad consulta por dolor en la cara anterior de la rodilla de 18 meses de evolución a pesar de fisioterapia y de usar una rodillera. El dolor interfiere en sus actividades diarias, como subir y bajar escaleras en el trabajo. La exploración muestra una alineación clínica neutra, dolor al comprimir la rótula, movilidad rotuliana normal y estabilidad ligamentosa de la rodilla. Las radiografías no presentan cambios degenerativos relevantes y se observa una inclinación externa de la rótula. La resonancia magnética muestra una lesión aislada de condromalacia en la carilla articular externa de la rótula, sin signos de condropatía troclear. La distancia entre el surco troclear femoral y la tuberosidad anterior de la tibia es de 17 mm. El paciente está frustrado por el dolor persistente y está interesado en las técnicas quirúrgicas que pueden corregir su dolor y su lesión condral. Cuál de las opciones siguientes es la técnica más fiable para favorecer la mejoría de las puntuaciones de dolor y la regeneración de la superficie de cartílago articular a largo plazo? A. Condroplastia artroscópica de la lesión rotuliana y liberación del alerón rotuliano externo. B. Desbridamiento artroscópico, microfractura de la lesión y alargamiento del alerón rotuliano externo. C. Fisioterapia para estimular la activación del vasto interno oblicuo y ortesis para mejorar la alineación rotuliana. D. Implante de condrocitos autólogos después de desbridamiento artroscópico. E. Implante de condrocitos autólogos asociado a osteotomía de la tuberosidad anterior de la tibia para anteromedialización. 9 Después de una técnica de microfractura 18 meses antes, una mujer de 32 años de edad se trata mediante un trasplante de aloinjerto osteocondral para una lesión condral de 2,5 cm 2 en el cóndilo femoral interno. En el quirófano, usted está planificando la zona donante y la receptora para los cilindros osteocondrales. Cuál de las secuencias siguientes es la más apropiada respecto a la técnica de colocación del cilindro donante en la zona receptora? A. Debe planificarse un cilindro donante 1 mm mayor (de promedio) para poder asentar el injerto con firmeza en la zona receptora. B. Debe planificarse el injerto para que quede al mismo nivel que el cartílago nativo, porque la topografía vertical del injerto influye en los resultados. C. Debe usarse una fuerza suficiente para colocar el injerto en la zona receptora, de manera que el cilindro quede empotrado y protegido de las fuerzas de apoyo en carga. D. Deben planificarse varios cilindros donantes apilados para asegurarse de que no quedan huecos entre el cartílago donante y el trasplantado. 11
12 AANA Selected Procedures in Orthopaedic Surgery E. Debe emplearse una impactación enérgica, si es necesario, para asentar el cilindro con firmeza y dejarlo al mismo nivel que el cartílago nativo. 10 Un jugador de golf de competición de 39 años de edad sufrió una lesión en la rodilla durante una caída. Quiere volver a jugar al golf lo antes posible para evitar un retroceso en sus logros. En la exploración, se comprueba que se trata de un paciente sano, con un índice de masa corporal de 34 kg/m 2. La rodilla mantiene la estabilidad ligamentosa. Las pruebas de diagnóstico por imagen revelan una desalineación de la rodilla en 2º de varo, pero simétrica con la otra rodilla. Después de esta evaluación diagnóstica está indicado el tratamiento artroscópico de la rodilla. Se diagnosticó una lesión condral de 1,5 cm 2 en una zona de carga del cóndilo femoral interno. Se trató con una técnica de microfractura, utilizando punzones artroscópicos con una profundidad de penetración de 2 mm después de extirpar la capa de cartílago calcificado con una cucharilla cortante artroscópica. En el postoperatorio se mantuvieron restricciones de apoyo en carga y el paciente utilizó una máquina de movimiento pasivo continuo durante las primeras tres semanas. El paciente está preocupado por las posibilidades de éxito de la técnica de reparación del cartílago articular. Cuál de los siguientes es el factor más relevante para aconsejar a este paciente sobre las expectativas después de la microfractura? A. Un índice de masa corporal mayor de 30 kg/m 2 se asocia a peores resultados de la técnica de microfractura. B. Es probable que el uso preferencial de las técnicas de estimulación de la médula ósea en deportistas no consiga un alivio sintomático completo. C. La desalineación de la rodilla en varo empeora de manera considerable la recuperación después de una técnica de microfractura en el cóndilo femoral interno. D. El tamaño de la lesión puede provocar un relleno incompleto del defecto. E. El nivel de actividad del paciente limitará las expectativas de volver a jugar al golf. 11 Un varón de 35 años de edad acude para evaluación de una distensión isquiotibial distal que se produjo mientras jugaba al fútbol como aficionado. En la exploración, el dolor se localiza en la región distal isquiotibial interna. Otro médico le pidió una 12 resonancia magnética para confirmar el diagnóstico. En los cortes axiales usted observa una lesión grado 3/4 de 1 1 cm en la región externa de la tróclea, sin edema ni pérdida ósea subcondral. Parece que la lesión tiene límites adecuados. La distancia entre el surco troclear y la tuberosidad anterior de la tibia es de 20 mm. Antes de la lesión el paciente no tenía dolor, síntomas mecánicos ni derrame. Después de tratar la distensión isquiotibial, cuál es la mejor secuencia de acción para tratar la lesión troclear? A. Tranquilización y observación. B. Trasplante de aloinjerto osteocondral. C. Microfractura. D. Implante de condrocitos autólogos con osteotomía de anteromedialización de la tuberosidad anterior de la tibia concomitante. E. Artroplastia con prótesis femororrotuliana. 12 Una joven de 21 años de edad jugadora de baloncesto presenta dolor retrorrotuliano, derrames y sensación de bloqueo al intentar jugar. Ya ha hecho tratamiento mediante fisioterapia, fármacos antiinflamatorios e inyecciones de ácido hialurónico. La resonancia magnética muestra una lesión condral troclear central de espesor total de 2 cm 3 cm. Se indica un implante de condrocitos autólogos. Cuál de las afirmaciones siguientes respecto al implante de condrocitos autólogos es falsa? A. La anteriorización concomitante de la tuberosidad anterior de la tibia puede mejorar los resultados del implante de condrocitos autólogos en la articulación femororrotuliana. B. La hipertrofia del injerto perióstico puede contribuir al porcentaje alto de reoperaciones tras implante de condrocitos autólogos de primera generación. C. Un inconveniente posible es el coste, porque esta técnica precisa dos intervenciones quirúrgicas separadas. D. Se recomienda una técnica de microfractura concomitante para mejorar la llegada de células madre a la zona del defecto condral. E. El implante de condrocitos antólogos regenera un tejido más parecido al cartílago hialino que las técnicas de estimulación de la médula ósea (p. ej., microfractura). 13 Una mujer de 25 años presenta dolor, bloqueo mecánico y derrames recurrentes en la rodilla iz-
13 Enfoque actual de las lesiones condrales quierda de larga evolución. La resonancia magnética revela una lesión condral de espesor total de 1,5 0,75 cm en el cóndilo femoral interno. Después de intentar todas les medidas terapéuticas no quirúrgicas, la paciente opta por someterse a una artroscopia de rodilla con una técnica de estimulación de la médula ósea para corregir el defecto condral. Cuál de las afirmaciones siguientes es falsa respecto a la técnica de microfractura? A. Los resultados pueden empeorar después de dos años de seguimiento. B. El colágeno principal presente en el tejido reparador es el colágeno tipo I. C. Las células progenitoras condrales disminuyen con la edad. D. Son preferibles las paredes con buenos límites. E. El hueso subcondral siempre se remodela a su arquitectura previa a la intervención quirúrgica. 14 Un esquiador de competición de 28 años de edad presenta una lesión de espesor total sintomática en el cóndilo femoral interno que mide 2 cm 1 cm. No tiene otras lesiones. Su plan es realizar un trasplante de autoinjerto osteocondral. Cuál de las afirmaciones siguientes es cierta respecto a las técnicas de trasplante de autoinjerto osteocondral? A. La profundidad del avellanado no influye en los resultados. B. No hay diferencia en los resultados a largo plazo en comparación con la técnica de microfractura en los deportistas. C. La fuerza de impactación se correlaciona con la viabilidad de los condrocitos. D. El cartílago articular se integra al tejido receptor con más fiabilidad que el hueso subcondral. E. Los injertos prominentes o sobresalientes no influyen en las presiones de contacto medias. 15 El cartílago articular es una estructura biológica muy organizada. Cuál de las afirmaciones siguientes es falsa respecto al cartílago articular? A. Predomina el colágeno tipo II. B. La zona superficial contiene fibras de colágeno, que están organizadas en dirección perpendicular a la superficie. C. La mayor parte del peso húmedo del cartílago corresponde al agua. D. Los condrocitos están organizados en columnas perpendiculares a la superficie en la zona profunda. E. Los defectos más grandes pueden provocar presiones máximas más altas en el cartílago circundante
14 Información teórica Manejo de las comorbilidades Jack Farr, MD 14 Al hablar de comorbilidades en un paciente con patología de rodilla, no se trata tan sólo de pensar en las lesiones concurrentes en la rodilla, sino de algo más global: hay que contemplar toda la extremidad inferior y la persona en su conjunto. Por eso es conveniente analizar la situación empezando por el paciente desde una perspectiva holística. Por un lado, cabe referirse a la actitud mental. En este sentido, se han realizado varios estudios, no específicamente sobre el cartílago articular sino en artroplastia total y en cirugía de la columna vertebral, que indican que la actitud del paciente ante la vida probablemente tenga más influencia en los resultados que la cirugía en sí misma. Algo que puede parecer sorprendente, pero que es una realidad. Es de suma importancia, pues, que el paciente afronte su situación con una actitud positiva, puesto que una actitud negativa predispone a un fracaso. Y no sólo eso, sino también que sus expectativas sean realistas, que no espere de la operación más que lo que la intervención puede lograr: si es preciso, habrá que desaconsejar una operación cuando se advierta que los resultados que espera el paciente no son alcanzables. En esta cuestión merece un comentario particular la depresión, un trastorno que interfiere en cualquier tipo de intervención quirúrgica. Si se advierte que el paciente está deprimido por un motivo reversible, es decir, si está deprimido por su lesión, conviene enviarlo a rehabilitación y darle tiempo para que supere esta depresión «situacional». Pero si se piensa que realmente sufre una depresión, habrá que derivarlo al especialista para que reciba un tratamiento específico, y convendrá aplazar la operación hasta que supere y tenga bajo control el trastorno. Por último, hay que contemplar el agotamiento del paciente ante su situación: muchos de los pacientes con lesiones de rodilla ya han sido operados tres, cuatro, cinco, seis o incluso siete veces, y no sólo está agotada la rodilla, sino que el propio paciente está mentalmente agotado porque sabe por lo que tiene que pasar: probablemente varias semanas con muletas, volver a hacer rehabilitación Conviene analizar este punto con el paciente para saber cómo afronta esta situación. Otro aspecto relevante es el estado físico. Hay que analizar cuál es el estado global de acondicionamiento físico de paciente. Muchos pacientes están fuera de forma, y en tal caso la rehabilitación preoperatoria es muy importante con independencia de si se trata de una intervención quirúrgica para el ligamento cruzado anterior o para el cartílago. Por lo tanto, hay que evaluar el estado físico global de los pacientes y comprobar si están debilitados, como sucede en muchos de ellos porque los han operado varias veces o tienen dolor y no pueden utilizar esa parte del cuerpo con normalidad. Es aconsejable indicar un programa de equilibrio y de flexibilidad con fortalecimiento mediante ejercicios de suelo para el tronco que trabajen el tono pélvico, la musculatura de la cadera y no sólo el cuádriceps. Obviamente, es importante restablecer el estado físico óptimo de la rodilla. Algunos de estos pacientes tienen atrofia, pero es importante que estén en las mejores condiciones posibles. Y asimismo es interesante abordar la cuestión del índice de masa corporal (IMC). Muchos estu-
15 Enfoque actual de las lesiones condrales dios limitan el IMC a 35 o a 38, y realmente es muy conveniente que un paciente tenga IMC menores. De hecho, no es posible operar a una persona con un IMC de 50 y esperar que el resultado sea muy bueno, porque las estructuras de la rodilla tendrán que soportar mucho peso. También conviene analizar la alineación de la rodilla. En primer lugar, la desalineación femorotibial en varo. Se sabe que si se realiza un análisis fuerza-presión a un paciente con una rodilla con un eje neutro durante el apoyo del talón, el 65 % de las fuerzas atraviesan el compartimento medial: por lo tanto, el compartimento femorotibial interno está en desventaja. Si se añade una desalineación en varo, el porcentaje de fuerzas que soporta puede subir al %. Hace un tiempo se pensaba que al paciente se le habían arqueado las rodillas y que ése era su estado natural, por lo que no cabía a corregirlo: una manera sencilla de cerrar el camino a una osteotomía tibial proximal. Pero lo cierto es que ahora se acepta que si un paciente tiene una desalineación en varo, hay que corregirla. Con un umbral muy bajo para tratar estas rodillas, en 2º o 3º de varo, se puede colocar una cuña de 5 mm y conseguir que el eje de la extremidad inferior sea neutro, casi entre las espinas tibiales. De hecho, el objetivo es disminuir la carga desplazando el eje mecánico a la espina tibial externa. Cuando se trata a un muchacho de 18 años que tiene una lesión de osteocondritis disecante, probablemente con 7º de varo, no hay que cambiarlo a 5º de valgo y que se quede con 5º de valgo toda su vida. Probablemente se provocará un desgaste acelerado en el compartimento femorotibial externo. Por lo tanto, hay que corregir el eje mecánico justo un poco más allá de la neutralidad. En presencia de lesiones bipolares del cartílago articular, se puede hacer un trasplante de cartílago en el cóndilo femoral interno, la meseta tibial interna, un trasplante de menisco interno o una técnica quirúrgica de revisión del ligamento cruzado anterior. Se corregirá en exceso el eje mecánico igual que en una rodilla artrósica, porque no hay duda de que la rodilla ha estado mucho tiempo así y sólo se tiene esta opción antes de recurrir a la artroplastia. Por el contrario, en la rodilla en valgo, un 35 % de las fuerzas atraviesan el compartimento femorotibial externo, por lo que no es necesaria una sobrecorrección excesiva. De hecho, no es conveniente, porque se sobrecargaría el compartimento femorotibial interno. De nuevo, la alineación contraria no tiene efecto en el tratamiento de la extremidad inferior. Hay que poner un límite más alto, porque las fuerzas en el compartimento femorotibial externo son menores, y por eso habitualmente se espera hasta que la desalineación del eje mecánico alcance 5º de valgo y entonces se corrige para conseguir un eje mecánico neutro y en ningún caso se hace una sobrecorrección. Compartimento femororrotuliano. Cuando se analizan las proyecciones axiales, las consideraciones pueden no ser acertadas si, por ejemplo, se piensa que es necesario hacer una medialización de la tuberosidad anterior de la tibia sin considerar al paciente de manera global. Conviene colocarlo en posición de decúbito prono y rotar sus caderas en sentido interno y externo: se podrá encontrar que muchos de estos pacientes con trastornos femororrotulianos tienen un grado pronunciado de anteversión femoral o de la cadera. Por lo tanto, una parte de los hallazgos clínicos están relacionados con la anteversión femoral y otra parte con los tejidos blandos de la cadera. Pero, no obstante, si tiene más de 45º, no hay que pensárselo mucho, y se puede utilizar la resonancia magnética para evaluar la alineación axial exactamente igual que se hace mediante tomografía computarizada. En particular en personas jóvenes, para no exponerlas a mucha radiación ionizante, se puede pedir una resonancia magnética de la rodilla, y si mientras se hace se añaden secuencias de la cadera y del tobillo, se puede obtener la misma rotación. Cabe destacar que no todas las posiciones laterales de la tuberosidad anterior de la tibia indican que dicha tuberosidad esté muy externa; es toda la tibia la que está en posición externa. Inclinación lateral. La liberación del alerón externo tuvo muchos partidarios hace 20 años y sigue siendo una de las técnicas quirúrgicas de las que más se abusa en la actualidad. Desde hace unos 20 se ha usado el alargamiento externo, y en los últimos años se ha renovado el interés en esta técnica. Básicamente, lo que se hace es un alargamiento mediante sección escalonada de las capas superficiales oblicuas del retináculo (alerón) rotuliano externo. Después, se cortan hacia atrás 1,5 cm en sentido más posterior las fibras transversas profundas y se pueden reinsertar. Se puede conseguir 1,5 cm de alargamiento, pero se sigue manteniendo el control de la rótula. Como bien se sabe en el caso de un paciente con luxación recurrente, después de producirse una luxación el ligamento femororrotuliano interno queda dañado. La estructura siguiente que impide la luxación externa de la rótula es realmente el retináculo externo. Por lo tanto, si a un paciente con luxación rotuliana ex- 15
16 AANA Selected Procedures in Orthopaedic Surgery 16 terna recurrente que no tiene el freno que supone el ligamento femororrotuliano interno se le hace una liberación del alerón externo, es posible que el problema empeore. Y la situación actual puede presentar incluso una inestabilidad rotuliana interna si la liberación del alerón externo es excesiva. Subluxación o luxación rotuliana crónica. Habitualmente están afectadas las partes blandas. Cuánto más lateral esté, más necesario es desrotar el vasto externo, y muchos pacientes necesitarán una técnica quirúrgica sobre la tuberosidad tibial anterior, con independencia de si lo que se desplaza es toda la tibia o sólo la tuberosidad anterior. Habitualmente se habla de las técnicas quirúrgicas para el cartílago articular y esto indica que hay un defecto condral, y por lo tanto no corresponde hacer una técnica de Emslie estricta. Lo que se pretende es conseguir el efecto de descarga de la anteriorización de la tuberosidad anterior de la tibia. En el plano sagital, está la rótula alta, y otro trastorno posible es la rótula baja. Cabe destacar que existen diferencias entre la rótula baja posquirúrgica y la rótula baja por contractura, ya que se trata de algo completamente distinto. Hay fibroblastos modificados, toda la rodilla está afectada y hay algo a lo que no se ha prestado atención por separado. Si es postraumática y no es por artrofibrosis, se puede tratar al paciente mediante alargamiento del tendón patelar o proximalización de la rótula o de la tibia. Con respecto a la distalización, hay muchos cirujanos estadounidenses que tenían mucho respeto a esta técnica hace algunos años, pero cada vez se emplea más. Hay varias complicaciones que puede ser preciso tratar después de una distalización: una rotura del material de fijación en la tuberosidad anterior de la tibia, la persistencia del dolor o realmente problemas relacionados con la condrosis. Si se opta por hacer una distalización, es recomendable la técnica de Caton-Deschamps normalizada Por último, en el plano frontal, el efecto de la alineación femorotibial global sin duda influye en la rótula con una rodilla en valgo. La tuberosidad anterior de la tibia está más externa. Por eso, en algunos de estos pacientes el primer paso debe ser una osteotomía varizante femoral. Se puede hacer en el momento que se está planificando la artroscopia, por lo que se puede planificar lo que se va a hacer en la articulación femororrotuliana en concreto. El límite para para hacerlo probablemente sea 7º o 10º. El autor no lo hace si es de 3º, 4º o 5º. Otro punto a comentar es la estabilidad femorotibial. Sin duda la causa más frecuente es la rotura del ligamento cruzado anterior. Muchos de estos pacientes son casos de revisión a los que se les han realizado dos o tres intervenciones diferentes por la rotura del ligamento cruzado anterior que han fracasado. Los pacientes que se ven en la actualidad pueden ser menos numerosos, pero muchos de estos problemas se deben a la ausencia de los meniscos, sobre todo el menisco interno o el externo. Pero en muchos casos se trata de un trastorno combinado. En presencia de una inestabilidad combinada, si no se está familiarizado con las técnicas quirúrgicas de estabilización ligamentosa múltiple, es mejor, obviamente, solicitar la colaboración de algún compañero. Seguro que se quiere mejorar el «ambiente» de la rodilla para después realizar las técnicas de reparación del cartílago articular. Por eso, seguro que no se querrá tomar «atajos». Con respecto a la inestabilidad femororrotuliana, la más frecuente es la externa. Es la principal porque el ligamento femororrotuliano interno es el estabilizador principal. Se puede hacer una reconstrucción del ligamento femororrotuliano interno con isquiotibial doble. Cabe subrayar que al intentar proteger el cartílago articular hay que tener cuidado para no tensar en exceso la reconstrucción del ligamento femororrotuliano interno. Cuando el ligamento femororrotuliano interno está en reposo y a 20º de flexión, no tiene ninguna tensión. Sí presenta tensión cuando se lo desplaza. Por lo tanto, no hay que tensarlo, sino ajustar su longitud, colocándolo en posición anatómica. Se ha publicado recientemente un estudio español que mostró el punto de Schoettle o el punto de Steven/ Amis, que no es un punto, sino una nube, aunque todos los cirujanos se centran en este punto. En realidad es una nube de puntos tomados de nueve cadáveres normales en ambos estudios. Y se ha publicado otro estudio japonés que muestra que alrededor de un tercio de las veces está bastante bien. En otro tercio está a menos de 3 mm y en otro tercio puede ser mayor de 5 mm. Y por eso, más de 5 mm provocan cambios considerables en las fuerzas de contacto en la carilla articular interna de la rótula. Por este motivo se recomienda mirarlo clínicamente. Si se quiere hacerlo radiográficamente, se debe llegar a la zona de interés, y después comprobarlo anatomométricamente utilizando algún instrumento, bien los gráficos o una sutura para situarse entre la rótula y el fémur. Debería aumentar la laxitud al avanzar la flexión. Si no es así, es necesario reajustar el clavo, habitualmente más distal y más posterior.
17 Enfoque actual de las lesiones condrales La inestabilidad femororrotuliana interna afortunadamente nunca se ha observado en una rodilla normal sin una causa iatrogénica. Por lo tanto, una liberación excesiva del alerón externo produce una inestabilidad interna de la rótula. Es muy difícil explorarla, porque no se sabe que en realidad se desplaza en sentido interno y por eso se cree que está centrada, y se piensa que en realidad sigue desplazándose en sentido externo. Pero no es así: está en una posición demasiado interna y se desplaza a una posición central. El movimiento es externo, pero va de excesivamente interno a central. Por lo tanto, en este caso hay diferentes técnicas de reparación, terminoterminal si no ha sido demasiado largo o si realmente no tiene una inclinación excesiva. Si realmente presenta inclinación y puede beneficiarse de cierto grado de alargamiento, lo que se hace es una reaproximación y un injerto para ayudar a mantener el freno externo al mismo tiempo que se corrige la inclinación. Y además, se puede hacer una reconstrucción formal del ligamento lateral externo, aunque el ligamento lateral externo no se inserta realmente el hueso, sino en las fibras profundas de la cintilla iliotibial. Por último, cabe hablar de las roturas meniscales y la elección entre reparación o meniscectomía. Obviamente, es mejor reparar aquello que puede repararse. Lo difícil es la decisión del límite para hacer un trasplante, y hay quienes lo establecen en una lesión de 3 o 4 mm, una zona de penumbra Tecnología de la próxima generación A corto plazo Andreas H. Gomoll, MD Cuando se habla de nueva tecnología en reparación de cartílago articular, cabe plantearse qué tenemos en la actualidad, qué vamos a tener más o menos pronto y, en particular, qué vamos a tener a corto plazo. Cabe destacar, en este sentido, que si bien se proponen muchos productos nuevos y con resultados de estudios excelentes, en Estados Unidos una buena parte no consiguen la aprobación de la Food and Drug Administration (FDA) y quedan en intentos frustrados. Así ha ocurrido con los tres productos que se mencionan a continuación: DeNovo ET, CASI y Chondrocelet. DeNovo ET (Zimmer) es un producto nuevo que no debe confundirse con DeNovo NT, que ya está disponible, aunque aprovecha el concepto de éste y va un paso más allá: se extrae cartílago, se que puede estar sujeta a error de medición. Lo importante es estar razonablemente seguros de que se está ayudando al paciente con el trasplante. Y con respecto al hueso, hay que considerar las lesiones de la médula ósea, con la subcondroplastia y con la plastia inyectable (dos términos patentados de inyecciones de fosfato cálcico). En el pasado se utilizaba el concepto edema de la médula ósea, pero es un término radiológico y no de cirugía ortopédica, y también se habla de osteonecrosis espontánea de la rodilla, pero ambos términos son incorrectos: la osteonecrosis espontánea de la rodilla es en realidad una fractura por insuficiencia, y el edema de médula ósea es en realidad una fractura microtrabecular aguda. Y también está la osteopenia/osteoporosis por desuso, cuyo tratamiento debe ser farmacológico, probablemente antes de la intervención quirúrgica. Para concluir, es importante identificar todas las comorbilidades posibles durante el proceso de explicación del consentimiento informado. Puede ser necesario modificar las expectativas del paciente para adaptarlas a la realidad. Y hay que tratar todas las comorbilidades, no sólo las primeras de la lista ni las que son más fáciles de corregir: hay que tratarlas todas. Además, y de la máxima importancia, es aconsejable planificar el tratamiento de las comorbilidades asociado a la técnica de regeneración del cartílago articular, a fin de disminuir el número de intervenciones quirúrgicas. fragmenta en piezas pequeñas y se coloca como una pasta en el defecto. Pero en realidad sigue sin conocerse la calidad del tejido que se obtiene. Lo cierto es que, en relación con las células madre y el plasma rico en plaquetas, la calidad del donante individual puede variar considerablemente. En este caso, si bien se llegó a estudios de fase 3 después de superar con éxito los estudios de fase 2, y aunque los resultados parecían óptimos, la empresa fabricante decidió que el proceso de aprobación y fabricación del producto era demasiado caro, con lo que el proyecto quedó frustrado, al menos temporalmente. Sucedió lo mismo con el sistema de implante de autoinjerto de cartílago (CASI, DePuy Miteck). El implante de autoinjerto de cartílago se basaba esencialmente en la misma idea que DeNovo NT, 17
18 AANA Selected Procedures in Orthopaedic Surgery es decir, piezas de cartílago fragmentado, pero en vez de obtenerlo de un donante de tejido, esta técnica es en un solo paso, porque obtiene el cartílago del propio paciente. Para ello, se dispone de una sala especializada y se extrae un poco de cartílago, casi como si se estuviera realizando una biopsia de cartílago: se fragmenta, se coloca en una malla y se grapa en el defecto al mismo tiempo. Los resultados fueron muy buenos también en los estudios de fase 2, pero al llegar a los estudios de fase 3, la empresa fabricante decidió que la incorporación de pacientes al estudio era demasiado lenta y que nunca lograría comercializar el producto. El implante Chondrocelet (Tigenix) era un implante parecido al de condrocitos autólogos en el que se han mejorado varias características de los condrocitos y se ha perfeccionado el proceso de cultivo. Este producto está aprobado en Europa, y si bien se ha llevado a cabo un estudio comparativo aleatorizado a gran escala en Europa y los fabricantes tenían la esperanza de introducirlo en Estados Unidos, después de una reunión con la FDA se decidió que no merecía la pena, y ni siquiera se inició un estudio en Estados Unidos. Con respecto a los productos de reparación del cartílago comercializados en la actualidad, son varios, y la mayoría pueden catalogarse como buenos. Lamentablemente, no siempre son eficaces, y la tasa de fracaso es relativamente elevada, por lo que sería muy satisfactorio disponer de implantes que fueran más fiables. Uno de estos productos es Carticel (Genzyme/ Sanofi/Vericel), un implante de condrocitos autólogos disponible desde el año 1997 y el único que ha recibido la aprobación de la FDA como producto reparador del cartílago. Otra opción es el aloinjerto osteocondral crioconservado, que se utiliza desde hace años. Pero los aloinjertos no son un producto sanitario, son un tejido, y las normas de regulación son muy diferentes; por lo tanto, no están regulados por la FDA respecto a su eficacia, sino sólo respecto a la extracción y a la manipulación, y ésta es la razón por la que se ha producido de manera repentina una oleada de productos nuevos que son productos de aloinjerto. Hoy en día también se cuenta con DeNovo NT (Zimmer), Biocartilage y Cartiform (Arthex), y Chondrofix (Zimmer). Pero éstos, técnicamente, no son productos, son trasplantes, y el único requisito que la FDA exige a los fabricantes es que los manejen casi como si fueran alimentos. Por eso en las instrucciones de uso se expone cómo hay que obtenerlos y se explica cómo hay que lavarse las 18 manos, cómo debe ser la esterilidad, cómo deben empaquetarse, cuáles son los períodos de almacenamiento y cuáles son las pruebas necesarias. Pero, aparte de esto, no se exige ningún estudio que demuestre que realmente son efectivos. Biocartilage es una matriz extracelular micronizada, para lo que básicamente se extrae matriz extracelular y se obtiene cartílago, que se liofiliza, se pulveriza y se convierte en polvos. El mecanismo de acción, o lo que se supone que ocurre, es que se hace una técnica de microfractura avanzada, una técnica que si se emplea aplicando unas indicaciones muy estrictas, es bastante satisfactoria, aunque no sea fantástica. Además, destruye algunos puentes. Pero es efectiva en los defectos condrales femorales en pacientes jóvenes, sobre todo en los defectos de 2 cm 2 con límites adecuados, si bien sería deseable utilizarla en defectos de 3, 4 o incluso 6 cm 2 en los que se sabe que su efectividad es relativa. En realidad, se trata de una técnica de microfractura avanzada, y Biocartilage pretende acelerar la reparación tras la técnica de microfractura. Así, se hace la técnica de microfractura o perforaciones o nanopreforaciones con cualquiera de estas técnicas se aportan elementos de la médula ósea al defecto condral y después se pone el producto por encima. Y la esperanza es que con ello se estabilice el coágulo, para que no se desplace. De este modo, los factores de crecimiento contenidos en el interior del producto proporcionan un tejido de reparación de más calidad. Pero todavía no hay datos que confirmen su efectividad. Cartiform es una ampliación del DeNovo NT; por lo tanto, es cartílago viable. La diferencia es que DeNovo NT se almacena a temperatura ambiente, mientras que Cartiform necesita crioconservación. La empresa fabricante ha realizado estudios y ha demostrado que el implante contiene condrocitos viables. Lo que se hace básicamente es separar una capa de cartílago, pero es una pieza de cartílago, no está fragmentado, y se perfora para tener acceso a canales que aumentan el área de la superficie de manera que los condrocitos pueden salir con más facilidad; después se hace algún tipo de estimulación del hueso para preparar un lecho y se coloca el implante en su interior, fijándolo con grapas pequeñas o con suturas. Al menos en teoría, puede ser mejor que DeNovo NT, porque tiene una estructura. Por su parte, DeNovo NT es una pasta que se coloca sobre el defecto, igual que Biocartilage, mientras que Cartiform es una pieza sólida de cartílago que mantiene la estratificación conocida del cartílago hialino. Y después se man-
19 Enfoque actual de las lesiones condrales tiene la esperanza de que los orificios permitan la integración con el hueso subcondral. Este implante está disponible también en la actualidad, pero tampoco hay datos de su eficacia. En la actualidad se cuenta con más información sobre DeNovo NT que sobre los demás productos. Esta información no proviene de estudios aleatorizados, que son caros y tienen dificultades para conseguir la incorporación de pacientes, sino de estudios de cohortes numerosas de varios centros sanitarios. Por lo tanto, DeNovo NT es un producto que se considera efectivo. Es posible que la información disponible no sea muy rigurosa, y ésta es la razón por la que muchos seguros médicos lo rechazan en la actualidad. Con respecto a Chondrofix, una de las dificultades con los aloinjertos osteocondrales crioconservados es la disponibilidad, porque sólo son óptimos durante cuatro semanas aproximadamente y después hay que descartarlos, ya que la viabilidad de los condrocitos disminuye mucho. Antes se utilizaban aloinjertos osteocondrales congelados, principalmente en cirugía oncológica, pero los resultados eran peores, porque el cartílago pierde su viabilidad al congelarlo. Por este motivo, el fabricante aplicó una nueva idea para conservar en cierto modo el cartílago, de modo de disponer con facilidad de un cilindro prefabricado casi como un cilindro de aloinjerto osteocondral que puede conservarse en el almacén en diferentes tamaños. El instrumental de la técnica es excelente, y la idea era conservar el cartílago con este proceso de entrecruzamiento para mejorar su calidad. Está entre un aloinjerto crioconservado y un aloinjerto congelado. Hay otros productos que tienen estudios en curso y con los que se pretende obtener un implante de condrocitos autólogos que sea mejor, con una rehabilitación más rápida y con mejores resultados. Uno de ellos es Novocart 3D, fabricado por una empresa alemana, (Aesculap) que ha comercializado este producto en Alemania durante muchos años. Tiene una membrana mucho más sólida, de manera que en este implante las células de cartílago se siembran previamente sobre la membrana; se trata de una membrana resistente que puede suturarse o graparse sobre el defecto, con la tranquilidad de que el implante no va a desprenderse con el paso del tiempo después de la intervención. En la actualidad está realizándose un estudio de fase 3. Neocart (Histogenics) es un producto que se prepara introduciendo durante seis semanas condrocitos en un reactor de presión que actúa como una máquina de movimiento pasivo continuo cambiando la presión, subiéndola y bajándola, de modo que las células empiezan a producir matriz extracelular. A las seis semanas, el implante está preparado, como lo estaría un implante de condrocitos autólogos en el interior de la rodilla. El objetivo es que se haga más resistente y menos sensible a la hemartrosis que se produce en la rodilla después de la intervención y que la rehabilitación sea más rápida. En la actualidad también está realizándose un estudio de fase 3 Cartisem (Medipost) es un producto que están analizando dos centros sanitarios estadounidenses. Contiene células madre y es uno de los pocos implantes quirúrgicos de células madre en estudio por la FDA en la actualidad. Este implante se comercializa en Corea del Sur, donde han realizado estudios equivalentes a los de la FDA. Según parece, está siendo efectivo incluso en pacientes mayores gracias a los efectos antiinflamatorios de las células madre. Básicamente, se prepara a partir de células madre de sangre de cordón umbilical. Por lo tanto, son casi células embrionarias que no son necesarias para el embrión, por lo que los problemas de legislación son más sencillos. Este producto se encuentra en la actualidad en un estudio de fase 2 con un solo grupo de pacientes. Por otra parte, en la Universidad de Stanford se va a iniciar pronto un estudio con células madres derivadas de la grasa. En realidad, hay numerosos estudios que todavía no han llegado a la FDA, pero que pronto lo harán, aunque la mayor parte de estos intentos son muy laboriosos. DeNovo ET, que como se ha mencionado anteriormente fracasó pero no por los resultados, sino por los inconvenientes de su puesta a punto, está siendo nuevamente impulsado por la empresa original que lo diseñó, ISTO, que pretende hacer un estudio de fase 3. Se considera que es un implante muy prometedor si consigue la aprobación. Agili-C, de una empresa israelí, Cartiheal, consiste en un cilindro basado en el coral que es un implante acelular. Es una versión mejorada del cilindro TRUFIT, que tampoco consiguió unos resultados demasiado buenos pero que ha logrado resultados muy satisfactorios en Europa en estudios preliminares. Gelrin C, de Regentis, es un implante interesante que es en realidad un líquido que puede aplicarse en un defecto condral, para rellenarlo, para luego ser expuesto a luz ultravioleta y fraguar en el propio defecto. También es un implante acelu- 19
20 AANA Selected Procedures in Orthopaedic Surgery lar. Estos dos últimos implantes tienen la ventaja de que están regulados como dispositivos, por lo que probablemente será más sencillo diseñar un estudio con probabilidades de llevarse a cabo. Cabe plantearse por qué resulta tan difícil avanzar en este campo, y la respuesta es compleja, pues existe un problema de regulación combinado con hechos epidemiológicos relacionados con los defectos condrales. En el ámbito de la regulación, la FDA exige que se lleve a cabo un estudio impecable, un ensayo comparativo aleatorizado sin factores de confusión, con pacientes con una alineación normal de la rodilla, meniscos normales y estabilidad normal, sin intervenciones quirúrgicas previas y con un solo defecto condral en el cóndilo femoral. Pero todas estas circunstancias son difíciles de asumir en la práctica clínica. Por lo general, la FDA exigía un estudio comparativo con aleatorización 1:1, lo que significa una técnica de microfractura por cada implante, si bien en la actualidad ha cambiado el criterio y se permiten una asignación aleatorizada 2:1. Por lo tanto, debe haber como mínimo dos pacientes en el grupo de intervención y un paciente en el grupo control. Esto significa que son necesarios menos pacientes, pero aun así, los requisitos son muy estrictos. Y resulta difícil cumplirlos. Cabe tener presente que en Estados Unidos los pacientes tienen diversas opciones, como los aloinjertos osteocondrales y los implantes de condrocitos autólogos, que están cubiertos en la actualidad por los seguros médicos. Por lo tanto, los pacientes, con posibilidad de someterse a estas técnicas, son reacios a participar en estudios con procedimientos de microfractura. En cambio, la mayor parte de los países europeos no cubren las técnicas avanzadas de reparación del cartílago articular. Así, por ejemplo, un paciente con un defecto condral de 6 cm 2 en Bélgica puede tratarse con una técnica de microfractura en la actualidad. Esto es así, o puede participar en un estudio. Y esto facilita a los centros sanitarios de excelencia la incorporación de pacientes a los estudios, porque no tienen otras opciones. Y, además, para las empresas fabricantes de estos productos Europa es un mercado mucho más atractivo porque el coste de un estudio aleatorizado comparativo es alrededor de 5-10 veces más alto en Estados Unidos que en Europa. Por fortuna, la FDA está empezando a aplicar criterios un poco menos estrictos, aceptando estudios de no inferioridad frente a estudios de superioridad. La diferencia es que para la superioridad es necesario demostrar que lo que se ofrece es significativamente mejor, y para ello es necesario un estudio con una potencia estadística mucho más alta que para demostrar que no es peor. También se ha propuesto aplicar criterios de inclusión menos estrictos, permitiendo la incorporación al estudio de pacientes un poco más reales, que pueden tener incluso dos defectos condrales, pacientes que tienen un defecto condral en la rótula, con cierto grado de desalineación de la rodilla que puede corregirse. Como conclusión, en Estados Unidos se ha comercializado y ha estado disponible durante casi 20 años un producto para reparación del cartílago, satisfactorio, pero que corresponde a una tecnología antigua. No hay duda de que existen otros productos mejores, pero, debido a las normas reguladoras, no es posible disponer de ellos. Y las normas reguladoras son fundamentales, ya que mantienen la seguridad para los pacientes. Pero, como inconveniente, esto anula cualquier tipo de avance. Y por ello las técnicas que se utilizan todavía tienen una morbilidad alta y es probable que carezcan de la eficacia que sería deseable conseguir, además de requerir un período de rehabilitación muy prolongado. Cabe esperar, no obstante, que la flexibilización de las exigencias de la FDA en cuanto a los diseños de los estudios permitan acceder en pocos años a mejores productos. 20
21 Soluciones del cuestionario 1 Usted está valorando una técnica para el cartílago articular de la rótula de un jugador de baloncesto de 20 años de edad con una lesión en la carilla externa de la rótula de la rodilla derecha operado dos veces antes de esa rodilla por luxaciones rotulianas recurrentes. El paciente tiene dolor en la cara anterior de la rodilla, pero afirma que su rótula a veces «sigue saliéndose de su sitio», aunque «la sensación es diferente» a la de los episodios previos a las operaciones. En la exploración física, destaca una prueba de compresión rotuliana positiva, una buena alineación rotuliana, ausencia de inclinación rotuliana y deslizamiento interno de cuatro cuadrantes y externo de un cuadrante de la rótula a 0º y a 30º de flexión de la rodilla. Además de una técnica para el cartílago articular de la rótula, usted planifica una corrección de la inestabilidad durante la intervención quirúrgica. Cuál es la causa más probable de la inestabilidad en este momento? A. Hiperlaxitud. B. Fracaso de la reconstrucción del ligamento femororrotuliano interno. C. Ángulo Q alto. D. Liberación del alerón rotuliano. E. Distalización excesiva de una osteotomía de la tuberosidad anterior de la tibia. Correcta: D La anamnesis y la exploración física de este paciente son coherentes con una inestabilidad rotuliana interna, una secuela conocida (pero a menudo desapercibida) de una liberación del alerón rotuliano externo previa o de errores técnicos durante una reconstrucción del ligamento femororrotuliano interno (p. ej., tensión excesiva del injerto, posición incorrecta del túnel). En un paciente con una intervención quirúrgica previa que sigue teniendo dolor y/o inestabilidad rotuliana, hay que tener en cuenta esta posible complicación iatrogénica. Además, la liberación del alerón rotuliano externo abierta o artroscópica puede alterar también la estabilidad externa, porque disminuye hasta un 20 % la fuerza necesaria para un desplazamiento externo. Cuando es necesario como complemento para una inestabilidad femororrotuliana externa, puede ser más apropiado el alargamiento del alerón externo que la liberación del alerón externo. La hiperlaxitud, el fracaso de una reconstrucción del ligamento femororrotuliano interno, un ángulo Q alto y una distalización excesiva de una osteotomía de la tuberosidad anterior de la tibia pueden alterar la biomecánica femororrotuliana, pero ninguno se asocia de manera específica a inestabilidad rotuliana interna. 2 Una mujer de 42 años de edad sigue con dolor continuo en la cara interna de la rodilla dos años después de una artroscopia de la rodilla izquierda con una técnica de microfractura de una lesión osteocondral grande en el cóndilo femoral interno. Las imágenes de resonancia magnética muestran una lesión osteocondral grande y aislada en el cóndilo femoral interno, pero sin otros hallazgos de interés. Antes de realizar un trasplante de aloinjerto osteocondral crioconservado programado, se evalúa la alineación de las extremidades inferiores en el plano rotacional y en el plano frontal obteniendo los valores siguientes: Izquierda: 10º de anteversión femoral, 6º de desalineación en varo de la rodilla, 15º de ángulo Q, 0º de ángulo muslo-pie. Derecha: 12º de anteversión femoral, 3º de desalineación en varo de la rodilla, 16º de ángulo Q, 0º de ángulo muslo-pie. 21
22 AANA Selected Procedures in Orthopaedic Surgery Qué técnica(s) quirúrgica(s) adicional(es), si es necesaria alguna, tendría en cuenta asociada al trasplante de aloinjerto osteocondral? La planificación de una técnica quirúrgica de regeneración del cartílago articular de la rodilla debe comprender una valoración, una identificación y una corrección de las alteraciones asociadas, como la desalineación de la extremidad inferior. Esto es especialmente importante cuando se evalúa a pacientes en los que ha fracasado una técnica quirúrgica para el cartílago articular previa. La paciente de este caso clínico tiene un riesgo alto de fracaso de una técnica quirúrgica de regeneración del cartílago articular del compartimento femorotibial interno por las elevadas presiones de contacto en este compartimento secundarias a la desalineación en varo. Por lo tanto, una medida apropiada para disminuir la carga en el compartimento femorotibial interno es realizar una osteotomía tibial proximal interna con cuña de apertura (o una osteotomía tibial proximal externa con cuña de cierre) para conseguir un eje mecánico neutro o ligeramente en valgo. La corrección a 3º de varo, el mismo grado de varo que presenta en la rodilla contraria o varo «fisiológico o constitucional», no disminuiría lo suficiente la carga soportada por el compartimento femorotibial interno y podría aumentar el riesgo de fracaso del trasplante de aloinjerto osteocondral. Ni una osteotomía desrotatoria femoral ni una osteotomía de la tuberosidad anterior de la tibia serían apropiadas en esta paciente, porque la anteversión femoral y el ángulo Q, respectivamente, son normales. Además, estas osteotomías no corregirían de manera apropiada su deformidad en varo ni disminuirían suficientemente la carga en el compartimento femorotibial medial de manera efectiva. A. Osteotomía tibial proximal con cuña de apertura interna para conseguir un eje mecánico neutro o ligeramente en valgo. B. Osteotomía desrotatoria femoral para conseguir 5º de anteversión femoral. C. Osteotomía tibial proximal con cuña de apertura interna para conseguir un eje mecánico en 3º de varo, su «varo natural». D. Osteotomía tibial proximal con cuña de cierre externa para conseguir un eje mecánico en 3º de varo, su «varo natural». E. Osteotomía de la tuberosidad anterior de la tibia para conseguir un ángulo Q de 5. Correcta: A 22 3 Un varón de 35 años de edad consulta por dolor, «crujidos» y tumefacción en la cara anterior de la rodilla durante los tres últimos años. La resonancia magnética muestra una condrosis rotuliana en el polo distal y en la carilla articular externa. La artroscopia diagnóstica confirma los hallazgos de la resonancia magnética. Además de una condroplastia de la rótula, está valorando una técnica de realineación rotuliana. Cuál de las siguientes variantes anatómicas, si existe alguna, no sería necesario corregir durante la intervención quirúrgica? A. Anteversión femoral excesiva. B. Distancia entre el surco troclear femoral y la tuberosidad anterior de la tibia de 25 mm. C. Torsión tibial interna. D. Inclinación rotuliana externa. E. Rótula alta. Correcta: C Distintos parámetros anatómicos pueden alterar la biomecánica femororrotuliana y las fuerzas resultantes a través de la articulación femororrotuliana. La torsión tibial externa, la anteversión femoral excesiva, una distancia amplia (> 15 mm) entre el surco troclear femoral y la tuberosidad anterior de la tibia y una inclinación rotuliana externa pueden aumentar la carga aplicada a la carilla articular externa de la rótula. Este paciente tiene una condrosis de la carilla articular externa de la rótula, que puede beneficiarse de osteotomías desrotatorias femoral y/o tibial, osteotomía de la tuberosidad anterior de la tibia y/o alargamiento del alerón rotuliano externo (o liberación escalonada). Respecto a la osteotomía de la tuberosidad anterior de la tibia, la anteromedialización disminuye de manera efectiva las fuerzas femororrotulianas, sobre todo en la cara externa. Además, en una situación con rótula alta y condrosis del polo distal, la osteotomía de la tuberosidad anterior de la tibia puede asociar una distalización para desplazar el contacto femororrotuliano en sentido proximal. Por lo tanto, antes de una osteotomía de la tuberosidad anterior de la tibia debe evaluarse con atención la(s) zona(s) de condrosis rotuliana, porque un desgaste cartilaginoso interno, central y/o proximal descarta el uso de esta técnica quirúrgica.
23 Enfoque actual de las lesiones condrales 4 Una mujer de 46 años de edad con una desalineación en varo de la rodilla de 4º está programada para realizar un aloinjerto osteocondral de una lesión del cóndilo femoral interno asociada a una osteotomía tibial proximal. Al comparar la osteotomía tibial proximal interna con cuña de apertura y la osteotomía tibial proximal externa con cuña de cierre, cuál de las afirmaciones siguientes relacionadas con las posibles complicaciones postoperatorias es cierta? A. El riesgo de lesión de la arteria poplítea es más bajo con la osteotomía tibial proximal interna con cuña de apertura. B. El riesgo de una pendiente tibial posterior excesiva es más alto con la osteotomía tibial proximal interna con cuña de apertura. C. El riesgo de pie caído es más bajo con la osteotomía tibial proximal externa con cuña de cierre. D. El riesgo de seudoartrosis es más bajo con la osteotomía tibial proximal interna con cuña de apertura. E. El riesgo de rótula baja es más alto con la osteotomía tibial proximal externa con cuña de cierre. Correcta: B Aunque tanto la osteotomía tibial proximal interna con cuña de apertura como la osteotomía tibial proximal externa con cuña de cierre se han utilizado con éxito para corregir la desalineación en varo de la rodilla, cada una de ellas tienen sus propias complicaciones postoperatorias posibles. La rótula baja, el aumento de la pendiente tibial posterior y la seudoartrosis son más frecuentes en las osteotomías internas con cuña de apertura, mientras que la lesión del nervio ciático poplíteo externo (es decir, el pie caído) es más frecuente en las osteotomías externas con cuña de cierre, porque se asocian a una osteotomía proximal del peroné. La lesión de la arteria poplítea es una complicación conocida de los dos tipos de osteotomías, pero no es más frecuente con una que con otra. 5 Las osteotomías de la extremidad inferior se asocian en ocasiones a una técnica quirúrgica para el cartílago de la rodilla con el fin de corregir la deformidad angular o rotacional y disminuir la carga en el compartimento femorotibial afectado y/o en las lesiones condrales reparadas. Cuál de los siguientes supuestos de osteotomía es inadecuado en el tratamiento de la lesión condral asociada? A. Una osteotomía de anteromedialización de la tuberosidad anterior de la tibia en un paciente con una distancia surco troclear femoral-tuberosidad anterior de la tibia de 20 mm, signo de la J positivo y una lesión condral en la carilla articular externa de la rótula. B. Osteotomía tibial proximal interna con cuña de cierre en un paciente con una desalineación de la rodilla en 7º de varo y una lesión condral en el cóndilo femoral interno. C. Osteotomía desrotatoria femoral en un paciente con una anteversión femoral de 30º, una inclinación externa de la rótula y una lesión condral en la carilla articular externa de la rótula. D. Una osteotomía femoral distal externa en cuña de apertura en un paciente con una desalineación de la rodilla en 10º de valgo y una lesión condral en el cóndilo femoral externo. E. Una osteotomía de anteromedialización de la tuberosidad anterior de la tibia en un paciente con una distancia entre el surco troclear femoral y la tuberosidad anterior de la tibia de 17 mm, inclinación externa de la rótula y una lesión condral en la carilla articular interna de la rótula. Correcta: E La alineación mecánica de la extremidad inferior es un parámetro clínico importante que hay que tener en cuenta en el tratamiento de la patología del cartílago articular de la rodilla. En algunos pacientes pueden utilizarse osteotomías periarticulares para corregir la deformidad angular o rotacional subyacente y disminuir la carga que soporta una lesión condral sin tratar y/o reparada. La osteotomía tibial proximal interna en cuña de apertura y la osteotomía tibial proximal externa en cuña de cierre son útiles en los pacientes con desalineación de la rodilla en varo para desplazar el eje de carga en sentido externo hacia el compartimento femorotibial externo. También pueden realizarse de manera parecida osteotomías femorales distales interna en cuña de cierre o externa en cuña de apertura para disminuir la carga en el compartimento femorotibial externo en la rodilla con desalineación en valgo. En los pacientes con anteversión femoral excesiva, desalineación rotuliana y sobrecarga de la carilla articular externa de la rótula puede ser útil una osteotomía desrotatoria femoral proximal. Otra opción es efectuar una osteotomía de base distal con anteromedialización de la tuberosidad anterior de la tibia (es decir, una osteotomía de Fulker- 23
24 AANA Selected Procedures in Orthopaedic Surgery son). Además, la osteotomía de Fulkerson puede ser útil para corregir la desalineación rotuliana (p. ej., ángulo Q alto, aumento de la distancia entre el surco troclear femoral y la tuberosidad anterior de la tibia) y para disminuir la carga soportada por las lesiones condrales de la rótula, principalmente en la carilla articular externa y en el polo distal de la rótula. Sin embargo, esta osteotomía no es ideal en presencia de lesiones condrales en la carilla articular interna, en la región central o en el polo proximal de la rótula, porque puede aumentar las fuerzas de contacto en estas zonas. 6 Un varón de 33 años edad que es jugador aficionado de fútbol tiene dolor persistente en la cara anterior de la rodilla durante el apoyo en carga desde nueve meses antes tras una intervención quirúrgica para una lesión del ligamento cruzado anterior. Durante la reconstrucción del ligamento cruzado anterior con una plastia con autoinjerto isquiotibial, la artroscopia diagnóstica detectó una rotura horizontal en la zona blanca-roja del cuerpo del menisco interno, que se trató mediante desbridamiento parcial de la cara inferior. Además, se identificó una lesión condral de grado 4 de 1,5 cm 2 en el cóndilo femoral interno. Después del desbridamiento y de la preparación del hueso subcondral, se realizó una microfractura con agujas de Kirschner. Las radiografías mostraban la conservación de los espacios articulares, una posición adecuada de los túneles para la plastia del ligamento cruzado anterior, una desalineación de la rodilla en 4º de varo aproximadamente y ausencia de cambios degenerativos importantes. En la exploración actual, la rodilla tiene estabilidad ligamentosa con dolor a la palpación sobre el cóndilo femoral interno. Cuál de los siguientes es el factor implicado con más probabilidad en el fracaso de esta reparación de una lesión condral? A. La desalineación de la rodilla en varo puede aumentar las cargas en el compartimento femorotibial interno y puede comprometer el potencial reparador de la microfractura. B. El uso de agujas de Kirschner para hacer las perforaciones en la técnica de microfractura puede causar una lesión térmica en la estructura trabecular del hueso subcondral. C. La reconstrucción concomitante del ligamento cruzado anterior se asocia a una tasa más alta de fracaso de las técnicas de reparación del cartílago articular. 24 D. La meniscectomía interna parcial, en vez de intentar una reparación, probablemente haya provocado una insuficiencia meniscal sintomática en el compartimento femorotibial interno. E. La elección de la técnica de microfractura implica riesgo de fracaso temprano en las personas jóvenes y activas. Correcta: A El éxito de las técnicas de reparación del cartílago articular depende de la corrección de las lesiones anatómicas coexistentes. En la rodilla con una alineación neutra, el 65 % de las fuerzas de apoyo en carga pasan por el compartimento femorotibial interno. La desalineación en varo aumenta estas fuerzas, que pueden contribuir al fracaso de la técnica de microfractura o de otras técnicas de reparación en el compartimento femorotibial interno. Aunque algunos estudios recientes han cuestionado las técnicas de estimulación de la médula ósea por la corta duración de su efecto en los pacientes jóvenes activos en el seguimiento a corto y a medio plazo, en el paciente de este caso clínico el fracaso sucedió en el primer año, lo que hace sospechar un fracaso de la cicatrización después de la técnica de estimulación de la médula ósea. Para las técnicas de reparación del cartílago articular es fundamental corregir las alteraciones anatómicas y la desalineación coexistentes. 7 Un joven de 16 años de edad que practica fútbol americano a nivel competitivo consulta tras sufrir un traumatismo por torsión de la rodilla. La exploración y las pruebas de diagnóstico por imagen ponen de manifiesto una rotura del ligamento cruzado y una probable lesión osteocondral en el cóndilo femoral externo. Los padres del paciente están preocupados por sus avances en el fútbol americano universitario a la vista de su lesión, sobre todo la lesión del cartílago articular de la rodilla. El paciente solicita la técnica quirúrgica más fiable para volver a jugar al fútbol americano a largo plazo. La artroscopia diagnóstica muestra una lesión circunferencial de espesor total de 1,2 cm 2 con una superficie subcondral intacta. Según la bibliografía disponible, cuál de las siguientes técnicas quirúrgicas consigue los resultados más duraderos a largo plazo para reparar el cartílago articular en deportistas jóvenes?
25 Enfoque actual de las lesiones condrales A. Condroplastia mediante abrasión artroscópica, con extirpación meticulosa de la capa de cartílago calcificado. B. Microfractura artroscópica, complementada con plasma rico en plaquetas. C. Microfractura artroscópica, con estimulación de la médula ósea mediante perforaciones de 6 mm. D. Transferencia osteocondral autóloga abierta o artroscópica, o mosaicoplastia. E. Trasplante de aloinjerto osteocondral asistido por artroscopia. Correcta: D En un estudio retrospectivo, Kyrh y colaboradores (J Bone Joint Surg Am 20126;94:971-8) observaron mejores resultados funcionales respecto al nivel de actividad con la transferencia de autoinjerto osteocondral que con la técnica de microfractura. Del mismo modo, Gudas y colaboradores (Am J Sports Med 2012;40: ) hallaron mejores puntuaciones en los resultados funcionales y mejor conservación del nivel de actividad en el seguimiento a medio y a largo plazo en estudios controlados aleatorizados comparativos entre trasplante osteocondral autólogo y microfractura. Además, observaron que el trasplante osteocondral autólogo logró mejores puntuaciones artroscópicas e histológicas de la International Cartilage Repair Society. 8 Un deportista aficionado de 27 años de edad consulta por dolor en la cara anterior de la rodilla de 18 meses de evolución a pesar de fisioterapia y de usar una rodillera. El dolor interfiere en sus actividades diarias, como subir y bajar escaleras en el trabajo. La exploración muestra una alineación clínica neutra, dolor al comprimir la rótula, movilidad rotuliana normal y estabilidad ligamentosa de la rodilla. Las radiografías no presentan cambios degenerativos relevantes y se observa una inclinación externa de la rótula. La resonancia magnética muestra una lesión aislada de condromalacia en la carilla articular externa de la rótula, sin signos de condropatía troclear. La distancia entre el surco troclear femoral y la tuberosidad anterior de la tibia es de 17 mm. El paciente está frustrado por el dolor persistente y está interesado en las técnicas quirúrgicas que pueden corregir su dolor y su lesión condral. Cuál de las opciones siguientes es la técnica más fiable para favorecer la mejoría de las puntuaciones de dolor y la regeneración de la superficie de cartílago articular a largo plazo? A. Condroplastia artroscópica de la lesión rotuliana y liberación del alerón rotuliano externo. B. Desbridamiento artroscópico, microfractura de la lesión y alargamiento del alerón rotuliano externo. C. Fisioterapia para estimular la activación del vasto interno oblicuo y ortesis para mejorar la alineación rotuliana. D. Implante de condrocitos autólogos después de desbridamiento artroscópico. E. Implante de condrocitos autólogos asociado a osteotomía de la tuberosidad anterior de la tibia para anteromedialización. Correcta: E Para lograr buenos resultados, es fundamental corregir la alteración anatómica coexistente asociada a las lesiones condrales sintomáticas. Aunque todas estas técnicas quirúrgicas son adecuadas para reparar el cartílago articular, el implante de condrocitos autólogos asociado a osteotomía de la tuberosidad anterior de la tibia para anteromedialización concomitante combina una técnica para el cartílago articular con una osteotomía de la tuberosidad anterior de la tibia. La distancia de 17 mm entre el surco troclear y la tuberosidad anterior de la tibia indica una desalineación rotuliana, que supone una dificultad adicional para cualquier tipo de técnica de reparación del cartílago articular. Aunque el alargamiento externo puede corregir la inclinación rotuliana, sólo la anteromedialización de la tuberosidad anterior de la tibia corrige una distancia anormal entre el surco troclear y la tuberosidad anterior de la tibia. 9 Después de una técnica de microfractura 18 meses antes, una mujer de 32 años de edad se trata mediante un trasplante de aloinjerto osteocondral para una lesión condral de 2,5 cm 2 en el cóndilo femoral interno. En el quirófano, usted está planificando la zona donante y la receptora para los cilindros osteocondrales. Cuál de las secuencias siguientes es la más apropiada respecto a la técnica de colocación del cilindro donante en la zona receptora? A. Debe planificarse un cilindro donante 1 mm mayor (de promedio) para poder asentar el injerto con firmeza en la zona receptora. B. Debe planificarse el injerto para que quede al mismo nivel que el cartílago nativo, porque la 25
26 AANA Selected Procedures in Orthopaedic Surgery topografía vertical del injerto influye en los resultados. C. Debe usarse una fuerza suficiente para colocar el injerto en la zona receptora, de manera que el cilindro quede empotrado y protegido de las fuerzas de apoyo en carga. D. Deben planificarse varios cilindros donantes apilados para asegurarse de que no quedan huecos entre el cartílago donante y el trasplantado. E. Debe emplearse una impactación enérgica, si es necesario, para asentar el cilindro con firmeza y dejarlo al mismo nivel que el cartílago nativo. Correcta: B Patil y colaboradores (Am J Sports Med 2008;26: ) demostraron que la viabilidad del cartílago en la técnica de transferencia osteocondral disminuye de manera significativa con fuerzas de impacto de 800 N o más. Los intentos para empotrar el injerto provocan fuerzas considerablemente más altas. El estudio demostró también que las fuerzas de impactación habituales no disminuyen significativamente la viabilidad de los condrocitos. Sin embargo, una longitud del injerto excesiva respecto a la profundidad del orificio receptor y los esfuerzos para empotrar el injerto generan fuerzas más altas, que pueden poner en riesgo la viabilidad de los condrocitos. En un modelo caprino de autoinjertos osteocondrales, Chan y colaboradores (Cartilage 2012;3:255-66) observaron que las desviaciones considerables de la superficie de contacto entre el hueso y el cartílago estaban asociadas a superficies articulares empotradas y a disminución de la resistencia del cartílago, lo que indica que el objetivo de la transferencia debe ser reproducir fielmente la geometría ósea y del cartílago respecto a la estructura osteocondral original. 10 Un jugador de golf de competición de 39 años de edad sufrió una lesión en la rodilla durante una caída. Quiere volver a jugar al golf lo antes posible para evitar un retroceso en sus logros. En la exploración, se comprueba que se trata de un paciente sano, con un índice de masa corporal de 34 kg/m 2. La rodilla mantiene la estabilidad ligamentosa. Las pruebas de diagnóstico por imagen revelan una desalineación de la rodilla en 2º de varo, pero simétrica con la otra rodilla. Después de esta evaluación diagnóstica está indicado el tratamiento artroscópico de la rodilla. Se diagnosticó una lesión condral de 1,5 cm 2 en una 26 zona de carga del cóndilo femoral interno. Se trató con una técnica de microfractura, utilizando punzones artroscópicos con una profundidad de penetración de 2 mm después de extirpar la capa de cartílago calcificado con una cucharilla cortante artroscópica. En el postoperatorio se mantuvieron restricciones de apoyo en carga y el paciente utilizó una máquina de movimiento pasivo continuo durante las primeras tres semanas. El paciente está preocupado por las posibilidades de éxito de la técnica de reparación del cartílago articular. Cuál de los siguientes es el factor más relevante para aconsejar a este paciente sobre las expectativas después de la microfractura? A. Un índice de masa corporal mayor de 30 kg/m 2 se asocia a peores resultados de la técnica de microfractura. B. Es probable que el uso preferencial de las técnicas de estimulación de la médula ósea en deportistas no consiga un alivio sintomático completo. C. La desalineación de la rodilla en varo empeora de manera considerable la recuperación después de una técnica de microfractura en el cóndilo femoral interno. D. El tamaño de la lesión puede provocar un relleno incompleto del defecto. E. El nivel de actividad del paciente limitará las expectativas de volver a jugar al golf. Correcta: A Una revisión sistemática de la bibliografía disponible sobre los resultados de la técnica de microfractura ha demostrado que los resultados son mejores en los pacientes más jóvenes (< años), en las lesiones focales más pequeñas (< 2 cm 2 ), en las rodillas con una alineación óptima (considerada < 5º), en los pacientes que practican deportes menos enérgicos (p. ej., el golf), en los pacientes con un índice de masa corporal más bajo (< 30 kg/m 2 ) y en las lesiones con un buen relleno del defecto (> 66 %). Conviene destacar que estos estudios indican un aumento de la tasa de fracaso después de cinco años. 11 Un varón de 35 años de edad acude para evaluación de una distensión isquiotibial distal que se produjo mientras jugaba al fútbol como aficionado. En la exploración, el dolor se localiza en la región distal isquiotibial interna. Otro médico le pidió una resonancia magnética para confirmar el diagnósti-
27 Enfoque actual de las lesiones condrales co. En los cortes axiales usted observa una lesión grado 3/4 de 1 1 cm en la región externa de la tróclea, sin edema ni pérdida ósea subcondral. Parece que la lesión tiene límites adecuados. La distancia entre el surco troclear y la tuberosidad anterior de la tibia es de 20 mm. Antes de la lesión el paciente no tenía dolor, síntomas mecánicos ni derrame. Después de tratar la distensión isquiotibial, cuál es la mejor secuencia de acción para tratar la lesión troclear? A. Tranquilización y observación. B. Trasplante de aloinjerto osteocondral. C. Microfractura. D. Implante de condrocitos autólogos con osteotomía de anteromedialización de la tuberosidad anterior de la tibia concomitante. E. Artroplastia con prótesis femororrotuliana. Correcta: A Este paciente de 35 años de edad tiene una lesión condral relativamente pequeña y presuntamente asintomática en la articulación femororrotuliana. Las técnicas de regeneración del cartílago articular deben reservarse para los pacientes con lesiones clínicamente sintomáticas en las que han fracasado las medidas terapéuticas no quirúrgicas. A pesar de una distancia amplia entre el surco troclear y la tuberosidad anterior de la tibia, en este paciente sin dolor previo no está indicada una osteotomía de la tuberosidad anterior de la tibia. 12 Una joven de 21 años de edad jugadora de baloncesto presenta dolor retrorrotuliano, derrames y sensación de bloqueo al intentar jugar. Ya ha hecho tratamiento mediante fisioterapia, fármacos antiinflamatorios e inyecciones de ácido hialurónico. La resonancia magnética muestra una lesión condral troclear central de espesor total de 2 cm 3 cm. Se indica un implante de condrocitos autólogos. Cuál de las afirmaciones siguientes respecto al implante de condrocitos autólogos es falsa? A. La anteriorización concomitante de la tuberosidad anterior de la tibia puede mejorar los resultados del implante de condrocitos autólogos en la articulación femororrotuliana. B. La hipertrofia del injerto perióstico puede contribuir al porcentaje alto de reoperaciones tras implante de condrocitos autólogos de primera generación. C. Un inconveniente posible es el coste, porque esta técnica precisa dos intervenciones quirúrgicas separadas. D. Se recomienda una técnica de microfractura concomitante para mejorar la llegada de células madre a la zona del defecto condral. E. El implante de condrocitos antólogos regenera un tejido más parecido al cartílago hialino que las técnicas de estimulación de la médula ósea (p. ej., microfractura). Correcta: D Al realizar un implante de condrocitos autólogos, es fundamental no atravesar el hueso subcondral y evitar el sangrado local en la base de la lesión, porque interfieren en la formación del tejido parecido al cartílago hialino. La perforación de la lámina subcondral, igual que en la técnica de microfractura, puede aumentar la cantidad de fibrocartílago en el tejido de reparación. La hipertrofia perióstica es una causa importante de reoperación hasta en un 50 % de los pacientes, aunque esta complicación ha disminuido gracias a la aplicación de técnicas de segunda generación que utilizan parches de colágeno. Además, un inconveniente potencial de esta técnica es que precisa una intervención quirúrgica en dos tiempos y un coste económico elevado debido al cultivo de condrocitos. Sin embargo, los análisis histológicos muestran que el implante de condrocitos autólogos regenera un tejido de reparación más parecido al cartílago hialino que la técnica de microfractura, con una concentración más alta de colágeno tipo II en las muestra de biopsia del cartílago articular después de un implante de condrocitos autólogos. 13 Una mujer de 25 años presenta dolor, bloqueo mecánico y derrames recurrentes en la rodilla izquierda de larga evolución. La resonancia magnética revela una lesión condral de espesor total de 1,5 0,75 cm en el cóndilo femoral interno. Después de intentar todas les medidas terapéuticas no quirúrgicas, la paciente opta por someterse a una artroscopia de rodilla con una técnica de estimulación de la médula ósea para corregir el defecto condral. Cuál de las afirmaciones siguientes es falsa respecto a la técnica de microfractura? A. Los resultados pueden empeorar después de dos años de seguimiento. B. El colágeno principal presente en el tejido reparador es el colágeno tipo I. 27
28 AANA Selected Procedures in Orthopaedic Surgery C. Las células progenitoras condrales disminuyen con la edad. D. Son preferibles las paredes con buenos límites. E. El hueso subcondral siempre se remodela a su arquitectura previa a la intervención quirúrgica. Correcta: D En el pasado, se consideraba que la técnica de microfractura «no cerraba la puerta» a otras técnicas. Sin embargo, los estudios de Portier y colaboradores (J Knee Surg 2012;25:3-8) y de Frisbie y colaboradores (Clin Orthop Relat Res 2003;407:215-27) han mostrado que la penetración de la lámina subcondral puede ocasionar cambios sustanciales, como la formación de osteotifos intralesionales, quistes subcondrales y esclerosis subcondral. Esto puede empeorar los resultados clínicos después de cualquier técnica de regeneración del cartílago articular secundaria (p. ej., implante de condrocitos autólogos). 14 Un esquiador de competición de 28 años de edad presenta una lesión de espesor total sintomática en el cóndilo femoral interno que mide 2 cm 1 cm. No tiene otras lesiones. Su plan es realizar un trasplante de autoinjerto osteocondral. Cuál de las afirmaciones siguientes es cierta respecto a las técnicas de trasplante de autoinjerto osteocondral? A. La profundidad del avellanado no influye en los resultados. B. No hay diferencia en los resultados a largo plazo en comparación con la técnica de microfractura en los deportistas. C. La fuerza de impactación se correlaciona con la viabilidad de los condrocitos. D. El cartílago articular se integra al tejido receptor con más fiabilidad que el hueso subcondral. E. Los injertos prominentes o sobresalientes no influyen en las presiones de contacto medias. Correcta: C 28 Durante las técnicas de trasplante de autoinjerto osteocondral hay que intentar por todos los medios que el autoinjerto quede al mismo nivel que el tejido circundante. Los injertos sobresalientes o empotrados pueden estar asociados a una tasa de fracaso más alta. Además, los injertos deben asentarse con la mínima fuerza posible. Whiteside y colaboradores (J Bone Joint Surg Br 2005;87: ) observaron que el porcentaje de condrocitos inviables varía logarítmicamente con la energía de impacto simple y depende más de la fuerza media de impactación que del número de golpes necesarios durante la colocación del injerto. En un estudio aleatorizado prospectivo, Gudas y colaboradores (Am J Sports Med 2012;40: ) observaron mejores resultados en el seguimiento a 10 años en los pacientes tratados con técnicas de trasplante de autoinjerto osteocondral que con técnicas de microfractura. Sin embargo, ambos grupos consiguieron una mejoría de los resultados funcionales. 15 El cartílago articular es una estructura biológica muy organizada. Cuál de las afirmaciones siguientes es falsa respecto al cartílago articular? A. Predomina el colágeno tipo II. B. La zona superficial contiene fibras de colágeno, que están organizadas en dirección perpendicular a la superficie. C. La mayor parte del peso húmedo del cartílago corresponde al agua. D. Los condrocitos están organizados en columnas perpendiculares a la superficie en la zona profunda. E. Los defectos más grandes pueden provocar presiones máximas más altas en el cartílago circundante. Correcta: B El cartílago hialino está muy organizado y muy estructurado. Pueden identificarse varias zonas. La zona superficial está formada por condrocitos planos densamente comprimidos y por fibras de colágeno paralelas a la superficie que proporcionan resistencia a la tracción. La zona de transición tiene menos densidad celular, con matriz extracelular abundante y fibras de colágeno de diámetro grande dispuestas al azar. La zona profunda tiene condrocitos redondos y organizados en columnas perpendiculares a la superficie. Esta zona es la que tiene un contenido más alto de proteoglucanos y las fibras de colágeno de mayor diámetro orientadas en perpendicular a la superficie, que contribuyen a la resistencia a la compresión del tejido durante la carga articular. La mayor parte del peso húmedo del cartílago articular es agua, y el tipo de colágeno predominante es el tipo II.
29 Nuevos horizontes en la preservación del menisco
30
31 Cuestionario previo 1 Según la extensión de la lesión, las roturas meniscales radiales pueden aumentar las presiones de contacto por pérdida de las fuerzas circunferenciales normales. Cuál es la longitud crítica de la rotura (p. ej., central a periférica) que puede justificar una reparación para restablecer la función meniscal y disminuir las presiones de contacto máximas? A. 25 %. B. 50 %. C. 75 %. D. 60 %. E. 90 %. 2 Después de una meniscectomía subtotal del menisco externo por una rotura meniscal compleja, un paciente de 30 años de edad presenta dolor de seis meses de duración en la región lateral de la interlínea articular y dificultad para realizar las actividades cotidianas. Las pruebas de diagnóstico por imagen muestran una alineación mecánica neutra con una condromalacia grado 2 y un edema óseo subcondral leve. Después de explicarle las distintas opciones terapéuticas, el paciente opta por un trasplante de aloinjerto meniscal. Basándose en las pruebas de imagen disponibles, se plantean varias opciones para medir el tamaño apropiado. Cuál de las siguientes permite hacer una medición óptima del tamaño respecto a las mediciones reales del menisco? D. Aloinjerto meniscal sobredimensionado alrededor de un 25 %. E. Aloinjerto meniscal sobredimensionado alrededor de un 10 %. 3 Un varón de 32 años de edad que sufrió hace cuatro meses una lesión de rodilla presenta fallos y dolor en la rodilla relacionado con la actividad a pesar de haber hecho fisioterapia y usado una rodillera. La exploración física indica un resultado grado IIB en la prueba de Lachman y un resultado grado I en la prueba de desplazamiento del pivote (pivot shift). Las radiografías simples son anodinas y la resonancia magnética confirma el diagnóstico de rotura del ligamento cruzado anterior con sospecha de rotura del cuerno posterior del menisco externo (figuras 1 a 3). Durante la reconstrucción del ligamento cruzado anterior se identifica una rotura radial del menisco externo con un ligamento meniscofemoral intacto. No se produce excesiva extrusión meniscal al palpar y al aplicar tracción al menisco con el gancho romo. Qué opción terapéutica obtendría peores resultados clínicos? A. Aloinjerto meniscal infradimensionado alrededor de un 10 %. B. Aloinjerto meniscal sobredimensionado alrededor de un 20 %. C. Aloinjerto meniscal infradimensionado alrededor de un 20 %. Figura 1 31
32 AANA Selected Procedures in Orthopaedic Surgery A. 9 % después de reparación meniscal frente a 75 % después de meniscectomía parcial. B. 30 % después de reparación meniscal frente a 60 % después de meniscectomía parcial. C. 30 % después de reparación meniscal frente a 75 % después de meniscectomía parcial. D. 19 % después de reparación meniscal frente a 60 % después de meniscectomía parcial. E. 2 % después de reparación meniscal frente a 25 % después de meniscectomía parcial. A. Desbridamiento meniscal subtotal. B. Reparación meniscal transtibial. C. Reparación meniscal todo dentro. D. Perforación con trépano. E. Abrasión in situ. 4 Una mujer de 32 años de edad pisó en un pequeño socavón mientras andaba por la calle y se torció la rodilla derecha. Presentó de inmediato dolor y tumefacción. La exploración física en la consulta detectó una prueba de McMurray positiva, dolor a la palpación en la región de la interlínea articular interna y un pequeño derrame articular. La resonancia magnética de la rodilla mostraba una rotura del cuerno posterior del menisco interno. El plan es realizar una artroscopia de la rodilla derecha con meniscectomía parcial o reparación del menisco interno. Cuál es el porcentaje de aparición de artrosis a los 9-10 años de una reparación meniscal en comparación con una meniscectomía parcial? 32 Figura 2 Figura 3 5 Un joven de 26 años de edad se torció la rodilla derecha mientras jugaba un partido de baloncesto. Presentó de inmediato dolor y ligera tumefacción, y no pudo seguir jugando. La tumefacción mejoró ligeramente a lo largo de los días siguientes. No obstante, sigue notando una molestia localizada en la región posterior de la rodilla, que empeora al flexionar mucho la rodilla. La exploración física en la consulta revela dolor a la palpación en la región interna de la interlínea articular y una prueba de McMurray positiva. La resonancia magnética demuestra una rotura de la raíz del menisco interno. Qué tipo de reparación artroscópica es la más resistente a la rotura por tracción? A. Punto de colchonero invertido. B. Punto simple con lazada de bloqueo doble. C. Dos puntos simples. D. Dos puntos simples con lazada de bloqueo doble. E. Un solo punto simple. 6 Una mujer de 34 años de edad tiene dolor en la rodilla izquierda desde hace seis años. Le realizaron una artroscopia de la rodilla izquierda con meniscectomía subtotal externa hace cinco años y estuvo bien durante un año aproximadamente. Las radiografías actuales no muestran cambios artrósicos importantes y tampoco se aprecia desalineación de la rodilla en las telerradiografías. La resonancia magnética de la rodilla izquierda confirma la ausencia del menisco externo. El ligamento cruzado anterior y el ligamento cruzado posterior están intactos y no hay lesiones en el menisco interno. Después de una explicación comprensible de las opciones terapéuticas, la paciente se decidió por un trasplante de aloinjerto de menisco externo. Cuál es la diferencia de tamaño aceptable para que el aloinjerto tenga menos riesgo de extrusión y normalice las fuerzas de contacto femorotibiales?
33 Nuevos horizontes en la preservación del menisco A. 5 %. B. 15 %. C. 20 %. D. 25 %. E. 10 %. 7 Durante el proceso de explicación al paciente de una reconstrucción del ligamento cruzado anterior con autoinjerto de tendones isquiotibiales, usted informa al paciente de que los resultados dependen de muchos factores, como una resistencia adecuada, una posición anatómica y una fijación rígida del autoinjerto. También informa al paciente de que usted utiliza una técnica transtibial. Cuál de las siguientes medidas tiene más probabilidad de lograr un túnel femoral apropiado al utilizar una técnica transtibial? A. Posición frontal del túnel tibial a 90º. B. Ángulo frontal del túnel tibial menor de 75º. C. Túnel tibial centrado 15 mm por delante del ligamento cruzado posterior. D. Túnel tibial centrado 7 mm por delante del ligamento cruzado posterior. E. Posición frontal del túnel tibial a más de 110º. 8 Usted está realizando una reconstrucción del ligamento cruzado anterior derecho y perfora un túnel tibial en posición adecuada. Introduce la guía transtibial a través del túnel tibial y la apoya en la posición más alejada. Usted se da cuenta de que la guía sitúa el túnel femoral en la posición de las 11:30 del reloj en la escotadura intercondílea y está preocupado por la posición apropiada del túnel en el fémur. Cuál de las técnicas siguientes asegura mejor una posición apropiada del túnel femoral respecto a la inserción femoral original del ligamento cruzado anterior? A. Utilizar una guía a través del portal interno o una técnica de dos incisiones para hacer el túnel femoral. B. Utilizar la guía transtibial y situar el túnel femoral en la posición de las 11:30 del reloj porque no plantea ningún problema colocar el túnel femoral en esta posición. C. Cambiar el grado de flexión de la rodilla para lograr una posición más apropiada de la guía transtibial. D. Cambiar el túnel tibial a una posición más oblicua que permita una posición más adecuada de la guía transtibial. E. Poner un injerto óseo en el túnel tibial y hacer un túnel tibial nuevo paralelo al túnel previo. 9 Durante la reconstrucción del ligamento cruzado anterior, usted tiene el artroscopio en el portal anteroexterno. Su ayudante tiene curiosidad por saber cómo determinar la posición anatómica del injerto durante la reconstrucción del ligamento cruzado anterior. Usted identifica la cresta bifurcada externa, conocida también como cresta del residente. Cuál de las medidas siguientes tiene más probabilidad de conseguir una posición anatómica del injerto en el fémur? A. Posición anatómica del túnel anterointerno proximal a la cresta bifurcada externa (posterior al mirar con la rodilla a 90º de flexión). B. Posición anatómica del túnel posteroexterno proximal a la cresta bifurcada externa (posterior al mirar con la rodilla a 90º de flexión). C. Posición anatómica de los túneles anterointerno y posteroexterno proximales a la cresta bifurcada externa (posterior al mirar con la rodilla a 90º de flexión). D. Posición anatómica del túnel anterointerno distal a la cresta bifurcada externa (anterior al mirar con la rodilla a 90º de flexión). E. Posición anatómica del túnel anterointerno anterior a la cresta bifurcada externa (superior al mirar con la rodilla a 90º de flexión). 10 Un joven de 17 años de edad jugador de rugby se torció la rodilla al intentar hacer un placaje. No puede extender la rodilla por completo, y presenta derrame y dolor a la palpación en la interlínea articular interna. Las maniobras de desplazamiento anteroposterior o de tensión en varo y en valgo no muestran laxitud manifiesta. La resonancia magnética demuestra una rotura en asa de cubo desplazada del menisco interno. Cuál es el mejor tratamiento para este paciente? A. Fisioterapia. B. Meniscectomía artroscópica. C. Meniscectomía abierta. D. Reparación meniscal. E. Trasplante de menisco. 11 Un chico de 16 años jugador de fútbol americano se ha lesionado la rodilla. Presenta de inmediato dolor y tumefacción, y no puede extender la 33
34 AANA Selected Procedures in Orthopaedic Surgery rodilla. La resonancia magnética se muestra en la figura 4. Cuál es el tratamiento más apropiado? Figura 4 A. Reparación artroscópica del menisco interno. B. Inyección de corticoide y fisioterapia. C. Trasplante de menisco. D. Reparación artroscópica del menisco externo. E. Reconstrucción del ligamento cruzado posterior. 12 Un miembro de las fuerzas especiales de la Marina de 35 años de edad se ha sometido a tres meniscectomías internas y en la actualidad tiene dolor en la interlínea articular interna. Cuál de las siguientes no es una contraindicación del trasplante meniscal interno aislado? A. Maniobra de desplazamiento del pivote positiva. B. Gota. C. Meniscectomía completa previa. D. Desalineación en varo. E. Condromalacia grado IV. A. Para aumentar la tasa de cicatrización de la rotura meniscal pueden emplearse técnicas de refuerzo biológico con coágulo sanguíneo o plasma rico en plaquetas. B. Si la visión no es adecuada, se pueden hacer pequeñas incisiones de descarga en el ligamento lateral externo para aumentar y mejorar la exposición del compartimento femorotibial interno. C. La desalineación de la rodilla en varo no es una contraindicación para la reparación meniscal artroscópica aislada. D. Las suturas biodegradables logran mejores porcentajes de cicatrización de la rotura meniscal que las suturas trenzadas. E. Las técnicas de reparación fuera-dentro acortan el tiempo quirúrgico y por lo general son más caras que las técnicas dentro-fuera o todo dentro. 14 Estudios recientes han demostrado que la meniscectomía parcial puede provocar cambios artrósicos con el paso de los años. Por esta razón, ha aumentado el interés por la reparación meniscal primaria. Cuál de los pacientes siguientes tiene menos probabilidad de un resultado satisfactorio con una reparación meniscal primaria? A. Un hombre de 54 años con artrosis moderada del compartimento femorotibial interno y una rotura degenerativa compleja del cuerno posterior del menisco interno. B. Una mujer de 26 años con una rotura por división horizontal aislada del cuerpo del menisco interno. C. Un muchacho de 21 años con una lesión del ligamento cruzado anterior que se va a tratar con una plastia de reconstrucción y una rotura vertical del menisco externo. D. Una mujer de 46 años con una rotura radial del cuerpo del menisco externo. E. Un niño de 14 años con una rotura aguda en asa de cubo del menisco interno. 13 Un muchacho de 19 años jugador de fútbol americano universitario sufre un traumatismo por contacto y presenta de inmediato dolor, derrame e imposibilidad para volver a jugar. La resonancia magnética pone de manifiesto una rotura en asa de cubo del menisco interno. Se planifica una reparación artroscópica del menisco interno. Cuál de las afirmaciones siguientes es cierta respecto a las técnicas artroscópicas de reparación meniscal? 15 Un varón de 35 años de edad jugador de béisbol semiprofesional fue tratado mediante una meniscectomía interna previamente. En la actualidad presenta dolor en la cara interna de la rodilla. En la exploración, se detecta dolor a la palpación en la interlínea articular interna, las pruebas de estabilidad ligamentosa son normales y la alineación es neutra. La figura 5 muestra la resonancia magnética. Se observan cambios focales grado 2 en el cartílago articular del compartimento femorotibial interno. Se considera un trasplante de aloinjerto meniscal. Cuál de 34
35 Nuevos horizontes en la preservación del menisco las afirmaciones siguientes es cierta respecto a la influencia del tamaño del aloinjerto meniscal en las presiones de contacto femorotibiales? Figura 5 A. En los aloinjertos meniscales es aceptable una diferencia de tamaño hasta del 10 %. B. La medición correcta del tamaño en las radiografías simples anteroposteriores es un 80 % del compartimento femorotibial interno en el plano frontal para el menisco interno. C. El infradimensionamiento de los aloinjertos meniscales ocasiona un aumento de las presiones de contacto femorotibiales. D. El sobredimensionamiento de los aloinjertos meniscales provoca un aumento de las fuerzas aplicadas al aloinjerto meniscal. E. La medición correcta del tamaño en las radiografías simples laterales es un 100 % del compartimento femorotibial interno en el plano sagital para el menisco interno
36 Información teórica Reparación meniscal Toma de decisiones, suturas y fijaciones Peter R. Kurzweil, MD En la aproximación a un paciente con una rotura meniscal, lo primero es buscar las razones para repararla, y no buscar las razones para no repararla. Luego, los hallazgos artroscópicos o los factores relacionados con el paciente pueden llevar a un cambio de idea, pero el primer objetivo es reparar la rotura meniscal, asumiendo que puede haber un fracaso. Las imágenes de resonancia magnética (RM) preoperatorias no siempre ayudan a tomar la decisión, pero pueden indicar si la rotura meniscal es reparable o no. Si se trata de un menisco reparable por sus características en la RM, la rotura debe estar en los 4 mm adyacentes al borde meniscal y tener una longitud mínima de 10 mm. Entre las cointraindicaciones para la reparación cabe destacar las siguientes: una desalineación pronunciada, una inestabilidad sin corregir, cambios degenerativos considerables como una artrosis de grado 3 o más, un menisco extruido o una edad avanzada. En realidad, no hay un límite estricto de edad, ya que las personas son cada vez más jóvenes desde un punto de vista fisiológico al llegar a una edad determinada, y una persona de 50 o 60 años puede tener una rodilla en buen estado y puede ser muy deportista, por lo que esta edad no debe suponer un obstáculo absoluto. El estudio MOON, en el que se abordó la reparación meniscal, se analizaron más de roturas del ligamento cruzado anterior y se encontró que el 36 % estaban asociadas a roturas del menisco interno y el 44 % a roturas del menisco externo. El 30 % de las roturas del menisco interno eran reparables, frente al 10 % de las roturas del menisco externo. No obstante, la mayoría de estas 36 roturas meniscales consideradas reparables no se trataron mediante reparación, sino mediante meniscectomía. El grupo de Harner observó que sólo un 18 % de las roturas del ligamento cruzado anterior estaban asociadas a roturas meniscales reparables. Y se han recopilado casos de pacientes con roturas meniscales que podría pensarse que no son reparables y en realidad sí son reparables. Siempre se debe tener presente que las roturas traumáticas evolucionan mejor que las roturas atraumáticas. Las roturas atraumáticas, por lo general en pacientes de 40 o 50 años sin un antecedente traumático claro y en los que hay que tener en cuenta el componente de compensación laboral, suelen evolucionar peor que las roturas traumáticas. Una edad más joven es más favorable, y también lo es una rotura de menos tiempo de evolución (si se repara pronto la rotura meniscal). Algo parecido a lo que sucede con una rotura del manguito de los rotadores: si se trata pronto, la evolución es más favorable. Cabe aceptar una tasa de fracaso del 20 %. Conviene avisar de antemano al paciente que es posible que la reparación meniscal no sea efectiva. Y si es deportista, debe mantenerse con él la conversación habitual sobre la finalización de la temporada (reparación) frente a una reparación rápida (resección). Así, la meniscectomía acorta la carrera profesional de un jugador de fútbol americano más que una rotura del ligamento cruzado anterior, por lo que la conservación del menisco es fundamental. Un estudio llevado a cabo por Stein puso de relieve que nueve años después de una reparación meniscal sólo tenían artrosis el 19 % de los pacientes frente al 40 % de los pacientes del grupo de meniscecto-
37 Nuevos horizontes en la preservación del menisco mía. Y cabe tener presente que si se consigue reparar el menisco, la mayoría de los pacientes recuperarán su nivel deportivo previo a la lesión. Aunque sabemos que un menisco reparado no es igual que un menisco normal, hay estudios que indican que es posible que la reparación sólo tenga un efecto beneficioso a medio plazo. No está claro que seamos capaces realmente de recuperar la normalidad absoluta de la rodilla. Cuál es la mejor técnica de reparación? Si se consigue una reparación estable ya sea con suturas o bien con fijaciones, realmente da lo mismo. Es posible que la tasa de éxito clínico no se corresponda con la resistencia de la reparación. La mayoría de las técnicas probablemente ofrezcan una resistencia suficiente, y probablemente sean más preocupantes los factores biológicos. Por lo tanto, las opciones de reparación son las suturas y las fijaciones, y para el 20 % de fracasos puede ser conveniente pensar en refuerzos biológicos de la reparación meniscal. Con independencia de si se utiliza una técnica de trepanación o de microfractura de la escotadura intercondílea o si se emplea el plasma rico en plaquetas o el coágulo sanguíneo clásico. En cuanto a la localización, siempre se ha dicho que las localizaciones más favorables de las roturas meniscales son la zona roja-roja y la zona roja-blanca, pero en realidad no hay datos científicos concluyentes de que esto sea cierto. Se ha dicho que las roturas en la zona blanca-blanca son las más desfavorables, pero no siempre es así. Es posible que las roturas en zona blanca-blanca sean reparables. Si la vascularización no es adecuada, lo que se puede hacer es manipular la rotura. Así, por ejemplo, si la vascularización no es óptima y la rotura meniscal está demasiado alejada de la zona periférica, se puede utilizar la fresa artroscópica y convertirla en una rotura periférica. Se utiliza una parte del borde periférico, pero lo que se pretende es llegar a la zona sangrante. Cuando se repara una rotura meniscal, es muy importante hacer la reparación sin dañar el cartílago articular. No hay que olvidar que se hacen reparaciones para prevenir la artrosis de la rodilla, y muchas veces se manipula y se intenta llegar a la rotura con el instrumental causando daños irreversibles al cartílago articular. Por lo tanto, hay que evitar esta actuación. Una cuestión a considerar es que hay que refrescar la rotura, para evitar que no cicatrice. Se querrá estimular la cicatrización y para eso no sólo se hará la reparación, sino que también se prepararán los bordes de la rotura igual que se haría en una fractura ósea. Pueden utilizarse fijaciones en la parte posterior, pero en la parte anterior el autor coloca varias suturas en los 2/3 anteriores, pues prefiere las técnicas fuera-dentro, que no se utilizan con frecuencia pero son bastante sencillas. Algunos artroscopistas tienen aversión a introducir cánulas en la rodilla por el riesgo de dañar el cartílago articular y otras complicaciones. Para la técnica dentro-fuera es bastante sencillo, pero para la técnica fuera-dentro es todavía más fácil. La técnica de sutura fuera-dentro es sencilla, resistente, barata y fiable. De hecho, es una técnica rápida, fácil y muy efectiva que consigue resultados muy satisfactorios y probablemente más fiables que las fijaciones meniscales. Por supuesto, no es necesario realizar una reparación de todas las roturas meniscales. Algunas roturas meniscales son bastante estables. Una rotura parcial puede tratarse mediante trepanación y refrescamiento de los bordes. Pero en muchas ocasiones se puede recurrir a la colocación de una fijación meniscal pequeña, sólo para estabilizar la rotura meniscal mientras se está ahí. Esta técnica tiene una morbilidad baja. La duda es si deben repararse las roturas del menisco externo (cuerno posterior). Se ha demostrado con claridad que puede ser innecesario reparar las roturas cercanas al hiato poplíteo. Una de las razones, después de analizar la bibliografía científica al respecto, es que en ocasiones esta zona está estabilizada por el ligamento de Wisberg. Pero resulta preocupante la propagación de la rotura meniscal, y si se dispone de la técnica para repararla sin hacer una incisión formal, es decir, si se puede hacer con una morbilidad baja, se puede fijar, porque ahora se dispone de técnicas más seguras y sencillas. Tampoco pasa nada si es necesario hacer una incisión. Lo importante es asegurarse de que la incisión está justo detrás del ligamento lateral interno o externo. Da igual si se trata de la cara interna o de la cara externa de la rodilla, porque ahí se encuentra el punto blando. En la cara externa es conveniente situarla entre la cintilla iliotibial y el tendón del bíceps; si se mantiene en este plano, no se pondrá en riesgo el nervio ciático poplíteo externo (peroneo común). Por último, cabe destacar que la calidad del tejido meniscal es un factor muy importante, aunque eso sólo puede determinarse en el quirófano. Con independencia de las características o la edad del paciente, lo cierto es que hay situaciones en las que la calidad del tejido meniscal es inadecuada para una reparación. 37
38 AANA Selected Procedures in Orthopaedic Surgery Aloinjertos meniscales Thomas R. Carter, MD 38 En Estados Unidos se realizan cada año alrededor de un millón de meniscectomías totales o parciales, mientras que sólo hay disponibles unos aloinjertos, por lo que es muy importante conocer las indicaciones de los aloinjertos meniscales y utilizarlos con sentido común. Así, para decidirse por un aloinjerto el paciente debe estar sintomático, con síntomas localizados en el compartimento femorotibial afectado, pero teniendo presente que estas molestias pueden deberse a un derrame articular. Otra indicación es la presencia de condromalacia, pero hay que asegurarse de que está causada por la meniscectomía. De hecho, es posible que algunos pacientes tengan gota, seudogota o artritis reumatoide, y en estos casos no es apropiado el aloinjerto meniscal, porque no va a cambiar nada el problema subyacente. La condromalacia debe ser de grado 3 o inferior; algunos cirujanos utilizan los aloinjertos meniscales incluso en pacientes con una condromalacia difusa, pero su duración es limitada. Además, se considera que el límite de edad es de años, aunque esto es algo relativo: si una persona de 70 años es capaz de subir montañas, puede ser apropiado realizarle un aloinjerto meniscal, y en el extremo opuesto está el caso de una persona de 34 años de edad cuyo único objetivo en sentarse en el sofá, que también puede beneficiarse de un aloinjerto meniscal. En ocasiones se recurre a un aloinjerto cuando se aprecia una reacción de sobrecarga mayor de lo normal y prematura tras la extirpación del menisco. Y puede ser necesario corregir algún otro trastorno si la rodilla es inestable, sobre todo en el compartimento interno; en caso contrario, generará una sobrecarga en el aloinjerto meniscal, que puede romperse. La desalineación en varo o en valgo de la extremidad inferior precisa un tratamiento más agresivo. Cabe insistir, sobre todo, en que el aloinjerto debe estar justificado y que no debe tomarse como un sustituto de la artroplastia. Con respecto al tamaño del injerto, muchos especialistas toman como base las imágenes de resonancia magnética o de tomografía computarizada, pero hay otra opción, como es recurrir a una evaluación radiográfica preoperatoria con el método elaborado por Pollard en Para ello, es necesario realizar proyecciones perfectas de radiografías posteroanterior y lateral. Se pueden hacer mediciones, que después se envían al banco de tejidos, en el que seguramente se volverán a hacer las mediciones para confirmar si son correctas o no. Esto es importante, porque algunos estudios han mostrado que los aloinjertos sobredimensionados sufren una fuerza de contacto femorotibial más intensa, y los aloinjertos infradimensionados soportan más carga meniscal. Pero hay un punto intermedio virtuoso: demasiado grande, puede extruirse hacia afuera; demasiado pequeño, sobrecarga en la reparación meniscal. De todos modos, se acepta que haya una discrepancia del 10 %, aproximadamente. En opinión del autor, es preferible utilizar un aloinjerto un poco sobredimensionado mejor que uno más pequeño. Además, es posible implantar el aloinjerto meniscal sin hueso, lo que resulta bastante más sencillo técnicamente. También puede utilizarse un aloinjerto meniscal conectado al hueso en los extremos, con tacos óseos o un puente óseo. Algunos expertos utilizan una ranura porque permite colocar un tornillo o suturas en dirección descendente a través de la misma. El autor utiliza una técnica de tipo encaje a presión. Los aloinjertos fijados sólo con suturas tienen una mayor presión de contacto que cuando se fijan con hueso. En un estudio de fijación con sutura exclusivamente, en el que se analizaron 88 aloinjertos meniscales, 33 fijados con sutura exclusivamente y 55 fijados con tacos óseos, se comprobó que todos se comportaban bien a largo plazo (seguimiento mínimo de tres años), pero se observaron extrusiones mayores de 3 mm, que por definición pueden estar relacionadas con una rotura de la raíz meniscal, en el 72,2 % de las fijaciones con sutura frente al 30,9 % de las fijaciones con hueso. Por lo tanto, es mejor utilizar una fijación ósea hasta que se demuestre que otras técnicas son mejores o hasta que se apliquen técnicas nuevas. La rehabilitación después de una técnica de aloinjerto meniscal es parecida a la de una reparación meniscal. El paciente no puede apoyar en carga la extremidad inferior afectada durante cuatro semanas. A las cuatro semanas puede iniciar el apoyo en carga total y normalmente se permite que inicie actividades como bicicleta, incluso a las 3-4 semanas puede correr con suavidad. Y la funcionalidad total se alcanza a los 5-6 meses. Es importante, sin embargo, explicar a los pacientes las limitaciones que comporta un aloinjerto meniscal en relación
39 Nuevos horizontes en la preservación del menisco Implantes meniscales Peter R. Kurzweil, MD Cuando se le explica a un paciente que se le practicará una meniscectomía parcial, que se le va a extirpar parte del menisco, suele preguntar cómo se va a sustituir la parte que se quita. Uno le explica al paciente que no es imprescindible esa parte del menisco y que en realidad la rodilla va a funcionar mejor después de una meniscectomía parcial. Sin embargo, una proporción considerable de los pacientes presentan dolor de rodilla después de la meniscectomía parcial. En estos pacientes lo ideal sería poder remplazar el tejido extirpado para evitar la artrosis y hacer desaparecer el dolor. La primera opción es recurrir a un aloinjerto meniscal, si bien la mayoría de los pacientes no quieren someterse a una intervención tan agresiva. Y la segunda es un implante meniscal. El implante meniscal no contiene tejido de aloinjerto, es un producto sanitario comercializado, y con las actividades que requieren una exigencia demasiado elevada para las rodillas, como puede ser jugar al fútbol americano o al baloncesto. En cuanto a resultados, hay algunos estudios interesantes. En un metaanálisis llevado a cabo por Elattar y colaboradores (Twenty-six years of meniscal allograft transplantation: is it still experimental? A meta-analysis of 44 trials. Knee Surg Sports Traumatol Arthrosc 2011;19:147-57) con aloinjertos meniscales en pacientes media de edad de 34,8 años y media de seguimiento de 4,6 años, los pacientes lograron un aumento significativo de la puntuación Lysholm de 44 puntos en el preoperatorio a 77 puntos en el postoperatorio. En la escala IKDC, el 84 % de los pacientes calificaron la función de su rodilla como normal o casi normal, y lo que es más importante: el 89 % de los pacientes estaban satisfechos con el resultado. La tasa de complicaciones fue prácticamente la misma que la tasa de rerrotura: alrededor del 20 % de los pacientes presentaron rerroturas o precisaron una nueva sutura. Otro estudio, probablemente el más numeroso de todo el mundo, es el realizado por Verdonk y colaboradores (Transplantation of viable meniscal allograft. Survivorship analysis and clinical outcome of one hundred cases. Bone Joint Surg Am 2005;87:715-24). Los autores hicieron el seguimiento de sus 100 primeros aloinjertos meniscales, 61 del menisco externo y 39 del menisco interno, y realizaron 13 osteotomías tibiales proximales asociadas cuyo objetivo era corregir la de salineación mecánica de la rodilla. La supervivencia a los 10 años era del 70 % para los aloinjertos de menisco externo, del 74 % para los aloinjertos de menisco interno y del 83 % para las osteotomías tibiales proximales. Los resultados empeoraban con el tiempo, pero así y todo la supervivencia a los 20 años era del 50 % para los aloinjertos de menisco externo y del 60 % para los aloinjertos de menisco interno. Como conclusión, hay que destacar la importancia que tiene una selección muy estricta de los pacientes para lograr buenos resultados cuando se recurre a un aloinjerto meniscal. Además, debe considerarse que se trata de intervención quirúrgica técnicamente difícil. Y siempre debe tenerse presente que, cuando se hable del tema con los pacientes que por lo general consultan por dolor y son jóvenes, habrá que explicarles que la intervención posiblemente mejorará su dolor y permitirá aumentar el nivel de actividad, pero no realizar todo tipo de actividades. Sabemos que los aloinjertos meniscales no son tan resistentes como los meniscos naturales, ya que a los 10, 15 o 20 años empiezan a deteriorarse. para aplicarlo no se necesitan túneles óseos y sólo se sustituye la porción extirpada del menisco. No aporta tejido maduro de inmediato, sino que da soporte a la invasión celular y vascular para lograr la sustitución del tejido perdido. La principal indicación para pensar en un implante meniscal es el dolor; es decir, una rodilla sintomática después de una meniscectomía parcial. Además, se requiere que haya unas características básicas. Así, es necesario que haya un borde estable para que el menisco no se extruya. También es necesario que el cuerno anterior y el cuerno posterior sean estables, algo a lo que suturar el implante. Conviene asegurarse de que el defecto tiene alrededor de 25 mm o más, de que no hay artrosis y de que el paciente no sea demasiado mayor, considerándose que lo ideal es que tenga menos de 50 años. 39
40 AANA Selected Procedures in Orthopaedic Surgery Las contraindicaciones son: desalineación en varo o en valgo, inestabilidad sin corregir, artrosis (grado 3 o mayor), inmadurez esquelética (edad < 16 años) y obesidad (índice de masa corporal > 35). La técnica para colocar el implante consiste en desbridamiento del tejido roto, medición del defecto, modelación y ajuste del tamaño del implante prefabricado y, por último, sutura en posición adecuada. En la actualidad se comercializan dos tipos de implantes, Menaflex y Actifit, pero ninguno está aprobado por la Food and Drug Administration (FDA) y no se usan en Estados Unidos, como sí se hace en Europa, Asia y Sudamérica. Con respecto a Menaflex (que en realidad ahora se denomina CMI), se han realizado más de implantes. Fue aprobado por la FDA en 2008, pero en el año 2010 suspendió la aprobación. La empresa entró en quiebra y fue adquirida por Ivy Sports Medicine, que en la actualidad ha puesto una reclamación a la FDA. Este implante es de colágeno tipo I de tejido bovino irradiado. Es biodegradable en el plazo de un año y medio, y hay implantes distintos para el menisco interno y para el menisco externo. Según los principales estudios realizados al respecto, cuando se utilizó el implante CMI en pacientes crónicos con dolor después de hemartropatía, los resultados fueron buenos, pero cuando se implantó inmediatamente después de una meniscectomía parcial, los resultados fueron parecidos a los del grupo sólo con meniscectomía parcial. Esto puede estar relacionado con que muchos pacientes a los que se realiza una meniscectomía parcial consiguen un resultado satisfactorio. Algunos estudios señalan que puede disminuir el pinzamiento del espacio articular. Sin embargo, en los estudios con RM y en las evaluaciones de seguimiento todos los implantes habían perdido volumen. Por lo tanto, aunque se coloque el implante, no se consigue el mismo volumen, no se consigue que vuelva a formarse todo el menisco. El implante Actifit es de poliuretano alifático acelular, poroso y biocompatible. Se degrada durante un período de tiempo más prolongado, de cinco años. Es más resistente, más flexible probablemente y más fácil de manejar. También hay implantes distintos para el menisco interno y para el menisco externo. Este implante fue aprobado en el año 2008 por la Agencia Europea de Medicamentos (EMA). En los estudios efectuados, todos los pacientes lograron mejores puntuaciones funcionales de la rodilla a los dos años de colocar el implante. Una característica interesante del implante Actifit es que puede verse en la RM, a diferencia del implante Menaflex que no es visible mediante RM. Como conclusión, puede considerarse que los implantes meniscales son una solución para el dolor de rodilla después de una meniscectomía parcial, sin que sea necesario recurrir a un aloinjerto meniscal. Los implantes meniscales se han utilizado en Europa desde hace más de una década con resultados satisfactorios. Los estudios muestran una mejoría del dolor y de las puntuaciones funcionales de la rodilla. Además, los resultados preliminares son prometedores en relación con la prevención del avance de la artrosis. 40
41 Soluciones del cuestionario 1 Según la extensión de la lesión, las roturas meniscales radiales pueden aumentar las presiones de contacto por pérdida de las fuerzas circunferenciales normales. Cuál es la longitud crítica de la rotura (p. ej., central a periférica) que puede justificar una reparación para restablecer la función meniscal y disminuir las presiones de contacto máximas? A. 25 %. B. 50 %. C. 75 %. D. 60 %. E. 90 %. Correcta: E Varios estudios biomecánicos han investigado el papel de los cortes radiales seriados del menisco interno y del menisco externo en un modelo en cadáver. La afectación por una rotura radial del 90 al 100 % produce siempre un aumento de las presiones de contacto y una disminución del área de contacto. La carga biomecánica mejoró significativamente con la consiguiente reparación de la rotura meniscal radial, acercándose a la del menisco normal. Sin embargo, la meniscectomía parcial o la ausencia de tratamiento de las roturas radiales grandes ( %) en el menisco interno o en el menisco externo pueden provocar una sobrecarga mecánica dinámica desfavorable. 2 Después de una meniscectomía subtotal del menisco externo por una rotura meniscal compleja, un paciente de 30 años de edad presenta dolor de seis meses de duración en la región lateral de la interlínea articular y dificultad para realizar las actividades cotidianas. Las pruebas de diagnóstico por imagen muestran una alineación mecánica neutra con una condromalacia grado 2 y un edema óseo subcondral leve. Después de explicarle las distintas opciones terapéuticas, el paciente opta por un trasplante de aloinjerto meniscal. Basándose en las pruebas de imagen disponibles, se plantean varias opciones para medir el tamaño apropiado. Cuál de las siguientes permite hacer una medición óptima del tamaño respecto a las mediciones reales del menisco? A. Aloinjerto meniscal infradimensionado alrededor de un 10 %. B. Aloinjerto meniscal sobredimensionado alrededor de un 20 %. C. Aloinjerto meniscal infradimensionado alrededor de un 20 %. D. Aloinjerto meniscal sobredimensionado alrededor de un 25 %. E. Aloinjerto meniscal sobredimensionado alrededor de un 10 %. Correcta: E Se han descrito varios métodos radiográficos para medir con precisión el tamaño del menisco nativo para planificación preoperatoria del trasplante de aloinjerto meniscal. Dienst y colaboradores (Am J Sports Med 2007;35:34-42) recomendaron una diferencia de tamaño inferior al 10 % para disminuir las tasas de fracaso secundario y/o la degeneración condral progresiva. Los aloinjertos sobredimensionados pueden provocar un aumento de las presiones de contacto femorotibiales, mientras que los injertos infradimensionados dismi- 41
42 AANA Selected Procedures in Orthopaedic Surgery nuyen las presiones de contacto femorotibiales y aumentan la presión soportada por el menisco implantado. Varios expertos han hallado tasas significativas de disminución de volumen del aloinjerto meniscal, hasta un 68 % de los trasplantes meniscales. Carter y colaboradores (J Knee Surg 2013;26:167-71) observaron que la tasa media de contracción del aloinjerto fue del 7 %, aunque el 32 % de los pacientes presentaban una disminución de volumen mayor del 10 %. Por lo tanto, puede ser más adecuado utilizar aloinjertos meniscales ligeramente sobredimensionados (< 10 %) que utilizar aloinjertos infradimensionados. 3 Un varón de 32 años de edad que sufrió hace cuatro meses una lesión de rodilla presenta fallos y dolor en la rodilla relacionado con la actividad a pesar de haber hecho fisioterapia y usado una rodillera. La exploración física indica un resultado grado IIB en la prueba de Lachman y un resultado grado I en la prueba de desplazamiento del pivote (pivot shift). Las radiografías simples son anodinas y la resonancia magnética confirma el diagnóstico de rotura del ligamento cruzado anterior con sospecha de rotura del cuerno posterior del menisco externo (figuras 1 a 3). Durante la reconstrucción del ligamento cruzado anterior se identifica una rotura radial del menisco externo con un ligamento meniscofemoral intacto. No se produce excesiva extrusión meniscal al palpar y al aplicar tracción al menisco con el gancho romo. Qué opción terapéutica obtendría peores resultados clínicos? Figura 2 Figura 3 A. Desbridamiento meniscal subtotal. B. Reparación meniscal transtibial. C. Reparación meniscal todo dentro. D. Perforación con trépano. E. Abrasión in situ. Correcta: A Figura 1 El tratamiento de las roturas muy posteriores o las avulsiones de la raíz del menisco externo sigue generando debate, sobre todo cuando se asocia a reconstrucción del ligamento cruzado anterior. Shelbourne y colaboradores (Sports Med Arthrosc 2012;20:62-7) han defendido el tratamiento conservador con o sin abrasión o perforación con trépano del menisco, a menos que la rotura se extienda por delante del tendón poplíteo. El ligamento meniscofemoral puede tener un efecto estabilizador 42
43 Nuevos horizontes en la preservación del menisco en las roturas del menisco externo y puede evitar la extrusión meniscal subsiguiente. Otros expertos han expresado preocupaciones por la propagación de la rotura y por la disminución de las fuerzas de contención circunferenciales, y por este motivo han recomendado la reparación meniscal. Por el contrario, la meniscectomía externa subtotal puede acelerar la degeneración del cartílago articular femorotibial y sólo está indicada en roturas complejas, inestables e irreparables. evaluaron a 81 pacientes sometidos a artroscopia de rodilla por una rotura meniscal (reparación en 42 pacientes, meniscectomía en 39 pacientes). En el seguimiento a largo plazo, estos expertos encontraron que alrededor del 19 % de los pacientes tratados mediante reparación meniscal habían desarrollado artrosis en comparación con el 60 % de los pacientes tratados mediante meniscectomía parcial. Las otras respuestas son incorrectas, porque no reflejan los hallazgos del estudio realizado en el año 2010 por el equipo del Dr. Stein. 4 Una mujer de 32 años de edad pisó en un pequeño socavón mientras andaba por la calle y se torció la rodilla derecha. Presentó de inmediato dolor y tumefacción. La exploración física en la consulta detectó una prueba de McMurray positiva, dolor a la palpación en la región de la interlínea articular interna y un pequeño derrame articular. La resonancia magnética de la rodilla mostraba una rotura del cuerno posterior del menisco interno. El plan es realizar una artroscopia de la rodilla derecha con meniscectomía parcial o reparación del menisco interno. Cuál es el porcentaje de aparición de artrosis a los 9-10 años de una reparación meniscal en comparación con una meniscectomía parcial? A. 9 % después de reparación meniscal frente a 75 % después de meniscectomía parcial. B. 30 % después de reparación meniscal frente a 60 % después de meniscectomía parcial. C. 30 % después de reparación meniscal frente a 75 % después de meniscectomía parcial. D. 19 % después de reparación meniscal frente a 60 % después de meniscectomía parcial. E. 2 % después de reparación meniscal frente a 25 % después de meniscectomía parcial. Correcta: D El menisco desempeña varias funciones importantes, como soporte mecánico, distribución de la presión localizada y lubricación de la articulación de la rodilla. Una rotura meniscal altera la estructura y la función normales del menisco. La intervención quirúrgica para una rotura meniscal depende de muchos factores, como edad del paciente, el tiempo de evolución de la lesión, la localización de la rotura, la presencia de lesión del cartílago articular y lesiones asociadas (p. ej., rotura del ligamento cruzado anterior). En el año 2010, Stein y colaboradores (Am J Sports Med 2010;38:1542-8) 5 Un joven de 26 años de edad se torció la rodilla derecha mientras jugaba un partido de baloncesto. Presentó de inmediato dolor y ligera tumefacción, y no pudo seguir jugando. La tumefacción mejoró ligeramente a lo largo de los días siguientes. No obstante, sigue notando una molestia localizada en la región posterior de la rodilla, que empeora al flexionar mucho la rodilla. La exploración física en la consulta revela dolor a la palpación en la región interna de la interlínea articular y una prueba de McMurray positiva. La resonancia magnética demuestra una rotura de la raíz del menisco interno. Qué tipo de reparación artroscópica es la más resistente a la rotura por tracción? A. Punto de colchonero invertido. B. Punto simple con lazada de bloqueo doble. C. Dos puntos simples. D. Dos puntos simples con lazada de bloqueo doble. E. Un solo punto simple. Correcta: D El menisco ayuda a mantener la estabilidad, la propiocepción y la distribución de carga de la rodilla. Todas estas funciones dependen mucho de la capacidad del menisco para transformar las fuerzas de compresión en fuerzas de contención circunferencial. Una rotura de la raíz meniscal altera la capacidad para contener las fuerzas circunferenciales e incrementa las fuerzas de contacto en las superficies articulares femorotibiales. Las fuerzas de contacto soportadas por la tibia y por el fémur después de una rotura de la raíz meniscal tienen una magnitud parecida a las observadas después de una meniscectomía total. Numerosos estudios han demostrado el restablecimiento de las fuerzas de contacto normales después de una reparación de la raíz meniscal. Se han propuesto varias técnicas de reparación y tipos de suturas para la reparación 43
44 AANA Selected Procedures in Orthopaedic Surgery artroscópica de una rotura de la raíz meniscal, como un punto de colchonero invertido, dos puntos simples y un punto con lazada de bloqueo doble. No obstante, un estudio reciente realizado por Anz y colaboradores (Am J Sports Med 2014; 42: ) demostró que el uso de dos puntos con lazada de bloqueo doble tiene una resistencia más alta a la tracción que la que proporcionan estos otros tres tipos de suturas. 6 Una mujer de 34 años de edad tiene dolor en la rodilla izquierda desde hace seis años. Le realizaron una artroscopia de la rodilla izquierda con meniscectomía subtotal externa hace cinco años y estuvo bien durante un año aproximadamente. Las radiografías actuales no muestran cambios artrósicos importantes y tampoco se aprecia desalineación de la rodilla en las telerradiografías. La resonancia magnética de la rodilla izquierda confirma la ausencia del menisco externo. El ligamento cruzado anterior y el ligamento cruzado posterior están intactos y no hay lesiones en el menisco interno. Después de una explicación comprensible de las opciones terapéuticas, la paciente se decidió por un trasplante de aloinjerto de menisco externo. Cuál es la diferencia de tamaño aceptable para que el aloinjerto tenga menos riesgo de extrusión y normalice las fuerzas de contacto femorotibiales? A. 5 %. B. 15 %. C. 20 %. D. 25 %. E. 10 %. Correcta: E Varios factores influyen en el resultado del trasplante de aloinjerto meniscal, como el estado inicial del cartílago articular, la estabilidad ligamentosa, la técnica quirúrgica utilizada, la calidad del propio material trasplantado y una medición y una posición apropiadas del aloinjerto. A menudo se utilizan las radiografías o las imágenes de resonancia magnética peroperatorias para medir el aloinjerto meniscal. Sin embargo, la fiabilidad de estas mediciones es variable. Se cree que una medición incorrecta del tamaño del aloinjerto meniscal es una de las causas del fracaso temprano del trasplante (p. ej., rotura del aloinjerto o deterior progresivo de la articulación). En el año 2007, Dienst y colaboradores (Am J Sports Med 2007;35:34-42) demostraron que el tamaño del aloinjerto de menisco externo influye mucho en la biomecánica de contacto femorotibial. Estos expertos llegaron a la conclusión de que puede ser aceptable una diferencia de tamaño inferior al 10 % respecto al menisco original. En una revisión sistemática reciente del trasplante de aloinjerto meniscal, Samitier y colaboradores (Knee Surg Sports Traumatol Arthrosc 2015;23:310-22) llegaron a la conclusión de que es más importante igualar la anchura del aloinjerto que igualar la longitud del aloinjerto. Además, observaron que el tamaño meniscal depende de varios factores, como el sexo, la altura y el peso. No obstante, la altura es un factor más determinante del tamaño del menisco que el peso. 7 Durante el proceso de explicación al paciente de una reconstrucción del ligamento cruzado anterior con autoinjerto de tendones isquiotibiales, usted informa al paciente de que los resultados dependen de muchos factores, como una resistencia adecuada, una posición anatómica y una fijación rígida del autoinjerto. También informa al paciente de que usted utiliza una técnica transtibial. Cuál de las siguientes medidas tiene más probabilidad de lograr un túnel femoral apropiado al utilizar una técnica transtibial? A. Posición frontal del túnel tibial a 90º. B. Ángulo frontal del túnel tibial menor de 75º. C. Túnel tibial centrado 15 mm por delante del ligamento cruzado posterior. D. Túnel tibial centrado 7 mm por delante del ligamento cruzado posterior. E. Posición frontal del túnel tibial a más de 110º. Correcta: B Se ha comprobado que una posición adecuada del túnel tibial es fundamental para conseguir una posición anatómica del túnel femoral. Howell y colaboradores (Am J Sports Med 2001;29:567-74) demostraron que un túnel tibial con menos de 75º en el plano frontal permitía una posición más anatómica del injerto y disminuía el riesgo de pérdida de movilidad y de fracaso del injerto. Aunque se ha comprobado que en las técnicas transtibiales es importante situar la salida del túnel tibial centrada 7 mm por delante del ligamento cruzado posterior, el ángulo frontal es más importante en 44
45 Nuevos horizontes en la preservación del menisco las reconstrucciones del ligamento cruzado anterior con esta técnica. 8 Usted está realizando una reconstrucción del ligamento cruzado anterior derecho y perfora un túnel tibial en posición adecuada. Introduce la guía transtibial a través del túnel tibial y la apoya en la posición más alejada. Usted se da cuenta de que la guía sitúa el túnel femoral en la posición de las 11:30 del reloj en la escotadura intercondílea y está preocupado por la posición apropiada del túnel en el fémur. Cuál de las técnicas siguientes asegura mejor una posición apropiada del túnel femoral respecto a la inserción femoral original del ligamento cruzado anterior?. Utilizar una guía a través del portal interno o una técnica de dos incisiones para hacer el túnel femoral. B. Utilizar la guía transtibial y situar el túnel femoral en la posición de las 11:30 del reloj porque no plantea ningún problema colocar el túnel femoral en esta posición. C. Cambiar el grado de flexión de la rodilla para lograr una posición más apropiada de la guía transtibial. D. Cambiar el túnel tibial a una posición más oblicua que permita una posición más adecuada de la guía transtibial. E. Poner un injerto óseo en el túnel tibial y hacer un túnel tibial nuevo paralelo al túnel previo. Correcta: A Se ha demostrado que la posición anatómica del túnel en las técnicas de reconstrucción del ligamento cruzado anterior reproduce mejor la cinemática normal de traslación y de rotación de la tibia. Varios estudios anatómicos han puesto de relieve que la ubicación del túnel femoral en la posición de las 11 (derecho) o la 1 (izquierdo) del reloj no reproduce la inserción original del ligamento cruzado anterior en el fémur. El uso del portal interno o de una técnica de dos incisiones permite al cirujano lograr una posición más baja y más lateral del túnel femoral y conseguir una reconstrucción más anatómica. Los cambios del ángulo de flexión de la rodilla no permiten conseguir cambios relevantes en la posición del túnel femoral con una guía transtibial. Cambiar el túnel tibial a una posición más oblicua produce túneles tibiales convergentes y altera la fijación del injerto en la tibia. 9 Durante la reconstrucción del ligamento cruzado anterior, usted tiene el artroscopio en el portal anteroexterno. Su ayudante tiene curiosidad por saber cómo determinar la posición anatómica del injerto durante la reconstrucción del ligamento cruzado anterior. Usted identifica la cresta bifurcada externa, conocida también como cresta del residente. Cuál de las medidas siguientes tiene más probabilidad de conseguir una posición anatómica del injerto en el fémur? A. Posición anatómica del túnel anterointerno proximal a la cresta bifurcada externa (posterior al mirar con la rodilla a 90º de flexión). B. Posición anatómica del túnel posteroexterno proximal a la cresta bifurcada externa (posterior al mirar con la rodilla a 90º de flexión). C. Posición anatómica de los túneles anterointerno y posteroexterno proximales a la cresta bifurcada externa (posterior al mirar con la rodilla a 90º de flexión). D. Posición anatómica del túnel anterointerno distal a la cresta bifurcada externa (anterior al mirar con la rodilla a 90º de flexión). E. Posición anatómica del túnel anterointerno anterior a la cresta bifurcada externa (superior al mirar con la rodilla a 90º de flexión). Correcta: A La identificación de las referencias anatómicas durante la reconstrucción del ligamento cruzado anterior ayuda al cirujano a situar los túneles tibial y femoral en las inserciones anatómicas del ligamento cruzado anterior original. Se ha comprobado que el tejido residual del ligamento cruzado anterior original y la anatomía ósea son referencias fiables para situar en buena posición los túneles. El conocimiento de estas referencias es un factor importante del tratamiento quirúrgico de las rodillas con insuficiencia del ligamento cruzado anterior. El túnel anterointerno debe situarse en posición anatómica proximal a la cresta bifurcada externa. 10 Un joven de 17 años de edad jugador de rugby se torció la rodilla al intentar hacer un placaje. No puede extender la rodilla por completo, y presenta derrame y dolor a la palpación en la interlínea articular interna. Las maniobras de desplazamiento anteroposterior o de tensión en varo y en valgo no muestran laxitud manifiesta. La resonancia magné- 45
46 AANA Selected Procedures in Orthopaedic Surgery tica demuestra una rotura en asa de cubo desplazada del menisco interno. Cuál es el mejor tratamiento para este paciente? A. Fisioterapia. B. Meniscectomía artroscópica. C. Meniscectomía abierta. D. Reparación meniscal. E. Trasplante de menisco. Correcta: D Los estudios demuestran que la reparación de las roturas meniscales en asa de cubo pueden conseguir resultados clínicos satisfactorios con una tasa de fracaso relativamente baja. 11 Un chico de 16 años jugador de fútbol americano se ha lesionado la rodilla. Presenta de inmediato dolor y tumefacción, y no puede extender la rodilla. La resonancia magnética se muestra en la figura 4. Cuál es el tratamiento más apropiado? Este cuadro clínico es indicativo de una rotura aguda en asa de cubo del menisco externo. El paciente tiene un bloqueo de rodilla, lo que supone que puede lograr la extensión completa porque el menisco ha quedado atrapado en la escotadura intercondílea. El tratamiento más apropiado es la reparación o la meniscectomía parcial artroscópica del menisco externo. La reparación suele ser posible en las roturas en asa de cubo grandes porque el menisco se rompe en la zona roja-roja, donde se localiza la mayor parte de la vascularización. Si la porción meniscal rota está muy deshilachada o dañada, puede realizarse una meniscectomía parcial. 12 Un miembro de las fuerzas especiales de la Marina de 35 años de edad se ha sometido a tres meniscectomías internas y en la actualidad tiene dolor en la interlínea articular interna. Cuál de las siguientes no es una contraindicación del trasplante meniscal interno aislado? A. Maniobra de desplazamiento del pivote positiva. B. Gota. C. Meniscectomía completa previa. D. Desalineación en varo. E. Condromalacia grado IV. Correcta: C Las contraindicaciones absolutas de un trasplante meniscal aislado son desalineación mecánica, inestabilidad ligamentosa, artritis inflamatoria y lesión condral bipolar, entre otras. La meniscectomía total o subtotal previa no es una contraindicación y es con frecuencia la razón por la que es necesario un trasplante, como en este paciente. A. Reparación artroscópica del menisco interno. B. Inyección de corticoide y fisioterapia. C. Trasplante de menisco. D. Reparación artroscópica del menisco externo. E. Reconstrucción del ligamento cruzado posterior. Correcta: D Figura 4 13 Un muchacho de 19 años jugador de fútbol americano universitario sufre un traumatismo por contacto y presenta de inmediato dolor, derrame e imposibilidad para volver a jugar. La resonancia magnética pone de manifiesto una rotura en asa de cubo del menisco interno. Se planifica una reparación artroscópica del menisco interno. Cuál de las afirmaciones siguientes es cierta respecto a las técnicas artroscópicas de reparación meniscal? A. Para aumentar la tasa de cicatrización de la rotura meniscal pueden emplearse técnicas de refuerzo biológico con coágulo sanguíneo o plasma rico en plaquetas. 46
47 Nuevos horizontes en la preservación del menisco B. Si la visión no es adecuada, se pueden hacer pequeñas incisiones de descarga en el ligamento lateral externo para aumentar y mejorar la exposición del compartimento femorotibial interno. C. La desalineación de la rodilla en varo no es una contraindicación para la reparación meniscal artroscópica aislada. D. Las suturas biodegradables logran mejores porcentajes de cicatrización de la rotura meniscal que las suturas trenzadas E. Las técnicas de reparación fuera-dentro acortan el tiempo quirúrgico y por lo general son más caras que las técnicas dentro-fuera o todo dentro. Correcta: A El refuerzo con coágulo sanguíneo o plasma rico en plaquetas puede mejorar el medio biológico y aumentar la probabilidad de cicatrización. Las perforaciones con trépano o la técnica de microfractura en la escotadura intercondílea son técnicas adicionales que pueden emplearse. En caso de visualización deficiente se pueden hacer incisiones de descarga en el ligamento lateral interno para mejorar la exposición del compartimento femorotibial interno. La desalineación en varo pronunciada y la extrusión meniscal son contraindicaciones de la reparación meniscal artroscópica aislada porque el entorno biomecánico es desfavorable. No se han hallado diferencias entre los distintos tipos de suturas utilizadas para reparar el menisco. Las técnicas fuera-dentro precisan por lo general un tiempo quirúrgico más prolongado, pero son más baratas y pueden aumentar los porcentajes de cicatrización en comparación con otras técnicas. 14 Estudios recientes han demostrado que la meniscectomía parcial puede provocar cambios artrósicos con el paso de los años. Por esta razón, ha aumentado el interés por la reparación meniscal primaria. Cuál de los pacientes siguientes tiene menos probabilidad de un resultado satisfactorio con una reparación meniscal primaria? B. Una mujer de 26 años con una rotura por división horizontal aislada del cuerpo del menisco interno. C. Un muchacho de 21 años con una lesión del ligamento cruzado anterior que se va a tratar con una plastia de reconstrucción y una rotura vertical del menisco externo. D. Una mujer de 46 años con una rotura radial del cuerpo del menisco externo. E. Un niño de 14 años con una rotura aguda en asa de cubo del menisco interno. Correcta: A La edad más avanzada, las roturas complejas o degenerativas, los cambios artrósicos asociados en el mismo compartimento y una evolución crónica de los síntomas son factores que disminuyen la probabilidad de lograr un resultado satisfactorio mediante reparación meniscal primaria. Los porcentajes de cicatrización pueden ser más altos si la reparación meniscal se asocia a reconstrucción del ligamento cruzado anterior. 15 Un varón de 35 años de edad jugador de béisbol semiprofesional fue tratado mediante una meniscectomía interna previamente. En la actualidad presenta dolor en la cara interna de la rodilla. En la exploración, se detecta dolor a la palpación en la interlínea articular interna, las pruebas de estabilidad ligamentosa son normales y la alineación es neutra. La figura 5 muestra la resonancia magnética. Se observan cambios focales grado 2 en el cartílago articular del compartimento femorotibial interno. Se considera un trasplante de aloinjerto meniscal. Cuál de las afirmaciones siguientes es cierta respecto a la influencia del tamaño del aloinjerto meniscal en las presiones de contacto femorotibiales? A. Un hombre de 54 años con artrosis moderada del compartimento femorotibial interno y una rotura degenerativa compleja del cuerno posterior del menisco interno. Figura 5 47
Consejos para tratar una rotura del ligamento cruzado de la rodilla
 Consejos para tratar una rotura del ligamento cruzado de la rodilla La rodilla es la articulación más grande del esqueleto humano y sus distintas lesiones son, en principio, las más frecuentes entre los
Consejos para tratar una rotura del ligamento cruzado de la rodilla La rodilla es la articulación más grande del esqueleto humano y sus distintas lesiones son, en principio, las más frecuentes entre los
Restauración del cartílago articular Daño del cartílago Cartílago hialino Identificación del daño del cartílago Elegibilidad del paciente
 Restauración del cartílago articular El cartílago articular es el tejido liso y blanco que cubre los extremos de los huesos donde se unen para formar articulaciones. El cartílago sano en nuestras articulaciones
Restauración del cartílago articular El cartílago articular es el tejido liso y blanco que cubre los extremos de los huesos donde se unen para formar articulaciones. El cartílago sano en nuestras articulaciones
Osteotomía tibial alta
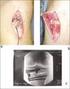 Osteotomía tibial alta Con cada paso, las fuerzas equivalentes de tres a ocho veces el peso de su cuerpo viajan a través del hueso del muslo (fémur) y el hueso del tobillo (tibia) en su rodilla. Estas
Osteotomía tibial alta Con cada paso, las fuerzas equivalentes de tres a ocho veces el peso de su cuerpo viajan a través del hueso del muslo (fémur) y el hueso del tobillo (tibia) en su rodilla. Estas
Identificación y valoración de factores predisponentes a la luxación recidivante de rótula mediante RM.
 Identificación y valoración de factores predisponentes a la luxación recidivante de rótula mediante RM. Poster no.: S-0806 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
Identificación y valoración de factores predisponentes a la luxación recidivante de rótula mediante RM. Poster no.: S-0806 Congreso: SERAM 2012 Tipo del póster: Presentación Electrónica Educativa Autores:
Experto Universitario en Cirugía Ortopédica y Traumatología de Rodilla, Tobillo y Pie
 Experto Universitario en Cirugía Ortopédica y Traumatología de Rodilla, Tobillo y Pie Experto Universitario en Cirugía Ortopédica y Traumatología de Rodilla, Tobillo y Pie Modalidad: Online Duración: 6
Experto Universitario en Cirugía Ortopédica y Traumatología de Rodilla, Tobillo y Pie Experto Universitario en Cirugía Ortopédica y Traumatología de Rodilla, Tobillo y Pie Modalidad: Online Duración: 6
Objetivos Específicos
 Para más información visita: knee-online.com Para más información visita: info@knee-online.com TEMA 1. ANATOMÍA Y BIOMECÁNICA Adquirir los conocimientos básicos imprescindibles en la anatomía de la rodilla,
Para más información visita: knee-online.com Para más información visita: info@knee-online.com TEMA 1. ANATOMÍA Y BIOMECÁNICA Adquirir los conocimientos básicos imprescindibles en la anatomía de la rodilla,
Principios del Reemplazo Total de Rodilla. Aliviar el dolor Restaurar alineación Restaurar funciones
 Principios del Reemplazo Total de Rodilla Aliviar el dolor Restaurar alineación Restaurar funciones I. Alineación Mecánica Determinar ejes mecánico y anatómico. Angulo valgo apropiado para corte distal.
Principios del Reemplazo Total de Rodilla Aliviar el dolor Restaurar alineación Restaurar funciones I. Alineación Mecánica Determinar ejes mecánico y anatómico. Angulo valgo apropiado para corte distal.
Exploración física de la rodilla
 Exploración física de la rodilla Rodilla Articulación ginglimoide Susceptible a lesión Fácil diagnóstico: contornos óseos expuestos Inspección Análisis de la marcha Movimiento anormal al desnudarse Inspección
Exploración física de la rodilla Rodilla Articulación ginglimoide Susceptible a lesión Fácil diagnóstico: contornos óseos expuestos Inspección Análisis de la marcha Movimiento anormal al desnudarse Inspección
Prótesis Femoropatelar
 Prótesis Femoropatelar Dr. Ernesto Fernández García Hospital la Ribera-Alzira (Valencia) 6º Congreso Conjunto AEA-SEROD 2018 Zaragoza La prótesis femoropatelar tiene identidad propia Dificultad para control
Prótesis Femoropatelar Dr. Ernesto Fernández García Hospital la Ribera-Alzira (Valencia) 6º Congreso Conjunto AEA-SEROD 2018 Zaragoza La prótesis femoropatelar tiene identidad propia Dificultad para control
Imagenología de Rodilla. Dr. Carlos Suero
 Imagenología de Rodilla Dr. Carlos Suero La rodilla es una articulación muy importante dentro del organismo por su función en la marcha y en la posición estática de bipedestación. Junto con el hombro,
Imagenología de Rodilla Dr. Carlos Suero La rodilla es una articulación muy importante dentro del organismo por su función en la marcha y en la posición estática de bipedestación. Junto con el hombro,
CaReS -1S. Información del Producto
 CaReS -1S Información del Producto 03SOP-01-020 Regeneración del Cartílago El implante CaReS -1S es la tecnología de regeneración del cartílago que se nutre de las ventajas de una implantación de condrocitos
CaReS -1S Información del Producto 03SOP-01-020 Regeneración del Cartílago El implante CaReS -1S es la tecnología de regeneración del cartílago que se nutre de las ventajas de una implantación de condrocitos
Lesiones del ligamento cruzado anterior
 Lesiones del ligamento cruzado anterior Una de las lesiones de rodilla más comunes es un esguince o desgarro del ligamento cruzado anterior (ACL). Los atletas que participan en deportes de alta demanda
Lesiones del ligamento cruzado anterior Una de las lesiones de rodilla más comunes es un esguince o desgarro del ligamento cruzado anterior (ACL). Los atletas que participan en deportes de alta demanda
RidgeStop Tratamiento de la luxación de rótula. Guía de usuario
 RidgeStop Tratamiento de la luxación de rótula Guía de usuario Selección del caso Ridgestop puede ser usado como procedimiento único para casos de poca gravedad de luxación de rótula (grado 2 o inferior).
RidgeStop Tratamiento de la luxación de rótula Guía de usuario Selección del caso Ridgestop puede ser usado como procedimiento único para casos de poca gravedad de luxación de rótula (grado 2 o inferior).
INESTABILIDAD POSTEROLATERAL DE RODILLA EN FUTBOLISTAS. Nuevos avances en LCP y angulo postero-externo.
 INESTABILIDAD POSTEROLATERAL DE RODILLA EN FUTBOLISTAS. Nuevos avances en LCP y angulo postero-externo. 2011 Dr. Vicente Paús. DEFINICION El PAPE (ángulo postero externo) impide la traslación postero externa
INESTABILIDAD POSTEROLATERAL DE RODILLA EN FUTBOLISTAS. Nuevos avances en LCP y angulo postero-externo. 2011 Dr. Vicente Paús. DEFINICION El PAPE (ángulo postero externo) impide la traslación postero externa
Diagnóstico rotura del ligamento cruzado anterior. Qué sucede ahora?
 Diagnóstico rotura del ligamento cruzado anterior Qué sucede ahora? Rotura del ligamento cruzado La lesión Causas La rotura del ligamento cruzado es la lesión ligamentosa más habitual de la articulación
Diagnóstico rotura del ligamento cruzado anterior Qué sucede ahora? Rotura del ligamento cruzado La lesión Causas La rotura del ligamento cruzado es la lesión ligamentosa más habitual de la articulación
Nuevas tecnologías en cirugía de reemplazo articular de cadera y rodilla
 Nuevas tecnologías en cirugía de reemplazo articular de cadera y rodilla En la actualidad y gracias al continuo desarrollo de implantes, instrumental y técnicas quirúrgicas en el campo de la cirugía de
Nuevas tecnologías en cirugía de reemplazo articular de cadera y rodilla En la actualidad y gracias al continuo desarrollo de implantes, instrumental y técnicas quirúrgicas en el campo de la cirugía de
Objetivos Específicos. knee-online.com. Para más información visita: Para más información visita:
 Para más información visita: knee-online.com Para más información visita: info@knee-online.com TEMA 1. ANATOMÍA Y BIOMECÁNICA Dra. Celia Serrano Adquirir los conocimientos básicos imprescindibles en la
Para más información visita: knee-online.com Para más información visita: info@knee-online.com TEMA 1. ANATOMÍA Y BIOMECÁNICA Dra. Celia Serrano Adquirir los conocimientos básicos imprescindibles en la
Objetivos Específicos
 2da. Edición 2018-2019 Para más información visita: knee-online.com Para más información visita: info@knee-online.com TEMA 1. ANATOMÍA Y BIOMECÁNICA Dra. Celia Serrano Adquirir los conocimientos básicos
2da. Edición 2018-2019 Para más información visita: knee-online.com Para más información visita: info@knee-online.com TEMA 1. ANATOMÍA Y BIOMECÁNICA Dra. Celia Serrano Adquirir los conocimientos básicos
Osteotomía tibial proximal con cuña abierta utilizando el sistema de placas ContourLock Técnica Quirúrgica
 Osteotomía tibial proximal con cuña abierta utilizando el sistema de placas ContourLock Técnica Quirúrgica Sistema de osteotomía con cuña abierta Sistema de osteotomía tibial proximal con cuña abierta
Osteotomía tibial proximal con cuña abierta utilizando el sistema de placas ContourLock Técnica Quirúrgica Sistema de osteotomía con cuña abierta Sistema de osteotomía tibial proximal con cuña abierta
Superficies articulares. Porción distal del fémur. Porción proximal de la tibia. Rótula (patela)
 Articulación de la rodilla Por: Iván A. Mendieta Es la mayor articulación sinovial del cuerpo y también, la más superficial. Es de tipo bisagra, permitiendo movimientos de extensión y flexión de la pierna.
Articulación de la rodilla Por: Iván A. Mendieta Es la mayor articulación sinovial del cuerpo y también, la más superficial. Es de tipo bisagra, permitiendo movimientos de extensión y flexión de la pierna.
TPLO Synthes. Para mejorar la asistencia veterinaria.
 TPLO Synthes. Para mejorar la asistencia veterinaria. Veterinary Anatomía del perro Fémur Rótula Meseta tibial Tibia Nueva calidad de vida para su mascota. Una segunda oportunidad para correr y jugar.
TPLO Synthes. Para mejorar la asistencia veterinaria. Veterinary Anatomía del perro Fémur Rótula Meseta tibial Tibia Nueva calidad de vida para su mascota. Una segunda oportunidad para correr y jugar.
Indicaciones Postoperatorias para Ligamento Cruzado Anterior
 Indicaciones Postoperatorias para Ligamento Cruzado Anterior Control postoperatorio... hs Medicación Diclofenac 75 mg 1 c/ 12 hs Tramadol 50 mg sólo si presenta MAS dolor (máximo 1 c/ 8 hs) Aspirina 100
Indicaciones Postoperatorias para Ligamento Cruzado Anterior Control postoperatorio... hs Medicación Diclofenac 75 mg 1 c/ 12 hs Tramadol 50 mg sólo si presenta MAS dolor (máximo 1 c/ 8 hs) Aspirina 100
1. INTRODUCCIÓN Definición del cuadro nosológico (terminología) 12
 ÍNDICE 1. INTRODUCCIÓN 11 1.1. Definición del cuadro nosológico (terminología) 12 1.1.1. Clasificación de la patología femoropatelar 12 1.1.1.a. El síndrome doloroso femoropatelar 12 1.1.1.b. La inestabilidad
ÍNDICE 1. INTRODUCCIÓN 11 1.1. Definición del cuadro nosológico (terminología) 12 1.1.1. Clasificación de la patología femoropatelar 12 1.1.1.a. El síndrome doloroso femoropatelar 12 1.1.1.b. La inestabilidad
Respuesta al tratamiento rehabilitador postquirúrgico en rodillas sanas versus degeneradas
 Respuesta al tratamiento rehabilitador postquirúrgico en rodillas sanas versus degeneradas XIV CONGRESO SETLA SEVILLA Noviembre de 2014 Aránzazu Jiménez Blanco MC-Mutual Sevilla Tratamiento quirúrgico
Respuesta al tratamiento rehabilitador postquirúrgico en rodillas sanas versus degeneradas XIV CONGRESO SETLA SEVILLA Noviembre de 2014 Aránzazu Jiménez Blanco MC-Mutual Sevilla Tratamiento quirúrgico
Monografico de rodilla. Francesc Fraile DO Febrero 2013
 Monografico de rodilla. Francesc Fraile DO Febrero 2013 Rodilla REPASO BIOMECANICO DIAGNÓSTICO DIFERENCIAL EXPLORACIÓN OBSERVACIÓN MOBILIDAD TESTS ORTOPÉDICOS TESTS DE MOBILIDAD TÉCNICAS DE TRATAMIENTO
Monografico de rodilla. Francesc Fraile DO Febrero 2013 Rodilla REPASO BIOMECANICO DIAGNÓSTICO DIFERENCIAL EXPLORACIÓN OBSERVACIÓN MOBILIDAD TESTS ORTOPÉDICOS TESTS DE MOBILIDAD TÉCNICAS DE TRATAMIENTO
Conferencia: Ponente:
 Conferencia: Estado Actual del cultivo de condrocitos autólogos Ponente: Dr. José Couceiro Follente ESTADO ACTUAL DELCULTIVO DE CONDROCITOS El tratamiento de patología del cartílago hialino mediante el
Conferencia: Estado Actual del cultivo de condrocitos autólogos Ponente: Dr. José Couceiro Follente ESTADO ACTUAL DELCULTIVO DE CONDROCITOS El tratamiento de patología del cartílago hialino mediante el
DOLOR ANTERIOR DE RODILLA
 Dr. Roberto Cermeño Pedrosa Dr. Jesús Guiral Eslava DOLOR ANTERIOR DE RODILLA 1. Qué es? Es un dolor crónico en la parte frontal y central de la rodilla. Es un problema frecuente que suele ocurrir en personas
Dr. Roberto Cermeño Pedrosa Dr. Jesús Guiral Eslava DOLOR ANTERIOR DE RODILLA 1. Qué es? Es un dolor crónico en la parte frontal y central de la rodilla. Es un problema frecuente que suele ocurrir en personas
HOSPITAL UNIVERSITARIO DR. JOSE E. GZZ.
 HOSPITAL UNIVERSITARIO DR. JOSE E. GZZ. ORTOPEDIA Y TRAUMATOLOGIA FRACTURAS INTRAARTICULARES DE RODILLA EN NIÑOS MAESTROS: DR.JOSE FDO.DE LA GZA. DR. AURELIO MARTINEZ DR. ALBERTO M0RENO DR. GUILLERMO SALINAS.
HOSPITAL UNIVERSITARIO DR. JOSE E. GZZ. ORTOPEDIA Y TRAUMATOLOGIA FRACTURAS INTRAARTICULARES DE RODILLA EN NIÑOS MAESTROS: DR.JOSE FDO.DE LA GZA. DR. AURELIO MARTINEZ DR. ALBERTO M0RENO DR. GUILLERMO SALINAS.
Fracturas Extra-Articulares en la región de la rodilla en niños
 Fracturas Extra-Articulares en la región de la rodilla en niños CURSO DE ORTOPEDIA PEDIÁTRICA Asesor: Dr. Aurelio Martinez Lozano Dr. José F. De la Garza Dr. Alberto Moreno Dr. Guillermo Salinas Dr. Humberto
Fracturas Extra-Articulares en la región de la rodilla en niños CURSO DE ORTOPEDIA PEDIÁTRICA Asesor: Dr. Aurelio Martinez Lozano Dr. José F. De la Garza Dr. Alberto Moreno Dr. Guillermo Salinas Dr. Humberto
RODILLA. Lovimedic. Importado y distribuido por: Primaria. Revisión. Tumoral. Metodos y Desarrollo Tecnologico para la Vida
 Importado y distribuido por: RODILLA Lovimedic S.A. de C.V. Primaria MR Revisión Tumoral www.mdt.com.br Metodos y Desarrollo Tecnologico para la Vida PRIMARIA Planificación Pré-operatório Las resecciones
Importado y distribuido por: RODILLA Lovimedic S.A. de C.V. Primaria MR Revisión Tumoral www.mdt.com.br Metodos y Desarrollo Tecnologico para la Vida PRIMARIA Planificación Pré-operatório Las resecciones
Lesiones meniscales en niños y adolescentes. Luis González Núñez MIR Hospital Álvaro Cunqueiro (Vigo)
 Lesiones meniscales en niños y adolescentes Luis González Núñez MIR Hospital Álvaro Cunqueiro (Vigo) Introducción Aumento Incidencia: Mayor participación actividades deportivas Mayor disponibilidad y precisión
Lesiones meniscales en niños y adolescentes Luis González Núñez MIR Hospital Álvaro Cunqueiro (Vigo) Introducción Aumento Incidencia: Mayor participación actividades deportivas Mayor disponibilidad y precisión
Síndrome de dolor en las extremidades
 www.printo.it/pediatric-rheumatology/es_es/intro Síndrome de dolor en las extremidades Versión de 2016 10. Osteocondrosis (sinónimos: osteonecrosis, necrosis avascular) 10.1 Qué es? La palabra «osteonecrosis»
www.printo.it/pediatric-rheumatology/es_es/intro Síndrome de dolor en las extremidades Versión de 2016 10. Osteocondrosis (sinónimos: osteonecrosis, necrosis avascular) 10.1 Qué es? La palabra «osteonecrosis»
TRAUMATOLOGIA Y ORTOPEDIA HOSPITAL UNIVERSITARIO CURSO DE FRACTURAS EN NIÑOS Fracturas apofisiarias del húmero distal, necrosis avascular de la
 TRAUMATOLOGIA Y ORTOPEDIA HOSPITAL UNIVERSITARIO CURSO DE FRACTURAS EN NIÑOS Fracturas apofisiarias del húmero distal, necrosis avascular de la tróclea, fracturas supraintercondíleas Dr. José Fernando
TRAUMATOLOGIA Y ORTOPEDIA HOSPITAL UNIVERSITARIO CURSO DE FRACTURAS EN NIÑOS Fracturas apofisiarias del húmero distal, necrosis avascular de la tróclea, fracturas supraintercondíleas Dr. José Fernando
LESIONES CARTILAGINOSAS: OSTEOCONDRITIS DISECANTE, UNA NUEVA VISIÓN
 X Congreso Bienal SETRADE Cádiz 2013 LESIONES CARTILAGINOSAS: OSTEOCONDRITIS DISECANTE, UNA NUEVA VISIÓN Prof. Pedro Guillén García Isabel Guillen, Tomás Fernández, Diego Pérez-Salazar, José L. Martínez-Romero,
X Congreso Bienal SETRADE Cádiz 2013 LESIONES CARTILAGINOSAS: OSTEOCONDRITIS DISECANTE, UNA NUEVA VISIÓN Prof. Pedro Guillén García Isabel Guillen, Tomás Fernández, Diego Pérez-Salazar, José L. Martínez-Romero,
Soluciones innovadoras para reemplazo de Rodilla. NexGen LPS, CR, LPS Flex y LCCK. El Sistema de Reemplazo Total de Rodilla NexGen
 Soluciones innovadoras para reemplazo de Rodilla NexGen LPS, CR, LPS Flex y LCCK El Sistema de Reemplazo Total de Rodilla NexGen Permite a cirujano reconstruir la rodilla y restaurar el uso a largo plazo
Soluciones innovadoras para reemplazo de Rodilla NexGen LPS, CR, LPS Flex y LCCK El Sistema de Reemplazo Total de Rodilla NexGen Permite a cirujano reconstruir la rodilla y restaurar el uso a largo plazo
ROTURA DEL MANGUITO ROTADOR
 ROTURA DEL MANGUITO ROTADOR El manguito rotador está compuesto por 4 músculos con sus correspondientes tendones. Estos músculos (supraespinoso, infraespinoso, subescapular y redondo menor) se originan
ROTURA DEL MANGUITO ROTADOR El manguito rotador está compuesto por 4 músculos con sus correspondientes tendones. Estos músculos (supraespinoso, infraespinoso, subescapular y redondo menor) se originan
1. Qué son y como actúan los factores de crecimiento?
 FACTORES DE CRECIMIENTO. PLASMA RICO EN PLAQUETAS. 1. Qué son y como actúan los factores de crecimiento? El factor de crecimiento derivado de plaquetas (en inglés, PDGF, por platelet derived growth factor)
FACTORES DE CRECIMIENTO. PLASMA RICO EN PLAQUETAS. 1. Qué son y como actúan los factores de crecimiento? El factor de crecimiento derivado de plaquetas (en inglés, PDGF, por platelet derived growth factor)
Sufre de dolor articular? Tenemos la solución
 Sufre de dolor articular? Tenemos la solución Sufre dolor en la rodilla, el hombro o el tobillo? Le han diagnosticado un defecto en el cartílago articular? Si el defecto no puede sanar por si solo, debe
Sufre de dolor articular? Tenemos la solución Sufre dolor en la rodilla, el hombro o el tobillo? Le han diagnosticado un defecto en el cartílago articular? Si el defecto no puede sanar por si solo, debe
BARCELONA KNEE ASSOCIATED MEETING BKAM17. Barcelona Knee Associated Meeting BARCELONA FEBRERO Programa preliminar.
 BARCELONA KNEE ASSOCIATED BKAM17 Barcelona Knee Associated Meeting BARCELONA 1 2 3 FEBRERO 2017 Programa preliminar www.bkam.info BKAM17 BARCELONA 1 2 3 FEBRERO 2017 ASSOCIATED BARCELONA KNEE INFORMACIÓN
BARCELONA KNEE ASSOCIATED BKAM17 Barcelona Knee Associated Meeting BARCELONA 1 2 3 FEBRERO 2017 Programa preliminar www.bkam.info BKAM17 BARCELONA 1 2 3 FEBRERO 2017 ASSOCIATED BARCELONA KNEE INFORMACIÓN
Osteoartritis de rodilla: Es hora de pensar en operarse?
 Osteoartritis de rodilla: Es hora de pensar en operarse? Osteoartritis de rodilla: Es hora de pensar en operarse? El dolor y la rigidez ocasionados por la osteoartritis (artrosis) de rodilla podrían hacer
Osteoartritis de rodilla: Es hora de pensar en operarse? Osteoartritis de rodilla: Es hora de pensar en operarse? El dolor y la rigidez ocasionados por la osteoartritis (artrosis) de rodilla podrían hacer
Prótesis unicompartimental por vía mini-invasiva Instrumental desarrollado por el Dr. CAROTENUTO
 El instrumental Uni Galica permite efectuar una pequeña incisión (
El instrumental Uni Galica permite efectuar una pequeña incisión (
CURSO DE FORMACIÓN BÁSICA ARTROPLASTIA PRIMARIA DE RODILLA
 ARTROPLASTIA CURSO DE FORMACIÓN BÁSICA 2.1.2 2 Cirugías. 1 Ciudad. 2 Hospitales ARTROPLASTIA CURSO DE FORMACIÓN BÁSICA 2.1.2 OBJETIVO Al final del curso, el alumno habrá adquirido las diferencias básicas
ARTROPLASTIA CURSO DE FORMACIÓN BÁSICA 2.1.2 2 Cirugías. 1 Ciudad. 2 Hospitales ARTROPLASTIA CURSO DE FORMACIÓN BÁSICA 2.1.2 OBJETIVO Al final del curso, el alumno habrá adquirido las diferencias básicas
GESTIÓN ASISTENCIAL INTEGRAL CONSENTIMIENTO INFORMADO CONSENTIMIENTO INFORMADO PARA LIGAMENTO CRUZADO INTRODUCCIÓN
 PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
PÁGINA 1 DE 5 Apreciado Usuario: INTRODUCCIÓN Usted va a ser sometido a un procedimiento quirúrgico, invasivo no quirúrgico o terapéutico por el grupo de especialistas del Hospital Universitario San Ignacio.
DOLOR FEMORO-PATELAR DR. ALBERTO SANCHEZ! PÁGINA 1
 INTRODUCCION La rótula, puede ser una fuente de dolor en la rodilla cuando deja de funcionar correctamente. La mala alineación o un uso excesivo de la ésta, puede conducir al desgaste del cartílago de
INTRODUCCION La rótula, puede ser una fuente de dolor en la rodilla cuando deja de funcionar correctamente. La mala alineación o un uso excesivo de la ésta, puede conducir al desgaste del cartílago de
Radiología del Pie y Tobillo. Dr. Ángel Arnaud Dr. Jorge Elizondo Dr. Azael Calderón R II
 Radiología del Pie y Tobillo Dr. Ángel Arnaud Dr. Jorge Elizondo Dr. Azael Calderón R II Radiografias simples del pie Anteroposterior Lateral Oblicuas Radiografias simples del pie Anteroposterior Evalúa
Radiología del Pie y Tobillo Dr. Ángel Arnaud Dr. Jorge Elizondo Dr. Azael Calderón R II Radiografias simples del pie Anteroposterior Lateral Oblicuas Radiografias simples del pie Anteroposterior Evalúa
Soporte de TPLO estándar y guías de sierra. Instrumental parta la osteotomía de nivelación de la meseta tibial (TPLO).
 Soporte de TPLO estándar y guías de sierra. Instrumental parta la osteotomía de nivelación de la meseta tibial (TPLO). Técnica quirúrgica Veterinary Índice Introducción Soporte de TPLO estándar y guías
Soporte de TPLO estándar y guías de sierra. Instrumental parta la osteotomía de nivelación de la meseta tibial (TPLO). Técnica quirúrgica Veterinary Índice Introducción Soporte de TPLO estándar y guías
Etiología Las luxaciones completas o las subluxación lateral o medial de la articulación interfalangiana proximal están causadas a menudo por traumas
 La luxación y la subluxación de la cuartilla de la articulación interfalangiana proximal, aunque no son frecuentes, se producen tanto en los miembros anteriores como en los posteriores. Por lo general,
La luxación y la subluxación de la cuartilla de la articulación interfalangiana proximal, aunque no son frecuentes, se producen tanto en los miembros anteriores como en los posteriores. Por lo general,
/grupoalemana. grupoalemana.blogspot.com. con tallo de triple cono. Prótesis total cementada
 /grupoalemana grupoalemana.blogspot.com Prótesis total cementada con tallo de triple cono IMPLANTES FICO, junto con GRUPO ALEMANA, presenta una nueva generación de implantes quirúrgicos. Dentro de los
/grupoalemana grupoalemana.blogspot.com Prótesis total cementada con tallo de triple cono IMPLANTES FICO, junto con GRUPO ALEMANA, presenta una nueva generación de implantes quirúrgicos. Dentro de los
EXTREMIDAD SUPERIOR I. HOMBRO 5. DOLOR DE ORIGEN ARTICULAR 5. 1 ARTICULACIÓN GLENOHUMERAL. Caso 5.1. Artritis glenohumeral I
 Extremidad superior / Hombro / Dolor de origen articular / Articulación glenohumeral EXTREMIDAD SUPERIOR I. HOMBRO 5. DOLOR DE ORIGEN ARTICULAR El dolor de origen articular es otra de las causas frecuentes
Extremidad superior / Hombro / Dolor de origen articular / Articulación glenohumeral EXTREMIDAD SUPERIOR I. HOMBRO 5. DOLOR DE ORIGEN ARTICULAR El dolor de origen articular es otra de las causas frecuentes
Fracturas extrarticulares de rodilla. Dr. Ricardo Galván Martínez RII.
 Fracturas extrarticulares de rodilla. Dr. Ricardo Galván Martínez RII. Fracturas de fémur distal. La rodilla durante la infancia tiene características particulares Presencia de centros de osificación secundaria.
Fracturas extrarticulares de rodilla. Dr. Ricardo Galván Martínez RII. Fracturas de fémur distal. La rodilla durante la infancia tiene características particulares Presencia de centros de osificación secundaria.
ROTURA LIG. CRUZADO ANTERIOR
 ROTURA LIGAMENTO CRUZADO ANTERIOR INTRODUCCION El ligamento cruzado anterior (LCA) es uno de los ligamentos que se lesionan con más frecuencia de la rodilla. En la mayoría de los casos, el ligamento se
ROTURA LIGAMENTO CRUZADO ANTERIOR INTRODUCCION El ligamento cruzado anterior (LCA) es uno de los ligamentos que se lesionan con más frecuencia de la rodilla. En la mayoría de los casos, el ligamento se
Los meniscos tienen muchas funciones incluyendo, transmisión y absorción de carga, lubricación, estabilización de la articulación.
 Página 1 de 5 EL MENISCO El menisco es un fibrocartílago, pero su composición es ligeramente diferente del cartílago articular. Cada rodilla tiene un menisco medial y lateral que se unen por ligamentos
Página 1 de 5 EL MENISCO El menisco es un fibrocartílago, pero su composición es ligeramente diferente del cartílago articular. Cada rodilla tiene un menisco medial y lateral que se unen por ligamentos
Manejo Kinésico de las Alteraciones del Movimiento
 KINESIOLOGIA DEL SISTEMA MUSCULO ESQUELETICO CON APLICACIÓN CLINICA Manejo Kinésico de las Alteraciones del Movimiento Andrés Flores León Kinesiólogo Alteración de los Movimientos de Cadera Un movimiento
KINESIOLOGIA DEL SISTEMA MUSCULO ESQUELETICO CON APLICACIÓN CLINICA Manejo Kinésico de las Alteraciones del Movimiento Andrés Flores León Kinesiólogo Alteración de los Movimientos de Cadera Un movimiento
CMUCH. TERAPIA FÍSICA
 MEDICIONES RADIOGRÁFICAS EN ORTOPEDIA Lectura No. 5 Dr. R. Pérez Andrés Hospital Germans Trias i Pujol. Badalona INDICACIONES Las mediciones radiográficas en radiología ortopédica pueden ser necesarias
MEDICIONES RADIOGRÁFICAS EN ORTOPEDIA Lectura No. 5 Dr. R. Pérez Andrés Hospital Germans Trias i Pujol. Badalona INDICACIONES Las mediciones radiográficas en radiología ortopédica pueden ser necesarias
LESIONES DEPORTIVAS DEL NIÑO EN CRECIMIENTO
 LESIONES DEPORTIVAS DEL NIÑO EN CRECIMIENTO Debido al incremento existente en la práctica deportiva en las últimas décadas, ha aumentado igualmente las lesiones relacionadas con el deporte TIPOS DE LESIONES
LESIONES DEPORTIVAS DEL NIÑO EN CRECIMIENTO Debido al incremento existente en la práctica deportiva en las últimas décadas, ha aumentado igualmente las lesiones relacionadas con el deporte TIPOS DE LESIONES
Rotura Meniscal Mecanismos de Lesión
 Los meniscos son estructuras semicirculares, a modo de cuña, interpuestos entre el fémur y la tibia. Su función es aumentar la superficie de contacto entre cóndilo femoral y meseta tibial al tiempo que
Los meniscos son estructuras semicirculares, a modo de cuña, interpuestos entre el fémur y la tibia. Su función es aumentar la superficie de contacto entre cóndilo femoral y meseta tibial al tiempo que
Guía de Referencia Rápida. Diagnóstico y Tratamiento de Fractura cerrada de Rótula en el Adulto
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Fractura cerrada de Rótula en el Adulto Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-575-12 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de Fractura cerrada de Rótula en el Adulto Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-575-12 Guía de Referencia
Guía del Curso Especialista en Lesiones de Rodilla
 Guía del Curso Especialista en Lesiones de Rodilla Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La rodilla es una de las articulaciones
Guía del Curso Especialista en Lesiones de Rodilla Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La rodilla es una de las articulaciones
ARTICULACION FEMOROACETABULAR
 KINESIOLOGIA DEL SISTEMA MUSCULO ESQUELETICO CON APLICACIÓN CLINICA ARTICULACION FEMOROACETABULAR Diagnóstico Diferencial Andrés Flores León Kinesiólogo Diagnóstico Diferencial El diagnóstico diferencial
KINESIOLOGIA DEL SISTEMA MUSCULO ESQUELETICO CON APLICACIÓN CLINICA ARTICULACION FEMOROACETABULAR Diagnóstico Diferencial Andrés Flores León Kinesiólogo Diagnóstico Diferencial El diagnóstico diferencial
Clase 7!! Muslo y Rodilla
 Clase 7!! Muslo y Rodilla Qué hueso encontramos en el MUSLO y cuáles forman parte de la ARTICULACIÓN DE LA RODILLA? Fémur! Rótula! Tibia! Hola soy la rótula!! Tubérculo intercondíleo medial Tubérculo
Clase 7!! Muslo y Rodilla Qué hueso encontramos en el MUSLO y cuáles forman parte de la ARTICULACIÓN DE LA RODILLA? Fémur! Rótula! Tibia! Hola soy la rótula!! Tubérculo intercondíleo medial Tubérculo
ROTURAS DE LOS TENDONES DEL MANGUITO DE LOS ROTADORES:
 ROTURAS DE LOS TENDONES DEL MANGUITO DE LOS ROTADORES: INTRODUCCIÓN: Puesto que una gran parte de las roturas o defectos del manguito de los rotadores son de origen degenerativo, es indispensable saber
ROTURAS DE LOS TENDONES DEL MANGUITO DE LOS ROTADORES: INTRODUCCIÓN: Puesto que una gran parte de las roturas o defectos del manguito de los rotadores son de origen degenerativo, es indispensable saber
Técnica Quirúrgica Placas LCP 5.0 mm.
 Técnica Quirúrgica Placas LCP 5.0 mm www.arzzt.com Técnicas ARZZT Sistema Bein INTRODUCCIÓN INDICACIONES TÉCNICA QUIRÚRGICA CONTRAINDICACIONES Esta guía está realizada para exponer las técnicas y aplicaciones
Técnica Quirúrgica Placas LCP 5.0 mm www.arzzt.com Técnicas ARZZT Sistema Bein INTRODUCCIÓN INDICACIONES TÉCNICA QUIRÚRGICA CONTRAINDICACIONES Esta guía está realizada para exponer las técnicas y aplicaciones
FRACTURA de CADERA. Hoja informativa para el paciente y familia. formada por la unión de dos huesos: la pelvis y el fémur.
 FRACTURA de CADERA Hoja informativa para el paciente y familia La cadera es una articulación del esqueleto formada por la unión de dos huesos: la pelvis y el fémur. Cuando se produce una fractura en la
FRACTURA de CADERA Hoja informativa para el paciente y familia La cadera es una articulación del esqueleto formada por la unión de dos huesos: la pelvis y el fémur. Cuando se produce una fractura en la
QUÉ ES LA ARTROSIS? FACTORES QUE FAVORECEN LA APARICIÓN DE LA ARTROSIS.
 QUÉ ES LA ARTROSIS? La artrosis es la enfermedad articular más frecuente. Consiste en un desgaste del cartílago articular que origina dolor y en ocasiones pérdida del movimiento. Músculo vasto externo
QUÉ ES LA ARTROSIS? La artrosis es la enfermedad articular más frecuente. Consiste en un desgaste del cartílago articular que origina dolor y en ocasiones pérdida del movimiento. Músculo vasto externo
MANEJO DE LA PATOLOGÍA TRAUMATOLOGICA EN LAS URGENCIAS EXTRAHOSPITALARIAS. Alba Fernández Varela MIR II MYFC.
 MANEJO DE LA PATOLOGÍA TRAUMATOLOGICA EN LAS URGENCIAS EXTRAHOSPITALARIAS Alba Fernández Varela MIR II MYFC. 1. Exploración básica ante patología traumatológica Qué debemos de valorar ante un traumatismo?
MANEJO DE LA PATOLOGÍA TRAUMATOLOGICA EN LAS URGENCIAS EXTRAHOSPITALARIAS Alba Fernández Varela MIR II MYFC. 1. Exploración básica ante patología traumatológica Qué debemos de valorar ante un traumatismo?
LESIONES INTRAARTICULARES Y DE LIGAMENTOS DE LA RODILLA. Dr José Fernando de la Garza Dr Aurelio Martinez Dr Alberto Moreno Dr Guillermo Salinas
 LESIONES INTRAARTICULARES Y DE LIGAMENTOS DE LA RODILLA Dr José Fernando de la Garza Dr Aurelio Martinez Dr Alberto Moreno Dr Guillermo Salinas ANATOMIA Rotula Tercer mes de vida intrauterina Osificación
LESIONES INTRAARTICULARES Y DE LIGAMENTOS DE LA RODILLA Dr José Fernando de la Garza Dr Aurelio Martinez Dr Alberto Moreno Dr Guillermo Salinas ANATOMIA Rotula Tercer mes de vida intrauterina Osificación
LESIONES LIGAMENTARIAS TRAUMÁTICAS EN RODILLA. Diagnóstico y Tratamiento de las
 GUÍA E PRÁCTICA CLÍNICA GPC Actualización 2017 iagnóstico y Tratamiento de las LESIONES LIGAMENTARIAS TRAUMÁTICAS EN ROILLA Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-388-10
GUÍA E PRÁCTICA CLÍNICA GPC Actualización 2017 iagnóstico y Tratamiento de las LESIONES LIGAMENTARIAS TRAUMÁTICAS EN ROILLA Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: IMSS-388-10
IX JORNADAS DE ACTUALIZACIÓN MÉDICA EN EL ÁREA DE REHABILITACIÓN: ORTESIS DE MIEMBRO INFERIOR"
 IX JORNADAS DE ACTUALIZACIÓN MÉDICA EN EL ÁREA DE REHABILITACIÓN: ORTESIS DE MIEMBRO INFERIOR" Definición de Ortesis Según la norma UNE 111-909-90/1, adoptada de la ISO 8549/1, una ortesis es cualquier
IX JORNADAS DE ACTUALIZACIÓN MÉDICA EN EL ÁREA DE REHABILITACIÓN: ORTESIS DE MIEMBRO INFERIOR" Definición de Ortesis Según la norma UNE 111-909-90/1, adoptada de la ISO 8549/1, una ortesis es cualquier
Artroplastia patelofemoral. Objetivos:
 medigraphic Artemisa en línea Volumen 3, Número 1 Ene.-Mar. 2007 Salvador Rivero Boschert* Artroplastia patelofemoral INTRODUCCIÓN Objetivos: a) Definir los criterios para realizar una artroplastia patelofemoral.
medigraphic Artemisa en línea Volumen 3, Número 1 Ene.-Mar. 2007 Salvador Rivero Boschert* Artroplastia patelofemoral INTRODUCCIÓN Objetivos: a) Definir los criterios para realizar una artroplastia patelofemoral.
Técnica quirúrgica. Esta publicación no ha sido concebida para su distribución en los EE.UU. Instrumentos e implantes aprobados por la AO Foundation.
 Agujas de Kirschner y alambres de cerclaje. Dispositivos multifuncionales para la fijación temporal, la banda de tensión, los alambres de cerclaje y los clavos percutáneos. Técnica quirúrgica Esta publicación
Agujas de Kirschner y alambres de cerclaje. Dispositivos multifuncionales para la fijación temporal, la banda de tensión, los alambres de cerclaje y los clavos percutáneos. Técnica quirúrgica Esta publicación
Esquí Fisioterapia & Osteopatía
 Esquí Fisioterapia & Osteopatía El esquí alpino y el snowboarding son deportes con un riesgo considerable de lesiones debido a las caídas y colisiones, que resultan en lesiones traumáticas, dando lugar
Esquí Fisioterapia & Osteopatía El esquí alpino y el snowboarding son deportes con un riesgo considerable de lesiones debido a las caídas y colisiones, que resultan en lesiones traumáticas, dando lugar
Cartera de Servicios de Traumatología y Cirugía Ortopédica
 QUIRÓFANO TRAUMATOLOGÍA Y CIRUGÍA ORTOPÉDICA Cartera de Servicios de Traumatología y Cirugía Ortopédica ESQUELETO PERIFÉRICO Y AXIAL OSTEOTOMÍA Y OSECTOMÍA Secuestrectomía Osteotomía en cuña en huesos
QUIRÓFANO TRAUMATOLOGÍA Y CIRUGÍA ORTOPÉDICA Cartera de Servicios de Traumatología y Cirugía Ortopédica ESQUELETO PERIFÉRICO Y AXIAL OSTEOTOMÍA Y OSECTOMÍA Secuestrectomía Osteotomía en cuña en huesos
Presentación Ejercicios Desaconsejados
 Presentación Ejercicios Desaconsejados TEMA 5 Asignatura: Educación Física Curso: Trimestre: U.D.: Ejercicios Desaconsejados en la Actividad Física Bloque de Contenidos II: Condición Física y Salud ACCIONES
Presentación Ejercicios Desaconsejados TEMA 5 Asignatura: Educación Física Curso: Trimestre: U.D.: Ejercicios Desaconsejados en la Actividad Física Bloque de Contenidos II: Condición Física y Salud ACCIONES
LUXACIÓN PATELAR. Las luxaciones pueden ser laterales o mediales, y se clasifican en 4 grados
 LUXACIÓN PATELAR José F. Gorostiza Larraguibel DVM MS Surgical Consulation Services Miami, FL La luxación patelar se define como una patela que se sale de la corredera troclear femoral durante la locomoción,
LUXACIÓN PATELAR José F. Gorostiza Larraguibel DVM MS Surgical Consulation Services Miami, FL La luxación patelar se define como una patela que se sale de la corredera troclear femoral durante la locomoción,
educación de los pacientes Comprender la hernia de disco y la prótesis Barricaid para el cierre anular
 educación de los pacientes Comprender la hernia de disco y la prótesis Barricaid para el cierre anular Índice Qué es la hernia de disco? Cómo se diagnostica la hernia de disco? Cómo se trata la hernia
educación de los pacientes Comprender la hernia de disco y la prótesis Barricaid para el cierre anular Índice Qué es la hernia de disco? Cómo se diagnostica la hernia de disco? Cómo se trata la hernia
Puros. de los injertos en bloque. Guía técnica quirúrgica
 Aloinjerto en Bloque Puros Cambiando el concepto de los injertos en bloque Guía técnica quirúrgica Técnica quirúrgica del Aloinjerto en Bloque Puros 1 Seleccione al paciente: Asegúrese de que el paciente
Aloinjerto en Bloque Puros Cambiando el concepto de los injertos en bloque Guía técnica quirúrgica Técnica quirúrgica del Aloinjerto en Bloque Puros 1 Seleccione al paciente: Asegúrese de que el paciente
La enfermedad de Osgood-Schlatter. La comprensión del dolor de rodilla en los jóvenes
 La enfermedad de Osgood-Schlatter La comprensión del dolor de rodilla en los jóvenes Qué es la enfermedad de Osgood-Schlatter La enfermedad de Osgood-Schlatter es un problema doloroso de rodilla que puede
La enfermedad de Osgood-Schlatter La comprensión del dolor de rodilla en los jóvenes Qué es la enfermedad de Osgood-Schlatter La enfermedad de Osgood-Schlatter es un problema doloroso de rodilla que puede
LOS VÁSTAGOS CERAFIT TÉCNICA QUIRÚRGICA
 LOS VÁSTAGOS CERAFIT TÉCNICA QUIRÚRGICA ETAPAS 1-2 PLANIFICACIÓN E INSTALACIÓN 1 2 LUXACIÓN DE LA CABEZA CORTE DEL CUELLO PLANIFICACIÓN RADIOGRÁFICA Y ELECCIÓN DE LOS IMPLANTES Esta planificación se realiza
LOS VÁSTAGOS CERAFIT TÉCNICA QUIRÚRGICA ETAPAS 1-2 PLANIFICACIÓN E INSTALACIÓN 1 2 LUXACIÓN DE LA CABEZA CORTE DEL CUELLO PLANIFICACIÓN RADIOGRÁFICA Y ELECCIÓN DE LOS IMPLANTES Esta planificación se realiza
Jorge Sevil de la Torre R1 COT Supervisada por José Currás Móstoles Hospital Universitario de la Ribera
 Jorge Sevil de la Torre R1 COT Supervisada por José Currás Móstoles Hospital Universitario de la Ribera ANATOMIA DE LA RODILLA TEORÍAS DEL CRUJIDO ROTULIANO Teoría del gas liberado. Teorías del movimiento
Jorge Sevil de la Torre R1 COT Supervisada por José Currás Móstoles Hospital Universitario de la Ribera ANATOMIA DE LA RODILLA TEORÍAS DEL CRUJIDO ROTULIANO Teoría del gas liberado. Teorías del movimiento
Hallux Valgus. Introducción.
 Hallux Valgus Introducción. Definimos el hallux valgus (popularmente conocido como juanete) como la deformidad del primer dedo en valgo (más de 8 hacia fuera) y el primer metatarsiano en valgo (más de
Hallux Valgus Introducción. Definimos el hallux valgus (popularmente conocido como juanete) como la deformidad del primer dedo en valgo (más de 8 hacia fuera) y el primer metatarsiano en valgo (más de
Artrosis Canina Ilustraciones Educativas
 Artrosis Canina Ilustraciones Educativas a) Normal b) Artrosis Debilidad y alteración de la estructura de músculos tendones/ligamentos Músculo Destrucción del cartílago Tendones/ ligamentos Cartílago
Artrosis Canina Ilustraciones Educativas a) Normal b) Artrosis Debilidad y alteración de la estructura de músculos tendones/ligamentos Músculo Destrucción del cartílago Tendones/ ligamentos Cartílago
Prótesis total de Cadera. Técnica quirúrgica // Producto
 M A X I M A Prótesis total de Cadera Técnica quirúrgica // Producto I m p l a n t e s Vástago Femoral 4.30.02.37001 37,5-01 4.30.02.37002 37,5-02 4.30.02.37003 37,5-03 4.30.05.44001 44,0-01 4.30.05.44002
M A X I M A Prótesis total de Cadera Técnica quirúrgica // Producto I m p l a n t e s Vástago Femoral 4.30.02.37001 37,5-01 4.30.02.37002 37,5-02 4.30.02.37003 37,5-03 4.30.05.44001 44,0-01 4.30.05.44002
Preparación para la cirugía
 ARTROSCOPIA DE RODILLA Los avances técnicos han llevado a monitores de alta definición y a cámaras de alta resolución. Éstas y otras mejoras han transformado a la artroscopia en una herramienta muy eficaz
ARTROSCOPIA DE RODILLA Los avances técnicos han llevado a monitores de alta definición y a cámaras de alta resolución. Éstas y otras mejoras han transformado a la artroscopia en una herramienta muy eficaz
SERVICIO DE CIRUGÍA ORTOPÉDICA Y TRAUMATOLOGÍA HOSPITAL SANTA TERESA LA CORUÑA.
 SERVICIO DE CIRUGÍA ORTOPÉDICA Y TRAUMATOLOGÍA HOSPITAL SANTA TERESA LA CORUÑA. G. Couceiro R. Arriaza C. Sampedro J. Aizpurúa C. Baamonde J.A. Muñoz APERTURA ARTROSCÓPICA DEL ALERÓN ROTULIANO EXTERNO
SERVICIO DE CIRUGÍA ORTOPÉDICA Y TRAUMATOLOGÍA HOSPITAL SANTA TERESA LA CORUÑA. G. Couceiro R. Arriaza C. Sampedro J. Aizpurúa C. Baamonde J.A. Muñoz APERTURA ARTROSCÓPICA DEL ALERÓN ROTULIANO EXTERNO
PATOLOGÍA NO TRAUMÁTICA DEL MIEMBRO INFERIOR
 CURSO FUNDACIÓN SECOT PATOLOGÍA NO TRAUMÁTICA DEL MIEMBRO INFERIOR MÁLAGA, 29 Y 30 DE NOVIEMBRE 2 0 1 8 F U N D A C I Ó N F U N D A C I Ó N PATOLOGÍA NO TRAUMÁTICA DEL MIEMBRO INFERIOR Curso dirigido a
CURSO FUNDACIÓN SECOT PATOLOGÍA NO TRAUMÁTICA DEL MIEMBRO INFERIOR MÁLAGA, 29 Y 30 DE NOVIEMBRE 2 0 1 8 F U N D A C I Ó N F U N D A C I Ó N PATOLOGÍA NO TRAUMÁTICA DEL MIEMBRO INFERIOR Curso dirigido a
Fricción transversa de Cyriax
 Fricción transversa de Cyriax Principios de Cyriax: 1- Todo dolor proviene de una lesión. 2- Todo tratamiento debe llegar al punto exacto de la lesión. 3- Todo tratamiento debe ejercer un efecto beneficioso
Fricción transversa de Cyriax Principios de Cyriax: 1- Todo dolor proviene de una lesión. 2- Todo tratamiento debe llegar al punto exacto de la lesión. 3- Todo tratamiento debe ejercer un efecto beneficioso
El sistema osteoarticular El miembro inferior Recuerdo anatómico
 El sistema osteoarticular El miembro inferior Recuerdo anatómico M. Elisa de Castro Peraza Nieves Lorenzo Rocha Rosa Llabrés Solé Ana M. Perdomo Hernández M. Inmaculada Sosa Álvarez El sistema osteoarticular
El sistema osteoarticular El miembro inferior Recuerdo anatómico M. Elisa de Castro Peraza Nieves Lorenzo Rocha Rosa Llabrés Solé Ana M. Perdomo Hernández M. Inmaculada Sosa Álvarez El sistema osteoarticular
Enfermedades Degenerativas
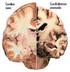 Enfermedades Degenerativas Para muchos es normal que aparezcan ciertos dolores conforme se envejece, el envejecimiento per se no puede ser considerado como la causa de un dolor crónico. Lo que la mayoría
Enfermedades Degenerativas Para muchos es normal que aparezcan ciertos dolores conforme se envejece, el envejecimiento per se no puede ser considerado como la causa de un dolor crónico. Lo que la mayoría
Valoración por Imágenes de la Reconstrucción del Ligamento Cruzado Anterior
 Valoración por Imágenes de la Reconstrucción del Ligamento Cruzado Anterior Clínica Privada Vélez Sarsfield (Córdoba) Autores: Peredo, Juan P. Salas, Jorge Zoni, Emmanuel Bertona, Carlos. Bertona, Juan.
Valoración por Imágenes de la Reconstrucción del Ligamento Cruzado Anterior Clínica Privada Vélez Sarsfield (Córdoba) Autores: Peredo, Juan P. Salas, Jorge Zoni, Emmanuel Bertona, Carlos. Bertona, Juan.
EPICONDILITIS CODO. extensores y supinadores que se insertan en epicondilo lateral. Se produce en
 EPICONDILITIS CODO Qué es? La mal denominada epicondilitis, es una degeneración de los tendones extensores y supinadores que se insertan en epicondilo lateral. Se produce en trabajadores manuales que realizan
EPICONDILITIS CODO Qué es? La mal denominada epicondilitis, es una degeneración de los tendones extensores y supinadores que se insertan en epicondilo lateral. Se produce en trabajadores manuales que realizan
IDENTIFICACIÓN FUNCIÓN APLICACIÓN
 Semana 5 - Extremidad inferior LISTADO DE PRÁCTICA IDENTIFICACIÓN FUNCIÓN APLICACIÓN Músculos de la región glútea Músculos de la región glútea Anatomía de superficie Músculo glúteo mayor Músculo glúteo
Semana 5 - Extremidad inferior LISTADO DE PRÁCTICA IDENTIFICACIÓN FUNCIÓN APLICACIÓN Músculos de la región glútea Músculos de la región glútea Anatomía de superficie Músculo glúteo mayor Músculo glúteo
ARTROSCOPIA DE HOMBRO. El hombro es fuente de dolor habitual, que condiciona la actividad laboral, las
 ARTROSCOPIA DE HOMBRO El hombro es fuente de dolor habitual, que condiciona la actividad laboral, las actividades de la vida cotidiana y la actividad deportiva o recreacional. Los procesos más habituales
ARTROSCOPIA DE HOMBRO El hombro es fuente de dolor habitual, que condiciona la actividad laboral, las actividades de la vida cotidiana y la actividad deportiva o recreacional. Los procesos más habituales
-URIBE JW. ACL REVISION SURGERY. 5th ISAKOS CONGRESS. 2005
 CAUSAS DEL FRACASO DE LAS PLASTIAS DEL LIGAMENTO CRUZADO ANTERIOR Dr. Rafael Arriaza Hospital USP-Santa Santa Teresa La Coruña Es fundamental identificar la razón del fracaso de la primera cirugía, para
CAUSAS DEL FRACASO DE LAS PLASTIAS DEL LIGAMENTO CRUZADO ANTERIOR Dr. Rafael Arriaza Hospital USP-Santa Santa Teresa La Coruña Es fundamental identificar la razón del fracaso de la primera cirugía, para
Rodilla. 208 Rodillera EQ. 211 Rodillera EQ. Función. Estabiliza la rótula. Indicaciones. Subluxación de rótula, dolor en la parte
 208 Rodillera EQ Estabiliza la rótula. Subluxación de rótula, dolor en la parte anterior de la rodilla. EQ- Tejido elástico. Flejes laterales flexibles. S - XXL, izquierda o derecha. 211 Rodillera EQ Rodillera
208 Rodillera EQ Estabiliza la rótula. Subluxación de rótula, dolor en la parte anterior de la rodilla. EQ- Tejido elástico. Flejes laterales flexibles. S - XXL, izquierda o derecha. 211 Rodillera EQ Rodillera
