CARDIOPATIAS CONGÉNITAS
|
|
|
- Raúl Bustos Miguélez
- hace 8 años
- Vistas:
Transcripción
1 CARDIOPATIAS CONGÉNITAS 1 2 ANTONIO MADRID, M.D., JUAN PABLO RESTREPO, M.D. RESUMEN Las cardiopatías congénitas son consideradas como alteraciones estructurales del corazón o de los grandes vasos que presentan o potencialmente tienen el riesgo de un compromiso funcional. Las cardiopatías congénitas son consecuencia de alteraciones en el desarrollo embrionario del corazón, principalmente entre la tercera y décima semanas de la gestación. Palabras claves: Cardiopatías congénitas, Definición, Diagnóstico, Tratamiento, Niños SUMMARY Congenital heart defects are considered as structural alterations of the heart or great vessels that have or potentially have the risk of functional impairment. The congenital heart defects are a consequence of alterations in embryonic development of the heart, mainly between the third and tenth weeks of gestation. Key words: Congenital Heart Disease, Definition, Diagnosis, Treatment, Children INTRODUCCIÓN Las cardiopatías congénitas son consideradas como alteraciones estructurales del corazón o de los grandes vasos que presentan o potencialmente tienen el riesgo de un compromiso funcional. Se estima que un 2-4% de los recién nacidos presentan malformaciones congénitas. Las cardiopatías son las más frecuentes y suponen un 30% de todas ellas. La incidencia de las cardiopatías congénitas (CC) es de 4 a 12 por cada nacidos vivos. La prevalencia de las cardiopatías varía con la edad de la población que se estudie habiéndose estimado en un 8 por 1000 antes del primer año de vida y en un 12 por 1000 antes de los años. Alrededor del 25-30% de los niños con CC se presentan en el contexto de síndromes malformativos como la asociación VACTERL o CHARGE y cromosomopatías como la Trisomía 21, Trisomía 13, síndrome de Turner y síndrome de DiGeorge en las cuales encontramos una incidencia asociada de 10%, 90%, 25% y 80%, respectivamente (Tabla 1). Los pacientes con CC tienen 6.5 veces más riesgo de tener una cromosomopatia asociada. La mortalidad en niños menores de 1 año supone algo más de 1/3 de las muertes por anomalías congénitas y alrededor de 1/10 de todas las muertes en ese periodo de la vida con una tendencia a 1 Pediatra. Profesor. Universidad del Valle, Cali, Colombia 1 Estudiante de postgrado en pediatría. Universidad del Valle. Cali, Colombia Recibido para publicación: julio 15, 2012 Aceptado para publicación: diciembre 15, 2012 disminuir con el tiempo debido a los avances y mejores técnicas de manejo medico y quirúrgico. La aorta bivalva es la CC más común, sin embargo, su repercusión solo se evidencia en la adolescencia o en la adultez, por lo cual la comunicación interventricular (CIV) se presenta como la más frecuente con repercusión en la edad temprana hasta en un el 60%, seguida por la comunicación interauricular, estenosis pulmonar, Ductus, coartación de aorta, defectos del septo atrioventricular, Tetralogía de Fallot, estenosis aórtica y transposición de grandes vasos (Tabla 2). ETIOLOGÍA Las CC son consecuencia de alteraciones en el desarrollo embrionario del corazón, principalmente entre la tercera y décima semanas de la gestación. La etiología es desconocida en la mayoría de los casos pero en un 10 a 25% se asocian a anomalías cromosómicas, el 2-3% pueden ser causadas por factores ambientales, bien sean enfermedades maternas o causadas por teratógenos. La mayor parte (80-85%), tiene un origen genético, mendeliano o multifactorial. Actualmente hay datos importantes sobre la asociación causal de algunos factores ambientales, entre los que se encuentran: 1) agentes maternos, 2) agentes físicos, 3) fármacos o drogas, y 4) agentes infecciosos (Tabla 3). LA CIRCULACIÓN FETAL En la vida fetal la placenta le sirve al feto como intestino, riñón y pulmón. La sangre se reparte en función de sus necesidades y así órganos poco S56
2 Antonio Madrid, et al. Tabla 1 Cromosomopatias más comunes con alteración cardiaca Cardiopatía Distribución (%) (Intervalo) (Mediana) Comunicación interventricular (31)(*) Comunicación interauricular 3-14 (7.5)(*) Ductus arterioso permeable 2-16 (7.1) Estenosis pulmonar 2-13 (7.0) Coartación de aorta 2-20 (5.6) Tetralogía de Fallot 2-10 (5.5) Estenosis aórtica 1-20 (4.9) Transposición de grandes arterias 2-8 (4.5) Defectos del septo atrio- ventricular 2-8 (4.4) Síndrome del corazón izquierdo hipoplásico 0-6 (3.1) utilizados son evitados enviando la sangre con mayor contenido de O2 al corazón, cerebro, cabeza y torso superior. Tres estructuras exclusivas del feto desempeñan un papel esencial para formar una circulación en paralelo donde los dos ventrículos contribuyen al gasto cardíaco fetal total, estos son el conducto venoso, el agujero oval y el conducto o Ductus arterioso. La sangre oxigenada de la placenta llega hasta el feto a través de la vena umbilical, el 50% de la sangre penetra la circulación hepática y el Tabla 2 Distribución de las cardiopatías congénitas más comunes 19 Cromosomopatía Incidencia de C. Congénita Lesiones más comunes Visibles con técnicas concencionales Trisomía 21 (S.de Down) 50% CA-VC,CIV,CIA Trisomía 13 (S. de Pattau) >90% CIV,DAP,Valvulopatías Trisomía 18 (S.de Edwards) >90% CIV,DAP,Valvulopatías 45X0(S.de Tuner) 25% CoAo,EP,EA, Otras 4p-((S.de Wolff) 40% CIV, CIA, DAP 13q- 50% CIV 18q- 50% CIV,CIA 5p-(Cri du chat) 25% DAP Síndrome de microdelección 22q11(CATCH-22) 75% Malformaciones Troncoconales 12q22(Noonan) >50% EP, Miocard,Hipertrófica 7q11.23(Villiams-Beuren) 75% EA Supra., EP Perif 12q(Holt-Oram) 75% CIA, CIV, Trastornos conducci pn 20q (Alagille) 85% EP,TF Abreviaturas: CIA: Comunicación interauricular. CVI: Comunicación interventricular. DAP: Ductus arterioso permeable. EA: Estenosis aórtica. EP: Estenosis pulmonar. TF: Tetralogía de Fallot S57
3 Cardiopatías congénitas resto sortea al hígado, penetrando la vena cava inferior a través del conducto venoso y se mezcla parcialmente con su sangre poco oxigenada (PO2: mmhg), posteriormente entra a la aurícula derecha y de esta pasa a la aurícula izquierda a través del agujero o foramen oval. La sangre procedente de la vena cava superior con una PO2: mmhg entra a la aurícula derecha, atraviesa preferentemente la válvula tricúspide, llega al ventrículo derecho y este la expulsa hacia la arteria pulmonar, la mayor parte evita los pulmones y fluye a través de conducto arterioso. El ventrículo derecho tiene dominancia sobre el izquierdo, el primero maneja mayor volumen de sangre un 56% vs 44%. Solo el 7% del flujo llega a los pulmones debido a que la resistencia vascular pulmonar está elevada ya que el pulmón no es necesario en la vida intrauterina, por esto la sangre se deriva a través del foramen oval y el Ductus (Figura 1) resistencia sufre una disminución importante, esto lleva a que algunas patologías se manifiesten clínicamente y se vuelvan sintomáticas. El Ductus arterioso presenta un cierre funcional en horas posterior al nacimiento y un cierre anatómico en 2 a 3 semanas, este proceso es mediado por 2 mecanismos: el aumento del oxigeno que estimula la contracción del musculo liso a nivel local y la disminución en los niveles de prostaglandinas que ejercían un efecto vasodilatador. El cierre del agujero oval es secundario al incremento en el flujo pulmonar, ya que este aumenta la presión en la aurícula izquierda, sumado a la caída de CIRCULACION TRANSICIONAL Con el inicio del trabajo de parto el flujo pulmonar aumenta preparándose para el intercambio gaseoso alveolo capilar, y se inicia el cierre de las comunicaciones fetales: Conducto arterioso, conducto venoso y foramen oval. La expansión mecánica de los pulmones y la elevación de la PO2 arterial llevan a un descenso rápido de la resistencia vascular pulmonar (RVP). La eliminación de la circulación placentaria al ligar el cordón umbilical aumenta la resistencia vascular sistémica (RVS) Seis a ocho semanas después del nacimiento la presión en la arteria pulmonar y en la Figura 1. Circulación fetal antes del nacimiento 15 Tabla 3 Factores ambientales relacionados con la causación de cardiopatías congénitas 9 Fármacos/ Drogas Agentes Infecciosos Agentes maternos Trimetadiona Rubeola Diabetes Acido retinoico Otros? Enfermedad del colágeno Talidomida Fenilcetonuria Litio Agentes fisicos Alcohol Otros Hidantoínas? Radiaciones Hormonas sexuales? Hipóxia Disolventes? Símpatico miméticos? Pinturas? Lacas y colorantes? Pesticidas??: Menor grado de evidencia S58
4 Antonio Madrid, et al. la presión en la vena cava inferior y el ventrículo derecho por la oclusión de la circulación placentaria, esto hace que la válvula formada por el septum primum lo cierre llevando a que el gasto del ventrículo derecho sea exclusivo para la arteria pulmonar. Todos estos cambios hemodinámicos llevan a que el conducto venoso se contraiga y toda la sangre que pasaba por él entre al hígado a través de los sinusoides hepáticos. Un método práctico para clasificar estas patologías es a través de la regla del 3x3 en la cual tenemos tres grupos cada uno con tres patologías que corresponden casi al 90% del total de todas las cardiopatías. Shunt de izquierda a derecha. Comunicación Interauricular (CIA), Comunicación interventricular (CIV) y Ductus Arterioso Persistente (DAP). Obstructivas. Estenosis pulmonar (EP), Estenosis Aortica (EA) y Coartación de Aorta (CA) Cianosantes. Tetralogía de Fallot (TF), Transposición de grandes vasos (TGV) y Atresia Tricuspidea (AT) Cardiopatías con flujo sanguíneo pulmonar aumentado. CIV, CIA, DAP, Canal AV, Transposición de grandes arterias, Ventrículo único y Atresia pulmonar sin CIV. Cardiopatías con flujo sanguíneo pulmonar disminuido. Estenosis Valvular pulmonar, Estenosis Valvular aórtica, Coartación de Aorta, Interrupción del Arco aórtico, Tetralogía de Fallot, Ventrículo derecho hipoplasico y Atresia Tricuspidea. Cardiopatías Ductus dependiente. Estenosis critica de la válvula pulmonar, atresia pulmonar sin CIV o con CIV sin colaterales, atresia de la arteria pulmonar, anomalía de Ebstein, coartación critica de la aorta, transposición de grandes vasos, interrupción del arco aórtico. LESIONES CON SHUNT DE IZQUIERDA A DERECHA COMUNICACIÓN INTERVENTRICULAR (CIV) Es una lesión en la cual el tabique interventricular permite la comunicación entre los dos ventrículos. Corresponde al 20-25% de las CC con una incidencia de 25 a 50 por 1000 nacidos vivos (Figura 3). 15 Figura 2. Circulación humana después del nacimiento Clasificación. El septo interventricular se divide en 4 porciones: Membranosa, trabecular, tracto de entrada y tracto de salida (o infundibular) en las cuales tenemos el defecto en un 80%, 5 a 20%, 5 a 7% y 5%, respectivamente. Fisiopatología. Se produce un cortocircuito de izquierda a derecha permitiendo una comunicación entre la circulación pulmonar y la sistémica, la magnitud del shunt va a depender del tamaño de la lesión y las resistencias pulmonares. En una CIV amplia puede haber de 3 a 4 veces más flujo y el aumento de las presiones pulmonares no siempre se debe al aumento de la resistencia si no por este flujo y transmisión directa de presiones ventriculares izquierdas. El cortocircuito aparece después del nacimiento al disminuir las resistencias vasculares pulmonares con lo cual se presenta el soplo a partir de la segunda semana. El ventrículo derecho sufre una sobrecarga de presión y flujo, el ventrículo izquierdo solo de flujo esto lleva a crecimiento biventricular, de la aurícula izquierda y posteriormente por aumento de presiones en el ventrículo derecho y en la pulmonar a aumento en aurícula derecha. El aumento progresivo del flujo pulmonar produce cambios estructurales en la pared arteriolar que lleva a mayor resistencia pulmonar y por ende a hipertensión pulmonar, al Síndrome de Eissenmenger con inversión del shunt ahora de derecha a izquierda produciendo cianosis. Inicialmente S59
5 Cardiopatías congénitas En las porciones membranosas, de salida subpulmonar o subaórtica las lesiones suelen ser menores de 5 mm pero el compromiso hemodinámico es mayor, debido al aumento de volumen pulmonar y la transmisión de presión por la proximidad de la aorta; lo que puede llevar a hipertensión pulmonar más temprana que en otros tipos de lesión. En las CIV grandes la enfermedad vascular pulmonar inicia generalmente en 6 a 12 meses pero el cortocircuito de derecha a izquierda usualmente se presenta en la adolescencia. Figura 3. Comunicación intraventricular por la diferencias de presiones y el shunt se produce un soplo de característica sistólica, posteriormente con el aumento de las resistencia pulmonar el soplo tiende a desaparecer, esto se da cuando la resistencia sistémica y pulmonar son iguales. Adicionalmente se produce un hipoflujo sistémico debido al cortocircuito esto lleva a hipodesarrollo progresivo de la aorta. La perfusión de los órganos y la presión sanguínea es mantenida por mecanismos contrareguladores como el sistema nervioso simpático y el sistema Renina angiotensina aldosterona. El defecto se divide según su tamaño anatómico y el impacto hemodinámico que presenta en: Manifestaciones clínicas. Depende del tamaño y el compromiso de las resistencias pulmonares. Se pueden observar infecciones pulmonares a repetición y retardo pondoestatural. El recién nacido a término puede estar asintomático mientras el preterminos puede desarrollar falla cardiaca severa. A la auscultación cardiaca se escucha un soplo holosistolico en el 3-4 espacio intercostal izquierdo irradiado en banda, a mayor tamaño menor intensidad del soplo, puede haber reforzamiento de R2 si hay aumento de las presiones pulmonares. Al igualarse las presiones desaparece el soplo pero persiste el reforzamiento de R2. En hipertensión pulmonar severa con shunt de derecha a izquierda puede presentarse un soplo diastólico de insuficiencia pulmonar. Si se desarrolla falla cardiaca se presentara disnea, diaforesis, cansancio con la alimentación, hepatomegalia, estertores, entre otros. Pequeño o restrictivo. Relación Qp/Qs de 1.4, sin sobrecarga del ventrículo izquierdo ni pulmonar, o un defecto menor de 5 mm o menor del 50% del diámetro de la aorta. Moderado. Relación Qp/Qs de 1.4 a 2.2 con sobrecarga del ventrículo izquierdo y pulmonar, o defecto de un 50 a 100% del diámetro de la aorta. Grande. Relación Qp/Qs mayor de 2.2 con sobrecarga del ventrículo izquierdo, pulmonar acompañado de insuficiencia cardiaca, o un defecto mayor al del diámetro de la aorta CIV Fallotizada. El jet del flujo golpea la pared del ventrículo derecho produciendo una hipertrofia local que produce una obstrucción mecánica a la salida de la pulmonar que puede producir enfermedad cianosante. Figura 3. Comunicación interauricular S60
6 Antonio Madrid, et al. Adicionalmente se pueden presentar atelectacias secundarias a la compresión bronquial por una arteria pulmonar dilatada. Electrocardiograma. Si el defecto es pequeño puede estar normal, en defectos grandes se puede observar una P picuda pulmonar, aumento de ventrículo izquierdo o biventricular con desviación del eje hacia la izquierda. Radiografía de tórax. Si el defecto es pequeño puede ser normal, en defectos grandes se puede observar cardiomegalia, flujo pulmonar aumentado, tronco pulmonar grande y ya con Eissenmenger flujo pulmonar disminuido. Ecocardiograma. Confirma el diagnóstico, permite realizar la clasificación, nos muestra la dimensión del problema, las presiones que se están manejando y su repercusión hemodinámica. Cateterismo cardiaco. Dependerá del grado de compromiso pulmonar, el compromiso cardiaco y los signos de hipertensión pulmonar. Tratamiento. Si es pequeño y sin repercusión hemodinámica se realizan controles periódicos, higiene dental, profilaxis para endocarditis bacteriana y control de crecimiento. Si hay repercusión hemodinámica y es sintomático podemos utilizar un IECA como vasodilatador, diuréticos, Digoxina y seguimiento por cardiología. Indicaciones Quirúrgicas. Si no hay mejoría al tratamiento médico como compromiso del crecimiento, ICC no controlada en menores de 6 meses. Si la presión en la arteria pulmonar es mayor al 50% en niños de 6 meses a 2 años. En mayores de 1 a 2 año un Qp/Qs mayor de de 2 con regurgitación aortica independiente de presiones pulmonares. No se realizará cirugía si hay enfermedad vascular pulmonar obstructiva con shunt de derecha a izquierda. COMUNICACIÓN INTERAURICULAR Defecto del tabique interauricular que permite el flujo sanguíneo entre las dos aurículas. Se localiza en cualquier parte del tabique interauricular pero con mayor frecuencia región del foramen oval en un 70%. El diagnostico puede ser difícil los primeros días de vida y puede confundirse con un foramen oval normal a esta 12 edad. Fue descrito inicialmente como alteración patológica por Rokitanski en 1875 y posteriormente Bedfor en 1941 nos hablaría del cuadro clínico, pero se conoce como defecto anatómico desde la época de Galeno y posteriormente por Fawcett en el año Tiene una incidencia global: 7% de todas las cardiopatías con predominio en el sexo femenino 2:1 y una asociación importante con el síndrome de Holt Oram. Se presenta en un 30% de la etapa adulta normal. Clasificación. Se clasifica según la localización anatómica del defecto en: Tipo Osteum Secundum o Foramen Oval 70%; Tipo Seno venoso cerca a la llegada de la vena cava inferior o superior 10%; Tipo Postero Inferior o Seno Coronario 1-2%; Tipo Osteum Primun aquí el defecto es a nivel de los cojines endocardicos 20%, y Tipo Aurícula Única. Ausencia del tabique interauricular. Fisiopatología. Al bajar las resistencias pulmonares se produce un shunt de izquierda a derecha, lo que lleva a sobrecarga derecha y aumento del flujo pulmonar, se retrasa la eyección del ventrículo derecho lo que retrasa el cierre de la válvula pulmonar produciendo un desdoblamiento de segundo ruido cardiaco. Por la sobrecarga derecha puede producirse una estenosis relativa de la válvula pulmonar con turbulencia sanguínea llevando a un soplo eyectivo secundario. La disminución en el flujo de sangre al VI y aorta lleva a la disminución del tamaño en estas estructuras. La sobrecarga derecha produce cambios en los vasos pulmonares produciendo según el tamaño del defecto hipertensión pulmonar que en su forma severa invierte el cortocircuito de derecha a izquierda hasta en un 15% de los pacientes ya en la segunda o tercera década de la vida debido a que la diferencia de presiones interauricular no es mucha a diferencia de la CIV. El defecto puede tener un cierre espontáneo o disminuir de tamaño. En un estudio que involucraba niños menores de 3 meses, Radzik evidenció que el cierre espontáneo se presentaba según el tamaño del defecto, encontrando que en defectos de 3 a 5 mm el cierre se presentaba en un 87%, en defectos 5 a 8mm en un 80% y en defectos mayores a 8 mm no se cerraban. También se presentan cuadros clínicos de embolias paradójicas, con émbolos que se originan en la circulación venosa pero al atravesar la CIA tienen acceso directo a la circulación sistémica con riesgo de obstrucción y accidentes cerebrovasculares isquémicos secundarios. S61
7 Cardiopatías congénitas Manifestaciones clínicas. Usualmente son pacientes al inicio asintomáticos, en los primeros meses o años, sin compromiso en el peso o la talla pero pueden consultar por problemas respiratorios a repetición. Generalmente se descubre incidentalmente después del segundo año de vida al encontrar un soplo eyectivo en el segundo espacio intercostal izquierdo con desdoblamiento permanente del segundo ruido, hiperactividad del ventrículo derecho y frémito en el segundo EIC izquierdo con línea paraesternal. Puede haber reforzamiento del segundo ruido y cianosis dependiendo del grado de hipertensión pulmonar asociada. En las CIA grandes y con disminución rápida de las resistencias pulmonares (niños sometidos desde el nacimiento a presiones de oxigeno altas) puede producirse ICC pero no es lo común. Electrocardiograma. Podemos encontrar un QRS normal o desviado a la derecha (cuanto más HTP mayor desviación a la derecha), Bloqueo incompleto de la rama derecha en un 90%, arritmias supraventriculares como Fibrilación auricular, flutter auricular, bloqueo AV de primer grado, un eje derecho de +90 a +180 con hipertrofia ventricular derecha leve. Radiografía de tórax. En la radiografía observamos crecimiento de ventrículo y aurícula derecha, aumento del ángulo de la carina secundario, abombamiento tronco de la pulmonar y prominencia de sus ramas, aorta descendente y cayado aórtico poco prominentes con flujo pulmonar aumentado, disminución del espacio retroesternal por el crecimiento ventricular derecho. Ecocardiograma. Es el método de elección para el diagnóstico, permite visualizar el defecto y medirlo, establecer el grado de cortocircuito (Qp/Qs), La repercusión hemodinámica, grado de crecimiento de cavidades derechas y de Hipertensión pulmonar, adicionalmente el doppler permite información hemodinámica. Si tenemos un Qp/Qs mayor de 1.5:1 habrá repercusión hemodinámica. El tabique interauricular puede definirse en la ecocardiografía bidimensional a través de los ejes paraesternal corto, apical de cuatro cámaras, subcostal sagital y coronal. Cateterismo cardiaco. Solo si hay dudas diagnósticas o se requiere descartar otra patología asociada, se observa con más frecuencia el prolapso de la valva posterior de la mitral asociado a la CIA; si hay sospecha esta patología, debe realizarse un ventriculograma izquierdo en proyección oblicua derecha. Tratamiento. La restricción del ejercicio es innecesario. La profilaxis de endocarditis infecciosa no está indicada a menos que tenga otros defectos asociados. En los lactantes con ICC, el tratamiento médico se recomienda debido a su alta tasa de éxito y la posibilidad de cierre espontáneo del defecto. Los catéteres cardíacos para el cierre a través de cateterismo han demostrado ser seguros y eficaces, sólo son aplicables a una CIA con un borde del tabique adecuado. Los dispositivos disponibles don el Sideris abotonado, alas de Ángel, Cardioseal, y el Amplatzer, este ultimo como es el más utilizado. El cierre está indicado cuando hay sobrecarga de volumen en el ventrículo derecho, con un Qp/Qs mayor a 1.5:1 o en todos los pacientes que presenten sintomatología. La edad para hacer el cierre de la CIA está entre tres y cinco años por la posibilidad de cierre espontaneo previo, pero en los defectos tipo O. secundum amplios, y tipos seno venoso y seno coronario tienen muy pocas probabilidades de cierre espontáneo después del primer año de vida por eso se llevan a cirugía usualmente al terminar los 12 meses de edad. Cirugía. Se realiza la corrección del defecto a través de un parche de pericardio o por sutura continua, en los pacientes que tengan indicado el cierre pero contraindicado o por falta de acceso el dispositivo. En pacientes con hipertensión pulmonar irreversible es controvertido el cierre quirúrgico, ya que se ha observado que si los pacientes superan la cirugía mejoran su clase funcional. Se realiza a través de un parche fenestrado con una válvula que permita el paso de sangre del sistema derecho al izquierdo. Pronóstico y seguimiento. En los primeros 4 años el 40% cierran espontáneamente y el 80% de los defectos pequeños cierran antes de los 18 meses. La cardiomegalia en la radiografía y el aumento del Ventriculo derecho, así como el desdoblamiento del S2 pueden persistir durante 1 o 2 años después de la operación. Arritmias atriales o nodales se producen en el 7% a 20% de los pacientes post-operatorio. Menos del 0,5% de los pacientes mueren en el posquirúrgico, teniendo mayor riesgo los niños pequeños y aquellos con mayor resistencia vascular pulmonar. DUCTUS ARTERIOSO PERSISTENTE El conducto arterioso es un vaso que permite la comunicación entre la Aorta y la arteria pulmonar provocando un cortocircuito de izquierda a derecha en S62
8 Antonio Madrid, et al. la vida fetal circulando el 70% del gasto cardiaco a través suyo. El cierre del ductus se inicia después del nacimiento por medio de la contracción de células musculares y edema subendotelial (primer estadio funcional), posteriormente hay destrucción del endotelio y proliferación de la intima (segundo estadio anatómico). El aumento de las presiones de oxigeno al nacimiento favorece la contracción del ductus junto con la disminución en los niveles de prostaglandinas principalmente la E2 producidas por la placenta que ejercían un efecto vasodilatador local. El cierre funcional esta dado a las 48 horas en un 90% y a las 96 horas en un 100% en recién nacidos a término, mientras el cierre anatómico es completo a los 21 días. Se ha observado que afecta con mayor frecuencia el sexo femenino en una proporción de 2 a 1 hasta 3 a 1. La incidencia del DAP se relaciona con la edad gestacional y el peso, se presenta en un 53% en menores de 34 semanas Gestación, 65% en menores de 26 semanas, en un 80% de pretérminos con peso menor de 1000 g y en 40% en pretérminos menores de 1750 g. Con una incidencia que varía entre 1/2.500 y 1/5.000 recién nacidos vivos. La exposición a rubeola en I trimestre interfiere en la formación de tejido elástico y contribuye a la persistencia en su abertura. Otros factores que favorecen su presentación son el nacimiento por cesárea, o en ciudades con altitud mayor a m sobre el nivel del mar. Cuando se presentan inmadurez, alteraciones congénitas en la estructura de sus paredes o circunstancias perinatales facilitadoras, el proceso natural de cierre espontáneo del Ductus arterioso se interrumpe ocasionando su persistencia. Hablamos de Ductus persistente si permanece abierto más 7 días en recién nacidos a término o 21 días en pretérminos. Se deben buscar siempre otras malformaciones asociadas. Fisiopatología. Con la caída de la resistencia pulmonar y el aumento de la resistencia sistémica hay un shunt y aumento de volumen de izquierda a derecha, este volumen produce aumento en la precarga de la aurícula y ventrículo izquierdo con recirculación pulmonar, mientras el volumen sistémico se mantiene. Hay sobrecarga pulmonar siendo esta la responsable de la mayoría de la sintomatología del paciente. En Ductus grandes la sobrecarga de volumen lleva a edema pulmonar esto activa sistemas contrareguladores simpáticos responsables de la taquicardia y sudoración para su compensación la cual puede fallar si se mantiene el defecto o no recibe tratamiento. El aumento progresivo en la presión de la arteria pulmonar por el Figura 4. Ductus arterioso persistente aumento del flujo y la resistencia termina comprometiendo las cavidades derechas y el shunt empieza a disminuir desapareciendo en fase diastólica quedando solo el soplo sistólico. Cando se igualan las presiones el paciente puede mejorar sintomáticamente pero si continua el aumento de las resistencias pulmonares el flujo se invierte y se presenta cianosis, desaparece el soplo y solo persiste el reforzamiento del segundo ruido con cambios estructurales irreversibles. Al final puede aparecer un soplo de insuficiencia pulmonar. Morbilidades asociadas. Edema pulmonar, hemorragia pulmonar, dependencia de soporte ventilatorio, Fracaso en las extubaciones, apneas, displasia broncopulmonar ICC, oliguria, Insuficiencia renal, enterocolitis necrosante, hemorragia interventricular. Manifestaciones clínicas. Los síntomas van a depender del tamaño y las resistencias pulmonares manejadas por el paciente. Ductus pequeño menor de 1.5 mm. Generalmente no se presentan síntomas y el único hallazgo es la presencia de un soplo sistólico eyectivo en el foco pulmonar o en la región infraclavicular izquierda. Ductus moderado de 2 mm en la lactancia hasta 3,5 mm en la edad escolar. Se presentan signos de congestión pulmonar como disnea, infecciones respiratorias recurrentes y disminución en el crecimiento. Se encuentra un soplo sistodiastólico S63
9 Cardiopatías congénitas continuo o en maquinaria a nivel del foco pulmonar o de la región infraclavicular izquierda; el segundo ruido está ligeramente reforzado y los pulsos son hiperdinámicos en forma difusa. Ductus grande mayores de 4 mm en la infancia. Encontramos disnea, taquicardia en reposo, historia de infecciones respiratorias recurrentes y desnutrición crónica. Se observa hiperdinamia precordial a expensas del ventrículo izquierdo, punto de máximo impulso hacia la línea axilar anterior izquierda, presión de pulso amplia, soplo sistólico eyectivo en el foco pulmonar y soplo diastólico en foco mitral con segundo ruido reforzado. Cuando se presenta hipertensión pulmonar y se invierte el cortocircuito se presenta cianosis. Electrocardiograma. En presencia de Ductus pequeños puede ser normal, en Ductus mayores se puede observar crecimiento de cavidades izquierdas, que progresa a biventricular y signos de hipertensión pulmonar como P picudas, y S profundas en V5 y V6. Radiografía de tórax. Puede ser normal en Ductus pequeños, en Ductus mayores puede observarse aumento en el flujo pulmonar, cardiomegalia, aumento del botón aórtico y pulmonar. Ecocardiograma. Determina la presencia del defecto, su tamaño, y si hay repercusión hemodinámica: Flujo continuo a través del DAP, flujo retrogrado holodistólico en aorta descendente, diámetro ductal: mayor de mm, mayor de 1.5 mm con un Qp/Qs>1.5, relación tamaño del diámetro del Ductus/diámetro de la aorta mayor de 0.5 y signos de hipertensión pulmonar. Cateterismo cardiaco. Su realización solo se hará en casos donde este indicado el cierre percutáneo o en pacientes con signos clínicos y ecocardiográficos de hipertensión pulmonar importante, en donde se realizaran pruebas con oxígeno y óxido nítrico para evaluar la reactividad del lecho pulmonar. Tratamiento. La indicación del cierre la determina más la repercusión hemodinámica que el tamaño Líquidos: Mantener un balance (-). Pérdida de peso 2-3% día (12-15% en 5-7 primeros días), evitar bolos, Inicio líquidos de mantenimiento: ml/k/d primeras horas e individualizar aporte según las necesidades. Diuréticos. Incrementa producción de prostaglandinas a nivel renal, minimizando respuesta a los inhibidores, no evidencia que demuestren beneficios, no se recomienda su uso. Estimulación enteral trófica (leche materna). Ha mostrado ventajas su inicio precoz, antes de 24-48h administrando ml/k/día como máximo, si el Ductus es pequeño, sin repercusión hemodinámica, ni cortocircuitos significativos, se podría continuar y aumentar volúmenes con cautela (10-15 ml/kg/día), si hay duda o repercusión hemodinámica no se debe alimentar por vía enteral durante horas, hasta resolver el problema. AINES. Los más estudiados han sido la Indometacina y el Ibuprofeno en su forma parenteral, no se ha demostrado adecuada eficacia en su forma oral. Con un tratamiento precoz se obtiene cierre a los 9 días hasta en un 90% de los casos y tardíos un éxito en un 50-60%, fracaso del 30% en menores de 28 semanas y del 10% con 29 semanas o más, con una tasa de reapertura variable entre 25 a 30% y es mayor con edades gestacionales menores a 28 semanas y peso menor de 1000 g. Se ha observado un éxito en el 2 ciclo solo del 30-40%. Los AINES están contraindicados en la Insuficiencia renal, trombocitopenia, sangrado activo y enterocolitis, no se ha demostrado que empeore la severidad de la Hemorragia interventricular preexistente (Tabla 4). Cirugía. Si no hay respuesta, disponibilidad o contraindicación al tratamiento farmacológico, también en ductus de gran tamaño, En niños mayores de 6 meses con ductus menores de 3 mm se puede realizar cierre percutáneo con dispositivos especiales (Rashkind, Gianturco, Amplatzer). Pronóstico. Con un tratamiento adecuado y a tiempo tiene un excelente pronostico sin dejar secuelas, el pronóstico dependerá del compromiso hemodinámico cardiaco y vascular pulmonar. LESIONES OBSTRUCTIVAS DE LA AORTA COARTACIÓN Es la estrechez en la Aorta que lleva a compromiso hemodinámico. La unión del cayado aórtico con la parte proximal de la aorta descendente es el sitio más común, donde se origina el ligamento arterioso, ocasionalmente se presenta en la aorta abdominal. Descrita inicialmente por Morgagni y Meckel representa el 5 a 7% de todas las cardiopatías con una S64
10 Antonio Madrid, et al. incidencia de 0.24 x 1000 nacidos vivos, presentándose del 15 a 36% en el Síndrome de Turner. 1/3 de los pacientes presentan CIV, Aorta bicúspide en un 30-85%, con una asociación importante a lesiones obstructivas izquierdas: estenosis subaórtica, hipoplasia de ventrículo izquierdo y lesiones obstructivas mitrales. Alrededor del 20% al 30% de los pacientes con COA desarrollar ICC a los 3 meses de edad. El 75% de los pacientes con coartación sin tratamiento fallece en promedio a los 46 años, el 90% a los 58 años por falla cardíaca, ruptura de aorta y endocarditis. Fisiopatologia. En la vida intrauterina el ventrículo derecho está sometido a una sobrecarga de volumen, el volumen que debe pasar a la aurícula izquierda a través del foramen oval se devuelve a cavidades derechas por la alta presión de la obstrucción, inicialmente es tolerado por que el flujo del ventrículo derecho se desvía por el ductus a la aorta descendente. Al final del periodo fetal por la resistencia vascular pulmonar hay crecimiento de cavidades derechas y dilatación del tronco pulmonar en CA severa pero no se presenta crecimiento de cavidades izquierdas. Al nacimiento puede mantenerse la estabilidad hemodinámica mientras el ductus esté abierto por las resistencias pulmonares altas, el shunt de derecha a izquierda que lleva a buena perfusión distal a la coartación, incluso con buenos pulsos, cuando el ductus inicia su cierre aumenta el flujo pulmonar y por aumento de las presiones izquierdas debido a la obstrucción hay dificultad para el vaciado venoso pulmonar llevando a hipertensión venocapilar, edema intersticial, alveolar e hipertensión pulmonar retrograda, por eso la primera manifestación clínica es la dificultad respiratoria. El compromiso mayor es derecho, con hepatomegalia congestiva y falla cardiaca. Cuando el ductus se cierra totalmente hay una disminución marcada del flujo a la aorta ascendente que lleva a disminución de pulsos, hipoflujo renal, oliguria, hipertensión y choque cardiogenico. Hay una variante tipo adulto que se descubre de los 3 a 5 años en donde la circulación colateral compensa y descomprime la aorta ascendente mejorando la circulación pos estenosis, La mayoría es de tipo postductal. Manifestaciones clínicas. Dependerán de la velocidad en la disminución de las resistencias pulmonares y el cierre del ductus, usualmente inician de 2 a 6 semanas después del nacimiento. Los pulsos son la clave del diagnóstico, son saltones en miembros superiores y disminuidos en miembros inferiores, puede haber disminución en miembro superior izquierdo si la hipoplasia no es solo del itsmo y compromete el origen de la subclavia izquierda, además observamos precordio derecho hiperdinámico, R2 intenso, galope ventricular, clic protosistolico, reforzamiento de la fase pulmonar del S2 en hipertensión pulmonar, soplo eyectivo en región interescapular izquierda, congestión hepática e hipertensión con diferencia mayor de 20 mmhg de tensión arterial de miembros superiores/miembros inferiores. Nunca se debe olvidar la palpación de los pulsos en los recién nacidos, especialmente si están asociados a hipertensión. Una falla orgánica multisistémica, particularmente falla renal, enterocolitis necrosante y posterior muerte, ocurren si no se inicia rápidamente un tratamiento médico y una corrección quirúrgica de la coartación. Electrocardiograma. No es específico, se puede observar taquicardia sinusal, eje derecho, hipertrofia Tabla 4 Dosis de indometacina e ibuprofeno endovenoso Dosis de Indometacina endovenosa: 3 dosis en total, cada 12 horas, constituyen un curso completo <48 h de vida >48 h de vida >7 dias de vida 1 dosis 0.2 mg/k 0.2mg/k 0.2mg/k 2 dosis dosis Dosis de Ibuprofeno endovenoso: 3 dosis en total, cada 24 horas, constituyen un curso completo 1 dosis 10mg/k 2 dosis 5mg/k 3 dosis 5mg/k S65
11 Cardiopatías congénitas ventricular derecha e izquierda y bloqueo de rama derecha. Radiografía de tórax. Cardiomegalia, signos de hiperflujo pulmonar y de congestión pulmonar, escotaduras en el margen inferior de las costillas en su 1/3 medio o muescas costales: erosión producida por las arterias intercostales dilatadas (signo de Roesler) solo después de 5 a 6 años de la enfermedad y aorta descendente dilatada. Ecocardiograma. Permite una evaluación anatómica y funcional del paciente, se puede observar obstrucciones del tracto de salida del ventrículo izquierdo, hipertrofia ventricular izquierda o derecha sin explicación obvia, ausencia de pulsaciones en la aorta descendente. La vista supraesternal eje largo provee una imagen completa del arco aórtico, observándose el área de coartación, lesiones asociadas y el gradiente a través del doppler. Resonancia magnética. Define la localización, severidad de la coartación, la anatomía del arco aórtico, istmo y el área de dilatación posestenótica. Puede ser utilizada en imágenes de seguimiento a los pacientes operados o a los cuales se les realizó angioplastia con balón. Cateterismo cardíaco. Puede ser diagnóstico o terapéutico, útil para definir anatomía, presencia de hipoplasia tubular o del arco aórtico transverso, hipoplasia del istmo aórtico, documentar la presencia y severidad de lesiones intracardiacas asociadas. Tratamiento. En recién nacidos sintomáticos se debe iniciar la infusión de PGE1 para abrir el Ductus y establecer el flujo de la aorta descendente y los riñones. Agentes inotrópicos de acción corta (por ejemplo, dobutamina), diuréticos, nitroprusiato y el oxígeno pueden ser necesarios. La angioplastia con balón puede ser un procedimiento útil para los niños en los que la cirugía estándar tiene un alto riesgo. Cirugía. Las opciones quirúrgicas son: Resección y anastomosis término-terminal (la menor recurrencia, menos del 10%) o aortoplastia con colgajo de la subclavia (la mayor recurrencia alrededor del 50%). ESTENOSIS PULMONAR Descrito inicialmente por Morgani, es una alteración en la válvula pulmonar que lleva a obstrucción en el tracto de salida del ventrículo derecho, de forma aislada se puede encontrar en un 80 a 90% y de 10 a 20% asociado a otras patologías. Según su localización puede ser valvular, subvalvular o supravalvular y constituye el 8% de las cardiopatías. Asociada a otras patologías como el síndrome de Noonan donde se encuentra una válvula displásica, o en la rubeola congénita donde la lesión es subvalvular. Fisiopatología. La obstrucción produce un aumento en el trabajo del ventrículo derecho secundario a la resistencia generada por la alteración valvular, esto lleva a hiperplasia de la pared muscular compensatoria para mantener el gasto pulmonar que al perpetuarse o en estenosis importantes lleva a dilatación y falla derecha. Con la disminución del flujo pulmonar hay tendencia a desarrollar cianosis cuando aumentan las necesidades de oxigeno como en el ejercicio. En las estenosis críticas durante la vida fetal se produce compromiso en el desarrollo ventricular derecho (hipoplasia) debido a un cortocircuito importante de derecha a izquierda siendo su principal manifestación al nacer la cianosis acompañada de presiones altas. Manifestaciones clínicas. Si no es crítica generalmente es asintomático y se encuentra de forma incidental al evidenciar un soplo sistólico de eyección en el 2 espacio intercostal izquierdo irradiado a región axilar asociado a thrill supraesternal. No hay compromiso pondoestatural. Puede haber con el tiempo disnea de esfuerzos por la disminución en el flujo pulmonar y hacer signos de falla cardiaca inicialmente derecha y cianosis lo que empeora el pronóstico. En la estenosis pulmonar critica el recién nacido se presenta muy comprometido al cerrarse el ductus arterioso por el shunt de derecha a izquierda con hipoxemia, taquipnea y cianosis. Electrocardiograma. En casos leves puede ser normal, en los demás se puede ver signos de compromiso derecho como hipertrofia ventricular y auricular derecha, eje derecho, con signos de sobrecarga en las precordiales V1, V2 y V3. Radiografía de tórax. En las estenosis critica se observa disminución del flujo pulmonar de lo contrario S66
12 Antonio Madrid, et al. no se verá comprometido, cardiomegalia cundo se asocia a falla cardiaca y en niños grandes o adolescentes aumento del tronco de la pulmonar. Ecocardiograma. Hace el diagnóstico, podemos observar su apariencia en domo o engrosada, la ubicación de la estenosis y el gradiente cuyo valor normal es menor de 10 mmhg, estenosis leve de 10 a 30 mmhg, moderada de 30 a 50 mmhg y severa mayor de 50. El compromiso de cavidades derechas y el estado de la válvula tricúspide también puede ser evaluado. Cateterismo cardiaco. Como diagnóstico localizando el sitio anatómico de la lesión y como tratamiento con la valvuloplastia. Tratamiento. En neonatos y estenosis critica se debe mantener abierto el ductus a través de la administración de Prostaglandina E1 y posteriormente realizar una valvuloplastia de emergencia. La valvuloplastia con balón se realiza en los pacientes sintomáticos con gradiente superior a 50 mmhg y más de 60 mmhg en asintomáticos, se puede recurrir a valvulotomia en los otros casos. Se deben mantener con profilaxis para endocarditis bacteriana. Cirugía. Se debe realizar valvulotomia quirúrgica si hay fracaso con el balón y en los pacientes con displasia severa de la válvula pulmonar y anillo valvular pequeño. La mortalidad neonatal es del 6% y si la estenosis es crítica puede llegar al 8%. ESTENOSIS AÓRTICA Es una alteración en la válvula aortica que lleva a una obstrucción del tracto de salida del ventrículo izquierdo por engrosamiento, rigidez y fusión de las comisuras valvulares. Corresponde al 5% de las cardiopatías congénitas. La malformación más frecuente es que la aorta sea bivalva por la fusión de dos valvas, esta es la cardiopatía congénita más frecuente con repercusión a edades tardías cuando se presenta calcificación valvular. El compromiso puede ser valvular, subvalvular o supravalvular. Fisiopatología. El compromiso del paciente dependerá de la magnitud de la obstrucción, en neonatos con estenosis graves el ventrículo izquierdo falla al ser incapaz de mantener un gasto adecuado, pudiendo llevar a compromiso hemodinámico importante y choque cardiogénico los cuales se agravaran con el cierre del Ductus. En estenosis que no son severas el mantenimiento del gasto cardiaco se hace por el aumento en el trabajo ventricular izquierdo que con el tiempo presta engrosamiento de su pared muscular. Manifestaciones clínicas. Tiene una amplia presentación la cual depende del grado y tipo de estenosis. A la auscultación encontramos un Soplo sistólico de eyección, con click de eyección en el 50% de los pacientes y frémito supraesternal. El soplo puede no encontrarse si la obstrucción es severa. Los casos leves pueden ser asintomáticos y solo encontrar el soplo de forma incidental, cuando son sintomáticos suelen referir disnea de esfuerzos, mareo, sincope por bajo flujo cerebral, diaforesis y en ocasiones dolor torácico. Los pulsos periféricos pueden estar normales o débiles. En las estenosis severas se presentan con signos de falla cardiaca y choque cardiogénico. Electrocardiograma. En la mayoría es normal, generalmente se observan hallazgos secundarios a hipertrofia ventricular izquierda Radiografía de tórax. Puede ser normal en pacientes asintomáticos, encontrar cardiomegalia con prominencia del botón aórtico y en presencia de falla cardiaca podemos observar edema pulmonar. Ecocardiograma. Hace el diagnóstico, define la anatomía de la válvula, si es unicúspide, bicúspide o tricúspide, la posición de la estenosis, el gradiente de presión, el ventrículo izquierdo con el grado de su hipertrofia y si hay dilatación posestenótica debido al golpe del flujo en jet contra la pared aortica. Tratamiento. En el recién nacido comprometido se debe estabilizar hemodinámicamente, mantener el ductus abierto con el uso de PG E1 que alivia la sobrecarga del ventrículo izquierdo y posteriormente llevarlo a dilatación percutánea o corrección quirúrgica. En pacientes con Estenosis leve bien tolerada o aorta bicúspide se realiza seguimiento clínico y ecográfico. La dilatación con balón o la cirugía se realiza cuando el gradiente de presión S67
13 Cardiopatías congénitas sistólico pico a pico es mayor de 75 mmhg aun asintomáticos y en los pacientes sintomáticos si es mayor de 50 mmhg asociados a repolarización e h i p e r t r o f i a v e n t r i c u l a r i z q u i e r d a e n e l electrocardiograma. Todos los pacientes deben tener profilaxis para endocarditis bacteriana. Cirugía. Se realiza valvulotomía abierta con una supervivencia del 90%. CARDIOPATÍAS CIANOSANTES TETRALOGIA DE FALLOT Conocida en el pasado como el mal azul fue descrita en 1988 por Arthur Fallot, quien describió en esta patología cuatro anormalidades: Comunicación interventricular, estenosis subpulmonar, origen biventricular de aorta o cabalgamiento e hipertrofia ventricular derecha. Cuando se asocia a CIA se denomina pentalogia de Fallot. Es la cardiopatía cianosante mas frecuente en todas las edades y representa el 10% de las cardiopatías congénitas con una prevalecía de 0,26 a 0,48 por nacidos vivos. Está asociada a arco aórtico derecho en un 17 a 25%, vena cava izquierda en un 11%, implantación anómala de coronarias en un 5% y síndrome de Down en un 8% Fisiopatología. En esta patología observamos como un solo defecto produce la alteración, en este caso el desplazamiento del infundíbulo hacia la arteria pulmonar. Se produce un shunt e derecha a izquierda por la estenosis pulmonar, la CIV y el cabalgamiento de la aorta. Se produce una sobrecarga del ventrículo derecho en presión y volumen, la aorta puede estar dilatada ya que recibe flujo de 2 ventrículos. El flujo, la hipoxia y la cianosis son directamente proporcional a la estenosis pulmonar y entre mas critica sea más ductus dependiente será. El hipoflujo pulmonar lleva a un retorno pobre a cavidades izquierdas por lo cual están disminuidas de tamaño a menos que haya un flujo importante a través del Ductus o colaterales. Crisis de hipoxia pueden presentarse con el ejercicio, el llanto, la alimentación los cuales llevan a liberación adrenérgica produciendo espasmo del infundíbulo que disminuye el flujo pulmonar y aumenta el shunt de derecha a izquierda. La hipoxia crónica puede llevar a policitemia en una respuesta medular para mejorar el transporte de oxigeno, esto aumenta la viscosidad sanguínea y el riesgo de microtrombos disminuyendo aun más el flujo pulmonar. Clasificación. Fallot típico (estenosis pulmonar moderada): 70%; Fallot rosado: 15%; Fallot extremo (estenosis pulmonar critica): 5%, y Fallotización de una comunicación interventricular: 5%. Manifestaciones clínicas. Dependen de la severidad de la estenosis pulmonar, la mayoría presentan cianosis al nacimiento siendo su principal manifestación pero no son comunes las crisis hipoxicas en la etapa neonatal. Se puede auscultar un soplo sistólico de eyección en la región supraesternal izquierda foco pulmonar Irradiado a axilas y espalda. La insuficiencia cardiaca es rara ya que la estenosis no permite flujo pulmonar excepto en obstrucciones al tracto de salida izquierdo o hipertensión importante asociada. Adicionalmente puede haber retardo en el crecimiento, acropaquia por la hipoxia crónica, y acuclillamiento durante las crisis hipóxicas ya que esto aumenta la resistencia sistémica mejorando el flujo pulmonar y la oxigenación. Electrocardiograma. Básicamente se observan signos de hipertrofia ventricular derecha. Radiografía de tórax. El 25% de los niños presenta imagen en bota o zapato sueco con punta levantada y arco medio excavado por el alargamiento de la aurícula y el arco aórtico derecho. Según la estenosis pulmonar puede haber disminución del flujo pulmonar y ausencia de botón pulmonar por hipoplasia del tronco. Ecocardiograma. Hace el diagnostico describiendo las 4 alteraciones, en etapas tempranas puede no verse hipertrofia ventricular derecha y adicionalmente nos muestra otros defectos asociados. Cateterismo cardiaco. Se solicita solo si la ecografía no define totalmente la anatomía, ayuda a determinar la presencia de colaterales y puede ser terapéutico si se decide valvuloplastia pulmonar en casos de estenosis severa y el cierre de las colaterales. Tratamiento. En el recién nacido con patología severa se mantener el ductus abierto con PG E1 y posteriormente de forma paliativa inicial realizar una fistula sistémico pulmonar. Durante las crisis hipoxicas el objetivo del manejo es aumentar las resistencia sistémica y mejorar el flujo pulmonar, esto se logra a través de oxigeno, rodillas sobre el tórax, bolo de líquidos que me permite expansión del volumen, S68
14 Antonio Madrid, et al. morfina a 0.1 mg/kg/dosis, fenilefrina 5-20 microgramo/kg/dosis IV en bolo cada minutos o e n i n f u s i ó n c o n t i n u a d e 0, 1 a 0, 5 microgramo/kg/minuto, y se deja de forma preventiva un betabloqueador como el propranolol. Se deben hacer controles del hematocrito y en los casos en que supere los 60% se debe realizar flebotomía. Todos deben tener profilaxis para endocarditis bacteriana. Cirugía. Todos los pacientes deben ser llevados a corrección quirúrgica, la cual dependerá de la anatomía de las arterias pulmonares. Si el paciente esta asintomático o con síntomas leves se puede llevar a corrección entre los 3 meses y 2 años de edad, se realiza una infundilectomia y se resuelve la CIV con un parche. En los pacientes con hipoplasia severa de la arteria pulmonar se debe realizar una fístula sistemicopulmonar idealmente la Blalock-Taussig modificada para mejorar el flujo y estimular el crecimiento de las pulmonares. La sobrevida posquirúrgica a 5 años es del 90%. TRANSPOSICION DE GRANDES VASOS Es la discordancia en la conexión de las arterias aortica y pulmonar en donde el ventrículo derecho da origen a la aorta y el ventrículo izquierdo da origen a la pulmonar. Corresponde del 5-8% del total de las cardiopatías congénitas con predominio en el sexo masculino 3:1 y muy relacionado con los hijos de madres diabéticas, ingesta de anfetaminas, trimetadona y hormonas sexuales. Se asocia a otras lesiones cardiacas en un 50% y al síndrome de Digeorge. El 30% de los pacientes muere en la primera semana de vida, el 50% en el primer mes, el 70% en los primeros 6 meses y el 90% en el primer año si no se realiza ningún tratamiento. Puede ser Dextrotransposicion si la aorta es anterior y a la derecha de la pulmonar (la más frecuente) o Levotransposicion si la aorta es anterior pero a la izquierda de la pulmonar. Fisiopatología. Por la alteración anatómica los pacientes tienen dos circulaciones separadas en paralelo, la sangra venosa entra al ventrículo izquierdo y sale a través de las pulmonares mientras el flujo venoso que viene de las cavas pasa al ventrículo derecho y posteriormente a la aorta requiriendo un shunt como una CIA, un DAP o una CIV que permita la mezcla entre sangre oxigenada y no oxigenada, de lo contrario, habrá un gran trauma circulatorio y cianosis severa. En los pacientes con CIV se evita el impacto circulatorio inicial pero tienen un aumento considerable en el desarrollo de hipertensión pulmonar por el aumento de flujo y presiones. Luego del nacimiento al caer las resistencias pulmonares el ventrículo izquierdo pierde poscarga y con esto masa muscular haciendo que sea insuficiente para tolerar la resistencia sistémica cuando se realiza la cirugía. Si el defecto se asocia a estenosis de la pulmonar puede haber mejor pronostico si tiene un foramen oval permeable ya que aumentan las presiones izquierdas y hay un efecto protector contra la hipertensión pulmonar, sin embargo si la estenosis es severa puede haber un pronóstico peor acompañado de crisis hipoxicas frecuentes. Manifestaciones clínicas. Las manifestaciones dependerán de la presencia o no de CIV, FOP, Ductus, o estenosis pulmonar. Si no hay compromiso del septo el paciente presenta cianosis critica y disnea leve (aunque puede no tenerla en el 50% de los pacientes) durante las primeras 24 horas con nula respuesta al aporte de oxigeno suplementario. El grado de cianosis dependerá de la mezcla realizada a través del ductus. Si el paciente presenta una CIV puede o no presentar cianosis según su tamaño con un soplo secundario a la CIV y signos tempranos de falla cardiaca congestiva si el shunt es grande. La cianosis puede ser solo evidente con el llanto del niño. Si tiene estenosis pulmonar asociada la cianosis será intensa con aumento de la actividad precordial y un segundo ruido reforzado si no hay otra vía de shunt. Electrocardiograma. No hay hallazgos específicos, dependerán de las alteraciones asociadas. Puede haber signos de hipertrofia ventricular derecha como persistencia de la onda T positiva en la primera semana en V1 y V2 o presentarse hipertrofia biventricular si se asocia a CIA o Ductus. Si solo hay estenosis pulmonar se encontraran cambios por hipertrofia ventricular izquierda. Radiografía de tórax. Se encuentra la clásica silueta cardiaca en forma de huevo, con un pedículo estrecho y flujo pulmonar normal, si está asociado a una CIV puede estar el flujo pulmonar aumentado. Ecocardiograma. Hace el diagnostico y permite observar las alteraciones asociadas como CIV, Ductus, etc. Y es importante para la valoración del ventrículo izquierdo ya que si se ha perdido su forma elíptica se contraindica el manejo inmediato quirúrgico debiendo realizarse una preparación ventricular que permita S69
15 Cardiopatías congénitas soportar las resistencias sistémicas a través de un cerclaje de la arteria pulmonar. Cateterismo cardiaco. Puede ser importante para el detalle de algunas características anatómicas y la atrioseptostomia como parte del tratamiento. Tratamiento. Si el septum está indemne se debe mantener permeable el ductus a través de la infusión de prostaglandinas para mantener una mezcla sanguínea. Con una CIV amplia deben mantenerse medidas anticongestivas considerando inotrópicos y diuréticos. Cirugía. Cuando el septum está intacto se debe realizar una vez se haga el diagnóstico una atrioseptostomia con balón o de Rashkin que permita una comunicación entre los dos atrios. Si el paciente es mayor de 8 semanas o el ventrículo izquierdo ha cambiado su morfología, se debe hacer una preparación del ventrículo izquierdo : mediante el cerclaje de la arteria pulmonar o banding La corrección definitiva se hace a través de la cirugía de Jatene que consiste en un switch arterial llevando el ventrículo derecho a una conexión con la arteria pulmonar y el izquierdo con la aorta con una sobrevida del 92%. ATRESIA TRICUSPÍDEA Alteración en la cual encontramos una ausencia en la conexión auriculoventricular derecha, en donde la aurícula derecha se conecta con su homóloga izquierda a través de un foramen oval o una CIA y no con su respectivo ventrículo llevando a un ventrículo derecho hipoplásico para comportarse como un corazón univentricular izquierdo. Corresponde al 1-3% de las cardiopatías congénitas y en un 50% tienen CIV pequeña, estenosis pulmonar e hipoplasia de las arterias pulmonares. La presencia de CIA, CIV, DAP, determinan la sobrevida y su pronóstico. Fisiopatología. Depende de las lesiones asociados y el tamaño de estas. Por la malformación atresica el flujo venoso sistémico debe pasar de la aurícula derecha a la izquierda por la comunicación interauricular y así obtener una mezcla con la sangre oxigenada originaria de las venas pulmonares. En ocasiones el ventrículo izquierdo funciona como único ya que todo el flujo sanguíneo pasa a través de la CIA y por ende puede terminar en falla por sobrecarga. La presencia de una CIV es de vital importancia ya que permite el paso de sangre al ventrículo y posteriormente a los vasos pulmonares para su oxigenación lo cual es crítico si se asocia a estenosis de la pulmonar. Manifestaciones clínicas. El síntoma cardinal es la cianosis por la disminución del flujo pulmonar. También se presenta taquipnea, sudoración, diaforesis, aleteo nasal, dificultad para alimentación, distensión abdominal, hepatomegalia como signo de falla y acropaquia. Puede haber soplo dependiendo de las otras patologías asociadas. Electrocardiograma. Podemos encontrar hipertrofia auricular derecha, biauricular o del ventrículo izquierdo, además de un eje izquierdo con o sin patrón de hemibloqueo anterior izquierdo. Radiografía de tórax. La silueta cardiaca puede ser normal o presentar cardiomegalia a expensas de una aurícula derecha dilatada. Se puede observar disminución o aumento del flujo pulmonar según curse o no con estenosis pulmonar e hipoplasia ventricular derecha con ausencia del cono de la pulmonar. Ecocardiograma. Hace el diagnóstico al evidenciar la ausencia de la válvula tricúspide, determina el tipo y grado de malformaciones asociadas y ayuda a decidir la estrategia terapéutica. Cateterismo cardiaco. Su mayor utilidad en esta patología es la realización de la atrioseptostomia con balón o cuchilla, medir presiones pulmonares, Figura 1. Atresia tricuspídea S70
16 Antonio Madrid, et al. presencia de colaterales y definir detalles anatómicos antes no determinados. Tratamiento. Si el paciente se presenta con disminución del flujo pulmonar se debe mantener el ductus abierto con PGE1 si hay hiperflujo con falla cardiaca se debe manejar con diuréticos e inotrópicos. Cirugía. Son procedimientos paliativo fisiológicos ya que no es posible la reparación definitiva. Si hay disminución del flujo pulmonar se realiza una fistula sistémico pulmonar de Blalock taussig para aumentar el flujo pulmonar. Si presenta hiperflujo pulmonar con falla cardiaca se debe realizar banding de la pulmonar. Estas fistulas sistemicopulmonares con el tiempo sobrecargan el sistema por lo que se debe realizar la cirugía de Glenn bidireccional, sin embargo, esta por si sola puede favorecer un mal drenaje del hemicuerpo superior y dar mayor tendencia a derrames pleurales por lo que se realiza un último procedimiento conocido como Fontan o conexión cavopulmonar total. P R O C E D I M I E N T O S Q U I R Ú R G I C O S FRECUENTES Fistula de Blalock Taussig modificado. Anastomosis entre la arteria subclavia derecha o izquierda a la arteria pulmonar homolateral a través de un injerto con politetrafluoroetileno. Fistula de Sano. Fistula desde el ventrículo derecho a la arteria pulmonar, da más equilibrio al flujo pulmonar evitando la disminución de la presión arterial diastólica que compromete el flujo coronario que suele ocurrir el BT modificado. Cerclaje de la pulmonar. Colocación de una banda especial en la arteria pulmonar para disminuir su calibre y así el hiperflujo o para aumentar la resistencia en la preparación del ventrículo izquierdo. Cirugía de Glenn. Anastomosis entre la vena cava superior derecha y la arteria pulmonar para mantener un flujo constante ventricular y así disminuir el riesgo de malformaciones arteriovenosas. Cirugía de Fontan. Anastomosis entre la aurícula derecha y la arteria pulmonar en corazones que se comportan como univentriculares. Existen muchas versiones de este procedimiento de corrección fisiológica, y continúan actualizándose. Cirugía de Norwood. Compleja cirugía en corazón izquierdo hipoplásico, consiste en 1) la creación de una amplia comunicación entre la arteria pulmonar y la aorta, con la consecuente conexión entre el ventrículo único y la "neoaorta"; 2) corregir la coartación aórtica yuxtaductal e hipoplasia del arco; 3) establecer una fuente controlada de flujo sanguíneo pulmonar a través de un shunt sistémico-pulmonar; 4) asegurar la presencia de una amplia comunicación interauricular, para permitir que el retorno venoso pulmonar también sea libre de obstrucción hacia el ventrículo. Atrioseptostomia de Rashkind. Creación de una CIA a través de un catéter balón que atraviesa el foramen oval y con un tirón retrogrado lo desgarra ampliando su diámetro Cirugía de Rastelli. Cuando tenemos una arteria pulmonar ausente o no funcional y una CIV grande, se realiza una conexión mediante un tubo extracardiaco usualmente con una válvula que une el ventrículo derecho con la arteria pulmonar y se realiza corrección de la CIV. Procedimiento de ross. Consiste en reemplazar la válvula aórtica defectuosa con la válvula pulmonar propia del paciente. Esto requiere de la reimplantación de las arterias coronarias en la raíz aórtica reconstruida. La válvula pulmonar se reemplaza con una válvula biológica. LECTURAS RECOMENDADAS 1. Ariane MJ, Mackie AS, Ionescu R, Rahme E, Pilote L. Congenital Heart Disease in the General Population: Changing Prevalence and age distribution. Circulation 2007; 115: Collin C, Orsmond GS, Feola P, McQuillan L, Shaddy RE. Long-Term, Randomized Comparison of Balloon Angioplasty and Surgery for Native Coarctation of the Aorta in Childhood. Circulation 2005; 111: Demir T, Oztunç F, Eroglu AG. Outcome for patients with isolated atrial septal defects in the oval fossa diagnosed in infancy. Cardiol Young 2008; 18: Burton DA, Cabalka AK. Cardiac evaluation of infants. The first year of life. Pediatric Clin North Am 1994; 41: DiMaio AM, Singh J. The infant with cyanosis in the emergency room. Pediatric Clin North Am 1992; 39: Driscoll DJ. Left-to-right shunt lesions. Pediatr Clin North Am 1999; 46: Eroglu AG, Babauglu K, Saltik L. Echocardiographic follow up of congenital aortic valvular stenosis. Pediatr Cardiol 2006; 27: Gabriel HM, Heger M, Innerhofer P. Long-term outcome of patients with ventricular septal defect considered not to require surgical closure during childhood. J Am Coll Cardiol 2002; 39: S71
17 Cardiopatías congénitas 12. Jenkins KJ, Correa A, Feinstein JA. Noninherited Risk Factors and Congenital Cardiovascular Defects: Current knowledge: A scientific statement from the American Heart Association Congenital cardiac Defects Committee, Council on Cardiovascular Disease in the young: endorsed by the American Academy of Pediatrics. Circulation 2007; 115: Malo CP. Comunicación interventricular. Protocolos Diagnósticos y terapéuticos en Cardiología Pediátrica. De la Sociedad Española de Cardiología Pediátrica ( 14. Marín-García José. Cardiología Pediátrica en la era de la genómica. Rev Esp Cardiol 2004; 57: Maroto Monedero C, Enríquez de Salamanca F, Herráiz de Sarachaga I, Zabala Argüelles JI. Guías de la práctica clínica de la Sociedad Española de Cardiología en las cardiopatías congénitas más frecuentes. Rev Esp Cardio 2001; 54: Martínez Olorón P, Romero Ibarra C, Alzina de Aguilar V. Incidencia de las cardiopatías congénitas en Navarra ( ). Rev Esp Cardiol 2005; 58: Moreno Granado F. Epidemiología de las Cardiopatías congénitas. Protocolos Diagnósticos y terapéuticos en Cardiología Pediátrica. De la Sociedad Española de Cardiología Pediátrica ( 19. Pierpont ME, Basson CT, Benson DW. Genetic Basis for congenital heart defects: current knowledge: A scientific statement from the American Heart Association Congenital cardiac Defects Committee, Council on Cardiovascular Disease in the young: endorsed by the American Academy of Pediatrics. Circulation 2007; 115: Reddy VM, Liddicoat JR, McElhinney DB, Brook MM, Stanger P, Hanley FL. Routine primary repair of tetralogy of Fallot in neonates and infants less than three months of age. Ann Thorac Surg 1995; 60: Reich O, Tax P, Marek J. Long term results of percutaneous balloon valvoplasty of congenital aortic stenosis: independent predictors of outcome. Heart 2004; 90: Villanueva Orbáiz R, Arráez Aviar LA. Epidemiología de las malformaciones congénitas y de sus factores de riesgo. Pediátrica 2006; 26: S72
Circulación Fetal. 2. Circulación Feto placentaria
 1. Introducción (Valeria Cordero) Si bien la circulación comienza en el embrión desde el principio de la cuarta semana, en que el corazón comienza a latir, y no será sino hasta la etapa fetal cuando esta
1. Introducción (Valeria Cordero) Si bien la circulación comienza en el embrión desde el principio de la cuarta semana, en que el corazón comienza a latir, y no será sino hasta la etapa fetal cuando esta
ECOCARDIOGRAFIA FETAL
 ECOCARDIOGRAFIA FETAL Dr. JAIBER GUTIERREZ GIL Cardiólogo Hemodinamista Pediatra ECOCARDIOGRAFIA FETAL Estudio por ultrasonidos del corazón y vasos del feto Bidimensional 2D Modo M Doppler pulsado y continuo
ECOCARDIOGRAFIA FETAL Dr. JAIBER GUTIERREZ GIL Cardiólogo Hemodinamista Pediatra ECOCARDIOGRAFIA FETAL Estudio por ultrasonidos del corazón y vasos del feto Bidimensional 2D Modo M Doppler pulsado y continuo
2. CARDIOPATÍAS CONGÉNITAS OPERABLES EN MENORES DE 15 AÑOS
 2. CARDIOPATÍAS CONGÉNITAS OPERABLES EN MENORES DE 15 AÑOS Definición: Se denominan Cardiopatías Congénitas a todas las malformaciones cardíacas que están presentes al momento del nacimiento. Son secundarias
2. CARDIOPATÍAS CONGÉNITAS OPERABLES EN MENORES DE 15 AÑOS Definición: Se denominan Cardiopatías Congénitas a todas las malformaciones cardíacas que están presentes al momento del nacimiento. Son secundarias
INTERRUPCIÓN DEL ARCO AÓRTICO
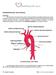 INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
CIRCULACIÓN FETAL. La sangre es bombeada a través del cordón umbilical y de la placenta, evitando el contacto con los pulmones en el feto
 CIRCULACIÓN FETAL CIRCULACIÓN FETAL El desarrollo del feto humano depende del intercambio de nutrientes, gases, agua y productos de desecho entre las porciones materna y fetal de la placenta. La sangre
CIRCULACIÓN FETAL CIRCULACIÓN FETAL El desarrollo del feto humano depende del intercambio de nutrientes, gases, agua y productos de desecho entre las porciones materna y fetal de la placenta. La sangre
Dra. Mirelle Kramis Hollands
 Dra. Mirelle Kramis Hollands Coordinador: Dr. Martin Garrido García Cardiología Pediátrica Instituto Nacional de Pediatría EPIDEMIOLOGÍA Se presentan con un tasa de 6 y 8 mil nacidos vivos en todo el mundo.
Dra. Mirelle Kramis Hollands Coordinador: Dr. Martin Garrido García Cardiología Pediátrica Instituto Nacional de Pediatría EPIDEMIOLOGÍA Se presentan con un tasa de 6 y 8 mil nacidos vivos en todo el mundo.
El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología
 El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología Hospital Universitario "Lozano Blesa". Zaragoza 15 Pescado
El corazón y sus funciones. Circulación coronaria Dr. Alfonso del Rio Ligorit Cardiólogo. Profesor Titular de Cardiología. Servicio de Cardiología Hospital Universitario "Lozano Blesa". Zaragoza 15 Pescado
UNIVERSIDAD AUTÓNOMA DEL ESTADO DE MÉXICO FACULTAD DE MEDICINA SUBDIRECCIÓN ACADÉMICA LICENCIATURA DE MÉDICO CIRUJANO
 1a. SEMANA: FISIOLOGÍA DEL SISTEMA VASCULAR: a) GASTO CARDIACO b) RESISTENCIAS VASCULARES c) PRESIÓN ARTERIAL d) RETORNO VENOSO Y PRESIÓN ARTERIAL e) CICLO CARDIACO Y SOPLOS UNIVERSIDAD AUTÓNOMA DEL ESTADO
1a. SEMANA: FISIOLOGÍA DEL SISTEMA VASCULAR: a) GASTO CARDIACO b) RESISTENCIAS VASCULARES c) PRESIÓN ARTERIAL d) RETORNO VENOSO Y PRESIÓN ARTERIAL e) CICLO CARDIACO Y SOPLOS UNIVERSIDAD AUTÓNOMA DEL ESTADO
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION
 MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION MODULO EDUCATIVO I CONOCIMIENTO DE HIPERTENSION Qué es la presión arterial? Qué es la hipertensión arterial? Por qué sube la tensión? Tipos de hipertensión
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla
 Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-500-11 1 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Restricción del Crecimiento Intrauterino GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-500-11 1 Guía de Referencia
Obesidad y sus complicaciones
 Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Obesidad y sus complicaciones 0123/#$4#(-#%,%#5/&()+)$,/*,/&6#5)%,%7/012)3$#5/8)#$#$/ -,9&(/()#5+&7/0:2;*#5/5&$/*,5/'&$5#'2#$'),57/ INTRODUCCIÓN La obesidad es por sí misma un problema de salud. Antes
Lucas Ramírez Gil, MD Cirujano Cardiovascular Clínica Cardiovascular y Corporación Cordial Profesor de Cirugía U de A y UPB
 Indicaciones de Cirugía Cardíaca Lucas Ramírez Gil, MD Cirujano Cardiovascular Clínica Cardiovascular y Corporación Cordial Profesor de Cirugía U de A y UPB Septiembre 16 de 2011 Historia Alexis Carrel
Indicaciones de Cirugía Cardíaca Lucas Ramírez Gil, MD Cirujano Cardiovascular Clínica Cardiovascular y Corporación Cordial Profesor de Cirugía U de A y UPB Septiembre 16 de 2011 Historia Alexis Carrel
http://www.cirugiacardiaca.net CIRUGÍA DE AORTA
 CIRUGÍA DE AORTA Qué es la arteria aorta? La aorta es la arteria más importante del organismo. Su función es llevar sangre oxigenada desde el corazón a todos nuestros órganos y por tanto de su correcto
CIRUGÍA DE AORTA Qué es la arteria aorta? La aorta es la arteria más importante del organismo. Su función es llevar sangre oxigenada desde el corazón a todos nuestros órganos y por tanto de su correcto
ECOCARDIOGRAFÍA A EN Y DESDE URGENCIAS
 ECOCARDIOGRAFÍA A EN Y DESDE URGENCIAS La Ecografía a de Tórax T ha estado limitada tradicionalmente a: - Ecocardiografía. - Evaluación n de derrame pleural. En condiciones de emergencias los síntomas
ECOCARDIOGRAFÍA A EN Y DESDE URGENCIAS La Ecografía a de Tórax T ha estado limitada tradicionalmente a: - Ecocardiografía. - Evaluación n de derrame pleural. En condiciones de emergencias los síntomas
BRONQUIOLITIS. 1- espasmo de músculo liso 2- obstrucción de Ia Iuz por detritus 3- edema y aumento de Ia secreción
 BRONQUIOLITIS Es Ia infección aguda de los BRONQUIOLOS, se presenta con mayor frecuencia en LACTANTES PEQUEÑOS y Ia mayor incidencia ocurre durante el INVIERNO. ETIOLOGIA: La etiología es viral. En mas
BRONQUIOLITIS Es Ia infección aguda de los BRONQUIOLOS, se presenta con mayor frecuencia en LACTANTES PEQUEÑOS y Ia mayor incidencia ocurre durante el INVIERNO. ETIOLOGIA: La etiología es viral. En mas
TUMOR CEREBRAL 15 CUESTIONES LAS MÁS FRECUENTES. Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos.
 TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
TUMOR CEREBRAL LAS 15 CUESTIONES MÁS FRECUENTES Dr. Pedro Pérez Segura Servicio de Oncología Médica Hospital Clínico San Carlos. Madrid 1 2 QUÉ SÍNTOMAS PUEDE PRODUCIR UN TUMOR CEREBRAL? Los síntomas son
X-Plain Hipertensión esencial Sumario
 X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
X-Plain Hipertensión esencial Sumario Introducción Hipertensión o presión arterial alta es una condición muy común que afecta a 1 de cada 4 adultos. Hipertensión también se llama el Asesino Silencioso
El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre.
 Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé
 OBSTETRICIA TEST EN SANGRE MATERNA PARA DETECTAR SÍNDROME DE DOWN Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA
OBSTETRICIA TEST EN SANGRE MATERNA PARA DETECTAR SÍNDROME DE DOWN Una prueba genética fetal sin riesgos, ni para ti ni para tu bebé Salud de la mujer Dexeus ATENCIÓN INTEGRAL EN OBSTETRICIA, GINECOLOGÍA
Neumotórax Para estar atentos. Reproducción asistida Diferencias entre los tratamientos. Cardiopatías congénitas Qué es y sus características
 Publicación del Sanatorio San Carlos JUNIO 2013 Año 4 Nro. 13 Cardiopatías congénitas Qué es y sus características Reproducción asistida Diferencias entre los tratamientos Neumotórax Para estar atentos
Publicación del Sanatorio San Carlos JUNIO 2013 Año 4 Nro. 13 Cardiopatías congénitas Qué es y sus características Reproducción asistida Diferencias entre los tratamientos Neumotórax Para estar atentos
GPC. Guía de Referencia Rápida. Parto después de una Cesárea. Guía de Práctica Clínica. Parto después de una Cesárea
 Guía de Referencia Rápida Parto después de una Cesárea GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-605-13 1 CIE-10: O34.2 Atención materna por cicatriz de cesárea previa
Guía de Referencia Rápida Parto después de una Cesárea GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-605-13 1 CIE-10: O34.2 Atención materna por cicatriz de cesárea previa
CHRISTIAN OMAR ESTRELLA CANAZA.
 CHRISTIAN OMAR ESTRELLA CANAZA. PLANIFICACION DE LOS HIJOS. La planificación familiar permite a las personas tener el número de hijos que desean y determinar el intervalo entre embarazos. Se logra mediante
CHRISTIAN OMAR ESTRELLA CANAZA. PLANIFICACION DE LOS HIJOS. La planificación familiar permite a las personas tener el número de hijos que desean y determinar el intervalo entre embarazos. Se logra mediante
Taquicardia Ventricular Monomórfica
 Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Paciente de 40 años, cuartigesta embarazada de un feto mujer afecto de Tetralogía de Fallot.
 ESTUDIO ECOGRÁFICO DE LA TETRALOGÍA DE FALLOT Cano S, Astor J, Álvarez V, Girvent M, Lineros E, Palau J, Ojeda F. Servicio de Ginecología y Obstetricia. Hospital General de Granollers (Barcelona). Introducción:
ESTUDIO ECOGRÁFICO DE LA TETRALOGÍA DE FALLOT Cano S, Astor J, Álvarez V, Girvent M, Lineros E, Palau J, Ojeda F. Servicio de Ginecología y Obstetricia. Hospital General de Granollers (Barcelona). Introducción:
www.ciedd.oaxaca.gob.mx
 Día Mundial del Corazón 29 de septiembre El Día Mundial del Corazón fue creado en el año 2000 para informar a la gente de todo el mundo que las enfermedades cardíacas y los accidentes vasculares cerebrales
Día Mundial del Corazón 29 de septiembre El Día Mundial del Corazón fue creado en el año 2000 para informar a la gente de todo el mundo que las enfermedades cardíacas y los accidentes vasculares cerebrales
Enfermedad De Obstrucción Pulmonar Crónica (EOPC)
 Enfermedad De Obstrucción Pulmonar Crónica (EOPC) Introducción La enfermedad pulmonar obstructiva crónica (EPOC) y el enfisema son enfermedades comunes de los pulmones que afectan a millones de norteamericanos.
Enfermedad De Obstrucción Pulmonar Crónica (EOPC) Introducción La enfermedad pulmonar obstructiva crónica (EPOC) y el enfisema son enfermedades comunes de los pulmones que afectan a millones de norteamericanos.
GUÍA DE MANEJO HOSPITALARIO DE POLICITEMIA EN EL RECIEN NACIDO DEPARTAMENTO DE MEDICINA CRÍTICA UNIDAD NEONATAL
 PÀGINA 1 de 7 GUÍA DE MANEJO HOSPITALARIO DE POLICITEMIA EN EL DEPARTAMENTO DE MEDICINA CRÍTICA UNIDAD NEONATAL Revisión y adaptación de la presente guía: No FUNDACIÓN HOSPITAL INFANTIL UNIVERSITARIO NOMBRE
PÀGINA 1 de 7 GUÍA DE MANEJO HOSPITALARIO DE POLICITEMIA EN EL DEPARTAMENTO DE MEDICINA CRÍTICA UNIDAD NEONATAL Revisión y adaptación de la presente guía: No FUNDACIÓN HOSPITAL INFANTIL UNIVERSITARIO NOMBRE
Cómo se forman el corazón y las venas normales
 Capítulo Uno El corazón juega dos papeles. Primero, lleva sangre rica en oxígeno a todos los tejidos vivientes del cuerpo. El segundo es recircular la sangre usada (en la cual el oxígeno ha sido reemplazado
Capítulo Uno El corazón juega dos papeles. Primero, lleva sangre rica en oxígeno a todos los tejidos vivientes del cuerpo. El segundo es recircular la sangre usada (en la cual el oxígeno ha sido reemplazado
DIABETES: DULCE ENEMIGO
 DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
Sistemas de ingreso, intercambio y transporte de sustancias en el organismo. Sistema Circulatorio
 Sistema circulatorio Observe y explore comprensivamente esta presentación Sistemas de ingreso, intercambio y transporte de sustancias en el organismo: Sistema circulatorio. Esta le permitirá avanzar y
Sistema circulatorio Observe y explore comprensivamente esta presentación Sistemas de ingreso, intercambio y transporte de sustancias en el organismo: Sistema circulatorio. Esta le permitirá avanzar y
MIOCARDIOPATIA ISQUÉMICA
 MIOCARDIOPATIA ISQUÉMICA INTERVENCIONISMO CORONARIO: CUÁLES SON SUS INDICACIONES? Dr Juan Miguel Ruiz Nodar Unidad de Hemodinámica y Cardiología intervencionista Hospital General de Alicante Elche, 2 de
MIOCARDIOPATIA ISQUÉMICA INTERVENCIONISMO CORONARIO: CUÁLES SON SUS INDICACIONES? Dr Juan Miguel Ruiz Nodar Unidad de Hemodinámica y Cardiología intervencionista Hospital General de Alicante Elche, 2 de
INTERVENCIONISMO CARDIACO FETAL
 INTERVENCIONISMO CARDIACO FETAL Lucía Deiros33Bronte Cardiología Infantil HULP h"p://www.cardiopa.aslapaz.com3 INTRODUCCIÓN! Conocimiento de la morfogénesis y fisiología cardiaca! Numerosos estudios han
INTERVENCIONISMO CARDIACO FETAL Lucía Deiros33Bronte Cardiología Infantil HULP h"p://www.cardiopa.aslapaz.com3 INTRODUCCIÓN! Conocimiento de la morfogénesis y fisiología cardiaca! Numerosos estudios han
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA LOS 12 CONSEJOS FUNDAMENTALES PARA EVITAR UN ICTUS
 Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
Semiología Radiológica Básica Cardiovascular del Tórax
 CATEDRA DE DIAGNÓSTICO POR IMÁGENES FACULTAD DE MEDICINA UNNE Prof. Titular: Dr. Guillermo Pepe Año 2006 Semiología Radiológica Básica Cardiovascular del Tórax Autor : Dr. Daniel Forlino Jefe de trabajos
CATEDRA DE DIAGNÓSTICO POR IMÁGENES FACULTAD DE MEDICINA UNNE Prof. Titular: Dr. Guillermo Pepe Año 2006 Semiología Radiológica Básica Cardiovascular del Tórax Autor : Dr. Daniel Forlino Jefe de trabajos
Diabetes QUÉ ES LA DIABETES? CUÁNTAS CLASES DE DIABETES EXISTEN? La diabetes está agrupada en tres grandes clases:
 QUÉ ES LA DIABETES? La diabetes es una enfermedad crónica muy frecuente que durante un largo tiempo suele no presentar manifestaciones clínicas. En muchos casos, la enfermedad debuta clínicamente con una
QUÉ ES LA DIABETES? La diabetes es una enfermedad crónica muy frecuente que durante un largo tiempo suele no presentar manifestaciones clínicas. En muchos casos, la enfermedad debuta clínicamente con una
.- En qué tipo de enfermos está indicado el trasplante de células de sangre de cordón umbilical?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS Qué es la sangre del cordón
VACUNACION DE LA EMBARAZADA. Conceptos
 11 VACUNACION DE LA EMBARAZADA Conceptos Las enfermedades infecciosas pueden ocasionar complicaciones graves en el embrión y el feto si los gérmenes atraviesen la barrera placentaria. La placenta se deja
11 VACUNACION DE LA EMBARAZADA Conceptos Las enfermedades infecciosas pueden ocasionar complicaciones graves en el embrión y el feto si los gérmenes atraviesen la barrera placentaria. La placenta se deja
DrDr. Jaime Micolich F. Cardiología
 DrDr. Jaime Micolich F. Cardiología Volemia +- 50% Gasto cardiaco 30% a 50% Máximo entre 5 y 8 mes Presión sistólica y diastólica Resistencia arterial sistémica Cambios hemodinámicos durante el
DrDr. Jaime Micolich F. Cardiología Volemia +- 50% Gasto cardiaco 30% a 50% Máximo entre 5 y 8 mes Presión sistólica y diastólica Resistencia arterial sistémica Cambios hemodinámicos durante el
MINISTERIO DE SANIDAD SERVICIOS SOCIALES E IGUALDAD. Qué es la sangre del cordón umbilical y para qué sirve?
 RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
RESPUESTAS A LAS PREGUNTAS MÁS COMUNES SOBRE SANGRE DE CORDÓN UMBILICAL, PLANTEADAS TRAS LA APROBACIÓN DEL REAL DECRETO 1301/2006 SOBRE CALIDAD Y SEGURIDAD DE CÉLULAS Y TEJIDOS. Qué es la sangre del cordón
SerumIntegratedScreen SM
 SerumIntegratedScreen SM Ofrece la tasa más alta de detección de anomalías congénitas sin ultrasonografía SerumIntegratedScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones.
SerumIntegratedScreen SM Ofrece la tasa más alta de detección de anomalías congénitas sin ultrasonografía SerumIntegratedScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones.
CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE
 Actividades de promoción de salud y consejos preventivos CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE 0 Actividades de promoción de la salud y consejos preventivos Población Diana: Población infantil desde
Actividades de promoción de salud y consejos preventivos CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE 0 Actividades de promoción de la salud y consejos preventivos Población Diana: Población infantil desde
Tipos de Stents en un
 Página nº 1 Tipos de Stents en un Cateterismo Cardiaco La enfermedad coronaria se produce cuando la ateroesclerosis (acúmulo de lípidos o grasas y células inflamatorias paredes de las arterias provocados
Página nº 1 Tipos de Stents en un Cateterismo Cardiaco La enfermedad coronaria se produce cuando la ateroesclerosis (acúmulo de lípidos o grasas y células inflamatorias paredes de las arterias provocados
TRATAMIENTO DE LA APNEA OBSTRUCTIVA DEL SUEÑO CON DISPOSITIVO CPAP NASAL
 TRATAMIENTO DE LA APNEA OBSTRUCTIVA DEL SUEÑO CON DISPOSITIVO CPAP NASAL TERAPIA CON PRESION POSITIVA CONTINUA POR VIA NASAL (CPAP) CPAP Y APNEA DEL SUEÑO Si Usted ronca diariamente en cualquier posición
TRATAMIENTO DE LA APNEA OBSTRUCTIVA DEL SUEÑO CON DISPOSITIVO CPAP NASAL TERAPIA CON PRESION POSITIVA CONTINUA POR VIA NASAL (CPAP) CPAP Y APNEA DEL SUEÑO Si Usted ronca diariamente en cualquier posición
Varices. Para superar estos inconvenientes, las venas poseen tres recursos que les permite mantener un flujo de sangre continuo hacia el corazón:
 Varices A diferencia de la circulación arterial, que se ve favorecida por el impulso del corazón y por la propia fuerza de la gravedad en la mayoría del territorio corporal, la circulación venosa tiene
Varices A diferencia de la circulación arterial, que se ve favorecida por el impulso del corazón y por la propia fuerza de la gravedad en la mayoría del territorio corporal, la circulación venosa tiene
Resumen del desarrollo del sistema cardiocirculatorio
 Resumen del desarrollo del sistema cardiocirculatorio v2006 El primer esbozo de este sistema aparece con la formación de vasos sanguíneos, tanto en el mesodermo intraembrionario como en el extraembrionario,
Resumen del desarrollo del sistema cardiocirculatorio v2006 El primer esbozo de este sistema aparece con la formación de vasos sanguíneos, tanto en el mesodermo intraembrionario como en el extraembrionario,
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes
 Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes antes de hidroxiurea después de hidroxiurea Tratamiento con Hidroxiurea contra la Enfermedad de Células Falciformes 1 Este documento
Guía práctica de ayuda para valorar Incapacidad Laboral en la Cardiopatía Isquémica
 Capítulo15 Guía práctica de ayuda para valorar Incapacidad Laboral en la Cardiopatía Isquémica Dr. Valeriano Sosa Rodríguez Servicio Cardiología. Hospital General Universitario Gregorio Marañón En esta
Capítulo15 Guía práctica de ayuda para valorar Incapacidad Laboral en la Cardiopatía Isquémica Dr. Valeriano Sosa Rodríguez Servicio Cardiología. Hospital General Universitario Gregorio Marañón En esta
Epidemiología HTA y colesterolemia
 Epidemiología HTA y colesterolemia Concepto La distribución de la PA y su relación con el riesgo cardiovascular son continuos A cifras mayores, mayor riesgo La definición de HTA es convencional Útil para
Epidemiología HTA y colesterolemia Concepto La distribución de la PA y su relación con el riesgo cardiovascular son continuos A cifras mayores, mayor riesgo La definición de HTA es convencional Útil para
Presión Venosa Central y Presión Arterial Media
 Presión Venosa Central y Presión Arterial Media Esteban Leal Facultad de Medicina de la UANL México CUIDADOS INTENSIVOS TEMAS Obtención de signos vitales Presión venosa central Presión arterial Presión
Presión Venosa Central y Presión Arterial Media Esteban Leal Facultad de Medicina de la UANL México CUIDADOS INTENSIVOS TEMAS Obtención de signos vitales Presión venosa central Presión arterial Presión
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada.
 En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
LA SANGRE Y EL APARATO CIRCULATORIO
 LA SANGRE Y EL APARATO CIRCULATORIO LA COMPOSICIÓN DE LA SANGRE La sangre es un líquido rojo que circula por los vasos sanguíneos. Transporta a las células los nutrientes y el oxígeno que necesitan para
LA SANGRE Y EL APARATO CIRCULATORIO LA COMPOSICIÓN DE LA SANGRE La sangre es un líquido rojo que circula por los vasos sanguíneos. Transporta a las células los nutrientes y el oxígeno que necesitan para
http://www.cirugiacardiaca.net CIRUGÍA CORONARIA.
 CIRUGÍA CORONARIA. La cirugía de las arterias coronarias, o cirugía de revascularización miocárdica consiste en restablecer el flujo sanguíneo en la arteria enferma realizando un bypass o injerto aortocoronario.
CIRUGÍA CORONARIA. La cirugía de las arterias coronarias, o cirugía de revascularización miocárdica consiste en restablecer el flujo sanguíneo en la arteria enferma realizando un bypass o injerto aortocoronario.
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento.
 Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Entendiendo su informe de patología. Cuidado de seguimiento después del tratamiento primario de cáncer colorrectal. Entendiendo el tratamiento. ENTENDIENDO SU INFORME DE PATOLOGÍA Usualmente se realiza
Nacer. en tiempo. Informe anual de prematurez
 Nacer 2011 en tiempo Informe anual de prematurez En el marco del Día nacional de prevención de la prematurez, la Fundación Álvarez Caldeyro Barcia presenta Nacer en tiempo, un informe que se propone relevar
Nacer 2011 en tiempo Informe anual de prematurez En el marco del Día nacional de prevención de la prematurez, la Fundación Álvarez Caldeyro Barcia presenta Nacer en tiempo, un informe que se propone relevar
ANISOCORIA. Pupila Pequeña anormal
 ANISOCORIA Su médico ha notado que usted tiene anisocoria, lo cual significa que las pupilas entre el ojo derecho y el izquierdo tienen diferente tamaño. Una diferencia pequeña entre las pupilas es normal.
ANISOCORIA Su médico ha notado que usted tiene anisocoria, lo cual significa que las pupilas entre el ojo derecho y el izquierdo tienen diferente tamaño. Una diferencia pequeña entre las pupilas es normal.
Ecografía Obstétrica para Matronas 3. Introducción 4. Ecografía Obstétrica 6. (11 14 semanas) 8. Marcadores precoces de aneuploidías 12
 Ecografía Obstétrica para Matronas 3 índice Introducción 4 Ecografía Obstétrica 6 Ecografía del primer trimestre (11 14 semanas) 8 Marcadores precoces de aneuploidías 12 - Translucencia Nucal 13 - Hueso
Ecografía Obstétrica para Matronas 3 índice Introducción 4 Ecografía Obstétrica 6 Ecografía del primer trimestre (11 14 semanas) 8 Marcadores precoces de aneuploidías 12 - Translucencia Nucal 13 - Hueso
La auscultación cardiaca en Medicina Veterinaria. Una herramienta clave para el diagnóstico Cardiológico
 1 La auscultación cardiaca en Medicina Veterinaria Una herramienta clave para el diagnóstico Cardiológico Médicos Veterinarios Sergio Sánchez - Analia Centurión. En estos tiempos de tanta tecnología no
1 La auscultación cardiaca en Medicina Veterinaria Una herramienta clave para el diagnóstico Cardiológico Médicos Veterinarios Sergio Sánchez - Analia Centurión. En estos tiempos de tanta tecnología no
CÓMO AFECTA EL TÉTANOS A LOS NIÑOS? CUÁL ES SU INCIDENCIA EN ESPAÑA Y EN EL MUNDO? LA ÚNICA MEDIDA EFICAZ DE PREVENCIÓN DEL TÉTANOS ES LA VACUNACIÓN?
 TéTANOS NEONATAL CÓMO AFECTA EL TÉTANOS A LOS NIÑOS? POR QUÉ MERECE LA PENA PREVENIRLO? CUÁL ES SU INCIDENCIA EN ESPAÑA Y EN EL MUNDO? LA ÚNICA MEDIDA EFICAZ DE PREVENCIÓN DEL TÉTANOS ES LA VACUNACIÓN?
TéTANOS NEONATAL CÓMO AFECTA EL TÉTANOS A LOS NIÑOS? POR QUÉ MERECE LA PENA PREVENIRLO? CUÁL ES SU INCIDENCIA EN ESPAÑA Y EN EL MUNDO? LA ÚNICA MEDIDA EFICAZ DE PREVENCIÓN DEL TÉTANOS ES LA VACUNACIÓN?
Filtro en vena cava inferior para TVP
 Filtro en vena cava inferior para TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre
Filtro en vena cava inferior para TVP Trombosis venosa profunda Una trombosis venosa profunda (TVP) es un coágulo de sangre que se forma en una vena profunda. Se trata de una afección grave que ocurre
HIPERPARATIROIDISMO. Anatomía. 1.- Qué son las glándulas paratiroideas?
 HIPERPARATIROIDISMO Anatomía 1.- Qué son las glándulas paratiroideas? Suelen ser 4 glándulas pequeñas (a veces son 5-6) situadas 2 a cada lado de la glándula tiroidea y colocadas en la porción superior
HIPERPARATIROIDISMO Anatomía 1.- Qué son las glándulas paratiroideas? Suelen ser 4 glándulas pequeñas (a veces son 5-6) situadas 2 a cada lado de la glándula tiroidea y colocadas en la porción superior
Información general sobre el pie zambo
 Información general sobre el pie zambo Introducción El pie zambo es un defecto congénito frecuente que afecta a 1 de cada 1000 bebés. El término pie zambo se utiliza cuando un recién nacido tiene uno o
Información general sobre el pie zambo Introducción El pie zambo es un defecto congénito frecuente que afecta a 1 de cada 1000 bebés. El término pie zambo se utiliza cuando un recién nacido tiene uno o
Qué es la enfermedad coronaria? Por qué se desarrolla?
 Qué es la enfermedad coronaria? Por qué se desarrolla? Qué es la enfermedad coronaria? Por qué se desarrolla? Las arterias coronarias pueden tener dificultad para llevar un flujo sanguíneo adecuado al
Qué es la enfermedad coronaria? Por qué se desarrolla? Qué es la enfermedad coronaria? Por qué se desarrolla? Las arterias coronarias pueden tener dificultad para llevar un flujo sanguíneo adecuado al
Por qué se produce? Dieta pobre en calcio Sedentarismo y falta de ejercicio Tabaquismo
 Osteoporosis bajo control www.lillyosteoporosis.com Qué es la osteoporosis? La osteoporosis es una enfermedad que se caracteriza por la pérdida progresiva del tejido óseo, por lo que los huesos se vuelven
Osteoporosis bajo control www.lillyosteoporosis.com Qué es la osteoporosis? La osteoporosis es una enfermedad que se caracteriza por la pérdida progresiva del tejido óseo, por lo que los huesos se vuelven
El caso del experto. Cerrando sin abrir. CASOS de VETERINARIA
 V E T E R I N A R I A CASOS de VETERINARIA L A P R I M E R A C O M U N I D A D D E C A S O S C L Í N I C O S P A R A V E T E R I N A R I O S El caso del experto Cerrando sin abrir Pedro P. Esteve, Beatriz
V E T E R I N A R I A CASOS de VETERINARIA L A P R I M E R A C O M U N I D A D D E C A S O S C L Í N I C O S P A R A V E T E R I N A R I O S El caso del experto Cerrando sin abrir Pedro P. Esteve, Beatriz
Anticoncepcion de Emergencia
 Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
Anticoncepcion de Emergencia La anticoncepción de emergencia o anticoncepción postcoital se refiere a las píldoras anticonceptivas que tomadas después del acto sexual pueden prevenir el embarazo La anticoncepción
DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA
 DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA Sistólica< 120mmHg /Diastólica < 80mmHg HTA adulto (edad a 18
DEFINICIÓN :Elevación persistente de la presion arterial(pa) por encima de los limites considerados normales. Se mide en: mmhg PA optima: PA Sistólica< 120mmHg /Diastólica < 80mmHg HTA adulto (edad a 18
CARDIOPATIAS EN NEONATOS Y DISFAGIA: CONSIDERACIONES DIAGNOSTICAS Y TERAPEUTICAS
 CARDIOPATIAS EN NEONATOS Y DISFAGIA: CONSIDERACIONES DIAGNOSTICAS Y TERAPEUTICAS Ruben Diaz MA. CCC-SLP II Miami Valley Hospital-Premier Health Dayton OH Universidad Católica de Manizales University of
CARDIOPATIAS EN NEONATOS Y DISFAGIA: CONSIDERACIONES DIAGNOSTICAS Y TERAPEUTICAS Ruben Diaz MA. CCC-SLP II Miami Valley Hospital-Premier Health Dayton OH Universidad Católica de Manizales University of
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
Accidente cerebrovascular
 Accidente cerebrovascular Introducción Un accidente cerebrovascular es una afección grave que ocurre cuando se reduce el aporte de sangre al cerebro. Si el aporte de sangre es insuficiente o nulo, las
Accidente cerebrovascular Introducción Un accidente cerebrovascular es una afección grave que ocurre cuando se reduce el aporte de sangre al cerebro. Si el aporte de sangre es insuficiente o nulo, las
Donar es recibir. VIVE el trasplante de donante vivo
 Donar es recibir Qué es la enfermedad renal terminal? La enfermedad renal terminal se presenta cuando los riñones ya no pueden funcionar a un nivel necesario para la vida diaria. Esta enfermedad puede
Donar es recibir Qué es la enfermedad renal terminal? La enfermedad renal terminal se presenta cuando los riñones ya no pueden funcionar a un nivel necesario para la vida diaria. Esta enfermedad puede
UROPATÍAS PRUEBAS DE IMÁGEN. Carla Criado Muriel Servicio de Pediatría Unidad de Nefrología Pediátrica Salamanca Febrero 2014
 UROPATÍAS PRUEBAS DE IMÁGEN Carla Criado Muriel Servicio de Pediatría Unidad de Nefrología Pediátrica Salamanca Febrero 2014 Uropatías Cálices renales Cambios estructurales en la vía urinaria que altera
UROPATÍAS PRUEBAS DE IMÁGEN Carla Criado Muriel Servicio de Pediatría Unidad de Nefrología Pediátrica Salamanca Febrero 2014 Uropatías Cálices renales Cambios estructurales en la vía urinaria que altera
ANEURISMAS DE AORTA TORÁCICA DISECCIONES AORTICAS
 ANEURISMAS DE AORTA TORÁCICA DISECCIONES AORTICAS Dr Jorge Centeno Rodríguez Servicio de Cirugía Cardiaca Hospital 12 de Octubre SERVICIO DE CIRUGÍA CARDIACA 1 ANEURISMAS ATEROSCLERÓTICOS ocurren mas frecuentemente
ANEURISMAS DE AORTA TORÁCICA DISECCIONES AORTICAS Dr Jorge Centeno Rodríguez Servicio de Cirugía Cardiaca Hospital 12 de Octubre SERVICIO DE CIRUGÍA CARDIACA 1 ANEURISMAS ATEROSCLERÓTICOS ocurren mas frecuentemente
Qué es el herpes genital?
 Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
Qué es el herpes genital? Es una infección de transmisión sexual muy extendida causada por el virus del herpes simple (VHS) de tipo 2 (VHS-2) y de tipo 1 (VHS-1), que también es causa habitual del herpes
DATOS SOBRE ENFERMEDADES CARDIOVAS- CULARES
 DATOS SOBRE ENFERMEDADES CARDIOVAS- CULARES o DEFINICIÓN Las Enfermedades Cardiovasculares son enfermedades que afectan al corazón y a los vasos sanguíneos, arterias y venas. a.- El corazón puede afectarse
DATOS SOBRE ENFERMEDADES CARDIOVAS- CULARES o DEFINICIÓN Las Enfermedades Cardiovasculares son enfermedades que afectan al corazón y a los vasos sanguíneos, arterias y venas. a.- El corazón puede afectarse
PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS
 GUÍA PARA LAS EMBARAZADAS PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS La decisión de realizar las pruebas incluidas en este Programa es una decisión voluntaria y personal, que debe tomar tras
GUÍA PARA LAS EMBARAZADAS PROGRAMA DE DETECCIÓN PRENATAL DE ANOMALÍAS CROMOSÓMICAS La decisión de realizar las pruebas incluidas en este Programa es una decisión voluntaria y personal, que debe tomar tras
Índices Odontológicos
 Índices Odontológicos En odontología no se pueden usar tasas ya que la variación para cada persona es muy alta, haciéndolo muy subjetiva. Además las proporciones son valores muy gruesos que no permiten
Índices Odontológicos En odontología no se pueden usar tasas ya que la variación para cada persona es muy alta, haciéndolo muy subjetiva. Además las proporciones son valores muy gruesos que no permiten
Tabla 2. Clasificación de la angina de la Canadian Cardiovascular Society.
 Tabla 1: Características Angina de Pecho: - Dolor retroesternal (localización y características que sugieran enfermedad coronaria) - Provocado por ejercicio o estrés emocional - Alivio con el reposo o
Tabla 1: Características Angina de Pecho: - Dolor retroesternal (localización y características que sugieran enfermedad coronaria) - Provocado por ejercicio o estrés emocional - Alivio con el reposo o
ENFERMEDAD POR REFLUJO GASTROESOFÁGICO EN PEDIATRÍA.
 ENFERMEDAD POR REFLUJO GASTROESOFÁGICO EN PEDIATRÍA. DRA. MARIA ELENA SIXTO OCTUBRE 2011 QUÉ ES EL REFLUJO GASTROESOFÁGICO (RGE)? Paso del contenido gástrico, y a veces duodenal (primera parte del intestino
ENFERMEDAD POR REFLUJO GASTROESOFÁGICO EN PEDIATRÍA. DRA. MARIA ELENA SIXTO OCTUBRE 2011 QUÉ ES EL REFLUJO GASTROESOFÁGICO (RGE)? Paso del contenido gástrico, y a veces duodenal (primera parte del intestino
SequentialScreen SM. Información de antemano y altas tasas de detección de anomalías congénitas
 SequentialScreen SM Información de antemano y altas tasas de detección de anomalías congénitas SequentialScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones. Es importante
SequentialScreen SM Información de antemano y altas tasas de detección de anomalías congénitas SequentialScreen Cuando una mujer se entera de que está embarazada, debe tomar muchas decisiones. Es importante
Capítulo 6. Valoración respiratoria
 498 Capítulo 6. Valoración respiratoria 6.19. La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 6.19 La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 499
498 Capítulo 6. Valoración respiratoria 6.19. La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 6.19 La respiración. Intercambio gaseoso y modificaciones durante el esfuerzo 499
Existen factores de riesgo para padecerla?
 Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Diabetes mellitus tipo 1.
 2. Cómo se diagnostica y qué tipos de diabetes existen? La diabetes sólo se puede diagnosticar por alguno de los siguientes métodos: 1. Análisis de Glucemia realizado en cualquier momento del día (incluso
2. Cómo se diagnostica y qué tipos de diabetes existen? La diabetes sólo se puede diagnosticar por alguno de los siguientes métodos: 1. Análisis de Glucemia realizado en cualquier momento del día (incluso
ENFERMEDADES CRONICAS NO TRANSMISIBLES
 ENFERMEDADES CRONICAS NO TRANSMISIBLES TENDENCIA DE LAS ENFERMEDADES CARDIOVASCULARES PERIODO 2002-2011 PROVINCIA DE SAN LUIS El análisis de los datos obtenidos del Área de Bioestadística, está destinado
ENFERMEDADES CRONICAS NO TRANSMISIBLES TENDENCIA DE LAS ENFERMEDADES CARDIOVASCULARES PERIODO 2002-2011 PROVINCIA DE SAN LUIS El análisis de los datos obtenidos del Área de Bioestadística, está destinado
Cardiopatía. % de todas las cardiopatías CIV 35 CIA 8 CAP 8. Coartación de aorta 7. Estenosis de válvula pulmonar 7. Estenosis de válvula aortica 7
 CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
La Ecografía de las 11-13+6 Semanas
 La Ecografía de las 11-13+6 Semanas La Ecografía de las 11-13+6 Semanas Uno de los principales avances de la última década es la inclusión de la ecografía entre las 11-13+6 semanas. A esta edad, el feto
La Ecografía de las 11-13+6 Semanas La Ecografía de las 11-13+6 Semanas Uno de los principales avances de la última década es la inclusión de la ecografía entre las 11-13+6 semanas. A esta edad, el feto
Cáncer metastático: preguntas y respuestas. Puntos clave
 CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
CANCER FACTS N a t i o n a l C a n c e r I n s t i t u t e N a t i o n a l I n s t i t u t e s o f H e a l t h D e p a r t m e n t o f H e a l t h a n d H u m a n S e r v i c e s Cáncer metastático: preguntas
Programa de Detección Prenatal de Anomalías Cromosómicas. Memoria 2013
 MEMORIA 2013 1 1- CONTEXTO DEMOGRÁFICO Descenso mantenido del número de partos La situación demográfica de nuestra Comunidad pone de manifiesto un descenso mantenido de la natalidad, que se traduce en
MEMORIA 2013 1 1- CONTEXTO DEMOGRÁFICO Descenso mantenido del número de partos La situación demográfica de nuestra Comunidad pone de manifiesto un descenso mantenido de la natalidad, que se traduce en
Resincronización cardiaca y dispositivos de asistencia mecánica. Dr Javier Fdez Portales Director Unidad de Cardiología Intervencionista Cáceres
 Resincronización cardiaca y dispositivos de asistencia mecánica Dr Javier Fdez Portales Director Unidad de Cardiología Intervencionista Cáceres Bases fisiológicas para la estimulación eléctrica en disfunción
Resincronización cardiaca y dispositivos de asistencia mecánica Dr Javier Fdez Portales Director Unidad de Cardiología Intervencionista Cáceres Bases fisiológicas para la estimulación eléctrica en disfunción
Las enfermedades más comunes son el hipotiroidismo, el hipertiroidismo y el nódulo tiroideo.
 TIROIDES Qué es la tiroides? La glándula tiroides, es una glándula que normalmente se localiza en la parte de adelante del cuello, su trabajo es formar las hormonas tiroideas y a través de la sangre, son
TIROIDES Qué es la tiroides? La glándula tiroides, es una glándula que normalmente se localiza en la parte de adelante del cuello, su trabajo es formar las hormonas tiroideas y a través de la sangre, son
La presión arterial y su nuevo órgano. Un recurso para la salud cardiovascular después de un trasplante de órgano. Compartir. Informar. Inspirar.
 La presión arterial y su nuevo órgano Un recurso para la salud cardiovascular después de un trasplante de órgano Compartir. Informar. Inspirar. Comprender la presión arterial La presión arterial es la
La presión arterial y su nuevo órgano Un recurso para la salud cardiovascular después de un trasplante de órgano Compartir. Informar. Inspirar. Comprender la presión arterial La presión arterial es la
Procesos Acianóticos
 Procesos Acianóticos Alteración hemodinámica, aumenta el flujo sanguíneo pulmonar, obstrucción al flujo sanguíneo ventricular. Causado por lesiones obstructivas que reducen el flujo de sangre a diversas
Procesos Acianóticos Alteración hemodinámica, aumenta el flujo sanguíneo pulmonar, obstrucción al flujo sanguíneo ventricular. Causado por lesiones obstructivas que reducen el flujo de sangre a diversas
Aneurismas aórticos 1. INTRODUCCIÓN 2. ANEURISMAS DE AORTA TORÁCICA. 4Julia Cordón Llera. tema
 tema 4Julia Cordón Llera Aneurismas aórticos 1. INTRODUCCIÓN La aorta conduce la sangre expulsada del ventrículo izquierdo al sistema arterial sistémico. En los adultos tiene un diámetro que varía de los
tema 4Julia Cordón Llera Aneurismas aórticos 1. INTRODUCCIÓN La aorta conduce la sangre expulsada del ventrículo izquierdo al sistema arterial sistémico. En los adultos tiene un diámetro que varía de los
Comunicación interauricular
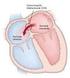 Comunicación interauricular Una comunicación interauricular (CIA) es una comunicación directa entre las cavidades auriculares, que permite el cortocircuito de la sangre. La morfología de los diferentes
Comunicación interauricular Una comunicación interauricular (CIA) es una comunicación directa entre las cavidades auriculares, que permite el cortocircuito de la sangre. La morfología de los diferentes
Aspectos generales y las distonías
 Aspectos generales y las distonías 1. Qué es la distonía? Se denomina distonía al cuadro caracterizado por la presencia de movimientos involuntarios secundarios a la contracción simultánea y sostenida
Aspectos generales y las distonías 1. Qué es la distonía? Se denomina distonía al cuadro caracterizado por la presencia de movimientos involuntarios secundarios a la contracción simultánea y sostenida
Anexo III. Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto
 Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
Anexo III Modificaciones en las secciones relevantes de la Resumen de las Características del Producto y prospecto Nota: Esta Ficha Técnica o Resumen de las Características del producto y prospecto son
Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal
 1 SIGNOS VITALES Clase 26.03.03 (III parte) Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal Siempre se evalúa en
1 SIGNOS VITALES Clase 26.03.03 (III parte) Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal Siempre se evalúa en
CARDIOPATIAS CONGÉNITAS EN EL ADULTO
 CARDIOPATIAS CONGÉNITAS EN EL Dr. Miguel De La Rosa Martínez Pediatra Cardiólogo delarosa@cardiologos.com CARDIOPATÍAS CONGÉNITAS DESARROLLO DEL CORAZÓN: 22 día de desarrollo comienza la formación de las
CARDIOPATIAS CONGÉNITAS EN EL Dr. Miguel De La Rosa Martínez Pediatra Cardiólogo delarosa@cardiologos.com CARDIOPATÍAS CONGÉNITAS DESARROLLO DEL CORAZÓN: 22 día de desarrollo comienza la formación de las
CONCEPTOS DE LA FUERZA
 CONCEPTOS DE LA FUERZA PAPEL DE LA FUERZA EN EL RENDIMIENTO DEPORTIVO La mejora de la fuerza es un factor importante en todas las actividades deportivas, y en algunos casos determinantes (en el arbitraje
CONCEPTOS DE LA FUERZA PAPEL DE LA FUERZA EN EL RENDIMIENTO DEPORTIVO La mejora de la fuerza es un factor importante en todas las actividades deportivas, y en algunos casos determinantes (en el arbitraje
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
