Traumatismo encéfalocraneano grave en niños
|
|
|
- Rocío Martin Plaza
- hace 6 años
- Vistas:
Transcripción
1 Traumatismo Dra. Alicia García encéfalocraneano Pesamosca grave en niños Traumatismo encéfalocraneano grave en niños PROF. ADJ. DRA. ALICIA GARCÍA PESAMOSCA 1 INTRODUCCIÓN. DEFINICIÓN Se define traumatismo encéfalocraneano (TEC) grave a la lesión craneoencefálica provocada por un cambio de energía cinética, que presenta al menos una de las siguientes características: a) escore de Glasgow de 8 o menos, luego de la reanimación inicial; o b) disminución del escore de Glasgow en 3 puntos o más en la evolución inicial, y/o c) aquel que requiere neurocirugía en las primeras etapas del accidente. Los accidentes son la primera causa de muerte en los niños mayores de un año. En Uruguay mueren, en promedio, 200 niños por año debido a accidentes. Un 30% de las muertes traumáticas son por TEC grave y es, a su vez, la principal causa de muerte e incapacidad en los niños La mortalidad por TEC grave es de 14%, la cual representa el doble de la mortalidad global de la Unidad de Cuidados Intensivos del Niño (UCIN)del CHPR de Montevideo. El seguimiento clínico de estos pacientes evidencia una mortalidad adicional que alcanza a un 6%, y persistencia de estado vegetativo y encefalopatía secuelar grave que llega al 10%. El pronóstico del niño traumatizado grave, y en particular el que sufre TEC grave, está en íntima vinculación con los eventos inmediatos al accidente, actuando sobre un cerebro especialmente susceptible al daño secundario. Múltiples estudios han demostrado el efecto deletéreo de la hipoxia y la hipoperfusión sobre la mortalidad y el desarrollo de secuelas neurológicas, por lo que evitar estas complicaciones es el objetivo principal en las primeras etapas del accidente. Frecuentemente se ve postergada la instauración del tratamiento definitivo, es decir, el que está dirigido a corregir las alteraciones fisiopatológicas del paciente con la tecnología adecuada y de manera continua. 1. Pediatra Intensivista. UCIN Facultad de Medicina. UDELAR. Modificado del Capítulo 50. TEC grave en niños. Pediatría. Urgencias y Emergencias Bibliomédica 2005, Bello, Sehabiague, Prego, de Leonardis, con autorización de los autores: Muñoz, Perez, García, Guillén.
2 54 DRA. ALICIA GARCÍA PESAMOSCA En un estudio realizado por Muñoz, Pérez, García y colaboradores observamos que casi el 80% de los niños no fueron asistidos en el lugar del accidente y frecuentemente eran trasladados en malas condiciones a lugares inadecuados, donde no era posible brindarles los cuidados indispensables. Asimismo, eran sometidos a traslados múltiples durante este período crítico para la realización de tomografías, cirugías o transferencias a centros de mayor nivel. Estas razones explican que la demora para el tratamiento definitivo tuvo una mediana de 12 horas para este grupo. Es importante, por lo tanto, insistir en aquellas medidas tendientes a mejorar y acortar el período prehospitalario del TEC severo. CLÍNICA El accidente de tránsito es el principal responsable de los accidentes graves. En un estudio que publicamos en Revista Médica del Uruguay en 2004, Pérez, Muñoz, García y colaboradores mostramos evidencia que los accidentes de tránsito representan el 60% de los TEC graves. El 40% de éstos son como peatón embestido y otro 40% como acompañante, Como sucede en otras partes del mundo, hay un incremento de caídas por bicicleta. La caída libre es la segunda causa en frecuencia de TEC grave. El maltrato es una causa de menor incidencia, pero que siempre está presente entre las causas de TEC severo con pésimo pronóstico. Ésta es una patología que se presenta en niños sanos. Entre los antecedentes patológicos, si bien de baja prevalencia, se describen retraso escolar, retardo mental, trastornos de lenguaje y dislexia. Son más frecuente en varones, 78% en nuestra casuística. La edad media de presentación son los 9 años. La mitad de los niños que tienen TEC severos tienen afectación de otros sistemas. De estas afectaciones la más frecuente es la lesión esquelética, presente hasta en 36%. Esta afectación se manifiesta como fractura de miembros inferiores en 20% y de miembros superiores en 10%. La asociación con trauma de abdomen se ve en 20% y de tórax en 10%. Es prioritaria la fijación temprana de las grandes fracturas para yugular el sangrado y el dolor, los que favorecen la isquemia y el desarrollo de hipertensión endocraneana. Esta asociación lesional evidencia la necesidad de cirugías en muchos casos, lo que puede incrementar a la injuria secundaria El 5% asocia trauma vertebral, que se asocia a secuelas neurológicas graves. Estos datos son similares a las comunicaciones de adultos, lo cual justifica extremar las medidas de protección del eje
3 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS 55 raquídeo desde el primer momento del accidente y durante los traslados. Se describen a continuación los principales eventos que pueden asociarse a un TEC grave. A) COMA La causa más frecuente de coma en la edad pediátrica es el TEC. Constituye la expresión más grave de sufrimiento neurológico. Un niño presenta fallo cerebral agudo cuando: 1) No responde a órdenes simples. 2) No abre los ojos. 3) No emite sonidos. En el mantenimiento de la conciencia intervienen estructuras corticales (hemisferios cerebrales, corteza cerebral) y subcorticales (diencéfalo, mesencéfalo y protuberancia) que se pueden ver afectadas por injurias que afectan al parénquima, provocando alteraciones anatómicas y/o histoquímicas. Deben evitarse términos como estupor, obnubilación, etcétera, siendo preferible el uso de la escala desarrollada en 1974 por Teasdale y Jennett en la ciudad de Glasgow. La escala de Glasgow (CGS) es de uso universal, aporta información comparable para valorar el nivel de conciencia en la evolución y permite diseñar pronósticos fiables en base a datos clínicos protocolizados. Valora tres aspectos de la esfera neurológica: motor, verbal y la presencia o ausencia de apertura ocular. Le otorga un puntaje a cada ítem, que será mayor cuanto mayor sea la respuesta. Tiene un mínimo de3yunmáximo de 15 puntos (tabla 1). En el año 1975 Jennett y Bond introdujeron la Escala de Glasgow al Alta (Glasgow Outcome Scale, GOS). Esta escala es relativamente simple y es útil para estudios de seguimiento. B) CONVULSIONES Ocurren entre 6,5% y 10% de los niños con TEC severo. Pueden empeorar el daño cerebral hipóxico secundario, provocando elevación de la presión intracraneana (PIC) y aumentando las necesidades metabólicas cerebrales. Se clasifican en: 1) Precoces o tempranas: en la primera semana de ocurrida la injuria. Algunas lesiones pueden favorecer la producción de convulsiones: fractura con hundimiento, desgarro de duramadre y hematomas. Pueden aparecer hasta en un tercio de los pacientes con TEC severo. 2) Tardías: de la segunda semana en adelante. El riesgo de epilepsia tardía en niños con convulsiones tempranas es de 15%.
4 56 DRA. ALICIA GARCÍA PESAMOSCA TABLA 1. ESCALA DE GLASGOW Actividad Puntaje Apertura ocular Espontánea 4 Al hablarle 3 Al dolor 2 Ausente 1 Respuesta verbal Orientado, normal 5 Confuso 4 Palabras inadecuadas 3 Lenguaje incompresible 2 Ausente 1 Respuesta motora Obedece órdenes simples 6 Localiza el dolor 5 Retira al dolor 4 Flexión al dolor decorticación 3 Extensión al estímulo -descerebración 2 Ausente 1 C) HIPOTENSIÓN ARTERIAL Y SHOCK Las causas más frecuentes que llevan a caída de la presión arterial y/o al shock en el TEC, son la hipovolemia por el sangrado extracraneano y la vasodilatación de causa bulbar o espinal. Pueden ocurrir más raramente arritmias cardíacas con caída del gasto, si hay contusión miocárdica. D) HIPOXEMIA Las cusas más frecuentes son por obstrucción de la vía respiratoria, por lesión del centro respiratorio a nivel de tronco y/o por lesiones torácopulmonares. La hipoxia tisular a nivel cerebral es deletérea, sobre todo en situación de hipertensión endocraneana y/o hipoperfusión cerebral. La hipoxemia condiciona un marcado aumento de la mortalidad y ensombrecimiento de los resultados funcionales cuando
5 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS 57 se asocia a hipotensión arterial. Si bien la hipoxemia se correlaciona con la evolución (secuelas y mortalidad), esta significación es mayor con hipotensión reiterada o mantenida, sobre todo si se asocian ambas variables. FISIOPATOLOGÍA El compartimiento intracraneal contiene un volumen más o menos constante, constituido por cerebro (80%), líquido cefalorraquídeo (LCR) (10%) y sangre (10%). El cráneo es una estructura ósea rígida e inextensible, por lo que al aumentar críticamente el volumen de uno o más de los componentes se elevará la presión intracraneana (PIC), lo que se conoce como doctrina de Monroe-Kelly. Inicialmente el aumento del volumen cerebral se compensa por una disminución en el volumen de LCR y sangre, por lo que no aumenta el volumen intracraneal ni la PIC y no hay síntomas. Al agotarse los mecanismos compensadores, aumenta la PIC y aparecen los primeros síntomas de hipertensión endocraneana (HEC): cefaleas, vómitos, alteraciones del carácter, etcétera. Al aumentar la PIC aparece deterioro del nivel de conciencia, elevación intermitente de la presión arterial y bradicardia. En la etapa final el paciente está en coma, con pupilas dilatadas, y la muerte sobreviene por vasoplejia e hipotensión irreversible. Las lesiones que se producen en el momento del impacto son llamadas lesiones primarias, y las que se desarrollan con posterioridad al accidente son las lesiones secundarias. Esto implica que existe una secuencia lesional, que deja un período variable entre una lesión y otra donde podemos intervenir con acciones terapéuticas. LESIONES PRIMARIAS 1) Contusión. 2) Fracturas, hundimiento. 3) Laceración del cuero cabelludo. 4) Lesión axonal difusa. 5) Hemorragias: hematoma extradural, hematoma subdural, hemorragia subaracnoidea, intracerebral e intraventricular. 1) Contusión Es la lesión primaria focal más frecuente. La anatomía patológica muestra áreas de hemorragia y necrosis. Afecta sustancia gris y blanca, es más frecuente en el polo temporal y el frontal. Genera edema perilesional, vasogénico y citotóxico. Está relacionada a la zona del impacto y otras veces se objetiva contusión por contragolpe. Genera hipertensión endocraneana. 2) Fracturas, hundimiento Es la deformación del hueso durante el impacto. Aumenta la posibili-
6 58 DRA. ALICIA GARCÍA PESAMOSCA dad de tener un hematoma traumático. Son más frecuentes en la calota. La fractura de la base del cráneo, en el piso anterior, se manifiesta clínicamente con hematomas de párpados ojos de mapache, puede asociarse a epistaxis y rinorraquia. La fractura de piso medio (peñasco) se presenta con hematoma retroauricular ( signo de la batalla, battle ). Puede haber otorragia u otorraquia. 3) Laceración del cuero cabelludo Generalmente es secundaria al mecanismo de aceleración-desaceleración. Las lesiones frontales y temporales se asocian frecuentemente con hemorragia aguda subdural e intraparenquimatosa. 4) Lesión axonal difusa (LAD) Es la sección de grupos axonales neuronales de manera extensa y difusa en la interfase entre sustancia gris y blanca de los hemisferios cerebrales (subcortical, ganglio basal) y de tronco (protuberancia, mesencéfalo). Se produce por aceleración y desaceleración. La LAD produce conmoción cerebral y coma primario. Tiene diferentes expresiones (tabla 2). La LAD siempre se ha considerado como una lesión primaria inmediata al impacto. Sin embargo se ha comprobado experimentalmente que puede tener un componente secundario, retardando la lesión axonal completa en algunas horas. Esto tiene implicancias terapéuticas, ya que sería posible bloquear el proceso de lesión completa del cilindroeje a partir de un correcto manejo del paciente en las etapas iniciales. 5) Hematomas y otros sangrados Algunos autores los clasifican como lesiones secundarias. Generalmente son lesiones quirúrgicas. En nuestro estudio fueron intervenidos 18% de los pacientes: hematoma extradural 9%, hematoma subdural4%,hematomaintraparenquimatoso2%,hundimiento4%. Hematoma extradural (HED): la sangre se acumula entre la duramadre y el hueso del cráneo y no sobrepasa los límites de las suturas. La hemorragia proviene de la arteria o de la vena meníngea media o del seno dural. Puede ser agudo o subagudo. Si es arterial puede aumentar rápidamente de volumen y requerir drenaje quirúrgico. Clínicamente puede haber pérdida de conocimiento breve o no. Es imprescindible la tomografía axial computarizada (TAC) de urgencia para realizar el diagnóstico y decidir la conducta, que generalmente es quirúrgica. El pronóstico depende de la rapidez de intervención médico-quirúrgica. Hematoma subdural (HSD): la acumulación de sangre es entre la superficie de la corteza cerebral y la duramadre. Por lo general se acompaña de daño cortical por traumatismo directo y es producido por desgarros de venas penetrantes o de la duramadre. Pueden
7 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS 59 TABLA 2 Leve Moderada Severa Coma < >24 %LAD Sufrimiento de tronco No Transitorio Prolongado Signos neurovegetativos No Leves Intensos Descerebración Rara Ocasional Frecuente Amnesia Horas Días Semanas Déficit motor No Moderado Severo TAC Escasos focos de sustancia blanca Focos en cuerpo calloso HIC en tronco HIV ser agudos, subagudos o crónicos. Clínicamente provocan, casi siempre, coma primario y el deterioro neurológico es progresivo debido al aumento de la PIC por el hematoma, la contusión subyacente y el edema sobreagregado. Es una lesión característica del niño sacudido, si bien no es patognomónica. Hematoma intracerebral (HIC): es menos frecuente en niños como lesión parenquimatosa aislada, siendo más frecuente como extensión de una contusión hemorrágica cortical. Hemorragia subaracnoidea (HSA): es frecuente en el TEC grave y se produce por el desgarro de pequeños vasos de la corteza cerebral por fuerzas generadas por el traumatismo, con sangrado hacia el LCR. Pueden provocar vasoespasmo e isquemia cerebral. Hemorragia intraventricular: puede ser de poca o de gran magnitud y su complicación más frecuente es la hidrocefalia obstructiva. La necesidad de drenaje de la hemorragia es poco frecuente y la resolución espontánea es habitual. LESIONES SECUNDARIAS Son desencadenadas por el impacto, pero se manifiestan después de un tiempo variable luego del accidente. La vía final común de los insultos que se producen luego del trauma, es la penuria neuronal por isquemia. En los últimos años se ha conocido que estas lesiones en muchos casos son generadas por cascadas bioquímicas activadas al producirse el impacto. Edema cerebral Es el acúmulo anormal de fluido en el parénquima cerebral asociado a un aumento volumétrico del mismo. El agua extravascular puede ir a
8 60 DRA. ALICIA GARCÍA PESAMOSCA TABLA 3. TIPOS DE EDEMA CEREBRAL Citotóxico Vasogénico Localización Intracelular Extracelular Predominio Sustancia gris Sustancia blanca BHE Intacta Alterada Proteínas Disminuidas Aumentadas Etiología predominante Hipoxia isquemia Aumento presión hidrostática la célula, al intersticio o a ambos. Hay dos grandes grupos de edema cerebral: vasogénico y citotóxico (tabla 3). Puede tener una distribución focal o difusa. El edema focal se debe, en general, a causas vasogénicas y se asocia a contusiones, hematomas o infartos. El edema difuso puede ser unilateral o bilateral, asociado también a lesiones que ocupan espacio (sobre todo HSD) o a causas posneuroquirúrgicas. En su etiopatogenia se destaca la disrupción de la barrera hematoencefálica (BHE), la liberación de neurotrasmisores, la lisis celular y la isquemia. Swelling o hinchazón cerebral Es la vasodilatación difusa del árbol vascular cerebral, lo que genera aumento del volumen sanguíneo cerebral. Esto es debido a la pérdida difusa de la autorregulación cerebral. Es de instalación temprana. Esta serie de acontecimientos hemodinámicos explica el aumento de la PIC que se observa casi invariablemente en este tipo de lesión, lo que la distingue de la LAD. Ocurre en casi todos los pacientes con injuria cerebral severa y en 5%-10% de los que tienen injurias moderadas. Hemodinamia cerebral Todos los parénquimas adaptan su flujo sanguíneo a sus requerimientos metabólicos en cada momento, pero además, dentro de cierto margen, son capaces de asegurarse un flujo más o menos continuo independientemente de las condiciones hemodinámicas sistémicas. El sistema nervioso central (SNC) es el parénquima con mayor capacidad de regulación propia de su hemodinamia. 1. Regulación metabólica: es la capacidad del tejido nervioso de aumentar el flujo sanguíneo cerebral (FSC) en respuesta al aumento de sus requerimientos energéticos. Este mecanismo es muy preciso y puede ser selectivo a diferentes áreas cerebrales según su actividad. 2. Autorregulación del FSC: es la capacidad que tiene el encéfalo de
9 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS 61 mantener un FSC constante a pesar de cambios en la presión arterial. De esta manera la PPC se modifica poco, aun cuando la presión sistólica varía entre 50 y 150 mmhg. La PPC es la diferencia entre la presión arterial media (PAM) y la presión intracraneala (PIC). PPC = PAM -PIC En niños la PPC normal es mayor de 50 mmhg. Para que este valor se mantenga es necesaria una adecuada hemodinamia sistémica y encefálica y evitar los ascensos de PIC. Los valores normales de la PIC en el niño difieren de los del adulto. La hipertensión endocraneana (HEC) se define por valores de PIC mayores de 15 mmhg. Valores normales de la PIC en el niño: De0a2años: aproximadamente 3 mmhg. De2a9años: aproximadamente 5 mmhg. Adolescentes: 8 10mmHg. La autorregulación preserva además el mantenimiento del FSC constante a pesar de los cambios en la PPC, mediada por cambios en las resistencias vasculares cerebrales (RVC). Una disminución de la PPC provoca vasodilatación y por lo tanto disminución de la RVC. Un aumento de la PPC produce vasoconstricción con elevación de las RVC. FSC =PPC/RVC La autorregulación protege al encéfalo del edema cerebral y de la isquemia, pero es un fenómeno muy vulnerable a cualquier tipo de lesión cerebral. En el TEC este mecanismo se encuentra abolido muchas veces. En la fase aguda de un TEC las alteraciones en la autorregulación ocurren en un porcentaje mayor al 50%, no sólo en la zona lesionada, sino también en zonas alejadas de la lesión e incluso al hemisferio contralateral. Hay estudios que demuestran que la autorregulación se puede mantener alterada aun después de 3 semanas luego del trauma. EVALUACIÓN NEURORRADIOLÓGICA TAC CEREBRAL Es el examen paraclínico de elección en el diagnóstico inicial de los pacientes con un TEC grave. Es un instrumento diagnóstico rápido, sensible y de predicción evolutiva a través del seguimiento secuencial de las lesiones. La clasificación tomográfica del traumatismo de cráneo grave basada en el trabajo de Marshall L y colaboradores A new classification of head injury based on computerized tomography (J Neurosurg 1991; 75(S):14), es la que nosotros utilizamos. Las variables que utiliza son: función del estado de las cisternas mesencefálicas, grado de desviación de la línea media y presencia o ausencia de lesiones focales.
10 62 DRA. ALICIA GARCÍA PESAMOSCA Esta clasificación distingue cuatro tipos de lesiones difusas y dos tipos de lesiones focales: En la lesión difusa tipo I no hay patología craneal visible por la TC. En la lesión difusa tipo II la línea media está centrada o medianamente desviada (menos de 5 mm). Las cisternas mesencefálicas están presentes. Si hay lesiones focales, ya sea hiperdensas o mixtas, siempre son menores de 25 cc. En este grupo están incluidas una gran variedad de lesiones a saber: cuerpos extraños o fragmentos óseos, pequeñas contusiones corticales aisladas, contusión en tronco encefálico, múltiples lesiones hemorrágicas petequiales integrando la lesión axonal difusa. La lesión difusa tipo III es la representación tomográfica del swelling. Las cisternas mesencefálicas están comprimidas o ausentes. La línea media está centrada o si está desviada, ésta es menor a 5 mm. Si hay lesiones focales, hiperdensas o mixtas, éstas son menores de 25 ml. La lesión difusa tipo IV se caracteriza por la desviación de la línea media. Superior a los 5 mm. Otra característica es la ausencia de lesiones focales hiperdensas o mixtas de más de 25 ml. La lesión focal evacuada incluye cualquier lesión evacuada quirúrgicamente, independientemente de su situación o característica. La lesión focal no evacuada incluye una lesión hiperdensa o mixta de volumen superior a los 25 ml que no haya sido evacuada. Las lesiones difusas tipo III y tipo IV son de mal pronóstico. DOPPLER TRANSCRANEAL Permite medir la velocidad sanguínea de las arterias cerebrales. Es una técnica no invasiva, de realización rápida, reproducible y relativamente económica. A través de un transductor que se coloca en la ventana ósea el ultrasonido permite medir el flujo sanguíneo y morfología de la curva de velocidad de flujo de las arterias cerebral media, anterior y posterior, arterias basales y del polígono de Willis. El índice de pulsatilidad informa de la hemodinamia cerebral ya que mide la velocidad de flujo que depende en condiciones normales del flujo sanguíneo cerebral y del calibre vascular, y en condiciones patológicas depende de la presión intracraneana (PIC) y de la presión de perfusión cerebral (PPC). El índice de pulsatilidad = velocidad sistólica - velocidad diastólica Velocidad media Esta técnica detecta los cambios hemodinámicos que se pueden producir luego de un TEC: vasoespasmo, hiperemia y muerte cerebral. El patrón normal en el Doppler transcraneano es el de un flujo
11 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS 63 anterógrado continuo. Normalmente la velocidad del flujo diastólico es el 50% del valor del pico sistólico. El aumento de la PIC determina una disminución de la velocidad del flujo diastólico y un aumento del pico sistólico. Esto genera un aumento en la amplitud de la pulsatilidad. Si se produce un incremento mayor de la PIC cercano a la PAM, la dirección del flujo cambia y hay un flujo retrógrado durante la diástole. RADIOGRAFÍA SIMPLE DE CRÁNEO Frente a la TAC, estos estudios han quedado relegados en la evaluación de TEC grave. RESONANCIA NUCLEAR MAGNÉTICA (RM) Es de elección en el traumatismo raquídeo. En los TEC graves la RM es muy útil, en la etapa subaguda, para caracterizar las lesiones ya constituidas, permitiendo proyectar un pronóstico funcional de las lesiones. TRATAMIENTO El tratamiento del paciente con injuria encefálica grave está dirigido a evitar aquellos factores que se producen tras la lesión inicial, y que pueden ser responsables de la progresión del daño inicial y la aparición de lesiones secundarias que agravan el pronóstico, como consecuencia de la hipoxia cerebral, aumento de la presión intracraneana o de disminución del flujo sanguíneo cerebral. El tratamiento debe iniciarse desde el momento que se produce el accidente para garantizar una reanimación y transporte adecuado; ya que en ninguna otra enfermedad la calidad de la asistencia inicial (en las primeras 24 horas), incide tanto en la evolución ulterior. I) MANEJO PREHOSPITALARIO Valoracióninicialyreanimación: A) Vía aérea permeable. Protección de la columna cervical. B) Ventilación. Oxigenación. C) Circulación. Hemostasis. D) Evaluación neurológica. E) Exposición y balance lesional. F) Estabilización de fracturas. A-B) Asegurar la vía aérea expedita mediante la remoción manual de cuerpos extraños y aspiración de secreciones. Prevención y corrección de la hipoxia mediante la administración de oxígeno. Las indicaciones de intubación traqueal son: 1. CGS Respiración irregular o apnea.
12 64 DRA. ALICIA GARCÍA PESAMOSCA 3. Hipotensión arterial. 4. Shock establecido. 5. Hipoxemia (saturación <90%). 6. Hipercapnia (PaCO 2 > 45mmHg). 7. Movimientos de descerebración o decorticación. 8. Convulsiones. 9. Lesión tributaria de cirugía inmediata. Se administrará medicación para prevenir los aumentos de presión intracraneana inducidos por el procedimiento: 1. Lidocaína 1,5 mg/kg por vía intravenosa y 2. Midazolán 0,1-0,2 mg/kg por vía intravenosa. Mantener el cuello inmóvil y en línea con el eje corporal. Colocar minerva o collarete cervical, ya que hasta demostración de lo contrario existe lesión de columna cervical asociada. Para efectuar la intubación se debe evitar la hiperextensión cervical. C. Prevención y corrección de la hipotensión. 1. Accesos vasculares. Una o dos vías periféricas de acuerdo al compromiso hemodinámico. Si existe dificultad en la canalización de las vías se realizará vía intraósea en los menores de 5 años. La realización de vía venosa central en la etapa prehospitalaria se reserva para aquellos pacientes que presenten hipotensión severa, si no se obtiene vía periférica en un lapso prudencial. 2. Infusión de fluidos. Se debe mantener al paciente en normovolemia. La solución inicial de elección es el suero fisiológico al 0,9%, evitando el uso de soluciones hipotónicas. En caso de shock se harán cargas de 20 ml/kg a repetir cada 20 minutos si se mantienen los signos de hipoperfusión. 3. Control de la hemorragia externa. Compresión directa de la zona de sangrado, con especial atención al sangrado de cuero cabelludo. D) Evaluación neurológica. Se realiza en forma concomitante con la evaluación cardiorrespiratoria. Es de gran utilidad el CGS más temprano, sin medicación depresora, completándose la valoración con el estado de las pupilas (forma, tamaño y asimetrías), y la evaluación de signos focales neurológicos. Se debe prestar especial atención a los signos tempranos de HEC que exijan medidas específicas: 1. Hipertensión arterial más bradicardia. 2. Midriasis unilateral, que debe ser considerada como síndrome herniario. 3. Midriasis bilateral, que aparece en la evolución. 4. Empeoramiento de un síndrome neurológico focal. 5. Descenso del CGS. E) La exposición sin ropas es obligatoria para valorar lesiones asociadas, como traumatismos de tórax, abdomen y miembros.
13 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS 65 F) La estabilización fracturaria primaria de miembros es prioritaria para disminuir el sangrado y el dolor. Se recomienda la anestesia con fentanilo a dosis de 1-2 gamas/kg por vía intravenosa. TRASLADO Y TRIAGE El traslado se realizará sin demoras. Actualmente no se recomienda la estabilización en la escena, aun en pacientes en situación crítica. En el paciente politraumatizado, las lesiones con riesgo de vida inmediata habitualmente son de solución quirúrgica de emergencia. El traslado debe ser hacia un centro donde se pueda cumplir el tratamiento definitivo del paciente. Durante el traslado se vigilará en forma continua la oxigenación, ventilación, hemodinamia y la situación neurológica, prestando especial atención a la aparición de signos de HEC. Es deseable la comunicación previa al centro que recibirá al paciente. Idealmente este centro contará con un equipo multidisciplinario con neurocirujano y disponibilidad inmediata de tomógrafo y block quirúrgico; disminuyendo así el número de traslados. II) MANEJO EN LA EMERGENCIA La recepción de estos pacientes siempre es compleja. La transferencia del paciente es persona a persona, evitando la conglomeración innecesaria de personal. Especial cuidado se debe prestar a las prótesis: sonda traqueal y accesos vasculares. Antes del balance lesional se realiza una nueva evaluación de la permeabilidad de la vía aérea, respiración, entrada de aire, hemodinamia y sangrados. El manejo de la columna cervical es prioritario en esta etapa. En los pacientes menores de dos años, el mayor tamaño de la cabeza exige la elevación del tórax para mantener la alineación del eje raquídeo, además de la limitación de movimientos laterales y de flexo extensión. Los collaretes de uso habitual no impiden la movilización lateral. Estas precauciones se deben mantener hasta poder descartar la lesión raquídea por tomografía. Se indicará difenilhidantoína, dosis carga 20 mg/kg y luego mantenimiento a 5 mg/kg/día como profilaxis o tratamiento de las convulsiones, indicado en todo niño con TEC severo, dada su alta incidencia y el peligro que representan por el aumento de las demandas metabólicas cerebrales, aumento del FSC y de la PIC. Después de la evaluación tomográfica los pacientes se diferencian: 1. Pacientes con indicación de neurocirugía de urgencia: hematomas con efecto de masa y hundimientos expuestos o no. 2. Pacientes con lesiones no neuroquirúrgicas. 3. Pacientes sin lesión tomográficamente evidente. En todos los casos se indicará el traslado a Unidad de Cuidados Intensivos.
14 66 DRA. ALICIA GARCÍA PESAMOSCA III) MANEJO EN LA UNIDAD DE CUIDADOS INTENSIVOS Los pilares del tratamiento se basan en no agregar injuria a un cerebro dañado y susceptible. Las medidas generales incluyen el mantenimiento de una hemodinamia adecuada y evitar situaciones que aumenten la PIC como: desadaptación al respirador, hipoxemia, hipercapnia, fiebre, convulsiones, hipo o hipertensión arterial, hiponatremia y/o dolor Objetivos del tratamiento en la UCIN Mantener una presión de perfusión cerebral (PPC) entre 40 y 65 mmhg. Mantener una presión intracraneana (PIC) menor de 15 a 20 mmhg. INDICACIONES DE COLOCACIÓN DE MONITOR DE PIC La colocación del sistema de monitorización de PIC se realizará en coordinación con neurocirujano. Tienen indicación de colocación de monitor de PIC todos los pacientes con TEC grave o todo paciente con injuria encefálica aguda y con escala de Glasgow más alta, ejemplo politraumatizado con traumatismo de cráneo leve o moderado, pero con imposibilidad de seguimiento neurológico clínico por la necesidad de sedación o de curarización. Monitoreo concomitante 1. Presión arterial media (PAM), por método invasivo, y con ello cálculo de la PPC = PAM PIC. 2. Saturación arterial de oxígeno por pulsometría. 3. PaCO 2, mediante gasometrías seriadas. La frecuencia está condicionada a los cambios terapéuticos y a la respuesta de los mismos. Mantener entre mmhg, salvo que requiera hiperventilación, en ese caso mantener entre mmhg. 4. PVC, mantener entre Saturación de oxígeno en el golfo de la yugular (SjO 2 ): mantener valores entre 55% y 75%. Está indicada su monitorización si la PIC es mantenidamente elevada y hay evidencia de hiperemia. 6. Ecodoppler transcraneano: permite detectar cambios hemodinámicos cerebrales y la respuesta a maniobras terapéuticas. Medidas generales 1. Posición de cabeza y cuello neutra a 30º del plano de la cama (mantener fijación cervical, si la tiene). 2. Asistencia ventilatoria mecánica (AVM). Mantener una PaO 2 de 100 mm de Hg con saturación de oxígeno mayor de 95%. Mantener una PaCO 2 entre 35 a 40 mmhg a revalorar según situación clínica (ver más adelante). La intubación orotraqueal es la vía de elección, con protección de la columna cervical mediante la maniobra
15 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS 67 de tracción o subluxación de la mandíbula. Está contraindicada la intubación nasotraqueal. La intubación se realiza con apoyo de fármacos en lo que se denomina secuencia rápida de intubación (figura 1). 3. Mantener la normovolemia. Administrar fluidos en cantidad necesaria para mantener la presión arterial en el valor normal para la edad. El percentil 50 se puede estimar con la siguiente fórmula: 90 + (2 x edad en años). Recordar que la hipotensión es un signo tardío de shock en los niños. No hay ninguna contraindicación en aplicar grandes volúmenes de líquidos si es necesario. La solución a utilizar es suero fisiológico al 0,9%. Si el hematocrito es menor de 30%, indicar transfusión de glóbulos rojos. 4. Vasopresores: noradrenalina (0,05 a 5 gammas/kg/min), adrenalina (0,1 a 2 gammas/kg/min). Dada la extrema sensibilidad del encéfalo a la hipotensión, aunque los vasopresores no deben sustituir al volumen, parece lógico utilizarlos como medio para acortar los tiempos hipotensivos y además evitar la hiperperfusión de volumen que puede ocurrir en el intento de recuperar la presión arterial. 5. Sedación y analgesia: midazolam: dosis inicial: 0,1 a 0,2 mg/kg por vía intravenosa lento (no usar bolos rápidos por el riesgo de hipotensión). Luego continuar con infusión de 0,03 a 0,3 mg/kg/hora. Fentanilo: bolo lento de 3 a 5 gammas/kg por vía intravenosa y luego infusión continua de 1 a 3 gammas/kg/hora. No debe usarse propofol. 6. Evitar la hipertermia. Descender temperatura con derivados pirazolónicos. 7. Frente a cualquier maniobra o movilización del paciente indicar lidocaína, 1 a 2 mg/kg por vía intravenosa. La aspiración de vía aérea se debe realizar en tiempos cortos preoxigenando al 100%. 8. Profilaxis de las convulsiones tempranas. Se indicará difenilhidantoína, dosis carga: 20 mg/kg por vía intravenosa, luego dosis de mantenimiento: 5 mg/kg/día. La estrategia terapéutica paso a paso continúa siendo el método más adecuado para el manejo de estos pacientes. Si persiste la PIC elevada luego de realizadas las medidas generales, se debe considerar: 1. La aparición de nueva lesión ocupante. Por tanto hay que repetir la TAC. 2. Una vez descartadas las lesiones potencialmente quirúrgicas se procederá al tratamiento escalonado mediante dos tipos de medidas que se denominan de primer y segundo nivel. 3. El paso sucesivo de uno a otro dependerá de la respuesta terapéutica obtenida en el plazo de 30 minutos desde el inicio de su aplicación. En caso de que la medida terapéutica no sea efectiva se debe
16 68 DRA. ALICIA GARCÍA PESAMOSCA FIGURA 1. Secuencia rápida de intubación pasar a la siguiente medida manteniendo el tratamiento anterior (no efectivo) en los niveles máximos tolerables. Primer nivel a) Si al paciente se le realizó ventriculostomía, se procederá al drenaje de LCR. Se extraerán los mililitros necesarios para llegar a una PIC normal, lentamente, gota a gota y en general no más de 5 a 6 ml. El manejo es exclusivo del médico. No se debe utilizar el circuito para inyectar soluciones. b) En los pacientes que no sean portadores de ventriculostomía, el primer paso consiste en la administración de bloqueantes musculares. Se indica atracurio, bolo: 0,4 a 0,5 mg/kg por vía intravenosa seguido de una perfusión de 0,3 a 0,6 mg/kg o rocuronio: bolo de 0,6 a 1,2 mg/kg seguido de una perfusión de 0,3 a 0,9 mg/kg/hora. El uso de bloqueantes musculares disminuye la PIC por diferentes mecanismos: reducción de las presiones intratorácicas y de la vía aérea con la consiguiente mejoría del retorno venoso cerebral y prevención de la desadaptación al ventilador. c) Osmoterapia.
17 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS El manitol puede ser efectivo para el control de los incrementos de la presión intracraneana en los pacientes refractarios a otros modelos terapéuticos. Se realizará en dosis de 0,25 g/kg hasta 1 g/kg en bolos intravenosos rápidos en 10 a 15 minutos y a demanda según los valores de PIC. La normovolemia debe ser mantenida mediante la administración de fluidos. Se debe mantener un estricto control de diuresis, osmolaridad y natremia. No repetir si la osmolaridad supera los 320 osm/l. 2. Suero salino hipertónico al 3%. Su uso debe excluir el uso del manitol. No administrar juntos. No reiterar si la osmolaridad es mayor de 360 osm/l. La dosis es de1a10ml/kg, en bolo, de 15 minutos. d) Hiperventilación moderada. Si la terapia hiperosmolar es inefectiva se debe aumentar la ventilación para obtener PaCO 2 entre 30 a 35 mmhg. La medida del flujo sanguíneo cerebral, saturación del golfo de la yugular o tensión de oxígeno tisular debe ser considerada cuando la ventilación se incrementa. Una contraindicación formal de hiperventilación moderada es la existencia de niveles SjO 2 iguales o inferiores a 60% o la presencia en la TAC de lesiones sugestivas de infartos cerebrales. En estos casos se pasará directamente al segundo nivel. Segundo nivel Ante situación de hipertensión intracraneana intratable y antes de pasar al segundo nivel terapéutico considerar la repetición de la TAC. Si noexistelesiónneuroquirúrgicaseprocederáa: a) Si hay evidencia de hiperemia sin isquemia, considerar la hiperventilación intensa transitoria: PaCO 2 entre 25 a 30 mmhg. Con estricto monitoreo de SjO 2, FSC y diferencia arteriovenosa de oxígeno yugular. Está contraindicada la hiperventilación si la SjO 2 es menor o igual a 60%. b) Barbitúricos. La terapia con altas dosis de barbitúricos está indicada en el tratamiento de la hipertensión intracraneana refractaria (PIC mantenidamente elevada, superior a 25 a 30 mm Hg). Exige un adecuado monitoreo hemodinámico y soporte cardiovascular. Se utiliza tiopental, bolo de 1 a 10 mg/kg a pasar en 30 minutos. Si desciende la PIC luego de administrar el bolo, se sigue con una perfusión de 1 a 5mg/kg/hora. No es necesario EEG plano o registros salva supresión para conseguir efectos beneficiosos, pero es inútil aumentar la dosis de la droga después de alcanzado este nivel electroencefalográfico. Su retiro debe ser siempre progresivo. c) Craniectomía decompresiva. Si hay evidencia de swelling uni o bilateral en la TAC, considerar craniectomía decompresiva uni o bilateral respectivamente. d) Si hay evidencia de isquemia y no existen contraindicaciones se considerará la hipotermia moderada: entre 32º a 34ºC.
18 70 DRA. ALICIA GARCÍA PESAMOSCA RETIRADA DE LAS MEDIDAS TERAPÉUTICAS Tras 24 a 48 horas de normalidad de la PIC y de la PPC, iniciar la retirada iniciando por la última introducida. El tiopental retirarlo gradualmente en 48 horas. EVOLUCIÓN Estos pacientes requieren rehabilitación sostenida y multidisciplinaria. Exigen un complejo trabajo de evaluación y asistencia a largo plazo Un estrecho seguimiento del niño y su entorno es parte esencial de un programa de rehabilitación. El equipo multidisciplinario que asiste a estos niños está integrado, entre otros, por pediatra, fisiatra fisioterapeuta, neuropediatra, asistente social, psiquiatra-psicólogo. Centrado por el tan importante rol que tiene la familia. De nuestra casuística publicada en el año 2004, 78% presentaron déficit de distinta entidad, 40% presentaron déficit motor y 54% déficit cognitivo. La mortalidad persiste luego del alta de UCIN. Casi un 75% de los pacientes en seguimiento presentaron un nivel de rehabilitación que les permitió su reinserción social y escolar. Las deficiencias más frecuentes son de la esfera motora y psíquica. Se requiere una importante infraestructura para la correcta valoración y rehabilitación de estos pacientes. El GOS es un buen predictor del compromiso neurológico en la evolución. BIBLIOGRAFÍA SUGERIDA 1. Pérez W, Acquarone C. Accidentes en pediatría. Visión epidemiológica desde una unidad de atención extrahospitalaria. Arch Pediatr Urug 1994; 65: Kraus JF, Black MA. The incidence of acute brain injury and serious impairment in a defined population. Am J Epidemiol 1984; 119: Pardo L, Muñoz S, Sirio E, Lezama G, Ramírez M, Pérez W, et al. Traumatismo de cráneo en pediatría. Parámetros clínicos y radiológicos asociados con alteraciones tomográficas. Estudio prospectivo. Arch Pediatr Urug 1996; 67 (4): Center for Environmental Health and Injury Control. Division of Injury Control. Childhood injuries in the United States. Am J Dis Child 1990; 144 (6): Jhonson M, Krisnamurthi L. Send severe head injury children to a pediatric trauma center. Pediatr Neurosurg 1996; 25(6): Pérez W, Muñoz S, Bossio M, García A, Gillén W, Alberti M, et al. Traumatismo de cráneo grave en niños. Detección temprana de deficiencias y seguimiento fisiátrico. Procedente de 5a. Jornadas Integradas de Emergencia Pediátrica; 2000 mayo 18-20; Montevideo, Uruguay.
19 TRAUMATISMO ENCÉFALOCRANEANO GRAVE EN NIÑOS Butterword J, De Witt D. Severe head trauma: Pathophysiology and management. Crit Care Clin 1989; 5: Jennet B, Teasdale G. Management of head injury. Philadelphia: FA Davis, 1981: Jennett B, Teasdale G, Braakman R, Minderhoud J, Heiden J, Kurze T. Prognosis of patients with head injury. Neurosurgery 1979; 4: Adelson P, Clyde B, Kochanek PM, Wisnewiski A. Cerebrovascular response in infants and children following severe traumatic brain injury. Pediatr Neurosurg 1997; 26: Krauss JF, Rock A, Hemyari P. Brain injury among infants, children, adolescents and young adults. Am J Dis Child 1990; 24(6): Jennet B, Bond M. Assestment of outcome after severe brain damage. Lancet 1975; 1(7905): Alvarez M, Nava JM, Rué M, Quintana S. Mortality prediction in head trauma patients: Performance og GCS and General Severity Systems. Crit Care Med 1998; 26: Marshall F, Smith G, Shapiro HM. The outcome with agressive treatmentand severe head injury. J Neurosurg 1979; 50: Winchell R, Simons R, Hoiy M. Transient sistolic hipotension. A serious problem in the management of head injury. Arch Surg 1996; 131(5): Muñoz S. Traumatismo de cráneo [monografía postgrado]. Montevideo: Facultad de Medicina, Lee TT, Aldana PR, Kirton OC, Green BA. Follow-up computerized tomography scans in moderate and severe head injuries: correlation with Glasgow Coma Scores and complication rate. Acta Neurochir 1997; 139 (11): Jennet B, Teasdale G, Braakman D, Minderhoud J, Heiden J, Kurze T. Prognosis of patiens with severe head injury. Neurosurgery 1979; 4 (4): Tepas JJ, Discala G, Ramenofsky ML, Barlow B. Mortality and head injury: the pediatric perspective. J Pediatr Surg 1990; 25 (1): Cazzadori A, Di Perri G, Vento S, Bonora S, Fendt D, Rossi M, et al. Aetiology of pneumonia following isolated closed head injury. Respir Med 1997: 91 (4): Bloomfield E. Extracerebral complicatios of head injury. Crit Care Clin 1989; 5: Scherer RU, Spangerberg P. Procoaglant activity in patients with isolated severe head trauma. Crit Care Med 1998; 26: May AK, Young JS, Butler K, Bassam D, Brady W. Coagulopathy in severe closed head injury: is empiric therapy warranted? Am Surg 1997; 63 (3): Fabian TC, Boucher BA, Croce MA, Khul DA, Jannings W. Pneumonia and stress ulceration in severely injured patients. A prospective evaluation of the stress ulcer prophylaxis. Arch Surg 1993; 128(2): Pérez W, Muñoz S, Bossio M, Guillén W, García A, Alberti M, et al. Traumatismo de cráneo grave en cuidados intensivos pediátricos. Arch Pediatr Urug 2001; 72(1): García A, Muñoz S, Pérez W, Alberti M, Wajkopf S, Carminatti S. Traumatismo de cráneo grave en la unidad de cuidados intensivos de niños. Arch Pediatr Urug 2003; 74(3): Pérez W, Muñoz S, García A, De Castelet L, Arigón E, Fuentes A, et al. Traumatismo de cráneo grave en niños. Seguimiento interdisciplinario. Rev Med Uruguay 2004; 20(1): Chesnut R. Guidelines for the acute medical management of severe traumatic
20 72 DRA. ALICIA GARCÍA PESAMOSCA brain injury in infants, children and adolescents. Pediatr Crit Care Med 2003; 4 (3 Suppl) S Wajskopf S. Traumatismo encéfalo craneano. 2 ed. Montevideo: Oficina del Libro-AEM, Casado Flores J. Traumatismo craneoencefálico. In: Ruza F. Tratado de Cuidados Intensivos Pediátricos. Madrid: Norma Capitel, 2003: Iñón A. Trauma en Pediatría. Buenos Aires: MacGraw-Hill, 2002.
TRAUMA DE CRANEO EN URGENCIAS
 TRAUMA DE CRANEO EN URGENCIAS DRA. BEATRIZ GIRALDO DURAN INTENSIVISTA PEDIATRA U. DE CALDAS U NACIONAL DE COLOMBIA COORDINADORA UNIDAD DE CUIDADO INTENSIVO PEDIATRICO HOSPITAL OCCIDENTE DE KENNEDY OBJETIVOS
TRAUMA DE CRANEO EN URGENCIAS DRA. BEATRIZ GIRALDO DURAN INTENSIVISTA PEDIATRA U. DE CALDAS U NACIONAL DE COLOMBIA COORDINADORA UNIDAD DE CUIDADO INTENSIVO PEDIATRICO HOSPITAL OCCIDENTE DE KENNEDY OBJETIVOS
Secuencia A-B-C-D. secuencia ABCD + objetivos del tratamiento del TCE. In situ (A) Objetivo 1 EVITAR LA HIPOXEMIA. vía aérea e inmovilización cervical
 Tratamiento del TCE In situ secuencia ABCD + objetivos del tratamiento del TCE Secuencia A-B-C-D Objetivo 1 EVITAR LA HIPOXEMIA (A) vía aérea e inmovilización cervical (apnea, cianosis, SatO 2 < 90%) se
Tratamiento del TCE In situ secuencia ABCD + objetivos del tratamiento del TCE Secuencia A-B-C-D Objetivo 1 EVITAR LA HIPOXEMIA (A) vía aérea e inmovilización cervical (apnea, cianosis, SatO 2 < 90%) se
TAUMATISMO CRANEOENCEFALICO. Mónica Ara Gabas
 TAUMATISMO CRANEOENCEFALICO T.C.E. Cualquier lesión física o deterioro funcional del contenido craneal, producido por un intercambio brusco de energía mecánica. CAUSAS DEL T.C.E. ACCIDENTES DE TRÁFICO
TAUMATISMO CRANEOENCEFALICO T.C.E. Cualquier lesión física o deterioro funcional del contenido craneal, producido por un intercambio brusco de energía mecánica. CAUSAS DEL T.C.E. ACCIDENTES DE TRÁFICO
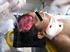
Fractura por hundimiento de cráneo. Dra. Ivian Blanco B. Neonatología HBPM -Febrero 2014
 Fractura por hundimiento de cráneo Dra. Ivian Blanco B. Neonatología HBPM -Febrero 2014 O Trauma obstétrico: O Aquellas lesiones que afectan al RN, derivadas del trabajo de parto, asociadas o no a maniobras
Fractura por hundimiento de cráneo Dra. Ivian Blanco B. Neonatología HBPM -Febrero 2014 O Trauma obstétrico: O Aquellas lesiones que afectan al RN, derivadas del trabajo de parto, asociadas o no a maniobras
Contenido. Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones...
 Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
Unidad de terapia intensiva adulto Turno noche
 Paciente Neurocritico Ateneo Unidad de terapia intensiva adulto Turno noche SISTEMA NERVIOSO CENTRAL El sistema nervioso central (SNC) está constituido por el encéfalo y la médula espinal. Están protegidos
Paciente Neurocritico Ateneo Unidad de terapia intensiva adulto Turno noche SISTEMA NERVIOSO CENTRAL El sistema nervioso central (SNC) está constituido por el encéfalo y la médula espinal. Están protegidos
PHTLS. Trauma Craneo-encefálico
 Unidad 8 PHTLS Soporte Vital Prehospitalario del Trauma Trauma Craneo-encefálico Lección 8: objetivos Al finalizar el curso el alumno deberá: ❶ Conocer la anatomía del craneo y cerebro. ❷ Conocer la fisiopatología
Unidad 8 PHTLS Soporte Vital Prehospitalario del Trauma Trauma Craneo-encefálico Lección 8: objetivos Al finalizar el curso el alumno deberá: ❶ Conocer la anatomía del craneo y cerebro. ❷ Conocer la fisiopatología
El trauma de cráneo es una de las lesiones más comunes en niños. 500,000 visitas a los departamentos de urgencias por año 95,000 ingresos
 El trauma de cráneo es una de las lesiones más comunes en niños. 500,000 visitas a los departamentos de urgencias por año 95,000 ingresos hospitalarios 7,000 muertes 29,000 discapacidades permanentes 18000
El trauma de cráneo es una de las lesiones más comunes en niños. 500,000 visitas a los departamentos de urgencias por año 95,000 ingresos hospitalarios 7,000 muertes 29,000 discapacidades permanentes 18000
Asistencia inicial al politraumatizado
 Asistencia inicial al politraumatizado Luis Marina Tutor de Residentes Medicina Intensiva Complejo Hospitalario de Toledo 1º Foro de Resientes de Medicina Intensiva de CLM Objetivos Conocer los principios
Asistencia inicial al politraumatizado Luis Marina Tutor de Residentes Medicina Intensiva Complejo Hospitalario de Toledo 1º Foro de Resientes de Medicina Intensiva de CLM Objetivos Conocer los principios
ATENCION PREHOSPITALARIA AL TRAUMATISMO CRANEOENCEFALICO
 ATENCION PREHOSPITALARIA AL TRAUMATISMO CRANEOENCEFALICO noviembre 2006 Lesión n física, f o deterioro funcional del contenido craneal, secundario a un intercambio brusco de energía a mecánica, producido
ATENCION PREHOSPITALARIA AL TRAUMATISMO CRANEOENCEFALICO noviembre 2006 Lesión n física, f o deterioro funcional del contenido craneal, secundario a un intercambio brusco de energía a mecánica, producido
HEMORRAGIA CEREBRAL EN RECIÉN NACIDOS PREMATUROS
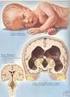 HEMORRAGIA CEREBRAL EN RECIÉN NACIDOS PREMATUROS DIAGNÓSTICO POR ECOGRAFÍA Dra. María Cristina Sperperato BUENOS AIRES, REPÚBLICA ARGENTINA Junio 2005 HEMORRAGIA CEREBRAL FRECUENCIA EN PREMATUROS Según
HEMORRAGIA CEREBRAL EN RECIÉN NACIDOS PREMATUROS DIAGNÓSTICO POR ECOGRAFÍA Dra. María Cristina Sperperato BUENOS AIRES, REPÚBLICA ARGENTINA Junio 2005 HEMORRAGIA CEREBRAL FRECUENCIA EN PREMATUROS Según
GUÍA DE PRACTICA CLINICA TRAUMATISMO ENCÉFALO CRANEANO
 GUÍA DE PRACTICA CLINICA TRAUMATISMO ENCÉFALO CRANEANO I. NOMBRE Y CODIGO TRAUMATISMO ENCÉFALO CRANEANO CIE 10: S06.9 II. DEFINICIÓN Lesión física o deterioro funcional del contenido craneal debido a un
GUÍA DE PRACTICA CLINICA TRAUMATISMO ENCÉFALO CRANEANO I. NOMBRE Y CODIGO TRAUMATISMO ENCÉFALO CRANEANO CIE 10: S06.9 II. DEFINICIÓN Lesión física o deterioro funcional del contenido craneal debido a un
TRAUMATISMO CRANEOENCEFALICO Y MAXILOFACIAL
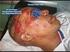 TRAUMATISMO CRANEOENCEFALICO Y MAXILOFACIAL Mudarra Reche Carolina. Servicio de Medicina Intensiva. Hospital Universitario 12 de Octubre. Introducción: El traumatismo craneoencefálico (TCE) se define como
TRAUMATISMO CRANEOENCEFALICO Y MAXILOFACIAL Mudarra Reche Carolina. Servicio de Medicina Intensiva. Hospital Universitario 12 de Octubre. Introducción: El traumatismo craneoencefálico (TCE) se define como
1.Francisco Javier Pastor Gallardo 2. Macarena Muñoz Sanz 3.Purificación Calero Esquivel 4.Antonia Escobar Escobar 5.Rosa María Hormeño Bermejo
 1.Francisco Javier Pastor Gallardo 2. Macarena Muñoz Sanz 3.Purificación Calero Esquivel 4.Antonia Escobar Escobar 5.Rosa María Hormeño Bermejo Revista Iberoamericana de Enfermería Comunitaria. 2013; 6(2):
1.Francisco Javier Pastor Gallardo 2. Macarena Muñoz Sanz 3.Purificación Calero Esquivel 4.Antonia Escobar Escobar 5.Rosa María Hormeño Bermejo Revista Iberoamericana de Enfermería Comunitaria. 2013; 6(2):
PIC. Volumen intracraneal
 Hipertensión Intracraneana: Distensibilidad cerebral. Mauricio Fernández Laverde Pediatra Intensivista Universidad CES Colombia. Conflicto de Intereses Declaro que no hay conflicto de intereses. Marcas
Hipertensión Intracraneana: Distensibilidad cerebral. Mauricio Fernández Laverde Pediatra Intensivista Universidad CES Colombia. Conflicto de Intereses Declaro que no hay conflicto de intereses. Marcas
Coma y alteraciones del estado de conciencia. Dr. Remo Martín Castro Unidad de Terapia Intensiva Sanatorio Cruz Azul
 Coma y alteraciones del estado de conciencia Dr. Remo Martín Castro Unidad de Terapia Intensiva Sanatorio Cruz Azul Definiciones Conciencia: pleno conocimiento que tiene el individuo de si mismo y del
Coma y alteraciones del estado de conciencia Dr. Remo Martín Castro Unidad de Terapia Intensiva Sanatorio Cruz Azul Definiciones Conciencia: pleno conocimiento que tiene el individuo de si mismo y del
Traumatismo craneoencefálico
 7 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS INICIALES Conocimiento de la fisiopatología del TCE. Valoración inicial: gravedad de TCE, exploración clínica y complementaria. Conocimiento
7 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS INICIALES Conocimiento de la fisiopatología del TCE. Valoración inicial: gravedad de TCE, exploración clínica y complementaria. Conocimiento
Accidente Cerebrovascular Isquémico ACVI
 Accidente Cerebrovascular Isquémico ACVI Alberto José Machado, M.D. Hospital Alemán Buenos Aires, Argentina TIEMPO ES CEREBRO Si en el dolor de pecho hay demora en la llegada de los pacientes, aquí hay
Accidente Cerebrovascular Isquémico ACVI Alberto José Machado, M.D. Hospital Alemán Buenos Aires, Argentina TIEMPO ES CEREBRO Si en el dolor de pecho hay demora en la llegada de los pacientes, aquí hay
TRAUMA CRANEOENCEFALICO SEVERO MANEJO ACTUAL
 TRAUMA CRANEOENCEFALICO SEVERO Dr. Jesús Pulido Barba World Federation of Pediatric Intensive and Critical Care Societies Sociedad Latinoamericana de Cuidados Intensivos Pediátricos Asociación Mexicana
TRAUMA CRANEOENCEFALICO SEVERO Dr. Jesús Pulido Barba World Federation of Pediatric Intensive and Critical Care Societies Sociedad Latinoamericana de Cuidados Intensivos Pediátricos Asociación Mexicana
Manejo del Paciente con Traumatismo Craneoencefálico
 Manejo del Paciente con Traumatismo Craneoencefálico 19 Manejo del Paciente con Traumatismo Craneoencefálico 19 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración 1 Valoración Inicial
Manejo del Paciente con Traumatismo Craneoencefálico 19 Manejo del Paciente con Traumatismo Craneoencefálico 19 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración 1 Valoración Inicial
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
VALOR DE LOS ALGORITMOS DIAGNÓSTICOS
 IMAGENOLOGÍA EN LOS TRAUMAS CRÁNEO-ENCEFÁLICOS. VALOR DE LOS ALGORITMOS DIAGNÓSTICOS URGRAV AUTORES: PROF. O VALLS. PROF. M PARRILLA. IMAGENOLOGÍA EN LOS TRAUMAS CRÁNEO-ENCEFÁLICOS. PROBLEMA Los traumas
IMAGENOLOGÍA EN LOS TRAUMAS CRÁNEO-ENCEFÁLICOS. VALOR DE LOS ALGORITMOS DIAGNÓSTICOS URGRAV AUTORES: PROF. O VALLS. PROF. M PARRILLA. IMAGENOLOGÍA EN LOS TRAUMAS CRÁNEO-ENCEFÁLICOS. PROBLEMA Los traumas
CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO
 CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO CONNOTACIONES ESPECIALES DE LA ASISTENCIA A EMERGENCIAS EXTRAHOSPITALARIAS Habitáculo de trabajo: UVI-móvil Familiares y curiosos. Malas condiciones
CONTROL DE LA VÍA AÉREA EN EL MEDIO EXTRAHOSPITALARIO CONNOTACIONES ESPECIALES DE LA ASISTENCIA A EMERGENCIAS EXTRAHOSPITALARIAS Habitáculo de trabajo: UVI-móvil Familiares y curiosos. Malas condiciones
Trauma al Tórax. Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico
 Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
Trauma al Tórax Salvador E. Villanueva MD, FACEP, FAAEM Catedratico Auxiliar Departamento de Medicina de Emergencia Universidad de Puerto Rico Objetivos 1. Reconocer los diferentes tipos de trauma al pecho.
FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR
 FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR Dra. Yolanda Torres Delis Especialista de Segundo Grado de Neumología Profesora Auxiliar C.N.R Julio Díaz Introducción La causa líder de morbilidad y mortalidad
FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR Dra. Yolanda Torres Delis Especialista de Segundo Grado de Neumología Profesora Auxiliar C.N.R Julio Díaz Introducción La causa líder de morbilidad y mortalidad
2. Sobre los valores de las diferentes presiones parciales de los gases, marca con una cruz (X) la respuesta correcta según corresponda.
 Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
Semana 7 Consolidación 7. 1. Acerca de la mecánica de la ventilación pulmonar, escribe en el espacio en blanco (V) si son verdaderos o (F) si son falsos los siguientes planteamientos: a) _F_ Los intercostales
CARACTERÍSTICAS DEL TRAUMA CRANEOENCEFÁLICO EN EL TÓPICO DE CIRUGÍA DEL HOSPITAL DE EMERGENCIAS GRAU. LIMA, JULIO- OCTUBRE 2003
 CARACTERÍSTICAS DEL TRAUMA CRANEOENCEFÁLICO EN EL TÓPICO DE CIRUGÍA DEL HOSPITAL DE EMERGENCIAS GRAU. LIMA, JULIO- OCTUBRE 2003 Giovanni Meneses Flores Lima, 7 de Noviembre del 2004 Objetivos Determinar
CARACTERÍSTICAS DEL TRAUMA CRANEOENCEFÁLICO EN EL TÓPICO DE CIRUGÍA DEL HOSPITAL DE EMERGENCIAS GRAU. LIMA, JULIO- OCTUBRE 2003 Giovanni Meneses Flores Lima, 7 de Noviembre del 2004 Objetivos Determinar
VENTILACION MECANICA EN EL PREHOSPITALARIO
 VENTILACION MECANICA EN EL PREHOSPITALARIO Dr. Richard J. Peña Bolívar Médico Especialista en Medicina de Emergencia y Desastres Venezuela VM EN PREHOSPITALARIO: VENTAJAS APORTE OPTIMO DE OXIGENO DISMINUYE
VENTILACION MECANICA EN EL PREHOSPITALARIO Dr. Richard J. Peña Bolívar Médico Especialista en Medicina de Emergencia y Desastres Venezuela VM EN PREHOSPITALARIO: VENTAJAS APORTE OPTIMO DE OXIGENO DISMINUYE
Hospital Civil de Guadalajara Dr. Juan I. Menchaca Área que Genera
 CONCEPTO Se define como hipertensión arterial a la elevación de las mediciones sistólicas, diastólicas o ambas a cifras iguales o mayores a la percentila 95 para la edad y sexo, por lo menos en tres determinaciones.
CONCEPTO Se define como hipertensión arterial a la elevación de las mediciones sistólicas, diastólicas o ambas a cifras iguales o mayores a la percentila 95 para la edad y sexo, por lo menos en tres determinaciones.
Jornada de Neurología Vascular. Sociedad Neurológica Argentina. Hemorragia cerebral espontánea. Manejo de emergencia en las primeras horas.
 Jornada de Neurología Vascular. Sociedad Neurológica Argentina. Viernes 2 de diciembre de 2016. Hemorragia cerebral espontánea. Manejo de emergencia en las primeras horas. Dr. Javier Moschini. Médico Neurólogo.
Jornada de Neurología Vascular. Sociedad Neurológica Argentina. Viernes 2 de diciembre de 2016. Hemorragia cerebral espontánea. Manejo de emergencia en las primeras horas. Dr. Javier Moschini. Médico Neurólogo.
TRAUMA CRANEOENCEFÁLICO Preservando la Mente
 TRAUMA CRANEOENCEFÁLICO Preservando la Mente Se define como una Alteración en la función neurológica, causado por una energía mecánica que genera deterioro físico o funcional del encéfalo. Se considera
TRAUMA CRANEOENCEFÁLICO Preservando la Mente Se define como una Alteración en la función neurológica, causado por una energía mecánica que genera deterioro físico o funcional del encéfalo. Se considera
25/11/2015 CASO CLÍNICO NIÑO PRECIPITADO DESDE GRAN ALTURA SECUENCIA DE INTUBACIÓN RÁPIDA TCE GRAVE. SAMUR (Servicio Asistencia Médica Urgente)
 No se puede mostrar la imagen. Puede que su equipo no tenga suficiente memoria para abrir la imagen o que ésta esté dañada. Reinicie el equipo y, a continuación, abra el archivo de nuevo. Si sigue apareciendo
No se puede mostrar la imagen. Puede que su equipo no tenga suficiente memoria para abrir la imagen o que ésta esté dañada. Reinicie el equipo y, a continuación, abra el archivo de nuevo. Si sigue apareciendo
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
BOMBA VENOSA. Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico.
 BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
BOMBA VENOSA Elisabeth Cepas García. Due Traumatología como procedimiento terapéutico. Enero 2010 RECUERDO ANATOMO- FISIOLÓGICO DEL SISTEMA VENOSO. DE LOS MIEMBROS INFERIORES. 1-INTRODUCCIÓN Es el responsable
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Fisiopatología del aparato respiratorio II _ Pruebas complementarias
 Fisiopatología del aparato respiratorio II _ Pruebas complementarias Gasometría arterial (GSA) Gasometría arterial: Punción de una arteria periférica Determina el equilibrio ácido-base: - ph - Las concentraciones
Fisiopatología del aparato respiratorio II _ Pruebas complementarias Gasometría arterial (GSA) Gasometría arterial: Punción de una arteria periférica Determina el equilibrio ácido-base: - ph - Las concentraciones
ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA
 ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA 1. Qué medios técnicos son imprescindibles para poder efectuar adecuadamente una RCP básica?: a) Una tabla. b) Una cánula orofaríngea adecuada
ENFERMERÍA EN LA RCP PEDIÁTRICA BÁSICA E INSTRUMENTALIZADA 1. Qué medios técnicos son imprescindibles para poder efectuar adecuadamente una RCP básica?: a) Una tabla. b) Una cánula orofaríngea adecuada
Caso 2: 1ª RM: aumento de señal en la corteza cerebral en difusión y FLAIR, con ganglios de la base normales. 2ª RM: aparece aumento de señal en
 RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
lunes 27 de febrero de 12 CHOQUE
 CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
La monitorización de la presión intracraneana. Beneficios o complicaciones?
 La monitorización de la presión intracraneana. Beneficios o complicaciones? Dr. Jorge Rosa Díaz Especialista de 1er Grado en Anestesiología y Reanimación. Master en Urgencias Médicas en Atención Primaria
La monitorización de la presión intracraneana. Beneficios o complicaciones? Dr. Jorge Rosa Díaz Especialista de 1er Grado en Anestesiología y Reanimación. Master en Urgencias Médicas en Atención Primaria
Atención prehospitalaria al traumatismo craneoencefálico. Mª José Lázaro García. Carlos Gracia Sos. Mª José Lázaro García
 ATENCION PREHOSPITALARIA AL TRAUMATISMO CRANEOENCEFALICO Se define al Traumatismo Craneoencefálico (TCE) como cualquier lesión física, o deterioro funcional del contenido craneal, secundario a un intercambio
ATENCION PREHOSPITALARIA AL TRAUMATISMO CRANEOENCEFALICO Se define al Traumatismo Craneoencefálico (TCE) como cualquier lesión física, o deterioro funcional del contenido craneal, secundario a un intercambio
Diagnosticos Omitidos con Riesgo de Muerte
 Diagnosticos Omitidos con Riesgo de Muerte Abel García Villafuerte Medico Emergenciologo Presidente SPMED Vicepresidente ALACED garvilla@hotmail.com TRAUMA Primera causa de muerte en menores de 45 años
Diagnosticos Omitidos con Riesgo de Muerte Abel García Villafuerte Medico Emergenciologo Presidente SPMED Vicepresidente ALACED garvilla@hotmail.com TRAUMA Primera causa de muerte en menores de 45 años
Causa Parálisis Cerebral
 Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
MENINGITIS POST QUIRURGICA POR T.C.E. (presentación de caso)
 MENINGITIS POST QUIRURGICA POR T.C.E. (presentación de caso) ANATOMÍA PATOLÓGICA. U.N.M.S.M. Sede: Ministerio Público - Instituto de Medicina Legal. Varón de 59 años de edad. Antecedente (13-11-13), Accidente
MENINGITIS POST QUIRURGICA POR T.C.E. (presentación de caso) ANATOMÍA PATOLÓGICA. U.N.M.S.M. Sede: Ministerio Público - Instituto de Medicina Legal. Varón de 59 años de edad. Antecedente (13-11-13), Accidente
Normas de Manejo del Hemotórax Traumático
 Unidad de Emergencia CABL Normas de Manejo del Hemotórax Traumático (Revisadas) Redactor: Dr. Carlos Álvarez Zepeda Julio de 2011 OBJETIVO DE LAS NORMAS: Entregar una guía del manejo del paciente con hemotórax
Unidad de Emergencia CABL Normas de Manejo del Hemotórax Traumático (Revisadas) Redactor: Dr. Carlos Álvarez Zepeda Julio de 2011 OBJETIVO DE LAS NORMAS: Entregar una guía del manejo del paciente con hemotórax
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
ACCIDENTE CEREBROVASCULAR
 ACCIDENTE CEREBROVASCULAR Definición: Un accidente cerebrovascular (ACV), apoplejía o infarto cerebral, es una muerte repentina de las células del cerebro causada por una falta de suministro de oxígeno
ACCIDENTE CEREBROVASCULAR Definición: Un accidente cerebrovascular (ACV), apoplejía o infarto cerebral, es una muerte repentina de las células del cerebro causada por una falta de suministro de oxígeno
Serie monográfica Manejo inicial del politraumatismo pediátrico (II) Traumatismo craneoencefálico
 BOL PEDIATR 2008; 48: 153-159 Serie monográfica Manejo inicial del politraumatismo pediátrico (II) Traumatismo craneoencefálico C. REY GALÁN, S. MENÉNDEZ CUERVO, A. CONCHA TORRE Sección de Cuidados Intensivos
BOL PEDIATR 2008; 48: 153-159 Serie monográfica Manejo inicial del politraumatismo pediátrico (II) Traumatismo craneoencefálico C. REY GALÁN, S. MENÉNDEZ CUERVO, A. CONCHA TORRE Sección de Cuidados Intensivos
Radiología del Sistema Nervioso Central Aspectos generales y visión histórica
 Aplicación Multimedia para la la Enseñanza de Radiología a Alumnos de Aplicación Multimedia para para la la la la Enseñanza de de Radiología a a Alumnos Alumnos de de de Aplicación Multimedia para para
Aplicación Multimedia para la la Enseñanza de Radiología a Alumnos de Aplicación Multimedia para para la la la la Enseñanza de de Radiología a a Alumnos Alumnos de de de Aplicación Multimedia para para
Plan de Estudios: 509 Licenciado/a en Medicina. Asignatura: Cirugía. Itinerario de la asignatura: Cuarto curso.
 Licenciatura en Medicina - Facultad de Medicina Plan de Estudios: 509 Licenciado/a en Medicina Asignatura: 29086 Cirugía Itinerario de la asignatura: Cuarto curso. Curso académico: 2010 2011 Créditos:
Licenciatura en Medicina - Facultad de Medicina Plan de Estudios: 509 Licenciado/a en Medicina Asignatura: 29086 Cirugía Itinerario de la asignatura: Cuarto curso. Curso académico: 2010 2011 Créditos:
TRAUMA CRANEO ENCEFALICO
 TRAUMA CRANEO ENCEFALICO DR. HUMBERTO EFFIO IMAN JEFE DEL SERVICIO DE NEUROCIRUGIA HNDAC Universidad Nacional Mayor de San Marcos TEC DEFINICION: Es toda injuria causada a la cabeza: partes blandas, cráneo,
TRAUMA CRANEO ENCEFALICO DR. HUMBERTO EFFIO IMAN JEFE DEL SERVICIO DE NEUROCIRUGIA HNDAC Universidad Nacional Mayor de San Marcos TEC DEFINICION: Es toda injuria causada a la cabeza: partes blandas, cráneo,
Edemas en MMII. Abdomen distendido doloroso a la palpación (EVA 7). Anuria de 4 horas de evolución. Ulcera por presión grado II en talón derecho.
 Manuel es un paciente que ingresó en el Servicio de Urgencias del Hospital Del Manzanares, remitido desde su centro de salud por presentar heces oscuras de 2 días de evolución y caída del hematocrito ANTECEDENTES:
Manuel es un paciente que ingresó en el Servicio de Urgencias del Hospital Del Manzanares, remitido desde su centro de salud por presentar heces oscuras de 2 días de evolución y caída del hematocrito ANTECEDENTES:
LESIONES del PARENQUIMA PULMONAR
 LESIONES del PARENQUIMA PULMONAR LESIONES del PARENQUIMA PULMONAR 1. Contusión 2. Laceración 3. Hernia pulmonar postraumática 4. Torsión pulmonar 5. Patrón alveolar difuso 1.- Contusión Opacidades nodulares
LESIONES del PARENQUIMA PULMONAR LESIONES del PARENQUIMA PULMONAR 1. Contusión 2. Laceración 3. Hernia pulmonar postraumática 4. Torsión pulmonar 5. Patrón alveolar difuso 1.- Contusión Opacidades nodulares
Preeclampsia hipertensiva del embarazo. Detección y atención temprana. Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE
 Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
FLUJOS SANGUÍNEOS UTERINOS Y FETALES
 FLUJOS SANGUÍNEOS UTERINOS Y FETALES El efecto Doppler consiste en el cambio de la frecuencia y longitud de onda que se genera cuando un haz ultrasónico se refleja tras incidir sobre un objeto en movimiento.
FLUJOS SANGUÍNEOS UTERINOS Y FETALES El efecto Doppler consiste en el cambio de la frecuencia y longitud de onda que se genera cuando un haz ultrasónico se refleja tras incidir sobre un objeto en movimiento.
INTRODUCCIÓN DEFINICIÓN OBJETIVO CLASIFICACIÓN
 Capítulo 26 - TRAUMATISMO CRANEOENCEFÁLICO Fernando Rodero Alvarez, MaríaTeresa Perez Roche, Laura Ortiz Dominguez INTRODUCCIÓN Los traumatismos craneoencefálicos (TCE) representan en general la primera
Capítulo 26 - TRAUMATISMO CRANEOENCEFÁLICO Fernando Rodero Alvarez, MaríaTeresa Perez Roche, Laura Ortiz Dominguez INTRODUCCIÓN Los traumatismos craneoencefálicos (TCE) representan en general la primera
INTERACCIÓN CORAZÓN- PULMÓN
 INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
SOPORTE VITAL Código: 7304
 SOPORTE VITAL Código: 7304 Modalidad: Teleformación Duración: 56 horas Objetivos: La asistencia sanitaria extra hospitalaria demanda del profesional rapidez, eficacia, eficiencia y efectividad. El presente
SOPORTE VITAL Código: 7304 Modalidad: Teleformación Duración: 56 horas Objetivos: La asistencia sanitaria extra hospitalaria demanda del profesional rapidez, eficacia, eficiencia y efectividad. El presente
TRANSPORTE PEDIATRÍA. Dr. Cavagna Jorge Carlos Región Sanitaria V Emergencia Pediatrica
 TRANSPORTE EN PEDIATRÍA Dr. Cavagna Jorge Carlos Región Sanitaria V Emergencia Pediatrica Para que se logre un buen resultado es importante una buena evaluación en el terreno 1. EVALUAR PACIENTE 2. ESTABILIZAR
TRANSPORTE EN PEDIATRÍA Dr. Cavagna Jorge Carlos Región Sanitaria V Emergencia Pediatrica Para que se logre un buen resultado es importante una buena evaluación en el terreno 1. EVALUAR PACIENTE 2. ESTABILIZAR
Abordaje Inicial del Paciente con Trauma Craneoencefálico Leve y Moderado. Dr Víctor Olivar López
 Abordaje Inicial del Paciente con Trauma Craneoencefálico Leve y Moderado Dr Víctor Olivar López Caso Paciente femenino de 11 meses de edad, sana -Madre con crisis convulsivas -Caída de los brazos de la
Abordaje Inicial del Paciente con Trauma Craneoencefálico Leve y Moderado Dr Víctor Olivar López Caso Paciente femenino de 11 meses de edad, sana -Madre con crisis convulsivas -Caída de los brazos de la
LESIONES Y TRAUMATISMOS
 LESIONES Y TRAUMATISMOS Es la separación permanente de las superficies articulares de forma que los huesos que forman la articulación quedan fuera de su sitio. Dolor intenso. Imposibilidad de movimiento
LESIONES Y TRAUMATISMOS Es la separación permanente de las superficies articulares de forma que los huesos que forman la articulación quedan fuera de su sitio. Dolor intenso. Imposibilidad de movimiento
PLAN DE FORMACION SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL
 PLAN DE FORMACION SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL Organiza: SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL: FICHA TECNICA Campo Científico: Ciencias Biológicas y de la Salud Área Temática: Ciencias
PLAN DE FORMACION SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL Organiza: SOPORTE VITAL AVANZADO PEDIATRICO Y NEONATAL: FICHA TECNICA Campo Científico: Ciencias Biológicas y de la Salud Área Temática: Ciencias
$ $ " #% &'( " "% ) $ " * " +, - ",. $ + $ ". / " "
 1! "# $ $ " #% &'( " "% ) $ " * " + - ". $ + $ ""%." &"%$ ". / " " 2 "" "0 1 "% "1% 2 3 3$ " 3. " $ " + $ 1 1 % + "% $&+"4 0 0)"" #. +. """". *. / + /.. $" " ". + " " " # 1 $ " "0 1 # $0+"" 3 1 0..+" &5"
1! "# $ $ " #% &'( " "% ) $ " * " + - ". $ + $ ""%." &"%$ ". / " " 2 "" "0 1 "% "1% 2 3 3$ " 3. " $ " + $ 1 1 % + "% $&+"4 0 0)"" #. +. """". *. / + /.. $" " ". + " " " # 1 $ " "0 1 # $0+"" 3 1 0..+" &5"
COORDINACIÓN Y ACTIVACIÓN ICTUS. Joaquín Borja
 COORDINACIÓN Y ACTIVACIÓN ICTUS Manejo del paciente ICTUS en el ámbito prehospitalario DOS VERTIENTES Coordinación del código ictus: Sospecha y detección telefónica de esta patología para prealerta de
COORDINACIÓN Y ACTIVACIÓN ICTUS Manejo del paciente ICTUS en el ámbito prehospitalario DOS VERTIENTES Coordinación del código ictus: Sospecha y detección telefónica de esta patología para prealerta de
TRAUMATISMO CRANEO-ENCEFÁLICO. Dr. Perfecto Oscar González Vargas Neurólogo INNN-HMP MP- MDS- SOMENE
 TRAUMATISMO CRANEO-ENCEFÁLICO Dr. Perfecto Oscar González Vargas Neurólogo INNN-HMP MP- MDS- SOMENE TRAUMATISMO CRANEO-ENCEFÁLICO 3ª Causa de Muerte Hombres 3:1 15-45 años. Principal causa de muerte. 75%
TRAUMATISMO CRANEO-ENCEFÁLICO Dr. Perfecto Oscar González Vargas Neurólogo INNN-HMP MP- MDS- SOMENE TRAUMATISMO CRANEO-ENCEFÁLICO 3ª Causa de Muerte Hombres 3:1 15-45 años. Principal causa de muerte. 75%
REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO. Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili
 REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili NEURODESARROLLO Serie de mecanismos que involucran los procesos biológicos
REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili NEURODESARROLLO Serie de mecanismos que involucran los procesos biológicos
CURSO RESIDENTES HOSPITAL GALDAKAO. 2012ko Iraila/ Septiembre de 2012
 CURSO RESIDENTES HOSPITAL GALDAKAO 2012ko Iraila/ Septiembre de 2012 TRAUMATISMO CRANEOENCEFÁLICO EN EL SERVICIO DE URGENCIAS MARISOL GALLARDO Sº Urgencias Hospital Galdakao-Usansolo TRAUMATISMO CRANEOENCEFÁLICO
CURSO RESIDENTES HOSPITAL GALDAKAO 2012ko Iraila/ Septiembre de 2012 TRAUMATISMO CRANEOENCEFÁLICO EN EL SERVICIO DE URGENCIAS MARISOL GALLARDO Sº Urgencias Hospital Galdakao-Usansolo TRAUMATISMO CRANEOENCEFÁLICO
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal. Guía de Práctica Clínica
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-520-11 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento del Trauma de Conjuntiva y Abrasión Corneal GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-520-11 Guía de Referencia
Atencion Inicial del paciente Politraumatico con sospecha de lesión medular en el HUVH
 Atencion Inicial del paciente Politraumatico con sospecha de lesión medular en el HUVH Alejandro Candela Noviembre 2016 1 Objetivos Prevenir y tratar las lesiones con riesgo inminente de muerte. Tomar
Atencion Inicial del paciente Politraumatico con sospecha de lesión medular en el HUVH Alejandro Candela Noviembre 2016 1 Objetivos Prevenir y tratar las lesiones con riesgo inminente de muerte. Tomar
LA AFASIA: Definición, Etiología, Evolución y Clasificación.
 LA AFASIA: Definición, Etiología, Evolución y Clasificación. 1. DEFINICIÓN. Las afasias afectan a un número importante de personas, sin embargo es una enfermedad poco conocida tanto en definición como
LA AFASIA: Definición, Etiología, Evolución y Clasificación. 1. DEFINICIÓN. Las afasias afectan a un número importante de personas, sin embargo es una enfermedad poco conocida tanto en definición como
Este trabajo se centra en los traumatismos graves de pacientes adultos y pone de relieve los progresos terapéuticos en este tema.
 Reposición temprana de líquidos en el traumatismo grave La estrategia de hipovolemia permisiva y la reanimación con hemoderivados. Este período de hipotensión debe ser lo más breve posible, con rápido
Reposición temprana de líquidos en el traumatismo grave La estrategia de hipovolemia permisiva y la reanimación con hemoderivados. Este período de hipotensión debe ser lo más breve posible, con rápido
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I
 TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
Disfunción Diastólica y Geométrica Ventricular Izquierda en Pacientes con Preeclampsia Eclampsia. Apaza Coronel, Hector Williams.
 DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
DISCUSION Durante el embarazo normal acontecen un gran número de cambios hemodinámicos, tales como un incremento en el volumen sanguíneo, volumen de stroke y frecuencia cardíaca, asimismo una disminución
HOSPITAL YOPAL E.S.E.
 1. TRAUMA CRANEOENCEFALICO 2. TEMA 2 3. CODIGO DE CIE-10: S062 TRAUMATISMO CEREBRAL DIFUSO S063 TRAUMATISMO CEREBRAL FOCAL S064 HEMORRAGIA EPIDURAL S065 HEMORRAGIA SUBDURAL TRAUMATICA S066 HEMORRAGIA SUBARACNOIDEA
1. TRAUMA CRANEOENCEFALICO 2. TEMA 2 3. CODIGO DE CIE-10: S062 TRAUMATISMO CEREBRAL DIFUSO S063 TRAUMATISMO CEREBRAL FOCAL S064 HEMORRAGIA EPIDURAL S065 HEMORRAGIA SUBDURAL TRAUMATICA S066 HEMORRAGIA SUBARACNOIDEA
Javier M. Saceda Gutiérrez Servicio de Neurocirugía. Hospital Clínico San Carlos.
 Javier M. Saceda Gutiérrez Servicio de Neurocirugía. Hospital Clínico San Carlos. Epidemiología! El TCE supone la principal causa de muerta e invalidez en niños y adultos desde 1-45 años.! Más frecuente
Javier M. Saceda Gutiérrez Servicio de Neurocirugía. Hospital Clínico San Carlos. Epidemiología! El TCE supone la principal causa de muerta e invalidez en niños y adultos desde 1-45 años.! Más frecuente
SEPSIS. VIII Curso Alma Cartagena, Colombia Agosto,2009
 VIII Curso Alma Cartagena, Colombia Agosto,2009 SEPSIS Grupo 2 Gamarra Samaniego María Gamarski Roberto García Moreira Virgilio García Ortiz Marco Antonio García de Estévez Gloria Fernández Vigil Jenny
VIII Curso Alma Cartagena, Colombia Agosto,2009 SEPSIS Grupo 2 Gamarra Samaniego María Gamarski Roberto García Moreira Virgilio García Ortiz Marco Antonio García de Estévez Gloria Fernández Vigil Jenny
III Jornada Enfermería de Urgencias Pediátricas Monitorización Capnográfica en el Paciente Pediátrico
 MONITORIZACIÓN CAPNOGRÁFICA EN EL PACIENTE PEDIÁTRICO D. Antonio Pérez Alonso Enfermero SUMMA 112 Miembro GrICap SUMMA 112 Prof. Enf. Neonatológica y Pediátrica / Cuidados Críticos Universidad Rey Juan
MONITORIZACIÓN CAPNOGRÁFICA EN EL PACIENTE PEDIÁTRICO D. Antonio Pérez Alonso Enfermero SUMMA 112 Miembro GrICap SUMMA 112 Prof. Enf. Neonatológica y Pediátrica / Cuidados Críticos Universidad Rey Juan
Convulsiones febriles. Hospital Santa Maria del Rosell. Dr. Fco. Rodríguez.
 Convulsiones febriles Hospital Santa Maria del Rosell. Dr. Fco. Rodríguez. Convulsiones febriles. Concepto: Son aquellos episodios con perdida de conciencia coincidentes con fiebre o febrícula con manifestaciones
Convulsiones febriles Hospital Santa Maria del Rosell. Dr. Fco. Rodríguez. Convulsiones febriles. Concepto: Son aquellos episodios con perdida de conciencia coincidentes con fiebre o febrícula con manifestaciones
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013
 CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
Sistema de administración
 Sistema de administración El sistema de alto flujo: El flujo total de gas que suministra el equipo es suficiente para proporcionar la totalidad del gas inspirado Utilizan el mecanismo Venturi para tomar
Sistema de administración El sistema de alto flujo: El flujo total de gas que suministra el equipo es suficiente para proporcionar la totalidad del gas inspirado Utilizan el mecanismo Venturi para tomar
HOSPITAL GENERAL REGIONAL IZTAPALAPA CLÍNICA DE CATÉTERES
 HOSPITAL GENERAL REGIONAL IZTAPALAPA CLÍNICA DE CATÉTERES El Gobierno del Distrito Federal a través de la Secretaria de Salud DF pone en marcha simultáneamente el 21 de Septiembre del 2011, las Clínicas
HOSPITAL GENERAL REGIONAL IZTAPALAPA CLÍNICA DE CATÉTERES El Gobierno del Distrito Federal a través de la Secretaria de Salud DF pone en marcha simultáneamente el 21 de Septiembre del 2011, las Clínicas
a. La vía oral requiere colaboración y capacidad de deglución por parte del paciente
 Cuál de las siguientes no es una complicación derivada del volumen o las características del líquido perfundido? a. Embolismo gaseoso b. Edema agudo de pulmón c. Edema cerebral d. Reacciones de hipersensibilidad
Cuál de las siguientes no es una complicación derivada del volumen o las características del líquido perfundido? a. Embolismo gaseoso b. Edema agudo de pulmón c. Edema cerebral d. Reacciones de hipersensibilidad
Dr. McHenry is an orthopaedic surgeon with expertise in complex spine surgery and orthopaedic trauma surgery. He received his medical degree from the
 Dr. McHenry is an orthopaedic surgeon with expertise in complex spine surgery and orthopaedic trauma surgery. He received his medical degree from the New York University School of Medicine. He completed
Dr. McHenry is an orthopaedic surgeon with expertise in complex spine surgery and orthopaedic trauma surgery. He received his medical degree from the New York University School of Medicine. He completed
Abordaje y Manejo del Paciente con Pancreatitis aguda. Luz Elena Flórez Rueda Cirujana General 2016
 Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
Emergencias Hipertensivas
 Emergencias Hipertensivas Semestre Cardiovascular Junio 2015 Dr. Leandro Moraes Crisis Hipertensiva Crisis Hipertensiva Crisis hipertensiva No es igual a normalización Limitaciones del umbral de presión
Emergencias Hipertensivas Semestre Cardiovascular Junio 2015 Dr. Leandro Moraes Crisis Hipertensiva Crisis Hipertensiva Crisis hipertensiva No es igual a normalización Limitaciones del umbral de presión
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA
 PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
PAPEL DE LA RADIOLOGÍA EN LA PANCREATITIS AGUDA DR. IGNACIO LÓPEZ BLASCO SERVICIO DE RADIODIAGNÓSTICO HOSPITAL DE SAGUNTO EVALUACIÓN RADIOLÓGICA PA leve: Las pruebas de imagen NO son necesarias para el
El Período de Oro. Los 10 minutos de Platino. La Hora de Oro
 Manejo inicial del trauma y triagge Trauma Manejo Inicial El Período de Oro Los 10 minutos de Platino La Hora de Oro P.H.T.L.S. Manejo criterioso del paciente por sobre los protocolos. Actuar ante la evidencia.
Manejo inicial del trauma y triagge Trauma Manejo Inicial El Período de Oro Los 10 minutos de Platino La Hora de Oro P.H.T.L.S. Manejo criterioso del paciente por sobre los protocolos. Actuar ante la evidencia.
TRAUMATISMO CRANEOENCEFALICO EN LA INFANCIA. Dr. Jose Maria Donate Legaz Hospital Santa Mª Rosell Noviembre 2007
 TRAUMATISMO CRANEOENCEFALICO EN LA INFANCIA Dr. Jose Maria Donate Legaz Hospital Santa Mª Rosell Noviembre 2007 DIFERENCIAS ENTRE NIÑOS Y ADULTOS El desarrollo cerebral no se completa hasta los 3 años
TRAUMATISMO CRANEOENCEFALICO EN LA INFANCIA Dr. Jose Maria Donate Legaz Hospital Santa Mª Rosell Noviembre 2007 DIFERENCIAS ENTRE NIÑOS Y ADULTOS El desarrollo cerebral no se completa hasta los 3 años
TRAUMATISMO DE CRÁNEO Y COLUMNA CERVICAL
 Capitulo XII Traumatismo de Cráneo y Columna Cervical "Lo que llamamos casualidad no es más que la ignorancia de las causas físicas" Leibniz TRAUMATISMO DE CRÁNEO Y COLUMNA CERVICAL Traumatismo de cráneo
Capitulo XII Traumatismo de Cráneo y Columna Cervical "Lo que llamamos casualidad no es más que la ignorancia de las causas físicas" Leibniz TRAUMATISMO DE CRÁNEO Y COLUMNA CERVICAL Traumatismo de cráneo
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad I" Perfusión tisular inefectiva Deterioro del intercambio Limpieza
2
 1 2 3 4 5 6 7 8 9 10 11 12 PAS 180 mmhg y/o PAD 110 mmhg EVALUACIÓN CLÍNICA Anamnesis Examen Físico Evaluación de fenómenos presores Fondo de Ojo ECG de 12 derivaciones IDENTIFICAR Emergencia Hipertensiva
1 2 3 4 5 6 7 8 9 10 11 12 PAS 180 mmhg y/o PAD 110 mmhg EVALUACIÓN CLÍNICA Anamnesis Examen Físico Evaluación de fenómenos presores Fondo de Ojo ECG de 12 derivaciones IDENTIFICAR Emergencia Hipertensiva
ASFIXIA Y PARADA CARDIACA POR INMERSIÓN. Ángel Aguado Vidal Julio César Ramírez Nava CBA
 ASFIXIA Y PARADA CARDIACA POR INMERSIÓN Ángel Aguado Vidal Julio César Ramírez Nava CBA INTRODUCCIÓN El Ahogamiento y Casi-ahogamiento ahogamiento son una causa frecuente de muerte o daño neurológico severo
ASFIXIA Y PARADA CARDIACA POR INMERSIÓN Ángel Aguado Vidal Julio César Ramírez Nava CBA INTRODUCCIÓN El Ahogamiento y Casi-ahogamiento ahogamiento son una causa frecuente de muerte o daño neurológico severo
El Sistema Nervioso Autónomo en el Nativo de Altura
 El Sistema Nervioso Autónomo en el Nativo de Altura María Rivera-Ch 1, Marc J. Drinkhill 2, Roger Hainsworth 2 1 UPCH, 2 Universidad de Leeds Esquema de la presentación I. Poblaciones que viven en la altura
El Sistema Nervioso Autónomo en el Nativo de Altura María Rivera-Ch 1, Marc J. Drinkhill 2, Roger Hainsworth 2 1 UPCH, 2 Universidad de Leeds Esquema de la presentación I. Poblaciones que viven en la altura
Guías Nacionales de Neonatología. Ministerio de Salud - Chile
 Guías Nacionales de Neonatología Ministerio de Salud - Chile 2005 RUPTURA ALVEOLARES. Definición: Patología caracterizada por la presencia de aire extra alveolar debido a una ruptura alveolar. Según su
Guías Nacionales de Neonatología Ministerio de Salud - Chile 2005 RUPTURA ALVEOLARES. Definición: Patología caracterizada por la presencia de aire extra alveolar debido a una ruptura alveolar. Según su
Anexo III: Exclusiones Médicas
 ANEXO III: EXCLUSIONES MÉDICAS A) Exclusión General 1. Serán excluidos aquellos que superen un índice de masa corporal (I.M.C.) mayor de 28 y que presenten un porcentaje de tejido graso superior al 23%
ANEXO III: EXCLUSIONES MÉDICAS A) Exclusión General 1. Serán excluidos aquellos que superen un índice de masa corporal (I.M.C.) mayor de 28 y que presenten un porcentaje de tejido graso superior al 23%
INDICACIONES Y LIMITACIONES EN VMNI
 INDICACIONES Y LIMITACIONES EN VMNI Dra. Almudena Simón. Hospital Nuestra Sra. Del Prado. Talavera de la Reina TALAVERA DE LA REINA, 23 DE ENERO DE 2009 GENERALIDADES La ventilación mecánica (VM) es un
INDICACIONES Y LIMITACIONES EN VMNI Dra. Almudena Simón. Hospital Nuestra Sra. Del Prado. Talavera de la Reina TALAVERA DE LA REINA, 23 DE ENERO DE 2009 GENERALIDADES La ventilación mecánica (VM) es un
ELECTROENCEFALOGRAMA CONTINUO EN UCIP
 TITULO: ELECTROENCEFALOGRAMA CONTINUO EN UCIP AUTORES: YOLANDA PUERTA ORTEGA ANGEL LUIS VAQUERO BLANCO RUT MARTINEZ TORRES INES NARANJO PEÑA INTRODUCCION: El uso del EEG continuo es habitual en nuestra
TITULO: ELECTROENCEFALOGRAMA CONTINUO EN UCIP AUTORES: YOLANDA PUERTA ORTEGA ANGEL LUIS VAQUERO BLANCO RUT MARTINEZ TORRES INES NARANJO PEÑA INTRODUCCION: El uso del EEG continuo es habitual en nuestra
Valoración y semiología de patologías del Adulto (1) EU Tania Vásquez S. Enfermería Medico-Quirúrgica
 Valoración y semiología de patologías del Adulto (1) EU Tania Vásquez S. Enfermería Medico-Quirúrgica 1 2016 VALORACIÓN Valoración Es la recogida sistemática y continua, organización, validación y registro
Valoración y semiología de patologías del Adulto (1) EU Tania Vásquez S. Enfermería Medico-Quirúrgica 1 2016 VALORACIÓN Valoración Es la recogida sistemática y continua, organización, validación y registro
Calidad en el Transporte de Pacientes Críticos
 Calidad en el Transporte de Pacientes Críticos Silvio L. L. Aguilera,, M.D. Sociedad Sociedad Argentina Argentina de de Emergencias Emergencias Buenos Buenos Aires, Aires, Argentina Argentina Rescate y
Calidad en el Transporte de Pacientes Críticos Silvio L. L. Aguilera,, M.D. Sociedad Sociedad Argentina Argentina de de Emergencias Emergencias Buenos Buenos Aires, Aires, Argentina Argentina Rescate y
