Ana Camacho Salas, Guillermo Parrilla Reverter, Victoria González Martínez. Neurología
|
|
|
- Ana Belén Paula Macías Álvarez
- hace 6 años
- Vistas:
Transcripción
1 Pérdida de fuerza Ana Camacho Salas, Guillermo Parrilla Reverter, Victoria González Martínez. Neurología I. CONCEPTO La pérdida de fuerza es un síntoma provocado por la disminución de la capacidad de la contracción muscular, que puede aparecer por lesión de las vías nerviosas motoras y/o de las fibras musculares, desde la corteza cerebral hasta la placa motora. Siempre hay que descartar la existencia de limitación pasiva de la movilidad por patología osteoarticular o cutánea. II. APROXIMACIÓN DIAGNÓSTICA (v. fig. 1) El primer paso es el diagnóstico topográfico, es decir, determinar la localización neuroanatómica de la lesión responsable de la debilidad, que puede estar en corteza motora, haces corticoespinales, núcleos motores del tronco encefálico y de la médula espinal, nervios craneales y espinales, unión neuromuscular o músculo esquelético. Una vez conocida la historia clínica y la topografía lesional se solicitarán una serie de pruebas complementarias para llegar al diagnóstico etiológico. A) Anamnesis. Es necesario valorar, sobre todo, los siguientes datos: 1) edad; 2) antecedentes personales y familiares, incluidos los factores de riesgo vascular; 3) exposición a fármacos o tóxicos; 4) historia nutricional; 5) traumatismo previo; 6) distribución de la debilidad; 7) existencia de otros síntomas acompañantes generales (fiebre, síndrome constitucional etc.) o neurológicos, como cefalea, crisis comicial, alteración sensorial, autonómica (ortostatismo, disfunción sexual o esfinteriana) o del lenguaje, síntomas de hipertensión craneal etc.; 8) modo de instauración (brusco, progresivo o fluctuante); y 9) evolución de los síntomas. El dolor es un síntoma importante en las neuropatías. La debilidad y la fatigabilidad excesivas con el ejercicio son características de la afectación de la placa neuromuscular. La presencia de mialgias, miotonía (dificultad para la relajación muscular tras el ejercicio intenso o repetido) y calambres apoyan el diagnóstico de miopatía. En pacientes jóvenes con fuerza normal que sufren episodios de debilidad intermitente de forma aguda se debe descartar la parálisis periódica.
2 Figura 1. Algoritmo diagnóstico. Protocolo de actuación ante pérdida de fuerza aguda.snc: sistema nervioso central; SNP: sistema nervioso periférico; SGB: síndrome de Guilláin-Barré; MG: miastenia gravis; AAch: anticuerpos antirreceptor acetilcolina. B) Exploración física. Además de una exploración general se debe realizar una exploración neurológica completa, en la que hay que valorar: 1) distribución de la debilidad; 2) tono muscular; 3) reflejos osteotendinosos; 4) reflejos patológicos (Babinski, clonus); 5) trastornos sensitivos asociados (v. fig. 2); 6) existencia de atrofia muscular; y 7) presencia de fasciculaciones. Con todos estos datos se puede realizar un diagnóstico topográfico (v. Tabla I). Interesa también, a efectos evolutivos, cuantificar el grado de compromiso motor en una escala de 0 a 5 (v. Tabla II). 1. Lesiones del sistema nervioso central (v. Tabla III). El diagnóstico topográfico incluye las lesiones producidas en hemisferios cerebrales, tronco encefálico y médula espinal, incluyendo en ésta las lesiones de motoneurona. a) Hemisferios cerebrales. Las alteraciones hemisféricas producen hemiparesia o, más raramente, monoparesia. Generalmente se suelen asociar a otros déficits neurológicos focales como alteraciones sensitivas, disfasia (si se afecta el hemisferio dominante), hemianopsia homónima contralateral y desviación oculocefálica hacia el lado lesionado. No suele aparecer atrofia, y si se produce es leve y por desuso. En ocasiones en la fase inicial puede existir hipotonía e hiporreflexia, que con el tiempo se convierte generalmente en hipertonía.
3 Figura 2. Distribución de los dermatomas espinales. Tabla I. Diagnóstico topográfico de la pérdida de fuerza. Médula Raíz y/o nervio Unión neuromuscular Músculo Hemisferio Tronco Haz Asta cortianterior coespinal Distribución CL CL HL HL Global o Global o Global o segmentaria segmentaria segmentaria Tono N N ROT N N (o ) Reflejos patológicos Alteraciones sensitivas CL Variables Segmentarias
4 Atrofia Faciculaciones + +/- Motoneurona 1ª 1ª 1ª 2ª 2ª Lesionada CL: contralateral; HL: homolateral; ROT: reflejos osteotendinosos; : aumentado; : disminuido; N: normal. Tabla II. Escala de valoración de la fuerza muscular. 0 Sin evidencia de contracción muscular 1 Contracción muscular sin movimiento 2 Movilidad activa sin vencer gravedad 3 Movilidad activa contra gravedad 4 Movilidad activa contra gravedad y resistencia 5 Fuerza muscular normal b) Tronco encefálico. Las lesiones a este nivel se manifiestan como hemiparesia, tetraparesia y, con menos frecuencia, monoparesia. La afectación cruzada de pares craneales (contralateral a la paresia) ayuda a establecer con mayor precisión la región topográfica alterada. Con frecuencia se asocia disminución del nivel de conciencia por compromiso de la sustancia reticular, así como signos de afectación cerebelosa, como dismetría (incoordinación y descomposición de movimientos), disdiadococinesia (dificultad en la realización de movimientos rápidos alternantes) o ataxia truncal (inestabilidad). c) Médula espinal. Las lesiones medulares producen paraparesia, tetraparesia (en lesiones cervicales), o hemiparesia del mismo lado lesional. La fase aguda suele comenzar con el establecimiento del llamado "shock medular": paresia con hipotonía, hipo-arreflexia y vejiga hipotónica. Posteriormente aparecen signos piramidales como espasticidad, hiperreflexia, presencia de reflejos patológicos, abolición de reflejos cutáneo-abdominales, vejiga espástica, etc; esta fase puede durar varias semanas. La presencia de un nivel sensorial permite establecer con mayor o menor precisión la localización de la lesión. A modo orientativo la mamila corresponde al nivel metamérico D5 y el ombligo a D10. Es posible distinguir una serie de síndromes según la porción medular afectada (v. Tabla IV); 1) sección medular; 2) hemisección medular (síndrome de Brown.Séquard); 3) síndrome medular anterior; 4) síndrome cordonal posterior; y 5) síndrome centromedular. Tabla III. Lesiones del SNC que cursan con pérdida de fuerza. Hemisferios y tronco Alteraciones vasculares: Ictus. Vasculitis. Malformaciones. Traumatismos: Contusiones cerebrales. Hematomas subdurales. Hematomas epidurales. Neoplasias: Primarias. Metastásicas. Infecciones: Meningoencefalitis. Abscesos. Médula Traumatismos y enfermedades degenerativas óseas: Fracturas vertebrales. Hernias discales. Espondiloartrosis. Hematomas epidurales. Neoplasias: Intramedulares. Intradurales. Extramedulares. Síndromes paraneoplásicos. Alteraciones vasculares: Ictus. Vasculitis. Malformaciones. Infecciones: Bacterianas (lúes, tuberculosis etc.). Víricas (polio, VIH). Fúngicas. Abscesos epidurales. Enfermedades desmielinizantes.
5 Enfermedades desmielinizantes. Migraña hemipléjica. Crisis comiciales (parálisis de Todd). Enfermedades degenerativas: Atrofias espinales. Esclerosis lateral amiotrófica. Degeneración espinocerebelosa. Paraparesia espástica familiar. Enfermedades nutricionales: Déficit de vitamina B12. Latirismo. Paraparesia espástica tropical. Post-radiación. Siringomielia. Tabla IV. Síndrome medulares. Lesión Alteraciones Parálisis fláccida y pérdida de todas las sensibilidades por debajo de la lesión. Sección medular Reflejos normalmente abolidos. Atonía vesical Hemisección medular (Síndrome de Brown- Séquard) Síndrome medular anterior Síndrome cordonal posterior Síndrome centromedular Pérdida de la sensibilidad propioceptiva y parálisis (piramidalismo) ipsilaterales. Pérdida de la sensibiliadad termoalgésica contralateral. Parálisis y pérdida de la sensibilidad dolorosa por debajo de la lesión. Se preserva la sensibilidad tactil, posicional y vibratoria. Pérdida de la sensibilidad propioceptiva y termoalgésica (ascendente). Las alteraciones del tacto y los signos de piramidalismo son menores. Pérdida de la sensibilidad termoalgésica con preservación del resto de sensibilidades. Paresia fláccida con amiotrofia. Abolición de los reflejos en forma de "mancha suspendida" (hay dos niveles por encima y por debajo de los cuales se mantiene la normalidad). Las lesiones selectivas de asta anterior o enfermedades de motoneurona se pueden manifestar como tetraparesia (asociándose ocasionalmente afectación de la musculatura dependiente del tronco encefálico), paraparesia, monoparesia y raramente como hemiparesia. Clínicamente existe paresia fláccida con atrofia y fasciculaciones, sin alteración sensitiva asociada. 2. Lesiones del sistema nervioso periférico. a) Radiculopatía. Se caracteriza por la existencia de debilidad que adopta una distribución segmentaria, con afectación de músculos concretos que dependen de una raíz, a diferencia de las lesiones centrales, en las cuales se afectan grupos musculares y no músculos aislados. Las alteraciones sensoriales acompañantes siguen la distribución del dermatoma afecto. Se produce disminución o abolición del reflejo osteotendinoso correspondiente a esa raíz. b) Plexopatía. Debe considerarse en los casos en que la distribución del trastorno no se corresponde con el territorio concreto de un nervio o de una raíz. La plexopatía es clínicamente indistinguible de la lesión por múltiples raices. c) Neuropatía o afectación de nervio periférico (v. Tabla V). Los tres tipos de fibras (motoras, sensitivas o autonómicas) pueden alterase a la vez, si bien en cada neuropatía
6 suele predominar una de ellas. Existen dos formas clínicas: 1) polineuropatía, en la que hay afectación distal y simétrica de los nervios periféricos; y 2) mononeuropatía, consistente en la alteración de un solo nervio o la afectación salpicada y asimétrica de varios nervios (mononeuropatía múltiple). Pueden orientar al diagnóstico etiológico una serie de datos: predominio de la afectación, que puede ser motora o sensitiva, en extremidades superiores sobre inferiores, pedominio de la sensibilidad superficial sobre la profunda, etc; su comienzo, proximal en vez de distal; la afectación del nervio facial, etc. En cierto tipo de patologías se puede palpar el nervio periférico. El principal cuadro que puede constituir una urgencia médica es la polirradiculoneuritis aguda inflamatoria idiopática o síndrome de Guillain-Barré. 3. Afectación de la unión neuromuscular. Las enfermedades de la placa motora (v. Tabla VI) producen pérdida de fuerza pura sin afectación sensitiva. La más característica es la miastenia gravis. Tabla V. Clasificación y etiología de las neuropatías. Mononeuropatía: Focal: compresión, atrapamiento, traumatismo. Cambios más extensos (neuropatía subclínica): diabetes u otras enfermedades sistémicas. Mononeuropatía múltiple: Axonal: vasculitis sistémicas y no sistémicas*, diabetes, sarcoidosis*, lepra*. Desmielinizante: variante multifocal de la polirradiculoneuropatía desmielinizante inflamatoria (PDIC). Susceptibilidad heredada a la parálisis por presión*. Polineuropatía: Axonal: Aguda: porfiria, parálisis por picadura de garrapata, tóxicos y medicamentos (arsenio, plomo, litio, amiodarona, vincristina, cisplatino etc.). Subaguda: enfermedades sistémicas, estados deficitarios, tóxicos, paraproteinemia, amiloidosis*, neoplasia. Crónica: mismas causas que la subaguda, junto a las hereditarias, como la neuropatía hipertrófica sensitivo-motora tipo II (NHSM-II). Desmielinizante: Aguda: síndrome de Guilláin-Barré, difteria. Crónica: NHSM-I* y III*, Refsum*, leucodistrofias*, PDIC, paraproteinemia, mieloma. * Rentabilidad de la biopsia. Tabla VI. Enfermedades de la unión neuromuscular. Autoinmunes: Anticuerpos frente al receptor de la acetilcolina: Miastenia gravis. Variantes de la miastenia gravis: Neonatal. Fármacos (D-penicilamina). Anticuerpos frente a los canales de calcio voltaje dependientes: Síndrome miasteniforme de Eaton-Lambert. No autoinmunes: Síndromes miasténicos congénitos. Síndromes miasténicos adquiridos: Botulismo. Fármacos.
7 Venenos. 4. Miopatías. Se carcterizan por la existencia de debilidad muscular progresiva, simétrica y de predominio proximal en cintura escapular o pelviana; puede afectarse la musculatura bulbar. No se produce alteración de los reflejos ni de la sensibilidad, aunque en fases avanzadas se puede producir atrofia muscular y desaparición de reflejos. La parálisis periódica es un tipo especial de miopatía que se realaciona con alteraciones en la concentración del potasio (normal, por exceso o por defecto), y puede ser un trastorno hereditario o sintomático (distiroidismo, diuréticos etc.) C) Pruebas complementarias. 1. Estudios de imagen. La realización de TAC craneal se debe plantear ante toda sospecha de lesión cerebral. La RM craneal y espinal está sobre todo indicada ante la sospecha de lesiones de tronco o médula, enfermedad desmielinizante (placas) o si los datos clínicos no son coincidentes con la imagen del TAC. La RM espinal se debe realizar de urgencia si existen datos de lesión medular compresiva aguda. 2. Punción lumbar. Debe realizarse ante la sospecha de meningitis, encefalitis (en ambos casos de forma uregente) o enfermedad desmielinizante (determinación del índice de Ig G y bandas oligoclonales en el líquido cefalorraquídeo). En el síndrome de Guilláin-Barré es característica la disociación albúmino-citológica (hiperproteinorraquia sin pleocitosis) que aparece a partir de la primera semana del inicio de la sintomatología. 3. Electromiograma. Permite realizar el diagnóstico diferencial entre enfermedades del sistema nervioso periférico y miopatías. También distinguen entre lesión axonal o mielínica. En la fase aguda puede ser inspecífico y no se realiza de urgencia. 4. Biopsia de nervio. La biopsia se realiza en el nervio sural. Es importante para valorar el tipo de afectación de la neuropatía (axonal o mielínica), aunque pocas neuropatías tienen un diagnóstico anatomopatológico específico (vasculitis, amiloidosis, sarcoidosis, etc). 5. Enzimas musculares. Ante la sospecha de miopatía, la determinación más útil es la de CPK en suero, así como de otras encimas de origen muscular (transaminasas, LDH, aldolasa) que suelen estar elevadas. No obstante, hay que tener en cuenta que estas encimas pueden elevarse en otras enfermedades (cardiacas o hepáticas) o ser normales en enfermedades musculares tales como miopatías congénitas, mitocondriales, metabólicas (hipertiroidismo) e inflamatorias en fases avanzadas, e incluso algunas distrofias musculares. 6. Biopsia muscular. Permite distinguir la miopatía de la atrofia neurógena. Está indicada en el diagnóstico de distrofia muscular, enfermedades inflamatorias musculares localizadas o difusas, enfermedades del tejido conectivo, miopatías congénitas y algunas enfermedades metabólicas con afectación muscular. 7. Otras pruebas. Según la sospecha clínica se puede realizar: test de Tensilón si se piensa en miastenia gravis; arteriografía, duplex de troncos supraórticos y angiormn en patología cerebrovascular; EEG ante posible parálisis postcrítica (parálisis de Todd); estudio genético en miopatías y neuropatías hereditarias; marcadores tumorales, serologías, determinación de vitaminas etc. III. PÉRDIDA DE FUERZA AGUDA Constituye siempre una urgencia neurológica. Las principales causas (excluyendo los traumatismos) en función de la instauración de la paresia son: 1. Pérdida de fuerza ictal (en segundos o minutos). Es obligado pensar en patología cerebrovascular (encefálica o medular), especialmente en adultos. Otras posibilidades son: enfermedad desmielinizante (sobre todo en jóvenes), "compresiones" agudas, como los hematomas o las hernias discales, parálisis diskaliémica o hipoglucemia.
8 2. Pérdida de fuerza subaguda (en horas o días). También hay que sospechar patología cerebrovascular, "compresiones" subagudas, como los tumores o los abscesos, polirradiculoneuropatía (s. Guilláin-Barré) o simple mononeuropatía por atrapamiento. 3. Pérdida de fuerza transitoria. Las causas fundamentales son los AITs, migraña con aura, crisis epilépticas e hipoglucemia resuelta. IV. ENTIDADES CLÍNICAS A) Miastenia gravis. La miastenia gravis (MG) es una enfermedad de la unión neuromuscular, que produce debilidad y fatigabilidad en los músculos esqueléticos. Su interés en la urgencia radica sobre todo en que es una potencial causa de insuficiencia respiratoria. La MG tiene un mecanismo inmune, con formación de anticuerpos contra los receptores de acetilcolina postsinápticos que existen en la placa motora. Estos anticuerpos probablemente son producidos por linfocitos B del timo, de ahí la alta incidencia de patología tímica asociada a la MG (50% hiperplasia, 15-20% timomas). El grado de afectación clínica varía de unos pacientes a otros. La clasificación de Osserman establece cierta relación entre clínica, respuesta al tratamiento y pronóstico (v. tabla VII). En general, la MG afecta sobre todo a los músculos inervados por los núcleos motores del tronco: musculatura ocular extrínseca (no afecta a la pupila), facial, deglutoria y lingual. Los síntomas más comunes son los oculares, con diplopia, ptosis y dificultad para la oclusión palpebral, seguidos de cambio en el tono de voz, hipomimia, y disfagia. Casi todos los pacientes se quejan además de debilidad y fatiga generalizada, de forma más difusa. Es muy característico que los síntomas empeoren diariamente con el uso de los músculos afectos, de forma que los pacientes están mejor por la mañana y peor por la tarde-noche. Además, el curso crónico de la enfermedad también tiende a fluctuar, con periodos de mejoría clínica y otros de empeoramiento. Tabla VII. Clasificación clínica de la MG (Osserman). % Tipo Clínica Pacientes I Miastenia ocular 15% A. Miastenia generalizada leve; progresión lenta; sin crisis; responde II 30% bien al tto. B. Miastenia generalizada moderada-severa; existen síntomas bulbares 25% pero sin crisis; respuesta parcial al tto. Miastenia aguda fulminante; síntomas generalizados severos, con crisis III 15% respiratorias y elevada mortalidad; pobre respuesta al tto. Miastenia severa tardía. Los mismos síntomas que en III pero de IV aparición progresiva en <2 años, en pacientes previamente clasificados 10% en los grupos I o II. La crisis miasténica es una exacerbación aguda de la MG, que afecta a todos los músculos, incluidos el diafragma y los músculos intercostales, lo que puede producir un cuadro de hipoventilación severa con insuficiencia respiratoria que precisa tratamiento medico urgente y soporte ventilatorio mécanico. Esta clínica puede ocurrir en pacientes ya diagnosticados previamente de MG (con síntomas previos), pero también puede ser una forma de presentación "fulminante" de la enfermedad. En la mitad de los casos hay un factor desencadenante: infección respiratoria, uso de fármacos que bloqueen la transmisión neuromuscular,etc. La crisis colinérgica no es una complicación propia de la MG, sino del tratamiento con anticolinesterásicos (ACE) que llevan muchos pacientes miasténicos. Estos fármacos, a altas dosis, pueden ocupar los mismos receptores que la acetilcolina (Ach) en la terminal postsináptica, y por tanto reducir la
9 neurotransmisión. La clínica es similar a la de la crisis miasténica (insuficiencia respiratoria), pero este es un cuadro muchísimo menos frecuente, suele acompañarse de efectos colinérgicos sistémicos importantes, y no mejora (o incluso empeora) con el Tensilón. Si tras considerar estos datos, existen dudas acerca del tipo de crisis (miasténica o colinérgica), lo más importante es asegurar la función respiratoria (UCI, ventilación mecánica), y luego se puede retirar los ACE y valorar la respuesta (ver tratamiento). 1. Aproximación diagnóstica. a) Historia clínica: una historia con síntomas de parálisis óculo-facio-bulbar fluctuante con datos de fatigabilidad muscular en la exploracion es muy sugerente de MG. b) Test Edrofonio (Tensilón): se prepara una jeringa con 10 mgr (1 ml) de Edrofonio (ACE de acción rápida y corta). Tras coger una vía, se inyectan 2 mgr (0,2 ml) y se observa la posible aparición de efectos secundarios muscarínicos (sudoración, salivación, bradicardia, hipotensión). Si no aparecen efectos secundarios importantes, se inyectan los 8 mgr (0,8 ml) restantes en segundos. Es útil tener cargada una ampolla de atropina por si hiciese falta (bradicardia, hipotensión importantes). Una vez inyectado el edrofonio, se observa la posible mejoría valorando los músculos más débiles en cada paciente concreto. El efecto se inicia a los pocos segundos y dura unos 5-10 minutos. Si la mejoría es clara (p. ej: desaparición de la ptosis o la diplopia) el test se considera positivo. Los resultados dudosos no tienen valor. El Tensilón es positivo en aproximadamente un 80% de los pacientes con MG. c) Electromiograma: en aproximadamente un 80% de los pacientes con MG, la estimulación repetitiva de un músculo afecto a 3-10 impulsos por segundo produce un decremento de >15% en la amplitud del potencial motor obtenido a los 4-6 ciclos. El EMG de fibra aislada muestra un aumento del "jitter" (intervalo entre las respuestas de dos fibras aisladas pertenecientes a una misma unidad motora). d) Anticuerpos contra receptor Acetilcolina: son positivos en 80-85% de los pacientes con MG generalizada, y en un 40% con MG ocular. En algunos pacientes concretos, los niveles de anticuerpos se relacionan con la severidad de la enfermedad (están elevados cuando el paciente esta clínicamente peor, y disminuyen con la mejoría clínica). Sin embargo, de forma global no existe relación entre niveles de anticuerpos y afectación clínica (puede haber pacientes seronegativos con importante afectacion y pacientes en remisión clínica con anticuerpos elevados). e) Patología del timo: la existencia de timoma o hiperplasia tímica apoya el diagnóstico de MG. 2. Tratamiento a) Medidas generales. El tratamiento básico de la MG suele basarse en la combinación de dos fármacos (anticolinesterásicos y corticoides), cuyas dosis se van variando según la evolución, y en la timectomía. b) Anticolinesterásicos (ACE). Se suelen utilizar como tratamiento inicial para mejorar los síntomas, pero para el tratamiento definitivo de la MG suelen precisar de combinación con corticoides. Los dos ACE más utilizados son la piridostigmina (Mestinón ), y la neostigmina (Prostigmina ). (V. tabla VIII). Tabla VIII. Anticolinesterásicos más utilizados. ACE Vía Dossis Frecuencia Piridostigmina oral 60 mg Cada 3-4 horas Neostigmina oral 15 mg Cada 2-3 horas Neostigmina im o iv (*) 0,5 mg Cada 2-3 horas (*) En medio hospitalario
10 c) Corticoides. La dosis es de 1 mg/ kg de peso de prednisona al día. Puede haber empeoramiento inicial (que incluso precise ingreso y control respiratorio), pero luego hay mejoría clara y progresiva. Una vez conseguida esta mejoría se puede intentar bajar muy lentamente la dosis e intentar una pauta a días alternos. También se puede intentar retirar lentamente los ACE asociados. d) Timectomía. Independientemente de la existencia o no de timoma, la timectomía mejora la clínica de un 75% de los pacientes con MG. La mejoría es mayor si se realiza en los dos primeros años tras el inicio de los síntomas. No está indicada en los pacientes con miastenia exclusivamente ocular. e) Fármacos contraindicados. (v. tabla IX). Tabla IX. Principales fármacos contraindicados en la MG. Aminoglucósidos (Neomocina, Estreptomicina, Gentamicina, ANTIBIÓTICOS Tobramicina), Polimixina B, Lincomocina, Clindamicina, Eritromicina, Ampicilina. SEDANTES Benzodiacepinas, Opiáceos, Barbitúricos. ANTIARRÍTMICOS Quinina, Quinidina, Procainamida, Lidocaina, Beta-bloqueantes. Bloqueantes neuromusculares, Fenitoina, Cloroquina, Litio, Sales OTROS de Mg, Oxitocina, D-penicilamina, Carnitina, etc. f) Crisis miasténica. f.1. Vigilancia de función respiratoria. Cualquier paciente con MG generalizada que presente agudización de sus síntomas debe ser hospitalizado, incluso aunque aparentemente no presente clínica respiratoria (esta puede aparecer de forma brusca y rápidamente progresiva). Hay que vigilar estrechamente la función ventilatoria (p. ej., con Peak-Flow seriados), y eventualmente el paciente debe ser observado en una UCI y monitorizado, por si fuese necesaria intubación y ventilación mecanica. f.2. Inmunoglobulinas y plasmaféresis: una vez asegurada la función respiratoria, los tratamientos más frecuentemente utilizados en la crisis miasténica son las inmunoglobulinas iv (dosis: 0.4 gr/ kg/ día, durante 3-5 días) y la plasmaféresis (normalmente, de 7 a 9 ciclos). Si la clínica es muy severa se suele empezar con plasmaféresis, y si no responde se pasa a inmunoglobulinas (Ig.). Si es moderada se suele empezar con Ig. El principio teórico de estos tratamientos es bloquear (Ig) o "lavar" (plasmaféresis) los anticuerpos contra R-Ach circulantes. g) Crisis colinérgica. g.1. Vigilancia de función respiratoria. Igual que en la crisis miasténica. g.2. Retirada de los ACE. Se realiza durante un período de tiempo variable (2-3 días normalmente), mientras se sigue vigilando estrechamente la ventilación. Posteriormente, y según el paciente va mejorando, se puede reintroducir la medicación previa a dosis más bajas. h) Embarazo. El embarazo afecta la MG de modo impredecible: las pacientes pueden mejorar, empeorar o permanecer estables. En el parto es preferible la anestesia local o regional, y, si es posible, se deben evitar los fármacos contraindicados en la MG, sobre todo por vía i.v. i) Cirugía. Cualquier procedimiento quirúrgico puede ser suficiente para descompensar la MG. Para evitar esto, habitualmente se administra una dosis de corticoides i.v. en el postoperatorio (p. ej., 100 mg de prednisona), y luego se reinstaura la medicación que tomaba el paciente a la dosis previa. Debe evitarse emplear los fármacos contraindicados, en especial los bloqueantes neuromusculares, que pueden tener un efecto muy prolongado. Si son imprescindibles
11 es previsible que sea necesaria la ventilación mecánica y aumentar la dosis parenteral de los corticoides y ACE. B) Sindrome de Guillain-Barré. 1. Concepto y etiopatogenia. El síndrome de Guillain-Barré (SGB) es una polineuropatía inflamatoria y desmielinizante que suele causar una afectación predominantemente motora de curso agudo o subagudo, en ocasiones muy severa (tetraplejia e insuficiencia respiratoria). La afectación sensitiva y autonómica es variable, pudiendo ser tambien muy grave (hipotensión y arrítmias ventriculares). El SGB suele estar precedido de una infección, normalmente respiratoria o gastrointestinal, ocurrida de 1 a 4 semanas antes. El microorganismo más frecuentemente asociado es el Campylobacter jejuni, aunque también se ha relacionado con CMV, EBV, primoinfección por VIH, Mycoplasma pneumoniae, enfermedad de Lyme. La enfermedad está producida por una reacción autoinmune (humoral y celular) dirigida contra diferentes antígenos presentes en la mielina. No está claro qué inicia esta reacción, pero es posible que alguno de los antígenos de la mielina exista tambien en los agentes infecciosos que se asocian al cuadro, desencadenandose así una reacción inmune cruzada.cuando la desmielinización es severa o persistente, suele acompanarse de datos de degeneración axonal secundaria. En algunos casos la reacción autoinmune va dirigida primariamente contra el axón en vez de contra la mielina (forma axonal del SGB). 2. Manifestaciones clínicas. Típicamente el cuadro se inicia como parestesias y debilidad de predominio distal en brazos y piernas, seguidos de una parálisis ascendente rápidamente progresiva y bastante simétrica, que se desarrolla en días (raramente semanas). La debilidad puede ser muy severa (tetraplejia) y afectar a la musculatura respiratoria, ocasionando un fallo ventilatorio que precisa soporte mecánico. Existe hipo/arreflexia en todos los casos, primero distal (aquíleos) y luego generalizada. El diagnóstico de SGB en un paciente con debilidad generalizada y todos los ROT normales es muy poco probable. La afectación de pares craneales es tardía y poco frecuente, excepto la del nervio facial (diparesia en un 50% casos). Los síntomas sensitivos distintos a las parestesias son frecuentes. Más de un 50% de los pacientes refiere dolor y una sensación de molestia muy desagradable en los músculos (sobre todo en muslos, hombros y espalda), que es muy característica de la enfermedad. Sin embargo, en muchas ocasiones no se detecta un déficit sensitivo objetivo en la exploración. Hay disfunción autonómica (arrítmias, hiper/hipotensión, episodios de hipersudoración y enrojecimiento) en cerca de la mitad de los casos. Constituye la primera causa de mortalidad en estos pacientes, junto con la insuficiencia respiratoria. Existen variantes clínicas poco frecuentes de la enfermedad en las que predomina la afectación de los músculos oculares extrínsecos, como son: 1) oftalmoplejia y ataxia (Sd. Miller- Fisher), 2) oftalmoplejia pura, 3) debilidad bilateral del VI y VII par, 4) debilidad faríngeo-cervical-braquial, 5) formas motoras puras, 6) paraparesia, etc. En estos casos siempre hay que hacer diagnóstico diferencial con otros cuadros (v. tabla X). Es útil considerar que en el SGB casi siempre hay hipo/ arreflexia acompañante. Tabla X. Causas principales de oftalmoparesia bilateral. Miastenia Gravis Botulismo Difteria Ictus vertebrobasilar Síndrome Guillain-Barré 3. Diagnóstico.
12 a) Historia clínica. Un cuadro agudo de debilidad progresiva generalizada con ROT hipoactivos en la exploracion siempre es muy sospechoso de SGB. b) Punción lumbar. A partir de 6-7 días tras el inicio de los síntomas el LCR en el SGB presenta una disociación albúmino-citológica: las proteínas están elevadas y los linfocitos son normales (<10-15/ mm3). En aproximadamente un 10% de los casos los linfocitos están algo más elevados, pero siempre menos de 70/mm3. c) Electromiograma. A partir de 3-5 días, el EMG muestra datos de desmielinización (velocidades de conducción disminuídas, bloqueos, respuestas F prolongadas o ausentes). A partir de las 2-3 semanas pueden existir datos de daño axonal (fibrilaciones, ondas positivas, disminución amplitud CPAM), lo que indica un peor pronóstico (v. Tabla XI). 4. Tratamiento. Cualquier paciente con sospecha clínica de SGB debe ser hospitalizado. a) Vigilancia respiratoria: al igual que en la MG, cualquier paciente con posible SGB que presente datos que sugieran afectación respiratoria (taquipnea, taquicardia, aumento de sudoración e intranquilidad, disminución de los peak-flow, debilidad de los músculos flexoextensores del cuello) debe ser observado y monitorizado en una UCI. Los gases no son valorables porque se afectan tardíamente. Puede ser necesaria ventilación mecánica y alimentación enteral o parenteral. b) Complicaciones autonómicas: posibles arritmias, hiper/ hipotensión, íleo paralítico, deben ser previstas y tratadas. El SGB también se asocia a SIADH. c) Tratamiento específico (Ig i.v. y/o plasmaféresis). El tratamiento específico se inicia normalmente cuando el paciente: 1) es incapaz de andar, o 2) tiene síntomas respiratorios u orofaríngeos. Se utilizan Ig i.v. (0,4 gr/ kg./ día, 3-5 días) o plasmaféresis, con pautas similares a las utilizadas en la MG. 5. Evolución y pronóstico (tabla XI). De forma global, el SGB tiende a empeorar durante las tres primeras semanas, se estabiliza durante las siguientes tres semanas, y a partir de entonces tiende a mejorar. Un 90% de los pacientes se recupera totalmente o con leves déficits motores distales en miembros inferiores. El 10% restante presenta déficits severos. La mortalidad en medio hospitalario con UCI es de un 5%. Las causas principales son las complicaciones autonómicas y respiratorias. Un 5% de los pacientes presenta uno o nuevos episodios, que pueden ocurrir meses o años después. Algunos pacientes evolucionan hacia un curso remitente-recurrente o lentamente progresivo de más de 2 meses de evolución (polirradiculopatía crónica inflamatoria desmielinizante). Tabla XI. Factores de mal pronóstico en el SGB. Edad elevada CPAM < 20% normales Tetraparesia severa desde el inicio Forma axonal de la enfermedad Necesidad de ventilación BIBLIOGRAFÍA Adams RD, Victor M. Motor paralisis. En: Adams RD, Victor M (eds). Principles of Neurology. Mc Graw-Hill, 1993: Chad DA. Disorders of nerve roots and plexuses. En: Bradley W et al (eds). Neurology in clinical practice, Boston: Butterworth-Heinemann, 2000: Bosch PE et al. Disorders of peripheral nerves. En: Bradley W et al (eds). Neurology in clinical practice, Boston: Butterworth-Heinemann, 2000: Brooke MH, Cwik VA. Disorders of skeletal muscle. En: Bradley W et al (eds).
13 Neurology in clinical practice, Boston: Butterworth-Heinemann, 2000: Asesor: Luis Calandre Hoengsfield. Jefe Adjunto de Neurología.
MIASTENIA GRAVIS 1.CONSIDERACIONES INICIALES. Definición y epidemiología:
 MIASTENIA GRAVIS 1.CONSIDERACIONES INICIALES. Definición y epidemiología: Enfermedad autoinmune por anticuerpos que se dirigen contra los receptores nicotínicos de acetilcolina situados en la unión neuromuscular
MIASTENIA GRAVIS 1.CONSIDERACIONES INICIALES. Definición y epidemiología: Enfermedad autoinmune por anticuerpos que se dirigen contra los receptores nicotínicos de acetilcolina situados en la unión neuromuscular
Sd. Guillain-Barré atípico. Ana M. Huertas Sánchez Sección: Neuropediatría Tutor: Paco Gómez
 Sd. Guillain-Barré atípico Ana M. Huertas Sánchez Sección: Neuropediatría Tutor: Paco Gómez Caso clínico Niña 24 meses con cojera izquierda de 5 días de evolución Cuadro catarral desde hace una semana
Sd. Guillain-Barré atípico Ana M. Huertas Sánchez Sección: Neuropediatría Tutor: Paco Gómez Caso clínico Niña 24 meses con cojera izquierda de 5 días de evolución Cuadro catarral desde hace una semana
ALGORITMO DIAGNÓSTICO DE LAS NEUROPATÍAS ADQUIRIDAS Julio Pardo Fernández Servicio de Neurología. Hospital Clínico. Santiago de Compostela.
 ALGORITMO DIAGNÓSTICO DE LAS NEUROPATÍAS ADQUIRIDAS Julio Pardo Fernández Servicio de Neurología. Hospital Clínico. Santiago de Compostela. Las polineuropatías constituyen una patología neurológica frecuente
ALGORITMO DIAGNÓSTICO DE LAS NEUROPATÍAS ADQUIRIDAS Julio Pardo Fernández Servicio de Neurología. Hospital Clínico. Santiago de Compostela. Las polineuropatías constituyen una patología neurológica frecuente
ENFERMEDADES DE LA MOTONEURONA Y ESCLEROSIS LATERAL AMIOTROFICA
 ENFERMEDADES DE LA MOTONEURONA Y ESCLEROSIS LATERAL AMIOTROFICA Clase de neurología. Dr. Jaume Coll i Cantí UAB. 2011 ELA (ESCLEROSIS LATERAL AMIOTRÓFICA) es la más común de las enfermedades de la neurona
ENFERMEDADES DE LA MOTONEURONA Y ESCLEROSIS LATERAL AMIOTROFICA Clase de neurología. Dr. Jaume Coll i Cantí UAB. 2011 ELA (ESCLEROSIS LATERAL AMIOTRÓFICA) es la más común de las enfermedades de la neurona
REGIÓN DE MURCIA - Hombres
 Defunciones Menores de un Total año De a 4 años De 5 a 9 años De 0 a 4 años De 5 a 9 años G00. Meningitis bacteriana, no clasificada en otra parte G03. Meningitis debida a otras causas y a las no especificadas
Defunciones Menores de un Total año De a 4 años De 5 a 9 años De 0 a 4 años De 5 a 9 años G00. Meningitis bacteriana, no clasificada en otra parte G03. Meningitis debida a otras causas y a las no especificadas
Síndrome de Guillán Barré
 Síndrome de Guillán Barré Dr. Ignacio J. Previgliano Prof. Asoc. De Medicina I y II Universidad Maimónides Introducción Polineuropatía desmielinizante idiopática aguda Caracterizada por debilidad progresiva
Síndrome de Guillán Barré Dr. Ignacio J. Previgliano Prof. Asoc. De Medicina I y II Universidad Maimónides Introducción Polineuropatía desmielinizante idiopática aguda Caracterizada por debilidad progresiva
Amaia Emaldi R2 MFyC CS Amurrio
 Amaia Emaldi R2 MFyC CS Amurrio Polirradiculoneuropatia inflamatoria aguda Enfermedad autoinmune 4 características: Parálisis flácida Aguda Ascendente Arreflexica Inflamación multifocal (vainas de mielina)
Amaia Emaldi R2 MFyC CS Amurrio Polirradiculoneuropatia inflamatoria aguda Enfermedad autoinmune 4 características: Parálisis flácida Aguda Ascendente Arreflexica Inflamación multifocal (vainas de mielina)
Mujeres - De G00 a G98
 . Defunciones según causas a 3 caracteres y edad. Mujeres. 204 - Mujeres - De G00 a G98 G00. Meningitis bacteriana, no clasificada en otra parte G03. Meningitis debida a otras causas y a las no especificadas
. Defunciones según causas a 3 caracteres y edad. Mujeres. 204 - Mujeres - De G00 a G98 G00. Meningitis bacteriana, no clasificada en otra parte G03. Meningitis debida a otras causas y a las no especificadas
Síndrome de Guillain-Barré en la epidemia del virus Zika
 Síndrome de Guillain-Barré en la epidemia del virus Zika Introducción: Síndrome de Guillain-Barré El síndrome de Guillain-Barré (SGB) consiste en un ataque del sistema inmune a los nervios periféricos.
Síndrome de Guillain-Barré en la epidemia del virus Zika Introducción: Síndrome de Guillain-Barré El síndrome de Guillain-Barré (SGB) consiste en un ataque del sistema inmune a los nervios periféricos.
Diagnóstico de ELA. Lucía Galán Dávila Unidad de ELA Hospital Clínico San Carlos Madrid
 Diagnóstico de ELA Lucía Galán Dávila Unidad de ELA Hospital Clínico San Carlos Madrid La Esclerosis Lateral Amiotrófica es una enfermedad neurodegenerativa rápidamente progresiva que afecta predominantemente
Diagnóstico de ELA Lucía Galán Dávila Unidad de ELA Hospital Clínico San Carlos Madrid La Esclerosis Lateral Amiotrófica es una enfermedad neurodegenerativa rápidamente progresiva que afecta predominantemente
PICADILLO CLINICA MEDICA A
 PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Un hombre de 61 años es evaluado por una historia de 10 meses de debilidad generalizada. n No presenta mialgia ni otro Ipo de dolor. n Su antecedente personal
PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Un hombre de 61 años es evaluado por una historia de 10 meses de debilidad generalizada. n No presenta mialgia ni otro Ipo de dolor. n Su antecedente personal
Departamento de Cirugía
 Programa 4º Curso Departamento de Cirugía Prof. Dr. M. García-Caballero Patología de la tráquea y los grandes bronquios. Patología del timo PATOLOGÍA DE LA TRÁQUEA Y GRANDES BRONQUIOS Defecto 30% mas largo
Programa 4º Curso Departamento de Cirugía Prof. Dr. M. García-Caballero Patología de la tráquea y los grandes bronquios. Patología del timo PATOLOGÍA DE LA TRÁQUEA Y GRANDES BRONQUIOS Defecto 30% mas largo
Diferencia entre el sistema nervioso simpático y parasimpático
 Diferencia entre el sistema nervioso simpático y parasimpático Característica Simpático Parasimpático Ganglios Origen Longitud de las Neuronas Neurotransmisor Están ubicados o localizados cerca de la medula
Diferencia entre el sistema nervioso simpático y parasimpático Característica Simpático Parasimpático Ganglios Origen Longitud de las Neuronas Neurotransmisor Están ubicados o localizados cerca de la medula
Evaluación neurofisiológica de las enfermedades de la unión neuromuscular
 Evaluación neurofisiológica de las enfermedades de la unión neuromuscular Lidia Cabañes Martínez Servicio de Neurofisiología Clínica Enfermedades Musculares en la Infancia y Adolescencia (XI) UNIDAD MOTORA
Evaluación neurofisiológica de las enfermedades de la unión neuromuscular Lidia Cabañes Martínez Servicio de Neurofisiología Clínica Enfermedades Musculares en la Infancia y Adolescencia (XI) UNIDAD MOTORA
ELECTROMIOGRAMA EN LA PRACTICA CLINICA
 ELECTROMIOGRAMA EN LA PRACTICA CLINICA Dr. Imanol Lambarri San Martín Sº Neurofisiología clínica. Hospital de Cruces Sesión MED INTERNA 21/12/2010 INTRODUCCION EMG-ENG (estudio electromiográfico- EMG):
ELECTROMIOGRAMA EN LA PRACTICA CLINICA Dr. Imanol Lambarri San Martín Sº Neurofisiología clínica. Hospital de Cruces Sesión MED INTERNA 21/12/2010 INTRODUCCION EMG-ENG (estudio electromiográfico- EMG):
Recomendaciones para su estudio
 Recomendaciones para su estudio Actualización sobre el uso óptimo de las pruebas diagnósticas para las presentaciones clínicas más frecuentes e importantes de la neuropatía periférica simétrica. Dr. Richard
Recomendaciones para su estudio Actualización sobre el uso óptimo de las pruebas diagnósticas para las presentaciones clínicas más frecuentes e importantes de la neuropatía periférica simétrica. Dr. Richard
Velázquez Benito Alba, Gil Villar María Pilar. Médicos internos residentes del
 ktítulo: SÍNDROME BULBAR AGUDO EN URGENCIAS. Autores: Velázquez Benito Alba, Gil Villar María Pilar. Médicos internos residentes del servicio de Neurología del Hospital Lozano-Blesa. Navarro Calzada J.
ktítulo: SÍNDROME BULBAR AGUDO EN URGENCIAS. Autores: Velázquez Benito Alba, Gil Villar María Pilar. Médicos internos residentes del servicio de Neurología del Hospital Lozano-Blesa. Navarro Calzada J.
Tema 3 - Correlaciones Clínicas de la Médula Espinal Por: Fernando Pérez
 Tema 3 - Correlaciones Clínicas de la Médula Espinal Por: Fernando Pérez Fascículos descendentes (función motora) -Fascículo corticoespinal lateral Fascículos ascendentes (función sensorial) -Columna dorsal
Tema 3 - Correlaciones Clínicas de la Médula Espinal Por: Fernando Pérez Fascículos descendentes (función motora) -Fascículo corticoespinal lateral Fascículos ascendentes (función sensorial) -Columna dorsal
Sistema motor. Sección de Neurología Complejo Asistencial de Segovia
 Sistema motor Sección de Neurología Complejo Asistencial de Segovia Sistema motor Introducción Masa muscular Tono muscular Fuerza Reflejos Sistema motor. Introducción Motilidad: voluntaria o involuntaria
Sistema motor Sección de Neurología Complejo Asistencial de Segovia Sistema motor Introducción Masa muscular Tono muscular Fuerza Reflejos Sistema motor. Introducción Motilidad: voluntaria o involuntaria
PATOLOGÍA MUSCULAR. 2)-Cuales son los pilares diagnósticos en las enfermedades musculares.
 1 PATOLOGÍA MUSCULAR 1)- Conceptos generales de Patología Muscular. El músculo es un componente fundamental del aparato locomotor y un reservorio metabólico; cada músculo esta compuesto por miles de fibras
1 PATOLOGÍA MUSCULAR 1)- Conceptos generales de Patología Muscular. El músculo es un componente fundamental del aparato locomotor y un reservorio metabólico; cada músculo esta compuesto por miles de fibras
Tratamiento modificador de enfermedad en pacientes con diagnóstico de
 GUÍA DE PRÁCTICA CLÍNICA gpc Tratamiento modificador de enfermedad en pacientes con diagnóstico de ESCLEROS MULTIPLE Guía de referencia rápida Catálogo maestro de guías de práctica clínica: SSA-417-10
GUÍA DE PRÁCTICA CLÍNICA gpc Tratamiento modificador de enfermedad en pacientes con diagnóstico de ESCLEROS MULTIPLE Guía de referencia rápida Catálogo maestro de guías de práctica clínica: SSA-417-10
Neuropatología 3. Patología II (PA2026) UNIBE III cuatrimestre 2012
 Neuropatología 3 Patología II (PA2026) UNIBE III cuatrimestre 2012 Temas Enfermedades por priones. Enfermedades desmielinizantes, esclerosis múltiple, encefalomielitis diseminada aguda y leucoencefalitis
Neuropatología 3 Patología II (PA2026) UNIBE III cuatrimestre 2012 Temas Enfermedades por priones. Enfermedades desmielinizantes, esclerosis múltiple, encefalomielitis diseminada aguda y leucoencefalitis
Síndromes Neurológicos
 Síndromes Neurológicos Síndrome Cerebeloso 1 Dr. Carlos E Nieto G ATAXIA Significa "sin orden o sin coordinación". Falla en el control muscular de los brazos y piernas, que puede dar como resultado la
Síndromes Neurológicos Síndrome Cerebeloso 1 Dr. Carlos E Nieto G ATAXIA Significa "sin orden o sin coordinación". Falla en el control muscular de los brazos y piernas, que puede dar como resultado la
EPILEPSIA EN URGENCIAS DRA. E. PICAZO
 EPILEPSIA EN URGENCIAS DRA. E. PICAZO Definición Epilepsia: : Trastorno neurológico de etiología a diversa, caracterizado por crisis epilépticas pticas recurrentes. Crisis epiléptica ptica: : manifestación
EPILEPSIA EN URGENCIAS DRA. E. PICAZO Definición Epilepsia: : Trastorno neurológico de etiología a diversa, caracterizado por crisis epilépticas pticas recurrentes. Crisis epiléptica ptica: : manifestación
SINDROMES NEUROLOGICOS. DR. RODRIGO AVELLO AVILA Departamento de Especialidades FACULTAD DE MEDICINA Universidad de Concepción
 SINDROMES NEUROLOGICOS DR. RODRIGO AVELLO AVILA Departamento de Especialidades FACULTAD DE MEDICINA Universidad de Concepción SINDROME DE HIPERTENSION ENDOCRANEANA Cefalea Vómitos Edema de papila SINDROME
SINDROMES NEUROLOGICOS DR. RODRIGO AVELLO AVILA Departamento de Especialidades FACULTAD DE MEDICINA Universidad de Concepción SINDROME DE HIPERTENSION ENDOCRANEANA Cefalea Vómitos Edema de papila SINDROME
REHABILITACIÓN EN NEUROLOGÍA. Dra Ingrid Kasek Asistente de la Cátedra de Fisiatria.
 REHABILITACIÓN EN NEUROLOGÍA Dra Ingrid Kasek Asistente de la Cátedra de Fisiatria. P.R.N.P Aguda. Abordaje Fisiátrico. Evaluación Fisiátrica. Tratamiento. EVALUACIÓN FISIATRICA Historia clinica y exámen
REHABILITACIÓN EN NEUROLOGÍA Dra Ingrid Kasek Asistente de la Cátedra de Fisiatria. P.R.N.P Aguda. Abordaje Fisiátrico. Evaluación Fisiátrica. Tratamiento. EVALUACIÓN FISIATRICA Historia clinica y exámen
Sistema sensitivo. Sección de Neurología Complejo Asistencial de Segovia
 Sección de Neurología Complejo Asistencial de Segovia . Introducción Subjetivo, variabilidad territorios inervación Dirigido a historia clínica Pruebas que valorar la sensibilidad superficial y profunda
Sección de Neurología Complejo Asistencial de Segovia . Introducción Subjetivo, variabilidad territorios inervación Dirigido a historia clínica Pruebas que valorar la sensibilidad superficial y profunda
en las Afecciones Del Músculo y la Union Neuromuscular Dra. M. M. Penela 25-septiembre2010
 EMG en las Afecciones Del Músculo y la Union Neuromuscular Dra. M. M. Penela 25-septiembre2010 SEMIOLOGIA - EXAMEN FISICO Tejido muscular estriado 40-45% del volumen de nuestro cuerpo Mas de 450 Músculos
EMG en las Afecciones Del Músculo y la Union Neuromuscular Dra. M. M. Penela 25-septiembre2010 SEMIOLOGIA - EXAMEN FISICO Tejido muscular estriado 40-45% del volumen de nuestro cuerpo Mas de 450 Músculos
AFECCIONES DESMIELINIZANTES
 AFECCIONES DESMIELINIZANTES 1.- Definición, etiología y fisiopatología de la Esclerosis múltiple La Esclerosis múltiple es, con la excepción de los traumatismos, la causa más frecuente de discapacidad
AFECCIONES DESMIELINIZANTES 1.- Definición, etiología y fisiopatología de la Esclerosis múltiple La Esclerosis múltiple es, con la excepción de los traumatismos, la causa más frecuente de discapacidad
TIMO: EXTIRPACION POR TORACOSCOPIA NIEVES VARELA ROLDÁN VICTORIA CARBONARI GÓMEZ
 TIMO: EXTIRPACION POR TORACOSCOPIA NIEVES VARELA ROLDÁN VICTORIA CARBONARI GÓMEZ 2 Miastenia gravis La miastenia gravis (MG) es una enfermedad neuromuscular autoinmune y crónica caracterizada por grados
TIMO: EXTIRPACION POR TORACOSCOPIA NIEVES VARELA ROLDÁN VICTORIA CARBONARI GÓMEZ 2 Miastenia gravis La miastenia gravis (MG) es una enfermedad neuromuscular autoinmune y crónica caracterizada por grados
DEFINICIÓN: PATOGÉNESIS: SÍNTOMAS Y DIAGNÓSTICO:
 1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
COMPLICACIONES NEUROLÓGICAS ASOCIADAS CON LA INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA
 COMPLICACIONES NEUROLÓGICAS ASOCIADAS CON LA INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA Gonzalo Zúñiga M.D. Neurólogo, Profesor de la Facultad de Salud Universidad del Valle, Cali - Colombia.
COMPLICACIONES NEUROLÓGICAS ASOCIADAS CON LA INFECCIÓN POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA Gonzalo Zúñiga M.D. Neurólogo, Profesor de la Facultad de Salud Universidad del Valle, Cali - Colombia.
SÍNDROME DE GUILLAIN BARRÉ: REVISIÓN A PROPÓSITO DE UN CASO CLÍNICO. María Beneyto Lluch R1 HGU ELCHE Tutorización: Elisa Climent Forner
 SÍNDROME DE GUILLAIN BARRÉ: REVISIÓN A PROPÓSITO DE UN CASO CLÍNICO María Beneyto Lluch R1 HGU ELCHE Tutorización: Elisa Climent Forner HISTORIA CLÍNICA Preescolar mujer de 2 años de edad que acude a Urgencias
SÍNDROME DE GUILLAIN BARRÉ: REVISIÓN A PROPÓSITO DE UN CASO CLÍNICO María Beneyto Lluch R1 HGU ELCHE Tutorización: Elisa Climent Forner HISTORIA CLÍNICA Preescolar mujer de 2 años de edad que acude a Urgencias
Elevación de transaminasas. Emilia Amador Martín C. S. ALTA SANABRIA
 Elevación de transaminasas Emilia Amador Martín C. S. ALTA SANABRIA Transaminasas AST o GOT (alaninoaminotransferasa) Presente en hígado, músculo, riñón y cerebro. ALT o GPT (aspartatoaminotransferasa)
Elevación de transaminasas Emilia Amador Martín C. S. ALTA SANABRIA Transaminasas AST o GOT (alaninoaminotransferasa) Presente en hígado, músculo, riñón y cerebro. ALT o GPT (aspartatoaminotransferasa)
Compresión Medular. Dr. Manuel Benavides Orgaz HRU Carlos Haya Málaga
 Compresión Medular Dr. Manuel Benavides Orgaz HRU Carlos Haya Málaga Aspectos generales Compresión de la médula espinal o de las raíces nerviosas que forman la cola de caballo 2ª complicación neurológica
Compresión Medular Dr. Manuel Benavides Orgaz HRU Carlos Haya Málaga Aspectos generales Compresión de la médula espinal o de las raíces nerviosas que forman la cola de caballo 2ª complicación neurológica
Especialista en Neuropsicología. Sanidad, Dietética y Nutrición
 Especialista en Neuropsicología Sanidad, Dietética y Nutrición Ficha Técnica Categoría Sanidad, Dietética y Nutrición Referencia 157334-1602 Precio 39.16 Euros Sinopsis Si quiere conocer los aspectos fundamentales
Especialista en Neuropsicología Sanidad, Dietética y Nutrición Ficha Técnica Categoría Sanidad, Dietética y Nutrición Referencia 157334-1602 Precio 39.16 Euros Sinopsis Si quiere conocer los aspectos fundamentales
Dra. Graciela Falco Octubre 2011
 Dra. Graciela Falco Octubre 2011 RÁPIDAMENTE PROGRESIVA Y UNIFORMEMENTE FATAL ES UNA ENCEFALOPATÍA ESPONGIFORME DEBIDA A LA ACUMULACIÓN DE UNA PROTEÍNA PRIÓNICAS EN EL CEREBRO ESPORÁDICA es el 84% FAMILIAR
Dra. Graciela Falco Octubre 2011 RÁPIDAMENTE PROGRESIVA Y UNIFORMEMENTE FATAL ES UNA ENCEFALOPATÍA ESPONGIFORME DEBIDA A LA ACUMULACIÓN DE UNA PROTEÍNA PRIÓNICAS EN EL CEREBRO ESPORÁDICA es el 84% FAMILIAR
Esclerosis Múltiple. Dra. Noemi Miguel Valencia. En conmemoración del día Mundial de la Esclerosis Múltiple a celebrarse el próximo 28 de Mayo.
 Esclerosis Múltiple En conmemoración del día Mundial de la Esclerosis Múltiple a celebrarse el próximo 28 de Mayo. En México existen entre 12 y 15 mil personas diagnosticadas con Esclerosis Múltiple, padecimiento
Esclerosis Múltiple En conmemoración del día Mundial de la Esclerosis Múltiple a celebrarse el próximo 28 de Mayo. En México existen entre 12 y 15 mil personas diagnosticadas con Esclerosis Múltiple, padecimiento
Caso 2: 1ª RM: aumento de señal en la corteza cerebral en difusión y FLAIR, con ganglios de la base normales. 2ª RM: aparece aumento de señal en
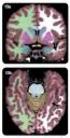 RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
Cristina Santiago Fernández Neurofisiología Clínica. H. U. Río Hortega
 Cristina Santiago Fernández Neurofisiología Clínica. H. U. Río Hortega Diagnóstico Neurofisiológico Confirmar o no el diagnóstico clínico. Excluir otras enfermedades neuromusculares. Determinar si el proceso
Cristina Santiago Fernández Neurofisiología Clínica. H. U. Río Hortega Diagnóstico Neurofisiológico Confirmar o no el diagnóstico clínico. Excluir otras enfermedades neuromusculares. Determinar si el proceso
Guía del Curso Especialista en Neuropsicología
 Guía del Curso Especialista en Neuropsicología Modalidad de realización del curso: Número de Horas: Titulación: A distancia y Online 120 Horas Diploma acreditativo con las horas del curso OBJETIVOS Si
Guía del Curso Especialista en Neuropsicología Modalidad de realización del curso: Número de Horas: Titulación: A distancia y Online 120 Horas Diploma acreditativo con las horas del curso OBJETIVOS Si
Manejo de la Crisis Convulsiva
 Manejo de la Crisis Convulsiva 12 Manejo de la Crisis Convulsiva 12 I Introducción 1 II Clasificación 1 III Puerta de Entrada al Protocolo 1 IV Valoración Inicial 2 Anamnesis Sintomatología Exploración
Manejo de la Crisis Convulsiva 12 Manejo de la Crisis Convulsiva 12 I Introducción 1 II Clasificación 1 III Puerta de Entrada al Protocolo 1 IV Valoración Inicial 2 Anamnesis Sintomatología Exploración
GESTIÓN DE CRISIS EPILÉPTICAS EN PACIENTES CON CÁNCER
 GESTIÓN DE CRISIS EPILÉPTICAS EN PACIENTES CON CÁNCER 27 de noviembre de 2016 Dra. Lidia Gómez Vicente Servicio de Neurología Hospital Universitario Quirónsalud Madrid ESQUEMA Qué es una crisis epiléptica?
GESTIÓN DE CRISIS EPILÉPTICAS EN PACIENTES CON CÁNCER 27 de noviembre de 2016 Dra. Lidia Gómez Vicente Servicio de Neurología Hospital Universitario Quirónsalud Madrid ESQUEMA Qué es una crisis epiléptica?
JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA
 JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA COMPLICACIONES NEUROLOGICAS DE LA RADIOTERAPIA Dra Cristina Mara INTRODUCCION El uso terapéutico de la RT se inicia pocos años después del descubrimiento
JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA COMPLICACIONES NEUROLOGICAS DE LA RADIOTERAPIA Dra Cristina Mara INTRODUCCION El uso terapéutico de la RT se inicia pocos años después del descubrimiento
FACULTAD DE MEDICINA. CURSO ACADEMICO 2010/2011
 GUIA DOCENTE ASIGNATURA: PATOLOGIA MEDICA II FACULTAD DE MEDICINA. CURSO ACADEMICO 2010/2011 Programa Oficial - Plan de Estudios 2002- válido con el sello del Departamento o de la Facultad PATOLOGÍA MÉDICA
GUIA DOCENTE ASIGNATURA: PATOLOGIA MEDICA II FACULTAD DE MEDICINA. CURSO ACADEMICO 2010/2011 Programa Oficial - Plan de Estudios 2002- válido con el sello del Departamento o de la Facultad PATOLOGÍA MÉDICA
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Tabla 2: Anmanesis en cefalea
 Tabla 1: Cefaleas crónicas (IHS-2004 modificada) Primarias 1. Migraña. 1.5 Complicaciones de la migraña. 1.5.1 Migraña crónica. 1.6 Migraña probable. 1.6.5 Migraña crónica probable. 2. Cefalea tensional.
Tabla 1: Cefaleas crónicas (IHS-2004 modificada) Primarias 1. Migraña. 1.5 Complicaciones de la migraña. 1.5.1 Migraña crónica. 1.6 Migraña probable. 1.6.5 Migraña crónica probable. 2. Cefalea tensional.
Procesos neurológicos infecciosos. Procesos neurológicos no infecciosos
 Procesos neurológicos infecciosos Procesos neurológicos no infecciosos Los más importantes son: Meningoencefalitis bacteriana Tétanos Botulismo Septicemias Herpesvirus equino Encefalopatía hipóxica-isquémica
Procesos neurológicos infecciosos Procesos neurológicos no infecciosos Los más importantes son: Meningoencefalitis bacteriana Tétanos Botulismo Septicemias Herpesvirus equino Encefalopatía hipóxica-isquémica
Semiología de los trastornos motores deficitarios Dr.Conrad Stephens K.
 Semiología de los trastornos motores deficitarios. Dr. Conrad Stephens K. 1 Semiología de los trastornos motores deficitarios Dr.Conrad Stephens K. Muchas afecciones del sistema nervioso tienen como manifestación
Semiología de los trastornos motores deficitarios. Dr. Conrad Stephens K. 1 Semiología de los trastornos motores deficitarios Dr.Conrad Stephens K. Muchas afecciones del sistema nervioso tienen como manifestación
Sistema Nervioso Periférico. Dr. Luis Azpurua Universidad Simón Bolivar Bases Médicas de la Bioingeniería PB 6614
 Sistema Nervioso Periférico Dr. Luis Azpurua Universidad Simón Bolivar Bases Médicas de la Bioingeniería PB 6614 Sistema Nervioso Periférico Somático: movimientos voluntarios 12 pares craneales. 31 pares
Sistema Nervioso Periférico Dr. Luis Azpurua Universidad Simón Bolivar Bases Médicas de la Bioingeniería PB 6614 Sistema Nervioso Periférico Somático: movimientos voluntarios 12 pares craneales. 31 pares
THIPENTHAL. TIOPENTAL SÓDICO 1 g INYECTABLE. VENTA BAJO RECETA ARCHIVADA (Lista III) FÓRMULA CUALI Y CUANTITATIVA. Cada frasco ampolla contiene:
 THIPENTHAL TIOPENTALSÓDICO1g INYECTABLE VENTABAJORECETAARCHIVADA(ListaIII) FÓRMULACUALIYCUANTITATIVA Cadafrascoampollacontiene: Tiopentalsódicoestéril 1g ACCIÓNTERAPÉUTICA: Anestésicogeneral,barbitúrico.CódigoATC:N01AF03.
THIPENTHAL TIOPENTALSÓDICO1g INYECTABLE VENTABAJORECETAARCHIVADA(ListaIII) FÓRMULACUALIYCUANTITATIVA Cadafrascoampollacontiene: Tiopentalsódicoestéril 1g ACCIÓNTERAPÉUTICA: Anestésicogeneral,barbitúrico.CódigoATC:N01AF03.
Caso clínico. Sospecha de meningoencefalitis. ANTECEDENTES PERSONALES: Mujer de 14 años. Sin antecedentes médico-quirúrgicos.
 CASO CLÍNICO Caso clínico ANTECEDENTES PERSONALES: Mujer de 14 años. Sin antecedentes médico-quirúrgicos. ENFERMEDAD ACTUAL -Febrícula durante varios días. Posteriormente desarrolla alucinaciones auditivas,
CASO CLÍNICO Caso clínico ANTECEDENTES PERSONALES: Mujer de 14 años. Sin antecedentes médico-quirúrgicos. ENFERMEDAD ACTUAL -Febrícula durante varios días. Posteriormente desarrolla alucinaciones auditivas,
1. QUÉ SON LAS ENFERMEDADES NEUROMUSCULARES?
 UNIDAD 4. DISCAPACIDAD MOTORA LAS ENFERMEDADES NEUROMUSCULARES. CONTENIDO 1.1 QUÉ SON LAS ENFERMEDADES NEUROMUSCULARES?... 1 1.2. Síntomas... 2 1.3. EPIDEMIOLOGÍA... 3 1.4. causas o etiología... 3 a) Enfermedades
UNIDAD 4. DISCAPACIDAD MOTORA LAS ENFERMEDADES NEUROMUSCULARES. CONTENIDO 1.1 QUÉ SON LAS ENFERMEDADES NEUROMUSCULARES?... 1 1.2. Síntomas... 2 1.3. EPIDEMIOLOGÍA... 3 1.4. causas o etiología... 3 a) Enfermedades
ACV ARTERIAL ISQUÉMICO
 ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
ACV ARTERIAL ISQUÉMICO III JORNADAS DE MEDICINA INTERNA PEDIATRICA AGOSTO 2012 Déficit neurológico focal que dura más de 24 horas, con evidencia en la neuroimagen de infarto cerebral Si resuelven antes
PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE
 PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA DEL ADULTO SERVICIO DE SALUD METROPOLITANO
PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA DEL ADULTO SERVICIO DE SALUD METROPOLITANO
Desgaste de Columna Vertebral Cervical
 Desgaste de Columna Vertebral Cervical Sinónimos Desgaste vertebral cervical, Osteoartrosis cervical; Artrosis del cuello; Artrosis cervical. Definición Es un trastorno causado por el desgaste anormal
Desgaste de Columna Vertebral Cervical Sinónimos Desgaste vertebral cervical, Osteoartrosis cervical; Artrosis del cuello; Artrosis cervical. Definición Es un trastorno causado por el desgaste anormal
GUÍA DE PRÁCTICA CLÍNICA. Neuropatía Diabética. Dra. Dafne Walter
 Dra. Dafne Walter Año 2012 - Revisión: 0 Página 1 de 7 Introducción El daño al sistema nervioso periférico, es un trastorno común y sorprendentemente muy complejo. La prevalencia en la población general
Dra. Dafne Walter Año 2012 - Revisión: 0 Página 1 de 7 Introducción El daño al sistema nervioso periférico, es un trastorno común y sorprendentemente muy complejo. La prevalencia en la población general
LABORATORIO DE FISIOLOGIA
 LABORATORIO DE FISIOLOGIA ELECTROMIOGRAFIA Dra. Mayra Mauricio Reyna CONSIDERACIONES GENERALES La electromiografía (EMG) es una técnica para la evaluación y registro de la actividad eléctrica producida
LABORATORIO DE FISIOLOGIA ELECTROMIOGRAFIA Dra. Mayra Mauricio Reyna CONSIDERACIONES GENERALES La electromiografía (EMG) es una técnica para la evaluación y registro de la actividad eléctrica producida
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO.
 INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
Polineuropatías. Prof. Juan Jiménez Alonso. Curso _asistenciales/medicina_int erna/documentos.
 Polineuropatías Curso 2008-2009 http://www.hvn.es/servicios _asistenciales/medicina_int erna/documentos.php Clasificación Adquiridas inmunitarias : Guillain-Barré (aguda), PN desmielinizante crónica y
Polineuropatías Curso 2008-2009 http://www.hvn.es/servicios _asistenciales/medicina_int erna/documentos.php Clasificación Adquiridas inmunitarias : Guillain-Barré (aguda), PN desmielinizante crónica y
Artículo: Tratamientos para la neuropatía diabética (Cortesía de intramed.com) Dr. Bril V
 Artículo: Actualizan los datos sobre los dos escenarios terapéuticos inherentes a la neuropatía diabética: la modificación de la enfermedad y el control del dolor. Dr. Bril V Introducción El término neuropatía
Artículo: Actualizan los datos sobre los dos escenarios terapéuticos inherentes a la neuropatía diabética: la modificación de la enfermedad y el control del dolor. Dr. Bril V Introducción El término neuropatía
Presentacion de un caso clinico. Esclerosis Multiple por Resonancia Magnetica por Imagenes.1
 1 de 6 30/06/2010 08:56 a.m. Revista Electronica de PortalesMedicos.com - http://www.portalesmedicos.com/publicaciones Presentacion de un caso clinico. Esclerosis Multiple por Resonancia Magnetica por
1 de 6 30/06/2010 08:56 a.m. Revista Electronica de PortalesMedicos.com - http://www.portalesmedicos.com/publicaciones Presentacion de un caso clinico. Esclerosis Multiple por Resonancia Magnetica por
ALERGIAS Y ENF. AUTOINMUNE
 ALERGIAS Y ENF. AUTOINMUNE ALERGIAS 1 INTRODUCCIÓN Las alergias son un tipo de respuesta inmune exacerbada frente a algunas sustancias aparentemente inocuas (alérgeno) Se estima que las alergias afectan
ALERGIAS Y ENF. AUTOINMUNE ALERGIAS 1 INTRODUCCIÓN Las alergias son un tipo de respuesta inmune exacerbada frente a algunas sustancias aparentemente inocuas (alérgeno) Se estima que las alergias afectan
Grupo de Estudio de Enfermedades Neuromusculares Sociedad Española de Neurología www.sen.es
 1 NEUROPATIAS ADQUIRIDAS Grupo de Estudio de Enfermedades Neuromusculares Sociedad Española de Neurología www.sen.es documento PDF creado para la web el 7 de Julio del 2004 2 NEUROPATIAS ADQUIRIDAS Ver
1 NEUROPATIAS ADQUIRIDAS Grupo de Estudio de Enfermedades Neuromusculares Sociedad Española de Neurología www.sen.es documento PDF creado para la web el 7 de Julio del 2004 2 NEUROPATIAS ADQUIRIDAS Ver
FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR
 FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR Dra. Yolanda Torres Delis Especialista de Segundo Grado de Neumología Profesora Auxiliar C.N.R Julio Díaz Introducción La causa líder de morbilidad y mortalidad
FISIOTERAPIA RESPIRATORIA EN EL LESIONADO MEDULAR Dra. Yolanda Torres Delis Especialista de Segundo Grado de Neumología Profesora Auxiliar C.N.R Julio Díaz Introducción La causa líder de morbilidad y mortalidad
Jone Abad HIDROTERAPIA. Hidroterapia. www.jone.abad.eus QUE ES LA HIDROTERAPIA?
 HIDROTERAPIA QUE ES LA HIDROTERAPIA? La, o empleo del agua con fines terapéuticos, es uno de los métodos más antiguos utilizados en el tratamiento de las disfunciones físicas. Consigue sus efectos terapéuticos
HIDROTERAPIA QUE ES LA HIDROTERAPIA? La, o empleo del agua con fines terapéuticos, es uno de los métodos más antiguos utilizados en el tratamiento de las disfunciones físicas. Consigue sus efectos terapéuticos
EPILEPSIA. Coordinadora: DRA. CLARA CABEZA ÁLVAREZ. Neurología IMI Toledo
 EPILEPSIA Coordinadora: DRA. CLARA CABEZA ÁLVAREZ Neurología IMI Toledo Se conoce por epilepsia la aquella condición en la que una persona tiene la tendencia a sufrir ataques epilépticos de repetición.
EPILEPSIA Coordinadora: DRA. CLARA CABEZA ÁLVAREZ Neurología IMI Toledo Se conoce por epilepsia la aquella condición en la que una persona tiene la tendencia a sufrir ataques epilépticos de repetición.
MIOPATIAS INFLAMATORIAS IDIOPATICAS
 MIOPATIAS INFLAMATORIAS IDIOPATICAS DEFINICION Enfermedades raras De causa desconocida Debilidad simétrica próximal Inflamación de músculo estriado FRECUENCIA 0.5-8 casos por millón hab. Bimodal: 10-15
MIOPATIAS INFLAMATORIAS IDIOPATICAS DEFINICION Enfermedades raras De causa desconocida Debilidad simétrica próximal Inflamación de músculo estriado FRECUENCIA 0.5-8 casos por millón hab. Bimodal: 10-15
TIPOS DE DOLOR. Dr. Félix García Sabbagg. Jefe del Servicio de Reanimación y Terapia del Dolor. Departamento de Anestesiología
 TIPOS DE DOLOR Jefe del Servicio de Reanimación y Terapia del Dolor Departamento de Anestesiología Hospital Nacional Guillermo Almenara El dolor puede ser dividido en dos categorías; nociceptivo y neuropático.
TIPOS DE DOLOR Jefe del Servicio de Reanimación y Terapia del Dolor Departamento de Anestesiología Hospital Nacional Guillermo Almenara El dolor puede ser dividido en dos categorías; nociceptivo y neuropático.
Convulsiones febriles. Hospital Santa Maria del Rosell. Dr. Fco. Rodríguez.
 Convulsiones febriles Hospital Santa Maria del Rosell. Dr. Fco. Rodríguez. Convulsiones febriles. Concepto: Son aquellos episodios con perdida de conciencia coincidentes con fiebre o febrícula con manifestaciones
Convulsiones febriles Hospital Santa Maria del Rosell. Dr. Fco. Rodríguez. Convulsiones febriles. Concepto: Son aquellos episodios con perdida de conciencia coincidentes con fiebre o febrícula con manifestaciones
Anestesia y reanimación en Enfermedades Neuromusculares SARTD-CHGUV Coordinadora Drª Rosa Herrera Castro
 Anestesia y reanimación en Enfermedades Neuromusculares SARTD-CHGUV Coordinadora Drª Rosa Herrera Castro Miastenia Gravis VALORACIÓN PREOPERATORIA DEL PACIENTE 1. Clasificación clínica de Osserman y Genkins
Anestesia y reanimación en Enfermedades Neuromusculares SARTD-CHGUV Coordinadora Drª Rosa Herrera Castro Miastenia Gravis VALORACIÓN PREOPERATORIA DEL PACIENTE 1. Clasificación clínica de Osserman y Genkins
Insuficiencia de hierro...
 Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
SÍNDROME POSTPOLIO (SPP): DIAGNÓSTICO
 SÍNDROME POSTPOLIO (SPP): DIAGNÓSTICO Victoria Fernández Instituto de Neurociencias Clínicas Servicio de Neurofisiología Clínica Hospital Regional Universitario Carlos Haya, Málaga SINDROME POSTPOLIO (SPP):
SÍNDROME POSTPOLIO (SPP): DIAGNÓSTICO Victoria Fernández Instituto de Neurociencias Clínicas Servicio de Neurofisiología Clínica Hospital Regional Universitario Carlos Haya, Málaga SINDROME POSTPOLIO (SPP):
CASO CLINICO AUTOPSIA 07 A 7. Dra. Juliana Escobar Stein. Servicio Anatomía Patológica Hospital Valle del Nalón
 CASO CLINICO AUTOPSIA 07 A 7 Dra. Juliana Escobar Stein Servicio Anatomía Patológica Hospital Valle del Nalón 2003 HISTORIA CLINICA Ingresa servicio de psiquiatría Mujer 20 años Soltera Natural de Ecuador
CASO CLINICO AUTOPSIA 07 A 7 Dra. Juliana Escobar Stein Servicio Anatomía Patológica Hospital Valle del Nalón 2003 HISTORIA CLINICA Ingresa servicio de psiquiatría Mujer 20 años Soltera Natural de Ecuador
Pablo Caviedes Programa de Farmacología Molecular y Clínica. Corteza Cerebral. Areas motoras. Tálamo. Tronco del basales. encéfalo
 Sistema motor: Reflejos Pablo Caviedes Programa de Farmacología Molecular y Clínica Corteza Cerebral. Areas motoras Tálamo Ganglios Tronco del basales encéfalo Cerebelo Médula espinal Receptores sensoriales
Sistema motor: Reflejos Pablo Caviedes Programa de Farmacología Molecular y Clínica Corteza Cerebral. Areas motoras Tálamo Ganglios Tronco del basales encéfalo Cerebelo Médula espinal Receptores sensoriales
Contenido. Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones...
 Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
Lesiones Medulares Lesiones de la médula espinal
 Lesiones Medulares Lesiones de la médula espinal Las alteraciones de la función corporal dependen del nivel de la lesión y del grado de compromiso de la médula espinal. Tetraplejía: disminución o la pérdida
Lesiones Medulares Lesiones de la médula espinal Las alteraciones de la función corporal dependen del nivel de la lesión y del grado de compromiso de la médula espinal. Tetraplejía: disminución o la pérdida
GUÍA DOCENTE ASIGNATURA ALTERACIONES DEL LENGUAJE Y EL HABLA EN ADULTOS CÓDIGO:32316
 GUÍA DOCENTE ASIGNATURA ALTERACIONES DEL LENGUAJE Y EL HABLA EN ADULTOS 1. DATOS GENERALES DE LA ASIGNATURA ASIGNATURA: ALTERACIONES DEL LENGUAJE Y EL HABLA EN ADULTOS CENTRO: Centro de Estudios Universitarios
GUÍA DOCENTE ASIGNATURA ALTERACIONES DEL LENGUAJE Y EL HABLA EN ADULTOS 1. DATOS GENERALES DE LA ASIGNATURA ASIGNATURA: ALTERACIONES DEL LENGUAJE Y EL HABLA EN ADULTOS CENTRO: Centro de Estudios Universitarios
ENFERMEDADES DE LA UNIÓN NEUROMUSCULAR Y LOS MÚSCULOS
 ENFERMEDADES DE LA UNIÓN NEUROMUSCULAR Y LOS MÚSCULOS A. ENFERMEDADES DE LA UNIÓN NEUROMUSCULAR Son enfermedades que se caracterizan por trastornos en la transmisión de los impulsos a través de la unión
ENFERMEDADES DE LA UNIÓN NEUROMUSCULAR Y LOS MÚSCULOS A. ENFERMEDADES DE LA UNIÓN NEUROMUSCULAR Son enfermedades que se caracterizan por trastornos en la transmisión de los impulsos a través de la unión
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA
 La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
Hipotonía en el recién nacido
 Hipotonía en el recién nacido García Díaz MF, García González V, LombrañaÁlvarez E, García Mozo R, García GarcíaE, Moreno Pavón B. Sº de Pediatría, Hospital de Cabueñes, Gijón Caso clínico RN mujer, sin
Hipotonía en el recién nacido García Díaz MF, García González V, LombrañaÁlvarez E, García Mozo R, García GarcíaE, Moreno Pavón B. Sº de Pediatría, Hospital de Cabueñes, Gijón Caso clínico RN mujer, sin
ENFERMEDADES DE LAS MOTONEURONA SUPERIOR E INFERIOR
 ENFERMEDADES DE LAS MOTONEURONA SUPERIOR E INFERIOR Introducción 1ª MOTONEURONA (Motoneurona Superior); se encuentran en la CORTEZA CEREBRAL y envían axones que forman la vía piramidal. Descienden hasta
ENFERMEDADES DE LAS MOTONEURONA SUPERIOR E INFERIOR Introducción 1ª MOTONEURONA (Motoneurona Superior); se encuentran en la CORTEZA CEREBRAL y envían axones que forman la vía piramidal. Descienden hasta
Neuropatía Diabética. Dr. Helard Miranda Aguilar. Neurólogo Enfermedades del Movimiento
 Neuropatía Diabética Dr. Helard Miranda Aguilar Neurólogo Enfermedades del Movimiento hmiranda@inca.org.pe Neuropatias: Dx Diferencial #2 Neuropatías Diabéticas #3 Neuropatías Diabéticas Alteraciones iniciales
Neuropatía Diabética Dr. Helard Miranda Aguilar Neurólogo Enfermedades del Movimiento hmiranda@inca.org.pe Neuropatias: Dx Diferencial #2 Neuropatías Diabéticas #3 Neuropatías Diabéticas Alteraciones iniciales
Parte 3 de 3. Abdomen agudo: Cualquier afección intrabdominal de carácter grave y evolución rápida que necesita tratamiento urgente.
 Parte 3 de 3 Abdomen agudo: Cualquier afección intrabdominal de carácter grave y evolución rápida que necesita tratamiento urgente. OCLUSION DE INTESTINO GRUESO INTESTINO GRUESO La oclusión del intestino
Parte 3 de 3 Abdomen agudo: Cualquier afección intrabdominal de carácter grave y evolución rápida que necesita tratamiento urgente. OCLUSION DE INTESTINO GRUESO INTESTINO GRUESO La oclusión del intestino
Desórdenes renales. Profa. Noemí Díaz Ruberté, MSN
 Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
TEMA: ALTERACIONES DEL MOVIMIENTO OCASIONADOS POR TRASTORNOS PROGRESIVOS DEL DOMINIO NEUROMUSCULAR
 TEMA: ALTERACIONES DEL MOVIMIENTO OCASIONADOS POR TRASTORNOS PROGRESIVOS DEL DOMINIO NEUROMUSCULAR SUBTEMA 1: ALTERACIÓN DEL DESARROLLO NEUROMOTOR (PATRÓN B) INTRODUCCIÓN Las Alteraciones del desarrollo
TEMA: ALTERACIONES DEL MOVIMIENTO OCASIONADOS POR TRASTORNOS PROGRESIVOS DEL DOMINIO NEUROMUSCULAR SUBTEMA 1: ALTERACIÓN DEL DESARROLLO NEUROMOTOR (PATRÓN B) INTRODUCCIÓN Las Alteraciones del desarrollo
LESION MEDULAR. Dra. Tany Najarro De La Cruz MR1. MEDICINA FISICA Y REHABILITACION
 LESION MEDULAR Dra. Tany Najarro De La Cruz MR1. MEDICINA FISICA Y REHABILITACION EPIDEMIOLOGIA DE LA LESIÓN MEDULAR ESPINAL Lesión de la médula espinal datos y cifras a la vista publication of the national
LESION MEDULAR Dra. Tany Najarro De La Cruz MR1. MEDICINA FISICA Y REHABILITACION EPIDEMIOLOGIA DE LA LESIÓN MEDULAR ESPINAL Lesión de la médula espinal datos y cifras a la vista publication of the national
Parálisis flácida en la infancia
 LOS EXPERTOS RESPONDEN Arch Pediatr Urug 2006; 77(3): 308-312 Parálisis flácida en la infancia Dr. Gabriel González Rabelino 1 1. Profesor Agregado de Neuropediatría. Cuál es la definición o el concepto
LOS EXPERTOS RESPONDEN Arch Pediatr Urug 2006; 77(3): 308-312 Parálisis flácida en la infancia Dr. Gabriel González Rabelino 1 1. Profesor Agregado de Neuropediatría. Cuál es la definición o el concepto
VALOR DE LOS ESTUDIOS NEUROFISIOLÓGICOS EN LAS LESIONES DE LA MÉDULA M
 III Taller Nacional sobre rehabilitación de las lesiones medulares Ciudad de La Habana, 2005 VALOR DE LOS ESTUDIOS NEUROFISIOLÓGICOS EN LAS LESIONES DE LA MÉDULA M ESPINAL Dr. Jorge Luis González Roig
III Taller Nacional sobre rehabilitación de las lesiones medulares Ciudad de La Habana, 2005 VALOR DE LOS ESTUDIOS NEUROFISIOLÓGICOS EN LAS LESIONES DE LA MÉDULA M ESPINAL Dr. Jorge Luis González Roig
Norma Técnica TMERT y como prevenir los Trastornos Músculo esqueléticos de Extremidades Superiores
 Norma Técnica TMERT y como prevenir los Trastornos Músculo esqueléticos de Extremidades Superiores Temario Qué son las disfunciones músculoesqueléticas? Qué factores pueden causar estas disfunciones? Cómo
Norma Técnica TMERT y como prevenir los Trastornos Músculo esqueléticos de Extremidades Superiores Temario Qué son las disfunciones músculoesqueléticas? Qué factores pueden causar estas disfunciones? Cómo
SINDROME MIOFASCIAL DOLOROSO DRA. KARINA RIVERO M. MEDICO FISIATRA
 SINDROME MIOFASCIAL DOLOROSO DRA. KARINA RIVERO M. MEDICO FISIATRA SINDROME MIOFASCIAL DOLOROSO Concepto: Se caracteriza por la presencia de áreas hipersensibles en el músculo esquelético y sus fascias,
SINDROME MIOFASCIAL DOLOROSO DRA. KARINA RIVERO M. MEDICO FISIATRA SINDROME MIOFASCIAL DOLOROSO Concepto: Se caracteriza por la presencia de áreas hipersensibles en el músculo esquelético y sus fascias,
Abordaje y Manejo del Paciente con Pancreatitis aguda. Luz Elena Flórez Rueda Cirujana General 2016
 Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
Sospecha de lesión neurológica:
 Sospecha de lesión neurológica: 1º - Es realmente un problema neurológico?. 2º - Dónde se localiza y cuál es la extensión de la lesión en el SN?. DIAGNÓSTICO NEUROANATÓMICO 3º - Cuál es la causa?. 4º -
Sospecha de lesión neurológica: 1º - Es realmente un problema neurológico?. 2º - Dónde se localiza y cuál es la extensión de la lesión en el SN?. DIAGNÓSTICO NEUROANATÓMICO 3º - Cuál es la causa?. 4º -
UGC NEUROLOGÍA Y NEUROFISIOLOGÍA
 PROTOCOLO DE SOLICITUD DE EXAMEN NEUROFISIOLÓGICO DE SISTEMA NERVIOSO CH Torrecárdenas (Marzo 2015) La Neurofisiología clínica tiene como objetivo la exploración funcional del sistema nervioso central
PROTOCOLO DE SOLICITUD DE EXAMEN NEUROFISIOLÓGICO DE SISTEMA NERVIOSO CH Torrecárdenas (Marzo 2015) La Neurofisiología clínica tiene como objetivo la exploración funcional del sistema nervioso central
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las
 Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
PARALISIS DEL TERCER PAR CRANEANO PAULA ALEJANDRA SERRANO URQUIJO SEMESTRE XI 2010 UNIVERSIDAD EL BOSQUE
 PARALISIS DEL TERCER PAR CRANEANO PAULA ALEJANDRA SERRANO URQUIJO SEMESTRE XI 2010 UNIVERSIDAD EL BOSQUE DEFINICION PARESIA PARALISIS Pérdida TOTAL de la fuerza muscular Pérdida PARCIAL de la fuerza muscular
PARALISIS DEL TERCER PAR CRANEANO PAULA ALEJANDRA SERRANO URQUIJO SEMESTRE XI 2010 UNIVERSIDAD EL BOSQUE DEFINICION PARESIA PARALISIS Pérdida TOTAL de la fuerza muscular Pérdida PARCIAL de la fuerza muscular
Enfermedad del nodo sinusal Lunes, 18 de Noviembre de :25 - Actualizado Sábado, 28 de Mayo de :25
 Qué es la enfermedad del nodo sinusal? Se puede definir la enfermedad del nodo sinusal como el conjunto de alteraciones electrocardiográficas, con o sin manifestaciones clínicas, secundarias a un funcionamiento
Qué es la enfermedad del nodo sinusal? Se puede definir la enfermedad del nodo sinusal como el conjunto de alteraciones electrocardiográficas, con o sin manifestaciones clínicas, secundarias a un funcionamiento
Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico
 TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
URGENCIAS NEUROLÓGICAS. Dra. Lidia Gómez Vicente Servicio de Neurología
 URGENCIAS NEUROLÓGICAS Dra. Lidia Gómez Vicente Servicio de Neurología URGENCIAS NEUROLÓGICAS: AQUELLO QUE NO DEBEMOS OLVIDAR Dra. Lidia Gómez Vicente Servicio de Neurología Neurología en urgencias Durante
URGENCIAS NEUROLÓGICAS Dra. Lidia Gómez Vicente Servicio de Neurología URGENCIAS NEUROLÓGICAS: AQUELLO QUE NO DEBEMOS OLVIDAR Dra. Lidia Gómez Vicente Servicio de Neurología Neurología en urgencias Durante
