INSUFICIENCIA CARDÍACA (IC)
|
|
|
- María Josefa Nieto Farías
- hace 7 años
- Vistas:
Transcripción
1 JEFATURA DE RESIDENTES DE PEDIATRÍA GUÍAS PEDIÁTRICAS DEFINICIÓN INSUFICIENCIA CARDÍACA (IC) Es una situación clínica en la cual el corazón no puede mantener un volumen minuto (VM) adecuado a las necesidades metabólicas y hemodinámicas del organismo sin utilizar ciertos mecanismos compensatorios (reserva cardíaca). DISTINTAS CLASIFICACIONES IC DERECHA: falla el ventrículo derecho para mantener un VM pulmonar adecuado y recibir la sangre venosa sistémica a través de las venas cavas superior e inferior. Predominan los signos de congestión sistémica. IC IZQUIERDA: falla el ventrículo izquierdo para mantener una perfusión sistémica adecuada y drenar satisfactoriamente la circulación pulmonar que reciben a través de las venas pulmonares. Predominan los signos de congestión pulmonar. IC CONGESTIVA: fallan ambos ventrículos para mantener su función. IC COMPENSADA: aquella en la que existen signos congestivos leves, con taquicardia y disnea leve a moderada. Si bien no existe insuficiencia cardiaca clínica, ésta puede sobrevenir en cualquier momento. IC DESCOMPENSADA: aparición de nuevos signos y síntomas, o empeoramiento de los ya existentes. Debe internarse al paciente IC SISTÓLICA: presenta deterioro de la función ventricular con bajo VM, Las causas principales están dadas por sobrecarga de presión (estenosis aórtica, estenosis pulmonar, coartación de aorta) y por alteración miocárdica (carga normal y contractilidad disminuida) IC DIASTÓLICA: presenta función sistólica conservada o levemente disminuida y síntomas de congestión pulmonar y venosa sistémica. Puede ser por 3 tipos de causas: sobrecarga de volumen (glomérulonefritis aguda, otra causa de IRA, CIV, fístula arteriovenosa), falla en la relajación miocárdica (pericarditis constrictiva, miocardiopátia restrictiva o hipertrófica), o acortamiento en la duración de la diástole (arritmias). Existen diferencias respecto a la prevalencia de las diferentes patologías que llevan a la IC en los diferentes grupos etarios: FETO: Anemias: hemolítica, secundaria a sensibilización Rh transfusión feto-materna. Arritmias: taquiarritmias, bloqueo AV completo. Insuficiencias valvulares aurículo-ventriculares masivas. Miocarditis. Cierre precoz del ductus (madre que toma AAS o indometacina) RECIEN NACIDO: Disfunción miocárdica: asfixia perinatal, sepsis, hipoglucemia, hipocalcemia, miocarditis, hemorragia severa en el parto, anemia hemolítica. Arritmias. (TPSV o bloqueo AV congénito) Sobrecarga de volumen (conducto arterioso permeable, fístula A-V hepáticas o cerebrales) 230
2 Sobrecarga de presión (coartación de aorta, estenosis aórtica). Patologías con obstrucción al vaciamiento ventricular ductus dependientes (mejoran con PGE1) LACTANTE: Cardiopatías congénitas. Miocardiopatías. Miocarditis Arritmias. (TPSV) IAM (coronaria anómala). Pericarditis. Causas no cardíacas: enfermedad pulmonar con hipoventilación e hipoxia crónica, que puede llevar a un cor pulmonale, patología renal que lleve a la IRA, sobrehidratación, hipotiroidismo. Enfermedad de Kawasaki NIÑO MAYOR: Glomerulonefritis aguda. Cardiopatías congénitas paliadas (en general complejas). Carditis reumática. Miocarditis. Endocarditis Hipertensión pulmonar primaria o secundaria. En menores de 1 año la IC se asocia a cardiopatías congénitas en la mayoría de los casos por sobrecarga de presión o de volumen, en cambio en mayores de 1año se asocia a patología extracardíaca (GNF) o cardiopatía adquirida (FR, colagenopatías). FISIOPATOLOGÍA VOLUMEN MINUTO: VOLUMEN SISTÓLICO (VS) X FRECUENCIA CARDÌACA (FC) El volumen minuto normal oscila entre 4 y 8 litros por minuto. El índice cardíaco representa el VM relacionado con la superficie corporal y su valor normal es 3-4 litros/min/m2. La función fundamental del corazón es bombear una cantidad suficiente de sangre para satisfacer las demandas metabólicas y hemodinámicas de los tejidos corporales. Por lo tanto, el VM es un reflejo de la función cardiaca. El VM está regulado por cuatro determinantes principales: PRECARGA, POSCARGA, CONTRACTILIDAD Y FRECUENCIA CARDÌACA. El corazón puede considerarse como una bomba, cuyo rendimiento es directamente proporcional al volumen de llenado. Cuando éste aumenta, en el corazón sano se produce un aumento lineal del VM, hasta un punto en el que deja de hacerlo (límite de compensación de la precarga). Cuando las demandas del gasto cardíaco superan la capacidad de respuesta del corazón, se produce la insuficiencia cardiaca. Fisiopatológicamente la IC es la incapacidad del corazón de proporcionar un aporte de sangre suficiente para las necesidades del organismo, siempre que el retorno venoso sea adecuado, produciendo signos y síntomas del corazón derecho, corazón izquierdo o de ambos. 231
3 PRECARGA + CONTRACTILIDAD + POSCARGA FC VOLUMEN SISTOLICO VOLUMEN MINUTO PRECARGA: es el volumen de sangre hallado en el ventrículo inmediatamente antes de la contracción (volumen de fin de diástole). Depende de los siguientes factores: Volemia. Compliance ventricular. Duración de la diástole. Tono venoso. Sístole auricular. Presión intrapericárdica. Presión intratoráxica. De acuerdo a la ley de Frank Starling (curva de función ventricular), el aumento de la longitud de la fibra miocárdica aumenta tanto la fuerza de contracción del corazón como la capacidad de acortamiento del músculo cardíaco, por lo tanto aumenta el volumen expulsado en cada latido. Existe un límite por encima del cual un mayor aumento de la longitud no modifica e incluso puede llegar a disminuir el VM. La estimación de la PRECARGA se realiza a través de la PRESIÓN VENOSA CENTRAL (PVC refleja presión en la aurícula derecha) y de la PRESIÓN CAPILAR PULMONAR (PCP refleja presión en la aurícula izquierda). Se debe tener en cuenta que una exagerada precarga aumenta la presión hidrostática capilar pulmonar, favoreciendo el edema pulmonar. En el shock cardiogénico, hay que medir PVC para guiar reposición de volumen y evaluar la tolerancia a la carga de volumen. POSCARGA: es la resistencia a la eyección del ventrículo. Desde un punto de vista fisiológico, también se la puede definir como la tensión que desarrolla la pared ventricular durante la sístole. La presión arterial sistémica es una aproximación de la poscarga, y es fácil de determinar. Desgraciadamente solo describe parcialmente la resistencia a la eyección, pues la TA es el producto de la resistencia periférica y del gasto cardíaco; por lo tanto, cambios opuestos pero comparables en la resistencia periférica y el gasto cardíaco no modificarán la presión arterial. Al aumentar la poscarga, se reduce el volumen de eyección y el gasto cardíaco; en cambio, cuando se reduce la poscarga el volumen de eyección tiende a aumentar, siempre que la precarga sea adecuada. Si la precarga es baja, disminuye el volumen sistólico. CONTRACTILIDAD: es la fuerza de contracción intrínseca del miocardio ventricular (inotropismo). Es independiente de las condiciones de carga. Puede estar condicionada por depresores como la hipoxia, acidosis, sepsis, etc. La estimación de la misma se hace por ecocardiografía. 232
4 FRECUENCIA CARDIACA: determina la regularidad de la contracción miocárdica y el tiempo de llenado diastólico ventricular. Dentro de ciertos límites de FC, el VM se mantiene constante; aumentos progresivos por encima de 180 x min. disminuyen el VM, esto se debe a que durante la diástole se produce tanto el llenado ventricular como así también la perfusión coronaria (recordar que el aumento de la FC se hace a expensas de la diástole ya que la duración de la sístole es constante). Hay que tener en cuenta que un corazón enfermo no puede soportar una situación como esta sin descompensarse. La estimación de la FC se realiza a través de la clínica (pulsos) y ECG. Ante la disminución del gasto cardiaco, se ponen en marcha mecanismos compensadores, constituyendo la denominada reserva cardiaca. Normal Rendimiento cardiaco (VS y GC) Insuficiencia Síntomas de congestión Precarga Relación de Frank-Starling en el corazón normal y en la insuficiencia. Línea de puntos horizontal, punto por debajo del cual aparecen síntomas de gasto cardiaco bajo. Línea de puntos vertical, punto más allá del cual (hacia la derecha) se presentan síntomas de congestión venosa sistémica o pulmonar. PAPEL DEL SISTEMA NEUROENDOCRINO Los fenómenos hormonales que se desencadenan al iniciarse la insuficiencia cardiaca son por alteración de los barorreceptores, lo que origina un aumento de la actividad del simpático, con incremento de los niveles de norepinefrina. Estos cambios inicialmente compensan la disfunción miocárdica pero posteriormente son nocivos ya que a lo largo originan arritmias y pueden llevar a aumento de la precarga y de la poscarga. Debido al bajo flujo renal y por acción del sistema nervioso simpático se activa el sistema renina-angiotensina-aldosterona que ejerce un efecto vasopresor; además el incremento de la aldosterona actúa sobre el tubo contorneado distal originando retención de sodio lo que aumenta la osmolaridad causando retención de agua. Otras sustancias que se encuentran aumentadas son la vasopresina y la endotelina que son potentes vasoconstrictores principalmente la endotelina, mientras que la vasopresina además juega un papel en la retención hídrica. El factor natriurético auricular originado por distensión auricular origina vasodilatación y excreción de sodio y agua. MECANISMOS COMPENSADORES 233
5 Se ponen en marcha para mantener un débito adecuado. Son eficaces en grados leves de IC; en fallas más intensas contribuyen a perpetuar y empeorar la situación. AUMENTO DE LA FC (efecto B1 adrenérgico). Inicialmente es beneficioso pero a la larga es perjudicial porque se acorta el tiempo de llenado diastólico y aumentan los requerimientos de O2 y nutrientes del corazón. AUMENTO DE LA PRECARGA: a través del aumento del tono venoso (efecto alfa 1 adrenérgico y sistema renina-angiotensina-aldosterona) y de la retención de sodio y agua (sistema renina-angiotensinaaldosterona). La retención hídrica va a generar dilatación ventricular. Esta sobredistensión terminará por deteriorar la contractilidad, al separar los filamentos de actina y miosina. AUMENTO DE LA CONTRACTILIDAD (efecto B1 adrenérgico) VASOCONSTRICCIÓN (efecto alfa 1 adrenérgico y angiotensina 2). Se deriva sangre hacia órganos nobles para lo cual hay vasoconstricción cutánea y disminución del flujo sanguíneo renal. HIPERTROFIA VENTRICULAR: es la respuesta del tejido miocárdico al estar sometido a sobrecargas de volumen y presión por períodos prolongados. Su limitación reside en que el crecimiento de la masa miocárdica significa mayores necesidades de O2 y nutrientes, generando una fuerza contráctil de mala calidad. El hallazgo de mecanismos compensatorios, aún sin signos clínicos de IC, nos obliga a tomar una conducta más activa para determinar causas de insuficiencia cardiaca y eventuales tratamientos, pues esta reserva es limitada en los pacientes pediátricos. RESERVA CARDÍACA Es la capacidad del corazón para soportar cargas extras sobre el trabajo en reposo. El corazón puede soportar cargas (precarga y/o poscarga) sin fallar hasta un límite. El trabajo máximo que el corazón es capaz de realizar sin fallar se denomina capacidad de trabajo, y ésta varía con la edad. El concepto de reserva cardiaca es muy importante ya que existen importantes diferencias entre el corazón del recién nacido o lactante con el corazón totalmente desarrollado del niño mayor o del adolescente. La hemodinamia neonatal, es altamente lábil, a cualquier desafío fisiológico o patológico, y frecuentemente muestra una respuesta subóptima a inotrópicos tales como la digital. Esto se debe a que los recién nacidos y lactantes tienen una menor reserva cardiaca que los niños mayores. La menor reserva cardiaca está dada por: menor cantidad de miofibrillas por gramo de tejido cardíaco mayor rigidez ventricular menor reserva de frecuencia cardiaca (la FC es normalmente alta y aumentos ulteriores limitan el tiempo de llenado ventricular y perfusión coronaria). Sin embargo éste es el principal mecanismo de compensación en estos niños. 234
6 inervación adrenérgica subdesarrollada menor reserva sistólica o de poscarga (a una misma resistencia, el corazón no desarrollado genera un menor volumen sistólico que el desarrollado) menor reserva diastólica o de precarga (la curva de Frank Starling de un RN es diferente a la de un niño mayor, o sea que ante una misma precarga, genera menos fuerza y menor velocidad de acortamiento). El mecanismo de Frank Starling se va desarrollando durante el primer año de vida mayor consumo de O2 (éste es considerablemente mayor en el RN normal que en la vida posterior). Un cardiópata puede mantener un gasto cardíaco adecuado para requerimientos normales, pero un estado que produzca aumento de éstos, puede descompensarlo al sobrepasar los mecanismos de compensación. Este puede ser el modo de presentación de una cardiopatía que no había sido previamente diagnosticada. Deben tenerse en cuenta estos estados, pues son corregibles y su mejoría contribuiría también al manejo de la insuficiencia cardiaca. Entre los más importantes y frecuentes están: infecciones, desnutrición y anemia. Paradójicamente, la IC puede contribuir a ellos, por Ej. el hiperflujo pulmonar favorece las infecciones. HISTORIA CLÍNICA ANAMNESIS: es importante rescatar los antecedentes familiares (muerte súbita, cardiopatías, arritmias, abortos maternos) y los personales como cardiopatía previa, cianosis, desmedro, neumopatías a repetición, edemas (raro en lactantes), dolor abdominal (por hepatomegalia o isquemia intestinal) palpitaciones, oliguria, disnea. EXAMEN FISICO: los signos y síntomas de la IC se deben al bajo gasto cardíaco, a la adaptación sistémica a dicho estado (mecanismos compensatorios) y/o a la congestión venosa pulmonar y sistémica. Suelen ser diferentes a las distintas edades: FETO: edema de cuero cabelludo, ascitis, derrame pericárdico, disminución de movimientos fetales. RECIEN NACIDO Y LACTANTE: dificultad en la alimentación (cansancio), retraso pondoestatural, taquipnea y taquicardia, sibilancias, síndrome bronquiolítico (edema pulmonar intersticial), hepatomegalia, cardiomegalia, diaforesis (sudoración en cara). NIÑOS MAYORES: taquicardia, ritmo de galope, disnea de esfuerzo, ortopnea, disnea paroxística nocturna, hepatomegalia, edemas periféricos, rales crepitantes (edema pulmonar alveolar). También los signos y síntomas se pueden agrupar en síndromes de acuerdo a su origen fisiopatológico: SINDROME DE BAJO VOLUMEN MINUTO: falla el VI. La repercusión anterógrada del fallo del VI es el descenso del VM que se presenta con la siguiente signo-sintomatología: taquicardia, ritmo de galope, sudoración, pulsos periféricos débiles, mala perfusión periférica, oliguria, leve cianosis periférica, desarrollo insuficiente. CONGESTIÓN VENOSA PULMONAR: falla el VI. Dada la incapacidad del VI de recibir la sangre adecuadamente, hay un aumento del volumen y de la presión de fin de diástole >12 mm. Hg. que repercute en las venas pulmonares. Se 235
7 puede generar la siguiente signosintomatología: taquipnea, síndrome bronquiolítico, rales crepitantes, cianosis, tos, disnea (de esfuerzo, de reposo y paroxística), alteración de los gases en sangre y en la Rx de tórax. Ej.: cardiopatía congénita con hiperflujo. La dilatación de las venas pulmonares puede dar áreas de atelectasias e hiperinsuflación por compresión de bronquios y la dilatación marcada de la aurícula izquierda puede comprimir el bronquio izq. dando atelectasia retrocardíaca. CONGESTIÓN VENOSA SISTEMICA: falla el VD. Se manifiesta con: ingurgitación yugular, edemas periféricos, hepatomegalia. EXAMENES COMPLEMENTARIOS: LABORATORIO BASICO: HTO: puede estar disminuído por hemodilución. Ionograma: hiponatremia dilucional con sodio corporal total aumentado. El potasio puede estar disminuido por hiperaldosteronismo secundario y por los diuréticos, aunque también puede estar normal o aumentado. Orina: densidad elevada, proteinuria transitoria, inversión de la relación Na-K por hiperaldosteronismo. Equilibrio ácido-base (sangre arterial): al principio alcalosis respiratoria, luego hipoxia por bajo VM con acidosis metabólica por acidosis láctica y por último hipercapnia por congestión pulmonar. RX DE TORAX: ECG: Cardiomegalia: relación cardio-torácica aumentada (RN menor de 24 hs de vida > de 65%, mayor de 24 hs > del 60%, lactante > de 55%, niño mayor > de 50%). Cavidades cardíacas: arco inferior elongado por dilatación o hipertrofia del VI, arco medio saliente por dilatación de la arteria pulmonar, borde derecho saliente por dilatación de la AD o vena cava superior, horizontalización del bronquio izq. por aumento de la AI, etc. Hiperflujo pulmonar: existen diferentes grados, desde el aumento en la trama vascular arterial (hiperflujo activo) o venoso (hiperflujo pasivo), hasta el edema de pulmón con imágenes macronodulares difusas: alas de mariposa. Diagnostico de arritmias, trastornos de la repolarización, búsqueda de efectos de los digitálicos y otras drogas, desviaciones del eje cardíaco, signos de isquemia y/o infarto, hipertrofia, enfermedad pericárdica, trastornos metabólicos: hipocalcemia e hipok. ECOCARDIOGRAMA: Se utiliza para: Descartar cardiopatía estructural Valorar función ventricular Descartar patologías pericárdicas: derrame, engrosamiento, etc. 236
8 Descartar vegetaciones (la ausencia de las mismas no descarta endocarditis infecciosa ante hemocultivos + y/o clínica compatible. El ecocardiograma es útil en la monitorización de la respuesta del corazón insuficiente a la administración de fármacos inotrópicos. CATETERISMO: Diagnóstico especifico en cardiopatías congénitas complejas. Determinación de resistencias vasculares (pulmonares y sistémicas) y shunt TRATAMIENTO Una forma organizada de encarar el manejo de la IC puede ser la siguiente: Tto etiológico (cirugía correctora o paliativa, tto de la endocarditis, anemia, etc.) Tto de las causas precipitantes (Ej., infecciones, trastornos metabólicos, etc.) Tto sintomático( dirigido a controlar la retención excesiva de Na y agua, mejorar el rendimiento cardíaco y a suministrar las demandas periféricas) A su vez el tto sintomático lo podemos dividir en general y específico. 1. TRATAMIENTO GENERAL Ambiente térmico neutro Reposo absoluto o relativo( según la incapacidad) Posición semisentada (disminuye el retorno venoso y mejora la mecánica diafragmática y la ventilación) Control de la temperatura corporal ( la hipertermia aumenta las demandas y el consumo de oxígeno) Administración de oxígeno ( humidificado y calentado): debe efectuarse con precaución en los pacientes con grandes cortocircuitos de izquierda a derecha, dado que el O2 es un vasodilatador pulmonar y puede aumentar el cortocircuito y el hiperflujo por disminución de la resistencia vascular pulmonar y el incremento de la resistencia vascular periférica. Restricción hidrosalina: en la IC compensada, régimen hiposódico y aporte hídrico a necesidades de mantenimiento; a los lactantes se los suele alimentar en nuestro hospital con PPC (preparado para cardiópatas) que esta compuesto por leche maternizada al 15 %( con bajo contenido de Na), más polimerosa al 7% y aceite de maíz al 3%; el objetivo es administrarle mayor aporte calórico en menor volumen y con éste preparado se logra un aporte calórico aproximado de 1,3 Kcal/ml. En IC descompensada la hidratación parenteral debe ser de ml/kg/día o 1000 ml/m2/día (o menos de acuerdo al estado clínico), con un aporte de potasio de 2-4 meq/kg/ día y sin sodio. Dieta hiposódica Evitar aspiraciones pulmonares ( en algunas ocasiones es conveniente alimentarlos por SNG ) Tratamiento de la anemia (en caso de IC descompensada deberá indicarse transfusión de GRS a 10 ml/kg con hematocrito inferiores a 35 % en cardiopatías cianóticas y con hematocrito inferiores a 30 % en las no cianóticas). Recordar que las cardiopatías cianóticas más frecuentes no suelen presentarse como insuficiencia cardíaca y que su hematocrito 237
9 idealmente debe superar el 45%. De todos modos si los pacientes no están descompensados se intentará hacer tratamiento farmacológico para evitar transfusiones innecesarias. 2. TRATAMIENTO ESPECÍFICO Actuar sobre precarga, postcarga, contractilidad y frecuencia cardíaca según el caso. PRECARGA: si está disminuida EXPANSIÓN (para incrementar el retorno venoso en la IC con hipovolemia) con cristaloides (solución fisiológica), coloides, sangre. Si está aumentada RESTRICCIÓN HIDROSALINA, DIURÉTICOS, VASODILATADORES VENOSOS. POSTCARGA: si está aumentada VASODILATADORES ARTERIALES O MIXTOS. Reducir la viscosidad sanguínea.(exanguinodilución o anticoagulación). INOTROPISMO: digital, catecolaminas, milrinona, y mejorar el estado metabólico (PH, PO2, calcemia, glucemia, Hb) FRECUENCIA CARDÍACA: tratamiento de las ARRITMIAS. CONTROL DE MECANISMOS ADAPTATIVOS NEUROHORMONALES: enalapril, espironolactona. En general el esquema a seguir en la IcC descompensada es el siguiente: 1. Restricción hidrosalina: PHP a 50 ml/kg/día sin Na y K a 2-4 Meq/kg/día. 2. Diuréticos: es de elección la furosemida. Dosis de ataque: 1-2 mg/kg/dosis EV, siempre tratando de no excederse de 6 mg/kg/día y una vez compensado el paciente se pasa a dosis de mantenimiento: 1 a 2 mg/kg/día cada 6-8 hs. 3. Inotrópicos INOTRÓPICOS El gasto cardíaco (GC) se puede mejorar aumentando la frecuencia cardíaca (FC) o el volumen latido o volumen sistólico (VS). Los neonatos tienen menor reserva cardíaca y las modificaciones del GC las hacen a expensas de la FC. En niños mayores los cambios se logran sobre todo en el VS. DOPAMINA Es el inotrópico EV predominante en la práctica pediátrica. A dosis bajas (0,5-2 gammas/kg/min) tiene efecto sobre receptores DA1 y DA2. Aumenta el flujo sanguíneo renal, mesentérico y coronario, y provoca vasodilatación cerebral y pulmonar en menor medida. 238
10 A dosis intermedias (2-6 gammas/kg/min) tiene efecto alfa, beta 1 y beta 2 adrenérgico, por lo cual aumenta la contractilidad y la frecuencia cardíaca. A dosis mayores (6-10 gammas/kg/min) toma mayor importancia su efecto alfa 1 y alfa 2 por lo que provoca vasoconstricción con el aumento consiguiente de la resistencia vascular periférica y de la poscarga. Aunque produce respuesta farmacodinámica dosis relacionada la variabilidad interpaciente en la disponibilidad farmacocinética puede dar respuestas impredecibles en la clínica. Por eso es necesario el control clínico cercano del paciente para adecuar la dosis al mismo para el efecto deseado. Presentación: Inotropin MR (5ml= 100 mg) 1ml=20 mg =20000 gammas. (En nuestro hospital hay otra presentación que tiene el doble de concentración: 1ml =40mg = gammas). No mezclar con HCO3Na porque pierde su función en medios alcalinos. (ídem la dobutamina). DOBUTAMINA Dosis: 7-15 gammas/kg/min. Estimula los receptores adrenérgicos beta 1 y beta 2, con menor actividad sobre los alfa. Su efecto beta 2 es mayor que el de la dopamina, con lo que logra una vasodilatación que contrarresta la vasoconstricción alfa. Por lo tanto es inotrópico y vasodilatador. Aumenta poco o nada la FC. Es menos hipertensor que la dopamina. Por estas razones es menos efectivo en neonatos y lactantes pequeños (recordar la importancia de la FC en modificar el GC) Presentación: Dobutrex MR (20ml=250 mg) 1ml=12,5mg=12500 gammas. DIGITAL Ambas deben usarse con monitoreo cardíaco Es una droga inotrópica positiva y cronotrópica negativa. Inhibe la bomba de Na-K ATPasa, con aumento Ca intracelular, logrando de esta manera el efecto inotrópico positivo. El efecto cronotrópico negativo se da por efecto simpaticolítico y aumento de la sensibilidad a la acetilcolina a nivel del nodo AV. En la actualidad, la digitalización EV rápida se usa casi exclusivamente como antiarrítmico, mientras que en los casos de fallo cardíaco agudo con compromiso de la vida son de elección agentes de comienzo más corto, como la dopamina o el isoproterenol (ver más adelante) Digitalización rápida: EV (24-48 hs): RNT: 0,02-0,04 mg/kg/d RNPT: 0,015-0,025 mg/kg/d 1 mes a 2 años: 0,025-0,05 mg/kg/d >2 años: 0,03-0,04 mg/kg/d Adolescentes: 0,01-0,015 mg/kg/d Dosis máxima: 1 mg 239
11 Distribución de la dosis: 50% al inicio, 25% a las 6-8 hs y 25% restante a las hs del inicio. En pacientes previamente digitalizados utilizar la mitad de la dosis. DIGOXINA (ampollas) 1ml=0,25 mg En caso de insuficiencia renal se debe adaptar la dosis de acuerdo al clearence de creatinina. Digitalización lenta y/o mantenimiento: vía oral: El tratamiento crónico con digoxina es frecuentemente usado en cardiópatas. Se realiza en 1 o 2 tomas diarias. (LANICOR 1 gota =0,019 mg; 1 comprimido =0,25 mg) RNT: 0, 01 mg/kg/d ( ½ gota /kg/d) 1 mes- 2 años: 0,01-0,015 mg/kg/d (3/4 gota/kg/d) >2 años: 0,01 mg/kg/d ( ½ gota /kg/d) Adolescentes: mg/kg/d Dosis máxima: 0,25 mg/kg/d El rango terapéutico de la digoxina es entre 0,8 a 2 microgramos /ml. Se debe obtener 4 horas después de la vía EV y 8 Hs luego de la administración por vía oral. Está indicada cuando se administra junto con drogas, o con patologías que aumenten su concentración en sangre (Ej.: azitromicina), y también en sospecha de intoxicación digitálica. Es probable que los lactantes y niños no muestren signos de intoxicación digitálica hasta valores de digoxinemia de 4 microgramos/ml. Cuáles son los signos en el ECG de impregnación digitálica? (es decir esperables en un niño tratado con digital) Disminución de la frecuencia cardíaca Alargamiento del intervalo PR( sin llegar al bloqueo AV completo: ya sería toxicidad) QT acortado Depresión de la onda T y depresión del segmento ST = Cubeta digitálica Cuáles son los signos clínicos de toxicidad digitálica? Bradicardia ( lactantes < 80-90; niño < 60-70; niño mayor <50-60: suspensión del tratamiento) Extrasístoles supraventriculares o ventriculares Taquicardia ventricular(las extrasístoles que caen sobre el periodo vulnerable de la onda T pueden generar fibrilación ventricular) Vómitos Anorexia Diarrea Dificultad en la visión Cefalea Fatiga Confusión Irritabilidad Insomnio 240
12 Hay factores que contribuyen a la toxicidad digitálica como la disminución de la excreción renal como en prematuros y nefrópatas. Recordar que los diuréticos producen depleción de K, lo que favorece la producción de arritmias por los digitálicos: en los niños con IC compensada medicados con furosemida/digoxina se les aporta K por vía oral a una dosis de 2 meq/kg/día cada 12 hs (KAON MR: 15 ml =20meq) MILRINONA Es un inhibidor de la fosfodiesterasa III. Tiene efecto inotrópico positivo, y vasodilatador. No altera el consumo de oxígeno del miocardio cuando aumenta la FC. Es menos inotrópico que la dobutamina pero es superior en disminuir la resistencia vascular periférica. Se la utiliza en UCI. La dosis es de 0,25-8 gammas/kg/min. DIURÉTICOS FUROSEMIDA Disminuye la congestión venosa pulmonar y sistémica, disminuyendo la precarga. Actúa a nivel del asa de Henle. La dosis de mantenimiento es de 1-2 mg/kg/d VO c6-8 hs. Es el diurético de elección en la insuficiencia cardíaca aguda descompensada. Los efectos adversos son hipovolemia, hipocalcemia, hiponatremia, alcalosis metabólica, ototoxicidad e hipopotasemia (administrar con suplemento de K vía oral). Presentación: Ampollas 5 ml = 25 y 50 mg Gotas (Nuribán MR) 1 gota = 1 mg Comprimidos = 25 y 50 mg ESPIRONOLACTONA Utilizarlo en hiperaldosteronismo demostrado por laboratorio. En general se lo usa asociado a otro diurético como ejemplo furosemida aunque eventualmente se lo podría usar solo de no necesitar un efecto diurético potente. Mecanismo de acción: antagonista de la aldosterona (ahorrador de K) Dosis: 2-5 mg/kg/d cada 8-12 hs VO. Presentación: comprimidos de 25 y 100 mg Jarabe (Aldactone A) 1 ml = 5 mg Contraindicado en insuficientes renales. Efectos adversos: ginecomastia, enrojecimiento cutáneo, alopecia, fenómeno de Raynaud. 241
13 TIAZIDAS Se usan más en IC crónica ya compensada o cuando la furosemida da hipocalcemia. Su sitio de acción es el túbulo contorneado distal inhibiendo la reabsorción de sodio. Se usa hidroclorotiacida a 2mg/kg/d. VASODILATADORES Se indican en caso de IC severa, mejorando los signos y síntomas ocasionados por la congestión venosa pulmonar y sistémica, sin reducir en forma significativa el gasto cardíaco. Actúan sobre la pre y postcarga. En pediatría la manipulación farmacológica de la carga ventricular se ha usado solamente cuando no se ha observado respuesta a la terapia habitual (digital y diurética). Sin embargo hay situaciones en las cuales la disminución de la pre y postcarga es el tratamiento de elección, como en la insuficiencia aórtica y/o mitral severa, hipertensión arterial, isquemia miocárdica, etc, siendo todas situaciones poco frecuentes en la práctica pediátrica. Clasificación: Venosos: actúan sobre venas sistémicas y pulmonares. Arteriales: actúan sobre las arteriolas sistémicas y pulmonares. Mixtos: actúan sobre las venas y arteriolas. Vasodilatadores venosos: aumentan la capacitancia venosa con disminución de la precarga (generalmente esta aumentada). Son útiles cuando la presión de fin de diástole (PFD) y la presión pulmonar capilar están aumentadas, mejoran la congestión pulmonar sin modificar significativamente la TA y la FC. La utilización inadecuada en pacientes con VFD o PDF y presiones capilares pulmonares bajas, puede producir disminución del VM con hipotensión y taquicardia refleja. Nitroglicerina: venodilatador de elección. Mecanismo de acción: relaja el músculo liso. Dosis: 1-5 gammas/kg/min.(no sobrepasar las 10 gammas/kg/min.), diluido en solución glucosada y en infusión continua. Efectos colaterales: cefalea pulsátil, hipotensión ortostática, taquicardia refleja, síncope, mareos, metahemoglobinemia, erupción cutánea, aumento de la presión ocular. Vasodilatadores arteriolares: aumentan el volumen minuto por disminución de la resistencia vascular periférica (disminuye la postcarga) Así disminuye el consumo de oxígeno y mejora el rendimiento cardiaco. Nifedipina: es un bloqueante cálcico. Dosis sublingual (crisis de HTA): 0,25-0,50 mg/kg/dosis de ataque, en la práctica se comienza con una gota cada 10 kg. Vía oral: 0,6 mg/kg/día cada 8 hs (dosis de mantenimiento). Presentación: Adalat MR cápsulas de 10 mg/ Nifedipina retard comp. de 20 y 40 mg Vasodilatadores mixtos: 242
14 Nitroprusiato de sodio: relaja el músculo liso de arterias y venas. Dosis: 0,5-10 gammas/kg/min. (diluido en SG en infusión continua, proteger de la luz).efectos adversos: hipotensión (monitoreo de la TA), toxicidad por tiocianato (taquicardia, vómitos, cefalea, depresión del sensorio, convulsiones), alteración de la función tiroidea. Toxicidad: cuando los tiocianatos son superiores de 5-10 mg/dl. Enalapril: es un antagonista de la enzima convertidora de angiotensina (disminuye la producción de angiotensina II), por lo tanto es hipotensor y disminye la retención de sodio. Es útil para aliviar la postcarga en casos en que ésta esté aumentada y para aliviar el trabajo del corazón cuando esté tiene la contractilidad disminida. Dosis: 0,08=0,2 mg/kg/día cada 8 o 12hrs. Efectos adversos: disminución brusca de la TA (con dieta hiposódica), neutropenia, proteinuria, hiperpotasemia, etc. Captopril: igual mecanismo de acción y efectos adversos que el enalapril. Dosis: RN: 0,1-0,5 mg/kg/dosis cada 8hs VO. Dosis máxima 4 mg/kg/día. lactantes y niños 1-2 mg/kg/dosis cada 6-8 hs. Dosis máxima 6 mg/kg/día SITUACIONES CLÍNICAS FRECUENTES EN NUESTRO HOSPITAL Niño con cardiopatía con hiperflujo pulmonar importante (CIV por ejemplo) con intercurrencia infecciosa respiratoria que lo hace desaturar. Tolerar en éstos pacientes saturaciones un tanto más bajas que en los niños sin cardiopatía e intercurrencia respiratoria. Por lo tanto, no colocar O2 de apoyo en forma sistemática. La razón de esta conducta es que el O2 es vasodilatador pulmonar, pudiendo aumentar el hiperflujo y descompensar la cardiopatía. Cuando existen grandes desaturaciones por Ej. 85% con AA, en este caso si poner O2 de apoyo. Cardiópata con diarrea que esta siendo tratado previamente con furosemida. Durante el episodio de diarrea, se puede suspender transitoriamente el diurético para evitar la deshidratación y los trastornos del medio interno que la diarrea y el diurético juntos o por separado pueden acarrear. Se tratan de empatar en estos pacientes los ingresos y egresos y una vez normohidratado y habiendo disminuido el número y el volumen de las deposiciones se puede incorporar nuevamente el diurético. Con respecto al Na, si tiene pérdidas por diarrea es conveniente darle un aporte de Na en la venoclisis. CRISIS DE HIPOXIA O CRISIS DE CIANOSIS Estas crisis pueden describirse como el comportamiento de un niño cianótico que no puede ser confortado. La respiración es audible y rápida, la cara muestra claros signos de angustia, generalmente hay aumento de la cianosis y a su vez disminución de la intensidad del soplo cardíaco. Si se prolonga el niño adopta una posición en cuclillas, aparece la palidez, mala perfusión distal y puede haber trastorno de la conciencia. En raras ocasiones puede presentar una convulsión clónica. Las crisis pueden ocurrir en cardiopatías con atresia o estenosis de la válvula pulmonar, en combinación con una comunicación intracardíaca. Son más frecuentes en la tetralogía de Fallot, pero pueden verse en atresia de la válvula tricúspide, transposición de grandes vasos y Síndrome de Eisenmenger. Fundamentalmente ocurren los siguientes fenómenos: 243
15 Disminución de la resistencia vascular sistémica. Espasmo o estrechez del tracto de salida de la arteria pulmonar Disminución del flujo sanguíneo pulmonar Incremento del cortocircuito de derecha a izquierda a través del defecto intracardíaco. Estos fenómenos conducen a cianosis progresiva El centro respiratorio es estimulado por la disminución de la po2 y del ph, lo cual lleva a hiperventilación. Mientras que la mayoría de los episodios son autolimitados y duran 5 minutos o menos, a veces pueden prolongarse en el tiempo y llevar a la muerte del paciente. Eventos predisponentes: Infección Anemia: en las enfermedades cianóticas la Hb <12 g/% se considera baja. Dolor Trauma Ansiedad o temor Enfermedad diarreica con depleción del volumen intravascular (disminuye la precarga) Vasodilatación secundaria a infección u otro fenómeno (disminuye la poscarga) Si el paciente tiene fístula sistémico-pulmonar debe investigarse su permeabilidad y buscar en la auscultación el soplo continuo característico de la misma. MANEJO DE LAS CRISIS DE CIANOSIS Ambiente tranquilo. Tratar en lo posible de no invadir al niño para tomarle muestras, etc. Realizar maniobras que permitan aumentar la resistencia vascular sistémica (y así disminuir el shunt) como la flexión de las piernas contra el tórax. Suplementar con oxígeno. Tener en cuenta que tiene utilidad limitada debido a su fisiopatología, por lo que si esta medida agita más al niño hay que suspenderla. Si se prolonga, sedación: morfina 0,05 a 0,15 mg/kg/dosis IM, IV, SC; ketamina 0,25 a 1 mg/kg/dosis IV, IM. (también aumenta la resistencia periférica) Si se prolonga: betabloqueantes (propanolol 0,1 mg/kg sin pasar de 1 mg, debe diluirse en 10 ml y dar 50% de la dosis IV, y si continúa pasar lentamente el otro 50% en 5 a 10 min) Reducen la obstrucción al tracto de salida del VD, disminuye el cortocircuito y aumenta levemente la resistencia vascular periférica. Siempre durante su administración vigilar la posibilidad de bloqueo cardíaco (monitoreo) Si se prolonga, bicarbonato de sodio 1 a 2 meq/kg IV para corregir la acidemia que da la crisis. Si se prolonga o existe deshidratación expansión con solución fisiológica, ringer lactato, o coloides. Otras medidas: fenilefrina, corrección de arritmias si las hubiera, llamar al equipo quirúrgico para cirugía de urgencia. BIBLIOGRAFÍA 244
16 1. Fisher, David J., M.D. Management of Acute Congestive Cardiac Failure. The Science and Practice of Pediatric Cardiology. Chapter 105: Fisher, David J., M.D. The Parhophysiology of Congestive Cardiac Failure Influence of Hypertrophy and Alterations in Cardiac Gene Expression. The Science and Practice of Pediatric Cardiology. Chapter 13: Talner, Norman S., M.D. Heart failure. Heart disease in Infants, Children and Adolescentes. Moss and Adams, 5º Ed Baltimore, Williams and Wilkins Vol II: Freed, M. Insuficiencia Cardíaca Congestiva. En: Nadas. Nadas Cardiologia Pediatrica. Madrid-España. Editor Fyler, D. 1994: Kreutzer, E y col. insuficiencia cardiaca. En: Kreutzer, E. Cardiologia Infantil. Buenos Aires. Ed. Ergon, O Laughlin, Martin P. M.D. insuficiencia cardiaca congestiva. Clinicas Pediatricas de Norteamerica Mouratian, Mariela. insuficiencia cardiaca congestiva. Normas de atencion Hospital J.P. Garraham. 2000: Romero, Leopoldo. Insuficiencia cardiaca. Shock cardiogenico. Manual de cardiologia y cirugia cardiovascular infantil. 1989: S. Ucros Insuficiencia cardiaca. Guias de pediatria practica basadas en la evidencia. 2003: Kreutzer E, Lopez R. Insuficiencia cardíaca. En: Diaz Góngora G. Cardiología pediátrica. Bogotá. Ed Mc Graw Hill
Farmacología a de la insuficiencia cardiaca
 Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013
 Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013 Tabla I.- Causas más comunes de shock cardiogénico en el niño 1. Cardiopatías congénitas y su corrección quirúrgica 2. Miocardiopatías
Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013 Tabla I.- Causas más comunes de shock cardiogénico en el niño 1. Cardiopatías congénitas y su corrección quirúrgica 2. Miocardiopatías
Insuficiencia cardiaca Martes, 03 de Diciembre de :31 - Actualizado Miércoles, 28 de Diciembre de :12
 Qué es la insuficiencia cardiaca? La insuficiencia cardíaca se define como un síndrome clínico (conjunto de síntomas y signos) que es consecuencia de la incapacidad del corazón para bombear la sangre en
Qué es la insuficiencia cardiaca? La insuficiencia cardíaca se define como un síndrome clínico (conjunto de síntomas y signos) que es consecuencia de la incapacidad del corazón para bombear la sangre en
Autor.Prof.Adj.Lic.Esp.Silvana Larrude Montevideo 2011
 Autor.Prof.Adj.Lic.Esp.Silvana Larrude Montevideo 2011 NORMAS BÁSICAS DE ADMINISTRACIÓN DE MEDICAMENTOS OBJETIVO: Evitar errores en la administración de la medicación para: Proteger a los usuarios Proteger
Autor.Prof.Adj.Lic.Esp.Silvana Larrude Montevideo 2011 NORMAS BÁSICAS DE ADMINISTRACIÓN DE MEDICAMENTOS OBJETIVO: Evitar errores en la administración de la medicación para: Proteger a los usuarios Proteger
Disfunción cardiaca producida por lesiones o alteraciones funcionales de una o varias válvulas, dando lugar a un flujo anómalo a su través.
 Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Cardiopatía. % de todas las cardiopatías CIV 35 CIA 8 CAP 8. Coartación de aorta 7. Estenosis de válvula pulmonar 7. Estenosis de válvula aortica 7
 CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
CARDIOPATÍAS CONGÉNITAS Prevalancia 0,8 1 % de los nacidos vivos 10 a 25% de abortos espontáneos 2% en lactantes pretérmino 50 % presenta síntomas en período neonatal Principal causa de muerte en niños
Shock Cardiogénico. Alec Tallet Alfonso UCI Hosp General de Segovia
 Shock Cardiogénico Alec Tallet Alfonso UCI Hosp General de Segovia Medicina Medicina Medicina Medicina Intensiva Intensiva Intensiva Intensiva CONCEPTO Perfusión tisular inadecuada secundaria a disfunción
Shock Cardiogénico Alec Tallet Alfonso UCI Hosp General de Segovia Medicina Medicina Medicina Medicina Intensiva Intensiva Intensiva Intensiva CONCEPTO Perfusión tisular inadecuada secundaria a disfunción
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada.
 En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
En qué momento se desestabilizan las principales cardiopatías congénitas?: Crónica de una insuficiencia cardíaca anunciada. Ismael Martín de Lara Cardiología Pediátrica Respecto a esta conferencia En qué
Manejo Insuficiencia cardiaca con drogas vasoactivas endovenosas. Hospital Dr. Gustavo Fricke
 Manejo Insuficiencia cardiaca con drogas vasoactivas endovenosas Dr. José Antonio Muñoz Cardiólogo-CECATT Hospital Dr. Gustavo Fricke Viña del Mar Abril 2015 La Insuficiencia cardíaca es una de las grandes
Manejo Insuficiencia cardiaca con drogas vasoactivas endovenosas Dr. José Antonio Muñoz Cardiólogo-CECATT Hospital Dr. Gustavo Fricke Viña del Mar Abril 2015 La Insuficiencia cardíaca es una de las grandes
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación:
 Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Tema 44.- El niño con enfermedad cardiaca congénita Cambios en el sistema circulatorio Causas Síntomas generales Clasificación: 1. Acianóticas: Comunicación interventricular (CIV). Coartación de aorta.
Tema 17: Hipotensión arterial y shock
 Tema 17: Hipotensión arterial y shock Definición Causas y mecanismos Manifestaciones clínicas Patrones hemodinámicos básicos Aproximación diagnóstica Capítulo 25: Insuficiencia circulatoria Hipotensión
Tema 17: Hipotensión arterial y shock Definición Causas y mecanismos Manifestaciones clínicas Patrones hemodinámicos básicos Aproximación diagnóstica Capítulo 25: Insuficiencia circulatoria Hipotensión
HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction)
 HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction) TheoMeyer, MD, DPhil; Jeffrey Shih, MD; and Gerard Aurigemma, MD Ann Intern Med. 1 January 2013;158(1) INTRODUCCIÓN: - La insuficiencia
HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction) TheoMeyer, MD, DPhil; Jeffrey Shih, MD; and Gerard Aurigemma, MD Ann Intern Med. 1 January 2013;158(1) INTRODUCCIÓN: - La insuficiencia
Dr. Benjamín Urízar Trigueros. Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012
 Dr. Benjamín Urízar Trigueros Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012 Tener claro que esta entidad va desde un problema subclínico hasta la insuficiencia
Dr. Benjamín Urízar Trigueros Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012 Tener claro que esta entidad va desde un problema subclínico hasta la insuficiencia
Entendiendo la Hemodinamia Cardiovascular
 Entendiendo la Hemodinamia Dra. Miryam Céspedes Morón Anestesióloga Centro Médico Naval Formula: GC = VS x FC Guyton: Siglo XX rol del retorno venoso Medición flujo: Catéter Swanz Ganz + Mecanismos de
Entendiendo la Hemodinamia Dra. Miryam Céspedes Morón Anestesióloga Centro Médico Naval Formula: GC = VS x FC Guyton: Siglo XX rol del retorno venoso Medición flujo: Catéter Swanz Ganz + Mecanismos de
Dr. M. Quintana Profesor Facultad de Medicina, UAM Especialista en Cuidados Críticos Coordinador de Urgencias HULP
 Dr. M. Quintana Profesor Facultad de Medicina, UAM Especialista en Cuidados Críticos Coordinador de Urgencias HULP concepto definición fisiopatología monitorización tipos manejo puntos clave Concepto CONCEPTO
Dr. M. Quintana Profesor Facultad de Medicina, UAM Especialista en Cuidados Críticos Coordinador de Urgencias HULP concepto definición fisiopatología monitorización tipos manejo puntos clave Concepto CONCEPTO
BIÓLOGO INTERNO RESIDENTE FORMACIÓN SANITARIA ESPECIALIZADA
 BIÓLOGO INTERNO RESIDENTE FORMACIÓN SANITARIA ESPECIALIZADA FISIOLOGÍA CARDIOVASCULAR EXAMEN TIPO TEST 1 Formación Sanitaria Especializada. BIR. FISIOLOGÍA CARDIOVASCULAR. RESPUESTA MÚLTIPLE. 1. El complejo
BIÓLOGO INTERNO RESIDENTE FORMACIÓN SANITARIA ESPECIALIZADA FISIOLOGÍA CARDIOVASCULAR EXAMEN TIPO TEST 1 Formación Sanitaria Especializada. BIR. FISIOLOGÍA CARDIOVASCULAR. RESPUESTA MÚLTIPLE. 1. El complejo
Miocardiopatía restrictiva Lunes, 29 de Octubre de :20 - Actualizado Miércoles, 24 de Febrero de :42
 Qué es la miocardiopatía restrictiva? La miocardiopatía restrictiva es una cardiopatía primaria que produce signos clínicos de fallo cardíaco en presencia de un ventrículo izquierdo no dilatado ni hipertrófico,
Qué es la miocardiopatía restrictiva? La miocardiopatía restrictiva es una cardiopatía primaria que produce signos clínicos de fallo cardíaco en presencia de un ventrículo izquierdo no dilatado ni hipertrófico,
2. Cuando existe disfunción ventricular se encuentra afectada tanto la función sistólica como la diastólica en todos los pacientes.
 Guía de Estudio de Fisiopatología Cardiovascular: Insuficiencia Cardíaca (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Insuficiencia Cardiaca 2)
Guía de Estudio de Fisiopatología Cardiovascular: Insuficiencia Cardíaca (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Insuficiencia Cardiaca 2)
Tema 21 SHOCK HIPOVOLÉMICO. Clínica, complicaciones y tratamiento
 Tema 21 SHOCK HIPOVOLÉMICO Clínica, complicaciones y tratamiento Etiología Como consecuencia de disminución del volumen circulante Hemorragia. Pérdida de sangre o plasma en tejidos lesionados o quemados.
Tema 21 SHOCK HIPOVOLÉMICO Clínica, complicaciones y tratamiento Etiología Como consecuencia de disminución del volumen circulante Hemorragia. Pérdida de sangre o plasma en tejidos lesionados o quemados.
Curso Actualización NEJM Shock circulatorio. Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky
 2015 Shock circulatorio Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky Mecanismos fisiopatológicos Definición: Expresión clínica del fallo circulatorio que resulta en una inadecuada utilización
2015 Shock circulatorio Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky Mecanismos fisiopatológicos Definición: Expresión clínica del fallo circulatorio que resulta en una inadecuada utilización
ESTADO DE CHOQUE VFR/HGM
 ESTADO DE CHOQUE VFR/HGM Choque Síndrome clínico caracterizado por un deterioro agudo de la función de micro y macro circulación, que lleva a una perfusión inadecuada en la que las demandas del organismo
ESTADO DE CHOQUE VFR/HGM Choque Síndrome clínico caracterizado por un deterioro agudo de la función de micro y macro circulación, que lleva a una perfusión inadecuada en la que las demandas del organismo
Patologías del sistema cardiocirculatorio.
 Patologías del sistema cardiocirculatorio. Insuficiencia cardiaca. Insuficiencia coronaria Hipertensión arterial Recuerda! https://www.youtube.com/watch? v=jq9w4krs02q Insuficiencia cardiaca. situación
Patologías del sistema cardiocirculatorio. Insuficiencia cardiaca. Insuficiencia coronaria Hipertensión arterial Recuerda! https://www.youtube.com/watch? v=jq9w4krs02q Insuficiencia cardiaca. situación
Lección 28. Fármacos inotrópicos positivos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS
 Ricardo Brage e Isabel Trapero - Lección 28 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 28 Fármacos inotrópicos positivos Guión Ricardo Brage e Isabel Trapero - Lección 28 1. BASES CONCEPTUALES
Ricardo Brage e Isabel Trapero - Lección 28 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 28 Fármacos inotrópicos positivos Guión Ricardo Brage e Isabel Trapero - Lección 28 1. BASES CONCEPTUALES
Shock en Pediatría. Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina
 Shock en Pediatría Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina Kenneth V. Iserson, M.D., FACEP Profesor de Medicina de Emergencias Universidad de Arizona, Tucson, EE.UU.
Shock en Pediatría Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina Kenneth V. Iserson, M.D., FACEP Profesor de Medicina de Emergencias Universidad de Arizona, Tucson, EE.UU.
FISIOPATOLOGÍA CARDIOVASCULAR Y MONITORIZACIÓN
 FISIOPATOLOGÍA CARDIOVASCULAR Y MONITORIZACIÓN Adrià Font Gual Hospital de la Santa Creu i Sant Pau 4 Feb. 2019 CONCEPTOS ECG y Hemodinámia Precarga Sístole Postcarga Diástole Fracción Eyección Contractilidad
FISIOPATOLOGÍA CARDIOVASCULAR Y MONITORIZACIÓN Adrià Font Gual Hospital de la Santa Creu i Sant Pau 4 Feb. 2019 CONCEPTOS ECG y Hemodinámia Precarga Sístole Postcarga Diástole Fracción Eyección Contractilidad
Cintya Borroni G. MV Msc
 Sistema cardiovascular Cintya Borroni G. MV Msc cintyab@gmail.com CICLO CARDIACO Eventos que ocurren desde el inicio de un latido hasta el inicio de otro. Consta de un periodo de contracción : Sístole
Sistema cardiovascular Cintya Borroni G. MV Msc cintyab@gmail.com CICLO CARDIACO Eventos que ocurren desde el inicio de un latido hasta el inicio de otro. Consta de un periodo de contracción : Sístole
Mayor edad de la población, HTA y aumento de la supervivencia Post IM. Causa más frecuente y costosa de hospitalización en mayores de 65 años.
 Carga Creciente De La Insuficiencia Cardíaca. Mayor prevalencia en países industrializados. Mayor edad de la población, HTA y aumento de la supervivencia Post IM. Prevalencia: 3-20 x 1.000 en general.
Carga Creciente De La Insuficiencia Cardíaca. Mayor prevalencia en países industrializados. Mayor edad de la población, HTA y aumento de la supervivencia Post IM. Prevalencia: 3-20 x 1.000 en general.
INSUFICIENCIA CARDIACA
 INSUFICIENCIA CARDIACA INSUFICIENCIA CARDIACA CONCEPTO Incapacidad del ventrículo izquierdo para mantener un gasto cardiaco suficiente para cubrir las necesidades metabólicas del cuerpo. INSUFICIENCIA
INSUFICIENCIA CARDIACA INSUFICIENCIA CARDIACA CONCEPTO Incapacidad del ventrículo izquierdo para mantener un gasto cardiaco suficiente para cubrir las necesidades metabólicas del cuerpo. INSUFICIENCIA
Mesa Redonda: Problemas Cardiológicos en el Primer Nivel de Atención
 Mesa Redonda: Problemas Cardiológicos en el Primer Nivel de Atención Viernes 2 de Octubre Dra. Claudia Cook Cardiología Infantil Comité Cardiología SAP Sanatorio de la Trinidad Sibilancias, taquipnea,
Mesa Redonda: Problemas Cardiológicos en el Primer Nivel de Atención Viernes 2 de Octubre Dra. Claudia Cook Cardiología Infantil Comité Cardiología SAP Sanatorio de la Trinidad Sibilancias, taquipnea,
 Diferencias de los Volúmenes Ventriculares Feto GVC 550ml/Kg/min Oveja GVC 450ml/Kg/min Derecho: 310 ml/kg/min Izquierdo: 240 ml/kg/min Derecho: 300 ml/kg/min Izquierdo: 150 ml/kg/min Circulación Fetal
Diferencias de los Volúmenes Ventriculares Feto GVC 550ml/Kg/min Oveja GVC 450ml/Kg/min Derecho: 310 ml/kg/min Izquierdo: 240 ml/kg/min Derecho: 300 ml/kg/min Izquierdo: 150 ml/kg/min Circulación Fetal
INSUFICIENCIA ACA. Prof. Dra. Liliana G. Bianciotti INSUFICIENCIA CARDIACA
 INSUFICIENCIA CARDÍACA ACA Prof. Dra. Liliana G. Bianciotti lbianc@ffyb.uba.ar INSUFICIENCIA CARDIACA Sindrome que resulta de la incapacidad del corazón de bombear a la periferia la cantidad de sangre
INSUFICIENCIA CARDÍACA ACA Prof. Dra. Liliana G. Bianciotti lbianc@ffyb.uba.ar INSUFICIENCIA CARDIACA Sindrome que resulta de la incapacidad del corazón de bombear a la periferia la cantidad de sangre
FISIOPATOLOGÍA CARDIOVASCULAR SHOCK. Prof. MARCOS MOREIRA ESPINOZA INSTITUTO DE FARMACOLOGIA y MORFOFISIOLOGIA UNIVERSIDAD AUSTRAL DE CHILE
 FISIOPATOLOGÍA CARDIOVASCULAR SHOCK Prof. MARCOS MOREIRA ESPINOZA INSTITUTO DE FARMACOLOGIA y MORFOFISIOLOGIA UNIVERSIDAD AUSTRAL DE CHILE SHOCK, SÍNDROME DE SHOCK, ESTADO DE SHOCK DEF: CONJUNTO DE SIGNOS
FISIOPATOLOGÍA CARDIOVASCULAR SHOCK Prof. MARCOS MOREIRA ESPINOZA INSTITUTO DE FARMACOLOGIA y MORFOFISIOLOGIA UNIVERSIDAD AUSTRAL DE CHILE SHOCK, SÍNDROME DE SHOCK, ESTADO DE SHOCK DEF: CONJUNTO DE SIGNOS
1. En la estenosis mitral, la presión auricular aumenta proporcionalmente con el grado de estenosis
 Guía de Estudio de Fisiopatología Cardiovascular: Valvulopatías (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr. Jorge Jalil I. Definiciones 1) Insuficiencia o incompetencia
Guía de Estudio de Fisiopatología Cardiovascular: Valvulopatías (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr. Jorge Jalil I. Definiciones 1) Insuficiencia o incompetencia
Tema 30 FARMACOLOGÍA DE LA INSUFICIENCIA CARDIACA (ICC)
 Tema 30 FARMACOLOGÍA DE LA INSUFICIENCIA CARDIACA (ICC) ICC: el corazón es incapaz de mantener un volumen minuto adecuado a las necesidades tisulares de organismo, generalmente por una falta de contractilidad
Tema 30 FARMACOLOGÍA DE LA INSUFICIENCIA CARDIACA (ICC) ICC: el corazón es incapaz de mantener un volumen minuto adecuado a las necesidades tisulares de organismo, generalmente por una falta de contractilidad
Protocolo de estudio de los pacientes con sospecha de cardiopatía congénita.
 Protocolo de estudio de los pacientes con sospecha de cardiopatía congénita. Taiyari, A.C. Cardiólogos Pediatras S.C. Pediatrik Health S.C. Hospital Ángeles del Carmen, Departamento de Pediatría. Las principales
Protocolo de estudio de los pacientes con sospecha de cardiopatía congénita. Taiyari, A.C. Cardiólogos Pediatras S.C. Pediatrik Health S.C. Hospital Ángeles del Carmen, Departamento de Pediatría. Las principales
I. Relacione letras con números:
 Guía de Estudio de Fisiopatología Cardiovascular: Hipertensión Pulmonar (Sept 2011) Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr. Jorge Jalil I. Relacione letras con números: 1) Hipertensión
Guía de Estudio de Fisiopatología Cardiovascular: Hipertensión Pulmonar (Sept 2011) Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr. Jorge Jalil I. Relacione letras con números: 1) Hipertensión
TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS
 TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS 4.1. INTRODUCCION Escuela de Medicina Curso MED301A Integrado de Clínicas II Ago 2012 Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno:
TEMA 3. INSUFICIENCIA CARDIACA I: MECANISMOS 4.1. INTRODUCCION Escuela de Medicina Curso MED301A Integrado de Clínicas II Ago 2012 Capítulo Fisiopatología Cardiovascular Dr. Jorge Jalil M. Ayudante Alumno:
CICLO CARDÍACO MARÍA ANTONIA BERNAL ÁVILA CELENE CORRAL RICO
 CICLO CARDÍACO MARÍA ANTONIA BERNAL ÁVILA CELENE CORRAL RICO CICLO CARDIACO Se inicia con la actividad eléctrica de los ventrículos Se activa el miocardio y se inicia la contracción miocárdica Sobrepasa
CICLO CARDÍACO MARÍA ANTONIA BERNAL ÁVILA CELENE CORRAL RICO CICLO CARDIACO Se inicia con la actividad eléctrica de los ventrículos Se activa el miocardio y se inicia la contracción miocárdica Sobrepasa
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica.
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
URGENCIAS CARDIOLÓGICAS EN EL RECIÉN NACIDO. José Antonio Quibrera Matienzo Cardiología Pediátrica Hospital Pediátrico de Sinaloa
 URGENCIAS CARDIOLÓGICAS EN EL RECIÉN NACIDO José Antonio Quibrera Matienzo Cardiología Pediátrica Hospital Pediátrico de Sinaloa Declaración sobre conflictos de interés: Ninguno OBJETIVOS Reconocer el
URGENCIAS CARDIOLÓGICAS EN EL RECIÉN NACIDO José Antonio Quibrera Matienzo Cardiología Pediátrica Hospital Pediátrico de Sinaloa Declaración sobre conflictos de interés: Ninguno OBJETIVOS Reconocer el
CIRCULACION FETAL La sangre rica en nutrientes y altamente oxigenada regresa de la placenta por la vena umbilical. La sangre al llegar al hígado la mi
 Dr. Andrés J. Rosso CIRCULACION FETAL La sangre rica en nutrientes y altamente oxigenada regresa de la placenta por la vena umbilical. La sangre al llegar al hígado la mitad pasa por los sinusoides hepáticos
Dr. Andrés J. Rosso CIRCULACION FETAL La sangre rica en nutrientes y altamente oxigenada regresa de la placenta por la vena umbilical. La sangre al llegar al hígado la mitad pasa por los sinusoides hepáticos
ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO
 INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
Pregunta 1. Pregunta 2. Texto de la pregunta. Retroalimentación. Texto de la pregunta
 Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
Comenzado el domingo, 26 de enero de 2014, 17:12 Estado Finalizado Finalizado en domingo, 26 de enero de 2014, 17:36 Tiempo empleado 23 minutos 23 segundos Puntos 28,00/30,00 Calificación 9,33 de un máximo
I. Defina: 1) Débito Cardíaco 2) Ley de Frank- Starling 3) Precarga 4) Postcarga 5) Contractilidad. II. Verdadero o Falso, justifique las falsas
 Guía de Estudio de Fisiopatología Cardiovascular: Fisiología Cardiovascular (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr. Jorge Jalil I. Defina: 1) Débito Cardíaco 2) Ley
Guía de Estudio de Fisiopatología Cardiovascular: Fisiología Cardiovascular (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr. Jorge Jalil I. Defina: 1) Débito Cardíaco 2) Ley
16/11/11 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA.
 ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
ENFERMEDADES DEL MIOCARDIO, ASOCIADAS A DISFUNCIÓN CARDÍACA. 1 MIOCARDIOPATIAS CLASIFICACION (WHO/ISFC) DILATADA HIPERTROFICA RESTRICTIVA ARRITMOGENICA DEL Ventrículo Derecho NO CLASIFICADA 2 FRECUENTES
TEMA 19. CICLO CARDÍACO
 TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
TEMA 19. CICLO CARDÍACO En el apartado 16.1.5 vimos globalmente las fases del ciclo cardíaco, y en el apartado anterior el electrocardiograma. En este apartado veremos algunos aspectos del ciclo cardiaco
GUIA DE MANEJO MEDICO: EDEMA PULMONAR
 Página: 1 de 5 1. DEFINICION El edema representa la acumulación anormal o excesiva de líquido. En el edema pulmonar la acumulación de líquido puede estar limitada al espacio intersticial o puede comprometer
Página: 1 de 5 1. DEFINICION El edema representa la acumulación anormal o excesiva de líquido. En el edema pulmonar la acumulación de líquido puede estar limitada al espacio intersticial o puede comprometer
Escuela Superior de Enfermería Cecilia Grierson. Prof. Lic. Vanesa Arzamendia Prof. Lic. Sara L. Penice
 Escuela Superior de Enfermería Cecilia Grierson Prof. Lic. Vanesa Arzamendia Prof. Lic. Sara L. Penice Aparato Respiratorio Unidad anatómica y funcional Definición Es la aplicación del oxigeno con fines
Escuela Superior de Enfermería Cecilia Grierson Prof. Lic. Vanesa Arzamendia Prof. Lic. Sara L. Penice Aparato Respiratorio Unidad anatómica y funcional Definición Es la aplicación del oxigeno con fines
Procesos Acianóticos
 Procesos Acianóticos Alteración hemodinámica, aumenta el flujo sanguíneo pulmonar, obstrucción al flujo sanguíneo ventricular. Causado por lesiones obstructivas que reducen el flujo de sangre a diversas
Procesos Acianóticos Alteración hemodinámica, aumenta el flujo sanguíneo pulmonar, obstrucción al flujo sanguíneo ventricular. Causado por lesiones obstructivas que reducen el flujo de sangre a diversas
Enfermerapediatrica.com. Drogas más utilizadas en cuidados intensivos. Maider
 Enfermerapediatrica.com Drogas más utilizadas en cuidados intensivos Maider 2 Enfermerapediatrica.com ADRENALINA (EPINEFRINA): 1cc = 1mg Acción: Incrementa la frecuencia cardíaca, contrae los vasos sanguíneos,
Enfermerapediatrica.com Drogas más utilizadas en cuidados intensivos Maider 2 Enfermerapediatrica.com ADRENALINA (EPINEFRINA): 1cc = 1mg Acción: Incrementa la frecuencia cardíaca, contrae los vasos sanguíneos,
LA CARDIOLOGIA CLINICA FUERA DE LA PLANTA DE CARDIO. Como cuidarle a un corazón partio
 LA CARDIOLOGIA CLINICA FUERA DE LA PLANTA DE CARDIO Como cuidarle a un corazón partio CATEGORIAS DIAGNOSTICAS Importancia de la DEFINICIÓN de la enfermedad La definición es simplemente nombre y apellido
LA CARDIOLOGIA CLINICA FUERA DE LA PLANTA DE CARDIO Como cuidarle a un corazón partio CATEGORIAS DIAGNOSTICAS Importancia de la DEFINICIÓN de la enfermedad La definición es simplemente nombre y apellido
El Laboratorio en la Enfermedad Cardiovascular del Recién n Nacido
 El Laboratorio en la Enfermedad Cardiovascular del Recién n Nacido CENTRO HOSPITALARIO PEREIRA ROSSELL DEPARTAMENTO DE PATOLOGÍA CLÍNICA LABORATORIO DE MICROTÉCNICAS Prof. Adj. Dr. Pedro Cladera Dra. Mariella
El Laboratorio en la Enfermedad Cardiovascular del Recién n Nacido CENTRO HOSPITALARIO PEREIRA ROSSELL DEPARTAMENTO DE PATOLOGÍA CLÍNICA LABORATORIO DE MICROTÉCNICAS Prof. Adj. Dr. Pedro Cladera Dra. Mariella
MANEJO DEL TAPONAMIENTO CARDÍACO TRAS CIRUGÍA CARDÍACA
 MANEJO DEL TAPONAMIENTO CARDÍACO TRAS CIRUGÍA CARDÍACA JUAN JOSÉ PEÑA BORRÁS ( MÉDICO ADJUNTO)/ SARA ARASTEY AROCA (MIR3)# # Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio Hospital
MANEJO DEL TAPONAMIENTO CARDÍACO TRAS CIRUGÍA CARDÍACA JUAN JOSÉ PEÑA BORRÁS ( MÉDICO ADJUNTO)/ SARA ARASTEY AROCA (MIR3)# # Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio Hospital
FISIOPATOLOGÍA CARDIOVASCULAR Y MONITORIZACIÓN
 FISIOPATOLOGÍA CARDIOVASCULAR Y MONITORIZACIÓN Adrià Font Gual Hospital de la Santa Creu i Sant Pau 6 Feb. 2017 CONCEPTOS ECG y Hemodinámia Precarga Sístole Postcarga Diástole Fracción Eyección Contractilidad
FISIOPATOLOGÍA CARDIOVASCULAR Y MONITORIZACIÓN Adrià Font Gual Hospital de la Santa Creu i Sant Pau 6 Feb. 2017 CONCEPTOS ECG y Hemodinámia Precarga Sístole Postcarga Diástole Fracción Eyección Contractilidad
Lección 24. Fármacos Diuréticos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS. Ricardo Brage e Isabel Trapero - Farmacología Lección 24
 Ricardo Brage e Isabel Trapero - Lección 24 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 24 Fármacos Diuréticos Guión Ricardo Brage e Isabel Trapero - Lección 24 1. BASES CONCEPTUALES. 2.
Ricardo Brage e Isabel Trapero - Lección 24 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 24 Fármacos Diuréticos Guión Ricardo Brage e Isabel Trapero - Lección 24 1. BASES CONCEPTUALES. 2.
INTERACCIÓN CORAZÓN- PULMÓN
 INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
INTERACCIÓN CORAZÓN- PULMÓN Dr. Gabriel Cassalett B Intensivista Pediatra Clínica Shaio X Congreso de la Sociedad Latinoamericana de Cuidado Intensivo Pediátrico (SLACIP) Ciudad de Guatemala Abril 27 al
Mujer de 45 años, con vómitos y diarrea de 3 días de evolución. T.A. 100/60, pulso 100, Temp 37 º, peso 60 Kg, sequedad de mucosas, ingurguitación
 Ma. Lía Fox R2 MFYC Mujer de 45 años, con vómitos y diarrea de 3 días de evolución. T.A. 100/60, pulso 100, Temp 37 º, peso 60 Kg, sequedad de mucosas, ingurguitación yugular disminuida, signo del pliegue
Ma. Lía Fox R2 MFYC Mujer de 45 años, con vómitos y diarrea de 3 días de evolución. T.A. 100/60, pulso 100, Temp 37 º, peso 60 Kg, sequedad de mucosas, ingurguitación yugular disminuida, signo del pliegue
Integración de la función cardiovascular
 Integración de la función cardiovascular CAZN Débito cardíaco ATEILAS C E E B C A Z N G. I. I Ñ N M. E S Q. Débito arterial C E E B C A Z N G. I. I Ñ N M. E S Q. Situaciones que alteran el flujo sanguíneo
Integración de la función cardiovascular CAZN Débito cardíaco ATEILAS C E E B C A Z N G. I. I Ñ N M. E S Q. Débito arterial C E E B C A Z N G. I. I Ñ N M. E S Q. Situaciones que alteran el flujo sanguíneo
SINCOPE. Fisiopatología
 SINCOPE Pérdida brusca y transitoria de conciencia no traumá=ca, que se asocia con la incapacidad de mantener el tono postural Causa: Trastorno reversible de la función cerebral. No es: convulsiones, coma,
SINCOPE Pérdida brusca y transitoria de conciencia no traumá=ca, que se asocia con la incapacidad de mantener el tono postural Causa: Trastorno reversible de la función cerebral. No es: convulsiones, coma,
1. El pericardio limita la dilatación brusca de las cavidades cardíacas que pudiera resultar de hipervolemia o de sobrecargas agudas
 Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Guía de Estudio de Fisiopatología Cardiovascular: Fisiopatología del pericardio (Sept 2011). Alumnos Mario Zanolli, Tamara Ventura, Valentina de Petris, Dr Jorge Jalil I. Defina: 1) Tamponamiento cardíaco
Poliglobulia Neonatal. Krasna Mihovilovich R Becada Pediatría USS
 Poliglobulia Neonatal Krasna Mihovilovich R Becada Pediatría USS Hematocrito > 65% en muestra obtenida en vena periférica Normal para el RNT: 40 60% Aumento hematocrito Aumento viscosidad sanguínea Alteración
Poliglobulia Neonatal Krasna Mihovilovich R Becada Pediatría USS Hematocrito > 65% en muestra obtenida en vena periférica Normal para el RNT: 40 60% Aumento hematocrito Aumento viscosidad sanguínea Alteración
PULSO DEFINICIÓN: ENFERMERIA FUNDAMENTAL. La circulación depende de: Corazón. Vasos sanguíneos. Mecánica respiratoria. Musculatura esquelética
 ENFERMERIA FUNDAMENTAL PULSO ARTERIAL PULSO DEFINICIÓN: DILATACIÓN RÍTMICA DE UNA ARTERIA PRODUCIDO POR UN AUMENTO DE SANGRE IMPULSADA HACIA EL INTERIOR DE UN VASO POR LA CONTRACCIÓN MIOCÁRDICA. La circulación
ENFERMERIA FUNDAMENTAL PULSO ARTERIAL PULSO DEFINICIÓN: DILATACIÓN RÍTMICA DE UNA ARTERIA PRODUCIDO POR UN AUMENTO DE SANGRE IMPULSADA HACIA EL INTERIOR DE UN VASO POR LA CONTRACCIÓN MIOCÁRDICA. La circulación
TEMA 33. FARMACOLOGÍA ANTIANGINOSA
 TEMA 33. FARMACOLOGÍA ANTIANGINOSA Angina: isquemia miocárdica transitoria como consecuencia de un desequilibrio entre el aporte y la demanda de oxígeno en el miocardio. La oferta de oxígeno al miocardio
TEMA 33. FARMACOLOGÍA ANTIANGINOSA Angina: isquemia miocárdica transitoria como consecuencia de un desequilibrio entre el aporte y la demanda de oxígeno en el miocardio. La oferta de oxígeno al miocardio
Tema 1. Electrocardiograma
 Tema 1. Electrocardiograma El electrocardiograma (ECG) es un registro del impulso eléctrico del corazón y producen su contracción Las células cardíacas en reposo se encuentran cargadas negativamente o
Tema 1. Electrocardiograma El electrocardiograma (ECG) es un registro del impulso eléctrico del corazón y producen su contracción Las células cardíacas en reposo se encuentran cargadas negativamente o
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
ANOMALÍA DE EBSTEIN insuficiencia tricuspídea Dr. Ignacio Lugones
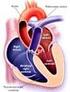 ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
ANOMALÍA DE EBSTEIN Definición: La anomalía de Ebstein es una cardiopatía congénita infrecuente caracterizada por la implantación anormalmente baja de las valvas septal y posterior de la válvula tricúspide.
Insuficiencia cardíaca
 Insuficiencia cardíaca Insuficiencia cardíaca Sindrome clínico que es el resultado de cualquier afectación estructural o funcional cardíaca que altera la habilidad del ventrículo de recibir o eyectar sangre.
Insuficiencia cardíaca Insuficiencia cardíaca Sindrome clínico que es el resultado de cualquier afectación estructural o funcional cardíaca que altera la habilidad del ventrículo de recibir o eyectar sangre.
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar
 Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
Ventilación Mecánica en el RN Cardiópata con Hiperflujo Pulmonar Dra. Ximena Alegría Palazón Profesor Adjunto Universidad de Valparaíso Unidad de Neonatología Hospital Carlos Van Buren VM Cardiopatías
INSTITUTO MEXICANO DEL SEGURO SOCIAL DIRECCIÓN DE PRESTACIONES MÉDICAS UNIDAD DE ATENCIÓN MÉDICA COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA
 COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD 1 COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD MAHSP. Trinidad Jovita Olaya Velázquez Maestría en Administración de Hospitales y salud Pública
COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD 1 COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD MAHSP. Trinidad Jovita Olaya Velázquez Maestría en Administración de Hospitales y salud Pública
LAS ARTERIAS CORONARIAS SON LOS VASOS SANGUÍNEOS, QUE TRANSPORTAN LA SANGRE AL MUSCULO MIOCARDICO Y RIEGAN SUS CÉLULAS, PROVEYÉNDOLE DE OXIGENO Y
 DERECHA LAS ARTERIAS CORONARIAS SON LOS VASOS SANGUÍNEOS, QUE TRANSPORTAN LA SANGRE AL MUSCULO MIOCARDICO Y RIEGAN SUS CÉLULAS, PROVEYÉNDOLE DE OXIGENO Y OTROS NUTRIENTES Volumen En fisiología cardiaca,
DERECHA LAS ARTERIAS CORONARIAS SON LOS VASOS SANGUÍNEOS, QUE TRANSPORTAN LA SANGRE AL MUSCULO MIOCARDICO Y RIEGAN SUS CÉLULAS, PROVEYÉNDOLE DE OXIGENO Y OTROS NUTRIENTES Volumen En fisiología cardiaca,
Shock Neonatal. Alejandro Ávila Álvarez. Unidad de Cuidados Intensivos Neonatales Hospital Universitario La Paz. Madrid.
 Terapia de soporte en el Shock Neonatal Alejandro Ávila Álvarez Unidad de Cuidados Intensivos Neonatales Hospital Universitario La Paz. Madrid. 1892 Congenitalheartdiseaseisth elimitedclinicalinterest
Terapia de soporte en el Shock Neonatal Alejandro Ávila Álvarez Unidad de Cuidados Intensivos Neonatales Hospital Universitario La Paz. Madrid. 1892 Congenitalheartdiseaseisth elimitedclinicalinterest
INSUFICIENCIA CARDIACA. Dr. Abel Dolz Domingo
 INSUFICIENCIA CARDIACA Dr. Abel Dolz Domingo INSUFICIENCIA CARDIACA DEFINICION SINTOMAS Y SIGNOS. CLASIFICACION NYHA. DIAGNOSTICO TRATAMIENTO INSUFICIENCIA CARDIACA AGUDA: GENERALIDADES FACTORES PRECIPITANTES
INSUFICIENCIA CARDIACA Dr. Abel Dolz Domingo INSUFICIENCIA CARDIACA DEFINICION SINTOMAS Y SIGNOS. CLASIFICACION NYHA. DIAGNOSTICO TRATAMIENTO INSUFICIENCIA CARDIACA AGUDA: GENERALIDADES FACTORES PRECIPITANTES
Agua corporal: Relación con el peso corporal total y su distribución en los distintos compartimientos. Peso total
 Agua corporal: Relación con el peso corporal total y su distribución en los distintos compartimientos Agua corporal 60-70 % Peso total Agua Extracelular 20-25 % Agua Intracelular 40-45 % Agua transcelular
Agua corporal: Relación con el peso corporal total y su distribución en los distintos compartimientos Agua corporal 60-70 % Peso total Agua Extracelular 20-25 % Agua Intracelular 40-45 % Agua transcelular
Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN
 Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN Concepto Los fármacos inotrópicos potencian la contractilidad de la fibra miocárdica y además tienen efectos sobre la musculatura vascular periférica,
Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN Concepto Los fármacos inotrópicos potencian la contractilidad de la fibra miocárdica y además tienen efectos sobre la musculatura vascular periférica,
Clasificaciones en la falla cardíaca
 Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
Clasificaciones en la falla cardíaca Dr. Mario Speranza Falla cardíaca vs. Insuficiencia cardíaca congestiva Debido a que no todos los pacientes tienen sobrecarga de volumen al momento del diagnóstico
Cardiopatías no cianóticas: CIA,CIV,CAV,Ductus Cuidados Preoperatorios. Manejo de la insuficiencia cardíaca.
 Cardiopatías no cianóticas: CIA,CIV,CAV,Ductus Cuidados Preoperatorios. Manejo de la insuficiencia cardíaca. M ª Esther Tierraseca Serrano D.U.E. U.C.I.P. H.G.U. Gregorio Marañón INTRODUCCIÓN (I) Constituye
Cardiopatías no cianóticas: CIA,CIV,CAV,Ductus Cuidados Preoperatorios. Manejo de la insuficiencia cardíaca. M ª Esther Tierraseca Serrano D.U.E. U.C.I.P. H.G.U. Gregorio Marañón INTRODUCCIÓN (I) Constituye
Area de Fisiología Cardiovascular, Renal y Respiratoria TRABAJO PRACTICO Nº 3 - CICLO CARDIACO I
 Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO I Guía de Estudio PARTE I Modificaciones y adaptaciones. Fisiología Cardiovascular I.- Defina: 1)
Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO I Guía de Estudio PARTE I Modificaciones y adaptaciones. Fisiología Cardiovascular I.- Defina: 1)
PRÁCTICA 5. SIMULACIÓN DE UNA HEMORRAGIA
 PRÁCTICA 5. SIMULACIÓN DE UNA HEMORRAGIA 23.1. RESPUESTAS CARDIOVASCULARES A LA HEMORRAGIA La pérdida de sangre o de líquido en cantidades suficientes produce un descenso de volumen sanguíneo o volemia
PRÁCTICA 5. SIMULACIÓN DE UNA HEMORRAGIA 23.1. RESPUESTAS CARDIOVASCULARES A LA HEMORRAGIA La pérdida de sangre o de líquido en cantidades suficientes produce un descenso de volumen sanguíneo o volemia
1- El descenso de la presión arterial media depende de alteraciones en el gasto cardiaco y la resistencia vascular sistémica: Falso Verdadero
 1- El descenso de la presión arterial media depende de alteraciones en el gasto cardiaco y la resistencia vascular sistémica: Falso Verdadero 2-La presión venosa central presenta una deficiente correlación
1- El descenso de la presión arterial media depende de alteraciones en el gasto cardiaco y la resistencia vascular sistémica: Falso Verdadero 2-La presión venosa central presenta una deficiente correlación
Ganong p. 593 (fig.35-7) Guyton p. 475, 476 (fig. 37-6)
 1. CAPACIDAD VITAL: A.- CANTIDAD DE AIRE QUE PUEDE ESPIRARSE CON UN ESFUERZO MÁXIMO DESPUÉS DE LA INSPIRACIÓN MÁXIMA. B.-CAPACIDAD MÁXIMA DE AIRE QUE PUEDEN CONTENER LOS PULMONES. C.-CANTIDAD DE AIRE RESTANTE
1. CAPACIDAD VITAL: A.- CANTIDAD DE AIRE QUE PUEDE ESPIRARSE CON UN ESFUERZO MÁXIMO DESPUÉS DE LA INSPIRACIÓN MÁXIMA. B.-CAPACIDAD MÁXIMA DE AIRE QUE PUEDEN CONTENER LOS PULMONES. C.-CANTIDAD DE AIRE RESTANTE
edigraphic.com Otras secciones de este sitio: Índice de este número Más revistas Búsqueda Esquemas prácticos de tratamiento antihipertensivo
 Revista LatinoAmericana de la Salud en el Trabajo Volumen Volume 4 Número Number 2 Mayo-Agosto May-August 2004 Artículo: Esquemas prácticos de tratamiento antihipertensivo Derechos reservados, Copyright
Revista LatinoAmericana de la Salud en el Trabajo Volumen Volume 4 Número Number 2 Mayo-Agosto May-August 2004 Artículo: Esquemas prácticos de tratamiento antihipertensivo Derechos reservados, Copyright
Protocol de fibril lació auricular de nou diagnòstic a Lleida
 FIBRIL LACIÓ AURICULAR Un procés transversal: des d Atenció Primària al super especialista Protocol de fibril lació auricular de nou diagnòstic a Lleida Caty Serna ABS Eixample Lleida 14 de Novembre de
FIBRIL LACIÓ AURICULAR Un procés transversal: des d Atenció Primària al super especialista Protocol de fibril lació auricular de nou diagnòstic a Lleida Caty Serna ABS Eixample Lleida 14 de Novembre de
SISTEMA CARDIOVASCULAR KAREN ANZUETA ADRIANA COLMENARES DAYANA MERCHAN JULIETH MONTAÑA LORENA VERGARA
 SISTEMA CARDIOVASCULAR KAREN ANZUETA ADRIANA COLMENARES DAYANA MERCHAN JULIETH MONTAÑA LORENA VERGARA CONTENIDO 1.SISTEMA CARDIO VASCULAR 1.1 CORAZON 1.2 VASOS SANGUINEOS 1.3 SISTEMA VENOCAPILAR 2. GENERALIDADES
SISTEMA CARDIOVASCULAR KAREN ANZUETA ADRIANA COLMENARES DAYANA MERCHAN JULIETH MONTAÑA LORENA VERGARA CONTENIDO 1.SISTEMA CARDIO VASCULAR 1.1 CORAZON 1.2 VASOS SANGUINEOS 1.3 SISTEMA VENOCAPILAR 2. GENERALIDADES
Arritmias Fetales CERPO. Dr. David Medina Marzo Motivación Generalidades Tipos de Arritmias Estudio TSPV Bloqueos
 Arritmias Fetales CERPO Dr. David Medina Marzo 2012 Motivación Generalidades Tipos de Arritmias Estudio TSPV Bloqueos Clínica X Clínica A Parto de Término normal 2 Hrs Traslado TGA RN descompensado Cianosis
Arritmias Fetales CERPO Dr. David Medina Marzo 2012 Motivación Generalidades Tipos de Arritmias Estudio TSPV Bloqueos Clínica X Clínica A Parto de Término normal 2 Hrs Traslado TGA RN descompensado Cianosis
Respuesta corporal al ejercicio agudo
 Rehabilitación Cardiaca RHC- Instituto Nacional de Cardiología Ignacio Chávez Departamento de Presenta: Dra. Paula Quiroga Digiuni. Especialidad: Cardiología. Subespecialidad:. Definición: Se denomina
Rehabilitación Cardiaca RHC- Instituto Nacional de Cardiología Ignacio Chávez Departamento de Presenta: Dra. Paula Quiroga Digiuni. Especialidad: Cardiología. Subespecialidad:. Definición: Se denomina
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR
 PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
PATOLOGIA RESPIRATORIA Y CARDIOVASCULAR PLAN TEMATICO 1) INSUFICIENCIA RESPIRATORIA MÓDULO RESPIRATORIO y concepto - Manifestaciones clínicas - Composición del gas alveolar - Ventilación - Perfusión pulmonar
Vernakalant. Conversión rápida a ritmo sinusal de la fibrilación auricular de inicio reciente en adultos:
 Vernakalant Nuevo fármaco antiarrítmico con un mecanismo de acción único, aurículoselectivo para la cardioversión de FA de inicio reciente en pacientes adultos Uso exclusivamente intravenoso Vernakalant
Vernakalant Nuevo fármaco antiarrítmico con un mecanismo de acción único, aurículoselectivo para la cardioversión de FA de inicio reciente en pacientes adultos Uso exclusivamente intravenoso Vernakalant
Tabla 1: Definición actual de la insuficiencia cardiaca. Tabla 2: Estadios de la insuficiencia cardiaca
 Tabla 1: Definición actual de la insuficiencia cardiaca 1. Presencia de síntomas clínicos de IC en reposo o ejericio. 2. Evidencia objetiva de disfunción ventricular (generalmente mediante ecocardiografía)
Tabla 1: Definición actual de la insuficiencia cardiaca 1. Presencia de síntomas clínicos de IC en reposo o ejericio. 2. Evidencia objetiva de disfunción ventricular (generalmente mediante ecocardiografía)
Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial.
 Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
Area de Fisiología Cardiovascular, Renal y Respiratoria. - 2016 - TRABAJO PRACTICO Nº 3 - CICLO CARDIACO II Ciclo Cardiaco -Guía de Estudio PARTE II - Presión arterial. I. Defina 1) Presión Sistólica 2)
Cor pulmonale. Clasificación de cor pulmonale Agudo Crónico
 Cor pulmonale El cor pulmonale o insuficiencia del lado derecho del corazón, es un agrandamiento del ventrículo derecho a causa de la presión alta en los pulmones, lo que a menudo se debe a la enfermedad
Cor pulmonale El cor pulmonale o insuficiencia del lado derecho del corazón, es un agrandamiento del ventrículo derecho a causa de la presión alta en los pulmones, lo que a menudo se debe a la enfermedad
Blanca Rosa Moreno Cardenti Área de Patología FES-Cuautitlán
 Blanca Rosa Moreno Cardenti Área de Patología FES-Cuautitlán Complejo QRS Prolongado El daño en el Haz AV puede aumentar la duración del complejo QRS (el impulso tarda más en extenderse a través de
Blanca Rosa Moreno Cardenti Área de Patología FES-Cuautitlán Complejo QRS Prolongado El daño en el Haz AV puede aumentar la duración del complejo QRS (el impulso tarda más en extenderse a través de
El electrocardiograma:
 El electrocardiograma: aplicación en la consulta de Atención Primaria. 1. El paciente con disnea Pedro Conthe Medicina Interna Hospital General Universitario Gregorio Marañón Universidad Complutense Madrid
El electrocardiograma: aplicación en la consulta de Atención Primaria. 1. El paciente con disnea Pedro Conthe Medicina Interna Hospital General Universitario Gregorio Marañón Universidad Complutense Madrid
SALADIN. Anatomía y fisiología 6ª. edición CASO CLÍNICO CASO 16. INSUFICIENCIA CARDÍACA CONGESTIVA RESPUESTAS
 SALADIN Anatomía y fisiología 6ª. edición CASO CLÍNICO CASO 16. INSUFICIENCIA CARDÍACA CONGESTIVA 1. Un soplo de tono bajo, con borborigmos, suele deberse a una válvula estenósica (estrechada). En el borde
SALADIN Anatomía y fisiología 6ª. edición CASO CLÍNICO CASO 16. INSUFICIENCIA CARDÍACA CONGESTIVA 1. Un soplo de tono bajo, con borborigmos, suele deberse a una válvula estenósica (estrechada). En el borde
BASES FARMACOLÓGICAS DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA
 BASES FARMACOLÓGICAS DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA INSUFICIENCIA CARDIACA INCAPACIDAD DEL MIOCARDIO PARA MANTENER UN GASTO CARDIACO ADECUADO A LAS NECESIDADES DEL CORAZON FACTORES PRECIPITANTES
BASES FARMACOLÓGICAS DEL TRATAMIENTO DE LA INSUFICIENCIA CARDIACA INSUFICIENCIA CARDIACA INCAPACIDAD DEL MIOCARDIO PARA MANTENER UN GASTO CARDIACO ADECUADO A LAS NECESIDADES DEL CORAZON FACTORES PRECIPITANTES
Día 1 ANANMESIS Paciente masculino de 57 años llega a la guardia con fatiga y es internado para su evaluación.
 CASO CLINICO 8 Día 1 ANANMESIS Paciente masculino de 57 años llega a la guardia con fatiga y es internado para su evaluación. ANTECEDENTES Trabajador de la construcción, fumador desde su juventud. Refiere
CASO CLINICO 8 Día 1 ANANMESIS Paciente masculino de 57 años llega a la guardia con fatiga y es internado para su evaluación. ANTECEDENTES Trabajador de la construcción, fumador desde su juventud. Refiere
2-modulo 2 urgencias cardiología
 2-modulo 2 urgencias cardiología Pregunta 1 El patrón electrocardiográfico en la taquicardia sinusal es el siguiente: a. Frecuencia auricular y ventricular mayor de 100 latidos por minuto, ritmo auricular
2-modulo 2 urgencias cardiología Pregunta 1 El patrón electrocardiográfico en la taquicardia sinusal es el siguiente: a. Frecuencia auricular y ventricular mayor de 100 latidos por minuto, ritmo auricular
Disfunción diastólica: diagnóstico y manejo
 Disfunción diastólica: diagnóstico y manejo Dra. Raquel Peris Dr. Jose Llagunes Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia DISNEA Anestesia,
Disfunción diastólica: diagnóstico y manejo Dra. Raquel Peris Dr. Jose Llagunes Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia DISNEA Anestesia,
TALLER DE MEDIO INTERNO. Fernando Tortosa - Luis Aramayo
 TALLER DE MEDIO INTERNO Fernando Tortosa Luis Aramayo Interpretación del EAB La interpretación del EAB se inicia con el conocimiento de los antecedentes del paciente y su estado clínico actual Datos necesarios
TALLER DE MEDIO INTERNO Fernando Tortosa Luis Aramayo Interpretación del EAB La interpretación del EAB se inicia con el conocimiento de los antecedentes del paciente y su estado clínico actual Datos necesarios
Manejo Hemodinámico del RN Consenso SIBEN Dra Fernanda Acuña Arellano Becada de Pediatría
 Manejo Hemodinámico del RN Consenso SIBEN 2011 Dra Fernanda Acuña Arellano Becada de Pediatría Conceptos y definiciones Normotensión: Rango fisiológico, en el cual se asegura una adecuada perfusión a los
Manejo Hemodinámico del RN Consenso SIBEN 2011 Dra Fernanda Acuña Arellano Becada de Pediatría Conceptos y definiciones Normotensión: Rango fisiológico, en el cual se asegura una adecuada perfusión a los
