USO DE ANTIAGREGANTES PLAQUETARIOS Y ANTICOAGULANTES
|
|
|
- Soledad Jiménez López
- hace 6 años
- Vistas:
Transcripción
1 USO DE ANTIAGREGANTES PLAQUETARIOS Y ANTICOAGULANTES OBJETIVOS DE LA CLASE: CUANDO DAR PROFILAXIS EN CIRUGÍA? Uso de anticoagulantes y antiagregantes en diferentes contextos clínicos: Prevención de TEP, aplicado a cirugía Tratamiento TEP Valvulopatía/reemplazo valvular ACFA Cardiopatía isquémica (Seminario) ECV (Seminario) Para esto vamos a hablar primero de los factores de riesgo para TEP, porque dependiendo de la presencia o no de estos es como se determina si un paciente va a necesitar tromboprofilaxis o no. -Karo- FACTORES DE RIESGO PARA TVP Y TEP Todo se resume en la Triada de Virchow. Cualquier condición clínica que nos lleve a alguno de estos 3 factores: estasis vascular, daño endotelial e hipercoagulabilidad es factor de riesgo. 1. Edad avanzada: hipercoagulabilidad. 2. Inmovilización. estasis. 3. AVC ó parálisis. estasis. 4. TEP previo. hipercoagulabilidad. 5. Antecedente o TVP actualmente. estasis. 6. Cáncer o su tratamiento. hipercoagulabilidad. 7. Cirugía mayor. estasis y lesión del endotelio. 8. Trauma. estasis y lesión del endotelio. 9. Obesidad. por hipercoagulabilidad. 10. Venas varicosas. estasis. 11. Disfunción cardíaca. estasis. 12. Vía central. actúa como cuerpo extraño en un vaso sanguíneo, favorece la hipercoagulabilidad. 13. Embarazo o uso de estrógenos. hipercoagulabilidad. 14. Síndrome nefrótico. Hipercoagulabilidad, por pérdida de proteínas anticoagulantes (proteínas C y S y antitrombina III). 15. Enfermedad inflamatoria intestinal. hipercoagulabilidad. Un solo factor de riesgo ya es un factor de TVP y TEP. Dependiendo de la cantidad de factores de riesgo (FR) que presente el paciente y el tipo de cirugía, así va a ser el tipo de profilaxis que vamos a utilizar. ESTRATIFICACIÓN SEGÚN RIESGO DE TEP La aspirina (AAS) no es efectiva en ningún contexto para la prevención de TEP ni TVP, su función está limitada al lecho arterial y no tiene efecto en el venoso, hay terapias más eficaces. BAJO RIESGO Cirugía menor (son aquellas que duran menos de 1 hora de anestesia) en <40 años sin otros factores de riesgo asociados.
2 HF HPNF ANTIAGREGANTES PLAQUETARIOS Y ANTICOAGULANTES Dr. Chen II-2014 Ejemplos. a) Hernioplastía en paciente menor de 40 años sin factores de riesgo. b) Uno de nosotros que se va a hacer una apendicetomía, por lo general no tienen factores de riesgo entonces no se les hace nada. c) Cirugías oftalmológicas. PROFILAXIS: No requiere ningún tipo de profilaxis, ya que el paciente se movilizará rápidamente. MODERADO RIESGO Cirugía menor en pacientes con factores de riesgo. (1 solo factor de riesgo es suficiente) a. Ejemplo. Hernioplastía en paciente con cáncer años con cirugía no mayor sin factores de riesgo asociados. Cirugía mayor en <40 años sin factores de riesgo. a. Ejemplo. Una cirugía de Whipple que es muy grande y puede durar más de 8h. PROFILAXIS: Se puede dar UNA SOLA de las siguientes cuatro opciones de profilaxis: Heparinas no fraccionadas (HPNF) a dosis abitual (5000 U c/12 hrs) Heparinas de bajo peso molecular (HF) Compresión neumática intermitente: Consiste en una bota que se infla y desinfla periódicamente y en forma ascendente con lo que aumenta el retorno venoso y evitar la estasis. Medias elásticas (las tallas (S,M,L) vienen en función de altura y peso, llegan hasta arriba y va a ir aumentando la presión conforme se acerca al tobillo). Se usa sólo una de las 4, no requiere combinar! DOSIS: Estas medidas se utilizan en la mañana antes de la operación y hasta q ue el paciente deambule. Las medidas farmacológicas también se inician el día de la cirugía y no aumentan el riesgo de sangrado Fármaco Dosis Vía de Administración Heparina 5000 U cada 8-12 horas, empezando 1-2 horas antes SC del procedimiento Dalteparina 2500 U 1-2 horas antes y luego 1 vez al día SC Enoxaparina 20 mg 1-2 horas antes del procedimiento SC Si en la CCSS Nadroparina 2850 U 2-4 horas antes del procedimiento SC Tinzaparina 3500 U 2 horas antes del procedimiento SC ALTO RIESGO Los pacientes se pueden dividir por edad, <40 son de bajo riesgo, entre años caen en riesgo intermedio y ahora los pacientes con: Cirugía no mayor en >60 años sin factores de riesgo o con factores de riesgo. a. Ejemplo. Paciente de 75 años que se someterá a una colecistectomía laparoscópica. Este paciente tiene más comorbilidades asociadas y durará más en movilizarse. Cirugía mayor en >40 años o con factores de riesgo.
3 a. Ejemplo. Paciente de 50 años con cáncer de cabeza de páncreas que va para una cirugía de Whipple de 8 horas de duración. PROFILAXIS: Se utiliza cualquiera de las siguientes 3 alternativas: se usa UNA SOLA opción de profilaxis DOSIS Heparinas no fraccionadas (HPNF) Heparinas de bajo peso molecular (HF) Compresión neumática intermitente En este contexto NO funcionan las medias elásticas. Las dosificaciones NO son las mismas que se usan en pacientes con riesgo moderado, sino que requieren dosis más altas. Deben ser administradas 1-2 horas antes del procedimiento. Fármaco Dosis Vía de Administración Comentario Dalteparina 5000 U cada 8-12 horas SC Se duplica tanto dosis como frecuencia de administración Enoxaparina 40 mg 1 vez al día 30 mg cada 12 horas SC Danaparoid 7500 U cada 12 horas SC Heparinas convencionales 7500 U cada 12 horas SC Se pueden llegar a utilizar incluso cada 8 horas ALTÍSIMO RIESGO Cirugía mayor en >40 años con tromboembolismo (TEP) anterior, antecedente o TVP actual, cáncer o estado hipercoagulable (como síndrome antifosfolípido). Cirugías ortopédicas de rodilla o cadera. a. Artroplastía de rodilla o cadera (reemplazo de rodilla o de cadera). b. Fractura de cadera. Trauma mayor. Un politraumatizado. Lesión columna vertebral (sección medular). Es un paciente parapléjico que pierde tono muscular y va a favorecer la estasis. En este contexto la CCSS si aprueba el uso de HF PROFILAXIS: Hay que combinar medidas farmacológicas y no farmacológicas. Se utiliza alguna heparina a dosis altas como las de alto riesgo (HPNF o HF) combinado con medidas mecánicas (medias compresivas o compresión neumática intermitente). PARA CIRUGÍA DE CADERA O RODILLAS: En estos casos, según las guías se puede anticoagular el paciente desde antes de la cirugía y llevarlo a sala anticoagulado porque reduce el riesgo de TVP y no necesariamente se aumenta el riesgo de sangrado si la técnica quirúrgica es la adecuada. El problema es ver que cirujano accede a operar al paciente con un INR en 2.5. Se puede utilizar: Heparina Fraccionada que se debe dar 12 horas antes de la cirugía. Warfarina con un INR entre 2-3. En el siguiente cuadro se comprara el riesgo absoluto de trombosis venosa profunda sin profilaxis de cada grupo de pacientes. Dependiendo del riesgo así será la intensidad de la profilaxis.
4 Aquí menciona que una cirugía mayor es cuando se abre la cavidad abdominal o torácica y una cirugía menor es la que tiene tiempo de duración menor a una hora. Cuando por ejemplo una vesícula laparoscópica que dura alrededor de 2h, esta no es ni cirugía menor ni es una cirugía mayor por lo que se clasifica como cirugía no mayor que es de lo que se habla en los pacientes de alto riesgo (Cirugía no mayor en >60 años sin factores de riesgo o con factores de riesgo) entonces algunas veces esta clasificación se vuelve un poco subjetivo. Grupo Riesgo Absoluto de TVP Manejo Bajo riesgo <10% Deambulación temprana Moderado riesgo 10-40% -Heparinas de bajo peso molecular, o no fraccionadas en dosis bajas* -Fondaparinux* -Medidas mecánicas * Alto riesgo 40-80% -Heparinas de bajo peso molecular, o no fraccionadas en dosis altas* -Fondaparinux* -Anticoagulación con warfarina* -Compresión neumática intermitente ** Altísimo riesgo >80% Medidas farmacológicas y no farmacológicas combinadas *Solamente 1 de las medidas. ** Se excluye el uso de las medias elásticas T R A T A M I E N T O T E P Esto ya para el paciente que hizo TVP y empezó a hacer TEP. En algunos casos seleccionados como inestabilidad hemodinámica puede recurrirse a trombolisis, pero en la mayoría de los casos lo que se hace es intentar anticoagular al paciente para evitar que se formen nuevos trombos y que haya embolismo. Lo que ya embolizó hay que esperar a que el cuerpo lo degrade a menos que esté hemodinámicamente inestable. Para anticoagular al paciente tenemos: Heparinas Warfarina Fondaparinux Ribaroxaban Dabigatrán Heparinas de bajo peso molecular,en este context es una recomendación IIB por lo que el beneficio sobre las HNF está en duda. En el hospital lo que se hace es usar heparinas y trasladar al paciente a warfarina.
5 HEPARINA IV La vida media de la heparina IV depende de la dosis utilizada: conforme aumento la dosis, aumenta la vida media porque el aclaramiento primero depende del SER y cuando este se satura va a depender del aclaramiento renal. Por tanto, la curva dosis-respuesta no es lineal, sino que es poco predecible. Para anticoagular al paciente damos inicialmente un bolo IV de 80 U/kg (alrededor de U) y después utilizamos una dosis de mantenimiento inicial de alrededor de 18 U/kg/hora ( U/hora que generalmente se redondea a 1000 U/hora y de ahí se inicia). Lo que se hace es agarrar U ponerlas en 250cc de solución glucosada y esto me da una solución donde tengo 100U/cc. Esto hasta que el TPT este en 60seg (50-70 segundos). Por tanto, el TPT que queremos es alrededor de 60 segundos. Entonces para el bolo inicial serían 50 cc y después para el mantenimiento 10 cc/hora. A las 6 horas le hago el primer control del TPT. Si el paciente está en el rango que queremos de 50-70seg no se le hace nada más, se deja la dosis ahí y se le hace un TPT al día siguiente. Si el paciente está entre 35 y 45 segundos le repito medio bolo y a la infusión que ya tenía le aumento 100 U/hora y 6 horas después le repito el TPT. SI llega con un TPT muy bajo menor a 35 se repite el bolo completo, a la infusión que ya tenía le aumento 250 U/hora y 6 horas después le repito el TPT. Si el TPT viene muy alto, por el contrario entonces lo que hago es disminuirle a la infusión 100 cc/hora y se debe de hacer un control a las 6 horas. Si viene muy anticoagulado con el TPT aún más alto mayor a 90seg se debe detener la infusión por una hora, reiniciarla con 200 U menos y se debe de hacer un control a las 6 horas. En el momento en que el TPT llega a 60 segundos ya no se deben hacer cambios. HEPARINAS FRACCIONADAS Se usan dosis de anticoagulación Tienen una curva dosis respuesta más predecible. Son una recomendación IIB sobre las heparinas no fraccionadas (recomendación de expertos). Esto considerando 3 aspectos importantes: 1. Producen menos sangrado, lo cual facilita su uso y requieren menos monitorización por laboratorio que las heparinas no fraccionadas. 2. Producen una prevención mayor de recurrencia de TVP. 3. Mayor beneficio en paciente oncológico. WARFARINA Una vez que se tenga 3-5 días de tener al paciente bien anticoagulado con heparina IV o heparinas fraccionadas se agrega el agente oral (Warfarina). Se deja un período de 72 horas de traslape antes de suspender la heparina (para asegurar que no haya deficiencia de proteína C y que no haya un estado procoagulable en las primeras horas de iniciada la warfarina). Este traslape se puede evitar con HF y anticoagulantes nuevos como dabigatran y rivaroxaban.
6 Una vez cumplidas las 72 horas y aunque el INR no esté entre el rango esperable (INR entre 2 y 3) se puede suspender la heparina y ya después ajustar la warfarina. El paciente se va luego con 3 meses de warfarina si es el primer evento y sobre todo si la causa precipitante del evento es reversible (por ejemplo un politrauma). o Si el factor no es reversible, por ejemplo un cáncer que no entra en remisión se deja la anticoagulación mientras este en cáncer activo. o En general luego de un primer evento de TEP se recomienda dejar la anticoagulación por al menos 6 meses, todo dependiendo si la causa es reversible o no. Por ejemplo una pregunta frecuente el paciente que por estasis prolongada por un vuelo interoceánico requiere profilaxis para TVP? si es una persona sana lo más fácil es que en todas esas horas de levante a caminar cada 2h y no habrá mayor cosa, probablemente se debe de dar profilaxis si es un paciente que no se puede movilizar o que tiene un TEP de previo. Si ya es el segundo o tercer evento, la warfarina queda de por vida. Si está contraindicada la warfarina, como en pacientes embarazadas, se utiliza HNF ó HF. (dabigatrán y rivarxaban también están contraindicados) o Si la paciente estaba usando 1000 U/hora, no puedo mandarla a la casa con una bomba de infusión. o Se calcula la dosis total y se da cada 6 horas. o En este caso la paciente estaría utilizando U/día que serían 6000 U c/ 6 horas. Luego del primer episodio de tromboembolismo venoso se recomienda mantener la anticoagulación por al menos 6 meses. En general el periodo usual es de 3-6 meses. DABIGATRÁN/RIVAROXABÁN No se requiere hacer ningún traslape con heparinas. Puede iniciarse de manera aguda, de una sola vez. Dabigatrán hay que ajustarlo de acuerdo a función renal y edad: paciente mayor de 75 años o con aclaramiento de creatinina menor a 60cc/min hay que utilizar dosis más bajas. Sus costos, para ambos medicamentos, son elevados. No requieren monitorización del INR. V A L V U L O P A T Í A S ENFERMEDAD MITRAL REUMÁTICA Ya sea estenosis o insuficiencia. Son condiciones de riesgo mayor en los cuales hay predisposición a estasis que favorece la formación de trombos que posteriormente podrían embolizar. Se utiliza ya sea warfarina (INR 2-3) o dabigatrán. 1. Historia previa de tromboembolismo (pulmonar o sistémico) o ACFA ya sea paroxística o sostenida hay que anticoagularlo.. 2. Diámetro auricular de más de 5.5 cm aún en ritmo sinusal también hay que anticoagularlo. Esto por mayor riesgo de estasis y mayor riesgo de progresión a ACFA. DOBLE ANTICOAGULACIÓN. Si se produce embolismo a pesar de la anticoagulación, se debe llevar el INR lo más cercano a 3 o dejar el INR entre 2 y 3 y agregar AAS mg/d. PROLAPSO VÁLVULA MITRAL No se recomienda anticoagulación, excepto cuando se asocia a isquemia cerebral transitoria (ICT) en cuyo caso se da AAS a bajas dosis ( mg/d). Pero en realidad cualquier paciente con ICT va a estar tomando AAS dado que ya es prevención secundaria así que no es una recomendación como muy importante. Si el prolapso
7 de válvula mitral se asocia a embolismo sistémico, ACFA o ICT recurrente, en estos casos si se debe anticoagular con warfarina. VALVULOPATÍA AÓRTICA Usualmente no requiere anticoagulación. ENDOCARDITIS INFECCIOSA Usualmente no requiere anticoagulación. Se anticoagula al paciente si tiene reemplazo valvular asociado, estos pacientes ya venían con la warfarina entonces nada más se continúa. ENDOCARDITIS TROMBÓTICA NO INFECCIOSA Por ejemplo asociada a una enfermedad reumática, no requiere anticoagulación, sólo cuando se asocia a embolismo sistémico sí está indicada la anticoagulación. tratar con heparina IV. R E E M P L A Z O V A L V U L A R VÁLVULAS MECÁNICAS INDICACIÓN. Todos deben recibir anticoagulación oral independientemente del sitio (cámaras derechas o izquierdas) y de por vida. Esto por la génesis de flujos turbulentos y la presencia de un cuerpo extraño el cual no tiene endotelio. Además puede haber estasis y luego los pacientes se presentan con embolismos. METAS a. En general se busca un INR entre 2-3, en promedio 2.5 si es aórtico, está en ritmo sinusal y tamaño de aurícula izquierda es normal. b. Se tiene a llevar el INR lo más cercano a 3 si el reemplazo es mitral o se asocia a ACFA, por el mayor riesgo de estasis. Otra opción en estos pacientes es llevar el INR a 2.5 y agregar AAS mg/d. c. En pacientes con muy alto riesgo de embolismo (pacientes con reemplazo valvular sobretodo mitral y algún riesgo adicional, entiéndase historia de ICT, embolismos sistémicos, dilatación auricular) se podría llevar el INR a 3 más AAS. VÁLVULAS BIOLÓGICAS INDICACIÓN. Mitral y aórtica se anticoagulan únicamente los primeros 3 meses con anticoagulación oral, ya que se endotelizan por lo que no hay exposición de cuerpo extraño ni riesgo de estado de hipercoagulabilidad. La anticoagulación se continúa de forma indefinida si se asocia a ACFA sostenido (la aurícula no logra contraerse y esto genera estasis). También los pacientes con historia de embolismo sistémico, aunque esté en sinusal. Muchas veces si el paciente se encuentra en ritmo sinusal se puede continuar nada más con AAS a largo plazo, no requiere mayor profilaxis.
8 E N F E R M E D A D C E R E B R O V A S C U L A R ENFERMEDAD CORONARIA: Hay que antiagregarlos a todos. Todos deberían estar recibiendo AAS. PACIENTES QUE NO SON CANDIDATOS PARA TROMBOLISIS Se ha visto que el uso de heparinas IV (HBPM) en enfermedad cerebrovascular aumenta un poco el riesgo de transformación hemorrágica del AVC. En general no se recomienda el uso de anticoagulación IV a menos que se sospeche fuente embólica, require profilaxis según los factores de riesgo, pero no anticoagulación. Todos deben estar antiagregados y recibir AAS mg/d. Si se recomienda el uso de profilaxis sobre todo si el paciente está encamado con una hemiparesia, pero no de anticoagulación. Si el paciente camina no requiere profilaxis. Por ejemplo, si fueran pacientes de alto riesgo podrían requerir heparinas a alta dosis, pero sólo si van a estar encamados se les da la profilaxis usual para evitar TVP y esta no aumenta tanto el riesgo de transformación hemorrágica. Usar heparina SC o HF para evitar trombosis. PREVENCIÓN SECUNDARIA DE ECV Todos con antiagregantes plaquetarios: AAS mg/d. En estudios viejos se hablaba de dosis bajas de AAS (25 mg) más dipiridamol 200 mg bid, solo que este es muy mal tolerado por lo que ya no se usa este esquema a pesar de que estudios demostraron que es más efectivo que AAS en monoterapia para prevención secundaria. Clopidrogel 75 mg/d es levemente más efectivo que AAS, (como un 1% de reducción de riesgo absoluto Clopidrogel vrs AAS) tanto en monoterapia (comparando clopidogrel contra AAS) como en terapia combinada (clopidogrel más AAS contra ya sea clopidogrel o AAS). El número necesario para tratar (NNT) con clopidogrel es de 1000, no obstante al ser un NNT tan alto y al haber una diferencia tan marcada entre precios se usa aspirina de primera línea, pero puede usarse clopidogrel o terapia combinada en pacientes que no toleren aspirina por los efectos adversos, que sean alérgicos a AAS o que a pesar de estar en tratamiento con AAS hagan episodios recurrentes. F I B R I L A C I Ó N A U R I C U L A R Aquí es donde ha habido un poco más de avance en los últimos años y ha habido alguna controversia de cuando anticoagular y cuando no anticoagular. (Nuevas guías ACC 2014) Anticoagulación basado en el riesgo de eventos tromboembólicos, no del tipo de FA Básicamente lo que indican es esto, primero que todo ya no hay una indicación absoluta si no que va a depender del riesgo que tenga el paciente. Aquí no importa si el paciente tiene FA persistente, paroxística o si es intermitente. Si el paciente está haciendo ACFA se manejan todos iguales y lo que hay
9 que hacer es estadificar al paciente según los factores de riesgo y esto se hace con el CHA2DS2-VASc, esta calculadora de riesgo la pueden accesar en Si estamos hablando de fibrilación auricular no valvular no hay que anticoagular, si tiene lesión mitral en FA hay que anticoagularlos a todos. Entonces si tenemos a un paciente con una FA no valvular que es lo frecuente con un CHA 2DS 2 mayor a 2 puntos hay que anticoagularlo. CHA 2DS 2 toma en cuenta edad, sexo, falla cardiaca, hipertensión, historia de ictus/isquemia cerebral transitoria o TEP, enfermedad vascular (incluye enfermedad vascular periférica, enfermedad coronaria, etc) y diabetes, a cada uno de estos le va a asignar un puntaje. Si yo tengo mayor o igual a 2pts la indicación es anticoagulación, por ejemplo en la calculadora con solo tener más de 75 años con FA ya es indicación de anticoagulación, en la clase el dr hace varias combinaciones de factores de riesgo que dan mayor o igual a dos puntos. Indicaciones para anticoagular son entonces en FA no valvular son: 1. Que tenga un CHA2DS2-VASc >2. 2. ICT o AVC que ya de por si con el CHADS va a dar mayor de 2pts. Aquí la indicación es anticoagular con Warfarina nivel de evidencia A por experiencia), y luego como segunda opción dabigatran (B), rivaroxaban (B), apixaban (B) que son básicamente anti Xa. Uno de los problemas de esto, de que por qué le ponen categorá B, es que cuando los comparan contra warfarina, por ejemplo dabigatran a dosis de 110mg contra warfarina es que este es un poquito menos efectivo, aunque es más seguro que warfarina. Pero si comparo una dosis de 150mg de dabigatran va a ser más efectivo que warfarina, pero produce más sangrados. Entonces esto se vuelve algo más individual o menos efecto o más sangrado, lo que si es cierto es que el uso de dabigatran y rivaroxaban es más práctico que warfarina. Se debe de hacer monitoreo semanal de INR si es con warfarina, si se dificulta mantener INR con warfarina, pasar a inhibidores de Xa orales. Hay que tomar en cuenta de por ejemplo en rivaroxaban puede haber una caída fisiológica del aclaramiento endógeno de creátinina y que en mayores de 75 años se debe de ajustar dosis y en IR según el aclaramiento. Esto es un tratamiento de por vida y debe de hacerse el INR una vez por semana (en caso de usar warfarina) esto se ahorraría con los nuevos anti Xa (dabigatran y rivaroxaban). AL siguiente cuadro le dio bastante importancia: Estas son las recomendaciones de las guías nuevas. En la terapia antitrombótica primero que todo debe de discutirse las opciones con el paciente, se basa en factores de riesgo con el CHADS2, válvulas mecánicas con warfarina, FA con CHADS > 2, ICT o ictus es indicación para anticoagular, el INR una vez por semana(recomendación clase A) y así lee todo el cuadro. si realmente está en una emergencia se juega el chance. Cuando cardiovertir? anticoagulado por 72h,
NUEVOS ANTICOAGULANTES ORALES. David Muñoz S. Urgencias. H. Galdakao
 NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
Terapia. course. antitrombótica expert. Módulo 2. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue
 JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL
 MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
ANTICOAGULAR NO ANTICOAGULAR
 Dra Claudia Camejo Prof. Adj. Neurología Instituto de Neurología Hospital de Clínicas ANTICOAGULAR NO ANTICOAGULAR INTERROGANTES En que situaciones se debe anticoagular? En qué momento anticoagular? Qué
Dra Claudia Camejo Prof. Adj. Neurología Instituto de Neurología Hospital de Clínicas ANTICOAGULAR NO ANTICOAGULAR INTERROGANTES En que situaciones se debe anticoagular? En qué momento anticoagular? Qué
Terapia. course. antitrombótica expert. Módulo 2. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
CAPÍTULO 9. CAPÍTULOS de Anticoagulación Oral para Enfermería
 CAPÍTULOS de Anticoagulación Oral para Enfermería CAPÍTULO 9 Cuándo existen contraindicaciones relativas o absolutas para anticoagular a un paciente de forma ambulatoria? El papel de la elección del paciente,
CAPÍTULOS de Anticoagulación Oral para Enfermería CAPÍTULO 9 Cuándo existen contraindicaciones relativas o absolutas para anticoagular a un paciente de forma ambulatoria? El papel de la elección del paciente,
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1. María Pereiro Sánchez MIR III Hematología y hemoterapia.
 Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
Adecuación de tratamiento con nuevos anticoagulantes orales
 Adecuación de tratamiento con nuevos anticoagulantes orales Prevención primaria de episodios tromboembólicos venosos en pacientes adultos sometidos a cirugía de reemplazo total de CADERA O RODILLA. Dabigatrán
Adecuación de tratamiento con nuevos anticoagulantes orales Prevención primaria de episodios tromboembólicos venosos en pacientes adultos sometidos a cirugía de reemplazo total de CADERA O RODILLA. Dabigatrán
NUEVOS ANTICOAGULANTES ASPECTOS PRÁCTICOS Julieta Duque Botero
 NUEVOS ANTICOAGULANTES ASPECTOS PRÁCTICOS Julieta Duque Botero Warfarínicos Ventajas de los Nacos 1. Inicio rápido 2. Facilita el manejo perioperatorio 3. No hay necesidad de terapia puente 4. Menos
NUEVOS ANTICOAGULANTES ASPECTOS PRÁCTICOS Julieta Duque Botero Warfarínicos Ventajas de los Nacos 1. Inicio rápido 2. Facilita el manejo perioperatorio 3. No hay necesidad de terapia puente 4. Menos
Terapia. course. antitrombótica expert. Módulo 3. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 3 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 3 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO
 ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
PROFILAXIS DE LA ENFERMEDAD TROMBÓTICA TICA VENOSA (ETV) EN EL PACIENTE NO QUIRÚRGICO. RGICO. PRETEMED Y PROMETEO.
 PROFILAXIS DE LA ENFERMEDAD TROMBÓTICA TICA VENOSA (ETV) EN EL PACIENTE NO QUIRÚRGICO. RGICO. GUÍAS PRETEMED Y PROMETEO. Vicente Giner Galvañ. FEA Medicina Interna. 15 Sección de Medicina Interna. Alacant.
PROFILAXIS DE LA ENFERMEDAD TROMBÓTICA TICA VENOSA (ETV) EN EL PACIENTE NO QUIRÚRGICO. RGICO. GUÍAS PRETEMED Y PROMETEO. Vicente Giner Galvañ. FEA Medicina Interna. 15 Sección de Medicina Interna. Alacant.
CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO. Dra. María Monteagudo Dr. Tomás Segura. Casos clínicos ficticios
 6INICIO DE LA CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO Dra. María Monteagudo Dr. Tomás Segura Casos clínicos ficticios MOTIVO DE CONSULTA Varón de 80 años que acude a Urgencias por mareo
6INICIO DE LA CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO Dra. María Monteagudo Dr. Tomás Segura Casos clínicos ficticios MOTIVO DE CONSULTA Varón de 80 años que acude a Urgencias por mareo
Síndrome de anticuerpos antifosfolípidos. Dr. Jorge Alberto Barragán Garfias Reumatólogo
 Síndrome de anticuerpos antifosfolípidos Dr. Jorge Alberto Barragán Garfias Reumatólogo Objetivos Conocer la enfermedad y en quién sospecharlo Fisiopatología de la enfermedad Nuevos criterios diagnósticos
Síndrome de anticuerpos antifosfolípidos Dr. Jorge Alberto Barragán Garfias Reumatólogo Objetivos Conocer la enfermedad y en quién sospecharlo Fisiopatología de la enfermedad Nuevos criterios diagnósticos
DE%LA%FIBRILACIÓN%AURICULAR%
 Madrid&30&Junio&2011& GUÍA%CLÍNICA%PARA%EL%MANEJO%%%%%%% DE%LA%FIBRILACIÓN%AURICULAR% Pedro&Ruiz&Artacho& Servicio de Urgencias Hospital Clínico San Carlos& & PAROXÍSTICA:&autolimitada&
Madrid&30&Junio&2011& GUÍA%CLÍNICA%PARA%EL%MANEJO%%%%%%% DE%LA%FIBRILACIÓN%AURICULAR% Pedro&Ruiz&Artacho& Servicio de Urgencias Hospital Clínico San Carlos& & PAROXÍSTICA:&autolimitada&
Tromboembolismo pulmonar. Dra. Carmen Luz Andrade Bec. Dr. Olguín Dr. Krause Broncopulmonar Unidad Enfermedades Respiratorias HSJD
 Tromboembolismo pulmonar Dra. Carmen Luz Andrade Bec. Dr. Olguín Dr. Krause Broncopulmonar Unidad Enfermedades Respiratorias HSJD Temas a revisar en Enfermedad tromboembólica Nuevos factores de riesgo
Tromboembolismo pulmonar Dra. Carmen Luz Andrade Bec. Dr. Olguín Dr. Krause Broncopulmonar Unidad Enfermedades Respiratorias HSJD Temas a revisar en Enfermedad tromboembólica Nuevos factores de riesgo
Novedades en fibrilación auricular. Dr. Emmanuel Reyes Morel MIR IV MFyC. C.S Sárdoma 15/02/2017
 Novedades en fibrilación auricular. Dr. Emmanuel Reyes Morel MIR IV MFyC. C.S Sárdoma 15/02/2017 Guía ESC 2016 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración
Novedades en fibrilación auricular. Dr. Emmanuel Reyes Morel MIR IV MFyC. C.S Sárdoma 15/02/2017 Guía ESC 2016 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración
GUÍA CLÍNICA PARA EL MANEJO DE LA ENFERMEDAD TROMBOEMBÓLICA VENOSA. M. Maroto Rubio Servicio de Urgencias
 GUÍA CLÍNICA PARA EL MANEJO DE LA ENFERMEDAD TROMBOEMBÓLICA VENOSA M. Maroto Rubio Servicio de Urgencias Enfermedad tromboembólica venosa Incidencia: 0,5-1 paciente por cada 1.000 hab/año. (similar a la
GUÍA CLÍNICA PARA EL MANEJO DE LA ENFERMEDAD TROMBOEMBÓLICA VENOSA M. Maroto Rubio Servicio de Urgencias Enfermedad tromboembólica venosa Incidencia: 0,5-1 paciente por cada 1.000 hab/año. (similar a la
GUÍA DE MANEJO MÉDICO PARA: TROMBOPROFILAXIS EN EMBARAZO Y PUERPERIO
 Página: 1 de 8 1. OBJETIVOS: 1.1 Prevenir la aparición de Trombosis Venosa Profunda (TVP) Tromboembolismo Pulmonar (TEP) en la paciente embarazada o en postparto. 1.2 Garantizar el adecuado manejo de la
Página: 1 de 8 1. OBJETIVOS: 1.1 Prevenir la aparición de Trombosis Venosa Profunda (TVP) Tromboembolismo Pulmonar (TEP) en la paciente embarazada o en postparto. 1.2 Garantizar el adecuado manejo de la
1. Enfermedad tromboembólica venosa (ETEV) en paciente anciano y/o insuficiencia renal crónica (IRC)
 1. Enfermedad tromboembólica venosa (ETEV) en paciente anciano y/o insuficiencia renal crónica (IRC) Escasez de estudios clínicos aleatorizados. Tanto la insuficiencia renal (IR) como el bajo peso y la
1. Enfermedad tromboembólica venosa (ETEV) en paciente anciano y/o insuficiencia renal crónica (IRC) Escasez de estudios clínicos aleatorizados. Tanto la insuficiencia renal (IR) como el bajo peso y la
Dabigatrán y Rivaroxaban: qué pueden aportar?
 Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
Dabigatrán y Rivaroxaban: qué pueden aportar? Forum Multidisciplinar de la Enfermedad Tromboembólica Elche, 8-10 de mayo, 2008 Prof. Vicente Vicente García Servicio de Hematología y Oncología Médica Hospital
Historia clínica. María. FA no valvular diagnosticada hace 1 año. Sin tratamiento AC. Diabetes tipo 2 Asintomático. 2.2 mg/dl. 130/70 mmhg.
 María Edad Peso Sexo Historia clínica 68 59 kg Presión Sanguínea 130/70 mmhg Pulso 70 lpm Creatinina Sérica 2.2 mg/dl M FA no valvular diagnosticada hace 1 año. Sin tratamiento AC. Diabetes tipo 2 Asintomático.
María Edad Peso Sexo Historia clínica 68 59 kg Presión Sanguínea 130/70 mmhg Pulso 70 lpm Creatinina Sérica 2.2 mg/dl M FA no valvular diagnosticada hace 1 año. Sin tratamiento AC. Diabetes tipo 2 Asintomático.
Actualización en Enfermedades Cerebrovasculares
 Ministerio de Salud Pública Programa de enfermedades no transmisibles Comisión Nacional Técnica Asesora para las Enfermedades Cerebrovasculares Actualización en Enfermedades Cerebrovasculares Curso nacional
Ministerio de Salud Pública Programa de enfermedades no transmisibles Comisión Nacional Técnica Asesora para las Enfermedades Cerebrovasculares Actualización en Enfermedades Cerebrovasculares Curso nacional
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica
 Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
Normas de Seguridad del Paciente Y Calidad de Atención Respecto de: Prevención Enfermedad Tromboembólica Dr. Luis Vera Benavides Dpto. Calidad y Seguridad del Paciente Ministerio de Salud Enfermedad tromboembólica
RESUMEN enfermedades cardiológicas y tratamientos dentales
 RESUMEN enfermedades cardiológicas y tratamientos dentales 1. Hacer una buena anamnesis en la ficha de la historia clínica para conocer la situación clínica del paciente: diagnóstico, tratamiento, riesgo
RESUMEN enfermedades cardiológicas y tratamientos dentales 1. Hacer una buena anamnesis en la ficha de la historia clínica para conocer la situación clínica del paciente: diagnóstico, tratamiento, riesgo
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
CASO CLÍNICO 3. Dra. M. Carmen Hernández Sánchez Servicio de Hematología y Hemoterapia
 CASO CLÍNICO 3 Dra. M. Carmen Hernández Sánchez Servicio de Hematología y Hemoterapia PRESENTACIÓN DEL CASO (I) Mujer de 50 años que sufrió un accidente de tráfico a los 35 años, por lo cual presenta una
CASO CLÍNICO 3 Dra. M. Carmen Hernández Sánchez Servicio de Hematología y Hemoterapia PRESENTACIÓN DEL CASO (I) Mujer de 50 años que sufrió un accidente de tráfico a los 35 años, por lo cual presenta una
TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE
 DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
Anticoagulación oral en atención primaria
 El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
El efecto anticoagulante comienza a las 48-72 h de iniciar el tratamiento, se debe ajustar la dosis según la patología, mediante determinaciones seriadas del tiempo de protrombina (TP) expresado en INR
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral
 Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
Capítulo 2. Qué son los anticoagulantes? Indicaciones terapéuticas. Su uso por vía oral o parenteral.
 capítulos de Anticoagulación Oral para Enfermería Capítulo 2 Qué son los anticoagulantes? Indicaciones terapéuticas. Su uso por vía oral o parenteral. Dra. Isabel Egocheaga (Médico de Familia. Centro de
capítulos de Anticoagulación Oral para Enfermería Capítulo 2 Qué son los anticoagulantes? Indicaciones terapéuticas. Su uso por vía oral o parenteral. Dra. Isabel Egocheaga (Médico de Familia. Centro de
Historia clínica. Juan. Tabaquismo activo HTA mal controlada Antecedente de ACV sin secuelas hace 6 años Toma AAS, atenolol y omeprazol
 Juan Edad Peso Sexo 72 79 H Presión Sanguínea 160/95mmHg Pulso 70 lpm Creatinina Sérica 50 ml/min Historia clínica Tabaquismo activo HTA
Juan Edad Peso Sexo 72 79 H Presión Sanguínea 160/95mmHg Pulso 70 lpm Creatinina Sérica 50 ml/min Historia clínica Tabaquismo activo HTA
JORNADA DE DEBAT EN GESTIÓ CLÍNICA Fibril lació auricular/ Anticoagulants. Enric Juncadella Grup Malalties del Cor de la CAMFiC SAP DELTA
 JORNADA DE DEBAT EN GESTIÓ CLÍNICA Fibril lació auricular/ Anticoagulants Enric Juncadella Grup Malalties del Cor de la CAMFiC SAP DELTA Título propio de Formación: MANEJO DEL PACIENTE ANTICOAGULADO CON
JORNADA DE DEBAT EN GESTIÓ CLÍNICA Fibril lació auricular/ Anticoagulants Enric Juncadella Grup Malalties del Cor de la CAMFiC SAP DELTA Título propio de Formación: MANEJO DEL PACIENTE ANTICOAGULADO CON
TROMBOEMBOLISMO PULMONAR
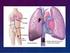 TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
TROMBOEMBOLISMO PULMONAR AHOGAMIENTO INCOMPLETO Concepto: El troemboembolismo pulmonar se puede conceptuar como la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. Es la
Nuevos Anticoagulantes Orales (NACOs) para su uso clínico
 Nuevos Anticoagulantes Orales (NACOs) Eficacia, seguridad y otros factores determinantes para su uso clínico Prof. V. Vicente Servicio de Hematología y Oncología Médica Hospital Universitario Morales Meseguer,
Nuevos Anticoagulantes Orales (NACOs) Eficacia, seguridad y otros factores determinantes para su uso clínico Prof. V. Vicente Servicio de Hematología y Oncología Médica Hospital Universitario Morales Meseguer,
Historia. Fisiopatología. Sistema venoso profundo. JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS
 35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
Situaciones especiales: retrombosis y trombocitopenia, insuficiencia renal, paciente anciano Dra. Inmaculada García Navarro
 CAFÉ CON EL EXPERTO Situaciones especiales: retrombosis y trombocitopenia, insuficiencia renal, paciente anciano Dra. Inmaculada García Navarro Retrombosis Tras la supresión de la anticoagulación existe
CAFÉ CON EL EXPERTO Situaciones especiales: retrombosis y trombocitopenia, insuficiencia renal, paciente anciano Dra. Inmaculada García Navarro Retrombosis Tras la supresión de la anticoagulación existe
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO
 PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
PROTOCOLO : PROFILAXIS DE TROMBOEMBOLISMO Dr. Oscar Diaz Cambronero Servicio de Anestesia Reanimacion y Tratamiento del Dolor Consorcio Hospital General Universitario de Valencia INTRODUCCION La enfermedad
Etiologia. La trombosis venosa se define como la presencia de un trombo o coágulo de sangre en una vena, sea cual sea su localización.
 TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
Definición TROMBOEMBOLIA PULMONAR. Epidemiología. >40 años >riesgo y se duplica con cada década posterior.
 Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
PREVENCIÓN PRIMARIA Y SECUNDARIA DE L ICTUS EN FIBRILACIÓN AURICULAR
 PREVENCIÓN PRIMARIA Y SECUNDARIA DE L ICTUS EN FIBRILACIÓN AURICULAR II Jornadas de Buenas Prácticas Clínicas en la Prescripción y Visado de Nuevos Anticoagulantes Orales Valencia, 5 de junio 2014 José
PREVENCIÓN PRIMARIA Y SECUNDARIA DE L ICTUS EN FIBRILACIÓN AURICULAR II Jornadas de Buenas Prácticas Clínicas en la Prescripción y Visado de Nuevos Anticoagulantes Orales Valencia, 5 de junio 2014 José
Disfunción cardiaca producida por lesiones o alteraciones funcionales de una o varias válvulas, dando lugar a un flujo anómalo a su través.
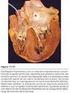 Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Capítulo 7. Situaciones especiales. Cuándo emplear los NACO según las recomendaciones de la AEMPS?
 CAPÍTULOS de Anticoagulación Oral para Enfermería Capítulo 7 Situaciones especiales Cuándo emplear los NACO según las recomendaciones de la AEMPS? Dra. Isabel Egocheaga (Médico de Familia. Centro de Salud
CAPÍTULOS de Anticoagulación Oral para Enfermería Capítulo 7 Situaciones especiales Cuándo emplear los NACO según las recomendaciones de la AEMPS? Dra. Isabel Egocheaga (Médico de Familia. Centro de Salud
SOCIEDAD MEXICANA DE TROMBOSIS Y HEMOSTASIA INSTITUTO NACIONAL DE CARDIOLOGÍA IGNACIO CHÁVEZ
 SOCIEDAD MEXICANA DE TROMBOSIS Y HEMOSTASIA INSTITUTO NACIONAL DE CARDIOLOGÍA IGNACIO CHÁVEZ DÍA MUNDIAL CONTRA LA TROMBOSIS 13 de octubre de 2016 EVITE COÁGULOS EVITE LOS COÁGULOS MORTALES CONOZCA LOS
SOCIEDAD MEXICANA DE TROMBOSIS Y HEMOSTASIA INSTITUTO NACIONAL DE CARDIOLOGÍA IGNACIO CHÁVEZ DÍA MUNDIAL CONTRA LA TROMBOSIS 13 de octubre de 2016 EVITE COÁGULOS EVITE LOS COÁGULOS MORTALES CONOZCA LOS
PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS
 REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD DEL MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS Número de edición
REPUBLICA DE CHILE MINISTERIO DE SALUD PÚBLICA SERVICIO DE SALUD DEL MAULE HOSPITAL SAN JUAN DE DIOS CURICO PROTOCOLO DE PREVENCION DE ENFERMEDAD TROMBOEMBOLICA EN PACIENTES HOSPITALIZADOS Número de edición
EXISTE UN PERFIL IDEAL PARA CADA UNO? DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA HOSPITAL CLINICO SAN CARLOS, MADRID
 NUEVOS ANTICOAGULANTES EXISTE UN PERFIL IDEAL PARA CADA UNO? DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA HOSPITAL CLINICO SAN CARLOS, MADRID NACOs: QUÉ SABEMOS? Adaptado de Weitz y cols., 2005; Weitz y cols.,
NUEVOS ANTICOAGULANTES EXISTE UN PERFIL IDEAL PARA CADA UNO? DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA HOSPITAL CLINICO SAN CARLOS, MADRID NACOs: QUÉ SABEMOS? Adaptado de Weitz y cols., 2005; Weitz y cols.,
Fibrilación auricular. A. Andrés Soler Hospital Dr. Moliner
 Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
ETV en Pacientes Médicos Hospitalizados
 Sevilla, Mayo 011 ETV en Pacientes Médicos Hospitalizados Ricardo Guijarro Merino Servicio de Medicina Interna Hospital Regional Universitario Carlos Haya. Málaga ETV en la Unión n Europea: ESTUDIO VITAE
Sevilla, Mayo 011 ETV en Pacientes Médicos Hospitalizados Ricardo Guijarro Merino Servicio de Medicina Interna Hospital Regional Universitario Carlos Haya. Málaga ETV en la Unión n Europea: ESTUDIO VITAE
FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra.
 FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra. Paola García ARRITMIAS SUPRAVENTRICULARES TRASTORNOS DE LA CONDUCCIÓN ARRITMIAS VENTRICULARES
FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra. Paola García ARRITMIAS SUPRAVENTRICULARES TRASTORNOS DE LA CONDUCCIÓN ARRITMIAS VENTRICULARES
ACxFA y anticoagulación
 ACxFA y anticoagulación J O R N A D E S D E R E C E R C A U N I T A T D O C E N T 2 0 1 6 1 7 D E M A R Z O D E 2 0 1 6 R I T A M A C I E L S O A R E S P E R E I R A M I R E I A S A U R A C O D I N A HIPÓTESIS
ACxFA y anticoagulación J O R N A D E S D E R E C E R C A U N I T A T D O C E N T 2 0 1 6 1 7 D E M A R Z O D E 2 0 1 6 R I T A M A C I E L S O A R E S P E R E I R A M I R E I A S A U R A C O D I N A HIPÓTESIS
Guía de práctica clínica 2006 para el manejo de pacientes con fibrilación auricular
 Guía de práctica clínica 2006 para el manejo de pacientes con fibrilación auricular HOSPITAL DE SAGUNTO 2007. MEDICINA INTERNA Gibrain Mancheno R1 MI Cambios de esta guía desde 2001 Novedades en la definición
Guía de práctica clínica 2006 para el manejo de pacientes con fibrilación auricular HOSPITAL DE SAGUNTO 2007. MEDICINA INTERNA Gibrain Mancheno R1 MI Cambios de esta guía desde 2001 Novedades en la definición
GUÍA CLÍNICA TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS INDICE.
 GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
GUÍA CLÍNICA TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS INDICE.
 GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
GUÍA CLÍNICA. TROMBOPROFILAXIS EN PACIENTES QUIRÚRGICOS. DEPARTAMENTO CALIDAD Y SEGURIDAD DE LA ATENCION. Dr. Luis Tisné Brousse INDICE. INTRODUCCIÓN 3 FACTORES DE RIESGO DE DESARROLLAR TEV 4 RECOMENDACIONES
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER. DAVID VIVAS, MD, PhD
 ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
Actualización en el uso de HBPM en el manejo de la ETV
 Actualización en el uso de HBPM en el manejo de la ETV Juan V. llau Pitarch H. Clínico - Universidad Católica San Vicente Mártir - Valencia juanvllau@gmail.com 1 Conflicto de intereses Disclosure 2 Perspectiva
Actualización en el uso de HBPM en el manejo de la ETV Juan V. llau Pitarch H. Clínico - Universidad Católica San Vicente Mártir - Valencia juanvllau@gmail.com 1 Conflicto de intereses Disclosure 2 Perspectiva
HEPARINA DE BAJO PESO MOLECULAR
 Universidad San Sebastián Escuela de Medicina HEPARINA DE BAJO PESO MOLECULAR ASIGNATURA MEDICINA INTERNA PROFESOR Dr. Gajardo ALUMNO OSCAR ROJAS BUGUEÑO FECHA 07-06- 2000 INTRODUCCIÓN La aparición de
Universidad San Sebastián Escuela de Medicina HEPARINA DE BAJO PESO MOLECULAR ASIGNATURA MEDICINA INTERNA PROFESOR Dr. Gajardo ALUMNO OSCAR ROJAS BUGUEÑO FECHA 07-06- 2000 INTRODUCCIÓN La aparición de
GUÍA RÁPIDA. Comisión Farmacoterapéutica Autonómica Servei de Salut de les Illes Balears
 Guía para la elección de tratamiento anticoagulante oral en la prevención de las complicaciones tromboembólicas asociadas a la fibrilación auricular no valvular GUÍA RÁPIDA Comisión Farmacoterapéutica
Guía para la elección de tratamiento anticoagulante oral en la prevención de las complicaciones tromboembólicas asociadas a la fibrilación auricular no valvular GUÍA RÁPIDA Comisión Farmacoterapéutica
CONTENIDO DEL CURSO TROMBOSIS Y EMBOLIA
 Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
Módulo I 1. Objetivo 1.1.1. HistologÍa y estructura de la pared vascular 1.1.2. EL Endotelio 1.1.3. Plaquetas 1.1.4 Fisiología de la coagulación 1.1.5 Proceso de la coagulación 1.1.6 Generalidades de la
Fibrilación auricular e IAM. Josep Brugada Director MédicoM Hospital Clínic Universidad de Barcelona
 Fibrilación auricular e IAM Josep Brugada Director MédicoM Hospital Clínic Universidad de Barcelona Prevalencia FA, según edad 10 8 6 4 2 0 20 >40 >60 >80 % 0.01 0.1 1 4 10 FIBRILACIÓN AURICULAR y
Fibrilación auricular e IAM Josep Brugada Director MédicoM Hospital Clínic Universidad de Barcelona Prevalencia FA, según edad 10 8 6 4 2 0 20 >40 >60 >80 % 0.01 0.1 1 4 10 FIBRILACIÓN AURICULAR y
Nos olvidamos ya de las heparinas y de los antagonistas de la vitamina K? SI. A.Blanco
 Nos olvidamos ya de las heparinas y de los antagonistas de la vitamina K? SI A.Blanco El anticoagulante ideal Administración por vía oral. Dosis- respuesta lineal. No necesidad de monitorización rutinaria
Nos olvidamos ya de las heparinas y de los antagonistas de la vitamina K? SI A.Blanco El anticoagulante ideal Administración por vía oral. Dosis- respuesta lineal. No necesidad de monitorización rutinaria
GUÍA DE PRESCRIPCIÓN DE PRADAXA (dabigatrán etexilato)
 GUÍA DE PRESCRIPCIÓN DE PRADAXA (dabigatrán etexilato) Las recomendaciones de esta guía son únicamente aplicables al uso de Pradaxa (dabigatrán etexilato) en las siguientes indicaciones: Prevención del
GUÍA DE PRESCRIPCIÓN DE PRADAXA (dabigatrán etexilato) Las recomendaciones de esta guía son únicamente aplicables al uso de Pradaxa (dabigatrán etexilato) en las siguientes indicaciones: Prevención del
Lección 32. Antiagregantes, Anticoagulantes y Fibrinolíticos UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS
 Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
Ricardo Brage e Isabel Trapero - Lección 32 UNIDAD VII: PROBLEMAS CARDIOVASCULARES Y SANGUÍNEOS Lección 32 Antiagregantes, Anticoagulantes y Fibrinolíticos 1. FUNDAMENTOS 2. CLASIFICACIÓN Guión Ricardo
Terapia. course. antitrombótica expert. Módulo 1. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 1 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 1 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Qué Anticoagulante oral le viene mejor a mi paciente? Carmen García Corrales F.E.A Cardiología Plasencia, Abril 2017
 Qué Anticoagulante oral le viene mejor a mi paciente? Carmen García Corrales F.E.A Cardiología Plasencia, Abril 2017 Índice Introducción: Prevalencia de la FA Riesgo de eventos CV adversos asociados a
Qué Anticoagulante oral le viene mejor a mi paciente? Carmen García Corrales F.E.A Cardiología Plasencia, Abril 2017 Índice Introducción: Prevalencia de la FA Riesgo de eventos CV adversos asociados a
Que hacer ante un paciente con ETV que sangra
 XXIX Congreso Nacional de la Sociedad Española de Medicina Interna Que hacer ante un paciente con ETV que sangra José Antonio Nieto Rodríguez Servicio de Medicina Interna Hospital Virgen de la Luz Cuenca
XXIX Congreso Nacional de la Sociedad Española de Medicina Interna Que hacer ante un paciente con ETV que sangra José Antonio Nieto Rodríguez Servicio de Medicina Interna Hospital Virgen de la Luz Cuenca
en el Paciente Quirúrgico
 Trombo profilaxis en el Paciente Quirúrgico CLINICA MEDICA C PROFESOR DR JUAN ALONSO Dra Lila Borràs Asistente Clinica Medica C BENEFICIO CLINICO NETO SANGRADO TROMBOSIS Que situaciones aumentan el riesgo
Trombo profilaxis en el Paciente Quirúrgico CLINICA MEDICA C PROFESOR DR JUAN ALONSO Dra Lila Borràs Asistente Clinica Medica C BENEFICIO CLINICO NETO SANGRADO TROMBOSIS Que situaciones aumentan el riesgo
GUÍA PARA EL DIAGNÓSTICO, ESTRATIFICACIÓN Y TRATAMIENTO DEL TROMBOEMBOLISMO PULMONAR EN URGENCIAS
 GUÍA PARA EL DIAGNÓSTICO, ESTRATIFICACIÓN Y TRATAMIENTO DEL TROMBOEMBOLISMO PULMONAR EN URGENCIAS Ramos Marzo A**, Palop Cervera M** *SERVICIO DE URGENCIAS **SECCIÓN DE NEUMOLOGÍA HOSPITAL DE SAGUNTO 204
GUÍA PARA EL DIAGNÓSTICO, ESTRATIFICACIÓN Y TRATAMIENTO DEL TROMBOEMBOLISMO PULMONAR EN URGENCIAS Ramos Marzo A**, Palop Cervera M** *SERVICIO DE URGENCIAS **SECCIÓN DE NEUMOLOGÍA HOSPITAL DE SAGUNTO 204
Diagnóstico y tratamiento
 Diagnóstico y tratamiento Artículo: Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica y el riesgo estimado de un resultado adverso.
Diagnóstico y tratamiento Artículo: Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica y el riesgo estimado de un resultado adverso.
Trombosis venosa profunda
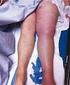 Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
Trombosis venosa profunda Prof. Dr. Humberto Flisfisch 1 ; Prof. Dr. Jorge Aguiló 2 2; Int. Diego Lillo Cuevas 3 Introducción La trombosis venosa profunda (TVP) forma parte del complejo de enfermedad tromboembolica
 Page 1 of 6 IMPRIMIR 17 ENE 11 Diagnóstico y tratamiento Embolia pulmonar aguda Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica
Page 1 of 6 IMPRIMIR 17 ENE 11 Diagnóstico y tratamiento Embolia pulmonar aguda Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica
MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS
 MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Gonzalo Pombo MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Datos estadisticos EE.UU: 2.5 millones de pts reciben W 10
MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Gonzalo Pombo MANEJO PERIPROCEDIMIENTOS INVASIVOS EN PACIENTES ANTICOAGULADOS Datos estadisticos EE.UU: 2.5 millones de pts reciben W 10
FACULTAD DE FARMACIA UNIVERSIDAD COMPLUTENSE TRABAJO FIN DE GRADO
 FACULTAD DE FARMACIA UNIVERSIDAD COMPLUTENSE TRABAJO FIN DE GRADO TÍTULO: ATENCIÓN FARMACÉUTICA AL PACIENTE CON ALTERACIONES EN LA COAGULACIÓN: NUEVOS ANTICOAGULANTES ORALES. Autor: María Bolaños Díaz
FACULTAD DE FARMACIA UNIVERSIDAD COMPLUTENSE TRABAJO FIN DE GRADO TÍTULO: ATENCIÓN FARMACÉUTICA AL PACIENTE CON ALTERACIONES EN LA COAGULACIÓN: NUEVOS ANTICOAGULANTES ORALES. Autor: María Bolaños Díaz
04/12/2012. Prevención de Ictus en Fibrilación Auricular. Actualización CASO CLINICO
 Prevención de Ictus en Fibrilación Auricular. Actualización Jornada d Actualizació en ICTUS 29 noviembre 2012. CAMFIC Pilar Tejero Lopez Angeles Diaz Barroso Grupo Ictus. Camfic EAP BADALONA 6 LLEFIA CASO
Prevención de Ictus en Fibrilación Auricular. Actualización Jornada d Actualizació en ICTUS 29 noviembre 2012. CAMFIC Pilar Tejero Lopez Angeles Diaz Barroso Grupo Ictus. Camfic EAP BADALONA 6 LLEFIA CASO
SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE
 SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE SINDROME CORONARIO AGUDO Erosión o ruptura de placa aterosclerótica Adhesión y agregación plaquetaria Trombo mural Oclusión
SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE SINDROME CORONARIO AGUDO Erosión o ruptura de placa aterosclerótica Adhesión y agregación plaquetaria Trombo mural Oclusión
TABLA 5. Criterios de tratamiento potencialmente inapropiados
 TABLA 5. Criterios de tratamiento potencialmente inapropiados SISTEMA CARDIOVASCULAR Digoxina a dosis superiores a 0.5mg/día en tratamiento continuado en enfermos con alteraciones de la función renal (aclaramiento
TABLA 5. Criterios de tratamiento potencialmente inapropiados SISTEMA CARDIOVASCULAR Digoxina a dosis superiores a 0.5mg/día en tratamiento continuado en enfermos con alteraciones de la función renal (aclaramiento
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo
 Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA. Dr. Elìas Bornicen Dr. Ivàn Vilar
 TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA Dr. Elìas Bornicen Dr. Ivàn Vilar FIBRILACIÓN AURICULAR La FA es la arritmia sostenida más común y afecta entre el 1% y
TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA Dr. Elìas Bornicen Dr. Ivàn Vilar FIBRILACIÓN AURICULAR La FA es la arritmia sostenida más común y afecta entre el 1% y
INSTRUCCIÓN TÉCNICA. Protocolo de inicio del tratamiento anticoagulante DISTRIBUCIÓN: Jefe de la Unidad de Calidad. Coordinadora de Enfermería
 Página 1 de 5 DISTRIBUCIÓN: DEPARTAMENTO Dirección Hematología Enfermería RESPONSABLE Jefe de la Unidad de Calidad Jefe del Servicio de Hematología Coordinadora de Enfermería REVISIÓN FECHA DESCRIPCIÓN
Página 1 de 5 DISTRIBUCIÓN: DEPARTAMENTO Dirección Hematología Enfermería RESPONSABLE Jefe de la Unidad de Calidad Jefe del Servicio de Hematología Coordinadora de Enfermería REVISIÓN FECHA DESCRIPCIÓN
REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS
 REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS BCN 14/11/14 Tarazona Casany MV, Vallés Martínez MT,
REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS BCN 14/11/14 Tarazona Casany MV, Vallés Martínez MT,
Nuevos Anticoagulantes en urgencias
 Nuevos Anticoagulantes en urgencias Raquel Hernández Gómez Médico de urgencias hospitalaria, 15 Febrero 2017 Sesión de Servicio de Urgencias. CHUB, junio 2017 La Fibrilación Auricular La FA es la forma
Nuevos Anticoagulantes en urgencias Raquel Hernández Gómez Médico de urgencias hospitalaria, 15 Febrero 2017 Sesión de Servicio de Urgencias. CHUB, junio 2017 La Fibrilación Auricular La FA es la forma
XIX CONGRESO ESTADO ACTUAL EN ENFERMEDADES CARDÍACAS Y VASCULARES 2016.
 XIX CONGRESO ESTADO ACTUAL EN ENFERMEDADES CARDÍACAS Y VASCULARES 2016 Plaza Mayor Medellín 7, 8 y 9 de Septiembre de 2016 Miércoles 7 de Septiembre Gran Salón Curso Práctico de ECG Coordinador: William
XIX CONGRESO ESTADO ACTUAL EN ENFERMEDADES CARDÍACAS Y VASCULARES 2016 Plaza Mayor Medellín 7, 8 y 9 de Septiembre de 2016 Miércoles 7 de Septiembre Gran Salón Curso Práctico de ECG Coordinador: William
ANTICOAGULACIÓN EN FIBRILACIÓN AURICULAR
 REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXXIII (619) 273-277, 2016 CARDIOLOGÍA ANTICOAGULACIÓN EN FIBRILACIÓN AURICULAR Roberto Enrique López Mata* SUMMARY We always need to put in perspective the
REVISTA MEDICA DE COSTA RICA Y CENTROAMERICA LXXIII (619) 273-277, 2016 CARDIOLOGÍA ANTICOAGULACIÓN EN FIBRILACIÓN AURICULAR Roberto Enrique López Mata* SUMMARY We always need to put in perspective the
CÓDIGO INFARTO EN BIZKAIA
 CÓDIGO INFARTO EN BIZKAIA Protocolo de tratamiento del IAM con elevación del segmento ST Septiembre 2014 GRUPO DE TRABAJO } Emergencias } Servicio de Cardiología. HU Cruces } Servicio de Urgencias. HU
CÓDIGO INFARTO EN BIZKAIA Protocolo de tratamiento del IAM con elevación del segmento ST Septiembre 2014 GRUPO DE TRABAJO } Emergencias } Servicio de Cardiología. HU Cruces } Servicio de Urgencias. HU
MANEJO DE LAS COMPLICACIONES EN EL INFARTO AGUDO DE MIOCARDIO EN UTI DR. RAMIRO ARTURO CHOQUETICLLA H. INTENSIVISTA
 MANEJO DE LAS COMPLICACIONES EN EL INFARTO AGUDO DE MIOCARDIO EN UTI DR. RAMIRO ARTURO CHOQUETICLLA H. INTENSIVISTA XXXII Jornadas SOLACI, Santa Cruz de la Sierra, Bolivia, 11 Región Cono Sur, Abril, 2017
MANEJO DE LAS COMPLICACIONES EN EL INFARTO AGUDO DE MIOCARDIO EN UTI DR. RAMIRO ARTURO CHOQUETICLLA H. INTENSIVISTA XXXII Jornadas SOLACI, Santa Cruz de la Sierra, Bolivia, 11 Región Cono Sur, Abril, 2017
18/04/2007 Código: PC Versión1
 Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
Elaborado por: Jaime Elízaga Corrales Fernando Sarnago Cebada Ana María Pello Lázaro Aprobado por: Dr. Francisco Fernández-Avilés Modificaciones Fecha de presentación: 18/04/2007 Aprobación: Francisco
INFORMACIÓN TRATAMIENTO ANTICOAGULANTE ORAL DABIGATRÁN Y RIVAROXABAN
 INFORMACIÓN TRATAMIENTO ANTICOAGULANTE ORAL DABIGATRÁN Y RIVAROXABAN CT-GI-AU-133 30/04/2014 Versión:1 ESTA INFORMACIÓN ES COMPLEMENTARIA, NO SUSTITUYE LA INFORMACIÓN DADA POR SU MÉDICO QUÉ ES LA COAGULACIÓN?
INFORMACIÓN TRATAMIENTO ANTICOAGULANTE ORAL DABIGATRÁN Y RIVAROXABAN CT-GI-AU-133 30/04/2014 Versión:1 ESTA INFORMACIÓN ES COMPLEMENTARIA, NO SUSTITUYE LA INFORMACIÓN DADA POR SU MÉDICO QUÉ ES LA COAGULACIÓN?
La ETEV influye de forma decisiva en la historia natural de la neoplasia:
 Khorana AA. Cancer 110:2339-2346, 2007 La ETEV influye de forma decisiva en la historia natural de la neoplasia: Aquellos pacientes con neoplasia activa que desarrollan un TEV tienen 3 veces más probabilidad
Khorana AA. Cancer 110:2339-2346, 2007 La ETEV influye de forma decisiva en la historia natural de la neoplasia: Aquellos pacientes con neoplasia activa que desarrollan un TEV tienen 3 veces más probabilidad
HOSPITAL GENERAL DE MACAS PROTOCOLO DE PROFILAXIS DE TROMBOEMBOLISMO VENOSO
 HOSPITAL GENERAL DE MACAS 2015 CODIGO: HGM-01 FECHA DE ELAB: FEBRERO DE 2015 PROTOCOLO-12 VERSION: 1 FECHA DE APROBACIÓN: FEBRERO 10 DE 2015 Pág. : 2 de 19 REALIZADO POR: Dr. Juan Pablo Román Médico Especialista
HOSPITAL GENERAL DE MACAS 2015 CODIGO: HGM-01 FECHA DE ELAB: FEBRERO DE 2015 PROTOCOLO-12 VERSION: 1 FECHA DE APROBACIÓN: FEBRERO 10 DE 2015 Pág. : 2 de 19 REALIZADO POR: Dr. Juan Pablo Román Médico Especialista
MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS. DAVID VIVAS, MD, PhD
 MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS DAVID VIVAS, MD, PhD GRUPO TROMBOSIS SEC MURCIA 2011 ANTIPLAQUETARIOS Y CIRUGÍA Hasta el 5% pacientes tras intervencionismo precisan cirugía en los siguientes
MANEJO PERIOPERATORIO DE LOS ANTIPLAQUETARIOS DAVID VIVAS, MD, PhD GRUPO TROMBOSIS SEC MURCIA 2011 ANTIPLAQUETARIOS Y CIRUGÍA Hasta el 5% pacientes tras intervencionismo precisan cirugía en los siguientes
QUE HACER CUANDO NOS ENFRENTAMOS A UN PACIENTE CON POSIBLE ACV?
 Dra Lorena Castro QUE HACER CUANDO NOS ENFRENTAMOS A UN PACIENTE CON POSIBLE ACV? 1- ANAMNESIS: IMPORTANTE DTM TIEMPO DE INSTALACIÓN DEL SFN 2- EX FISICO : SFN (NIHSS) TEST DE DEGLUCIÓN PLANTEO: ACV? DIAGNÓSTICO
Dra Lorena Castro QUE HACER CUANDO NOS ENFRENTAMOS A UN PACIENTE CON POSIBLE ACV? 1- ANAMNESIS: IMPORTANTE DTM TIEMPO DE INSTALACIÓN DEL SFN 2- EX FISICO : SFN (NIHSS) TEST DE DEGLUCIÓN PLANTEO: ACV? DIAGNÓSTICO
Profilaxis de la Enfermedad Tromboembólica en el Embarazo. Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015
 Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
Profilaxis de la Enfermedad Tromboembólica en el Embarazo Marta Pastor Extremiana Hospital Universitario Cruces Bilbao, 16 de Enero de 2015 Enfermedad Tromboembólica Venosa (ETEV) Incluye la Trombosis
TALLER DE ANTICOAGULACIÓN ORAL PARA MÉDICOS DE ATENCIÓN PRIMARIA
 TALLER DE ANTICOAGULACIÓN ORAL PARA MÉDICOS DE ATENCIÓN PRIMARIA Dr. Iñaki Lekuona Sº Cardiología HGU Osakidetza inaki.lekuonagoya@osakidetza.eus @inaki1954 SUMARIO 1.-Fibrilación auricular: Guías europeas
TALLER DE ANTICOAGULACIÓN ORAL PARA MÉDICOS DE ATENCIÓN PRIMARIA Dr. Iñaki Lekuona Sº Cardiología HGU Osakidetza inaki.lekuonagoya@osakidetza.eus @inaki1954 SUMARIO 1.-Fibrilación auricular: Guías europeas
HEPARINA Y ANTICOAGULANTES ORALES
 HEPARINA Y ANTICOAGULANTES ORALES HEMOSTASIA Conjunto de mecanismos que intentan evitar la pérdida sanguínea tras un traumatismo vascular 1º) Hemostasia primaria: respuesta vascular y plaquetaria *Tapón
HEPARINA Y ANTICOAGULANTES ORALES HEMOSTASIA Conjunto de mecanismos que intentan evitar la pérdida sanguínea tras un traumatismo vascular 1º) Hemostasia primaria: respuesta vascular y plaquetaria *Tapón
TROMBOSIS VENOSA PROFUNDA (TVP)
 Página: 1 de 5 1. DEFINICION La presencia de un trombo (compuesto por fibrina, plaquetas y hematíes) y la respuesta inflamatoria que le acompaña es lo que se conoce como trombosis venosa (TV) o tromboflebitis.
Página: 1 de 5 1. DEFINICION La presencia de un trombo (compuesto por fibrina, plaquetas y hematíes) y la respuesta inflamatoria que le acompaña es lo que se conoce como trombosis venosa (TV) o tromboflebitis.
