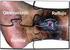
Introducción. Artículo: Complicaciones de la hemorragia Cerebral (Cortesía de IntraMed.com)
|
|
|
- Xavier Redondo Navarrete
- hace 7 años
- Vistas:
Transcripción
1 Hemorragia y ACV Complicaciones de la hemorragia cerebral Es el tipo de accidente cerebrovascular más devastador y es causa importante de discapacidad y de mortalidad. Es necesaria mejor vigilancia para prevenir las complicaciones y la detección temprana y el tratamiento óptimo para un mejor pronóstico. Dres. Joyce S Balami, Alastair M Buchan Introducción La hemorragia cerebral (HC) espontánea o primaria es una causa importante de morbimortalidad en todo el mundo. La mortalidad a 30 días es del 30-55%. La mitad de las muertes se producen en la fase aguda, especialmente en las primeras 48 horas. Las complicaciones de la HC están entre los principales factores pronósticos de mortalidad temprana. Estas complicaciones son la expansión del hematoma (EH), el edema perihematoma (EPH), la extensión intraventricular de la hemorragia (EIH) con hidrocefalia, las convulsiones, los episodios tromboembólicos venosos (ETV), la hiperglucemia, la hipertensión arterial, la fiebre y las infecciones. La EH, la hidrocefalia y el EPH se asocian con deterioro neurológico precoz (DNP) y mal pronóstico. Según un estudio de observación prospectivo, el 33% de los pacientes con HC sufren DNP dentro de las 48 horas del inicio de la hemorragia, con mortalidad a 30 días del 47%. A pesar de su gravedad, las opciones terapéuticas para la HC son pocas. También son escasos los datos basados en la evidencia para orientar el tratamiento de las complicaciones. Además, no hay tratamientos específicos que mejoren el pronóstico.
2 Expansión del hematoma La EH, definida como el aumento de volumen del hematoma del 33-50% o el cambio absoluto en el volumen del hematoma de 12,5-20 ml (en una nueva TC) es una complicación temprana y grave de la HC. Aunque la EH es una de las principales fases fisiopatológicas de la HC, también puede ser una complicación grave posterior a la fase aguda. No se conoce bien cuál es el mecanismo preciso de la EH temprana durante la fase aguda. Se supone que es un proceso heterogéneo que incluye el desequilibrio de la hemostasia a través de la activación de la cascada inflamatoria y la sobreexpresión de la metaloproteinasa de la matriz extracelular (MPM), la alteración de la barrera hematoencefálica, el aumento súbito de la presión endocraneal (PEC) que produce distorsión y desorganización del tejido y congestión vascular debida a la disminución del flujo de salida venoso. La EH temprana se puede producir también por el aumento de la concentración plasmática de fibronectina celular (FN-c) y del mediador inflamatorio interleucina-6 (IL-6). Varios estudios indican que la EH temprana se produce en el 18-38% de los pacientes en las 3 primeras horas del comienzo de la HC y más del 70% tienen al menos cierto grado de EH dentro de las 24 horas del comienzo de los síntomas, aún en ausencia de coagulopatía, lo que sugiere un proceso de hemorragia activa en la fase hiperaguda de la HC. Estudios angiográficos por tomografía computarizada (TC) que muestran extravasación de la sustancia de contraste en el interior del hematoma (spot sign) proporcionaron más evidencia de hemorragia progresiva tras varias horas del comienzo de la HC. El spot sign es un factor pronóstico importante de crecimiento del hematoma. La puntuación de spot-sign, que se emplea para clasificar el número de spot-signs, sus dimensiones máximas y su atenuación, es el factor pronóstico más importante de EH, de mortalidad hospitalaria y de mala evolución en los pacientes con HC. Otros factores pronósticos importantes de EH son el gran volumen del hematoma al inicio de la hemorragia, su presentación temprana (especialmente en las primeras 3 horas), la densidad heterogénea del hematoma en la TC al ingreso y el empleo previo de warfarina. La EH a menudo se asocia con DNP y es un factor pronóstico independiente de mala evolución y aumento de la mortalidad.
3 Tratamiento Tratamiento médico Las intervenciones médicas para limitar la EH son: El tratamiento hemostático con factor recombinante factor VII (rfviia). Estudios clínicos y un metaanálisis mostraron que el empleo de rfviia limita el grado de EH en pacientes con HC sin coagulopatía. Sin embargo, actualmente las recomendaciones de AHA/ASA no aconsejan el rfviia, ya que los estudios de fase 3 no mostraron beneficio funcional o en la supervivencia. El descenso cuidadoso de la hipertensión arterial. Los datos de los estudios INTERACT (Intensive Blood Pressure Reduction in Acute Cerebral Haemorrhage Trial) y ATACH (Antihypertensive Treatment of Acute Cerebral Hemorrhage) muestran que el descenso de la presión arterial (PA) podría limitar la EH en la fase hiperaguda de la HC. Tratamiento quirúrgico El tratamiento quirúrgico para la HC es discutido. Los procedimientos posibles son la craneotomía convencional, la cirugía mínimamente invasiva (CMI) y la craniectomía descompresiva. Las recomendaciones de AHA/ASA aconsejan: La evacuación de la hemorragia supratentorial mediante craneotomía para pacientes con coágulos lobulares de más de 30 ml y a menos de 1 cm de la superficie. La evacuación quirúrgica de la hemorragia infratentorial lo más pronto posible para pacientes con hemorragia cerebelosa que sufren deterioro rápido o compresión del tronco encefálico o hidrocefalia por obstrucción ventricular.
4 La CMI es una opción promisoria con muchas ventajas sobre la craneotomía tradicional. Los diversos métodos comprenden la orientación estereotáctica con aspiración y trombolisis con alteplasa o urocinasa, y la aspiración endoscópica estereotáctica orientada por estudios por imágenes. El análisis preliminar del estudio en proceso MISTIE (Minimally Invasive Surgery Plus rtpa for Intracerebral Hemorrhage Evacuation), que combina la aspiración estereotáctica del coágulo con diferentes dosis de alteplasa, sugiere que la CMI más alteplasa logra mayor resolución del coágulo que el tratamiento médico tradicional. La evidencia del posible efecto favorable de la craniectomía descompresiva proviene de pequeñas series de casos. Hasta que no contar con más datos, no se recomienda el empleo habitual de la CMI con aspiración endoscópica estereotáctica ni de la craniectomía descompresiva en pacientes con HC. Tratamiento de la HC asociada con anticoagulantes Corrección rápida de la anticoagulación. En la HC asociada con anticoagulantes el objetivo del tratamiento es normalizar rápidamente la Razón Internacional Normalizada (INR) y corregir de inmediato los factores de la coagulación. Se debe administrar inmediatamente vitamina K (5-10 mg IV) y plasma fresco congelado (10-50 U/kg) o concentrado de complejo de protrombina. (10-50 U/kg) Son necesarios más estudios para confirmar la eficacia del reemplazo de plaquetas u otras intervenciones para prevenir o tratar la HC relacionada con antiplaquetarios porque la utilidad de la transfusión de plaquetas en este grupo de pacientes no está dilucidada. Reanudación del tratamiento anticoagulante La decisión de recomenzar con el tratamiento anticoagulante tras la HC y cuándo hacerlo dependerá del riesgo de tromboembolia arterial o venosa ulterior, del riesgo de HC recidivante y del estado clínico del paciente. Aunque las recomendaciones de la American Heart Association y la American Stroke Association (AHA/ASA)2 sugieren recomenzar la warfarina 7-10 días después del inicio de la HC en pacientes con riesgo muy grande de tromboembolia, la European Stroke Initiative (EUSI) recomienda recomenzar la warfarina después de días.
5 Edema perihematoma El EPH, presente en la mayoría de los pacientes con HC, es factor pronóstico de malos resultados funcionales y de mortalidad. El EPH aparece precozmente en la fase hiperaguda (aumenta su volumen en un 75% en las primeras 24 hrs), sigue aumentando durante la primera semana y llega a su máximo durante la segunda semana posterior a la HC. Se han postulado varios mecanismos posibles para las diferentes etapas de formación de EPH tras la HC. Mientras que el EPH temprano es causado por el efecto vasógeno de sustancias pro-osmóticas (proteínas, electrólitos) del coágulo, el EPH tardío surge de la combinación de efectos vasógenos y citotóxicos y dura 2-4 semanas. Dentro de la primera fase hiperaguda (pocas horas después de la HC) la producción de presión hidrostática durante la formación del hematoma y la retracción del coágulo lleva al escape de proteínas séricas del coágulo a los tejidos circundantes y produce edema vasógeno. La segunda fase, que comienza pocos días después de la HC, se produce por la activación de la cascada de la coagulación y la producción de trombina. La tercera fase, que comienza de días a semanas después de la HC, se relaciona con la lisis eritrocitaria y los efectos tóxicos inducidos por la hemoglobina, causados por la producción de de especies reactivas del oxígeno con el hierro como catalizador. La activación de la cascada inflamatoria inducida por la trombina y la sobreexpresión de MPM es otro posible mecanismo que lleva a la alteración de la barrera hematoencefálica y a la formación de EPH tras la HC. La MPM probablemente intensifica la proteólisis de la matriz extracelular, produciendo daño de la lámina basal y degradación de la FN-c, una glucoproteína esencial para la hemostasia. Otros factores que afectan el volumen del EPH son la hiperglucemia, los factores de la coagulación y el empleo de estatinas, el aumento de la concentración sérica de MPM y el aumento persistente de la presión arterial sistólica (PAS). El volumen del edema puede sobrepasar el del hematoma original, producir más efecto masa con desplazamiento de tejidos y contribuir a mayor daño neuronal. Asimismo, el EPH de desarrollo rápido podría causar aumento de la PEC o hidrocefalia obstructiva y posterior hernia. El aumento de la PEC causado por el EPH puede contribuir al daño cerebral, al DNP y a la disminución de la perfusión cerebral.
6 Tratamiento El objetivo del tratamiento del EPH que se produce como complicación de la HC es prevenir el daño cerebral secundario, reducir la PEC, mantener el aporte de sangre y oxígeno y optimizar el metabolismo cerebral. Las opciones terapéuticas son principalmente de apoyo. La disminución de la PEC y su mantenimiento a <20 mm Hg, así como el mantenimiento de la presión de perfusión cerebral en mm Hg son objetivos terapéuticos para prevenir la hipoperfusión cerebral que puede ser mortal. Tratamiento médico Medidas médicas simples Elevar la cabeza a y evitar el dolor y la fiebre podrían reducir al mínimo cualquier aumento de PEC. Los fármacos recomendados para analgesia son la morfina o el alfentanil) y para sedación son el propofol, el etomidato o el midazolam. Tratamiento más intensivo Diuréticos osmóticos (manitol y solución salina hipertónica), drenaje del LCR a través de un catéter ventricular, hiperventilación con fármacos como el veruconio o el pancuronio. Se logra así el descenso de la PEC antes de colocar un monitor de PEC o antes de cualquier intervención neuroquirúrgica definitiva. Las recomendaciones de ASA/AHA aconsejan colocar un monitor de PEC, especialmente en pacientes con puntuación de la escala de coma de Glasgow (ECG)< 8 y en aquéllos con hernia transtentorial.
7 Tratamiento quirúrgico: craneotomía o ventriculostomía Extensión intraventricular de la hemorragia e hidrocefalia El 30-50% de los pacientes sufren EIH después de una HC. La EIH se relaciona con la ubicación y el volumen de la HC. Varios estudios mostraron que la EIH en pacientes con HC es un factor pronóstico independiente de mal resultado funcional y mayor mortalidad (50-75%). La mortalidad a los 30 días fue del 43% en pacientes con HC con EIH en relación con el 9% sin EIH. La presión arterial media (PAM) mayor de 120 mm Hg al inicio, la HC con gran volumen inicial y la presencia de EIH al comienzo se identificaron como factores de riesgo de crecimiento de la EIH. Tanto la EIH como su crecimiento aumentaron la probabilidad de muerte o de incapacidad grave a los 90 días. Los mecanismos propuestos para explicar el efecto prejudicial de la EIH sobre la morbimortalidad son el daño de las estructuras cerebrales periventriculares, especialmente el tronco cerebral, las complicaciones de la hidrocefalia obstructiva aguda y la respuesta inflamatoria inducida por la EIH. El volumen de la EIH afecta la morbimortalidad a los 30 días. La asociación es aún mayor entre el volumen total (HC más EIH) y los resultados adversos. Otro estudio identificó un límite de 40 ml de volumen total, por encima del cual el mal pronóstico era 41 veces más probable y de 50 ml como el límite por encima del cual el 100% de los pacientes tendrían evolución desfavorable. Hidrocefalia La hidrocefalia obstructiva aguda puede ser potencialmente mortal. Hasta el 50% de los pacientes con EIH secundaria a HC pueden sufrir hidrocefalia causada por la obstrucción del tercer y el cuarto ventrículo por coágulos.
8 En un subanálisis de imágenes de TC del estudio STICH, la presencia de hidrocefalia disminuyó la probabilidad de buen pronóstico del 15,1% al 11,5%. La hidrocefalia aguda es más frecuente en pacientes con EIH de gran volumen. Se produce más con las hemorragias talámicas que con las del putamen y está casi ausente en las hemorragias lobulares. Se puede producir aumento de la PEC, especialmente en una EIH con hidrocefalia, lo que lleva a mayor deterioro clínico y mala evolución. Tratamiento El objetivo del tratamiento en los pacientes con HC con EIH e hidrocefalia es evacuar el hematoma intraventricular a fin de aliviar la obstrucción a la circulación del LCR, cesar la dilatación ventricular y restablecer la presión intracerebral normal. Drenaje ventricular externo (DVE). La inserción de un DVE puede salvar la vida y se la debe considerar para pacientes con disminución del nivel de conciencia. Debido a que el DVE a menudo se obstruye por coágulos sanguíneos y esto produce el drenaje inadecuado del LCR, se puede instilar trombolíticos en los ventrículos para mantener la funcionalidad del DVE. Las recomendaciones de AHA/ASA aconsejan considerar para monitoreo de la PEC y tratamiento a los pacientes con puntuación de la ECG de 8, a los que tienen signos clínicos de hernia transtentorial o a los que tienen EIH o hidrocefalia considerable. El tratamiento debe mantener una presión de perfusión cerebral de mm Hg. Fibrinolisis intraventricular. Datos del estudio CLEAR EIH (Clot Lysis: Evaluating Accelerated Resolution of Intraventricular Hemorrhage) de fase 2 sugieren que la alteplasa en bajas dosis es segura y puede aumentar la velocidad de lisis. Sin embargo, hasta no tener los resultados del estudio de fase 3 en marcha CLEAR, no se recomienda el empleo sistemático de fibrinólisis intraventricular. Evacuación quirúrgica endoscópica de la hemorragia. La evidencia de los posibles beneficios de este método proviene de estudios de observación pequeños
9 Drenaje lumbar. Es un método sencillo y menos invasivo. Puede reducir considerablemente la incidencia de hidrocefalia permanente y causa menos complicaciones que la DVE Convulsiones y epilepsia Las convulsiones son una complicación frecuente de la HC e incluso pueden ser el síntoma inicial. El 50-70% de las convulsiones se producen dentro de las primeras 24 horas. Las convulsiones tardías son las que aparecen después de las 2 semanas de la hemorragia inicial. Mientras las convulsiones tempranas se cree que son causadas por desorganización estructural y disfunción bioquímica celular, las convulsiones tardías se atribuyen a gliosis y a la formación de cicatrices meningocerebrales. Las convulsiones tempranas pueden pronosticar el desarrollo de epilepsia. La incidencia de convulsiones tras la HC es muy variable. Puede haber convulsiones subclínicas que se detecten sólo mediante monitoreo con EEG continuo. La incidencia global tras una HC es del 4,2-20% para las convulsiones clínicas y del 29-31% para las subclínicas. En una revisión retrospectiva de 102 pacientes, las convulsiones subclínicas seasociaron con la extensión de las hemorragias y fueron el doble de frecuentes en pacientes con ese problema. La frecuencia del status epilepticus es de 0,3-21,4%. Según estudios, se produce epilepsia en el 2,5-4% de los pacientes, si bien un estudio de Passero y col comunicó cifras del 5-27%. Aunque no se sabe la causa exacta de las convulsiones en pacientes con HC, se postuló que se producen por la combinación de una masa ocupante que aparece súbitamente, la isquemia focal y los productos de degradación de la sangre. Se cree que las convulsiones tempranas se deben a la agresión que sufre el cerebro por la HC. Son factores predisponentes el tamaño de la hemorragia, la presencia de hidrocefalia, el desplazamiento de la línea media endocraneal, la baja puntuación en la ECG y la deficiencia neurológica grave. La ubicación lobular es un factor pronóstico independiente de convulsiones tempranas. Los resultados de estudios sobre la asociación de las convulsiones tras la HC con la mortalidad son contradictorios. Algunos estudios indican mayor mortalidad en los pacientes con convulsiones, mientras que otros no hallaron diferencias en la mortalidad entre los pacientes con convulsiones o sin ellas.
10 Tratamiento No hay estudios aleatorizados controlados para orientar las decisiones sobre la profilaxis o el tratamiento de las convulsiones en los pacientes con HC. Las recomendaciones de AHA/ASA aconsejan lo siguiente: Se debe tratar a los pacientes con convulsiones clínicas con anticonvulsivos. Los pacientes con cambios en su estado mental que muestran convulsiones en el EEG también deben recibir anticonvulsivos. La elección del fármaco depende de las características de cada paciente, como sus enfermedades y los medicamentos que recibe, y las contraindicaciones. Se recomiendan lorazepam intravenoso (0,05-0,10 mg/kg) seguido por una dosis de carga de difenilhidantoína (15 20 mg/kg), ácido valproico (15-45 mg/kg), levetiracetam ( mg) o fenobarbital (15-20 mg/kg). La profilaxis de las convulsiones es discutida. Si bien algunos estudios mostraron buenos resultados, las recomendaciones más actualizadas no la aconsejan. Episodios tromboembólicos venosos Los ETV son una complicación frecuente, que puede ser mortal, en los pacientes con HC. Se pueden manifestar como trombosis de las venas profundas (TVP) o embolia pulmonar (EP). La tasa de ETV sintomática es del 3-7%. Según estudios, el riesgo de EP a corto plazo tras la HC es del 1-2% y el riesgo de TVP es del 1-4%.La TVP asintomática se encuentra en hasta el 17% de los pacientes con HC. La TVP es un factor de riesgo para EP. La EP en general se produce a partir de trombos venosos que se forman en un miembro inferior paralizado o en la pelvis. Sin embargo, alrededor del 30% de los pacientes con diagnóstico de EP aguda no muestran signos de TVP en los miembros inferiores. Los factores de riesgo independiente asociados con ETV en pacientes con HC son ACV grave, inmovilización prolongada, edad avanzada y aumento de la actividad protrombótica. La suspensión de los fármacos antitrombóticos tras la HC también podría acelerar la formación de TVP. Aunque el valor aumentado del dímero-d es un factor pronóstico útil de formación de TVP en pacientes con HC, este valor también podría aumentar debido a infección o hiperfibrinolisis causada por la suspensión de la anticoagulación.
11 En un estudio retrospectivo de ETV sintomáticos en pacientes con HC, los factores de riesgo más frecuentes fueron la edad >40 años, la inmovilidad por paresia o las restricciones para la ventilación mecánica, la presunta infección y la presencia de un catéter venoso central permanente. El riesgo de ETV es mayor en las mujeres. Los ETV se asocian con el 35-52% de mortalidad a los 30 días. Tanto la TVP como la EP pueden retrasar la rehabilitación y la recuperación y prolongar la hospitalización. Prevención La prevención de ETV en los pacientes con HC es un dilema, ya que los anticoagulantes pueden aumentar el riesgo de EH o de recidiva de la hemorragia. Enfoques no farmacológicos: Las recomendaciones de AHA/ASA indican la compresión neumática intermitente además de las medias elásticas Enfoques farmacológicos: Las recomendaciones de la AHA/ASA sugieren que horas después de la HC se considere la dosis baja de heparina de bajo peso molecular subcutánea o de heparina no fraccionada para prevenir la tromboembolia venosa en pacientes que están inmóviles después de 1-4 días del comienzo de la HC. Tratamiento Un problema terapéutico mayor aún es el del tratamiento de pacientes con HC que posteriormente sufren ETV. Si no se los trata, el riesgo de EP recidivante, que puede ser mortal, aumenta y si se los trata, los pacientes tendrán mayor riesgo de hemorragia. El riesgo de HC recidivante puede depender de la edad del paciente y la ubicación de la HC. Los pacientes con hemorragias lobares tienen mayor riesgo de una nueva hemorragia, que puede ser debida a presunta angiopatía amiloide.
12 Filtros en la vena cava: Las recomendaciones internacionales de la AHA/ASA aconsejan para los pacientes con HC que sufren un ETV proximal agudo y en especial para aquellos con EP clínica o subclínica la inserción de un filtro en la vena cava. Estos filtros previenen la EP al retener la mayoría de los grandes émbolos que provienen de las venas profundas de la pelvis y los pies, pero a pesar de sus ventajas pueden producir complicaciones, como la tromboembolia venosa y la oclusión de la vena cava. Anticoagulación: La decisión de comenzar el tratamiento antitrombótico varias semanas después de la colocación del filtro se debe tomar sobre la base del análisis riesgo-beneficio de la posibilidad de nueva hemorragia (la HC relacionada con amiloide tiene mayor riesgo de HC recidivante que la HC relacionada con hipertensión) así como de las comorbilidades con aumento del riesgo de trombosis, como la fibrilación auricular, y de la salud general y la movilidad del paciente. Embolectomía quirúrgica: La evidencia de los beneficios de la embolectomía proviene de pequeñas series de casos en los que tuvo buenos resultados. No obstante, el problema es la posibilidad de la reagudización de la HC debido a la heparinización sistémica. Fiebre La fiebre aparece en hasta el 40% de los pacientes y se asocia independientemente con mala evolución y aumento de la mortalidad. Es causa de hospitalización más prolongada, mala evolución funcional y aumento de la mortalidad. El aumento de la temperatura podría ser consecuencia directa del daño cerebral causado por la HC o por las infecciones que la acompañan. También se podría producir por daño del centro termostático tras la hemorragia hipotalámica. Se cree que la fiebre en los pacientes con EIH es de carácter neurógeno o central.
13 La fiebre tras la HC se asocia con EH, edema cerebral, aumento de la PEC y DNP. En un estudio prospectivo de 390 pacientes con HC la fiebre aumentó el riesgo de mala evolución y la mortalidad. En otros estudios la temperatura inicial no fue un factor pronóstico independiente, pero su aumento durante las primeras 72 horas se asoció con mala evolución, que fue peor a mayor duración de la fiebre. En un estudio retrospectivo de pacientes con ACV isquémico agudo y HC, del 37,6% de pacientes con fiebre, el 7% tuvo una infección comprobada. Las causas infecciosas más frecuentes de fiebre fueron la neumonía y la infección urinaria. Tratamiento Se debe examinar e investigar a los pacientes con HC y fiebre a fin de determinar la causa de la fiebre y el origen de la infección, si la hay. En general, se trata a los pacientes con fiebre sostenida de más de 38,3 C con antipiréticos y mantas para enfriamiento. No hay evidencia de estudios aleatorizados controlados que asocien el tratamiento antipirético con mejor evolución o con disminución de la mortalidad. Una revisión Cochrane de ocho estudios mostró efectos estadísticamente significativos del tratamiento antipirético farmacológico o físico para reducir el riesgo de muerte o de dependencia. Asimismo, un metanálisis actualizado de una revisión Cochrane de seis tratamientos farmacológicos para bajar la temperatura no mostró diferencia estadísticamente significativa entre los grupos tratados y los grupos placebo en la mortalidad o la dependencia. En el estudio aleatorizado controlado PAIS, no se observó diferencia entre el grupo placebo y el grupo que recibió paracetamol en 1400 pacientes con ACV isquémico y HC dentro de las 12 hrs del comienzo de los síntomas. Sin embargo, un análisis post-hoc de pacientes con temperatura de C tratados con paracetamol mostró mejor evolución. Las causas infecciosas de la fiebre se deben tratar con los antibióticos apropiados y se deben administrar antipiréticos para disminuir la fiebre en los pacientes con HC y fiebre. Si bien no hay evidencia de estudios aleatorizados controlados para apoyar el empleo sistemático de estrategias farmacológicas o físicas para disminuir la temperatura en pacientes con ACV agudo, las recomendaciones de AHA/ASA aconsejan tratar las causas de fiebre con los antibióticos apropiados y administrar antipiréticos en pacientes febriles con HC.
14 Hiperglucemia Alrededor del 60% de los pacientes podrían sufrir hiperglucemia tras la HC, aún en ausencia de antecedentes previos de diabetes. Es probablemente una respuesta ante el estrés y puede persistir por hasta 72 hrs tras la HC. Muchos estudios señalaron que la hiperglucemia al ingreso se asocia con mayor tamaño del hematoma, EH, EPH, muerte celular y mayor riesgo de mala evolución y que es un potente factor pronóstico de mortalidad a 30 días, tanto en pacientes diabéticos como no diabéticos con HC. Es asimismo un factor pronóstico independiente de mortalidad temprana y peores resultados funcionales en pacientes no diabéticos con HC. Tratamiento Se debe controlar la glucemia y mantener la normoglucemia. El control de la hiperglucemia en la HC disminuye la probabilidad de EH, EPH, PEC y convulsiones y mejora la evolución. Glucemia óptima No se sabe a ciencia cierta cuál debe ser la glucemia óptima. Varios estudios prospectivos sugieren tratar la glucemia de 150 mg/dl en la HC aguda. Duración óptima del control de la glucemia No se sabe bien durante cuánto tiempo es necesario controlar la glucosa en pacientes con HC aunque estudios sugieren evitar la hiperglucemia en las 72 hrs posteriores al inicio de los síntomas, posiblemente porque la hiperglucemia al ingreso puede persistir por lo menos durante 72 hrs. Las recomendaciones de AHA/ASA sugieren que la glucemia mayor de 140 mg/dl (>7,8 mmol/l) se debe tratar con insulina
15 Hipertensión La hipertensión ( 140/90 mm Hg) es frecuente en la fase aguda de la HC y se observa en más del 70% de los pacientes al inicio. Se produce aún en ausencia de antecedentes de hipertensión y se asocia independientemente con mal pronóstico. No se conoce su mecanismo, pero se supone que es un proceso multifactorial que comprende la activación de los sistemas neuroendocrinos (el sistema nervioso simpático, el sistema glucocorticoide o el eje renina-angiotensina), el aumento del gasto cardíaco y la respuesta de estrés a trastornos como el aumento de la PEC, la cefalea y la retención urinaria. Muchos estudios mostraron que la hipertensión en la fase aguda de la HC se asocia con EH, EPH, y recidiva de la hemorragia. Se asocia también con peor evolución y mayor mortalidad. Sin embargo, el efecto de la presión arterial (PA) sobre la mortalidad parece tener una distribución en U tras la HC, ya que se ha observado también mala evolución con PA muy baja (<120 mm Hg). Tratamiento La mala evolución que se asocia con la hipertensión tras la HC se podría reducir al mínimo con el monitoreo de la PA y el tratamiento para aumentar al máximo la perfusión cerebral y reducir la hemorragia. La disminución de la PA puede disminuir la velocidad de la HC y posiblemente mejorar la evolución. Control de la PA: El estudio INTERACT mostró que disminuir la PA sistólica (PAS) a 140 mm Hg es seguro y podría reducir el riesgo de EH en pacientes tratados dentro de las 6 hrs del comienzo de la HC, pero no tuvo efecto sobre el resultado funcional. En el estudio ATACH, el descenso de la PA a mm Hg en las primeras 24 hrs fue bien tolerado, con bajo riesgo de EH, de deterioro neurológico y de mortalidad hospitalaria. Las recomendaciones de ASA/AHA indican que en pacientes con PAS de mm Hg, el descenso inmediato de la PAS a 140 mm Hg es probablemente seguro.
16 Presión arterial deseada Si la PAS es >200 mm Hg o la PAM es >150 mm Hg, se debe disminuir la PA con una infusión intravenosa continua, con control de la PA cada 5 minutos. Si la PAS es >180 mm Hg o la PAM es >130 mm Hg y hay posibilidad de aumento de la PEC, se debe controlar la PEC y disminuir la PA con fármacos intravenosos intermitentes o continuos mientras se mantiene una presión de perfusión cerebral de 60 mm Hg. Si la PAS es >180 mm Hg o la PAM es >130 mm Hg y no hay evidencia de aumento de la PEC, se debe considerar una leve disminución de la PA (eg, PAM de 110 mm Hg o PAS objetivo de 160/90 mm Hg), con fármacos intravenosos intermitentes o continuos y reexaminar al paciente cada 15 minutos. Antihipertensivos recomendados por ASA/AHA: labetalol, esmolol o nicardipina (evitar los fármacos que provocan vasodilatación cerebral). Labetalol: 5 20 mg (bolos intermitentes) cada 15 min o 2 mg/min en infusión continua (goteo) Esmolol: 250 mcg/kg (dosis de carga), después mcg/kg por min (mantenimiento) Nicardipina: 5-15 mg/h Hidralazina: 5-20 mg (bolos intermitentes) Nitroprusiato: 0,1-10 mcg/kg por min Conclusiones Las complicaciones que aparecen durante la fase aguda de la HC agregan más efectos perjudiciales a un trastorno que ya es potencialmente mortal y afectan considerablemente la evolución clínica. Al ser tan escasas las opciones terapéuticas para la HC, es necesario proporcionar el mejor tratamiento de apoyo basado en la evidencia. Se debe tratar a los pacientes en una unidad de cuidados intensivos neurológicos con monitoreo continuo de los signos vitales y evaluación neurológica frecuente. Las complicaciones, que es necesario detectar tempranamente, se deben tratar sobre la base de las recomendaciones actuales, especialmente cuando hay estudios todavía en proceso. Una vez estabilizados los pacientes es necesaria la rehabilitación temprana para prevenir o disminuir el riesgo de otras complicaciones. Son muy necesarias nuevas investigaciones sobre la
17 prevención y el tratamiento de las complicaciones de la HC, ya que la mayoría de las recomendaciones se basan sobre datos empíricos. Resumen y comentario objetivo: Dr. Ricardo Ferreira
Introducción. Artículo: Estudio CRASH-2 (Intracranial Bleeding Study) (Cortesía de IntraMed.com)
 Ácido tranexámico en el traumatismo craneoencefálico El objetivo de este estudio fue cuantificar el efecto del tratamiento con ácido tranexámico sobre la hemorragia intracraneal en pacientes con traumatismo
Ácido tranexámico en el traumatismo craneoencefálico El objetivo de este estudio fue cuantificar el efecto del tratamiento con ácido tranexámico sobre la hemorragia intracraneal en pacientes con traumatismo
Curso Actualización NEJM Hipertensión Endocraneana Traumática Dra. Garcia Dr. Chauca Coronel Dr. Ciarrochi
 2015 Hipertensión Endocraneana Traumática Dra. Garcia Dr. Chauca Coronel Dr. Ciarrochi Hipertensión endocraneana traumática Hipertensión Endocraneana (HIE): > 20 mmhg Emergencia Medico-Quirúrgica Autoregulación
2015 Hipertensión Endocraneana Traumática Dra. Garcia Dr. Chauca Coronel Dr. Ciarrochi Hipertensión endocraneana traumática Hipertensión Endocraneana (HIE): > 20 mmhg Emergencia Medico-Quirúrgica Autoregulación
Hemorragia intracerebral espontánea. Rolando A. Gimbernat Centro de Cuidados Intensivos San Juan
 Hemorragia intracerebral espontánea Rolando A. Gimbernat Centro de Cuidados Intensivos San Juan 15 35 per 100,000 personas 10-15% de los Strokes Duplica a la HSA 30 40% de mortalidad a los 30 días Solo
Hemorragia intracerebral espontánea Rolando A. Gimbernat Centro de Cuidados Intensivos San Juan 15 35 per 100,000 personas 10-15% de los Strokes Duplica a la HSA 30 40% de mortalidad a los 30 días Solo
Jornada de Neurología Vascular. Sociedad Neurológica Argentina. Hemorragia cerebral espontánea. Manejo de emergencia en las primeras horas.
 Jornada de Neurología Vascular. Sociedad Neurológica Argentina. Viernes 2 de diciembre de 2016. Hemorragia cerebral espontánea. Manejo de emergencia en las primeras horas. Dr. Javier Moschini. Médico Neurólogo.
Jornada de Neurología Vascular. Sociedad Neurológica Argentina. Viernes 2 de diciembre de 2016. Hemorragia cerebral espontánea. Manejo de emergencia en las primeras horas. Dr. Javier Moschini. Médico Neurólogo.
Introducción. Artículo: Fibrilación auricular y riesgo de infarto de miocardio (Cortesía de IntraMed.com)
 Estudio REGARDS El objetivo de este trabajo fue estudiar el riesgo de infarto de miocardio en pacientes con fibrilación auricular. "Además de ser un factor ya conocido de riesgo de ACV, la FA se asocia
Estudio REGARDS El objetivo de este trabajo fue estudiar el riesgo de infarto de miocardio en pacientes con fibrilación auricular. "Además de ser un factor ya conocido de riesgo de ACV, la FA se asocia
Accidente Cerebrovascular Isquémico ACVI
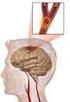 Accidente Cerebrovascular Isquémico ACVI Alberto José Machado, M.D. Hospital Alemán Buenos Aires, Argentina TIEMPO ES CEREBRO Si en el dolor de pecho hay demora en la llegada de los pacientes, aquí hay
Accidente Cerebrovascular Isquémico ACVI Alberto José Machado, M.D. Hospital Alemán Buenos Aires, Argentina TIEMPO ES CEREBRO Si en el dolor de pecho hay demora en la llegada de los pacientes, aquí hay
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Actualización en Enfermedades Cerebrovasculares
 Ministerio de Salud Pública Programa de enfermedades no transmisibles Comisión Nacional Técnica Asesora para las Enfermedades Cerebrovasculares Actualización en Enfermedades Cerebrovasculares Curso nacional
Ministerio de Salud Pública Programa de enfermedades no transmisibles Comisión Nacional Técnica Asesora para las Enfermedades Cerebrovasculares Actualización en Enfermedades Cerebrovasculares Curso nacional
Examen de Preoperatorio 2010
 Examen de Preoperatorio 2010 1.- En pacientes que reciben tratamiento crónico con anticoagulantes orales y que serán sometidos a cirugía no cardiaca, seleccione la opción correcta: a) En procedimientos
Examen de Preoperatorio 2010 1.- En pacientes que reciben tratamiento crónico con anticoagulantes orales y que serán sometidos a cirugía no cardiaca, seleccione la opción correcta: a) En procedimientos
Definición TROMBOEMBOLIA PULMONAR. Epidemiología. >40 años >riesgo y se duplica con cada década posterior.
 Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Definición? TROMBOEMBOLIA PULMONAR Evelyn Aldana RII Medicina Interna Epidemiología Es la tercera enfermedad cardiovascular mas frecuente, incidencia anual global 100-200/100000 habitantes. Se estima que
Accidente Cerebrovascular Isquémico
 Accidente Cerebrovascular Isquémico Departamento Neurocirugía Pregrado Autores: Dr. Gustavo Villarreal Reyna Est Med Izy Hazel Díaz Gómez Est Med Ricardo Treviño García Definición Obstrucción de un vaso
Accidente Cerebrovascular Isquémico Departamento Neurocirugía Pregrado Autores: Dr. Gustavo Villarreal Reyna Est Med Izy Hazel Díaz Gómez Est Med Ricardo Treviño García Definición Obstrucción de un vaso
SERVICIO (4): NC. VASCULAR Y TUMORES DPTO. NEUROCIRUGIA
 GUIA DE PRACTICA CLINICA (01) CIE 10 (2) I.60, I61, I62, I63, I67.1 I69, I69.1 HOSPITAL(3): NACIONAL GUILLERMO ALMENARA IRIGOYEN SERVICIO (4): NC. VASCULAR Y TUMORES DPTO. NEUROCIRUGIA ENTIDAD NOSOLOGICA
GUIA DE PRACTICA CLINICA (01) CIE 10 (2) I.60, I61, I62, I63, I67.1 I69, I69.1 HOSPITAL(3): NACIONAL GUILLERMO ALMENARA IRIGOYEN SERVICIO (4): NC. VASCULAR Y TUMORES DPTO. NEUROCIRUGIA ENTIDAD NOSOLOGICA
Este trabajo se centra en los traumatismos graves de pacientes adultos y pone de relieve los progresos terapéuticos en este tema.
 Reposición temprana de líquidos en el traumatismo grave La estrategia de hipovolemia permisiva y la reanimación con hemoderivados. Este período de hipotensión debe ser lo más breve posible, con rápido
Reposición temprana de líquidos en el traumatismo grave La estrategia de hipovolemia permisiva y la reanimación con hemoderivados. Este período de hipotensión debe ser lo más breve posible, con rápido
Dr. Benjamín Urízar Trigueros. Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012
 Dr. Benjamín Urízar Trigueros Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012 Tener claro que esta entidad va desde un problema subclínico hasta la insuficiencia
Dr. Benjamín Urízar Trigueros Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012 Tener claro que esta entidad va desde un problema subclínico hasta la insuficiencia
La hemorragia intracerebral espontánea es una colección hemática dentro del parénquima cerebral en ausencia de traumatismo o cirugía previa.
 Medicina Neurocirugía Hemorragia Intracerebral Espontánea La hemorragia intracerebral espontánea es una colección hemática dentro del parénquima cerebral en ausencia de traumatismo o cirugía previa. Epidemiología
Medicina Neurocirugía Hemorragia Intracerebral Espontánea La hemorragia intracerebral espontánea es una colección hemática dentro del parénquima cerebral en ausencia de traumatismo o cirugía previa. Epidemiología
TRATAMIENTO ENDOVASCULAR MEDIANTE FIBRINOLISIS Y FRAGMENTACIÓN DEL EMBOLISMO PULMONAR MASIVO CON INESTABILIDAD HEMODINÁMICA.
 TRATAMIENTO ENDOVASCULAR MEDIANTE FIBRINOLISIS Y FRAGMENTACIÓN DEL EMBOLISMO PULMONAR MASIVO CON INESTABILIDAD HEMODINÁMICA. Miguel Ángel de Gregorioa,,, Alicia Labordaa, Ignacio de Blasb, Joaquín Medranoa,
TRATAMIENTO ENDOVASCULAR MEDIANTE FIBRINOLISIS Y FRAGMENTACIÓN DEL EMBOLISMO PULMONAR MASIVO CON INESTABILIDAD HEMODINÁMICA. Miguel Ángel de Gregorioa,,, Alicia Labordaa, Ignacio de Blasb, Joaquín Medranoa,
Código ictus Marta Espina San José CS Contrueces
 Código ictus 2013-2014 Marta Espina San José CS Contrueces 6-11-2015 ν Reconocer el mayor número posible de Ictus ν Reconocer en tiempo ventana para re-permeabilizar ν Facilitar el acceso a todos los
Código ictus 2013-2014 Marta Espina San José CS Contrueces 6-11-2015 ν Reconocer el mayor número posible de Ictus ν Reconocer en tiempo ventana para re-permeabilizar ν Facilitar el acceso a todos los
FIBRILACIÓN AURICULAR, TROMBOSIS Y ANTICOAGULANTES QUE HAY DE NUEVO EN LAS GUÍAS?
 FIBRILACIÓN AURICULAR, TROMBOSIS Y ANTICOAGULANTES QUE HAY DE NUEVO Sònia Jiménez Médico Consultor Área de Urgencias Hospital Clínic INDICACIONES FIBRILACIÓN AURICULAR NO VALVULAR. FA con CHADVASC2 2 SIN
FIBRILACIÓN AURICULAR, TROMBOSIS Y ANTICOAGULANTES QUE HAY DE NUEVO Sònia Jiménez Médico Consultor Área de Urgencias Hospital Clínic INDICACIONES FIBRILACIÓN AURICULAR NO VALVULAR. FA con CHADVASC2 2 SIN
CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO. Dra. María Monteagudo Dr. Tomás Segura. Casos clínicos ficticios
 6INICIO DE LA CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO Dra. María Monteagudo Dr. Tomás Segura Casos clínicos ficticios MOTIVO DE CONSULTA Varón de 80 años que acude a Urgencias por mareo
6INICIO DE LA CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO Dra. María Monteagudo Dr. Tomás Segura Casos clínicos ficticios MOTIVO DE CONSULTA Varón de 80 años que acude a Urgencias por mareo
La Sociedad Neurológica Argentina no se hace responsable por las opiniones personales que los disertantes expresen en esta charla
 La Sociedad Neurológica Argentina no se hace responsable por las opiniones personales que los disertantes expresen en esta charla Ataque Cerebral Derrame cerebral Hemiplejía Ictus Stroke Accidente cerebrovascular
La Sociedad Neurológica Argentina no se hace responsable por las opiniones personales que los disertantes expresen en esta charla Ataque Cerebral Derrame cerebral Hemiplejía Ictus Stroke Accidente cerebrovascular
2. Definición y clasificaciones
 2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE TROMBOEMBOLISMO PULMONAR (TEP)
 Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
Página 1 de 7 PROTOCOLO DE ACTUACIÓN EN URGENCIAS ANTE LA SOSPECHA DE Página 2 de 7 El tromboembolismo pulmonar es el resultado de la obstrucción de la circulación arterial pulmonar por un émbolo procedente,
SOCIEDAD MEXICANA DE TROMBOSIS Y HEMOSTASIA INSTITUTO NACIONAL DE CARDIOLOGÍA IGNACIO CHÁVEZ
 SOCIEDAD MEXICANA DE TROMBOSIS Y HEMOSTASIA INSTITUTO NACIONAL DE CARDIOLOGÍA IGNACIO CHÁVEZ DÍA MUNDIAL CONTRA LA TROMBOSIS 13 de octubre de 2016 EVITE COÁGULOS EVITE LOS COÁGULOS MORTALES CONOZCA LOS
SOCIEDAD MEXICANA DE TROMBOSIS Y HEMOSTASIA INSTITUTO NACIONAL DE CARDIOLOGÍA IGNACIO CHÁVEZ DÍA MUNDIAL CONTRA LA TROMBOSIS 13 de octubre de 2016 EVITE COÁGULOS EVITE LOS COÁGULOS MORTALES CONOZCA LOS
Estudios acerca de la prevalencia de trastorno depresivo mayor en pacientes clínicamente enfermos.
 Los pacientes con depresión y tienen mayor morbilidad y menor desempeño que los individuos con depresión, sin comorbilidades; además, las tasas de recuperación son menores y tienen más recaídas.. Dr. Iosifescu
Los pacientes con depresión y tienen mayor morbilidad y menor desempeño que los individuos con depresión, sin comorbilidades; además, las tasas de recuperación son menores y tienen más recaídas.. Dr. Iosifescu
TRACTAMENT HOSPITALARI DE L ICTUS CODI ICTUS. H. Dr. Josep Trueta Unidad de Ictus Girona
 TRACTAMENT HOSPITALARI DE L ICTUS CODI ICTUS H. Dr. Josep Trueta Unidad de Ictus Girona La cascada isquémica Cerebral Blood Flow, ml/100 g/min Penumbra isquémica Flujo normal Oligohemia 25 20 15 10 8 5
TRACTAMENT HOSPITALARI DE L ICTUS CODI ICTUS H. Dr. Josep Trueta Unidad de Ictus Girona La cascada isquémica Cerebral Blood Flow, ml/100 g/min Penumbra isquémica Flujo normal Oligohemia 25 20 15 10 8 5
REMEDIAR + REDES. Hipertensión arterial
 REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
Avances en Neuro monitoreo: Perspectivas desde la enfermería. Lic. Claudia Poggi
 Avances en Neuro monitoreo: Perspectivas desde la enfermería Lic. Claudia Poggi Información General de PIC El parámetro crítico para la función y la supervivencia cerebral no es la PIC sino que es el FSC.
Avances en Neuro monitoreo: Perspectivas desde la enfermería Lic. Claudia Poggi Información General de PIC El parámetro crítico para la función y la supervivencia cerebral no es la PIC sino que es el FSC.
Manejo anestésico para el tto endovascular del ACV isquémico GRUPO DE NEUROANESTESIA - FUNDACION SANTA FE DE BOGOTÁ
 Manejo anestésico para el tto endovascular del ACV isquémico GRUPO DE NEUROANESTESIA - FUNDACION SANTA FE DE BOGOTÁ Equipo de anestesia Sedación / Anestesia Monitoria Manejo hemodinámico Oxigenación y
Manejo anestésico para el tto endovascular del ACV isquémico GRUPO DE NEUROANESTESIA - FUNDACION SANTA FE DE BOGOTÁ Equipo de anestesia Sedación / Anestesia Monitoria Manejo hemodinámico Oxigenación y
ENOXPRIM. Solución inyectable. Solución inyectable estéril, libre de pirógenos, contenida en jeringas pre-llenadas listas para usarse.
 ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
ENOXPRIM Solución inyectable ENOXAPARINA FORMA FARMACÉUTICA Y FORMULACIÓN Cada jeringa contiene: Enoxaparina sódica 20 mg 40 mg Equivalente a 2,000 U.I. 4,000 U.I. Agua inyectable, c.b.p. 0.2 ml 0.4 ml
QUE HACER CUANDO NOS ENFRENTAMOS A UN PACIENTE CON POSIBLE ACV?
 Dra Lorena Castro QUE HACER CUANDO NOS ENFRENTAMOS A UN PACIENTE CON POSIBLE ACV? 1- ANAMNESIS: IMPORTANTE DTM TIEMPO DE INSTALACIÓN DEL SFN 2- EX FISICO : SFN (NIHSS) TEST DE DEGLUCIÓN PLANTEO: ACV? DIAGNÓSTICO
Dra Lorena Castro QUE HACER CUANDO NOS ENFRENTAMOS A UN PACIENTE CON POSIBLE ACV? 1- ANAMNESIS: IMPORTANTE DTM TIEMPO DE INSTALACIÓN DEL SFN 2- EX FISICO : SFN (NIHSS) TEST DE DEGLUCIÓN PLANTEO: ACV? DIAGNÓSTICO
Diagnóstico y tratamiento
 Diagnóstico y tratamiento Artículo: Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica y el riesgo estimado de un resultado adverso.
Diagnóstico y tratamiento Artículo: Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica y el riesgo estimado de un resultado adverso.
Preeclampsia hipertensiva del embarazo. Detección y atención temprana. Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE
 Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Hospital Clínico Universiterio Valladolid
 Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
Hospital Clínico Universiterio Valladolid Teresa Gordaliza Rodríguez Ana Mª González Gutierrez Laura Morchón Alvarez Rosario Diéz Muñoz Mercedes Verano Moral. Ubeda, 10 de Octubre de 2008 : CASO CLÍNICO
Cuál es la importancia de prevenir y detectar la trombosis venosa en las piernas? Enf. Erika G. González Becerra
 Cuál es la importancia de prevenir y detectar la trombosis venosa en las piernas? Enf. Erika G. González Becerra Se afectan principalmente las venas más grandes en la parte inferior de la pierna. Involucra
Cuál es la importancia de prevenir y detectar la trombosis venosa en las piernas? Enf. Erika G. González Becerra Se afectan principalmente las venas más grandes en la parte inferior de la pierna. Involucra
TEMA DE ACTUALIZACIÓN: Función renal perioperatoria y resultados quirúrgicos Dra Susana Moliner Velazquez. Dra Itziar de la Cruz (MIR)
 TEMA DE ACTUALIZACIÓN: Función renal perioperatoria y resultados quirúrgicos Dra Susana Moliner Velazquez. Dra Itziar de la Cruz (MIR) Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio
TEMA DE ACTUALIZACIÓN: Función renal perioperatoria y resultados quirúrgicos Dra Susana Moliner Velazquez. Dra Itziar de la Cruz (MIR) Servicio de Anestesia Reanimación y Tratamiento del Dolor Consorcio
RANMEL BUSTOS LATABAN
 RANMEL BUSTOS LATABAN El tromboembolismo pulmonar causa más frecuente de muerte prevenible, en pacientes hospitalizados por procedimientos quirúrgicos. El riesgo está determinado por la combinación de
RANMEL BUSTOS LATABAN El tromboembolismo pulmonar causa más frecuente de muerte prevenible, en pacientes hospitalizados por procedimientos quirúrgicos. El riesgo está determinado por la combinación de
Dra. Carmen Reina (FEA) Laura Giner Crespo-Azorín (MIR 2)
 Dra. Carmen Reina (FEA) Laura Giner Crespo-Azorín (MIR 2) SERVICIO ANESTESIOLOGÍA, REANIMACIÓN Y TERAPEUTICA DEL DOLOR (SARTD). CONSORCIO HOSPITAL GENERAL UNIVERSITARIO VALENCIA Sesiones FORMACION CONTINUADA
Dra. Carmen Reina (FEA) Laura Giner Crespo-Azorín (MIR 2) SERVICIO ANESTESIOLOGÍA, REANIMACIÓN Y TERAPEUTICA DEL DOLOR (SARTD). CONSORCIO HOSPITAL GENERAL UNIVERSITARIO VALENCIA Sesiones FORMACION CONTINUADA
 Page 1 of 6 IMPRIMIR 17 ENE 11 Diagnóstico y tratamiento Embolia pulmonar aguda Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica
Page 1 of 6 IMPRIMIR 17 ENE 11 Diagnóstico y tratamiento Embolia pulmonar aguda Esta revisión está destinada sobre todo a la estrategia óptima de diagnóstico y manejo, de acuerdo con la presentación clínica
ENFRENTAMIENTO DE PRIMERA CRISIS EPILEPTICA
 ENFRENTAMIENTO DE PRIMERA CRISIS EPILEPTICA CRISIS UNICA EPILEPTICA Incidencia: 60 / 100.000 Riesgo de recurrencia a 2 años: 25-52% (38%) Predictores de recurrencia: EEG alterado: 1,5-3 veces mas de recurrencia
ENFRENTAMIENTO DE PRIMERA CRISIS EPILEPTICA CRISIS UNICA EPILEPTICA Incidencia: 60 / 100.000 Riesgo de recurrencia a 2 años: 25-52% (38%) Predictores de recurrencia: EEG alterado: 1,5-3 veces mas de recurrencia
FARMACOLOGÍA DE LA FIBRINOLISIS VIAS DE LA COAGULACION
 FARMACOLOGÍA DE LA FIBRINOLISIS S VIAS DE LA COAGULACION 1 TROMBOSIS -Por exceso en la respuesta hemostática -Por desencadenamiento intravascular sin finalidad fisiológica TROMBO ARTERIAL (trombo blanco)
FARMACOLOGÍA DE LA FIBRINOLISIS S VIAS DE LA COAGULACION 1 TROMBOSIS -Por exceso en la respuesta hemostática -Por desencadenamiento intravascular sin finalidad fisiológica TROMBO ARTERIAL (trombo blanco)
Actualización 2013 de la AHA
 Actualización 2013 de la AHA Artículo: Las recomendaciones actualizadas del la AHA 2013 sobre diagnóstico inmediato, estabilización y tratamientos médicos y quirúrgicos del ACV. Recomendaciones de la American
Actualización 2013 de la AHA Artículo: Las recomendaciones actualizadas del la AHA 2013 sobre diagnóstico inmediato, estabilización y tratamientos médicos y quirúrgicos del ACV. Recomendaciones de la American
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento del Hematoma Subdural Crónico Traumático en pacientes mayores de 18 años de edad
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Hematoma Subdural Crónico Traumático en pacientes mayores de 18 años de edad GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica:
Guía de Referencia Rápida Diagnóstico y Tratamiento del Hematoma Subdural Crónico Traumático en pacientes mayores de 18 años de edad GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica:
CODIGO ICTUS. DRA. E. PICAZO HOSPITAL GENERAL DE CASTELLÓN. Introducción
 CODIGO ICTUS. DRA. E. PICAZO HOSPITAL GENERAL DE CASTELLÓN Introducción El ictus es una urgencia neurológica que exige un tratamiento precoz y una asistencia hospitalaria, al disponer de medidas terapéuticas
CODIGO ICTUS. DRA. E. PICAZO HOSPITAL GENERAL DE CASTELLÓN Introducción El ictus es una urgencia neurológica que exige un tratamiento precoz y una asistencia hospitalaria, al disponer de medidas terapéuticas
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
G41.9 Estado epiléptico G41.0 Estado epiléptico generalizado
 CIE-10: G41.9 Estado epiléptico G41.0 Estado epiléptico generalizado GPC: Diagnóstico y tratamiento oportuno del estado epiléptico en el primero y segundo niveles de atención Definición Es una condición
CIE-10: G41.9 Estado epiléptico G41.0 Estado epiléptico generalizado GPC: Diagnóstico y tratamiento oportuno del estado epiléptico en el primero y segundo niveles de atención Definición Es una condición
Etiologia. La trombosis venosa se define como la presencia de un trombo o coágulo de sangre en una vena, sea cual sea su localización.
 TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
TROMBOSIS VENOSA Universidad Abierta Interamericana Facultad de Medicina Carrera Licenciatura en Enfermería Materia: Ciencias Biológicas IV Prof.: Alejandro Vázquez Alumno: Miranda Lino Etiologia La trombosis
Repercusiones del ictus y perspectivas de nuevos tratamientos
 Información básica sobre el ictus Repercusiones del ictus y perspectivas de nuevos tratamientos Definición Un ictus es el equivalente cerebral del ataque al corazón. El ictus se produce cuando se obstruye
Información básica sobre el ictus Repercusiones del ictus y perspectivas de nuevos tratamientos Definición Un ictus es el equivalente cerebral del ataque al corazón. El ictus se produce cuando se obstruye
Afrontémoslo: el ACV se puede tratar Viernes, 27 de Mayo de :15
 - El Ataque CerebroVascular (ACV) es la principal causa de discapacidad en el mundo y la segunda causa de muerte en personas mayores de 60 años, con una prevalencia mayor en las mujeres. Sin embargo, el
- El Ataque CerebroVascular (ACV) es la principal causa de discapacidad en el mundo y la segunda causa de muerte en personas mayores de 60 años, con una prevalencia mayor en las mujeres. Sin embargo, el
EFICACIA Y SEGURIDAD DEL SUBCUTÁNEO EN DOMICILIO.
 EFICACIA Y SEGURIDAD DEL TRATAMIENTO ANTIBIÓTICO SUBCUTÁNEO EN DOMICILIO. Rafael López-Bas Valero. Unidad de Hospitalización a Domicilio (UHD). Hospital Clínico Universitario San Juan. Alicante. >20% pobl.
EFICACIA Y SEGURIDAD DEL TRATAMIENTO ANTIBIÓTICO SUBCUTÁNEO EN DOMICILIO. Rafael López-Bas Valero. Unidad de Hospitalización a Domicilio (UHD). Hospital Clínico Universitario San Juan. Alicante. >20% pobl.
ESTRATEGIAS DE REVERSION
 Tercera cuestión CUÁL ES EL PAPEL DEL PLASMA FRESCO CONGELADO, DE LOS CONCENTRADOS DE COMPLEJO PROTROMBÍNICO ACTIVADOS Y SIN ACTIVAR- Y DEL FACTOR VII ACTIVADO RECOMBINANTE EN EL TRATAMIENTO DE LAS COMPLICACIONES
Tercera cuestión CUÁL ES EL PAPEL DEL PLASMA FRESCO CONGELADO, DE LOS CONCENTRADOS DE COMPLEJO PROTROMBÍNICO ACTIVADOS Y SIN ACTIVAR- Y DEL FACTOR VII ACTIVADO RECOMBINANTE EN EL TRATAMIENTO DE LAS COMPLICACIONES
MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue
 JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
Farmacología a de la insuficiencia cardiaca
 Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Profilaxis en pacientes médicosm Cuánto tiempo? Reina Valle Bernad H. Sierrallana Torrelavega-Cantabria
 Profilaxis en pacientes médicosm Cuánto tiempo? Reina Valle Bernad H. Sierrallana Torrelavega-Cantabria ICC Enf. Respiratoria grave Reposo Cáncer previa Sepsis Enf. Neurológica aguda Enf. Inflamatoria
Profilaxis en pacientes médicosm Cuánto tiempo? Reina Valle Bernad H. Sierrallana Torrelavega-Cantabria ICC Enf. Respiratoria grave Reposo Cáncer previa Sepsis Enf. Neurológica aguda Enf. Inflamatoria
CLUB DE REVISTAS DOPPLER TRANSCRANEAL GRUPO NEUROANESTESIA HUFSFB
 CLUB DE REVISTAS DOPPLER TRANSCRANEAL GRUPO NEUROANESTESIA HUFSFB INTRODUCCIÓN Mayor complicación después de hemorragia subaracnoidea es el vasoespasmo 70% de los pacientes con HSA presentan vasoespasmo
CLUB DE REVISTAS DOPPLER TRANSCRANEAL GRUPO NEUROANESTESIA HUFSFB INTRODUCCIÓN Mayor complicación después de hemorragia subaracnoidea es el vasoespasmo 70% de los pacientes con HSA presentan vasoespasmo
Terapia. course. antitrombótica expert. Módulo 3. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 3 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 3 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
ESTATUS CONVULSIVO PEDIÁTRICO
 ESTATUS CONVULSIVO PEDIÁTRICO ABORDAJE EN URGENCIAS Laura González García Tutores: Jorge Frontela,Francisco Gómez y Rocío Jadraque ÍNDICE Definiciones Manejo Estabilización Fase de terapia inicial Segunda
ESTATUS CONVULSIVO PEDIÁTRICO ABORDAJE EN URGENCIAS Laura González García Tutores: Jorge Frontela,Francisco Gómez y Rocío Jadraque ÍNDICE Definiciones Manejo Estabilización Fase de terapia inicial Segunda
Artículo: COMPLICACIONES CARDIACAS EN PACIENTES CON NEUMONIA EXTRAHOSPITALARIA (Cortesía de IntraMed.com)
 Complicaciones cardíacas en pacientes con neumonía extrahospitalaria Las complicaciones cardíacas nuevas son frecuentes en pacientes con neumonía extrahospitalaria y se asocian con mortalidad a corto plazo.
Complicaciones cardíacas en pacientes con neumonía extrahospitalaria Las complicaciones cardíacas nuevas son frecuentes en pacientes con neumonía extrahospitalaria y se asocian con mortalidad a corto plazo.
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
COMPLICACIONES EN TRASPLANTE RENAL
 Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
El especialista explicó que existen dos tipos de ACV:
 El accidente cerebrovascular (ACV) es una emergencia porque hay muy poco tiempo para tratarlo y revertirlo: desde que se empiezan a tener los síntomas, el lapso para actuar es de entre 3 y 6 horas. Por
El accidente cerebrovascular (ACV) es una emergencia porque hay muy poco tiempo para tratarlo y revertirlo: desde que se empiezan a tener los síntomas, el lapso para actuar es de entre 3 y 6 horas. Por
EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA
 EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA Caso clínico Edad: 3 años y 6 meses Sexo: masculino Motivo de consulta: fiebre, vómitos, astenia, pérdida de fuerza en miembros superiores, varicela
EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA Caso clínico Edad: 3 años y 6 meses Sexo: masculino Motivo de consulta: fiebre, vómitos, astenia, pérdida de fuerza en miembros superiores, varicela
NUEVOS ANTICOAGULANTES ORALES. David Muñoz S. Urgencias. H. Galdakao
 NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
SESSIÓ CONJUNTA DE LA SCB DE MEDICINA INTERNA I SOCIETAT CATALANA D HIPERTENSIÓ ARTERIAL Tractament de la hipertensió arterial en el ictus isquèmic
 SESSIÓ CONJUNTA DE LA SCB DE MEDICINA INTERNA I SOCIETAT CATALANA D HIPERTENSIÓ ARTERIAL Tractament de la hipertensió arterial en el ictus isquèmic Angela Felip Pedro Armario 26 de Maig de 2010 ICTUS ISQUÉMICO
SESSIÓ CONJUNTA DE LA SCB DE MEDICINA INTERNA I SOCIETAT CATALANA D HIPERTENSIÓ ARTERIAL Tractament de la hipertensió arterial en el ictus isquèmic Angela Felip Pedro Armario 26 de Maig de 2010 ICTUS ISQUÉMICO
Cuando una prueba es demasiado buena
 Cuando una prueba es demasiado buena La arteriografía pulmonar por TC tiene mucha mayor sensibilidad que la gammagrafía por V-Q para detectar émbolos pulmonares. Su empleo aumentó en un 80% en los ocho
Cuando una prueba es demasiado buena La arteriografía pulmonar por TC tiene mucha mayor sensibilidad que la gammagrafía por V-Q para detectar émbolos pulmonares. Su empleo aumentó en un 80% en los ocho
Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151
 Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autor Enfermeras Servicio de Urgencias Hospital Asepeyo Coslada. Cuidados de Enfermería al paciente en
Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autor Enfermeras Servicio de Urgencias Hospital Asepeyo Coslada. Cuidados de Enfermería al paciente en
NEUROPROTECCIÓN FARMACOLOGICA: RESULTADOS FUNCIONALES LUEGO DE TCE. REVISION SISTEMATICA
 NEUROPROTECCIÓN FARMACOLOGICA: RESULTADOS FUNCIONALES LUEGO DE TCE. REVISION SISTEMATICA TCE: Causa muerte y discapacidad Manejo médico: Optimizar PPC - < PIC Hasta el momento no terapias farmacológicas
NEUROPROTECCIÓN FARMACOLOGICA: RESULTADOS FUNCIONALES LUEGO DE TCE. REVISION SISTEMATICA TCE: Causa muerte y discapacidad Manejo médico: Optimizar PPC - < PIC Hasta el momento no terapias farmacológicas
Ataque cerebrovascular. Jairo H. Velásquez Molina, MD. U de A Instructor SENA
 Ataque cerebrovascular Jairo H. Velásquez Molina, MD. U de A Instructor SENA Aspectos Generales Es una enfermedad que afecta los vasos sanguíneos que suministran sangre al cerebro y se conoce también como
Ataque cerebrovascular Jairo H. Velásquez Molina, MD. U de A Instructor SENA Aspectos Generales Es una enfermedad que afecta los vasos sanguíneos que suministran sangre al cerebro y se conoce también como
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL
 MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
Recomendaciones para prevenir el ataque cerebrovascular (ACV) Viernes, 26 de Octubre de :22
 El control de factores de riesgo como la hipertensión arterial y la adopción de hábitos saludables por parte de la población son fundamentales para prevenir el Ataque Cerebrovascular (ACV), que provoca
El control de factores de riesgo como la hipertensión arterial y la adopción de hábitos saludables por parte de la población son fundamentales para prevenir el Ataque Cerebrovascular (ACV), que provoca
Preguntas para responder
 Preguntas para responder FACTORES DE RIESGO / COMORBILIDAD 1. La administración de oxígeno al 21% frente a la administración de oxígeno al 100% durante la reanimación del RN de edad gestacional mayor o
Preguntas para responder FACTORES DE RIESGO / COMORBILIDAD 1. La administración de oxígeno al 21% frente a la administración de oxígeno al 100% durante la reanimación del RN de edad gestacional mayor o
Que hacer ante un paciente con ETV que sangra
 XXIX Congreso Nacional de la Sociedad Española de Medicina Interna Que hacer ante un paciente con ETV que sangra José Antonio Nieto Rodríguez Servicio de Medicina Interna Hospital Virgen de la Luz Cuenca
XXIX Congreso Nacional de la Sociedad Española de Medicina Interna Que hacer ante un paciente con ETV que sangra José Antonio Nieto Rodríguez Servicio de Medicina Interna Hospital Virgen de la Luz Cuenca
MANEJO DE LOS SINDROMES CORONARIOS AGUDOS EN EL ANCIANO. Moisés Barrantes Castillo Hospital de Palamós
 MANEJO DE LOS SINDROMES CORONARIOS AGUDOS EN EL ANCIANO Moisés Barrantes Castillo Hospital de Palamós Mortalidad según causa en ocho regiones del mundold: Global Burden of Disease Study The Lancet 1997;
MANEJO DE LOS SINDROMES CORONARIOS AGUDOS EN EL ANCIANO Moisés Barrantes Castillo Hospital de Palamós Mortalidad según causa en ocho regiones del mundold: Global Burden of Disease Study The Lancet 1997;
IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO
 IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario Universidad Manuela Beltran CLINICA REINA SOFIA Instructora de
IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario Universidad Manuela Beltran CLINICA REINA SOFIA Instructora de
CONSENTIMIENTO INFORMADO PARA TRATAMIENTO DE LA ISQUEMIA ARTERIAL AGUDA DE EXTREMIDADES 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL
 CONSENTIMIENTO INFORMADO PARA TRATAMIENTO DE LA ISQUEMIA ARTERIAL AGUDA DE EXTREMIDADES 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:...
CONSENTIMIENTO INFORMADO PARA TRATAMIENTO DE LA ISQUEMIA ARTERIAL AGUDA DE EXTREMIDADES 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:...
Simpaticomimético de acción central.
 METILFENIDATO Simpaticomimético de acción central. Efectos clínicos Agitación, taquicardia y letargia lo más frecuente después de la exposición accidental al metilfenidato de liberación retardada en los
METILFENIDATO Simpaticomimético de acción central. Efectos clínicos Agitación, taquicardia y letargia lo más frecuente después de la exposición accidental al metilfenidato de liberación retardada en los
Artículo: Dilatación de la Arteria Pulmonar y Exacerbaciones de la EPOC (Cortesía de IntraMed.com)
 Un elemento pronóstico sencillo El índice entre el diámetro de la arteria pulmonar y el diámetro de la aorta se asociaría con las exacerbaciones graves de la enfermedad pulmonar obstructiva crónica. Dres.
Un elemento pronóstico sencillo El índice entre el diámetro de la arteria pulmonar y el diámetro de la aorta se asociaría con las exacerbaciones graves de la enfermedad pulmonar obstructiva crónica. Dres.
Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013
 Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013 Tabla I.- Causas más comunes de shock cardiogénico en el niño 1. Cardiopatías congénitas y su corrección quirúrgica 2. Miocardiopatías
Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013 Tabla I.- Causas más comunes de shock cardiogénico en el niño 1. Cardiopatías congénitas y su corrección quirúrgica 2. Miocardiopatías
en el Segundo y Tercer Nivel de Atención
 GUÍA DE PRÁCTICA CLÍNICAgpc Tratamiento Quirúrgico del INFARTO E ISQUEMIA INTESTINAL en el Segundo y Tercer Nivel de Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: ISSSTE-358-10
GUÍA DE PRÁCTICA CLÍNICAgpc Tratamiento Quirúrgico del INFARTO E ISQUEMIA INTESTINAL en el Segundo y Tercer Nivel de Guía de Referencia Rápida Catálogo Maestro de Guías de Práctica Clínica: ISSSTE-358-10
COORDINACIÓN Y ACTIVACIÓN ICTUS. Joaquín Borja
 COORDINACIÓN Y ACTIVACIÓN ICTUS Manejo del paciente ICTUS en el ámbito prehospitalario DOS VERTIENTES Coordinación del código ictus: Sospecha y detección telefónica de esta patología para prealerta de
COORDINACIÓN Y ACTIVACIÓN ICTUS Manejo del paciente ICTUS en el ámbito prehospitalario DOS VERTIENTES Coordinación del código ictus: Sospecha y detección telefónica de esta patología para prealerta de
Anexo III. Modificaciones de las secciones relevantes del Resumen de las características del producto y prospecto
 Anexo III Modificaciones de las secciones relevantes del Resumen de las características del producto y prospecto Nota: Este resumen de las características del producto y prospecto son el resultado del
Anexo III Modificaciones de las secciones relevantes del Resumen de las características del producto y prospecto Nota: Este resumen de las características del producto y prospecto son el resultado del
Dr. Carlos Astudillo B. Departamento de Cardiología Hospital Carlos Van Buren Universidad de Valparaíso 2017 PREVENCION CARDIOVASCULAR EN EL ANCIANO
 Dr. Carlos Astudillo B. Departamento de Cardiología Hospital Carlos Van Buren Universidad de Valparaíso 2017 PREVENCION CARDIOVASCULAR EN EL ANCIANO > 65 años : 40 % de obesidad > 75 años 28 % obesos y
Dr. Carlos Astudillo B. Departamento de Cardiología Hospital Carlos Van Buren Universidad de Valparaíso 2017 PREVENCION CARDIOVASCULAR EN EL ANCIANO > 65 años : 40 % de obesidad > 75 años 28 % obesos y
EDUCANEURO MODULO 4 03/05/2012 ICTUS MANEJO EN LA FASE AGUDA DEL ICTUS
 EDUCANEURO ICTUS A García Pastor, P Sobrino García Unidad de Ictus, Servicio de Neurología Hospital General Universitario Gregorio Marañón, Madrid MODULO 4 MANEJO EN LA FASE AGUDA DEL ICTUS El cerebro
EDUCANEURO ICTUS A García Pastor, P Sobrino García Unidad de Ictus, Servicio de Neurología Hospital General Universitario Gregorio Marañón, Madrid MODULO 4 MANEJO EN LA FASE AGUDA DEL ICTUS El cerebro
Dr. Vicente Giner Galvañ. Unidad de HTA y Riesgo Cardiometabólico. Servicio de Medicina Interna. Hospital Mare de Déu dels Lliris. Alcoy. Alicante.
 COMENTARIOS ESTUDIO HOPE-3 Y REVISIÓN HTA LANCET Dra. Verónica Escudero Quesada. Médica Adjunta. Servicio de Nefrología. Hospital Universitario Dr. Peset Aleixandre. Valencia. Dr. Vicente Giner Galvañ.
COMENTARIOS ESTUDIO HOPE-3 Y REVISIÓN HTA LANCET Dra. Verónica Escudero Quesada. Médica Adjunta. Servicio de Nefrología. Hospital Universitario Dr. Peset Aleixandre. Valencia. Dr. Vicente Giner Galvañ.
3 Cuando se sospecha de pancreatitis aguda, se recomienda la ecografía. (1C) 4 TC se recomienda para el diagnóstico de la pancreatitis aguda.
 A. Diagnóstico 1 Se recomienda la medición de la lipasa en suero para el diagnóstico de la pancreatitis aguda. Sin embargo, cuando es difícil la medición de la lipasa, amilasa en suero (amilasa pancreática)
A. Diagnóstico 1 Se recomienda la medición de la lipasa en suero para el diagnóstico de la pancreatitis aguda. Sin embargo, cuando es difícil la medición de la lipasa, amilasa en suero (amilasa pancreática)
TRAUMATISMO ENCEFALOCRANEANO TEC PASCALE MONSALVE A.
 TRAUMATISMO ENCEFALOCRANEANO TEC PASCALE MONSALVE A. DEFINICIÓN: TRAUMATISMO ENCEFALOCRANEANO Es la lesión de cuero cabelludo, cara, cráneo o cerebro, causado por un cambio brusco de energía cinética.
TRAUMATISMO ENCEFALOCRANEANO TEC PASCALE MONSALVE A. DEFINICIÓN: TRAUMATISMO ENCEFALOCRANEANO Es la lesión de cuero cabelludo, cara, cráneo o cerebro, causado por un cambio brusco de energía cinética.
JORNADA DE DEBAT EN GESTIÓ CLÍNICA Fibril lació auricular/ Anticoagulants. Enric Juncadella Grup Malalties del Cor de la CAMFiC SAP DELTA
 JORNADA DE DEBAT EN GESTIÓ CLÍNICA Fibril lació auricular/ Anticoagulants Enric Juncadella Grup Malalties del Cor de la CAMFiC SAP DELTA Título propio de Formación: MANEJO DEL PACIENTE ANTICOAGULADO CON
JORNADA DE DEBAT EN GESTIÓ CLÍNICA Fibril lació auricular/ Anticoagulants Enric Juncadella Grup Malalties del Cor de la CAMFiC SAP DELTA Título propio de Formación: MANEJO DEL PACIENTE ANTICOAGULADO CON
Manejo en Urgencias del Síndrome Febril
 Manejo en Urgencias del Síndrome Febril 7 Manejo en Urgencias del Síndrome Febril 7 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
Manejo en Urgencias del Síndrome Febril 7 Manejo en Urgencias del Síndrome Febril 7 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
-PRIMERA CAUSA DE MORTALIDAD EN NIÑOS MAYORES DE 1 AÑO Y EN ADOLESCENTES -FRECUENTE CAUSA DE CONSULTA EN SERVICIOS DE URGENCIA Y ATENCIÓN PRIMARIA
 TEC EN PEDIATRÍA DR. PATRICIO GUERRA NEURÓLOGO INFANTIL Y ADOLESCENTES MAGÍSTER NEUROCIENCIAS ESCUELA DE MEDICINA UNIVERSIDAD SAN SEBASTIÁN PUERTO MONTT TRAUMATISMOS -PRIMERA CAUSA DE MORTALIDAD EN NIÑOS
TEC EN PEDIATRÍA DR. PATRICIO GUERRA NEURÓLOGO INFANTIL Y ADOLESCENTES MAGÍSTER NEUROCIENCIAS ESCUELA DE MEDICINA UNIVERSIDAD SAN SEBASTIÁN PUERTO MONTT TRAUMATISMOS -PRIMERA CAUSA DE MORTALIDAD EN NIÑOS
Preguntas para responder
 Preguntas para responder Despistaje de enfermedad renal crónica 1. En población general adulta, con o sin factores de riesgo para el desarrollo de ERC, qué estrategia de cribado para la detección de enfermedad
Preguntas para responder Despistaje de enfermedad renal crónica 1. En población general adulta, con o sin factores de riesgo para el desarrollo de ERC, qué estrategia de cribado para la detección de enfermedad
Manejo en Urgencias del Síndrome Febril
 Manejo en Urgencias del Síndrome Febril 7 7 Manejo de Urgencias del Síndrome Febril yi Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
Manejo en Urgencias del Síndrome Febril 7 7 Manejo de Urgencias del Síndrome Febril yi Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
TALLER 11/04/11. ENFERMEDAD CARDIOPULMONAR (Cor pulmonale) Enfermedad Cardiopulmonar (Cor pulmonale)
 TALLER 11/04/11 ENFERMEDAD CARDIOPULMONAR (Cor pulmonale) Prof. Miguel H. Ramos Enfermedad Cardiopulmonar (Cor pulmonale) Hipertrofia y dilatación del VENTRÍCULO DERECHO del corazón, provocadas por una
TALLER 11/04/11 ENFERMEDAD CARDIOPULMONAR (Cor pulmonale) Prof. Miguel H. Ramos Enfermedad Cardiopulmonar (Cor pulmonale) Hipertrofia y dilatación del VENTRÍCULO DERECHO del corazón, provocadas por una
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL
 ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
ANTICONCEPCIÓN EN MUJERES CON PATOLOGÍA VASCULAR CEREBRAL Dr. Eduardo López-Arregui Clínica Euskalduna. Bilbao. cambiando actitudes 9º Congreso S.E.C. Sevilla. PATOLOGÍA VASCULAR CEREBRAL * HIPOXIA......ISQUEMIA......INFARTO
Hepatopatía y trombosis. Raquel Barba Martín Responsable Área Médica Hospital Rey Juan Carlos, Móstoles, Madrid
 Hepatopatía y trombosis Raquel Barba Martín Responsable Área Médica Hospital Rey Juan Carlos, Móstoles, Madrid Si tienes un paciente hepatópata, qué te da más miedo que se trombose o que sangre? Coagulación
Hepatopatía y trombosis Raquel Barba Martín Responsable Área Médica Hospital Rey Juan Carlos, Móstoles, Madrid Si tienes un paciente hepatópata, qué te da más miedo que se trombose o que sangre? Coagulación
MÓDULO 3. Prevención y manejo de las descompensaciones agudas. 3.2 Hiperglucemia: prevención y manejo ONLINE
 MÓDULO 3 ONLINE Prevención y manejo de las descompensaciones agudas 3.2 Hiperglucemia: prevención y manejo MÓDULO 3 ONLINE 3.2 Hiperglucemia: prevención y manejo Contenido Científico. Presentación Consecuencias
MÓDULO 3 ONLINE Prevención y manejo de las descompensaciones agudas 3.2 Hiperglucemia: prevención y manejo MÓDULO 3 ONLINE 3.2 Hiperglucemia: prevención y manejo Contenido Científico. Presentación Consecuencias
ACCIDENTE CEREBROVASCULAR
 ACCIDENTE CEREBROVASCULAR Definición: Un accidente cerebrovascular (ACV), apoplejía o infarto cerebral, es una muerte repentina de las células del cerebro causada por una falta de suministro de oxígeno
ACCIDENTE CEREBROVASCULAR Definición: Un accidente cerebrovascular (ACV), apoplejía o infarto cerebral, es una muerte repentina de las células del cerebro causada por una falta de suministro de oxígeno
ASPIRINA Y HEPARINAS DE BAJO PESO MOLECULAR PAPEL ACTUAL
 ASPIRINA Y HEPARINAS DE BAJO PESO MOLECULAR PAPEL ACTUAL Lidia Pérez García. Residente Obstetricia y Ginecología Hospital Universitario Fundación Jiménez Díaz Uso de heparina y aspirina SAF TROMBOFILIAS
ASPIRINA Y HEPARINAS DE BAJO PESO MOLECULAR PAPEL ACTUAL Lidia Pérez García. Residente Obstetricia y Ginecología Hospital Universitario Fundación Jiménez Díaz Uso de heparina y aspirina SAF TROMBOFILIAS
Qué es lo que previene la rehabilitación en pacientes graves?
 Qué es lo que previene la rehabilitación en pacientes graves? Es una complicación importante y persistente de los supervivientes de enfermedades graves. Un conjunto creciente de datos avalan la utilidad
Qué es lo que previene la rehabilitación en pacientes graves? Es una complicación importante y persistente de los supervivientes de enfermedades graves. Un conjunto creciente de datos avalan la utilidad
COMA ASOCIADO A TRASTORNOS METABÓLICOS
 INSTITUTO POLITÉCNICO NACIONAL ESCUELA SUPERIOR DE MEDICINA COMA ASOCIADO A TRASTORNOS METABÓLICOS Dr. José Antonio Espejel Santana Presidente de la Academia de Urgencias Médico Quirúrgicas Mexico Objetivos
INSTITUTO POLITÉCNICO NACIONAL ESCUELA SUPERIOR DE MEDICINA COMA ASOCIADO A TRASTORNOS METABÓLICOS Dr. José Antonio Espejel Santana Presidente de la Academia de Urgencias Médico Quirúrgicas Mexico Objetivos
Máster online en Enfermería en Medicina Interna
 Máster online en Enfermería en Medicina Interna Máster Online en Enfermería en Medicina Interna Modalidad: Online Duración: 12 meses Titulación: Universidad CEU 60 ECTS Horas lectivas: 1.500 h. Acceso
Máster online en Enfermería en Medicina Interna Máster Online en Enfermería en Medicina Interna Modalidad: Online Duración: 12 meses Titulación: Universidad CEU 60 ECTS Horas lectivas: 1.500 h. Acceso
