Anticoagulación y antiagregación en la fibrilación auricular J. Toquero Ramos, V. Castro Urda, I. Fernández Lozano
|
|
|
- Tomás Jiménez Vargas
- hace 6 años
- Vistas:
Transcripción
1 Anticoagulación y antiagregación en la fibrilación auricular J. Toquero Ramos, V. Castro Urda, I. Fernández Lozano Servicio de Cardiologia. Clínica Puerta de Hierro. Madrid. INTRODUCCIÓN La fibrilación auricular (FA) conlleva un incremento significativo en la morbimortalidad, principalmente por un incremento de hasta cinco veces, en la incidencia de ictus. 1 La FA de origen no reumático es responsable del 15-20% de los accidentes cardiovasculares de origen isquémico. 2 La FA valvular aumenta el riesgo de ictus hasta en 18 veces. Dicho riesgo aumenta de forma proporcional a la edad del paciente, de forma que en mayores de 75 años la FA es una de las causas más importantes de ictus isquémico 3. El mecanismo responsable de ésta alta incidencia de ictus embólico en la FA se encuentra en relación con la estasis sanguínea en la aurícula izquierda, especialmente en la orejuela. Globalmente en la FA dos tercios de los eventos cerebro vasculares embólicos y quizás la mitad de todos los eventos vasculares se relacionan con la presencia de trombos auriculares 4. La estasis sanguínea conjuntamente con un estado de hipercoagulación presente en muchos pacientes en FA constituyen dos criterios de la triada de Virchow para la formación de trombos. Otra causa, aunque minoritaria, implicada en la alta incidencia de ictus en pacientes con FA es la coexistencia de ateroesclerosis de las grandes arterias y anormalidades en las válvulas. De hecho, muchos de los pacientes con FA se encuentran afectados por enfermedad arterial carotídea significativa. Es importante reseñar que la mayoría de factores de riesgo para la presencia de ictus en pacientes con FA son los mismos que los factores de riesgo para el desarrollo de arteriosclerosis acelerada, tales como la edad, la presencia de hipertensión arterial, diabetes mellitus o antecedentes previos de ictus o accidente isquémico transitorio. Las guías de la ACC/AHA/ESC recomiendan la terapia antitrombótica en pacientes con FA, basándose en algoritmos de estratificación de riesgo. Los factores de riesgo de ictus en pacientes con FA incluyen: edad superior a 75 años, hipertensión arterial, tirotoxicosis, diabetes mellitus, enfermedad cardiovascular, insuficiencia cardiaca congestiva e historia previa de ictus, accidente isquémico transitorio o tromboembolismo. Analizando conjuntamente los ensayos clínicos realizados con warfarina, la incidencia de ictus isquémico se disminuye en un 68% con la terapia anticoagulante y de ictus global en un 62%. De forma global, el tratamiento anticoagulante durante 1 año en 100 pacientes con FA frente al tratamiento con AAS previene 2,3 ACVAs isquémicos (2% con anticoagulación frente 4,3% con aspirina), a costa de 0,9 episodios adicionales de sangrado. Aquellos pacientes con factores de riesgo mayores se beneficiarán de forma más importante del tratamiento anticoagulante que aquellos que presentan factores de riesgo menores. La eficacia del tratamiento anticoagulante se ha demostrado en diferentes ensayos clínicos en pacientes con variedad de factores de riesgo (fig 1). Si bien, los beneficios del tratamiento con warfarina, en la práctica clínica, se ven contrarrestados por la posibilidad de sangrado, entre ellos, hemorragia intracraneal, y por la necesidad de realizar una estrecha monitorización 5. El médico debe balancear los beneficios obtenidos con la terapia anticoagulante respecto a los riesgos de sangrado que conlleva dicha terapia ESTRATIFICACIÓN DE RIESGO EMBÓLICO El tratamiento antiagregante o anticoagulante en pacientes con FA se basa en el establecimiento del riesgo embólico en cada paciente. Los factores de Fig. 1. El uso de warfarina reduce la incidencia de ictus en pacientes con factores de riesgo cardiovascular (Barras negras: grupo control; Barras blancas: Tratamiento con warfarina). TIA: Accidente isquémico transitorio. HTN: Hipertensión arterial. CHF: Insuficiencia cardiaca congestiva. CAD: Cardiopatía isquémica. MI: Infarto miocardio. Smoker: Fumador. Female: Sexo femenino. PVD: Enfermedad vascular pulmonar. 37
2 Cuadernos de Estimulación Cardiaca Tabla I Estratificación del riesgo de eventos en el estudio AFI (Atrial fibrillation investigators). IC: Intervalo de confianza. FR: Factor de riesgo definido como hipertensión arterial, diabetes mellitus, ictus o accidente isquémico transitorio Incidencia de eventos, % (95% IC) Edad Categoría riesgo Placebo Warfarina < 65 años No FR 1 ( ) 1(0.3-3) 1 o más FR 4.9(3-8.1) 1.7( ) años No FR 4.3( ) 1.1( ) 1 o más FR 5.7( ) 1.7( ) > 75 años No FR 3.5( ) 1.7( ) 1 o más FR 8.1( ) 1.2(0.3-5) riesgo para enfermedad tromboembólica incluyen edad, sexo, hipertensión, enfermedad valvular reumática, cardiopatía isquémica, presencia de prótesis valvular cardiaca, insuficiencia cardiaca, historia previa de ictus o accidente isquémico transitorio, tromboembolismo previo, presencia de trombo intracardiaco objetivado mediante ecografía transesofágica, diabetes mellitus y tirotoxicosis. 6 El ensayo clínico AFI (Atrial fibrillation investigators) reunió cinco grandes estudios sobre anticoagulación en pacientes con FA. En el análisis multivariante un conjunto de factores aumentaron el riesgo de ictus en más de un 5% año, mientras que la terapia con warfarina redujo la incidencia de ictus por tres. La edad aumento el riesgo de ictus en 1,4 por cada década (Tabla I). Existe un amplio número de modelos de riesgo clínico desarrollados para predecir el riesgo tromboembólico y el beneficio potencial de la terapia anticoagulante o antiagregante. Dos de estos modelos, CHADS2 y SPAF, han sido más ampliamente validados en una cohorte de pacientes diferente de aquella empleada para obtener el modelo de riesgo. El ensayo clínico SPAF (stroke prevention in atrial fibrillation) midió el riesgo de ictus en pacientes con FA bajo tratamiento con AAS, en tres estudios separados 7. Cada década de vida incrementó el riesgo en 1,8 veces (p< 0.001), el sexo femenino lo incrementó en 1,6 (p< 0.01), HTA en 2.0 (p<0.001). El riesgo mayor fue la presencia de ictus previo, 2,9 veces (p<0.001). El score de evaluación de riesgo embólico más validado, fácil de implementar y de mayor utilidad clínica es el CHADS2. En él se consideran como factores de riesgo la presencia de insuficiencia cardiaca congestiva (C), hipertensión arterial (H), edad mayor de 75 años (A), diabetes mellitus (D) y la historia previa de ictus (S), cuya presencia puntúa doble (2). Cada paciente, por tanto, recibirá una puntuación entre el cero y el seis (Figura 2), siendo el riesgo de ictus mayor a medida que la puntuación es superior (Figura 3). El sistema de clasificación CHADS2 presenta un valor predictivo positivo para el desarrollo de ictus superior a los sistemas de clasificación AFI o SPAF 8. El aumento secuencial del riesgo de ictus a medida que el score CHADS2 se incrementa hace comprender la dificultad que reside en elegir un punto de corte para la necesidad de tratamiento anticoagulante en pacientes con FA. Factores de Riesgo Puntos C Insuficiencia cardiaca reciente. 1 H Hipertensión arterial 1 A Edad 75 años 1 D Diabetes Mellitus. 1 S 2 Antecedente de ACVA o AIT 2 Figura 2. Evaluación del riesgo embólico según el score CHADS 2. ACVA = accidente vasculo cerebral, AIT = accidente isquémico transitorio. Figura 3. Relación entre el score CHADS 2 y la tasa de ictus 38
3 Un score CHADS2 de cero indica que dicha población de pacientes con FA es de bajo riesgo embólico (0,5% anual) y por tanto sería seguro el tratamiento con aspirina. Aquellos pacientes con score CHADS 2 de dos o superior serían pacientes reconocidos de alto riesgo (5,3-6,9% anual) y por tanto sería recomendable el tratamiento con terapia anticoagulante. En el caso de la presencia de un score CHADS2 de uno no hay recomendaciones claras al respecto y debe prevalecer la decisión individual sobre el tipo de tratamiento que debe recibir el paciente. Los pacientes con una puntuación de uno, presentan una incidencia de ictus anual del 1,5 al 2,8%. Recientemente se diseñó una regla predictora de ictus independiente de la edad 9 para decidir que tipo de pacientes se podían considerar de bajo riesgo y por tanto ser tratados con aspirina. De acuerdo con dicho algoritmo, el tratamiento con aspirina podría ser suficiente si el paciente no tiene antecedentes previos de ictus o accidente isquémico transitorio, hipertensión arterial, angina, infarto de miocardio previo o diabetes mellitus. Dicho criterio se aplicó en el 24% de pacientes incluidos en seis ensayos clínicos, incluyendo 16% de pacientes mayores de 75 años. Los pacientes considerados de bajo riesgo experimentaron 1,1% eventos al año sin tratamiento anticoagulante. OBJETIVO DE INR La recomendación general para la mayoría de pacientes con FA en tratamiento anticoagulante es un INR entre 2.0 y 3.0, basado en un mayor riesgo de sangrado asociado con niveles mayores de anticoagulación, y un aumento de la tasa de ACVA con cifras de INR por debajo de 2.0. En pacientes con un riesgo embólico particularmente alto (p.ej., tromboembolismo previo, enfermedad valvular reumática, prótesis valvulares) el rango razonable de INR es entre 2.5 y 3.5. Por otro lado, en pacientes mayores de 75 años puede ser deseable un rango menor, entre 1.8 y 2.5. Dado el alto riesgo de ictus y tromboembolismo no se considera ético la realización de ensayos clínicos de anticoagulación controlada con placebo en pacientes con estenosis mitral significativa. Fibrilación auricular no valvular Como se ha expuesto previamente y contrariamente a lo que ocurre en la FA valvular, se han realizado multitud de estudios de anticoagulación/antiagregación controlados con placebo en pacientes con FA no valvular. Sin embargo, la utilización de fármacos anticoagulantes en la FA se mantiene debajo de lo previsto 11. Las razones principales para explicar la baja tasa de uso de anticoagulantes incluyen la posible poca representación de la población general en los ensayos clínicos, dada la presencia de estrictos criterios de inclusión, así como a la presencia de un posible sesgo de selección de una población más joven. A ello se añade el miedo existente a las complicaciones hemorrágicas y a la necesidad de un estricto control y monitorización del fármaco. De este modo una multitud de pacientes que se beneficiarían del tratamiento anticoagulante, realmente no lo están haciendo, especialmente si son mayores o presentan múltiples comorbilidades. Fibrilación auricular permanente El riesgo de ictus en pacientes con fibrilación auricular permanente puede ser reducido de forma muy importante bajo la presencia de tratamiento anticoagulante (fig 4). Los diferentes ensayos clínicos muestran que la anticoagulación es segura, especialmente cuando el INR se encuentra por debajo de Así por ejemplo, en el análisis de los cinco primero ensayos clí- TRATAMIENTO SEGÚN EL TIPO DE FIBRILACIÓN AURICULAR Fibrilación auricular valvular Los pacientes con FA de origen valvular presentan un riesgo mayor de ictus y de fenómenos tromboembólicos. En especial, la presencia de estenosis mitral confiere un aumento muy importante del riesgo, habiéndose comunicado eventos en el 9-20% de los pacientes 10. Es más, aquellos pacientes con estenosis mitral que desarrollan FA presentan un riesgo de tromboembolismo de hasta tres a siete veces mayor. Fig 4. Metaanálisis del tratamiento anticoagulante en pacientes con fibrilación auricular 39
4 Cuadernos de Estimulación Cardiaca nicos sobre anticoagulación en prevención primaria el riesgo de hemorragia mayor fue del 1%/año en pacientes controles en comparación con el 1,3% en pacientes bajo tratamiento anticoagulante, incluyendo un 0,1% de hemorragia intracraneal en controles y un 0,3% en pacientes tratados. Los principales predictores de hemorragia son la edad avanzada y la presencia de un INR superior a 3 13 La aspirina en la FA disminuye el riesgo de ictus de forma modesta, hasta en un 25% 14. La reducción en la incidencia de ictus, de la aspirina, en pacientes con fibrilación auricular es curiosamente muy similar a la reducción de tasa de eventos vasculares (22%) para pacientes con alto riesgo de eventos vasculares. Dado que la FA se asocia muy frecuentemente a la presencia de enfermedad vascular, podría ser que el beneficio de la aspirina en pacientes en FA se encontrara en relación con los efectos antiagregantes y de prevención de eventos vasculares que dicho fármaco posee. Cuando se comparan los efectos protectores de aspirina y anticoagulación en pacientes con FA se observa que la reducción de riesgo obtenido por aspirina es claramente inferior a la que se obtiene con la terapia anticoagulante. El tratamiento con warfarina reduce el riesgo de ictus de dos a tres veces cuando es comparado con aspirina. A cambio, se ha demostrado una tendencia a la mayor incidencia de ictus hemorrágico (1,5 veces) bajo tratamiento anticoagulante que en caso de tratamiento antiagregante. No hay evidencia de que la combinación del tratamiento con warfarina y aspirina sea superior al tratamiento único con warfarina. De hecho, el tratamiento combinado aumenta el riesgo de sangrado 15. Existe un único estudio en el que la combinación de tratamiento con acenocumarol y triflusal fue más efectiva que la terapia solitaria con acenocumarol para la prevención de ictus 16 Fibrilación auricular persistente y paroxística Dichas formas de FA conllevan un riesgo de ictus similar al de la fibrilación auricular permanente, y por tanto deben manejarse de forma similar 17. La anticoagulación en la FA persistente, previa a la realización de cardioversión, reduce la frecuencia de complicaciones embólicas y por tanto esta indicado su uso de forma sistemática. Independientemente de la estrategia adoptada, control de ritmo vs. control de frecuencia, los ensayos AFFIRM y RACE demostraron que los eventos embólicos ocurrían con igual frecuencia en ambos grupos, más frecuentemente cuando la anticoagulación había sido suspendida o el INR se encontraba en rango subterapéutico. Los pacientes tratados con una estrategia de control de ritmo siguen encontrándose en riesgo de eventos tromboembólicos aunque se encuentren en ritmo sinusal en las repetidas revisiones, dada la posibilidad de episodios asintomáticos hasta en un 90% y a la coexistencia de factores como placas aórticas o disfunción ventricular. La decisión de inicio de tratamiento anticoagulante no debería basarse en la frecuencia ni en la duración de los paroxismos (sintomáticos o no) sino en un sistema de clasificación de riesgo embólico, al igual que se realiza en la FA permanente. Fibrilación auricular asintomática y de reciente diagnóstico La falta de síntomas no confiere un menor riesgo tromboembólico; los pacientes asintomáticos mostraron los mismos riesgos que los pacientes sintomáticos tras el ajuste por factores clínicos en el ensayo clínico AFFIRM 18. Por tanto, los pacientes con FA asintomática deberían recibir tratamiento anticoagulante de forma similar a aquellos pacientes con FA sintomática. En aquellos pacientes con FA de reciente diagnóstico en los que esta indicado el tratamiento anticoagulante éste debería iniciarse sin dilación, tras el manejo adecuado de las comorbilidades del paciente. Fibrilación auricular aguda En ocasiones puede ser autolimitada, principalmente asociada a problemas infecciosos o metabólicos, y presenta poca probabilidad de recurrencia. Aunque los estudios muestran que la posibilidad de tromboembolismo es baja en episodios de FA inferiores a 48 horas de duración 19, la realización de ecocardiograma transesofágico ha demostrado la presencia de trombos auriculares hasta en un 15% de los pacientes con episodios de FA menores a tres días de duración, sugiriendo que existe una pequeña posibilidad de tromboembolismo en estos pacientes. Sin embargo, no hay ensayos clínicos específicos para describir la incidencia de problemas embólicos en pacientes con FA aguda. El consenso general a nivel europeo es que es segura la cardioversión de un paciente con FA aguda de menos de 48 horas de duración que no ha recibido tratamiento anticoagulante. Sin embargo, la recomendación de las guías de tratamiento de FA conjuntas de las sociedades AHA/ACC/ESC del año es iniciar tratamiento anticoagulante con heparina sódica o HBPM antes de realizar la cardioversión, continuando con tratamiento anticoagulante tras ella. 40
5 FA en el seno de accidente vascular agudo La evidencia para el uso de tratamiento anticoagulante durante un episodio de ictus cardioembólico esta basada en pequeños estudios. Durante las dos primeras semanas tras un episodio cardioembólico existe un alto riesgo de recurrencia debido a la posibilidad de nuevas embolizaciones (tan alto como 3-5%), así como para el desarrollo de hemorragia intracraneal o para la transformación de un ictus isquémico en hemorrágico. Por lo tanto, se considera una actuación segura esperar dos semanas tras el incidente para iniciar la terapia anticoagulante 21. Las más recientes guías terapéuticas 22 en el ACVA establecen, para pacientes con hemorragia intracraneal, subaracnoidea o hematoma subdural, la suspensión de terapia anticoagulante y antiagregante durante, al menos, 1 a 2 semanas. Este retraso en el inicio de la anticoagulación es especialmente importante en pacientes con infartos grandes, enfermedad vascular extensa de pequeño vaso o hipertensión arterial de muy difícil control (aquellos pacientes con mayor riesgo de hemorragia intracraneal). En los pacientes que requieran anticoagulación de forma precoz tras una hemorragia cerebral (por ejemplo, por una prótesis mitral), la Heparina IV puede ser más segura que la anticoagulación oral. En aquellos en los que la indicación de anticoagulación sea sólo por FA con riesgo embólico alto o moderado, ni la heparina IV ni la HBPM han demostrado beneficio. El ensayo IST (International Stroke Trial) mostró una reducción de ACVA isquémico con heparina que fue contrabalanceada por un aumento de ACVA hemorrágico, mientras en el HAEST (Heparin in Acute Embolic Stroke Trial) no se evidenció reducción de ACVA isquémico con HBMP. En cuanto al empleo de aspirina, al menos en el ensayo IST podría suponer un beneficio hasta que la warfarina se encuentre en rango terapéutico. Aunque la FA no es la responsable de todos los casos de ictus que ocurren en pacientes con fibrilación auricular, la prevención secundaria es mandatoria, así que todos los pacientes con ictus isquémico en presencia de FA se beneficiarán del tratamiento anticoagulante. La anticoagulación ha demostrado ser beneficiosa incluso en pacientes que presentan un ACVA bajo tratamiento anticoagulante, en los que reduce la mortalidad un 33% en comparación con los no anticoagulados. ALTERNATIVAS A LA ANTICOAGULACIÓN CRÓNICA Aunque la anticoagulación reduce el riesgo de tromboembolismo en la FA, su empleo requiere frecuentes controles, evitar interacciones medicamentosas y alimentarias y está asociada a un riesgo no despreciable de complicaciones hemorrágicas. Por todo ello se han analizado varias alternativas, incluyendo la aspirina, warfarina a dosis bajas asociada a aspirina, clopidogrel más aspirina y anticoagulantes orales inhibidores directos de la trombina como el ximelagatran. Sin embargo, la warfarina ha demostrado ser superior a cualquier otra terapia alternativa en pacientes con alto riesgo de ACVA, mientras que la aspirina es una opción razonable en pacientes de bajo riesgo. GUÍAS DE ACTUACIÓN TERAPÉUTICA Recientemente se han publicado las guías para el manejo de la fibrilación auricular de la AHA/ACC/ ESC. En ellas, los factores de riesgo cardioembólicos han sido divididos en tres categorías de riesgo (Tabla II), de forma que aquellos de mayor riesgo son: Historia previa de ictus, accidente isquémico transitorio o embolismo sistémico, Presencia de prótesis valvular metálica, Estenosis mitral reumática y Presencia de trombo intracardiaco objetivado por ecocardiograma transesofágico. Los factores de riesgo que otorgan un riesgo moderado son: Edad mayor o igual a 75 años, Hipertensión arterial, Diabetes mellitus Insuficiencia cardiaca congestiva, Disfunción ventricular definida como FEVI 35% o Fracción de acortamiento 25%. Aquellos factores de riesgo que se encuentran menos validados o que otorgan un riesgo más bajo son: Edad entre años, Sexo femenino, Cardiopatía isquémica e Hipertiroidismo. La presencia de cualquier factor de riesgo mayor o la presencia de dos factores de riesgo moderado indica que dicho paciente se beneficiaría de la iniciación de tratamiento anticoagulante. La presencia de un único factor de riesgo moderado deja a criterio del médico la iniciación de tratamiento anticoagulante o de tratamiento antiagregante con aspirina. La ausencia de factores de riesgo implica que el paciente presenta bajo riesgo de tromboembolismo y por tanto puede ser tratados de forma segura con tratamiento antiagregante (Tabla II). RIESGO DE SANGRADO Los principales factores de riesgo para la hemorragia intracraneal son: edad avanzada, elevada presión arterial, sobredosificación del tratamiento anticoagulante y la presencia de isquemia cerebral previa. La combinación de terapia antiagregante con la terapia anticoagulante, así como la combinación de tratamiento con clopidogrel y aspirina aumenta el riesgo de hemorragia intracraneal. Se pone de manifiesto la controversia en aquellos pacientes con 41
6 Cuadernos de Estimulación Cardiaca Tabla II Factores de riesgo para eventos cardioembólicos y recomendación de tratamiento según gradación de riesgo Categoria del Riesgo Tratamiento Sin factores de riesgo. Aspirina 81 a 325 mg/dia. Un factor moderado Aspirina 81 a 325 mg/dia o ACO (INR 2,0 a 3,0) Un factor grave o > 1 moderado ACO (INR 2,0 a 3,0) Factores de riesgo leves. Factores de riesgo Factores de riesgo graves. moderados. Sexo femenino Edad 75 años ACVA, TIA o embolismo previo. Edad > 65 < 75 Hipertensión Estenosis mitral Enfermedad coronaria Insuficiencia cardiaca Prótesis valvular. Tirotoxicosis FE 35% Diabetes FA en los que coexiste la presencia de enfermedad coronaria o enfermedad arterial periférica y en los que se prescriben tratamiento antiagregante y anticoagulante de forma simultánea. La valoración del riesgo de sangrado debe ser máxima en los siguientes pacientes: Mayores de 75 años, Tratamiento concomitante con antiinflamatorios o antiagregantes plaquetarios, pacientes que reciben multitud de fármacos (polifarmacia), Hipertensión arterial de difícil control, Historia previa de hemorragia (úlcera sangrante, hemorragia intracraneal, etc.). En ellos la decisión terapéutica de anticoagular ha de ser siempre individualizada, minimizando los riesgos de sangrado mediante una estrecha monitorización del nivel de anticoagulación alcanzado. AUTO MONITORIZACIÓN DE TRATAMIENTO ANTICOAGULANTE La automonitorización del tratamiento anticoagulante por parte del propio paciente es más efectiva en términos de satisfacción que la monitorización habitual 23, con frecuencia asociada a un mejor mantenimiento del INR en rango terapéutico y a una menor tasa de complicaciones. Los pacientes deben ser entrenados previamente por un profesional competente de salud y mantenerse en contacto con él de forma periódica. Una vez alcanzado el rango terapéutico de forma estable, la monitorización deberá realizarse cada 4 semanas. CONCLUSIONES La anticoagulación oral es el tratamiento más efectivo para el manejo de pacientes con FA y riesgo de embolismo. Las aspirina, única alternativa disponible para el tratamiento antitrombótico preventivo en la fibrilación auricular es claramente menos efectiva y por tanto, sólo esta indicada en el manejo de pacientes con bajo riesgo embólico o con contraindicaciones mayores para el uso de terapia anticoagulante. El uso de una u otra alternativa vendrá determinado por la adecuada valoración de riesgo embólico, aplicando los scores al uso, balanceada por una adecuada estimación del riesgo de sangrado en cada paciente. BIBLIOGRAFÍA 1. Wolf PA, Abbott RD, Kannel WB: Atrial fibrillation as an independent risk factor for stroke: the Framinghan study. Stroke 1991;22: Flegel KM, Shipley MJ, Rose G. Risk of stroke in non rheumatic atrial fibrillation. Lancet 1987; SPAF Investigators. Stroke prevention in atrial fibrillation study. Final results. Circulation 1991;84: Hart Rg, Halperin JL. Atrial fibrillation and stroke: concepts and controversies. Stroke 2001;32: Hirsh J, Weitz JI. New antithrombotic agents. Lancet 1999;353: Albers GW, Dalen JZ, Laupacis A. Antithrombotic therapy in atrial fibrillation. Chest 2001;119 Suppl 1: Hart RG, Pearce LA, McBride R. Factors associated with ischemic stroke during aspirin therapy in trial fibrillation: analysis of participants in the SPAF I-III clinical trials: the SPAF Investigators. Stroke 1999;30: Gage BF, Waterman AD, Shannon W. Validation of clinical classification schemes for predicting stroke: results from the National registry of atrial fibrillation. JAMA 2001;285: Van Welroven C, Hart RG, Wells GA. A clinical prediction rule to identify patients with atrial fibrillation and a low risk for stroke while taking aspirin. Arch Intern Med 2003;163: Fleming HA, Barley SM. Mitral valve disease, sys- 42
7 temic embolism and anticoagulants. Postgrad Med J 1971;47: Sudlow M,Thomson R, Thwartes B. Prevalence of atrial fibrillation and eligibility for anticoagulants in the comunity. Lancet 1998;352: Lip GYH, Edwards SJ. Stroke prevention with aspirin, warfarin and ximelagatran in patients with non valvular atrial fibrillation: a systematic review and metaanalysis. Thromb Res 2006;118: Hylek EM, Singer DZ. Risk factors for intracranial hemorrhage in outpatients taking warfarin. Ann Intern Med 1994;154: Aguilar M, Hart R. Antiplatelet therapy for preventing stroke in patients with non valvular atrial fibrilation and no previous history of stroke or transient ischemic attacks. Cochrane Database Syst Rev 2005; Di Marco JP, Flaker G, Waldo AL. Factors affecting bleeding risk during anticoagulant therapy in patients with atrial fibrillation: observations from the AFFIRM study. Am Heart J 2005;149: Perez Gómez F, Alegria E, Berjon J. Comparative effects of antiplatelets, anticoagulant, or combined therapy in patients with valvular and nonvalvular atrial fibrillation: a randomized multicenter study. J Am Coll Cardiol 2004;44: Hart RG, Pearce LA, Rothbort RM. Stroke with intermittent atrial fibrillation: Incidence and predictors during aspirin therapy. SPAF Investigators. J Am Coll Cardiol 2000;35: Flaker GC, Belew K, Beckman K. Asyntomatic atrial fibrillation: demogrphic features and prognostic information from the AFFIRM study. Am Heart J 2005;149: Weigner MJ, Caulfield TA, Danias PG. Risk for thromboembolism associated with cardioversion to sinus rythm in patients with atrial fibrillation lasting less than 48 hours. Ann Intern Med 1997;126: Fuster, V, Ryden, LE, Cannom, DS, et al. ACC/AHA/ESC 2006 Guidelines for themanagement of Patients With Atrial Fibrillation A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Revise the 2001 Guidelines for the Management of Patients With Atrial Fibrillation). J Am Coll Cardiol 2006; 48:e Atrial Fibrillation Investigators: Risk factors for stroke and efficacy of antithrombotic therapy in atrial fibrillation: analysis of the pooled data from five randomized controlled trials. Arch Intern Med 1994;154: Ralph L. Sacco, Robert Adams, Greg Albers, Mark J. Alberts, Oscar Benavente, Karen Furie, Larry B. Goldstein, Philip Gorelick, Jonathan Halperin, Robert Harbaugh, S. Claiborne Johnston, Irene Katzan, Margaret Kelly-Hayes, Edgar J. Kenton, Michael Marks, Lee H. Schwamm, and Thomas Tomsick Guidelines for Prevention of Stroke in Patients With Ischemic Stroke or Transient Ischemic Attack: A Statement for Healthcare Professionals From the American Heart Association/ American Stroke Association Council on Stroke: Co-Sponsored by the Council on Cardiovascular Radiology and Intervention: The American Academy of Neurology affirms the value of this guideline. Circulation 2006;113:e409 - e Sawicki PT. A structured teaching and self management program for patients receiving oral anticogulation: a randomized controlled trial. Working group for the study of Patient Self management of oral anticoagulation. JAMA 1999;281:
Terapia. course. antitrombótica expert. Módulo 2. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL
 MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
MANEJO DE LA ANTIAGREGACIÓN Y ANTICOAGULACION PERIOPERATORIA EN TRAUMATOLOGÍA Y CIRUGÍA GENERAL Adaptado de: The perioperative management of antithrombotic therapy: American College of Chest Physicians
CONCORDANCIA DEL TRATAMIENTO DE ACUERDO AL DIAGNOSTICO DE FIBRILACIÓN AURICULAR
 PROTOCOLO DE INVESTIGACIÓN CONCORDANCIA DEL TRATAMIENTO DE ACUERDO AL DIAGNOSTICO DE FIBRILACIÓN AURICULAR Nerina del Carmen Fernández Martínez*, Dra. Rosa Amelia Lozano Zarate** *Residente de Primer Año
PROTOCOLO DE INVESTIGACIÓN CONCORDANCIA DEL TRATAMIENTO DE ACUERDO AL DIAGNOSTICO DE FIBRILACIÓN AURICULAR Nerina del Carmen Fernández Martínez*, Dra. Rosa Amelia Lozano Zarate** *Residente de Primer Año
TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA. Dr. Elìas Bornicen Dr. Ivàn Vilar
 TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA Dr. Elìas Bornicen Dr. Ivàn Vilar FIBRILACIÓN AURICULAR La FA es la arritmia sostenida más común y afecta entre el 1% y
TERAPIA ANTITROMBÓTICA EN PACIENTES CON FA CRÓNICA TOMANDO ACO QUE CURSAN UN SCA Dr. Elìas Bornicen Dr. Ivàn Vilar FIBRILACIÓN AURICULAR La FA es la arritmia sostenida más común y afecta entre el 1% y
Lourdes Betegon 1 ; Cristina Canal 1 ; Marina De Salas-Cansado 2
 Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
Análisis de Costes No Farmacológicos y Eventos Evitados en el Tratamiento de la Fibrilación Auricular en España: Apixaban Frente a Otros Fármacos Anticoagulantes Lourdes Betegon 1 ; Cristina Canal 1 ;
NUEVOS ANTICOAGULANTES ORALES. David Muñoz S. Urgencias. H. Galdakao
 NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
Fibrilación auricular e IAM. Josep Brugada Director MédicoM Hospital Clínic Universidad de Barcelona
 Fibrilación auricular e IAM Josep Brugada Director MédicoM Hospital Clínic Universidad de Barcelona Prevalencia FA, según edad 10 8 6 4 2 0 20 >40 >60 >80 % 0.01 0.1 1 4 10 FIBRILACIÓN AURICULAR y
Fibrilación auricular e IAM Josep Brugada Director MédicoM Hospital Clínic Universidad de Barcelona Prevalencia FA, según edad 10 8 6 4 2 0 20 >40 >60 >80 % 0.01 0.1 1 4 10 FIBRILACIÓN AURICULAR y
Prevención de complicaciones Tromboembólicas asociadas a Fibrilación Auricular
 Prevención de complicaciones Tromboembólicas asociadas a Fibrilación Auricular Cierre percutáneo de la Orejuela Auricular Izquierda. Cuando es una opción al tratamiento anticoagulante. La visión del Hematólogo
Prevención de complicaciones Tromboembólicas asociadas a Fibrilación Auricular Cierre percutáneo de la Orejuela Auricular Izquierda. Cuando es una opción al tratamiento anticoagulante. La visión del Hematólogo
Tratamiento antitrombótico en la Fibrilación Auricular (FA) Actualización terapéutica
 Tratamiento antitrombótico en la Fibrilación Auricular (FA) Actualización terapéutica Seminario sobre Nuevas Perspectivas en la Prevención del Ictus por Fibrilación Auricular 54 Congreso de la S.E.F.H.
Tratamiento antitrombótico en la Fibrilación Auricular (FA) Actualización terapéutica Seminario sobre Nuevas Perspectivas en la Prevención del Ictus por Fibrilación Auricular 54 Congreso de la S.E.F.H.
De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular?
 4. Riesgo vascular Preguntas para responder: De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular? 4.1. Importancia del
4. Riesgo vascular Preguntas para responder: De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular? 4.1. Importancia del
Fibrilación auricular. A. Andrés Soler Hospital Dr. Moliner
 Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
Cambiando el paradigma en la prevención del ictus en fibrilación auricular
 Cambiando el paradigma en la prevención del ictus en fibrilación auricular Dra. Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa. Madrid Prevalencia de FA en España
Cambiando el paradigma en la prevención del ictus en fibrilación auricular Dra. Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa. Madrid Prevalencia de FA en España
Consideraciones económicas de la FA y los nuevos anticoagulantes orales. Cristina Canal Dept. Economía de la Salud, BMS
 Consideraciones económicas de la FA y los nuevos anticoagulantes orales Cristina Canal Dept. Economía de la Salud, BMS 1 Agenda 1. El coste del manejo de la fibrilación auricular en España 2. Resultados
Consideraciones económicas de la FA y los nuevos anticoagulantes orales Cristina Canal Dept. Economía de la Salud, BMS 1 Agenda 1. El coste del manejo de la fibrilación auricular en España 2. Resultados
Fibrilación auricular y riesgo cardioembólico: CHA2DS2-VASc vs ECOCARDIOGRAFÍA. Dra. González Mansilla. Servicio de Cardiología.
 Fibrilación auricular y riesgo cardioembólico: + CHA2DS2-VASc vs ECOCARDIOGRAFÍA Dra. González Mansilla. Servicio de Cardiología. HGUG Marañón - F. auricular es arritmia sostenida más frecuente Introducción
Fibrilación auricular y riesgo cardioembólico: + CHA2DS2-VASc vs ECOCARDIOGRAFÍA Dra. González Mansilla. Servicio de Cardiología. HGUG Marañón - F. auricular es arritmia sostenida más frecuente Introducción
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS Prevención secundaria del ictus
 GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
GP PREVENIÓN PRIMRI Y SEUNDRI DEL ITUS Prevención secundaria del ictus Riesgo de un nuevo episodio de ictus isquémico transitorio o ataque isquémico transitorio uál es el riesgo de sufrir un ictus en personas
REMEDIAR + REDES. Hipertensión arterial
 REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
SESSIÓ CONJUNTA DE LA SCB DE MEDICINA INTERNA I SOCIETAT CATALANA D HIPERTENSIÓ ARTERIAL Tractament de la hipertensió arterial en el ictus isquèmic
 SESSIÓ CONJUNTA DE LA SCB DE MEDICINA INTERNA I SOCIETAT CATALANA D HIPERTENSIÓ ARTERIAL Tractament de la hipertensió arterial en el ictus isquèmic Angela Felip Pedro Armario 26 de Maig de 2010 ICTUS ISQUÉMICO
SESSIÓ CONJUNTA DE LA SCB DE MEDICINA INTERNA I SOCIETAT CATALANA D HIPERTENSIÓ ARTERIAL Tractament de la hipertensió arterial en el ictus isquèmic Angela Felip Pedro Armario 26 de Maig de 2010 ICTUS ISQUÉMICO
ACTITUD DIAGNÓSTICA Y TERAPÉUTICA EN EL PACIENTE HIPERTENSO CON FIBRILACIÓN AURICULAR
 ACTITUD DIAGNÓSTICA Y TERAPÉUTICA EN EL PACIENTE HIPERTENSO CON FIBRILACIÓN AURICULAR Dr. Pedro Morillas Blasco. Servicio de Cardiología Hospital Universitario San Juan. Alicante CLÍNICA MANIFESTACIONES
ACTITUD DIAGNÓSTICA Y TERAPÉUTICA EN EL PACIENTE HIPERTENSO CON FIBRILACIÓN AURICULAR Dr. Pedro Morillas Blasco. Servicio de Cardiología Hospital Universitario San Juan. Alicante CLÍNICA MANIFESTACIONES
IMPORTANCIA DEL ICTUS EN NUESTRO MEDIO Y POSIBILIDADES DE PREVENCIÓN
 IMPORTANCIA DEL ICTUS EN NUESTRO MEDIO Y POSIBILIDADES DE PREVENCIÓN Jaime Masjuan Unidad de Ictus Grupo de Estudio de Enfermedades Cerebrovasculares Sociedad Española de Neurología Qué es un ictus? Enfermedad
IMPORTANCIA DEL ICTUS EN NUESTRO MEDIO Y POSIBILIDADES DE PREVENCIÓN Jaime Masjuan Unidad de Ictus Grupo de Estudio de Enfermedades Cerebrovasculares Sociedad Española de Neurología Qué es un ictus? Enfermedad
Consenso nacional sobre el diagnóstico, estratificación de riesgo y tratamiento de los pacientes con tromboembolia pulmonar
 Consenso nacional sobre el diagnóstico, estratificación de riesgo y tratamiento de los pacientes con tromboembolia pulmonar Uresandi F, Monreal M, Gracía-Bragado F, Domenech P, Lecumberri R, Escribano
Consenso nacional sobre el diagnóstico, estratificación de riesgo y tratamiento de los pacientes con tromboembolia pulmonar Uresandi F, Monreal M, Gracía-Bragado F, Domenech P, Lecumberri R, Escribano
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER. DAVID VIVAS, MD, PhD
 ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
ESTENOSIS AÓRTICA LO QUE HAY QUE SABER DAVID VIVAS, MD, PhD PREGUNTAS 1. Es muy frecuente? 2. Es una enfermedad de viejos? 3. Cuándo la sospecho? 4. Cómo es la confirmación diagnóstica? 5. Qué tratamientos
04/12/2012. Prevención de Ictus en Fibrilación Auricular. Actualización CASO CLINICO
 Prevención de Ictus en Fibrilación Auricular. Actualización Jornada d Actualizació en ICTUS 29 noviembre 2012. CAMFIC Pilar Tejero Lopez Angeles Diaz Barroso Grupo Ictus. Camfic EAP BADALONA 6 LLEFIA CASO
Prevención de Ictus en Fibrilación Auricular. Actualización Jornada d Actualizació en ICTUS 29 noviembre 2012. CAMFIC Pilar Tejero Lopez Angeles Diaz Barroso Grupo Ictus. Camfic EAP BADALONA 6 LLEFIA CASO
Departament de Medicina/ Universitat Autònoma de Barcelona Autora: Ángela Vidal Jordana Hemorragias intracerebrales por anticoagulación: qué hacemos
 Departament de Medicina/ Universitat Autònoma de Barcelona Autora: Ángela Vidal Jordana Hemorragias intracerebrales por anticoagulación: qué hacemos después? Director: Josep Lluis Martí-Vilalta Co-director:
Departament de Medicina/ Universitat Autònoma de Barcelona Autora: Ángela Vidal Jordana Hemorragias intracerebrales por anticoagulación: qué hacemos después? Director: Josep Lluis Martí-Vilalta Co-director:
DE%LA%FIBRILACIÓN%AURICULAR%
 Madrid&30&Junio&2011& GUÍA%CLÍNICA%PARA%EL%MANEJO%%%%%%% DE%LA%FIBRILACIÓN%AURICULAR% Pedro&Ruiz&Artacho& Servicio de Urgencias Hospital Clínico San Carlos& & PAROXÍSTICA:&autolimitada&
Madrid&30&Junio&2011& GUÍA%CLÍNICA%PARA%EL%MANEJO%%%%%%% DE%LA%FIBRILACIÓN%AURICULAR% Pedro&Ruiz&Artacho& Servicio de Urgencias Hospital Clínico San Carlos& & PAROXÍSTICA:&autolimitada&
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas
 tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE
 DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
DPT UNIDAD DE ICTUS Fecha: 08/05/2014 Versión1 Revisión: anual Área de Gestión Clínica de Neurociencias TRATAMIENTO ANTITROMBÓTICO, ANTICOAGULANTE E HIPOLIPEMIANTE AUTORES -Isabel Prieto Méndez (Supervisora
GUÍA DE PRÁCTICA CLÍNICA. Anticoagulación en el Accidente Cerebrovascular Isquémico. Dra. Anabel Jaureguiberry
 Dra. Anabel Jaureguiberry Año 2013 - Revisión: 0 Página 1 de 11 Introducción El accidente cerebrovascular isquémico (ACVI) es un motivo de consulta frecuente en la atención ambulatoria de la especialidad.
Dra. Anabel Jaureguiberry Año 2013 - Revisión: 0 Página 1 de 11 Introducción El accidente cerebrovascular isquémico (ACVI) es un motivo de consulta frecuente en la atención ambulatoria de la especialidad.
Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda*
 Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda* *Tomada de Jackson R. BMJ 2000; 320: 709-710. Tablas 6 a 16 Tabla 7: Tabla de riesgo coronario del ATP III (2001)* Riesgo estimado a los 10 años
Tabla 6: Tabla de riesgo cardiovascular de Nueva Zelanda* *Tomada de Jackson R. BMJ 2000; 320: 709-710. Tablas 6 a 16 Tabla 7: Tabla de riesgo coronario del ATP III (2001)* Riesgo estimado a los 10 años
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1. María Pereiro Sánchez MIR III Hematología y hemoterapia.
 Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue
 JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
JUNIO 21 MANEJO DEL TRATAMIENTO ANTICOAGULANTE ORAL (TACO) EN PACIENTES HOSPITALIZADOS en Hospital Dr. Rafael Avaria Valenzuela de Curanilahue Resolución N : O99O DEL 24/06/21 Página 1 de 13 JUNIO 21 Indice
Actualización Médica Periódica Número 98 Julio 2009
 Actualización Médica Periódica Número 98 www.ampmd.com Julio 2009 ARTICULO DEL MES Dr. José Agustín Arguedas Quesada ASPIRINA EN LA PREVENCIÓN PRIMARIA Y SECUNDARIA DE LA ENFERMEDAD VASCULAR: META-ANÁLISIS
Actualización Médica Periódica Número 98 www.ampmd.com Julio 2009 ARTICULO DEL MES Dr. José Agustín Arguedas Quesada ASPIRINA EN LA PREVENCIÓN PRIMARIA Y SECUNDARIA DE LA ENFERMEDAD VASCULAR: META-ANÁLISIS
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral
 Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
Manejo Antitrombótico Post Stent Coronario en Pacientes con Anticoagulación Oral Dilucidando un Problema Real Dr. Mario A. Benavides Gzz. Jefe del Servicio de Cardiología Hospital Universitario U.A.N.L.
Las definiciones básicas (ACC/AHA)
 Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
Las definiciones básicas (ACC/AHA) Qué es la? Cuáles son sus modalidades y criterios de diagnóstico? Qué significa IC con fracción de eyección reducida o preservada? El American College of Cardiology y
MORTALIDAD Y COMPICACIONES DE UNA COHORTE DE PACIENTES ANTICOAGULADOS
 MORTALIDAD Y COMPICACIONES A DOS AÑOS A DE UNA COHORTE DE PACIENTES ANTICOAGULADOS S Figar; A Vénica; J Arbelbide; D Penchasky; S Viñuales; M Cardenas; E Petrlik; D Fantl; E Nucifora; D Luna; F González
MORTALIDAD Y COMPICACIONES A DOS AÑOS A DE UNA COHORTE DE PACIENTES ANTICOAGULADOS S Figar; A Vénica; J Arbelbide; D Penchasky; S Viñuales; M Cardenas; E Petrlik; D Fantl; E Nucifora; D Luna; F González
Ablación de FA: un tratamiento a disposición del cardiólogo clínico
 Ablación de FA: un tratamiento a disposición del cardiólogo clínico Jesús Almendral Grupo HM Hospitales (H Montepríncipe) Universidad CEU San Pablo. Madrid Fundamentos de la ablación por catéter Comparando
Ablación de FA: un tratamiento a disposición del cardiólogo clínico Jesús Almendral Grupo HM Hospitales (H Montepríncipe) Universidad CEU San Pablo. Madrid Fundamentos de la ablación por catéter Comparando
Área de Investigación en Medicina Interna Servicio de Clínica Médica del Hospital Italiano de Buenos Aires
 FACTORES QUE DETERMINAN LA DURACIÓN DEL TRATAMIENTO ANTICOAGULANTE EN LA ENFERMEDAD TROMBOEMBOLICA VENOSA Área de Investigación en Medicina Interna Servicio de Clínica Médica del Hospital Italiano de Buenos
FACTORES QUE DETERMINAN LA DURACIÓN DEL TRATAMIENTO ANTICOAGULANTE EN LA ENFERMEDAD TROMBOEMBOLICA VENOSA Área de Investigación en Medicina Interna Servicio de Clínica Médica del Hospital Italiano de Buenos
MANEJO DE LOS SINDROMES CORONARIOS AGUDOS EN EL ANCIANO. Moisés Barrantes Castillo Hospital de Palamós
 MANEJO DE LOS SINDROMES CORONARIOS AGUDOS EN EL ANCIANO Moisés Barrantes Castillo Hospital de Palamós Mortalidad según causa en ocho regiones del mundold: Global Burden of Disease Study The Lancet 1997;
MANEJO DE LOS SINDROMES CORONARIOS AGUDOS EN EL ANCIANO Moisés Barrantes Castillo Hospital de Palamós Mortalidad según causa en ocho regiones del mundold: Global Burden of Disease Study The Lancet 1997;
Trombosis venosa. Trombos venosos
 Trombosis venosa Resumen del contenidola formación de un trombo en una vena se conoce como trombosis venosa. Si el trombo se desprende y viaja a través del sistema circulatorio, se conoce como émbolo.
Trombosis venosa Resumen del contenidola formación de un trombo en una vena se conoce como trombosis venosa. Si el trombo se desprende y viaja a través del sistema circulatorio, se conoce como émbolo.
Jorge Castillo Pilar Sierra. SCARTD Junio 2013
 Jorge Castillo Pilar Sierra SCARTD Junio 2013 Pilar Sierra Fundació Puigvert- Barcelona Índice: Porqué son necesarios nuevos antiagregantes? Fármacos en fase de investigación Nuevos antiagregantesplaquetarios
Jorge Castillo Pilar Sierra SCARTD Junio 2013 Pilar Sierra Fundació Puigvert- Barcelona Índice: Porqué son necesarios nuevos antiagregantes? Fármacos en fase de investigación Nuevos antiagregantesplaquetarios
CAPÍTULO 9. CAPÍTULOS de Anticoagulación Oral para Enfermería
 CAPÍTULOS de Anticoagulación Oral para Enfermería CAPÍTULO 9 Cuándo existen contraindicaciones relativas o absolutas para anticoagular a un paciente de forma ambulatoria? El papel de la elección del paciente,
CAPÍTULOS de Anticoagulación Oral para Enfermería CAPÍTULO 9 Cuándo existen contraindicaciones relativas o absolutas para anticoagular a un paciente de forma ambulatoria? El papel de la elección del paciente,
EL RETO DE ANTICOAGULAR EN EL PACIENTE ANCIANO. Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa.
 EL RETO DE ANTICOAGULAR EN EL PACIENTE ANCIANO Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa. Madrid Prevalencia de FA en España según edad. Estudio Val-FAAP
EL RETO DE ANTICOAGULAR EN EL PACIENTE ANCIANO Carmen Suárez Fernández Servicio de Medicina Interna Hospital Universitario de La Princesa. Madrid Prevalencia de FA en España según edad. Estudio Val-FAAP
Fibrilación auricular en un paciente con cardiopatía isquémica
 Fibrilación auricular en un paciente con cardiopatía isquémica Dr. Amador López Granados Servicio de Cardiología, Hospital Reina Sofía, Córdoba PROES004184 Enero 2013 Paciente tratado con éxito con droneradona
Fibrilación auricular en un paciente con cardiopatía isquémica Dr. Amador López Granados Servicio de Cardiología, Hospital Reina Sofía, Córdoba PROES004184 Enero 2013 Paciente tratado con éxito con droneradona
Prevención Secundaria de la Enfermedad Vascular Cerebral
 Dra. Anabel Jaureguiberry Dr. Roberto Rey Página 1 de 8 Introducción La enfermedad cerebrovascular es una causa importante de morbimortalidad en países desarrollados. El riesgo de accidente cerebrovascular
Dra. Anabel Jaureguiberry Dr. Roberto Rey Página 1 de 8 Introducción La enfermedad cerebrovascular es una causa importante de morbimortalidad en países desarrollados. El riesgo de accidente cerebrovascular
V Fórum multidisciplinar
 V Fórum multidisciplinar de la Enfermedad Tromboembólica PREDICCION DE RIESGO DE HEMORRAGIA MORTAL Dra. Nuria Ruiz-Gim Giménez Arrieta. Medicina Interna. Hospital Universitario La Princesa. Madrid Introducción
V Fórum multidisciplinar de la Enfermedad Tromboembólica PREDICCION DE RIESGO DE HEMORRAGIA MORTAL Dra. Nuria Ruiz-Gim Giménez Arrieta. Medicina Interna. Hospital Universitario La Princesa. Madrid Introducción
FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra.
 FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra. Paola García ARRITMIAS SUPRAVENTRICULARES TRASTORNOS DE LA CONDUCCIÓN ARRITMIAS VENTRICULARES
FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra. Paola García ARRITMIAS SUPRAVENTRICULARES TRASTORNOS DE LA CONDUCCIÓN ARRITMIAS VENTRICULARES
Módulo 1. Aspectos generales Y prevención primaria GUÍA PARA EL PONENTE
 Módulo 1 Aspectos generales Y prevención primaria GUÍA PARA EL PONENTE Índice 1. Introducción al módulo 2. Caso de ASPECTOS GENERALES DEL ICTUS Mujer con dificultad para hablar a) Esquema metodológico
Módulo 1 Aspectos generales Y prevención primaria GUÍA PARA EL PONENTE Índice 1. Introducción al módulo 2. Caso de ASPECTOS GENERALES DEL ICTUS Mujer con dificultad para hablar a) Esquema metodológico
Tratamiento Antitrombótico
 SEMANA ACADEMICA DEL HOSPITAL DE CLINICAS DR MANUEL QUINTELA 12 al 16 de setiembre de 2011 Tratamiento Antitrombótico para la Prevención primaria del Stroke en la Fibrilación auricular no valvular Dr.
SEMANA ACADEMICA DEL HOSPITAL DE CLINICAS DR MANUEL QUINTELA 12 al 16 de setiembre de 2011 Tratamiento Antitrombótico para la Prevención primaria del Stroke en la Fibrilación auricular no valvular Dr.
PREVENCIÓN N DE ICTUS EN FIBRILACIÓN N AURICULAR: NUEVAS RECOMENDACIONES
 PREVENCIÓN N DE ICTUS EN FIBRILACIÓN N AURICULAR: NUEVAS RECOMENDACIONES Cristina Sierra Servicio de Medicina Interna Hospital Clínic de Barcelona FIBRILACIÓN AURICULAR E ICTUS FA: arritmia cardíaca sostenida
PREVENCIÓN N DE ICTUS EN FIBRILACIÓN N AURICULAR: NUEVAS RECOMENDACIONES Cristina Sierra Servicio de Medicina Interna Hospital Clínic de Barcelona FIBRILACIÓN AURICULAR E ICTUS FA: arritmia cardíaca sostenida
RESUMEN enfermedades cardiológicas y tratamientos dentales
 RESUMEN enfermedades cardiológicas y tratamientos dentales 1. Hacer una buena anamnesis en la ficha de la historia clínica para conocer la situación clínica del paciente: diagnóstico, tratamiento, riesgo
RESUMEN enfermedades cardiológicas y tratamientos dentales 1. Hacer una buena anamnesis en la ficha de la historia clínica para conocer la situación clínica del paciente: diagnóstico, tratamiento, riesgo
Isquemia cerebral y fibrilación auricular. Jaime Masjuan Unidad de Ictus
 Isquemia cerebral y fibrilación auricular Jaime Masjuan Unidad de Ictus Impacto Sociosanitario del Ictus Primera causa de mortalidad en la mujer y segunda global en España. En 2007 hubo 33.034 defunciones
Isquemia cerebral y fibrilación auricular Jaime Masjuan Unidad de Ictus Impacto Sociosanitario del Ictus Primera causa de mortalidad en la mujer y segunda global en España. En 2007 hubo 33.034 defunciones
Introducción. Artículo: Fibrilación auricular y riesgo de infarto de miocardio (Cortesía de IntraMed.com)
 Estudio REGARDS El objetivo de este trabajo fue estudiar el riesgo de infarto de miocardio en pacientes con fibrilación auricular. "Además de ser un factor ya conocido de riesgo de ACV, la FA se asocia
Estudio REGARDS El objetivo de este trabajo fue estudiar el riesgo de infarto de miocardio en pacientes con fibrilación auricular. "Además de ser un factor ya conocido de riesgo de ACV, la FA se asocia
Algo muy importante a la hora de decidir el tratamiento es que el 50% de los episodios de FA son asintomáticos. Holter de eventos
 Gutiérrez Feijoo, Mario*; González Cid, Asunción*; Freire Castroseiros, Evaristo* * Servicio de Cardiología GENERALIDADES Definición La fibrilación auricular (FA) es la arritmia sostenida más frecuente
Gutiérrez Feijoo, Mario*; González Cid, Asunción*; Freire Castroseiros, Evaristo* * Servicio de Cardiología GENERALIDADES Definición La fibrilación auricular (FA) es la arritmia sostenida más frecuente
VERNAKALANT EVIDENCIA CIENTÍFICA. Carlos Palanco Vázquez Servicio de Cardiología Hospital de Mérida
 VERNAKALANT EVIDENCIA CIENTÍFICA Carlos Palanco Vázquez Servicio de Cardiología Hospital de Mérida INDICACIÓN TERAPEÚTICA Conversión rápida a ritmo sinusal de la fibrilación auricular de inicio reciente
VERNAKALANT EVIDENCIA CIENTÍFICA Carlos Palanco Vázquez Servicio de Cardiología Hospital de Mérida INDICACIÓN TERAPEÚTICA Conversión rápida a ritmo sinusal de la fibrilación auricular de inicio reciente
Fuego cruzado: anticoagulación oral
 Fuego cruzado: anticoagulación oral Me quedo con el sintrom Dra. Mª Victoria Cañadas Godoy Unidad de Arritmias. Servicio de Cardiología Las limitaciones de AVK son evidentes LIMITACIÓN Tiempo de acción
Fuego cruzado: anticoagulación oral Me quedo con el sintrom Dra. Mª Victoria Cañadas Godoy Unidad de Arritmias. Servicio de Cardiología Las limitaciones de AVK son evidentes LIMITACIÓN Tiempo de acción
NUEVOS ANTICOAGULANTES PARA PREVENCIÓN PRIMARIA y SECUNDARIA del ACV CARDIOEMBÓLICO. Dra. Cecilia Legnani Neuróloga Ex Prof. Adjta.
 NUEVOS ANTICOAGULANTES PARA PREVENCIÓN PRIMARIA y SECUNDARIA del ACV CARDIOEMBÓLICO Dra. Cecilia Legnani Neuróloga Ex Prof. Adjta. Neurología FIBRILACION AURICULAR La FA es la causa más frecuente de ACV
NUEVOS ANTICOAGULANTES PARA PREVENCIÓN PRIMARIA y SECUNDARIA del ACV CARDIOEMBÓLICO Dra. Cecilia Legnani Neuróloga Ex Prof. Adjta. Neurología FIBRILACION AURICULAR La FA es la causa más frecuente de ACV
PRESENTE Y FUTURO DE DABIGATRAN: NUEVAS INDICACIONES.
 PRESENTE Y FUTURO DE DABIGATRAN: NUEVAS INDICACIONES. Dr. F. García-Bragado Dalmau. Hospital Universitario Dr. J. Trueta. Girona Málaga 22 de noviembre de 2013. Publicación estudio RE-LY Congreso Europeo
PRESENTE Y FUTURO DE DABIGATRAN: NUEVAS INDICACIONES. Dr. F. García-Bragado Dalmau. Hospital Universitario Dr. J. Trueta. Girona Málaga 22 de noviembre de 2013. Publicación estudio RE-LY Congreso Europeo
Diapositiva 3 La presión arterial ha de determinarse realizando > 2 mediciones separadas por > 2 minutos. JAMA 2003; 289: 2560
 Diapositiva 1 SEMANA DE SALUD 4.- ENFERMEDAD CARDIOVASCULAR Diapositiva 2 Concepto de hipertensión La hipertensión es un síndrome cuya etiología se desconoce en 85 90%, en el que existe aumento crónico
Diapositiva 1 SEMANA DE SALUD 4.- ENFERMEDAD CARDIOVASCULAR Diapositiva 2 Concepto de hipertensión La hipertensión es un síndrome cuya etiología se desconoce en 85 90%, en el que existe aumento crónico
Resultados del Estudio OFRECE. Prevalencia de Fibrilación Auricular. Dr. Juan José Gómez Doblas H. Clínico U. Virgen de la Victoria (Málaga)
 Prevalencia de Fibrilación Auricular Dr. Juan José Gómez Doblas H. Clínico U. Virgen de la Victoria (Málaga) Estudio OFRECE: Prevalencia de Fibrilación Auricular Diagrama de flujos de participación Estudio
Prevalencia de Fibrilación Auricular Dr. Juan José Gómez Doblas H. Clínico U. Virgen de la Victoria (Málaga) Estudio OFRECE: Prevalencia de Fibrilación Auricular Diagrama de flujos de participación Estudio
Evidencias de las estatinas en enfermedad no coronaria: ictus y enfermedad arterial periférica. Carlos Lahoz
 Evidencias de las estatinas en enfermedad no coronaria: ictus y enfermedad arterial periférica Carlos Lahoz Grandes ensayos con estatinas Estatinas e ictus Niveles de colesterol y riesgo de muerte por
Evidencias de las estatinas en enfermedad no coronaria: ictus y enfermedad arterial periférica Carlos Lahoz Grandes ensayos con estatinas Estatinas e ictus Niveles de colesterol y riesgo de muerte por
Actualización: Manejo terapéutico de angor estable
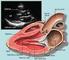 Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
Guías de Práctica Clínica en el Paciente Crónico Complejo: Qué sabemos?
 Evidencias sobre el abordaje clínico del paciente crónico complejo Dónde estamos? Guías de Práctica Clínica en el Paciente Crónico Complejo: Qué sabemos? Domingo Ruiz Hidalgo Director del Programa Atención
Evidencias sobre el abordaje clínico del paciente crónico complejo Dónde estamos? Guías de Práctica Clínica en el Paciente Crónico Complejo: Qué sabemos? Domingo Ruiz Hidalgo Director del Programa Atención
Insuficiencia Cardiaca. Betabloqueantes vs. Ivabradina. A favor de Ivabradina. Afonso Barroso de Freitas Ferraz
 Insuficiencia Cardiaca. Betabloqueantes vs. Ivabradina. A favor de Ivabradina Afonso Barroso de Freitas Ferraz Índice La FC en las enfermedades CV Betabloqueantes en IC Mecanismo de acción de la ivabradina
Insuficiencia Cardiaca. Betabloqueantes vs. Ivabradina. A favor de Ivabradina Afonso Barroso de Freitas Ferraz Índice La FC en las enfermedades CV Betabloqueantes en IC Mecanismo de acción de la ivabradina
WATCHMAN Glosario de términos
 WATCHMAN Glosario de términos Arritmia El corazón late con demasiada lentitud, demasiada rapidez, de forma irregular o antes de tiempo. Aurículas Las aurículas son las dos cavidades superiores y más pequeñas
WATCHMAN Glosario de términos Arritmia El corazón late con demasiada lentitud, demasiada rapidez, de forma irregular o antes de tiempo. Aurículas Las aurículas son las dos cavidades superiores y más pequeñas
EXISTE UN PERFIL IDEAL PARA CADA UNO? DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA HOSPITAL CLINICO SAN CARLOS, MADRID
 NUEVOS ANTICOAGULANTES EXISTE UN PERFIL IDEAL PARA CADA UNO? DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA HOSPITAL CLINICO SAN CARLOS, MADRID NACOs: QUÉ SABEMOS? Adaptado de Weitz y cols., 2005; Weitz y cols.,
NUEVOS ANTICOAGULANTES EXISTE UN PERFIL IDEAL PARA CADA UNO? DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA HOSPITAL CLINICO SAN CARLOS, MADRID NACOs: QUÉ SABEMOS? Adaptado de Weitz y cols., 2005; Weitz y cols.,
Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS
 Guía de Práctica Clínica GPC Detección y Estratificación de Factores de Cardiovascular Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-421-11 Guía de Referencia Rápida Z80-Z99
Guía de Práctica Clínica GPC Detección y Estratificación de Factores de Cardiovascular Guía de Referencia Rápida Catálogo maestro de guías de práctica clínica: IMSS-421-11 Guía de Referencia Rápida Z80-Z99
Tratamiento de la enfermedad tromboembólica venosa y cáncer.
 Tratamiento de la enfermedad tromboembólica venosa y cáncer. 1er Curso Trombosis y Hemostasia Martes, 13 de Octubre de 2015 Sala 10, Acadèmia Can Caralleu Actividad Avalada por: Elisa Orna Montero Laboratorio
Tratamiento de la enfermedad tromboembólica venosa y cáncer. 1er Curso Trombosis y Hemostasia Martes, 13 de Octubre de 2015 Sala 10, Acadèmia Can Caralleu Actividad Avalada por: Elisa Orna Montero Laboratorio
XII Curso de lipidología clínica y factores de riesgo cardiovascular. Tratamiento de la HTA en función de las comorbilidades
 XII Curso de lipidología clínica y factores de riesgo cardiovascular Tratamiento de la HTA en función de las comorbilidades Pedro Armario Cap Àrea Atenció Integrada Risc Vascular Servei de Medicina Interna
XII Curso de lipidología clínica y factores de riesgo cardiovascular Tratamiento de la HTA en función de las comorbilidades Pedro Armario Cap Àrea Atenció Integrada Risc Vascular Servei de Medicina Interna
Más s allá del descenso de la presión n arterial Disponemos de evidencias en protección cerebral?
 Más s allá del descenso de la presión n arterial Disponemos de evidencias en protección cerebral? Mariano de la Figuera Internista y Médico M de Familia ABS La Mina. San Adrián n del Besós (BCN) Unidad
Más s allá del descenso de la presión n arterial Disponemos de evidencias en protección cerebral? Mariano de la Figuera Internista y Médico M de Familia ABS La Mina. San Adrián n del Besós (BCN) Unidad
Manejo de la Fibrilación Auricular en los Servicios de Urgencias (1)
 SOCIEDAD ESPAÑOL A D E CAR DIOLOGIA Manejo de la Fibrilación Auricular en los Servicios de Urgencias (1) Consenso de la Sección de Electrofisiología y Arritmias-SEC y del Grupo de Arritmias Cardíacas-SEMES
SOCIEDAD ESPAÑOL A D E CAR DIOLOGIA Manejo de la Fibrilación Auricular en los Servicios de Urgencias (1) Consenso de la Sección de Electrofisiología y Arritmias-SEC y del Grupo de Arritmias Cardíacas-SEMES
Beneficios de la nueva anticoagulación en nuestros pacientes
 Beneficios de la nueva anticoagulación en nuestros pacientes Luis Manzano Espinosa. Unidad de Insuficiencia Cardiaca y Riesgo Vascular Servicio de M. Interna. H U Ramón y Cajal Puntos claves de la charla
Beneficios de la nueva anticoagulación en nuestros pacientes Luis Manzano Espinosa. Unidad de Insuficiencia Cardiaca y Riesgo Vascular Servicio de M. Interna. H U Ramón y Cajal Puntos claves de la charla
SINDROME CORONARIO AGUDO CON SUPRADESNIVEL DEL SEGMENTO-ST
 SINDROME CORONARIO AGUDO CON SUPRADESNIVEL DEL SEGMENTO-ST Autores: Dr. Juan Medrano, Dr. Sergio Muryán, Dr. Sebastián Nani, Dr. Marcelo Crespo, Dr. Horacio Díaz. Avalado por el Comité de Docencia y Comité
SINDROME CORONARIO AGUDO CON SUPRADESNIVEL DEL SEGMENTO-ST Autores: Dr. Juan Medrano, Dr. Sergio Muryán, Dr. Sebastián Nani, Dr. Marcelo Crespo, Dr. Horacio Díaz. Avalado por el Comité de Docencia y Comité
Control del sangrado. Artículo: Hemorragia por Warfarina (Cortesía de IntraMed.com)
 Control del sangrado En este gran estudio de cohorte de pacientes mayores con fibrilación auricular se halló que las tasas de hemorragia por tratamiento con warfarina son más elevadas durante los primeros
Control del sangrado En este gran estudio de cohorte de pacientes mayores con fibrilación auricular se halló que las tasas de hemorragia por tratamiento con warfarina son más elevadas durante los primeros
REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS
 REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS BCN 14/11/14 Tarazona Casany MV, Vallés Martínez MT,
REVISIÓN DE DUPLICIDADES DE NUEVOS ANTICOAGULANTES ORALES MEDIANTE UN PROGRAMA INFORMÁTICO DE DETECCIÓN DE PROBLEMAS RELACIONADOS CON LOS MEDICAMENTOS BCN 14/11/14 Tarazona Casany MV, Vallés Martínez MT,
Logro de metas terapéuticas antihipertensivas en distintas condiciones de riesgo cardiovascular.
 Logro de metas terapéuticas antihipertensivas en distintas condiciones de riesgo cardiovascular. Autores: Bernasconi, C; D Alessandro, V; Gallo, Y; Lizaur, J; Manzo, J. INTRODUCCION La enfermedad crónica
Logro de metas terapéuticas antihipertensivas en distintas condiciones de riesgo cardiovascular. Autores: Bernasconi, C; D Alessandro, V; Gallo, Y; Lizaur, J; Manzo, J. INTRODUCCION La enfermedad crónica
Contents available at PubMed Gac Med Mex. 2016;152:473-8
 J.A. Vázquez-Acosta, et al.: Estudio MAYA Contents available at PubMed www.anmm.org.mx PERMANYER Gac Med Mex. 2016;152:473-8 www.permanyer.com GACETA MÉDICA DE MÉXICO ARTÍCULO ORIGINAL Caracterización
J.A. Vázquez-Acosta, et al.: Estudio MAYA Contents available at PubMed www.anmm.org.mx PERMANYER Gac Med Mex. 2016;152:473-8 www.permanyer.com GACETA MÉDICA DE MÉXICO ARTÍCULO ORIGINAL Caracterización
Eficacia y complicaciones de la anticoagulación oral con warfarina en los pacientes cardiópatas
 Eficacia y complicaciones de la anticoagulación oral con warfarina en los pacientes cardiópatas Efficacy and complications of the oral anticoagulation with warfarin in patients with heart disease Rosa
Eficacia y complicaciones de la anticoagulación oral con warfarina en los pacientes cardiópatas Efficacy and complications of the oral anticoagulation with warfarin in patients with heart disease Rosa
JAGS de Enero 2013 Factor de impacto: 3,74 Lugar en su categoría: 9/ 45. Sesión bibliográfica de Geriatría
 + JAGS de Enero 2013 Factor de impacto: 3,74 Lugar en su categoría: 9/ 45 Sesión bibliográfica de Geriatría + + Disfunción eréctil Instituto Nacional de Salud: Incapacidad persistente para mantener una
+ JAGS de Enero 2013 Factor de impacto: 3,74 Lugar en su categoría: 9/ 45 Sesión bibliográfica de Geriatría + + Disfunción eréctil Instituto Nacional de Salud: Incapacidad persistente para mantener una
Historia clínica. Juan. Tabaquismo activo HTA mal controlada Antecedente de ACV sin secuelas hace 6 años Toma AAS, atenolol y omeprazol
 Juan Edad Peso Sexo 72 79 H Presión Sanguínea 160/95mmHg Pulso 70 lpm Creatinina Sérica 50 ml/min Historia clínica Tabaquismo activo HTA
Juan Edad Peso Sexo 72 79 H Presión Sanguínea 160/95mmHg Pulso 70 lpm Creatinina Sérica 50 ml/min Historia clínica Tabaquismo activo HTA
Estenosis aortica Insuficiencia mitral
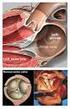 Estenosis aortica Insuficiencia mitral Estenosis aortica La esclerosis de la válvula aórtica se define como el engrosamiento y la calcificación de la válvula aórtica sin un gradiente significativo (definido
Estenosis aortica Insuficiencia mitral Estenosis aortica La esclerosis de la válvula aórtica se define como el engrosamiento y la calcificación de la válvula aórtica sin un gradiente significativo (definido
CASO CLÍNICO EN VALVULOPATÍA
 REHABILITACIÓN CARDIACA, PRÁCTICA CLÍNICA EN FASE II: TRASPLANTE, VALVULOPATÍAS E HIPERTENSIÓN PULMONAR. Ángel Montiel Trujillo Adela Gómez González Unidad de Rehabilitación Cardiaca Hospital Virgen de
REHABILITACIÓN CARDIACA, PRÁCTICA CLÍNICA EN FASE II: TRASPLANTE, VALVULOPATÍAS E HIPERTENSIÓN PULMONAR. Ángel Montiel Trujillo Adela Gómez González Unidad de Rehabilitación Cardiaca Hospital Virgen de
SIGNIFICACION CLINICA DE
 HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
HOMOCISTEÍNA SIGNIFICACION CLINICA DE LA HIPERHOMOCISTEINEMIA Implicaciones clínicas de la hiperhomocisteinemia 1. Enfermedad aterotrombótica 2. Enfermedad tromboembólica venosa 3. Deterioro cognitivo
PROTOCOLOS TRATAMIENTO ANTIAGREGANTE
 Sociedad Española de Medicina Interna PROTOCOLOS TRATAMIENTO ANTIAGREGANTE Coordinador Demetrio Sánchez Fuentes CAPÍTULO VI Resumen de las recomendaciones de tratamiento con fármacos antiplaquetarios DEMETRIO
Sociedad Española de Medicina Interna PROTOCOLOS TRATAMIENTO ANTIAGREGANTE Coordinador Demetrio Sánchez Fuentes CAPÍTULO VI Resumen de las recomendaciones de tratamiento con fármacos antiplaquetarios DEMETRIO
2. Definición y clasificaciones
 2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
2. Definición y clasificaciones Preguntas para responder: Cuál es la definición y nomenclatura de las enfermedades cerebrovasculares? Cuál es la clasificación de las enfermedades cerebrovasculares? 2.1.
USO DEL CLOPIDOGREL EN EL DEPARTAMENTO DE EMERGENCIAS
 USO DEL CLOPIDOGREL EN EL DEPARTAMENTO DE EMERGENCIAS Dr Alejandro M. Caissón Buenos Aires, Argentina SINDROMES CORONARIOS AGUDOS ACCIDENTE DE PLACA MANEJO DE LOS SCA. PILARES DE TRATAMIENTO Aumento
USO DEL CLOPIDOGREL EN EL DEPARTAMENTO DE EMERGENCIAS Dr Alejandro M. Caissón Buenos Aires, Argentina SINDROMES CORONARIOS AGUDOS ACCIDENTE DE PLACA MANEJO DE LOS SCA. PILARES DE TRATAMIENTO Aumento
Enfermedad valvular Y embarazo
 Enfermedad valvular Y embarazo Jorge Luis Riera Stival Servicio de Internación Posadas, Misiones 13 de abril del 2011 Las enfermedades cardíacas afectan al 1% de las mujeres embarazadas El desarrollo de
Enfermedad valvular Y embarazo Jorge Luis Riera Stival Servicio de Internación Posadas, Misiones 13 de abril del 2011 Las enfermedades cardíacas afectan al 1% de las mujeres embarazadas El desarrollo de
Manejo de los pacientes con fibrilación auricular en los servicios de urgencias hospitalarios (actualización 2012)*
 DOCUMENTO DE CONSENSO Manejo de los pacientes con fibrilación auricular en los servicios de urgencias hospitalarios (actualización 2012)* ALFONSO MARTÍN MARTÍNEZ 1, IGNACIO FERNÁNDEZ LOZANO 2, BLANCA COLL-VINENT
DOCUMENTO DE CONSENSO Manejo de los pacientes con fibrilación auricular en los servicios de urgencias hospitalarios (actualización 2012)* ALFONSO MARTÍN MARTÍNEZ 1, IGNACIO FERNÁNDEZ LOZANO 2, BLANCA COLL-VINENT
FIBRILACIÓN AURICULAR
 FIBRILACIÓN AURICULAR FÁRMACOS ANTIARRÍTMICOS VS ABLACIÓN CON CÁTETER (10/09/2014) AGUSTÍN CARLOS MARTÍN GARCÍA SERVICIO DE CARDIOLOGÍA. HCSC. I. INTRODUCCIÓN. ESTUDIO CARDIOTENS (1999) Prevalencia global
FIBRILACIÓN AURICULAR FÁRMACOS ANTIARRÍTMICOS VS ABLACIÓN CON CÁTETER (10/09/2014) AGUSTÍN CARLOS MARTÍN GARCÍA SERVICIO DE CARDIOLOGÍA. HCSC. I. INTRODUCCIÓN. ESTUDIO CARDIOTENS (1999) Prevalencia global
Historia. Fisiopatología. Sistema venoso profundo. JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS
 35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
35 JOHN JAIRO BERRêO C. - ADELMA SOFêA HOYOS Historia La terapia anticoagulante ingresó en el arsenal clínico a partir del aislamiento de un glucosaminoglicano del hígado de un canino, que fue denominado
Fibrilación Auricular y Stroke
 Index FAC Fibrilación Auricular y Stroke Dr. Oscar A. Pellizzón * Presidente del Comité de Arritmias. FAC La fibrilación auricular (FA) es un importante y paradójico factor de riesgo de stroke isquémico.
Index FAC Fibrilación Auricular y Stroke Dr. Oscar A. Pellizzón * Presidente del Comité de Arritmias. FAC La fibrilación auricular (FA) es un importante y paradójico factor de riesgo de stroke isquémico.
Disfunción cardiaca producida por lesiones o alteraciones funcionales de una o varias válvulas, dando lugar a un flujo anómalo a su través.
 Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Cuidados de Enfermería en valvulopatías E.U Rosa Contreras y E. Jofré R ENFERMEDADES DE LAS VÁLVULAS DEL CORAZON Definición: Disfunción cardiaca producida por lesiones o alteraciones funcionales de una
Qué hacer con la antiagregación en pacientes con indicación mayor para la misma que
 QUÉ HACER CON LA ANTIAGREGACIÓN EN PACIENTES CON INDICACIÓN MAYOR PARA LA MISMA QUE PRESENTAN ULCUS PÉPTICO CON O SIN SANGRADO DIGESTIVO UNA VEZ RESUELTO? Dra. Milagros Mª Peña Zemsch R4 Servicio de Medicina
QUÉ HACER CON LA ANTIAGREGACIÓN EN PACIENTES CON INDICACIÓN MAYOR PARA LA MISMA QUE PRESENTAN ULCUS PÉPTICO CON O SIN SANGRADO DIGESTIVO UNA VEZ RESUELTO? Dra. Milagros Mª Peña Zemsch R4 Servicio de Medicina
1. Enfermedad tromboembólica venosa (ETEV) en paciente anciano y/o insuficiencia renal crónica (IRC)
 1. Enfermedad tromboembólica venosa (ETEV) en paciente anciano y/o insuficiencia renal crónica (IRC) Escasez de estudios clínicos aleatorizados. Tanto la insuficiencia renal (IR) como el bajo peso y la
1. Enfermedad tromboembólica venosa (ETEV) en paciente anciano y/o insuficiencia renal crónica (IRC) Escasez de estudios clínicos aleatorizados. Tanto la insuficiencia renal (IR) como el bajo peso y la
Anexo III. Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos
 Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
Anexo III Modificaciones a las secciones relevantes de la ficha técnica o resumen de las características del producto y los prospectos Nota: Estas modificaciones a las secciones relevantes de la Ficha
ACTUALIZACION EN TERAPIA ANTIPLAQUETARIA EN TRATAMIENTO Y PREVENCION CARDIOVASCULAR
 ACTUALIZACION EN TERAPIA ANTIPLAQUETARIA EN TRATAMIENTO Y PREVENCION CARDIOVASCULAR Jorge O. Kriskovich Departamento de Prevención Cardiovascular Servicio de Cardiología del Ejercicio Instituto de Cardiología
ACTUALIZACION EN TERAPIA ANTIPLAQUETARIA EN TRATAMIENTO Y PREVENCION CARDIOVASCULAR Jorge O. Kriskovich Departamento de Prevención Cardiovascular Servicio de Cardiología del Ejercicio Instituto de Cardiología
Tto con ANTITROMBÓTICOS
 DESAFIO TOTAL!!! Tto con ANTITROMBÓTICOS WARFARINA ROCKET-AF- ATLAS 2 AVERROES ARISTOTLE-APPRAISE2 ENGAGE WARFARINA WARFARINA FONDAPARINUX HBPM RE-LY WARFARINA HEPARINA +AT3 HIRUDINA BIVALIRUDINA PLAQUETAS
DESAFIO TOTAL!!! Tto con ANTITROMBÓTICOS WARFARINA ROCKET-AF- ATLAS 2 AVERROES ARISTOTLE-APPRAISE2 ENGAGE WARFARINA WARFARINA FONDAPARINUX HBPM RE-LY WARFARINA HEPARINA +AT3 HIRUDINA BIVALIRUDINA PLAQUETAS
Prevención secundaria del ictus en sujetos hipertensos. Meta terapéutica pasada la fase aguda del ictus.
 Prevención secundaria del ictus en sujetos hipertensos. Meta terapéutica pasada la fase aguda del ictus. Pedro Armario (1,2) (1) Jefe de Servicio Área Riesgo Vascular (2) Servicio de Medicina Interna Hospital
Prevención secundaria del ictus en sujetos hipertensos. Meta terapéutica pasada la fase aguda del ictus. Pedro Armario (1,2) (1) Jefe de Servicio Área Riesgo Vascular (2) Servicio de Medicina Interna Hospital
PROFILAXIS SECUNDARIA DE LA ETV IDIOPATICA: SI O NO? SI ES SI, QUE FARMACO UTILIZAR?
 PROFILAXIS SECUNDARIA DE LA ETV IDIOPATICA: SI O NO? SI ES SI, QUE FARMACO UTILIZAR? Dr. F. García Bragado Dalmau. Servicio de Medicina Interna. Hospital Universitario Dr. Josep Trueta. Girona. Guion:
PROFILAXIS SECUNDARIA DE LA ETV IDIOPATICA: SI O NO? SI ES SI, QUE FARMACO UTILIZAR? Dr. F. García Bragado Dalmau. Servicio de Medicina Interna. Hospital Universitario Dr. Josep Trueta. Girona. Guion:
CASO CLÍNICO 6 CON INSUFICIENCIA CARDIACA CRÓNICA Y FIBRILACIÓN AURICULAR. Dr. Gonzalo Barón. Casos clínicos ficticios
 6MUJER CASO CLÍNICO 6 CON INSUFICIENCIA CARDIACA CRÓNICA Y FIBRILACIÓN AURICULAR Dr. Gonzalo Barón Casos clínicos ficticios MOTIVO DE CONSULTA EN URGENCIAS Mujer de 83 años. Acude a Urgencias por haber
6MUJER CASO CLÍNICO 6 CON INSUFICIENCIA CARDIACA CRÓNICA Y FIBRILACIÓN AURICULAR Dr. Gonzalo Barón Casos clínicos ficticios MOTIVO DE CONSULTA EN URGENCIAS Mujer de 83 años. Acude a Urgencias por haber
ENFERMEDAD CEREBRO VASCULAR. Dr. Mauricio García Linera Agosto, 2004
 ENFERMEDAD CEREBRO VASCULAR Dr. Mauricio García Linera Agosto, 2004 E.C.V A nivel mundial la E.C.V es la 3 causa de muerte y la primera causa de invalidez. Evolución natural: La recurrencia es de 5 15%
ENFERMEDAD CEREBRO VASCULAR Dr. Mauricio García Linera Agosto, 2004 E.C.V A nivel mundial la E.C.V es la 3 causa de muerte y la primera causa de invalidez. Evolución natural: La recurrencia es de 5 15%
Dr. Vicente Giner Galvañ. Unidad de HTA y Riesgo Cardiometabólico. Servicio de Medicina Interna. Hospital Mare de Déu dels Lliris. Alcoy. Alicante.
 COMENTARIOS ESTUDIO HOPE-3 Y REVISIÓN HTA LANCET Dra. Verónica Escudero Quesada. Médica Adjunta. Servicio de Nefrología. Hospital Universitario Dr. Peset Aleixandre. Valencia. Dr. Vicente Giner Galvañ.
COMENTARIOS ESTUDIO HOPE-3 Y REVISIÓN HTA LANCET Dra. Verónica Escudero Quesada. Médica Adjunta. Servicio de Nefrología. Hospital Universitario Dr. Peset Aleixandre. Valencia. Dr. Vicente Giner Galvañ.
