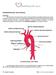
ANGINA ESTABLE ANGINA INESTABLE IAM. 48h sin clínica. No concluyente/imposibilidad para realizar ergometría/ dudosa
|
|
|
- Juana Maidana Peralta
- hace 8 años
- Vistas:
Transcripción
1 TEMAS 9, 10, 11 Y 12. CARDIOPATÍA ISQUÉMICA. Recuerda que los datos más preguntados en esta patología son los que hacen referencia a las pruebas diagnósticas y al tratamiento. En el caso del infarto, hay que tener también muy presentes tanto las complicaciones más importantes como el tratamiento de las mismas. 1. ANGINA DE PECHO. Lo más importante es conocer la clínica y el manejo del paciente con angina estable e inestable. Fíjate que el resumen del manejo de la cardiopatía isquémica te indica qué pruebas dirigen al paciente hacia un tratamiento médico o hacia un cateterismo que nos señale si hay que realizarle algún otro procedimiento (ACTP o by-pass quirúrgico mediante injertos de safena o de mamaria). Manejo de la cardiopatía isquémica. ANGINA ESTABLE ANGINA INESTABLE IAM 48h sin clínica 4-5 días si no complicado Ergometría (valora la isquemia) Ecocardiografía (valora la FEVI) Si: - FEV disminuida - I. cardíaca - Arritmias severas ERGOMETRÍA POSITIVA No concluyente/imposibilidad para realizar ergometría/ dudosa Bajo riesgo * Gammagrafía con Talio/dipiridamol. Eco de estres (1) ALTO RIESGO en AE o positiva en AI * Tratamiento médico Cateterismo * Individualizar con cada paciente - Enfermedad 1 vaso - Enfermedad 2 vasos - Algunos casos 3 vasos - Tto. de reestenosis de injertos de mamaria y safena.. ACTP Mortalidad <1% IAM <3% Éxito 1aria 85-90% Reestenosis 30-45% os 1 6 meses. (20-30% con el uso de stent). 5-10% con stents liberadores de fármacos Bypass Mortalidad <1% 5-10% (pequeños) Éxito 1 ario 85-90% 10-20% al año en venosos - Enfermedad del tronco de C.I. - Algunos casos 3 vasos ( diabéticos y frecuentemente si disfunción ventricular) 1Cardiología 11
2 (1) Criterios de alto riesgo de la ergometría: Mala respuesta de la frecuencia cardiaca o tensión arterial con el ejercicio (falta de elevación o descenso). Prueba positiva muy precozmente o a bajas cargas. Persistencia de la positividad clínica o eléctrica más allá del minuto 5 de recuperación. Criterios de alto riesgo de eco de estrés: Aparición de defectos de contractilidad con el estrés, en muchos territorios. Criterios de alto riesgo con gammagrafía de perfusión: Aparición de importantes defectos de perfusión que se recuperan con el reposo. Defectos de perfusión en más de un territorio. Aumento de captación pulmonar con el Talio 1. Cuál es el dato característico de la angina estable? 2. Cuándo es más frecuente la angina de Prinzmetal? 1. Que la clínica aparezca con esfuerzos de intensidad parecida en cada paciente. 2. Por la noche y en reposo. 2. INFARTO DE MIOCARDIO. Te vamos a presentar a continuación el manejo de un IAM con las actuaciones que se han demostrado de utilidad. Antes de mirar el algoritmo recuerda que el diagnóstico de IAM se hace con base a: - Elevación y posterior caída de los niveles de enzimas cardíacas específicas, acompañada de al menos uno de los siguientes síntomas: 1. Dolor de características compatibles con etiología isquémica. 2. Cambios en el ECG compatibles con isquemia aguda (ascenso o descenso ST). 3. Desarrollo de nuevas ondas Q. 4. Intervención coronaria (ej: angioplastia). - Hallazgos en la anatomía patológica compatibles con necrosis cardíaca. Algoritmo de manejo de IAM PACIENTE CON SOSPECHA (Traducido en clínicacomo dolor con las DE IAM características típicas que debes conocer) NTG sublingual AAS ECG si posible SERVICIO URGENCIAS - ECG (1) Cuál es el ECG típico de un IAM? - PETICIÓN Enzimas MIOCÁRDICAS (2) Cuál es la enzima más específica de IAM? - AAS (administrarla si no se hizo y continuar) - Analítica - ANALGESIA (generalmente con mórficos) y NTG INGRESO Elevación de ST o bloqueo de rama izquierda nuevo con clínica compatible. <12 h TTO. REPERFUSIÓN +BB i.v. + Aspirina (+clopidogrel si ACTP) + IECA + estatina >12 h especialmente si ya no hay dolor Alteraciones isquémicas sin elevación de ST o bloqueo de rama nuevo. AAS +clopidogrel Antianginosos HNF o HBPM Inhibidores GPIIb/a si alto riesgo ACTP 1 aria TROMBOLISIS (3) Qué fármaco se administra conjuntamente con la r-tpa o el TNK? Si: -isquemia recidivante -depresión función VI -IAM previos -cambios ECG extensos Resto mismo tto. y ergometría y ecocardiografía a los 7-10 días tras al menos 48 horas sin dolor 2 El mayor beneficio del tratamiento se obtiene cuando el paciente lleva menos de 6 horas con dolor. Entre las 6 y 12 horas el beneficio es menos importante. Entre las 12 y las 24 horas, la angioplastia puede ser util pero no la fibronilisis. CORONARIOGRAFÍA 12
3 Respuestas al algoritmo de manejo del IAM. 1. Ondas T altas que luego se negativizan. ST elevado: alteración electrocardiográfica más importante en la fase aguda del infarto. Ondas Q: aparecen cuando hay necrosis. 2. Las troponina s T e I. 3. La heparina, cuando el trombolítico administrado es la rtpa o el TNK. Fármacos usados en la prevención secundaria del IAM. AAS: la aspirina usada en dosis de mg/día, reduce la mortalidad tras un infarto. Indicada siempre, salvo contraindicación. IECAs: mejoran el pronóstico en pacientes con fracción de eyección menor del 40%, IAM previo e IAM anterior. Además previenen la dilatación ventricular (remodelado). Estatinas: indicadas para obtener unos valores diana de colesterol total<200 y LDL<100 mg/dl. Epleronona: indicado en pacientes con FEVI<40% que tengan diabetes o insuficiencia cardíaca sintomática con creatinina < 2,5 y niveles de K + < 5 meq/l. Betabloqueantes: Especialmente indicados si hay isquemia residual, disfunción del ventrículo izquierdo o HTA o EV. Los betabloqueantes son unos fármacos muy importantes en el manejo de la CI. Pero además son importantes en otras áreas de la Medicina, por lo que te los vas a encontrar frecuentemente en el estudio del MIR. Recuerda que debes repasar las contraindicaciones para su uso (que han sido preguntadas en el MIR últimamente). Uso de los beta-bloqueantes en Medicina ESPECIALIDAD Neuropsiquiatría USOS - Jaquecas. - Temblores posturales (indicado en el que puede aparecer en la E. de Parkinson). - Ansiedad (sintomático). O ftalmología - Glaucoma de ángulo ABIERTO. Cardiología E ndocrinología - Hipertiroidismo. Digestivo 1. Cuál es el electrocardiograma típico de un paciente con angina de esfuerzo si lo realizamos durante las crisis dolorosas? 2. Sabrías decir en qué tipo de angina es más frecuente encontrar una placa de arteriosclerosis complicada con trombosis? 3. Cuál de los antianginosos utilizados en la clínica tiene como base de su actuación la de la disminución de la precarga? 4. Qué antianginosos están contraindicados si el paciente tiene síntomas de insuficiencia cardíaca aguda? - IAM. - Prolapso mitral. - Angina estable e inestable. - HTA. - Arritmias (con estimulación adrenérgica aumentada). - Miocardiopatía hipertrófica obstructiva. - Profilaxis de HDA por varices (mejora el efecto si se dan junto con nitritos). 1. Descenso de ST. Recuerda que este ECG es también típico en las anginas inestables durante los episodios de isquemia, salvo en la angina de Prinzmetal, que cursa con ascenso del ST. 2. La angina inestable (de esta manera fíjate en que, por su mecanismo de producción, la angina inestable está mas cercana al IAM que a la angina estable, ya que ambos se producen por complicación aguda de una placa). 3. Los nitritos; además producen vasodilatación coronaria. 4. Los betabloqueantes y algunos antagonistas del Ca ++ (verapamil y diltiacem) porque reducen el inotropismo y la frecuencia ventricular. 3Cardiología 13
4 Complicaciones del IAM COMPLICACIÓN CLÍNICA CARACTERÍSTICAS PROPIAS TRATAMIENTO I. cardíaca Disnea, EAP, etc. - 1ª semana. Más frecuente en: - Diabetes mellitus. - IAM extenso. - IAM anterior. - IAM previo. - Ancianos. - Enfermedad multivaso. Más frecuente en: - Mucho valor IECAs, nitratos y diuréticos. - Digital poco eficaz en este tipo de I. cardíaca. Rotura pared libre Rotura musc. papilar CIV Aneurisma VI IAM VD Sd. de Dressler Generalmente taponamiento agudo. EAP I. cardíaca. I. cardíaca, tromboembolismos, arritmias. I. cardíaca derecha. Hipotensión arterial - Fiebre. - Pleuritis. - Pericarditis. - Frecuentes recidivas. - IAM transmural - IAM anterior. Disminuyen su incidencia: - BB. - Angioplastia primaria. - Más frecuente los primeros días. - Más frecuente en la necrosis del músculo papilar posterior. - Salto oximétrico y ecocardiografía lo diferencian de IM. - Soplo sistólico en BARRA. - Más frecuente en apicales. - ST persistentemente elevado. - Doble impulso apical o desplazamiento de éste. Asociado a IAM inferior al 30-50%. - 1ª o 2ª semana post-iam. - Autoinmune? Pericarditis post-iam Dolor torácico. Primeros 3 días post-iam. Quirúrgico urgente. Pericardiocentesis y líquidos iv. - IECAs. Quirúrgico urgente. Quirúrgico urgente. Líquidos (no diuréticos) y dobutamina. - AAS. - A veces corticoides. - Tratamiento con anticoagulantes contraindicado. - AAS. - Anticoagulantes contraindicados. - Fíjate cómo la insuficiencia cardíaca (sobre todo izquierda) puede ser una complicación del IAM y se produce sobre todo por la disfunción ventricular provocada por la isquemia y necrosis del músculo, pero también puede deberse en el contexto de un IAM a una IM aguda o a una CIV. - Un cuadro de insuficiencia cardíaca derecha es muy característico de un IAM de ventrículo dcho. Sin embargo, para asegurarnos de que no es un taponamiento, hemos de realizar siempre una ECO. - Un dolor torácico posterior a un IAM puede ser debido a una angina post IAM, pero también puede producirla una pericarditis (recuerda que la desviación del ST es hacia abajo en la angina y hacia arriba, como en el IAM, en la pericarditis, pero la elevación de ST puede ser también un reinfarto). De las tablas, se pueden desprender estas preguntas: 4 1. Después de qué maniobra terapéutica en el IAM puede aparecer un RIVA típicamente? 2. Cómo piensas que influye en el pronóstico del paciente con IAM la aparición de una fibrilación ventricular primaria (<24 h)? 3. Qué fármaco utilizarías para descender la frecuencia ventricular en un paciente con una fibrilación auricular con insuficiencia cardíaca asociada? 4. Qué signo físico tiene mayor valor en un paciente con aneurisma ventricular apical? 1. Tras una reperfusión (de hecho, este tipo de arritmia se utiliza como criterio de reperfusión). 2. Si se consigue desfibrilar, no altera el pronóstico. (Sin embargo, esto no impide que este tipo de arritmias sean la causa más frecuente de muerte prehospitalaria en el IAM). 3. La digoxina (no calcioantagonistas ni betabloqueantes). 4. El doble impulso apical. 14
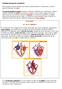
5 TEMAS VALVULOPATÍAS. En las valvulopatías, las preguntas han hecho referencia generalmente al diagnóstico y las indicaciones de tratamiento médico o quirúrgico. Estos son, por lo tanto, los datos que vamos a repasar. Muchas de las preguntas aparecen en forma de caso clínico, por lo que es conveniente que repases los aspectos más relevantes de la exploración clínica (algunos aparecerán en forma de preguntas en este capítulo). Lo mas importante es la patología de la válvula mitral, sobre todo la estenosis. FIEBRE REUMÁTICA (FR). Esta enfermedad suele aparecer en el MIR en el bloque de cardiología por su condición de factor etiológico de muchos tipos de valvulopatías: - Si te fijas bien, TODAS las valvulopatías del corazón izquierdo, salvo la estenosis aórtica y la insuficiencia mitral aislada, tienen como etiología más frecuente a la FR (las etiologías más frecuentes de esta aparecen en una tabla más adelante), mientras que ninguna de las valvulopatías del corazón derecho tienen a la FR como etiología más frecuente, salvo la estenosis tricuspídea (que generalmente, cuando aparece, lo hace con una estenosis mitral concomitante). - La forma más frecuente de afectación valvular producida por la FR es la doble lesión mitral (estenosis más insuficiencia). REPASA: [CRITERIOS DE JONES - TABLA 46 DE LA PÁGINA 81 DEL MANUAL CTO 7ª ED.]. REPASA: [TRATAMIENTO DE LA FR - PÁGINA 82 DEL MANUAL CTO 7ª ED.]. 1. Cuál es la manifestación más frecuente de la FR? 2. Cuál es la manifestación más grave de la FR? 3. Qué síntoma de la FR suele aparecer de forma tardía? 4. Qué es el soplo de Carey-Coombs? 1. La artritis: más frecuente en los adultos y generalmente en forma de poliartritis migratoria. 2. La carditis reumática, que puede abocar a una insuficiencia cardíaca y a valvulopatías posteriores, y es más frecuente en niños que en adultos. 3. Corea, que además no cede con los tratamientos utilizados para la carditis y poliartritis (salicilatos). Para esta alteración se utilizan tranquilizantes - ansiolíticos. 4. Un ruido diastólico que se escucha a veces en la FR y que se produce por hiperaflujo después de regurgitación. (La válvula es insuficiente por la FR y en la diástole llega más sangre al ventrículo, pero no es por estenosis). Recuerda que, a diferencia de la GN postestreptocócica, la FR sólo ocurre cuando la infección es faríngea. VALVULOPATÍAS. Fíjate en los focos de auscultación de las distintas valvulopatías: 5Cardiología 15
6 Semiología de la estenosis mitral. Fisiopatología de la estenosis mitral Para qué tienen importancia los fármacos que disminuyen la frecuencia ventricular en una EM? 2. La EM se puede agravar clínicamente si el paciente entra en fibrilación auricular. Recuerdas otras patologías cardíacas en las que ocurra esto mismo? 3. Cuál es el síntoma fundamental de la EM? 4. Por qué puede cursar una EM con síntomas de insuficiencia derecha con ingurgitación yugular, hepatomegalias, edemas, etc? 1. Porque, al estar dificultado el paso de la sangre de la aurícula al ventrículo, nos interesa que el tiempo de diástole se mantenga para que el llenado ventricular sea adecuado. 2. Todas aquellas en las que la contribución de la aurícula al llenado ventricular sea importante, entre las que están las que no tienen una buena distensibilidad del ventrículo, como las miocardiopatías restrictiva y obstructiva o la hipertrofia cardíaca secundaria a una estenosis aórtica o a hipertensión arterial. 3. La disnea. 4. Porque el aumento crónico de las presiones en las venas pulmonares (por trasmisión hacia atrás desde una aurícula izquierda que no se puede "deshacer" con facilidad de la sangre por la obstrucción valvular) produce una HTP que puede acabar afectando al VD. 16
7 5. Qué es el soplo de Graham Steel? 5. Es el soplo de insuficiencia pulmonar (es por tanto, también un soplo diastólico, como el de la EM, pero aumentando en la inspiración como todos los soplos del corazón derecho). Puede ser producido en algunos casos de EM evolucionados con HTP. Insuficiencia mitral. La clínica de la insuficiencia mitral depende de las características de distensibilidad de la aurícula. Por ello, en aurículas muy distensibles con gran volumen de regurgitación, los síntomas principales pueden ser los debidos a gasto cardíaco descendido (fatiga). Los síntomas debidos a congestión pulmonar, aunque frecuentes, se ven menos que en la estenosis mitral. 1. Por qué crees que son útiles los vasodilatadores en la insuficiencia mitral? 1. Porque cuanto menos le cueste al corazón expulsar la sangre hacia el circuito sistémico, menor será el volumen regurgitante hacia la AI. (Recuerda que están especialmente indicados los IECAs). 2. Cuál es la prueba diagnóstica de elección en la insuficiencia mitral? Prolapso mitral (Síndrome de Barlow). Probablemente es la causa más frecuente de insuficiencia mitral aislada. - Recuerda que cuanto más "blandas y distensibles" sean las valvas, más probable es que se prolapsen hacia la aurícula; por ello, las enfermedades del colágeno asocian frecuentemente prolapso mitral. - Para acordarte de este cuadro, imagina a una mujer con dolores torácicos, o síntomas parecidos a los de un trastorno por ansiedad (palpitaciones, disnea, crisis de ansiedad, agorafobia, cefaleas, etc.). No confundas prolapso con insuficiencia mitral; de hecho, si un prolapso tiene insuficiencia se trata como la insuficiencia. 2. La ecocardiografía (esto vale para todas las valvulopatías, y para las cardiopatías congénitas). 7Cardiología 17
8 1. Cuál es la manifestación clínica más frecuente del prolapso mitral? 2. Cuál es el síntoma más frecuente? 3. Cuál es el tratamiento de elección para los síntomas del prolapso mitral? 4. Qué maniobra aumenta la intensidad del soplo? 1. La mayoría de prolapsos son asintomáticos y presentan una auscultación totalmente normal. 2. El dolor torácico atípico. 3. Los betabloqueantes. 4. La maniobra de Valsalva (igual que la miocardiopatía hipertrófica obstructiva). Estenosis aórtica. Etiología de la estenosis aórtica por grupos etarios. GRUPO DE EDAD ETIOLOGÍA MÁS FRECUENTE 0-30 años Válvula unicúspide años Válvula bicúspide Más de 70 años Senil degenerativa o calcificada idiopática Características clínicas de la estenosis aórtica. SÍNTOMAS Angina Síncope PARTICULARIDADES - Síntoma más frecuente (generalmente es de esfuerzo). - Supervivencia media 5 a. - Generalmente de esfuerzo. - Supervivencia media 2-3 a. D isnea - Supervivencia media 1-2 a. 8 En la estenosis aórtica (al igual que en la EM), el corazón funciona mejor cuando tiene más tiempo para realizar su función. En la EM, porque tiene "más diástole" para descargar la aurícula, y en la estenosis aórtica, porque tiene más sístole para descargar el ventrículo. Por ello, son enfermedades cuyos síntomas empeoran con el esfuerzo y con situaciones que aumentan la frecuencia ventricular. Recuerda que la estenosis aórtica es típica de varones ancianos (80% de los pacientes) en contraposición con la estenosis mitral, que es más frecuente en mujeres (mujeres con chapetas a lo "Heidi"). 18
9 1. Generalmente los síntomas son los que indican el tratamiento Qx en la estenosis aórtica (ver esquema Inteligente), pero, cuándo se indica este tratamiento, aunque esté asintomático si el gradiente es elevado? 2. Cómo es el pulso de un paciente con estenosis aórtica? 3. Cómo se llama a la irradiación del soplo de estenosis aórica hacia el borde esternal izquierdo y ápex? 4. Qué fármacos están prácticamente contraindicados en la estenosis aórtica? 5. Qué deberías pensar si en un paciente con estenosis aórtica aparece una fibrilación auricular? 6. Cuándo se debe realizar coronariografía? 1. En los niños y adolescentes jóvenes, ya que en este grupo es más frecuente la muerte súbita. 2. Anácroto, tardus et parvus. 3. Fenómeno de Gallavardin. 4. Los vasodilatadores (recuerda que, sin embargo, tienen mucha utilidad en los pacientes con insuficiencias mitral y aórtica) y los inotropos negativos. 5. Que probablemente tenga una estenosis mitral asociada, ya que la FA es rara en esta valvulopatía. 6. En pacientes que van a ser intervenidos y tienen angina o factores de riesgo coronario, o son varones mayores de 45 años o mujeres mayores de 55 años (en general). Semiología de la insuficiencia aórtica. Fisiopatología de la Insuficiencia aórtica. 9Cardiología 19
10 1. Cómo está la PCP en una i. aórtica crónica? 2. Y en una aguda? 3. Por qué el ejercicio físico no aumenta los síntomas en la insuficiencia, como ocurre en la estenosis aórtica? 4. Cómo es el pulso en la insuficiencia aórtica? 1. Normal, al menos en la fase de compensación. 2. Elevada, porque el ventrículo se ve de repente con más sangre de la normal en la diástole y esto se transmite hacia atrás. 3. Porque reduce el tiempo de diástole y produce vasodilatación periférica. Fíjate como, al contrario que en la estenosis mitral, en la que necesitábamos "mucha diástole", aquí tener un poco menos es mejor (así la aorta no tiene tiempo de devolver la sangre al corazón). 4. Celer y magnus (rápido y amplio); además puede existir una doble muesca sistólica (pulso bisferiens que también se ve en la miocardiopatía hipertrófica). VALVULOPATÍAS DE CAVIDADES DERECHAS. CUADRO RESUMEN DE VALVULOPATÍAS En la IM o IAo, si FEVI es menor del 30%: trasplante cardíaco. EM IM EAo IAo Etiología Fiebre reumática (FR) FR (EM + IM) Prolapso válvula mitral (IM aislado) < 30 años: unicúspide años: bicúspide > 70 años: degenerativa Valvular: Aguda: endocarditis Crónica: FR Dilatación anillo: Aguda: disección aorta Crónica: síndrome de Marfan Clínica Disnea Disnea Angina Síncope Disnea Tratamiento médico Diuréticos Digoxina Disnea No vasodilatadores IECA No vasodilatadores IECA/ pino Tratamiento quirúrgico Cirugía si síntomas Si HTP aunque esté asintomático FEVI < 60% o DTS > 45 aunque asintomática FEVI < 50% aunque asintomático Niño: siempre cirugía FEVI < 50% o DTS > 55 aunque asintomática 10 Anatomía favorable: VPPB Anatomía desfavorable: prótesis Intentar reparación, si no se puede: prótesis. PRÓTESIS Alternativa: operación de Ross Niño: valvuloplastia PRÓTESIS Alternativa: operación de Ross 20
11 TRATAMIENTO DE VALVULOPATÍAS DEL CORAZÓN IZQUIERDO. RESUMEN. Cardiología 11 21
12 1. Cuál es el signo de Rivero Carvallo? 2. Qué es el soplo de Austin-Flint? 1. El aumento de la intensidad de los soplos originados en el lado derecho con la inspiración. 2. Es el que se oye en ocasiones en las insuficiencias aórticas durante la diástole, provocado por una "estenosis mitral" secundaria al impacto del chorro de regurgitación sobre la valva anterior de la mitral. Indicaciones generales sobre el uso de prótesis. PRÓTESIS BIOLÓGICAS: - Mujeres que desean tener hijos. - Enf. que contraindican anticoagulación. - Pacientes mayores de 80 años. - Pacientes que no sigan un control correcto de la medicación PRÓTESIS MECÁNICAS: - Menores de años con esperanza de vida mayor de 10 años. - Enfermedades que necesiten anticoagulación. - Niños y adolescentes. - Estados con aumento de calcificaciones. Complicaciones asociadas al uso de prótesis valvulares. COMPLICACIÓN ENDOCARDITIS PRECOZ TARDÍA TROMBOSIS EMBOLIA ANEMIA HEMOLÍTICA ETIOLOGÍA - Ocurre en los primeros 60 días. - Contaminación durante la intervención. - S. epidermidis - Tras los 60 días. - Mismos mecanismos y gérmenes que en válvula nativa. - Estreptococos. Pacientes no adecuadamente anticoagulados 2-3% mitral. 1-2% aórtica. Choque de los hematíes con la prótesis. CLÍNICA Fulminante. IC Insuficiencias valvulares IC TRATAMIENTO Antibióticos y cirugía Antibióticos. Cirugía si hay signos de disfunción valvular o deshidencia de la prótesis. Sustitución valvular urgente, optimización de la anticoagulación o trombolisis según los casos. Anticoagular con INR entre y añadir antiagregación plaquetaria (como prevención). S dme anémico. Generalmente no precisa. 12 DISFUNCIÓN PROTÉSICA - Fallo estrructural. - Dehiscencias. - Formación de trombos Desarrollo progresivo de síntomas de IC Sustitución valvular. 22
13 TEMA 29. CARDIOPATÍAS CONGÉNITAS. Las cardiopatías congénitas más preguntadas hasta ahora han sido la CIA, la coartación de aorta y la tetralogía de Fallot. Para estudiar este tema, es mejor que recuerdes primero los aspectos generales, sobre todo los que están en relación con las complicaciones que pueden presentar los shunt de izquierda-derecha y de derecha-izquierda. Otro aspecto que no debes olvidar, por ser común al conjunto de las cardiopatías congénitas, es que el método diagnóstico de elección para todas ellas es la ecocardiografía. REPASA: [CLASIFICACIÓN FISIOPATOLÓGICA DE LAS CARDIOPATÍAS CONGÉNITAS. FIGURA 91, PÁG. 121 DEL MANUAL CTO 7ª ED]. CLÍNICA DE LAS CARDIOPATÍAS CONGÉNITAS. CORTOCIRCUITO DCHA. - IZQDA. - Cianosis. - Poliglobulia. - Crisis hipoxémicas (típico del Fallot). - Abscesos cerebrales (típico del Fallot). CORTOCIRCUITO IZQDA. - DCHA. - Hiperaflujo pulmonar (a la larga HTP y sd. de Eisenmenger). - Aumento de infecciones pulmonares. - Insuficiencia cardíaca. TIPOS CIA CIV Cardiopatías con Shunt izquierda-derecha (acianóticas). CARACTERÍSTICAS PROPIAS Tres tipos: - Tipo ostium secundum (la más frecuente). - Ostium primum: (asociado a sd. de Down e insuficiencia mitral con frecuencia). - Seno venoso (asociado frecuentemente a DVPAP). La mayoría son pequeños y cierran espontáneamente. D P Shunt entre aorta y arteria pulmonar. CLÍNICA - Generalmente asintomáticos hasta 2ª - 3ª década. - Desdoblamiento amplio y fijo del 2º ruido. - Ostium primum: eje izquierdo en ECG. - Ostium secundum: eje derecho en ECG. - Cateterismo: salto oximétrico en AD. Soplo sistólico "en barra" en mesocardio. Catererismo: salto oximétrico AD-VD Soplo "en maquinaria" en parte superior del borde esternal izquierdo. TRATAMIENTO - Cuando el cortocircuito es significativo (Qp/Qs > 1,5-2) indicada cirugía. - Tratamiento de DP y CIA (sólo en ostium secundum) se puede realizar vía sondaje percutáneo. - La HTP grave contraindica cirugía. - En prematuros sintomáticos con ductus es útili el empleo de indometacina. REPASA: [TIPOS DE COMUNICACIONES INTERAURICULARES - FIGURA DE LA PÁGINA 123 DEL MANUAL CTO 7ª ED]. 1. Cómo se llama la asociación de CIA con estenosis mitral? 2. Y la inversión del flujo, haciéndose derecha-izquierda tras el desarrollo de HTP? TIPOS TF TGV Cardiopatías con Shunt derecha-izquierda (cianógenas). CARACTERÍSTICAS - Acabalgamiento aorta. - CIV. - Estenosis pulmonar. - HVD. - Hipoaflujo pulmonar. - Aorta sale de VD. - Art. Pulm. sale de VI. - Alguna zona de shunt I-D (sobre todo CIA). - Ver figura. CLÍNICA La común a cardiopatías cianóticas +: - Embolismos paradójicos. - Alteraciones de coagulación. - Abscesos cerebrales. Es la cardiopatía cianógena mas frecuente a partir del año de edad. Cianosis muy precoz /la cardiopatía cianótica al nacimiento más frecuente. 1. Síndrome de Lutembacher. 2. Síndrome de Eisenmenguer. RX - Corazón en zueco. - Signo del hachazo. Pedículo estrecho. Hiperaflujo pulmonar. TRATAMIENTO Cirugía antes de 18 meses. - Mantener el ductus permeable (PG E1), Rashkind. - Corrección Qx el intercambio arterial. Cardiología 13 23
14 Trasposición de los grandes vasos. Coartación de aorta. Repasa las principales características de esta cardiopatía con estas preguntas: 1. Cuál es la cardiopatía congénita más frecuente asociada a coartación de aorta? 2. Cuál es el tipo de coartación de aorta más frecuente? 1. La valvulopatía aórtica de tipo bicúspide. 2. La postductal. 3. Cuál es el principal hallazgo exploratorio en una coartación de aorta? 3. Un retraso y disminución de amplitud de los pulsos femorales. 4. Qué sospecharía en primer lugar si un paciente diagnosticado de coartación de aorta acude a urgencias con cefalea muy intensa, rigidez de nuca y fotofobia? 4. Pensaremos que ha tenido una rotura de un aneurisma intracraneal. Otras alteraciones asociadas a coartación de aorta son la poliquistosis renal y el síndrome de Turner. 5. Qué hallazgos típicos encontramos en una Rx de tórax de un paciente con coartación de aorta? 5. Las muescas en la superficie inferior de las costillas y el "signo del 3". Sin embargo no te confundas, las pruebas de elección para el diagnóstico son la ecografía y la aortografía. 6. Cuál es el periodo ideal para el tratamiento de un paciente con coartación de aorta? 6. La edad ideal para la reparación está entre 2-3 años (no retrasarlo más de los 6 años). Recuerda que, en los adultos, la cirugía a veces no corrige la HTA. 7. Qué síndrome asocia coartación aórtica, pterigium colli, hipertensión arterial, edemas en miembros superiores, disgenesia gonadal (X0)? 7. Síndrome de Turner. TEMA 31. ENFERMEDADES DE LA AORTA. 14 La enfermedad más importante de la aorta es el aneurisma, del que vamos a repasar su forma más importante, el secundario a ateroesclerosis. Recuerda que el tipo más frecuente de aneurisma de aorta es el abdominal y su localización típica es infrarrenal. También te ofrecemos un algoritmo del manejo de la disección de aorta. 24
15 MANEJO DE LA DISECCIÓN DE AORTA. SOSPECHA CLÍNICA Dolor típico: dolor intenso, brusco, desgarrador, que progresa a medida que se extiende la disección. Síntomas compresivos de estructuras adyacentes. Sangrado (ruptura de la pared). Síntomas isquémicos migratorios. Asimetría de pulsos. HTA (hipotensión si rotura). DIAGNÓSTICO - Eco transesofágica (1ª elección) y TAC. - Rx tx: ensanchamiento mediastínico. TRATAMIENTO Tipo A BAJAR la PRESIÓN ARTERIAL Contraindicado diazóxido e hidralazina y muy especialmente la anticoagulación. Contraindicado balón de contrapulsación. BLOQ + nitropusiato IV Tipo B TTO. CONSERVADOR (médico) Cardiología CIRUGÍA COMPLICACIONES Mantenimiento 15 25
16 MANEJO DEL ANEURISMA DE AORTA. TEMA 32. ENFERMEDADES ARTERIALES. La mayoría de las preguntas encuadradas bajo este epígrafe hacen referencia a la isquemia arterial aguda y crónica, por lo que deben ser dos temas que domines a la perfección. CARACTERÍSTICAS DE LAS PRINCIPALES ENFERMEDADES ARTERIALES. SÍNTOMAS DIAGNÓSTICO TRATAMIENTO Robo de la subclavia - Disminución del pulso del lado afecto. - Síntomas de insuficiencia vertebro-basilar. Arteriografía. - Quirúrgico (endarterectomía o derivación). Atrapamiento de la arteria poplítea - Claudicación intermitente de la extremidad afecta. - Disminución de pulsos con la contracción del gemelo. Arteriografía. - Quirúrgico (miotomía del gemelo interno). Fístula A-V - SOPLO CONTINUO + masa pulsátil. - I. CARDÍACA si es de flujo muy alto. Arteriografía. - Obliteración de comunicación (generalmente percutánea). Sd. de compresión de la salida del tórax - Alteraciones por compresión de integrantes del paquete neurovascular (nervio, arteria, y vena). Maniobras. Rx. - CONSERVADOR (en la mayoría). - Quirúrgico (refractarias al tratamiento anterior). Ateroembolias - Microémbolos de colesterol procedentes de placas arteroescleróticas, frecuentemente tras procedimientos intervencionistas. - Síndrome del dedo azul. Clínico. Eliminación de la fuente embolígena Arteritis de Takayasu - Mujeres jóvenes asiáticas. - Obstrucción de las grandes ramas de la aorta. Angiografía. En algunos pacientes son efectivos los corticoides en la fase aguda. Endarterectomías y derivaciones quirúrgicas. Tromboangeítis Obliterante (Buerguer) - Claudicación. - Fenómeno de Raynaud. - Tromboflebitis migratoria de venas superficiales. Hª clínica y exploración física. Arteriografía: afilamiento de los vasos distales. Abstinencia del tabaco 16 REPASA: [DIFERENCIAS ENTRE TROMBOANGEÍTIS Y ARTEROESCLEROSIS OBLITERANTE - TABLA 70, PÁG. 149 MANUAL CTO 7ª ED]. 26
17 En relación con el Raynaud, recuerda la acrocianosis, que tiene una clínica parecida, pero no cursa con alteraciones tróficas (el Raynaud puede hacerlo), no desaparece en los ambientes cálidos (aunque sí puede mejorar) y, como en el Raynaud, no existe un tto. eficaz. ALGORITMO DIAGNÓSTICO TERAPÉUTICO DE LA ISQUEMIA ARTERIAL AGUDA Y CRÓNICA. OCLUSION ARTERIAL PERIFERICA Aguda Crónica Sospecha embolia: No antecedentes vasculares. Pulsos contralaterales conservados. Sospecha trombosis arterial aguda: Historia de claudicación o enfermedad vascular. Claudicación larga distancia (estadio I ó IIa). Claudicación corta. Dolor de reposo, lesiones tróficas (estadios IIb, III, IV). Cardiopatía embolígena (90%) No cardiopatía embolígena Arteriografía Arteriografía Valvulopatías Fibrilación auricular Válvulas mecánicas Disquinesias (IAM) Placas ateromatosas Aneurismas E. paradójicas Isquemia mal tolerada (alteración sensitiva y motora) Isquemia tolerada (sin alteración sensitiva ni motora) Estenosis segmentarias en sectores proximales Estenosis u oclusiones extensas o afectación territorio distal ANGIOPLASTIA PERCUTÁNEA +/- Stent Cirugía Embolia: Fibrinolisis Tratamiento médico. Medidas higiénicodietéticas. EMBOLECTOMÍA con sonda de Fogarty Trombosis: TROMBOENDARTERECTOMÍA Estenosis residual o disección Angioplastia percutánea más prótesis endoluminal Trombosis By-pass Cirugía REPASA: [ESTADIOS CLÍNICOS DE LA FONTAINE - TABLA 67, PÁG. 144 DEL MANUAL CTO 7ª ED.] REPASA: [DIFERENCIAS ENTRE EMBOLIA Y TROMBOSIS ARTERIAL AGUDA - TABLA 69, PÁG. 148 DEL MANUAL CTO 7ª ED.] Cardiología 17 27
18 1. En qué consiste el fenómeno de Raynaud? 2. Cuál es la causa más frecuente de fenómeno de Raynaud? 3. Cómo se realiza el diagnóstico de Raynaud? 4. Cuál es la causa más frecuente de isquemia crónica de los miembros? 5. Cuál es la causa más frecuente de claudicación en los adultos jóvenes? 6. Cuál es el sitio más frecuente de oclusión ateroesclerótica en las extremidades inferiores? 7. Cuándo se realizan injertos extraanatómicos? 1. En una secuencia típica en relación con la exposición al frío o con tensión emocional consistente en palidez (vasoconstricción), cianosis y rubor (hiperemia reactiva). 2. La enfermedad de Raynaud (el 50% de los fenómenos de Raynaud son enfermedades de Raynaud, es decir, de causa desconocida). De los de causa conocida, recuerda algunos muy importantes como la esclerodermia, la enfermedad de Buerger y los trastornos mieloproliferativos. 3. Reproduciendo los síntomas, exponiendo las manos a agua helada. 4. La aterosclerosis. 5. El síndrome de Leriche (obliteración aortoiliaca). 6. A nivel de la arteria femoral superficial, en el interior del canal de Hunter. 7. En pacientes de alto riesgo por enfermedad asociada grave y edad avanzada o en enfermos con escasa expectativa de vida. TEMAS 7 Y 8. ARRITMIAS. La mayor parte de las preguntas se refieren a las taquiarritmias, especialmente la fibrilación auricular. A) BRADIARRITMIAS. Los mecanismos fundamentales para la producción de bradiarritmias son que haya una alteración del sistema de generación de impulsos (como ocurre, por ejemplo, en el síndrome del nódulo sinusal enfermo) o que haya una alteración en el camino de conducción del estímulo que obligue a un marcapasos más lento a "tomar la responsabilidad" de marcar el ritmo del corazón. Recuerda que, cuanto más distal sea una interrupción del sistema de conducción, más grave es. Características y tratamiento de las bradiarrtimias. ENFERMEDAD Disfunción nodo sinusal MANIFESTACIONES ECG Puede existir: - Bradicardia. - Bradicardia - taquicardia. TRATAMIENTO Marcapasos en: - Sintomáticos. - Pausas diurnas > 3 sg. ALTERACIONES CONDUCCIÓN A-V B loqueo primer grado P R > 0,20 sg. No precisa. ASOCIACIÓN LOCALIZACIÓN Bloqueo segundo grado (Mobitz I) Aumento progresivo de PR hasta bloqueo de impulso. Marcapasos si sintomático. IAM inferior. Farmacos. Nodo AV. Bloqueo segundo grado (Mobitz II) Fallo de conducción de algunos impulsos (P no seguida de QRS). M arcapasos. IAM anterior. Haz de Hiss 18 B loqueo tercer grado D isociación A - V. Marcapasos. 28
19 De los bloqueos, es importante conocer el concepto y su tratamiento (que es muy fácil, como ves). Pon un poco más de atención en el bloqueo de 2º grado, que es el nivel donde cambia el tratamiento, dependiendo de que sea Mobitz I ó II. (Por cierto, como te decíamos antes, el Mobitz II, que es más distal, más grave y además evoluciona más frecuentemente a BAV completo). B) TAQUIARRITMIAS. Las taquiarritmias son más preguntadas que las bradiarritmias.te vamos a mostrar los aspectos más interesantes. Extrasístoles Extrasístoles auriculares Extrasístoles ventriculares P antes de tiempo. QRS antes de tiempo. 60% adultos la presentan. 60% adultos la presentan. Importancia clínica en afectos de cardiopatía Sin importancia patológica. isquémica si frecuentes, complejos o fenómeno R sobre T. Q RS normal. QRS anchos. B etabloqueantes si molestias. Betabloqueantes si síntomas molestos. P ausas no compensadoras. Pausas compensadoras. Taquicardia Supraventricular Paroxística. Son taquicardias regulares de QRS estrecho. La causa más frecuente es por reentrada. 1. Cuál será la primera medida que debemos tomar ante un paciente con una taquicardia supraventricular paroxística? 1. El empleo de maniobras vagales (Valsalva, masaje carotídeo...) 2. Qué medidas adoptarías si estas no son efectivas? 2. Uso de adenosina, ATP o verapamil i.v. Síndromes de Preexcitación. 1. Cómo es el QRS en una taquicardia supraventricular asociada a WPW, ancho o estrecho? 2. Qué alteraciones hidroelectrolíticas cursan con QT largo? 1. Puede ser de las dos maneras, todo depende de que el impulso vaya por la vía normal y regrese por la accesoria (QRS normal), conducción ORTODRÓMICA (que es la más frecuente), o que vaya por la vía accesoria y regrese por la normal (QRS ancho, conducción antidrómica). 2. La hipocalcemia, hipopotasemia (recuerda la onda U, que también puede aparecer característicamente en esta alteración) e hipomagnesemia. Cardiología 3. Cuál es el tratamiento definitivo de estos síndromes de preexcitación? 3. La ablación de la vía accesoria con un catéter de radiofrecuencia
20 Fibrilación auricular (FA). Debes tener claro el manejo de esta arritmia. Es esencial saber cómo se emplea el tratamiento anticoagulante, que se administra tanto si la FA es crónica como paroxística. Manejo ante una fibrilación auricular. 1º. Control frecuencia cardíaca 1. Digoxina 2. Betabloqueantes 3. Verapamil/ Diltiazem 2º. Merece la pena revertir a ritmo sinusal? En función de dos parámetros: 1. Dilatación auricular: >55mm. de diámetro, no compensa 2. Tiempo que lleva en FA: >6-12 meses, no sirve para nada. Recidivaría 3º. Tiempo de evolución de la FA En función de dos parámetros: 1. <48 horas: cardioversión a. Farmacológica: antiarrítmicos de clase Ic (salvo IC o cardiopatía estructural importante, en la que se prefiere amiodarona) b. Eléctrica: Desfibrilador 2. >48 horas: a. Anticoagular 3-4 semanas (Puede suprimirse este paso si en la ECO transesofágica se demuestra ausencia de trombos en aurícula o en orejuela) b. Posteriormente cardiovertir c. Después mantener anticoagulación 3-4 semanas más 20 4º. Indicaciones de anticoagulación oral crónica: 1. Alto riesgo embolígeno a. AP embolia o AIT b. EM c. Prótesis valvulares 2. Factores de riesgo moderados a. HTA b. DM c. IC d. >75 años Taquicardias e. FE 35% Ventriculares. No FR Antiagregar 1FR moderado Antiagregar o anticoagular 2 FR moderados ACO 1FR elevado ACO 30
21 Taq. ventricular Torsades de Pointes RIVA CONCEPTO Más de 3 latidos procedentes del ventrículo a más de 100 lpm. TV con QRS polimorfos de amplitud cambiante. TV. Se considera signo de reperfusión tras un IAM. ECG QRS ancho; igual siempre: monomorfa; diferencias de un latido a otro: polimorfa. Puede existir disociación AV y a veces hay P retrógrada. Taquicardia ventricular sostenida (cuando es > a 30 sg). QT largo previo. (Mira las causas de QT largo en pág. 57 del Manual CTO 7ª Edición) Oscilación de la línea base en el curso de la taquicardia. Similar a TV con frecuencia entre lpm. REPASA: [DIAGNÓSTICO DIFERENCIAL ENTRE TV Y TSV CON QRS ANCHO - TABLA 26, PÁG. 56 DEL MANUAL CTO 7ª ED.] Para que te acuerdes bien, ten claro que todas las arritmias que producen compromiso cardiovascular importante tienen como tratamiento de elección la cardioversión eléctrica inmediata. TEMA 30. HTA. El tipo más frecuente es la esencial. Sin embargo, en el MIR han aparecido muchas veces preguntas sobre las causas de HTA secundaria, que es lo primero que hay que descartar ante un paciente con aumento de presión arterial. Debes conocer bien cómo se diagnostica la HTA. Recuerda, además, que la HTA es un factor patogénico por sí mismo de alteraciones orgánicas. Hablamos de HTA cuando: TAS>140 mmhg. TAD> 90 mmhg. PASOS A SEGUIR ANTE UN AUMENTO DE PRESIÓN ARTERIAL. Medición presión arterial PAS >140 mmhg y/o PAD >90 mmhg Mediciones repetidas seriadas en las 2-3 semanas siguentes HTA 2aria (5-10%) Tto. etiológico Confirmación HTA DESCARTAR HTA 2aria CONTROL HTA *En caso de DM o afectación de órganos diana se comienza de entrada tratamiento farmacológico cuando las cifras tensionales sean entre de sistólica y/o 90/80 de diastólica HTA esencial 1º medidas dietéticas No confirmación HTA Seguimiento NO CONTROL -sal -peso -control de otros factores de riesgo cardiovasculares Tto. MÉDICO* - Antag. calcio - IECAs o antagonistas receptores de angiotensina II - bloquentes - Diuréticos - Alfa-1-antagonistas Cardiología 21 31
22 ALTERACIONES ORGÁNICAS EN LA HTA. CARDIOVASCULAR RETINA SNC RIÑÓN - HVI. - Aterosclerosis periférica. - Retinopatía hipertensiva (ver ultrarresumen Oftalmología). - ACV (hemorrágicos e isquémicos). - Encefalopatía hipertensiva. - Enfermedad de Binswanger. - Arterioesclerosis renal (lesión parecida a la de esclerosis sistémica). Para descartar las HTA secundarias, tienes que conocer qué patologías pueden cursar con un aumento de la PRE- SIÓN ARTERIAL (mira también cuál es la prueba diagnóstica de elección en cada caso). CAUSAS DE HTA SECUNDARIA. RENOVASCULAR (el grupo más frecuente) ENDOCRINAS CARDIOVASCULARES FARMACOLÓGICAS - Estenosis arterial (más frecuente en ancianos). - Displasia fibromuscular (más frecuente en mujeres jóvenes). - Anticonceptivos orales (la causa específica más frecuente de HTA secundaria). Casi todo son hiperfunciones: - Hipertiroidismo. - Hiperparatiroidismo. - Acromegalia. - Cushing. - Hiperaldosteronismo. - Feocromocitoma. - Coartación de aorta. - Insuficiencia aórtica (HTA sistólica aislada). - Ciclosporina. - Esteroides. - AINEs. - Cocaína, anfetaminas. TRATAMIENTO. Hay diferentes fármacos de uso común en el tratamiento de la HTA. Debes conocer el tratamiento en algunas situaciones especiales. Además, sería bueno que recuerdes los efectos secundarios más importantes de los fármacos más usados en el tratamiento de la HTA. FÁRMACO Diuréticos tiazídicos y de asa. D iuréticos ahoradores de K +. Betabloqueantes. EFECTOS SECUNDARIOS + H ipo K. Aumento ácido úrico. Hiperglucemia. Hiperlipidemia. + H iper K. Ginecomastia y disfunción sexual en el varón (éstos dos la espironolactona). Broncoespasmo. Depresión, insuficiencia vascular periférica, hipertrigliceridemia. A lfabloqueantes. Hipotensión ortostática, taquicardia. + + A ntagonistas Ca tipo dihidropiridinas (nifedipina). + + A ntagonistas Ca tipo verapamil o diltiazem. Taquicardia, cefalea, enrojecimiento facial, edemas pretibiales. Crono e inotropismo negativos, estreñimiento. I ECAs. Tos irritativa, erupciones, disgeusia. 22 Antagonistas receptores Ang. II (tipo losartán) Mareo. 32
23 1. Qué fármacos se usan generalmente en el tratamiento de la HTA del embarazo? 2. Cuál es el concepto de HTA maligna? 3. En un anciano con enfermedad prostática leve y HTA serán considerados como muy útiles los Por qué son de menor utilidad los betabloqueantes y los diuréticos en el tratamiento de HTA con el colesterol elevado y/o glucemias anormales? 1. La alfametildopa y la hidralacina. 2. La que produce edema de papila. 3. Los antagonistas alfa-1 (prazosín, terazosín), que además de hipotensores, se utilizan para aumentar el flujo de orina. 4. Porque estos dos tipos de fármacos alteran el perfil lipídico. En el caso de los betabloqueantes, pueden ser peligrosos en la DM porque enmascaran los síntomas adrenérgicos de la hipoglucemia. Los diuréticos tiacídicos pueden además producir hipopotasemia e hiperuricemia. 5. Qué fármaco es considerado de elección en el tratamiento de la HTA vasculorrenal? 6. Cuál deberá ser tu 1ª sospecha si un paciente con HTA (que no toma diuréticos) tiene el K + bajo? 7. En qué tipo de HTA secundaria se utiliza el renograma con captopril como prueba diagnóstica? 8. Cuándo es más probable la HTA secundaria? 5. Los IECAs o los ARA-II. Son también de elección cuando hay DM, ya que parece que reducen la incidencia de nefropatía. Si hay estenosis bilateral o existe sólo un riñón, están contraindicados. 6. Podría ser un hiperaldosteronismo primario, que cursaría con K + bajo y alcalosis metabólica. 7. En la HTA vasculorrenal. 8. Cuando la HTA aparece antes de los 30 años o después de los 50. TEMA 2. SEMIOLOGÍA CARDÍACA. Lo más preguntado en este tema son las características del pulso, tanto arterial como venoso. REPASA: [CARACTERÍSTICAS DEL PULSO ARTERIAL Y VENOSO - PÁGS 17, 18 Y 19 DEL MANUAL CTO 7ª ED.] 1. Qué soplos aumentan con la maniobra de Valsalva? 1. Los soplos de la miocardiopatía hipertrófica obstructiva y el prolapso mitral. 2. Cuál es el soplo de Austin-Flint? Últimamente los soplos y otros ruidos cardíacos están tomando mayor trascendencia. TEMAS 5 Y 6. INSUFICIENCIA CARDÍACA. 2. El soplo diastólico por estenosis mitral que aparece en el contexto de una insuficiencia aórtica. La insuficiencia cardiaca es la situación en la que se produce un gasto cardiaco inferior a las necesidades metabólicas. El marcador pronóstico mas importante es la fracción de eyección, siendo la mortalidad al año del 50% en aquellos con clase funcional IV. REPASA: [TIPOS DE INSUFICIENCIA CARDIACA - TABLA 16 DE LA PÁGINA 35 DEL MANUAL CTO 7ª ED.] 1. Cuáles son las principales causas de insuficiencia cardiaca? 1. La cardiopatía isquémica y la HTA. Cardiología 2. Y las principales causas de IC diastólica? 2. La hipertrofia ventricular izquierda y la isquemia miocárdica
24 CLÍNICA. REPASA: [PRINCIPALES DIFERENCIAS ENTRE IC SISTÓLICA VS DIASTÓLICA - TABLA 15 DE LA PÁGINA 35 DEL MANUAL CTO 7ª ED.] TRATAMIENTO. Las diferentes posibilidades que existen se resumen imaginando que el corazón insuficiente es como una persona débil, cargada con un peso muy grande que intenta empujar una gran piedra; por lo tanto es fácil deducir que le podemos ayudar transformándole en un atleta (fármacos inotrópicos positivos), quitándole parte del peso que lleva (fármacos reductores de la precarga) o cambiando la piedra que intenta mover por una más pequeña (reducción de la postcarga). Fármacos inotrópicos positivos. Digital, dobutamina, etc. Para recordar los aspectos más importantes de la digital, contesta tapando la columna de la derecha: Cuál es la indicación más clara para uso de la digital en la IC? 2. Cuál es la causa más frecuente de intoxicación digitálica? 3. Cuál es la arritmia más frecuente en la intoxicación digitálica? 4. Y la más característica? 5. Cómo se realiza el tratamiento de una intoxicación digitálica? 1. Miocardiopatía dilatada con FA. 2. Insuficiencia renal. 3. Las extrasístoles ventriculares. 4. Taquicardia auricular con BAV variable. 5. Se detiene el tratamiento y se emprenden medidas para el control de las arritmias. En concreto, un marcapasos temporal puede ser necesario si el bloqueo no se soluciona de forma adecuada, y la lidocaína es muy útil para el tratamiento de las taquiarritmias ventriculares. Si hay hipopotasemia, evidentemente una parte importante de su tratamiento será su reposición. 34
25 La digoxina puede mejorar el pronóstico de los pacientes con insuficiencia cardíaca y fibrilación auricular, pero no ha demostrado mejorar la supervivencia de la IC en ritmo sinusal. El resto de inotrópicos positivos no han demostrado una mejoría del pronóstico, incluso pueden empeorarlo. Fármacos que disminuyen la precarga o la postcarga. Reducción de Precarga Disminución de las presiones telediastólicas Disminución de la congestión venosa. Reducción de Postcarga Aumento del gasto cardíaco. Vasodilatadores: Los más usados son los IECAs (vasodilatadores arteriales y venosos). Mejoran la IC y retrasan su desarrollo en pacientes con disfunción ventricular izquierda. Mejoran el pronóstico de los pacientes con IC. Son el tratamiento de elección en la miocardiopatía dilatada. Mejoran la supervivencia en pacientes con ICC de etiología isquémica y en pacientes con miocardiopatía dilatada. Últimamente se están introduciendo en la clínica los ARA II (antagonistas de los receptores de angiotensina II), que tienen el mismo efecto beneficioso de los IECAs, con la ventaja añadida de que no aumentan los niveles de bradicininas, las cuales se consideran responsables de algunos efectos secundarios de los IECAs, como la tos o el angioedema. Su uso ha sido aprobado en el tratamiento de la HTA y la ICC. Nitratos: Son vasodilatadores preferentemente venosos. Diuréticos: Reducen la precarga. El tratamiento con espironolactona en dosis bajas (25 mg/24h) ha demostrado disminuir la mortalidad. Repasa la siguiente tabla acerca de los diuréticos. DIURÉTICO MECANISMOS ACCIÓN DE INDICACIONES CONTRAINDICACIONES EFECTOS SECUNDARIOS Tiazidas (clorotiazida, xipamida, indapamida). Inhibición de canales en Na/ Cl en TCD. - Insuficiencia cardíaca leve o moderada. - HTA. - Cuando FG < 25 ml/ min. - Hipo K. - Hiperuricemia. - Aumento glucosa y lípidos. ASA (furosemida, ácido etacrínico, bumetanida, indacrinona). Inhibición del transportador 2Cl+ Na + K en asa de Henle. - Estados edematosos refractarios. - Estados edematosos agudos graves. - FG < 25 ml/ min. - HTA grave. - Anuria. - Embarazo. - Hipersensibilidad. - Hipo K. - Hipo Na. - Hiperuricemia. - Hipo Mg. - Ototoxicidad. Ahorradores de K+ 1) Antagonistas de la aldosterona (espironolactona). 2) Amiloride, triamterene. Betabloqueantes: Bloquea la acción de la aldosterona en TCD. Bloqueo de la absorción en TCD de Na. - Asociado a otros diuréticos en estado edematoso o HTA. - Hiperaldosteronismos no corregibles con cirugía. - Estados edematosos con hiperaldosteronismo (Sd. nefrótico, ICC, cirrosis). - Los mismos que el anterior. - Sd. de Liddle. - Hiper K. - I. renal. - Tratamientos con suplementos de K. - Impotencia, ginecomastia. - Hiper K. - Hiper K. Reducen la mortalidad a largo plazo en los pacientes con IC por disfunción sistólica. También son útiles junto con los calcioantagonistas verapamil y diltiazem, en el tratamiento de la disfunción diastólica. REPASA: [INDICACIONES Y CONTRAINDICACIONES DEL TRASPLANTE CARDÍACO, PÁG. 42 MANUAL CTO 7ª ED.] Cardiología 25 35
26 1. Cómo se hace el tratamiento de un EAP? 2. Cuándo son de utilidad los betabloqueantes o los antagonistas del calcio tipo verapamil o diltiazem en el tratamiento de la insuficiencia cardíaca? 3. Qué prueba complementaria aporta más frecuentemente datos sobre la etiología de la insuficiencia cardíaca? 4. Qué tipo de alteración del patrón respiratorio es típico de la ICC? 5. Hemos hablado del tratamiento de la ICC en su vertiente farmacológica, pero podrías decir qué medidas no farmacológicas son también de utilidad? 6. Te acuerdas de cuál es el efecto secundario más típico de los IECAs? 1. Con vasodilatadores, diuréticos, 0 2 y sulfato de morfina. Además se pueden administrar digitálicos. En resumen, se intenta ayudar al corazón por todos los medios, y además forzamos la oxigenación. 2. Cuando hay fallo de relajación del ventrículo. (Fíjate en que son inotropos negativos). 3. La ecocardiografía 4. La respiración periódica o de Cheyne-Stokes. 5. Restricción de sal, pérdida de peso (en obesos) La tos irritativa. Recuerda que también pueden producir hiper K + y descenso de la función renal. Recuerda que: - En la IC sistólica se utilizan: betabloqueantes + espironolactona + IECA/hidralacina - nitratos. Otros: ARA II y digoxina. No dar verapamilo o diltracem. - En la IC diastólica se utilizan: betabloqueantes + verapamilo o diltiacem. No dar digoxina (salvo FA) y cuidado con los vasodilatadores y diuréticos. - El tratamiento del EAP es una movida: morfina, oxigenoterapia, vasodilatadores (si TA> mmhg), inotrópicos (si existe hipotensión o el paciente no mejora), diuréticos, asentarse. TEMAS MIOCARDIOPATÍAS. Mira con atención el cuadro: CARACTERÍSTICAS DE LAS MIOCARDIOPATÍAS. MIOCARDIOPATÍA VOLUMEN VI FEV DISFUNCIÓN ESPESOR PARED EJEMPLO MIOCARDIOPATÍA SECUNDARIA Dilatada Aumenta mucho. Disminuye mucho. Sistólica. Normal Periparto. Alcohólica. Fármacos. Hipertrófica Disminuye mucho. Normal o aumenta. Diastólica. Aumenta mucho. Asimetricamente ( St. s epto). Friedreich. Restrictiva Disminuye, normal o aumenta. Normal o disminuye un poco. D iastólica. Normal o aumenta. Fibrosis endomiocárdica. Enf. endomiocárdica eosinofílica. Fibroelastosis endocárdica Fíjate como la única miocardiopatía que cursa con una función sistólica claramente deprimida es la dilatada, que por ello tiene una FEV muy disminuida. 36
Optimización del tratamiento farmacológico del paciente con Insuficiencia Cardiaca Crónica
 Optimización del tratamiento farmacológico del paciente con Insuficiencia Cardiaca Crónica FÁRMACOS A VALORAR: INHIBIDORES DE ENZIMA CONVERSORA DE LA ANGIOTENSINA (ieca). ANTAGONISTAS DE LOS RECEPTORES
Optimización del tratamiento farmacológico del paciente con Insuficiencia Cardiaca Crónica FÁRMACOS A VALORAR: INHIBIDORES DE ENZIMA CONVERSORA DE LA ANGIOTENSINA (ieca). ANTAGONISTAS DE LOS RECEPTORES
Taquicardia Ventricular Monomórfica
 Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
Página nº 1 Introducción En condiciones normales el corazón se contrae de forma rítmica y sincrónica. Esta contracción es el resultado de un impulso eléctrico que se genera en la aurícula, llega al ventrículo
TRATAMIENTO INICIAL DEL IAMCEST Dra. Rosario García Álvarez (UME de Ciudad Rodrigo)
 TRATAMIENTO INICIAL DEL IAMCEST Dra. Rosario García Álvarez (UME de Ciudad Rodrigo) TRATAMIENTO INICIAL DE IAMCEST EN EL PRIMER CONTACTO MÉDICO (PMC) SERVICIO DE URGENCIAS HOSPITALARIO ATENCIÓN PRIMARIA
TRATAMIENTO INICIAL DEL IAMCEST Dra. Rosario García Álvarez (UME de Ciudad Rodrigo) TRATAMIENTO INICIAL DE IAMCEST EN EL PRIMER CONTACTO MÉDICO (PMC) SERVICIO DE URGENCIAS HOSPITALARIO ATENCIÓN PRIMARIA
CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE
 Actividades de promoción de salud y consejos preventivos CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE 0 Actividades de promoción de la salud y consejos preventivos Población Diana: Población infantil desde
Actividades de promoción de salud y consejos preventivos CONSEJO SOBRE ACTIVIDAD FÍSICA Y DEPORTE 0 Actividades de promoción de la salud y consejos preventivos Población Diana: Población infantil desde
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla
 Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
Apuntes de Cirugia Cardiaca Dr.Antonio Ordoñez Fernandez Profesor titular de Cirugia Hospital Universitario Virgen del Rocio Universidad de Sevilla Estos apuntes son una guia para que lo leas antes de
CARDIOLOGÍA Trastornos del ritmo II
 CARDIOLOGÍA Trastornos del ritmo II Taquiarritmias Los mecanismos arritmogénicos son: aumento del automatismo, la actividad desencadenada (pospotenciales) y la reentrada La taquicardia sinusal se caracteriza
CARDIOLOGÍA Trastornos del ritmo II Taquiarritmias Los mecanismos arritmogénicos son: aumento del automatismo, la actividad desencadenada (pospotenciales) y la reentrada La taquicardia sinusal se caracteriza
Preexcitación. Wolf-Parkinson-White (WPW). Jueves, 12 de Febrero de 2015 19:35 - Actualizado Martes, 16 de Junio de 2015 22:14
 Los síndromes de son aquellos en los que los estímulos eléctricos del corazón se conducen desde las aurículas a los ventrículos a través de una o más vías accesorias, además de por el nodo aurículo-ventricular
Los síndromes de son aquellos en los que los estímulos eléctricos del corazón se conducen desde las aurículas a los ventrículos a través de una o más vías accesorias, además de por el nodo aurículo-ventricular
Enfermedades Cardiovasculares
 Enfermedades Cardiovasculares Hablaremos de los tipo de enfermedades relacionadas con el corazón o los vasos sanguíneos, (arterias y venas). Cardiopatía coronaria Enfermedades cerebrovasculares Arteríopatía
Enfermedades Cardiovasculares Hablaremos de los tipo de enfermedades relacionadas con el corazón o los vasos sanguíneos, (arterias y venas). Cardiopatía coronaria Enfermedades cerebrovasculares Arteríopatía
TECNOLOGÍA EN SALUD DE INTERÉS Metoprolol 1. RESUMEN
 TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
SISTEMA CARDIOVASCULAR
 I. INTRODUCCION SISTEMA CARDIOVASCULAR En este capítulo se establecen las normas generales para la evaluación de las deficiencias del sistema cardiovascular, así como los criterios para la asignación del
I. INTRODUCCION SISTEMA CARDIOVASCULAR En este capítulo se establecen las normas generales para la evaluación de las deficiencias del sistema cardiovascular, así como los criterios para la asignación del
UNIVERSIDAD AUTÓNOMA DEL ESTADO DE MÉXICO FACULTAD DE MEDICINA SUBDIRECCIÓN ACADÉMICA LICENCIATURA DE MÉDICO CIRUJANO
 1a. SEMANA: FISIOLOGÍA DEL SISTEMA VASCULAR: a) GASTO CARDIACO b) RESISTENCIAS VASCULARES c) PRESIÓN ARTERIAL d) RETORNO VENOSO Y PRESIÓN ARTERIAL e) CICLO CARDIACO Y SOPLOS UNIVERSIDAD AUTÓNOMA DEL ESTADO
1a. SEMANA: FISIOLOGÍA DEL SISTEMA VASCULAR: a) GASTO CARDIACO b) RESISTENCIAS VASCULARES c) PRESIÓN ARTERIAL d) RETORNO VENOSO Y PRESIÓN ARTERIAL e) CICLO CARDIACO Y SOPLOS UNIVERSIDAD AUTÓNOMA DEL ESTADO
Capítulo 7: TÉCNICAS DIAGNÓSTICAS:
 Capítulo 7: TÉCNICAS DIAGNÓSTICAS: Dr. J. Carneado Ruiz. Cómo se diagnostica un ictus? Esto se hace mediante la evaluación de los síntomas y signos del paciente por un médico, preferentemente un Neurólogo.
Capítulo 7: TÉCNICAS DIAGNÓSTICAS: Dr. J. Carneado Ruiz. Cómo se diagnostica un ictus? Esto se hace mediante la evaluación de los síntomas y signos del paciente por un médico, preferentemente un Neurólogo.
ECG Electrolitos y Fármacos. Adriano Pellegrini A.
 ECG Electrolitos y Fármacos Adriano Pellegrini A. Índice Potencial de acción. Potasio. Calcio. Magnesio. Bloqueadores canal de K. Bloqueadores canal de Na. Bloqueadores bomba Na-K ATPasa. Bloqueadores
ECG Electrolitos y Fármacos Adriano Pellegrini A. Índice Potencial de acción. Potasio. Calcio. Magnesio. Bloqueadores canal de K. Bloqueadores canal de Na. Bloqueadores bomba Na-K ATPasa. Bloqueadores
VALORACIÓN CARDIOLOGÍCA DEL PACIENTE QUE VA A SER SOMETIDO A CIRUGÍA NO CARDIACA
 VALORACIÓN CARDIOLOGÍCA DEL PACIENTE QUE VA A SER SOMETIDO A CIRUGÍA NO CARDIACA 1 GENERALIDADES El propósito de la evaluación cardiaca preoperatoria es doble: Definir el perfil de riesgo del paciente
VALORACIÓN CARDIOLOGÍCA DEL PACIENTE QUE VA A SER SOMETIDO A CIRUGÍA NO CARDIACA 1 GENERALIDADES El propósito de la evaluación cardiaca preoperatoria es doble: Definir el perfil de riesgo del paciente
Hospital Universitario Ramón y Cajal. Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON PCE / BPAS / 007
 Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON BY-PASS CORONARIO (U.C.I.) PCE / BPAS / 007 POBLACIÓN DIANA: Paciente post quirúrgico adulto, al que se le ha realizado una cirugía de By
Dirección Enfermera PLAN DE CUIDADOS ESTANDARIZADO PACIENTE CON BY-PASS CORONARIO (U.C.I.) PCE / BPAS / 007 POBLACIÓN DIANA: Paciente post quirúrgico adulto, al que se le ha realizado una cirugía de By
SESIÓN DE CASOS CLÍNICOS 24-10-2011 CORAZÓN Y EMBARAZO. Irene Lucena Padrós Manuel Almendro Delia
 SESIÓN DE CASOS CLÍNICOS 24-10-2011 CORAZÓN Y EMBARAZO Irene Lucena Padrós Manuel Almendro Delia INTRODUCCIÓN Durante el embarazo y el parto suceden una serie de cambios fisiológicos que requieren la adaptación
SESIÓN DE CASOS CLÍNICOS 24-10-2011 CORAZÓN Y EMBARAZO Irene Lucena Padrós Manuel Almendro Delia INTRODUCCIÓN Durante el embarazo y el parto suceden una serie de cambios fisiológicos que requieren la adaptación
Insuficiencia cardíaca crónica. Tomás Schwaller
 Insuficiencia cardíaca crónica Tomás Schwaller Definiciones Síndrome clínico: en el que anomalías de la estructura o la función del corazón originan la incapacidad de esta víscera para expulsar o llenarse
Insuficiencia cardíaca crónica Tomás Schwaller Definiciones Síndrome clínico: en el que anomalías de la estructura o la función del corazón originan la incapacidad de esta víscera para expulsar o llenarse
El corazón del corredor
 El corazón del corredor El corazón es la bomba que suministra toda la energía al organismo y permite que todas las funciones orgánicas se realicen correctamente. Pesa aproximadamente 300g. Está situado
El corazón del corredor El corazón es la bomba que suministra toda la energía al organismo y permite que todas las funciones orgánicas se realicen correctamente. Pesa aproximadamente 300g. Está situado
La muerte súbita y sus alrededores. No le tengo miedo a la muerte pero no quisiera estar allí cuando eso ocurra. W. Allen
 La muerte súbita y sus alrededores No le tengo miedo a la muerte pero no quisiera estar allí cuando eso ocurra. W. Allen FACTORES DE RIESGO Y DESENCADENANTES Edad y Cardiopatía estructural de origen isquémico
La muerte súbita y sus alrededores No le tengo miedo a la muerte pero no quisiera estar allí cuando eso ocurra. W. Allen FACTORES DE RIESGO Y DESENCADENANTES Edad y Cardiopatía estructural de origen isquémico
EXAMEN CURSO de ECG Y PCR 2013
 EXAMEN CURSO de ECG Y PCR 2013 1. Describa la correcta colocación de los electrodos para realizar un ECG de 12 derivaciones. ROJO: VERDE: AMARILLO: NEGRO: V1: V2: V3: V4: V5: V6: 2. Nombre las diferentes
EXAMEN CURSO de ECG Y PCR 2013 1. Describa la correcta colocación de los electrodos para realizar un ECG de 12 derivaciones. ROJO: VERDE: AMARILLO: NEGRO: V1: V2: V3: V4: V5: V6: 2. Nombre las diferentes
VALORACIÓN DE LA DEFICIENCIA ORIGINADA POR CARDIOPATÍAS AS CONGÉNITAS NITAS
 VALORACIÓN DE LA DEFICIENCIA ORIGINADA POR CARDIOPATÍAS AS CONGÉNITAS NITAS ANA Mª M MONTES DOMÍNGUEZ ESPECIALISTA EN MEDICINA FÍSICA F Y REHABILITACIÓN. MÁSTER EN VALORACIÓN N DE DISCAPACIDADES. ASESOR
VALORACIÓN DE LA DEFICIENCIA ORIGINADA POR CARDIOPATÍAS AS CONGÉNITAS NITAS ANA Mª M MONTES DOMÍNGUEZ ESPECIALISTA EN MEDICINA FÍSICA F Y REHABILITACIÓN. MÁSTER EN VALORACIÓN N DE DISCAPACIDADES. ASESOR
Aneurismas aórticos 1. INTRODUCCIÓN 2. ANEURISMAS DE AORTA TORÁCICA. 4Julia Cordón Llera. tema
 tema 4Julia Cordón Llera Aneurismas aórticos 1. INTRODUCCIÓN La aorta conduce la sangre expulsada del ventrículo izquierdo al sistema arterial sistémico. En los adultos tiene un diámetro que varía de los
tema 4Julia Cordón Llera Aneurismas aórticos 1. INTRODUCCIÓN La aorta conduce la sangre expulsada del ventrículo izquierdo al sistema arterial sistémico. En los adultos tiene un diámetro que varía de los
Tratamiento de la enfermedad coronaria
 Tratamiento de la enfermedad coronaria Tratamiento de la enfermedad coronaria En la mayoría de las ocasiones, los pacientes con angina de pecho o infarto de miocardio pueden ser controlados con tratamiento
Tratamiento de la enfermedad coronaria Tratamiento de la enfermedad coronaria En la mayoría de las ocasiones, los pacientes con angina de pecho o infarto de miocardio pueden ser controlados con tratamiento
Qué es la enfermedad coronaria? Por qué se desarrolla?
 Qué es la enfermedad coronaria? Por qué se desarrolla? Qué es la enfermedad coronaria? Por qué se desarrolla? Las arterias coronarias pueden tener dificultad para llevar un flujo sanguíneo adecuado al
Qué es la enfermedad coronaria? Por qué se desarrolla? Qué es la enfermedad coronaria? Por qué se desarrolla? Las arterias coronarias pueden tener dificultad para llevar un flujo sanguíneo adecuado al
Se coloca dentro del útero para ofrecer protección anticonceptiva y tiene unos hilos guía para su localización y extracción.
 Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
Qué es el DIU? El DIU (Dispositivo Intrauterino) es un objeto pequeño de plástico (polietileno) flexible que mide 4 cm aproximadamente. Existen varios tipos de DIU, los más comunes son: Los que contienen
Con derrame y constrictiva; diagnóstico diferencial y conducta terapéutica. Raúl Díaz
 Con derrame y constrictiva; diagnóstico diferencial y conducta terapéutica Raúl Díaz Inflamación aguda del pericardio que puede cursar con o sin derrame pericárdico y con o sin taponamiento cardíaco Pericarditis
Con derrame y constrictiva; diagnóstico diferencial y conducta terapéutica Raúl Díaz Inflamación aguda del pericardio que puede cursar con o sin derrame pericárdico y con o sin taponamiento cardíaco Pericarditis
http://www.cirugiacardiaca.net CIRUGÍA CORONARIA.
 CIRUGÍA CORONARIA. La cirugía de las arterias coronarias, o cirugía de revascularización miocárdica consiste en restablecer el flujo sanguíneo en la arteria enferma realizando un bypass o injerto aortocoronario.
CIRUGÍA CORONARIA. La cirugía de las arterias coronarias, o cirugía de revascularización miocárdica consiste en restablecer el flujo sanguíneo en la arteria enferma realizando un bypass o injerto aortocoronario.
Aspectos generales y las distonías
 Aspectos generales y las distonías 1. Qué es la distonía? Se denomina distonía al cuadro caracterizado por la presencia de movimientos involuntarios secundarios a la contracción simultánea y sostenida
Aspectos generales y las distonías 1. Qué es la distonía? Se denomina distonía al cuadro caracterizado por la presencia de movimientos involuntarios secundarios a la contracción simultánea y sostenida
INTERRUPCIÓN DEL ARCO AÓRTICO
 INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
INTERRUPCIÓN DEL ARCO AÓRTICO Definición: De la porción transversa de la aorta normal emergen 3 grandes arterias que nutren la cabeza y los brazos: el tronco arterial braquiocefálico o arteria innominada
APLICACIÓN DE LA PRUEBA DE ESFUERZO EN REHABILITACIÓN. Dr Josep Mª Muniesa
 APLICACIÓN DE LA PRUEBA DE ESFUERZO EN REHABILITACIÓN Dr Josep Mª Muniesa INTRODUCCION En qué consiste la Prueba de Esfuerzo Cardio-Pulmonar (PECP)? Consiste en la realización de ejercicio físico en un
APLICACIÓN DE LA PRUEBA DE ESFUERZO EN REHABILITACIÓN Dr Josep Mª Muniesa INTRODUCCION En qué consiste la Prueba de Esfuerzo Cardio-Pulmonar (PECP)? Consiste en la realización de ejercicio físico en un
Existen factores de riesgo para padecerla?
 Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Infarto agudo de miocardio
 Infarto agudo de miocardio Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autores: Dirección de Asistencia Sanitaria Diseño Dirección de Comunicación
Infarto agudo de miocardio Asepeyo, Mutua de Accidentes de Trabajo y Enfermedades Profesionales de la Seguridad Social nº 151 Autores: Dirección de Asistencia Sanitaria Diseño Dirección de Comunicación
ACTUACIÓN N DE ENFERMERÍA A ANTE EL DOLOR TORÁCICO EN URGENCIAS. Rocío Segura Ruiz
 ACTUACIÓN N DE ENFERMERÍA A ANTE EL DOLOR TORÁCICO EN URGENCIAS Rocío Segura Ruiz enero 2011 INDICE 1. Objetivos 2. Etiología a del dolor torácico 3. Intervenciones 4. Esquema de actuación INTRODUCIÓN
ACTUACIÓN N DE ENFERMERÍA A ANTE EL DOLOR TORÁCICO EN URGENCIAS Rocío Segura Ruiz enero 2011 INDICE 1. Objetivos 2. Etiología a del dolor torácico 3. Intervenciones 4. Esquema de actuación INTRODUCIÓN
Agudización del asma Leovigildo Ginel Mendoza
 Agudización del asma Leovigildo Ginel Mendoza Médico especialista en Medicina Familiar y Comunitaria. Centro de Salud Ciudad Jardín, Málaga. Miembro del Grupo de Trabajo de Respiratorio de SEMERGEN Procedimiento
Agudización del asma Leovigildo Ginel Mendoza Médico especialista en Medicina Familiar y Comunitaria. Centro de Salud Ciudad Jardín, Málaga. Miembro del Grupo de Trabajo de Respiratorio de SEMERGEN Procedimiento
Sindromes coronarios. José Astorga Fuentes Médico Cirujano ENFERMERÍA UTA 2013
 Sindromes coronarios José Astorga Fuentes Médico Cirujano ENFERMERÍA UTA 2013 El hombre supersticioso teme a la tierra y al mar, al aire y al cielo, a las tinieblas y a la luz, al ruido y al silencio;
Sindromes coronarios José Astorga Fuentes Médico Cirujano ENFERMERÍA UTA 2013 El hombre supersticioso teme a la tierra y al mar, al aire y al cielo, a las tinieblas y a la luz, al ruido y al silencio;
Prevenir, mejor que curar. La Diabetes. Factores de riesgo coronario. Página nº 1
 Página nº 1 Desde hace mucho tiempo se sabe que la diabetes y otras alteraciones metabólicas favorecen el desarrollo y la presentación de patología en las arterias, tanto en su génesis como en su desarrollo.
Página nº 1 Desde hace mucho tiempo se sabe que la diabetes y otras alteraciones metabólicas favorecen el desarrollo y la presentación de patología en las arterias, tanto en su génesis como en su desarrollo.
Preeclampsia y Eclampsia Hipertensión Arterial
 Preeclampsia y Eclampsia Hipertensión Arterial El control precoz antes y durante el embarazo es fundamental para evitar o eventualmente, detectar ciertos cuadros que aparecen en el período de gravidez
Preeclampsia y Eclampsia Hipertensión Arterial El control precoz antes y durante el embarazo es fundamental para evitar o eventualmente, detectar ciertos cuadros que aparecen en el período de gravidez
Clase 6. Ciclo cardíaco. Acontecimientos eléctricos
 Clase 6 Ciclo cardíaco Acontecimientos eléctricos Generalidades del sistema cardiovascular La función principal del sistema vascular es transportar nutrientes y otros materiales de unos lugares a otros
Clase 6 Ciclo cardíaco Acontecimientos eléctricos Generalidades del sistema cardiovascular La función principal del sistema vascular es transportar nutrientes y otros materiales de unos lugares a otros
PROGRAMA DE PREVENCIÓN SECUNDARIA CARDIOVASCULAR REVASCULARIZACIÓN CORONARIA POR ANGIOPLASTIA
 1 PROGRAMA DE PREVENCIÓN SECUNDARIA CARDIOVASCULAR INFORMACIÓN PARA PACIENTES REVASCULARIZACIÓN CORONARIA POR ANGIOPLASTIA FONDO NACIONAL DE RECURSOS Edición 2013 2 Este material tiene como objetivo informarlo
1 PROGRAMA DE PREVENCIÓN SECUNDARIA CARDIOVASCULAR INFORMACIÓN PARA PACIENTES REVASCULARIZACIÓN CORONARIA POR ANGIOPLASTIA FONDO NACIONAL DE RECURSOS Edición 2013 2 Este material tiene como objetivo informarlo
120 mg/dl (6 (6,6 mmol/l)
 LA HIPOGLUCEMIA CONCEPTO Teniendo en cuenta que los valores normales de la glucemia capilar en ayunas, deben estar entre los 80 mg/dl (4.4 mmol/l) y los 100 mg/dl (5.5 mml/l), se considera que hay una
LA HIPOGLUCEMIA CONCEPTO Teniendo en cuenta que los valores normales de la glucemia capilar en ayunas, deben estar entre los 80 mg/dl (4.4 mmol/l) y los 100 mg/dl (5.5 mml/l), se considera que hay una
DIFICULTAD RESPIRATORIA Y PUERPERIO INTERNISTAS NOVEIS 2013
 DIFICULTAD RESPIRATORIA Y PUERPERIO INTERNISTAS NOVEIS 2013 CASO CLÍNICO 43 años, multípara (G6A1), parto eutócico hace 6 días epigastralgia que irradia a región dorsal e hipocondrio derecho, empeora en
DIFICULTAD RESPIRATORIA Y PUERPERIO INTERNISTAS NOVEIS 2013 CASO CLÍNICO 43 años, multípara (G6A1), parto eutócico hace 6 días epigastralgia que irradia a región dorsal e hipocondrio derecho, empeora en
TEST 10FARMACOLÓGICOS
 TEST 10FARMACOLÓGICOS Mariona Matas Avellà. 10.1 Introducción La electrofisiología ha experimentado importantes cambios y ha evolucionado mucho en los últimos años. Han aparecido nuevas pruebas diagnósticas
TEST 10FARMACOLÓGICOS Mariona Matas Avellà. 10.1 Introducción La electrofisiología ha experimentado importantes cambios y ha evolucionado mucho en los últimos años. Han aparecido nuevas pruebas diagnósticas
Cosas que debería saber acerca de la preeclampsia
 Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
CONSENTIMIENTO INFORMADO PARA CIRUGÍA CARDIOVASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL. Nombre:... Apellidos
 CONSENTIMIENTO INFORMADO PARA CIRUGÍA CARDIOVASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:... Apellidos de años, en calidad
CONSENTIMIENTO INFORMADO PARA CIRUGÍA CARDIOVASCULAR 1.- IDENTIFICACIÓN DEL PACIENTE/ REPRESENTANTE LEGAL Don(ña) Nombre:...Apellidos de.años, Rut N. Don /Doña Nombre:... Apellidos de años, en calidad
Estudio de la función diastólica
 Estudio de la función diastólica Carlos Santos Molina Mazón Diplomado en Enfermería. Técnico en Ecocardiografía QUE ES LA DIÁSTOLE? Fases de la diástole: Fase 1: Relajación isovolumétrica Del cierre V
Estudio de la función diastólica Carlos Santos Molina Mazón Diplomado en Enfermería. Técnico en Ecocardiografía QUE ES LA DIÁSTOLE? Fases de la diástole: Fase 1: Relajación isovolumétrica Del cierre V
Hombre de 72 años, hipertenso, con palpitaciones y mareos
 palpitaciones y mareos Rodney H Falk MD, FACC Harvard Vanguard Medical Associates, Brigham and Women s Hospital, Harvard Medical School. Boston MA rfalk@partners.org palpitaciones y mareos Hombre de 72
palpitaciones y mareos Rodney H Falk MD, FACC Harvard Vanguard Medical Associates, Brigham and Women s Hospital, Harvard Medical School. Boston MA rfalk@partners.org palpitaciones y mareos Hombre de 72
Buscar signos vitales. DEA (desfibrilador externo semiautomático)
 SOPORTE VITAL BASICO ESTA INCONSCIENTE? Estimularlo Llamar equipo de RCP ABRIR LA VIA AEREA Buscar signos vitales 30:2 COMPRESION/VENTILACION Conectar Monitor / Desfibrilador DEA (desfibrilador externo
SOPORTE VITAL BASICO ESTA INCONSCIENTE? Estimularlo Llamar equipo de RCP ABRIR LA VIA AEREA Buscar signos vitales 30:2 COMPRESION/VENTILACION Conectar Monitor / Desfibrilador DEA (desfibrilador externo
Seguimiento tras Cirugía Cardiaca
 Seguimiento tras Cirugía Cardiaca Manuel Carnero Servicio de Cirugía Cardiaca Hospital Clínico San Carlos Postoperatorio Postoperatorio Se define como la estancia postoperatoria hospitalaria o en los primeros
Seguimiento tras Cirugía Cardiaca Manuel Carnero Servicio de Cirugía Cardiaca Hospital Clínico San Carlos Postoperatorio Postoperatorio Se define como la estancia postoperatoria hospitalaria o en los primeros
*CRISIS HAS Y TRATAMIENTO
 TEMAS AHA/ASA 2007 ESH/ESC 2013 *DEFINICION DE HAS *EPIDEMIOLOGIA Y PREVALENCIA *FACTORES DE RIESGO ASOCIADOS Y TRATAMIENTO (OB) *TRATAMIENTO DE HAS *CRISIS HAS Y TRATAMIENTO DEFINICION LA HAS ES DEFINIDA
TEMAS AHA/ASA 2007 ESH/ESC 2013 *DEFINICION DE HAS *EPIDEMIOLOGIA Y PREVALENCIA *FACTORES DE RIESGO ASOCIADOS Y TRATAMIENTO (OB) *TRATAMIENTO DE HAS *CRISIS HAS Y TRATAMIENTO DEFINICION LA HAS ES DEFINIDA
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
NEFROPATÍA POR MUTACIONES EN EL GEN HNF1B
 46 NEFROPATÍA POR MUTACIONES EN EL GEN HNF1B 10 Introducción: El gen HNF1b codifica información para la síntesis del factor hepatocitario nuclear 1b, que es un factor de transcripción involucrado en la
46 NEFROPATÍA POR MUTACIONES EN EL GEN HNF1B 10 Introducción: El gen HNF1b codifica información para la síntesis del factor hepatocitario nuclear 1b, que es un factor de transcripción involucrado en la
DOPPLER VASCULAR ARTERIAL Y VENOSO DR. MARIO ALEJANDRO SANCHEZ FALCON
 DOPPLER VASCULAR ARTERIAL Y VENOSO DR. MARIO ALEJANDRO SANCHEZ FALCON Caso Clinico 1 Masculino de 53 años de edad con historia de alcoholismo desde los 20 años, 2 caguamas por fin de semana, acude por
DOPPLER VASCULAR ARTERIAL Y VENOSO DR. MARIO ALEJANDRO SANCHEZ FALCON Caso Clinico 1 Masculino de 53 años de edad con historia de alcoholismo desde los 20 años, 2 caguamas por fin de semana, acude por
El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre.
 Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Fisiología del aparato circulatorio El corazón, al tener paredes musculares, puede dilatarse y contraerse, lo que le permite bombear la sangre. El corazón bombea la sangre de forma continua, mediante dos
Factores de riesgo Dra. Rosario Artigao
 Factores de riesgo Dra. Rosario Artigao Cardióloga Unidad de Rehabilitación Cardiaca. Hospital Ramón y Cajal. Madrid Presidenta de la Sección de Cardiología Preventiva y Rehabilitación de la Sociedad Española
Factores de riesgo Dra. Rosario Artigao Cardióloga Unidad de Rehabilitación Cardiaca. Hospital Ramón y Cajal. Madrid Presidenta de la Sección de Cardiología Preventiva y Rehabilitación de la Sociedad Española
Microalbuminuria. Cómo prevenir la. Nefropatía. Diabética
 Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
ESTUDIO ELECTROFISIOLOGICO. ABLACION
 ESTUDIO ELECTROFISIOLOGICO. ABLACION Toda irregularidad del ritmo natural del corazón se denomina arritmia. Casi todos sentimos latidos irregulares o palpitaciones leves, que por lo general son inofensivas.
ESTUDIO ELECTROFISIOLOGICO. ABLACION Toda irregularidad del ritmo natural del corazón se denomina arritmia. Casi todos sentimos latidos irregulares o palpitaciones leves, que por lo general son inofensivas.
NEUROCIRUGÍA ENDOVASCULAR INTERVENCIONISTA. MARIA ANGELICA VAZQUEZ GARCIA. BOLIVIA.
 NEUROCIRUGÍA ENDOVASCULAR INTERVENCIONISTA. MARIA ANGELICA VAZQUEZ GARCIA. BOLIVIA. SOLACI BRASIL 2013 La Neurocirugía Endovascular Intervencionista (NCEV) es una subespecialidad médico-quirúrgica que
NEUROCIRUGÍA ENDOVASCULAR INTERVENCIONISTA. MARIA ANGELICA VAZQUEZ GARCIA. BOLIVIA. SOLACI BRASIL 2013 La Neurocirugía Endovascular Intervencionista (NCEV) es una subespecialidad médico-quirúrgica que
Varices en las piernas Sábado, 12 de Marzo de 2016 10:40 - Actualizado Sábado, 12 de Marzo de 2016 10:59
 Qué son las varices? Las varices son dilataciones de las venas que se producen a consecuencia del debilitamiento de la pared de las mismas. Las varices de las piernas suelen presentarse como venas dilatadas
Qué son las varices? Las varices son dilataciones de las venas que se producen a consecuencia del debilitamiento de la pared de las mismas. Las varices de las piernas suelen presentarse como venas dilatadas
Enfermedades cardiovasculares
 Enfermedades cardiovasculares Índice Introducción Qué es y cómo funciona el aparato cardiocirculatorio? Qué es la enfermedad coronaria? Por qué se desarrolla? Síntomas Tratamiento Dolor en el pecho Cómo
Enfermedades cardiovasculares Índice Introducción Qué es y cómo funciona el aparato cardiocirculatorio? Qué es la enfermedad coronaria? Por qué se desarrolla? Síntomas Tratamiento Dolor en el pecho Cómo
En primer lugar, se establecen normas de carácter general sobre cómo y en qué supuestos debe realizarse la valoración.
 En este capítulo se proporcionan criterios para la valoración de la discapacidad originada por deficiencías del sistema endocrino, compuesto por el eje hipotálamohipófisis, tiroides, paratiroides, suprarrenales
En este capítulo se proporcionan criterios para la valoración de la discapacidad originada por deficiencías del sistema endocrino, compuesto por el eje hipotálamohipófisis, tiroides, paratiroides, suprarrenales
Consejos de tu veterinario. Año 4. Número 15
 Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
Consejos de tu veterinario Año 4. Número 15 si eres unomás La Insuficiencia Renal Crónica es un proceso por el cual el riñón de deteriora de forma lenta y gradual hasta dejar de funcionar. Puede producirse
Cómo actuar cuando aparece dolor en el pecho
 Cómo actuar cuando aparece dolor en el pecho Como actuar cuando aparece dolor en el pecho Qué hacer ante una crisis de dolor? TOMAR NITROGLICERINA. Lo primero que debe hacer si aparece el dolor, es interrumpir
Cómo actuar cuando aparece dolor en el pecho Como actuar cuando aparece dolor en el pecho Qué hacer ante una crisis de dolor? TOMAR NITROGLICERINA. Lo primero que debe hacer si aparece el dolor, es interrumpir
GPC PREVENCIÓN PRIMARIA Y SECUNDARIA DEL ICTUS
 GPC PREVENCIÓN PRIMRI Y SECUNDRI DEL ICTUS Prevención primaria del ictus Factores de riesgo NO modificables Cuáles son los principales factores de riesgo de sufrir un episodio de ictus? Se recomienda la
GPC PREVENCIÓN PRIMRI Y SECUNDRI DEL ICTUS Prevención primaria del ictus Factores de riesgo NO modificables Cuáles son los principales factores de riesgo de sufrir un episodio de ictus? Se recomienda la
Hipertensión arterial y Corazón. Información Sanitaria General. Asociación de Pacientes Cardiacos de Granada y su Provincia
 Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
MANEJO DEL ESTADO HIPEROSMOLAR
 MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
-Usar el preservativo, que evita el contagio de otras enfermedades de transmisión sexual.
 Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
SINCOPE. Raquel Pérez Luján. Servicio de Medicina Interna. Hospital Clínico Universitario Virgen de la Arrixaca, Murcia.
 SINCOPE Raquel Pérez Luján. Servicio de Medicina Interna. Hospital Clínico Universitario Virgen de la Arrixaca, Murcia. Definición Pérdida de conciencia transitoria autolimitada inicio +/- súbito recuperación
SINCOPE Raquel Pérez Luján. Servicio de Medicina Interna. Hospital Clínico Universitario Virgen de la Arrixaca, Murcia. Definición Pérdida de conciencia transitoria autolimitada inicio +/- súbito recuperación
Eutirox 100 microgramos, comprimidos Levotiroxina (DCI) de sodio
 En este prospecto: 1. Qué es Eutirox 100 microgramos, comprimidos y para qué se utiliza? 2. Antes de tomar Eutirox 100 microgramos, comprimidos. 3. Cómo tomar Eutirox 100 microgramos, comprimidos. 4. Posibles
En este prospecto: 1. Qué es Eutirox 100 microgramos, comprimidos y para qué se utiliza? 2. Antes de tomar Eutirox 100 microgramos, comprimidos. 3. Cómo tomar Eutirox 100 microgramos, comprimidos. 4. Posibles
Tabla de los Antidepresivos más habituales en AP
 Tabla de los Antidepresivos más habituales en AP Dosis habituales (mgr/día) Efectos secundarios Precauciones Tricíclicos: Amitriptilina 75-150 Nortriptilina 25-100 - Sequedad de boca - Sedación - Visión
Tabla de los Antidepresivos más habituales en AP Dosis habituales (mgr/día) Efectos secundarios Precauciones Tricíclicos: Amitriptilina 75-150 Nortriptilina 25-100 - Sequedad de boca - Sedación - Visión
GRABACIÓN DE DATOS Apuntes de mecanografía
 GRABACIÓN DE DATOS Apuntes de mecanografía Página 1 El arte de la mecanografía Convertirse en un buen mecanógrafo es sólo cuestión de tiempo, entrenamiento y práctica. No requiere ninguna habilidad especial.
GRABACIÓN DE DATOS Apuntes de mecanografía Página 1 El arte de la mecanografía Convertirse en un buen mecanógrafo es sólo cuestión de tiempo, entrenamiento y práctica. No requiere ninguna habilidad especial.
Principios activos Eficacia Seguridad Conveniencia Niveles 1 Paracetamol +++ +++ +++ 1-2-3. 2 Ibuprofeno +++ ++ ++ 1-2-3
 Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Atención de Enfermería en los Centros Termales y Balnearios
 Atención de Enfermería en los Centros Termales y Balnearios López Martínez, J. R.* Serrano Esteve, S.* * D.U.E. RESUMEN Actualmente, debido al progresivo aumento en la prevalencia de enfermedades crónicas,
Atención de Enfermería en los Centros Termales y Balnearios López Martínez, J. R.* Serrano Esteve, S.* * D.U.E. RESUMEN Actualmente, debido al progresivo aumento en la prevalencia de enfermedades crónicas,
Guías Infarto Miocárdico con Elevación del Segmento ST 2013 (Asociación Americana del Corazón AHA y Colegio Americano de Cardiología ACC).
 Guías Infarto Miocárdico con Elevación del Segmento ST 2013 (Asociación Americana del Corazón AHA y Colegio Americano de Cardiología ACC). Resumen Luis Eduardo Rodriguez Castellanos. @LuisERodCas luisercastellanos@hotmail.com
Guías Infarto Miocárdico con Elevación del Segmento ST 2013 (Asociación Americana del Corazón AHA y Colegio Americano de Cardiología ACC). Resumen Luis Eduardo Rodriguez Castellanos. @LuisERodCas luisercastellanos@hotmail.com
TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE
 TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE GENERALIDADES EDAD DISTRIBUCION DE LOS SEXOS CAMBIOS ESTRUCTURALES DEL CORAZON
TRATAMIENTO DEL SINDROME CORONARIO AGUDO EN ANCIANOS DIFERENCIAS FRANCISCO J. TAMAYO G. CLINICA REY DAVID UNIVERSIDAD DEL VALLE GENERALIDADES EDAD DISTRIBUCION DE LOS SEXOS CAMBIOS ESTRUCTURALES DEL CORAZON
CIRUGIA LAPAROSCÓPICA DEL COLON
 CIRUGIA LAPAROSCÓPICA DEL COLON Cada año multitud de pacientes son intervenidos por enfermedades del Colon, por ejemplo Divertículos, Pólipos, tumores malignos y otras enfermedades. Pese a que la Cirugía
CIRUGIA LAPAROSCÓPICA DEL COLON Cada año multitud de pacientes son intervenidos por enfermedades del Colon, por ejemplo Divertículos, Pólipos, tumores malignos y otras enfermedades. Pese a que la Cirugía
Preguntas y respuestas
 GUÍA DEL PACIENTE Filtro opcional de vena cava Preguntas y respuestas Embolia pulmonar y filtros de vena cava Esta guía tiene por objeto brindarle más información sobre la embolia pulmonar, sus causas,
GUÍA DEL PACIENTE Filtro opcional de vena cava Preguntas y respuestas Embolia pulmonar y filtros de vena cava Esta guía tiene por objeto brindarle más información sobre la embolia pulmonar, sus causas,
Palpitaciones, síncopes y dolor torácico: cómo valorarlos y cuándo derivar
 Viernes 1 de febrero de 2013 Seminario: Palpitaciones, síncopes y dolor torácico: cómo valorarlos y cuándo derivar Ponente/monitor: n Javier Pérez-Lescure Picarzo Cardiología Infantil. Hospital Universitario
Viernes 1 de febrero de 2013 Seminario: Palpitaciones, síncopes y dolor torácico: cómo valorarlos y cuándo derivar Ponente/monitor: n Javier Pérez-Lescure Picarzo Cardiología Infantil. Hospital Universitario
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
Electrocardiograma y troponinas en enfermedad cerebrovascular
 Electrocardiograma y troponinas en enfermedad cerebrovascular Heart-brain connection María Romeral Jiménez Residente de primer año de Neurología Hospital Universitario Clínico San Carlos 30 de Septiembre
Electrocardiograma y troponinas en enfermedad cerebrovascular Heart-brain connection María Romeral Jiménez Residente de primer año de Neurología Hospital Universitario Clínico San Carlos 30 de Septiembre
Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal
 1 SIGNOS VITALES Clase 26.03.03 (III parte) Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal Siempre se evalúa en
1 SIGNOS VITALES Clase 26.03.03 (III parte) Cada vez que controlemos un paciente tenemos que considera los siguientes puntos: Frecuencia respiratoria Pulso Pº arterial Tº corporal Siempre se evalúa en
Agencia Española de Medicamentos y Productos Sanitarios AEMPS RETIRADA DE LOS PRODUCTOS START UP FOR MAN 100% BOOSTER Y ULTIMATE V
 Nota informativa Agencia Española de Medicamentos y Productos Sanitarios AEMPS RETIRADA DE LOS PRODUCTOS START UP FOR MAN 100% BOOSTER Y ULTIMATE V Fecha de publicación: 31 de enero de 2012 Categoría:
Nota informativa Agencia Española de Medicamentos y Productos Sanitarios AEMPS RETIRADA DE LOS PRODUCTOS START UP FOR MAN 100% BOOSTER Y ULTIMATE V Fecha de publicación: 31 de enero de 2012 Categoría:
AMQII: Profesor Bueno TEMA: 17: TRASTORNOS DEL RITMO Y DE LA CONDUCCIÓN CARDIACA
 AMQII: Profesor Bueno TEMA: 17: TRASTORNOS DEL RITMO Y DE LA CONDUCCIÓN CARDIACA 1 INTRODUCCIÓN El ritmo cardiaco normal: mecanismos de las arritmias: Normalmente un adulto en reposo tiene: 60-80 latidos
AMQII: Profesor Bueno TEMA: 17: TRASTORNOS DEL RITMO Y DE LA CONDUCCIÓN CARDIACA 1 INTRODUCCIÓN El ritmo cardiaco normal: mecanismos de las arritmias: Normalmente un adulto en reposo tiene: 60-80 latidos
ENSAYOS CLÍNICOS. Guía para padres y tutores
 ENSAYOS CLÍNICOS Guía para padres y tutores PARA PADRES Y TUTORES Los niños no son pequeños adultos En este folleto encontrará información sobre los ensayos clínicos en general y los ensayos clínicos en
ENSAYOS CLÍNICOS Guía para padres y tutores PARA PADRES Y TUTORES Los niños no son pequeños adultos En este folleto encontrará información sobre los ensayos clínicos en general y los ensayos clínicos en
Qué síntomas produce? Complicaciones en el corazón
 Hipertensión arterial La hipertensión arterial es una enfermedad caracterizada por un aumento de la presión en el interior de los vasos sanguíneos (arterias). Como consecuencia de ello, los vasos sanguíneos
Hipertensión arterial La hipertensión arterial es una enfermedad caracterizada por un aumento de la presión en el interior de los vasos sanguíneos (arterias). Como consecuencia de ello, los vasos sanguíneos
Depresión perinatal. Al final de esta sesión, las participantes: Comprenderán el concepto de Depresión Perinatal
 Quién Participantes de WIC Por qué WIC Tiempo 5-10 minutos Preparación Sillas en grupos de 2 ó 3. Pizarra blanca y plumas (Clase más larga) DVD Healthy Mom, Happy Family ( Mamá saludable, familia feliz
Quién Participantes de WIC Por qué WIC Tiempo 5-10 minutos Preparación Sillas en grupos de 2 ó 3. Pizarra blanca y plumas (Clase más larga) DVD Healthy Mom, Happy Family ( Mamá saludable, familia feliz
Pericarditis. Pericardio: es una membrana serosa compuesta de dos capas (parietal y visceral) Se puede afectar por una serie de agentes:
 Pericarditis Dra. Josefina Ugarte MOP Pericardio: es una membrana serosa compuesta de dos capas (parietal y visceral) Se puede afectar por una serie de agentes: infecciosos físicos Traumáticos, Inflamatorios
Pericarditis Dra. Josefina Ugarte MOP Pericardio: es una membrana serosa compuesta de dos capas (parietal y visceral) Se puede afectar por una serie de agentes: infecciosos físicos Traumáticos, Inflamatorios
SUBPROCESO FIBRILACIÓN Y FLUTTER AURICULAR
 9SUBPROCESO FIBRILACIÓN Y FLUTTER AURICULARES Definición global Designación: Proceso de atención al paciente en el que se objetiva en un ECG la existencia de una fibrilación auricular (actividad auricular
9SUBPROCESO FIBRILACIÓN Y FLUTTER AURICULARES Definición global Designación: Proceso de atención al paciente en el que se objetiva en un ECG la existencia de una fibrilación auricular (actividad auricular
Tabla 2. Clasificación de la angina de la Canadian Cardiovascular Society.
 Tabla 1: Características Angina de Pecho: - Dolor retroesternal (localización y características que sugieran enfermedad coronaria) - Provocado por ejercicio o estrés emocional - Alivio con el reposo o
Tabla 1: Características Angina de Pecho: - Dolor retroesternal (localización y características que sugieran enfermedad coronaria) - Provocado por ejercicio o estrés emocional - Alivio con el reposo o
1. Qué es el Trastorno por Déficit de Atención e Hiperactividad o TDAH?
 1. Qué es el Trastorno por Déficit de Atención e Hiperactividad o TDAH? El TDAH es un trastorno psiquiátrico de origen biológico, a nivel cerebral, y con transmisión genética, que afecta a la capacidad
1. Qué es el Trastorno por Déficit de Atención e Hiperactividad o TDAH? El TDAH es un trastorno psiquiátrico de origen biológico, a nivel cerebral, y con transmisión genética, que afecta a la capacidad
Enfermedad Arterial Periférica Información al paciente
 Enfermedad Arterial Periférica Información al paciente La Radiología Intervencionista: Su alternativa a la cirugía www.cirse.org Cardiovascular and Interventional Radiological Society of Europe Cardiovascular
Enfermedad Arterial Periférica Información al paciente La Radiología Intervencionista: Su alternativa a la cirugía www.cirse.org Cardiovascular and Interventional Radiological Society of Europe Cardiovascular
Cefalea. Las características clínicas de la cefalea no tienen el mismo valor, es así como:
 Cefalea UNIDAD DE NEUROLOGÍA HOSPITAL DR. SÓTERO DEL RÍO La cefalea es un motivo muy frecuente de consulta y en nuestra realidad un síntoma habitualmente asociado a una depresión enmascarada o a un trastorno
Cefalea UNIDAD DE NEUROLOGÍA HOSPITAL DR. SÓTERO DEL RÍO La cefalea es un motivo muy frecuente de consulta y en nuestra realidad un síntoma habitualmente asociado a una depresión enmascarada o a un trastorno
Número de preguntas correctas Aprobó Sí No. Valor 18 puntos, cada pregunta equivale a un punto. Para la acreditación el mínimo es de 13 puntos.
 COD. Nombre del participante: Nombre de la actividad: SEMINARIO SINDROME CORONARIO AGUDO I Y II Fecha: 19 de junio 2013 Número de preguntas correctas Aprobó Sí No Valor 18 puntos, cada pregunta equivale
COD. Nombre del participante: Nombre de la actividad: SEMINARIO SINDROME CORONARIO AGUDO I Y II Fecha: 19 de junio 2013 Número de preguntas correctas Aprobó Sí No Valor 18 puntos, cada pregunta equivale
PROTOCOLO TROMBOLISIS EN EL ICTUS ISQUEMICO
 PROTOCOLO TROMBOLISIS EN EL ICTUS ISQUEMICO 1. Criterios de Inclusión para realizar trombolisis Debe cumplir los siguientes criterios de Inclusión: 1.- A la llegada del paciente al Hospital el inicio de
PROTOCOLO TROMBOLISIS EN EL ICTUS ISQUEMICO 1. Criterios de Inclusión para realizar trombolisis Debe cumplir los siguientes criterios de Inclusión: 1.- A la llegada del paciente al Hospital el inicio de
Hospital de Cruces. www.hospitalcruces.com
 www.hospitalcruces.com Qué es un parto de nalgas? Se denomina parto en presentación de nalgas cuando las nalgas y/o las extremidades inferiores del feto se encuentran situadas hacia abajo (en la pelvis
www.hospitalcruces.com Qué es un parto de nalgas? Se denomina parto en presentación de nalgas cuando las nalgas y/o las extremidades inferiores del feto se encuentran situadas hacia abajo (en la pelvis
DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor]
![DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor] DISFUNCION ERECTIL. Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma. [Nombre del autor]](/thumbs/33/16320729.jpg) DISFUNCION ERECTIL Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma [Nombre del autor] DISFUNCIÓN ERÉCTIL INFORMACIÓN AL PACIENTE Introducción La disfunción eréctil
DISFUNCION ERECTIL Información al paciente introducción fisiología diagnóstico tratamiento signos de alarma [Nombre del autor] DISFUNCIÓN ERÉCTIL INFORMACIÓN AL PACIENTE Introducción La disfunción eréctil
Actualización: Guías clínicas SCACEST
 Actualización: Guías clínicas SCACEST D R L U I S E D U A R D O E N R Í Q U E Z R O D R Í G U E Z R 2 C A R D I O L O G Í A Índice Definiciones y epidemiología. Diagnóstico inicial y atención prehospitalaria.
Actualización: Guías clínicas SCACEST D R L U I S E D U A R D O E N R Í Q U E Z R O D R Í G U E Z R 2 C A R D I O L O G Í A Índice Definiciones y epidemiología. Diagnóstico inicial y atención prehospitalaria.
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA LOS 12 CONSEJOS FUNDAMENTALES PARA EVITAR UN ICTUS
 Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
CURSO DE ACTUALIZACIÓN EN INSUFICIENCIA CARDIACA. Manuel Montero Pérez-Barquero Servicio de M. Interna. Hospital Universitario Reina Sofía de Córdoba
 CURSO DE ACTUALIZACIÓN EN INSUFICIENCIA CARDIACA Manuel Montero Pérez-Barquero Servicio de M. Interna. Hospital Universitario Reina Sofía de Córdoba Prevalencia Factores etiológicos de la IC DESCENSO GASTO
CURSO DE ACTUALIZACIÓN EN INSUFICIENCIA CARDIACA Manuel Montero Pérez-Barquero Servicio de M. Interna. Hospital Universitario Reina Sofía de Córdoba Prevalencia Factores etiológicos de la IC DESCENSO GASTO
http://www.medicosdeelsalvador.com Realizado por:
 Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
Este artículo médico salió de la página web de Médicos de El Salvador. http://www.medicosdeelsalvador.com Realizado por: Clínica de Especialidades Ramírez Amaya http://www.medicosdeelsalvador.com/clinica/ramirezamaya
