Hipotermia terapéutica en asfixia perinatal
|
|
|
- Jesús Gil Gallego
- hace 7 años
- Vistas:
Transcripción
1 Hipotermia terapéutica H i p o t e r m i a t e r a p é u t i c a en asfixia perinatal e n a s f i x i a p e r i n a t a l Luz Astrid Celis, MD Neonatóloga, Coordinadora Unidad de Recién Nacidos, Hospital Simón Bolívar La asfixia perinatal es una entidad devastadora debido a que no solo puede ocasionar la muerte del recién nacido, sino porque puede producir secuelas graves e irreversibles que afectan su futuro y el de sus padres, generando además un altísimo costo social. A pesar de los múltiples esfuerzos por entender e intervenir la fisiopatología de los eventos que ocurren después del proceso de asfixia perinatal, no hay terapias específicas que ayuden a prevenir o evitar que la injuria avance. Basándose en los resultados y la experiencia en adultos y niños mayores, la hipotermia terapéutica ha sido estudiada y aplicada en esta entidad, encontrando que puede ser una intervención efectiva para disminuir la injuria neuronal secundaria luego de un insulto hipóxico-isquémico. Esta terapia está soportada por los hallazgos de numerosos estudios clínicos y experimentales, que reportan efectos favorables, mejorando el resultado neurológico en pacientes con encefalopatía hipóxico-isquémica (EHI). Definición y aspectos conceptuales Epidemiología La asfixia perinatal afecta de 3 a 5 por nacidos vivos, siendo moderada a severa en 0,1 a 1 de cada nacidos vivos. Entre el 10 y 60% de estos bebés fallecen y, por lo menos, el 25% de los supervivientes presenta discapacidad y retraso en el neurodesarrollo, como parálisis cerebral, desórdenes convulsivos, trastornos auditivos y visuales, y retardo mental. Fisiopatología de la encefalopatía hipóxico-isquémica (EHI) En los procesos hipóxicos que generan lesiones graves, se han identificado dos fases después de la injuria hipóxico-isquémica que llevan a la muerte neuronal; en la primera fase, ocurren eventos de forma inmediata denominados muerte neuronal primaria, producida por agotamiento de reservas energéticas, con depleción de la fosfocreatina y disminución en la relación fosfocreatinina/fósforo inorgánico (PCr/Pi), con falla en los niveles de ATP tisulares y disrupción de gradientes iónicos transmembrana, que se denomina fallo energético primario. Después de un período latente de aproximadamente seis horas, comienza la segunda fase, en la que continúa el déficit energético y la depleción de ATP con disfunción de las membranas celulares, falla en las enzimas mitocondriales y pérdida del metabolismo oxidativo, que se denomina muerte neuronal 38 Precop SCP
2 Luz Astrid Celis, MD Fase Primaria Liberación y disminución de recaptación de aminoácidos excitatorios, como el glutamato. Pérdida de hemostasis iónica a través de las membranas. Generación de especies de oxígeno reactivo e hierro libre. Liberación de lipasas y proteasas. La falla energética es mínima y la recuperación es posible, pero, si la falla energética persiste, hay lesión cerebral. Fuente: Tabla 1 Fase Secundaria Falla energética. Activación de la microglía > inflamación. Activación proteínas caspasas > apoptosis y muerte celular. Reducción de factores de crecimiento y síntesis de proteínas. Acumulación de neurotransmisores excitatorios. diferida ; adicionalmente, la interleuquina 1 beta inicia la respuesta inflamatoria y aumenta la permeabilidad capilar, y hay disminución de los niveles de glutamato en LCR. En los mecanismos de lesión, también se incluyen la hiperemia e injuria por reperfusión, el edema citotóxico, la falla mitocondrial, la acumulación de exotoxinas, la muerte de células activas, la síntesis de óxido nítrico, la liberación de radicales libres y las acciones citotóxicas de la microglía activada, que extienden aún más el daño. Esta fase se asocia con encefalopatía, mayores crisis convulsivas, y es responsable de la pérdida más significativa de células neuronales. El período de latencia entre la fase primaria y secundaria es de seis horas, y es la ventana terapéutica en la que se debe intervenir con hipotermia. Hipotermia terapéutica Es el uso de enfriamiento corporal con fines terapéuticos, que se puede aplicar en tres rangos: leve, entre C; moderado, entre C; y severo, menor de 30 C. La mayoría de estudios revelan que, para que un neonato se beneficie, se requiere disminuir la temperatura a un nivel inferior a 35 C, pero no menor de 30 C. Figura 1 Fase primaria Agresión hipóxico-isquémica Deterioro metabolismo oxidativo Fase latente 6 h Fase secundaria o tardía Ventana terapéutica Recuperación del metabolismo oxidativo Deterioro secundario al metabolismo oxidativo Cascadas bioquímicas moleculares Fuente: Infarto insular Necrosis neuronal selectiva Apoptosis CCAP Volumen 12 Número 2 39
3 Hipotermia terapéutica en asfixia perinatal Mecanismo de acción La teoría en la que se apoya el uso de la hipotermia se basa en que, al enfriar el cerebro, se logra la reducción del metabolismo cerebral, prevención del edema cerebral, preservación del ATP, disminución del consumo de energía y de los niveles de aminoácidos excitotóxicos extracelulares, e inhibición de la apoptosis. Se considera que la acción neuroprotectora de la hipotermia se produce porque prolonga el período durante el cual los cambios anóxicos son reversibles a través de una reducción en la tasa metabólica, modificando las células programadas para apoptosis, permitiendo su supervivencia; reduce los cambios bioquímicos, disminuyendo los aminoácidos excitatorios (glutamato y dopamina); favorece la captación de oxígeno, potasio sérico, glucosa, lactato y piruvato; alivia la captación deficiente de glutamato; reduce la producción de tóxicos, como el óxido nítrico, y la de radicales libres. Con lo anterior, se disminuye el edema cerebral, se inhibe el factor activador de plaquetas y la cascada inflamatoria, con la consecuente reducción de la injuria cerebral. La hipotermia atenúa el grado de falla energética secundaria, reduciendo la tasa de consumo de oxígeno a nivel enzimático y cerebral; enlentece la alteración en la relación PCr/Pi y le brinda un efecto protector al cerebro ante la depleción de ATP; suprime la acumulación de aminoácidos excitatorios citotóxicos; inhibe la actividad de la óxido nítrico sintetasa; disminuye los niveles de interleuquina 1 beta; reduce la liberación de citoquinas citotóxicas por la microglía/célula glial y suprime la actividad de los radicales libres. Retarda la muerte celular por apoptosis, disminuye el consumo de oxígeno en el cerebro en un 6%, reduce la utilización de energía cerebral en un 5,3%, disminuye la permeabilidad de la barrera hematoencefálica y la presión intracraneana, y facilita la recuperación de la función electrofisiológica después de la injuria hipóxico-isquémica. En conclusión, los dos aspectos que realzan su potencial utilidad clínica es que puede prolongar la duración de la ventana terapéutica y parece tener un efecto sinérgico con otras estrategias neuroprotectoras. Los recién nacidos afectados por encefalopatía hipóxico-isquémica tratados con hipotermia moderada presentan una reducción en su mortalidad y en las secuelas neurológicas a los 18 meses de edad, reportando una disminución en la mortalidad o discapacidad de un 44% en el grupo de hipotermia comparado con el 62% del grupo control. Tres ensayos clínicos son los más importantes en la terapia con hipotermia para encefalopatía hipóxico-isquémica, que analizan el mismo resultado primario compuesto (muerte y/o secuelas): el Cool-Cap, que usa hipotermia selectiva (RR: 0,82; intervalo de confianza IC 95%: 0,66-1,02), y los otros dos, con hipotermia corporal total (NICHD = RR: 0,72; IC 95%: 0,71-0,93 y el TOBY = RR: 0,86; IC 95%: 0,68-1,07); aunque solo el NICHD encuentra una reducción estadísticamente significativa, la evidencia del efecto favorable es consistente en los tres estudios. El estudio TOBY, que es el más reciente, encuentra mejoría en diferentes variables secundarias neurológicas a los 18 meses de edad en los pacientes asfixiados supervivientes. La seguridad y eficacia que se observa en los ensayos clínicos ha sido corroborada en al menos cuatro metaanálisis (Edwards et ál., Schulzke et ál., Shah et ál. y Jacobs et ál.), con las siguientes conclusiones: todos coinciden en que la hipotermia es eficaz para reducir la prevalencia de muerte y discapacidad asociada a la encefalopatía hipóxico-isquémica moderada-grave; en que el número de neonatos que requieren ser tratados para prevenir un caso de muerte o discapacidad está en el rango de 6 a 9 pacientes; y en que es una intervención segura sin riesgo relevante para el bebé en tanto se aplique en instituciones de tercer nivel, siguiendo protocolos estrictos de enfriamiento y recalentamiento. En el último 40 Precop SCP
4 Luz Astrid Celis, MD metaanálisis del British Medical Journal, se objetiva una disminución del riesgo combinado de mortalidad y secuelas neurológicas a los 18 meses y la reducción es mayor en el subgrupo de encefalopatía hipóxico-isquémica moderada a severa (RR: 0,87; IC 95%: 0,75-1,01). En estos estudios, se hallaron, como eventos adversos de la hipotermia, el aumento de la necesidad de apoyo inotrópico de poco significado clínico y el incremento significativo de la trombocitopenia. La mayoría de ensayos clínicos han mostrado que la reducción de la temperatura cerebral de 3 a 4 C (hipotermia moderada) por enfriamiento corporal total o selectivo del cerebro, iniciado antes de las 6 h de vida y mantenido durante 72 h, es una intervención eficaz para reducir la mortalidad y la discapacidad mayor en los supervivientes. Esto se ha ratificado en cuatro metaanálisis, que han concluido que la hipotermia: a) Es eficaz para reducir la prevalencia de muerte discapacidad asociada a la EHI moderada-grave. b) El número de neonatos con EHI que necesitan ser tratados para prevenir un caso de muerte o de discapacidad es de 6 a 8 pacientes. c) Es una intervención terapéutica segura, sin riesgo relevante para el bebé siempre que se aplique siguiendo protocolos estrictos de enfriamiento y de recalentamiento. Efectos adversos potenciales de la hipotermia Los efectos tóxicos se relacionan con la duración de la hipotermia: afecta los sistemas cardiovascular, hematológico, respiratorio e inmune: Anormalidades en la coagulación (incluyendo disfunción plaquetaria). Aumento de la viscosidad sanguínea, la cual es mayor cuanto menor es la temperatura. Acidosis metabólica. Movilización del potasio intracelular. Arritmias cardíacas: principalmente bradiarritmias. Disminución en la disponibilidad de oxígeno, pero con reducción en su consumo: por debajo de 30 C hay una desviación a la izquierda de la curva de disociación de oxihemoglobina. Compromiso en la inmunidad celular: se ha descrito en hipotermia profunda, con frecuencia se encuentra neutropenia. No solo es importante seleccionar los pacientes para aplicar hipotermia una vez han sufrido la hipoxia-isquemia; para mejorar la acción de la hipotermia, se debe anticipar cuál paciente podría requerir hipotermia y evitar el calentamiento inicial de los pacientes de alto riesgo (Apgar a los 5 minutos menor de 5, ph menor de 7,0, RN a término o cercano al término que haya requerido reanimación avanzada). En la misma sala de partos, identificar precozmente aquellos neonatos con EHI significativa y controlar la comorbilidad durante las primeras horas de vida, ya que la hipocapnia, la hiperoxia, la hipoglicemia y los trastornos metabólicos transitorios pueden agravar el daño cerebral inicial y disminuir el efecto terapéutico de la hipotermia. El enfriamiento pasivo después del nacimiento, y su mantenimiento hasta y durante el traslado hasta una unidad de tercer nivel, puede ser conseguido con medidas de enfriamiento fácilmente disponibles por contacto o convección, pero existe el riesgo de sobreenfriamiento, alcanzando temperaturas menores de 33 C. Implementación de la hipotermia en las unidades de tercer nivel Con el objetivo de reducir la mortalidad y secuelas a largo plazo desde el punto de vista neurológico en pacientes con asfixia perinatal moderada y severa, es vital entender que la hipotermia debe implementarse como un programa dentro de un protocolo estricto con entrenamiento específico y sensibilización de todo el personal de la unidad de recién nacidos, que debe tener en cuenta los siguientes CCAP Volumen 12 Número 2 41
5 Hipotermia terapéutica en asfixia perinatal aspectos: 1) Elegir el momento de inicio. 2) Duración del enfriamiento. 3) Profundidad de la hipotermia. 4) Tasa de recalentamiento. 5) Modo de enfriamiento (enfriamiento corporal, enfriamiento de la cabeza, enfriamiento de la cabeza y el cuerpo). Los criterios para aplicar hipotermia en recién nacidos asfixiados son: Recién nacidos a término o cercanos al término con edad gestacional mayor o igual a 36 semanas y peso mayor de g. Gases con ph < o = a 7,0 o déficit de base < o = -16 en la primera hora de vida. Pacientes que requieran soporte ventilatorio por más de 10 minutos posreanimación. Apgar < de 5 a los 5 minutos. Historia de evento perinatal agudo: prolapso de cordón, hemorragia materna, ruptura uterina o desaceleración fetal severa aguda. Presencia de convulsiones o de EHI moderada o severa. Alteración del estado de conciencia (letargia, estupor, coma) asociado al menos a uno de los siguientes signos: hipotonía, reflejos anormales: oculomotor y pupilar, succión débil o ausente, convulsiones clínicas o por electroencefalograma. Criterios de exclusión: Inhabilidad para iniciar el tratamiento dentro de las primeras seis horas de vida. Anomalías indicativas de mal pronóstico a largo plazo, como presencia de anomalía cromosómica conocida incompatible con la vida, trisomía 13 o 18. Presencia de anomalía congénita mayor conocida. Restricción del crecimiento intrauterino severo < g. Disfunción multiorgánica grave, con recién nacido con aspecto moribundo con franca inestabilidad cardiovascular o que presenta varios paros cardiorrespiratorios en las 6 h o EEG isoeléctrico más allá de las 12 a 24 h de vida. Trastorno de coagulación y trombocitopenia (< ) con sangrado refractario a terapia sustitutiva con plaquetas o plasma. Lesiones disruptivas del desarrollo cerebral durante la vida fetal. Criterios para retirar a un paciente de hipotermia: Necesidad de cirugía durante los tres primeros días de vida. Detección de lesión cerebral de origen disruptivo o por alteración del desarrollo. Sospecha o confirmación de error innato del metabolismo (más de 24 h con acidosis o hiperamonemia). Coma persistente tras 24 h y que muestre signos de mal pronóstico en el EEGa (considerar de forma individual). Si se toma la decisión de realizar limitación del esfuerzo terapéutico, la hipotermia debe ser interrumpida y el paciente recalentado antes de terminar el cuidado intensivo. Complicaciones graves producidas o agravadas por enfriamiento: o coagulopatía/trombocitopenia < plaquetas con hemorragia activa que no responde a tratamiento o hipertensión pulmonar que requiera FiO2 > 80% y sin respuesta con óxido nítrico > 20 ppm. Arritmia cardíaca distinta a bradicardia sinusal. Tratamiento En nuestro medio, lo más práctico es elegir el enfriamiento corporal total para aplicar el protocolo de hipotermia, pues el equipo de enfriamiento selectivo de cabeza es costoso y no se encuentra disponible en forma masiva. Como se ha mencionado, la hipotermia es una medida terapéutica que, si se utiliza de forma adecuada para el manejo de asfixia perinatal moderada y severa, produce una disminución en la mortalidad y las secuelas neurológicas (nivel de evidencia y grado de recomendación IA). En pacientes en los que no se encuentren claros desde el inicio los criterios de inclusión al protocolo o que sean remitidos de otra institución, se debe procurar mantener la temperatura rectal de 36 más o menos 0,2 C mientras se decide el inicio del enfriamiento. 42 Precop SCP
6 Luz Astrid Celis, MD Inicio de protocolo Si el paciente cumple criterios: Iniciar antes de las seis horas de vida, idealmente desde el momento del nacimiento en sala de partos; secar, pero no proporcionar calor y preparar los dispositivos para enfriamiento. Empezar reanimación con FiO2 30%, e ir modificando en función de la SaO2 (rango 90-93%). Es esencial evitar la hiperoxia. Tomar temperatura inicial y monitorizar a partir de ese momento, evitando que baje de 33 C rectal. Lograr hipotermia terapéutica por enfriamiento corporal natural con medidas de conducción, convección, evaporación y radiación, como paquetes de hielo, cobijas frías o bolsas de agua fría. Comenzar hipotermia activa con el objetivo de alcanzar una temperatura de C. Registro de temperatura en gráfica de enfermería. Monitorización continua con sonda rectal para conseguir temperatura objetivo en 30 minutos. Es ideal tener un dispositivo de monitoría y registro de temperatura rectal continuo; si no es posible, se requiere del monitoreo estricto y permanente del personal de enfermería con toma de temperatura rectal cada 15 minutos. Colocar monitor de actividad cerebral. Si no está disponible, no se debe retrasar el inicio del enfriamiento. Mantener temperatura rectal a C por 72 horas. Poner catéter arterial y venoso umbilical para monitoreo de TA invasiva y PVC, administración de líquidos, medicamentos y toma de paraclínicos. Realizar ecocardiograma Doppler color. Mantener TAM 40 mmhg para una adecuada perfusión cerebral. Es importante evitar la hipertensión arterial, pues la hiperperfusión puede favorecer el edema cerebral. Los estudios muestran que los niños bajo hipotermia no tienen más hipotensión que los normotérmicos con el mismo grado de asfixia. Es decir que la hipotermia no produce hipotensión, por lo tanto, debe ser detectada y tratada en forma habitual. En caso de hipotensión, se debe hacer una verificación estricta de si existe hipovolemia, esta se debe corregir; si en el ecocardiograma se encuentra contractilidad miocárdica disminuida, iniciar soporte inotrópico. Si el niño está hipotenso, ya se corrigió hipovolemia y tiene pobre contractilidad, utilizar dopamina, dobutamina o adrenalina; si la contractilidad está afectada, se deben evitar los bolos de cristaloides. Si el paciente cursa con choque refractario a catecolaminas, iniciar manejo con esteroide (hidrocortisona). El paciente sometido a hipotermia frecuentemente tiene tendencia a la bradicardia, que, en general, no tiene repercusión hemodinámica; la frecuencia cardíaca (FC) disminuye 14 latidos/minuto por cada grado centígrado que baja la temperatura. La FC normal bajo hipotermia es latidos/minuto. Si durante la hipotermia aumenta la FC (> 120), se debe descartar estrés o dolor, y considerar asociar analgésicos opiáceos. La hipotermia no modifica la modalidad de soporte ventilatorio ni de administración de oxígeno, por lo que se aplicarán de acuerdo con las necesidades del paciente. Casi todos los niños requieren inicialmente apoyo ventilatorio y pueden requerir ventilación de alta frecuencia y óxido nítrico. Se recomienda mantener una PCO mmhg. La presión parcial de CO2 disminuye en un 4% por cada grado centígrado que baje en el paciente, por lo que, en el momento de procesar los gases, se debe realizar el ajuste en la máquina conforme con la temperatura actualizada que maneje el paciente para que el resultado sea confiable. En hipotermia, la curva de disociación de hemoglobina está desviada a la izquierda. Por lo tanto, considerar normoxemia con PaO mmhg con saturación entre el 90 y 94%. Si hay hipoxemia severa (el paciente requiere FIO2 > 80%), se debe considerar elevar la temperatura del paciente a 34,5 o 35 C o recalentar suspendiendo la hipotermia. La hipotermia no afecta el ph ni las concentraciones de lactato. CCAP Volumen 12 Número 2 43
7 Hipotermia terapéutica en asfixia perinatal Las secreciones son más espesas en hipotermia, por lo que se debe cuidar la permeabilidad de la vía aérea, no modificar la temperatura de la cascada del humidificador y cambiar la postura cada seis horas, lo que además ayuda a que no se formen zonas de presión y escaras. Inicialmente se debe restringir el aporte de líquidos, con un aporte inicial basal de ml/ kg/d; si la TA y PVC son normales, adicionar gluconato de calcio y sulfato de magnesio. Los días posteriores los líquidos se ajustarán estrictamente al balance hídrico diario. Adecuado control de glucosa, oxigenación, estado ácido-base, electrolitos y coagulación, por lo que se requiere toma periódica de: Glucometría cada 6-8 horas o más frecuente según las necesidades del paciente. Gases arteriales cada 8 horas o con mayor frecuencia si el paciente lo requiere. Electrolitos séricos (sodio, potasio, cloro, calcio, fósforo y magnesio) cada 24 horas o antes si requieren corrección. Especialmente mantener niveles de magnesio mayores a 1,6 mmol/l, ya que tiene un efecto neuroprotector. Se deben vigilar y controlar estrictamente hipocalcemia, hiponatremia e hipokalemia. Hemograma con recuento de plaquetas cada 24 horas. Pruebas de coagulación a las 36 horas y luego si hay signos de sangrado. Creatinina cada 24 horas y gasto urinario cada 6 a 8 horas, teniendo en cuenta que la función renal frecuentemente está afectada en los niños asfixiados. Administrar líquidos endovenosos con infusión de glucosa para mantener glucometrías adecuadas y electrolitos de acuerdo con los requerimientos del paciente e iniciar nutrición parenteral total. Es vital el manejo adecuado de la glicemia, por lo que se requiere control estricto cada tres horas durante las primeras 24 horas, con el objetivo de mantenerla entre mg/dl. Tanto la hipo como la hiperglicemia pueden empeorar la lesión cerebral por hipoxia-isquemia. En hipotermia, existe mayor riesgo de hiperglicemia, que puede requerir disminuir los aportes de glucosa (hasta 3 mg/ kg/min.). No se debe añadir insulina hasta no disminuir aportes de glucosa por debajo de esa cifra. Se debe cuidar el equilibrio electrolítico y mantener el calcio > 7 mg/dl (iónico > 0,9) y el magnesio > 1,7 mg/dl, sodio entre meq/l, potasio de 4 a 5,5 meq/l. Si hay hipocalcemia, aumentar el aporte diario y evitar los bolos, a no ser que se evidencie tetania. Si el magnesio es < 1,7 mg/dl, aumentar el aporte diario en la nutrición parenteral o corregir con administración de bolo lento (2-3 minutos); si el magnesio está entre 1,4-1,69 mg/dl, administrar mg/kg de sulfato de magnesio por vía endovenosa. Si < 1,4 mg/dl, administrar mg/kg. El potasio se adiciona a las horas si la función renal es normal. Si se documenta falla renal, disminuir los líquidos a 30 ml/kg/día más pérdidas. No dar vía enteral durante 80 horas, pues el tracto gastrointestinal es más vulnerable a episodios de hipoxia-isquemia y empeora si se adiciona hipotermia. Sedación y analgesia: los bebés pueden adoptar posturas de hiperflexión por frío, estrés y dolor; el estrés secundario al evento asfíctico, el manejo en cuidado intensivo y la administración de hipotermia influyen en la respuesta a la hipotermia, por lo que está recomendado dar sedación y analgesia a estos pacientes. Se deben vigilar los signos clínicos de estrés: irritabilidad, facies de dolor y frecuencia cardíaca mayor de 120 x minuto, para definir el manejo con opioides. Todos los niños ventilados deben estar sedados con morfina a dosis más bajas de las habituales, pero se deben evitar los relajantes musculares. Los niños no ventilados pueden ser tratados de forma similar ante signos de estrés, vigilando su patrón respiratorio. La hipotermia no afecta la excreción renal de fármacos, pero, en pacientes que requieran manejo con aminoglucósidos o fármacos de eliminación renal, se debe ajustar la dosis conforme con función renal y tomar niveles. 44 Precop SCP
8 Luz Astrid Celis, MD Ecografía cerebral al inicio y luego cada 24 horas para ver evolución en caso de encontrar lesiones. No se debe administrar fenobarbital profiláctico, pero las convulsiones se deben tratar agresivamente. La actividad convulsiva puede producir un aumento de la temperatura y el tratamiento con antiepilépticos (principalmente fenobarbital), disminución de esta. En pacientes que requieran manejo de anticonvulsivantes, monitorizar niveles séricos a las 36 horas. La hipotermia prolonga los tiempos de coagulación (a C se alargan un 30%). Por esta razón, si hay problemas de coagulación, se deben corregir precozmente; pueden requerir dosis adicionales de vitamina K y, ante la menor duda, tratar con plasma fresco congelado. La trombocitopenia es frecuente, siendo mayor a las 72 h; si hay sangrado activo, pueden requerir trasfundir plaquetas. Desde el punto de vista infeccioso, se debe tener en cuenta que el recuento total de leucocitos puede disminuir, sin llegar a leucopenia. Existe más riesgo de infecciones por las secreciones más espesas y abundantes. Recalentamiento Esta fase es crítica para el éxito en el tratamiento. Se debe realizar a una velocidad de 0,5 C por hora o menor, no más rápido que esto y hasta 36,5 C (si se puede, programar 0,2 C cada 30 min.). Si durante el calentamiento se producen convulsiones, suspender el calentamiento, volver a enfriar y tratar las convulsiones agresivamente. Después del recalentamiento, se debe evitar hipertermia mayor de 37 C, ya que puede tener un efecto deletéreo o disminuir el efecto neuroprotector de la hipotermia. Tener en cuenta que puede haber hipotensión por vasodilatación, la cual se debe manejar inicialmente con bolos de SSN y luego con soporte inotrópico si es necesario. Durante este período son muy frecuentes los episodios convulsivos, también pueden tener convulsiones subclínicas (sin movimientos), que idealmente deben ser diagnosticadas con electroencefalograma. Efectuar resonancia magnética nuclear cerebral al séptimo día de vida. Manejo de enfermería para enfriamiento El papel de la enfermera es crucial para el éxito del tratamiento; las actividades que el equipo de enfermeras debe cubrir son las siguientes: Mantener lámpara de calor radiante apagada. Colocar al paciente desnudo, solo con pañal, sobre colchón frío en cuna de calor radiante apagada. Instalar monitorización. Inducir hipotermia, poniendo dispositivos, como bolsas de agua fría, paquetes de hielo o cobijas frías, llevando a cabo un enfriamiento gradual del paciente en aproximadamente una hora, efectuando controles de temperatura rectal cada 10 minutos hasta lograr temperatura rectal deseada (33-34 C). Posteriormente, continuar los controles rectales cada 15 minutos. Se debe mantener termómetro rectal permanente. Realizar y registrar control de temperatura rectal junto con resto de signos vitales y parámetros ventilatorios. Cuando alcance la temperatura esperada, registrar saturación periférica de oxígeno y correlacionar con gases para determinar límite inferior aceptable de saturación. Este protocolo se realizará durante 72 horas, después de las cuales se procederá a recalentamiento. Manejo de enfermería para recalentamiento Alejar los elementos para enfriamiento de manera gradual, verificando el ritmo de calentamiento con toma de temperatura permanente, con registro mínimo cada 15 minutos, con un ascenso de temperatura no mayor a 0,5 C/hora hasta llevarlo a 36,5 C. No permitir aumento de temperatura mayor a 37,5 C. CCAP Volumen 12 Número 2 45
9 Hipotermia terapéutica en asfixia perinatal Las complicaciones secundarias a la hipotermia terapéutica serán tratadas de acuerdo con las guías de manejo institucionales o con lo descrito en la literatura. Complicaciones que se pueden presentar hasta los primeros siete días de vida Muerte. Evidencia electrocardiográfica de arritmia cardíaca o isquemia miocárdica o hipotensión. Coagulopatía (sangrado clínico con los estudios de coagulación anormal, consistentes en coagulación intravascular diseminada o coagulopatía hepática). Función renal anormal (diuresis < 0,5 ml/kg/h durante 24 horas después del nacimiento, creatinina sérica elevada). Hemoconcentración: aumento del hematocrito > 20% sin relación con transfusiones. Hiponatremia < 130. Hipocalcemia < de 8. Hipokalemia < 3,5. Depresión medular (plaquetas < ). Elevación de las enzimas hepáticas. Acidosis metabólica. Hipertensión pulmonar con necesidad de ventilación mecánica, alta frecuencia y óxido nítrico. Infección sistémica. Hipoglicemia. Dificultad en el manejo de la temperatura. Eventos adversos Arritmia cardíaca. Trombosis venosa mayor no relacionada con acceso vascular (trombosis de senos venosos cerebrales). Hipotensión severa con TAM < 25 mmhg, a pesar de soporte hídrico e inotrópico alto. Conclusiones La hipotermia terapéutica ha comprobado su utilidad para mejorar el pronóstico de los neonatos con asfixia moderada y grave, por lo que su uso está fuertemente recomendado. Reduce tanto la mortalidad como la discapacidad en supervivientes asociada a encefalopatía hipóxico-isquémica moderada o grave (nivel evidencia 1A). El número de neonatos que precisan ser tratados (NNT) para prevenir un caso de muerte o discapacidad está en un rango de 6-9 pacientes (nivel evidencia 1A). Es una intervención terapéutica segura cuando se aplica en unidades neonatales de tercer nivel y siguiendo protocolos estrictos de enfriamiento y recalentamiento (nivel evidencia 1A). 46 Precop SCP
10 Luz Astrid Celis, MD Lecturas recomendadas 1. García-Alix A. Hipotermia cerebral moderada en la encefalopatía hipóxico-isquémica. Un nuevo reto asistencial en neonatología. An Pediatr (Barc) 2009;71(4): García-Alix A, González de Dios J. La encefalopatía hipóxicoisquémica en el recién nacido a término ha dejado de ser una entidad huérfana. Implicaciones para la práctica y necesidad de un código de hipotermia. Evide Pediatr 2010;6: Jacobs S, Huna R, Tarnow-Mordi W, Inder T, Davis P. Enfriamiento para los recién nacidos con encefalopatía isquémica-hipóxica. Biblioteca Cochrane Plus 2008;(2). 4. Puebla Molina SF, Aparicio Sánchez JL, Modesto Alapont V. La hipotermia terapéutica reduce la mortalidad y las secuelas neurológicas en la encefalopatía hipóxico-isquémica del recién nacido. 2010;6(2). 5. Jerez-Calero A. Hipotermia en recién nacidos asfícticos. Protocolo de manejo. Bol SPAO 2011;5(2). 6. Shankaran S, Laptook AR, Ehrenkranz RA, Tyson JE, McDonald SA, Donovan EF, et al. Whole-body hypothermia for neonates with hypoxic-ischemic encephalopathy. N Engl J Med 2005;353(15): Wyatt JS, Gluckman PD, Liu PY, Azzopardi D, Ballard R, Edwards AD, et al. Determinants of outcomes after head cooling for neonatal encephalopathy. Pediatrics 2007;119(5): Gluckman P, Wyatt JS, Azzopardi D, Ballard R, Edwards AD, Ferriero DM, et al. Selective head cooling with mild systemic hypothermia after neonatal encephalopathy: multicentre randomised trial. Lancet 2005;365(9460): Laptook A, Tyson J, Shankaran S, McDonald S, Ehrenkranz R, Fanaroff A, et al. Elevated temperature after hypoxic-ischemic encephalopathy: risk factor for adverse outcomes. Pediatrics 2008;122(3): Blanco D et ál. Neuroprotección con hipotermia en el recién nacido con encefalopatía hipóxico-isquémica. Guía de estándares para su aplicación clínica. An Pediatr (Barc) CCAP Volumen 12 Número 2 47
11 Hipotermia terapéutica en asfixia perinatal examen consultado 1. El efecto benéfico de la hipotermia se logra durante la fase de lesión cerebral: 2. En hipoxia-isquemia neonatal, las convulsiones se presentan más frecuentemente en la fase: 3. El rango de temperatura ideal para administrar hipotermia terapéutica en asfixia perinatal es: 4. Son candidatos a hipotermia terapéutica los siguientes pacientes: A. primaria B. secundaria C. primaria y secundaria D. fase latente E. fase inmediata A. primaria B. secundaria C. latente D. b y c E. a y b A. 28 a 30 C B. 30 a 34 C C. 33 a 34 C D. 34 a 35 C E. 30 a 32 C A. recién nacidos a término o cercanos al término con edad gestacional mayor o igual a 34 semanas y peso mayor de g B. gases con ph < o = a 7,0 o déficit de base < o = -16 en la primera hora de vida C. pacientes que requieran soporte ventilatorio por más de 10 minutos posreanimación D. Apgar < de 7 a los 5 minutos E. b y c 48 Precop SCP
12 Luz Astrid Celis, MD examen consultado 5. Son criterios de exclusión para iniciar un protocolo de hipotermia terapéutica: 6. Es una complicación asociada a la hipotermia: 7. Son indicaciones para retirar a un paciente de hipotermia: A. imposibilidad para iniciar el tratamiento dentro de las primeras 24 horas de vida B. trisomía 21, 18 y 13 o presencia de anomalía congénita mayor conocida C. pacientes con peso menor de g D. disfunción multiorgánica grave, con recién nacido con aspecto moribundo, con franca inestabilidad cardiovascular o que presenta varios paros cardiorrespiratorios en las 6 h o EEG isoeléctrico más allá de las 12 a 24 h de vida E. b y c A. convulsiones B. tiempos de coagulación prolongados y trombocitopenia C. trombocitosis D. hiperlactatemia E. alcalosis metabólica A. muerte cerebral B. sangrado refractario C. sepsis temprana D. requerimiento de alta frecuencia y óxido nítrico E. a y b 8. Los pacientes sometidos a hipotermia deben recibir relajantes musculares en: A. ventilación mecánica B. presencia de convulsiones C. cuando se encuentren inquietos y estén desacoplados con el ventilador D. se deben evitar los relajantes musculares E. en hipoxia severa CCAP Volumen 12 Número 2 49
HIPOTERMIA PARA EL TRATAMIENTO DE LA ENCEFALOPATÍA HIPÓXICO- ISQUÉMICA
 HIPOTERMIA PARA EL TRATAMIENTO DE LA ENCEFALOPATÍA HIPÓXICO- ISQUÉMICA Ana Alarcón Servicio de Neonatología Hospital Sant Joan de Déu, Barcelona 2010 INTRODUCCIÓN La encefalopatía hipóxico-isquémica (EHI)
HIPOTERMIA PARA EL TRATAMIENTO DE LA ENCEFALOPATÍA HIPÓXICO- ISQUÉMICA Ana Alarcón Servicio de Neonatología Hospital Sant Joan de Déu, Barcelona 2010 INTRODUCCIÓN La encefalopatía hipóxico-isquémica (EHI)
RECIÉN NACIDO A TÉRMINO CON ENCEFALOPATÍA HIPÓXICO-ISQUÉMICA QUE ENTRA EN HIPOTERMIA
 RECIÉN NACIDO A TÉRMINO CON ENCEFALOPATÍA HIPÓXICO-ISQUÉMICA QUE ENTRA EN HIPOTERMIA DUE. Isabel Argüeso Aliaga DUE. Maria García Atrio Enfermeras UCI Neonatal Hospital Universitario La Zarzuela Caso clínico:
RECIÉN NACIDO A TÉRMINO CON ENCEFALOPATÍA HIPÓXICO-ISQUÉMICA QUE ENTRA EN HIPOTERMIA DUE. Isabel Argüeso Aliaga DUE. Maria García Atrio Enfermeras UCI Neonatal Hospital Universitario La Zarzuela Caso clínico:
Preguntas para responder
 Preguntas para responder FACTORES DE RIESGO / COMORBILIDAD 1. La administración de oxígeno al 21% frente a la administración de oxígeno al 100% durante la reanimación del RN de edad gestacional mayor o
Preguntas para responder FACTORES DE RIESGO / COMORBILIDAD 1. La administración de oxígeno al 21% frente a la administración de oxígeno al 100% durante la reanimación del RN de edad gestacional mayor o
GUIA DE PRACTICA CLINICA HIPOTERMIA NEONATAL TERAPEUTICA. DIRECCIÓN MÉDICA (UF) Versión: 1
 1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Pediatras y Médicos Generales durante el
1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Pediatras y Médicos Generales durante el
TERMORREGULACIÓN NO INVASIVA EN EL PACIENTE NEUROCRÍTICO
 TERMORREGULACIÓN NO INVASIVA EN EL PACIENTE NEUROCRÍTICO INTRODUCCIÓN El uso terapéutico de la hipotermia en el enfermo neurocrítico es una de las terapias de neuroprotección que más interés ha suscitado
TERMORREGULACIÓN NO INVASIVA EN EL PACIENTE NEUROCRÍTICO INTRODUCCIÓN El uso terapéutico de la hipotermia en el enfermo neurocrítico es una de las terapias de neuroprotección que más interés ha suscitado
 CDA β β Evaluación clínica Balance hídrico y manejo Perfil bioquímico RESULTADOS DE VALORACIÓN INICIAL, TODOS DEBEN REGISTRARSE Cetonemia mmol/l Glucemia mg/dl Bicarbonato
CDA β β Evaluación clínica Balance hídrico y manejo Perfil bioquímico RESULTADOS DE VALORACIÓN INICIAL, TODOS DEBEN REGISTRARSE Cetonemia mmol/l Glucemia mg/dl Bicarbonato
PROCEDIMIENTO PARA LA HIPOTERMIA EN LA PARADA CARDIACA HIPOTERMIA TERAPÉUTICA EN LA PARADA CARDIACA
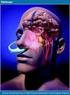 Página 1 de HIPOTERMIA TERAPÉUTICA EN LA PARADA REGISTRO DE REVISIONES MODIFICACION FECHA REALIZADO POR ELABORADO y/o MODIFICADO POR: Servicio de Urgencias Servicio de Cuidados Intensivos Emergencias APROBADO
Página 1 de HIPOTERMIA TERAPÉUTICA EN LA PARADA REGISTRO DE REVISIONES MODIFICACION FECHA REALIZADO POR ELABORADO y/o MODIFICADO POR: Servicio de Urgencias Servicio de Cuidados Intensivos Emergencias APROBADO
Depresión neonatal : APGAR al minuto = o < a 6, con evolución neonatal normal.
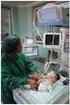 Asfixia perinatal: resulta del inadecuado consumo de O2 durante el proceso de parto : antes, durante o después. Con síntomas neonatales de compromiso neonatal. Hipoxia intrauterina: evaluada por al menos
Asfixia perinatal: resulta del inadecuado consumo de O2 durante el proceso de parto : antes, durante o después. Con síntomas neonatales de compromiso neonatal. Hipoxia intrauterina: evaluada por al menos
HIPOTERMIA CORPORAL TOTAL PARA RECIEN NACIDOS CON ENCEFALOPATIA HIPOXICA ISQUEMICA
 HIPOTERMIA CORPORAL TOTAL PARA RECIEN NACIDOS CON ENCEFALOPATIA HIPOXICA ISQUEMICA Dr. Francisco Navarro F. Introducción La hipotermia neonatal es el primero de los tratamientos de neuroprotección en Asfixia
HIPOTERMIA CORPORAL TOTAL PARA RECIEN NACIDOS CON ENCEFALOPATIA HIPOXICA ISQUEMICA Dr. Francisco Navarro F. Introducción La hipotermia neonatal es el primero de los tratamientos de neuroprotección en Asfixia
Hipotermia Neonatal. Dr Jorge Torres Torretti. Departamento de Gineco-Obstetricia Hospital Luis Tisné Servicio de Neonatología Clínica Alemana
 Hipotermia Neonatal Dr Jorge Torres Torretti Departamento de Gineco-Obstetricia Hospital Luis Tisné Servicio de Neonatología Clínica Alemana Encefalopatía Hipóxico-Isquémica Incidencia 1 3 x 1000 RN vivos
Hipotermia Neonatal Dr Jorge Torres Torretti Departamento de Gineco-Obstetricia Hospital Luis Tisné Servicio de Neonatología Clínica Alemana Encefalopatía Hipóxico-Isquémica Incidencia 1 3 x 1000 RN vivos
Dr. Benjamín Urízar Trigueros. Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012
 Dr. Benjamín Urízar Trigueros Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012 Tener claro que esta entidad va desde un problema subclínico hasta la insuficiencia
Dr. Benjamín Urízar Trigueros Hospital Escuela Dr. Antonio Lenín Fonseca Departamento de Cirugía Jueves, 2 de Febrero de 2012 Tener claro que esta entidad va desde un problema subclínico hasta la insuficiencia
Curso Actualización NEJM Shock circulatorio. Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky
 2015 Shock circulatorio Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky Mecanismos fisiopatológicos Definición: Expresión clínica del fallo circulatorio que resulta en una inadecuada utilización
2015 Shock circulatorio Coordinadora: Sabrina Di Stefano Residente: Manuel Tisminetzky Mecanismos fisiopatológicos Definición: Expresión clínica del fallo circulatorio que resulta en una inadecuada utilización
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Causa Parálisis Cerebral
 Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
TRASTORNOS DE LA GLICEMIA EN EL RECIEN NACIDO DRA. ANA VALERIA MAYEN LAINEZ PEDIATRA-NEONATOLOGO
 TRASTORNOS DE LA GLICEMIA EN EL RECIEN NACIDO DRA. ANA VALERIA MAYEN LAINEZ PEDIATRA-NEONATOLOGO METABOLISMO DE LA GLUCOSA Antenatalmente el principal sustrato para el metabolismo fetal es la glucosa del
TRASTORNOS DE LA GLICEMIA EN EL RECIEN NACIDO DRA. ANA VALERIA MAYEN LAINEZ PEDIATRA-NEONATOLOGO METABOLISMO DE LA GLUCOSA Antenatalmente el principal sustrato para el metabolismo fetal es la glucosa del
ACTUALIDADES EN REANIMACIÓN CARDIOCEREBROPULMONAR.
 ACTUALIDADES EN REANIMACIÓN CARDIOCEREBROPULMONAR. Dr. José Martín Meza Márquez Medicina Crítica Medicina de Reanimación Urgencias médico-quirúrgicas. ALGO DE HISTORIA A.C. 1800-1950 1950-1980 ISTAZO
ACTUALIDADES EN REANIMACIÓN CARDIOCEREBROPULMONAR. Dr. José Martín Meza Márquez Medicina Crítica Medicina de Reanimación Urgencias médico-quirúrgicas. ALGO DE HISTORIA A.C. 1800-1950 1950-1980 ISTAZO
Uso de Corticoides en Lesión Traumática de Médula Espinal y Distrés Respiratorio Agudo
 Uso de Corticoides en Lesión Traumática de Médula Espinal y Distrés Respiratorio Agudo Facundo Jorro Barón Médico Terapista Infantil Hospital P. de Elizalde Sanatorio Trinidad Mitre jorrobox@yahoo.com.ar
Uso de Corticoides en Lesión Traumática de Médula Espinal y Distrés Respiratorio Agudo Facundo Jorro Barón Médico Terapista Infantil Hospital P. de Elizalde Sanatorio Trinidad Mitre jorrobox@yahoo.com.ar
NUTRICION PARENTERAL DEL RECIEN NACIDO. Dra. Reina Valdés Armenteros Hospital América Arias
 NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
Poliglobulia Neonatal. Krasna Mihovilovich R Becada Pediatría USS
 Poliglobulia Neonatal Krasna Mihovilovich R Becada Pediatría USS Hematocrito > 65% en muestra obtenida en vena periférica Normal para el RNT: 40 60% Aumento hematocrito Aumento viscosidad sanguínea Alteración
Poliglobulia Neonatal Krasna Mihovilovich R Becada Pediatría USS Hematocrito > 65% en muestra obtenida en vena periférica Normal para el RNT: 40 60% Aumento hematocrito Aumento viscosidad sanguínea Alteración
Diseño del título. Interna Catalina Jiménez Septiembre 2018
 Diseño del título Interna Catalina Jiménez Septiembre 2018 Título y diseño de contenido con lista Objetivo Evaluar la viabilidad y la seguridad del ordeño del cordón umbilical (UCM) en recién nacidos deprimidos
Diseño del título Interna Catalina Jiménez Septiembre 2018 Título y diseño de contenido con lista Objetivo Evaluar la viabilidad y la seguridad del ordeño del cordón umbilical (UCM) en recién nacidos deprimidos
INTRODUCCIÓN. Beneficio de transfusión de GRE en choque hemorrágico es indiscutible restaura volumen intravascular y mejora DO2 critico
 INTRODUCCIÓN Beneficio de transfusión de GRE en choque hemorrágico es indiscutible restaura volumen intravascular y mejora DO2 critico Se ha implementado transfusión de GRE en anemia moderada asociada
INTRODUCCIÓN Beneficio de transfusión de GRE en choque hemorrágico es indiscutible restaura volumen intravascular y mejora DO2 critico Se ha implementado transfusión de GRE en anemia moderada asociada
TEMA% DIAGNÓSTICO% TRATAMIENTO% SEGUIMIENTO%
 TEMA% DIAGNÓSTICO% TRATAMIENTO% SEGUIMIENTO% Asfixia'neonatal' Específico' Inicial' Derivar' Encefalopatía'hipóxico7isquémica' Específico' Inicial' Derivar' Convulsiones'neonatales' Específico' Inicial'
TEMA% DIAGNÓSTICO% TRATAMIENTO% SEGUIMIENTO% Asfixia'neonatal' Específico' Inicial' Derivar' Encefalopatía'hipóxico7isquémica' Específico' Inicial' Derivar' Convulsiones'neonatales' Específico' Inicial'
Caso Clínico Nº1 Curso Infecciones neonatales 2017
 Caso Clínico Nº1 Curso Infecciones neonatales 2017 Caso clínico RNT 40 semanas GEG Madre con diabetes gestacional y mal control metabólico durante embarazo. Nace por cesárea de urgencia por registro sin
Caso Clínico Nº1 Curso Infecciones neonatales 2017 Caso clínico RNT 40 semanas GEG Madre con diabetes gestacional y mal control metabólico durante embarazo. Nace por cesárea de urgencia por registro sin
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013
 CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
CHOQUE HIPOVOLEMICO DR. MARIO LOMELI EGUIA SEPTIEMBRE 11, 2013 CHOQUE HIPOVOLEMICO PERDIDA VOLUMEN CIRCULANTE MECANISMOS DE COMPENSACION ALTERACIONES HEMODINAMICAS CALCULAR PERDIDA CON DATOS CLINICOS IDENTIFICAR
G41.9 Estado epiléptico G41.0 Estado epiléptico generalizado
 CIE-10: G41.9 Estado epiléptico G41.0 Estado epiléptico generalizado GPC: Diagnóstico y tratamiento oportuno del estado epiléptico en el primero y segundo niveles de atención Definición Es una condición
CIE-10: G41.9 Estado epiléptico G41.0 Estado epiléptico generalizado GPC: Diagnóstico y tratamiento oportuno del estado epiléptico en el primero y segundo niveles de atención Definición Es una condición
Curso Actualización NEJM Hipertensión Endocraneana Traumática Dra. Garcia Dr. Chauca Coronel Dr. Ciarrochi
 2015 Hipertensión Endocraneana Traumática Dra. Garcia Dr. Chauca Coronel Dr. Ciarrochi Hipertensión endocraneana traumática Hipertensión Endocraneana (HIE): > 20 mmhg Emergencia Medico-Quirúrgica Autoregulación
2015 Hipertensión Endocraneana Traumática Dra. Garcia Dr. Chauca Coronel Dr. Ciarrochi Hipertensión endocraneana traumática Hipertensión Endocraneana (HIE): > 20 mmhg Emergencia Medico-Quirúrgica Autoregulación
Cuidados enfermeros al paciente sometido a terapia de hipotermia.
 Cuidados enfermeros al paciente sometido a terapia de hipotermia. Miguel Ángel Sancho Mártin Unidad Coronaria Hospital Universitari de Bellvitge - IDIBELL Universitat de Barcelona L Hospitalet. Barcelona.
Cuidados enfermeros al paciente sometido a terapia de hipotermia. Miguel Ángel Sancho Mártin Unidad Coronaria Hospital Universitari de Bellvitge - IDIBELL Universitat de Barcelona L Hospitalet. Barcelona.
CONVULSIONES NEONATALES REVISIÓN DE CASOS
 CONVULSIONES NEONATALES REVISIÓN DE CASOS María Beneyto Lluch R3 HGU Elche Tutorización: Mª Jesús Ferrández Berenguer DEFINICIÓN Descarga paroxística de un grupo de neuronas que provoca una alteración
CONVULSIONES NEONATALES REVISIÓN DE CASOS María Beneyto Lluch R3 HGU Elche Tutorización: Mª Jesús Ferrández Berenguer DEFINICIÓN Descarga paroxística de un grupo de neuronas que provoca una alteración
Evaluación y Manejo Inicial de Shock en Trauma
 Evaluación y Manejo Inicial de Shock en Trauma Juan A. González Sánchez,, M.D. Director Departamento Medicina de Emergencia Universidad de Puerto Rico Objetivos Definir shock y sus causas Describir signos
Evaluación y Manejo Inicial de Shock en Trauma Juan A. González Sánchez,, M.D. Director Departamento Medicina de Emergencia Universidad de Puerto Rico Objetivos Definir shock y sus causas Describir signos
Preeclampsia hipertensiva del embarazo. Detección y atención temprana. Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE
 Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Preeclampsia hipertensiva del embarazo. Detección y atención temprana Dr. Luis Alcázar Alvarez Jefe de Gineco-obstetricia, ISSSTE Qué es la preeclampsia/eclampsia? Es una complicación grave del embarazo
Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle apt 802,
 Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle 77 12-03 apt 802, yesikrave@gmail.comn INTRODUCCIÓN La relaicazion del trabajo va determinado
Goteo pediátrico echo a una paciente gestante,luis Vargas, Yessica Paola Rave Vargas, Juan camilo Rivera, calle 77 12-03 apt 802, yesikrave@gmail.comn INTRODUCCIÓN La relaicazion del trabajo va determinado
ESTADO DE CHOQUE VFR/HGM
 ESTADO DE CHOQUE VFR/HGM Choque Síndrome clínico caracterizado por un deterioro agudo de la función de micro y macro circulación, que lleva a una perfusión inadecuada en la que las demandas del organismo
ESTADO DE CHOQUE VFR/HGM Choque Síndrome clínico caracterizado por un deterioro agudo de la función de micro y macro circulación, que lleva a una perfusión inadecuada en la que las demandas del organismo
a. La hipoglucemia se define como la cifra de glucosa en sangre menor o igual a 80 mg/dl.
 Recién nacido de 41 semanas de edad gestacional, de 4,7 kg de peso, hijo de madre diabética, que a las dos horas de vida presenta una cifra de glucosa de 28 mg/dl. La madre refiere que no se engancha bien
Recién nacido de 41 semanas de edad gestacional, de 4,7 kg de peso, hijo de madre diabética, que a las dos horas de vida presenta una cifra de glucosa de 28 mg/dl. La madre refiere que no se engancha bien
GUIA DE PRACTICA CLINICA POLICITEMIA NEONATAL. DIRECCIÓN MÉDICA (UF) Versión: 1
 1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Neonatólogos, Pediatras y Médicos Generales
1. OBJETIVO Esta guía tiene como objetivo formular recomendaciones, con racionalidad y evidencia científicas, que apoyen la toma de decisiones para el grupo de Neonatólogos, Pediatras y Médicos Generales
Texto informativo. Avisan de paritorio por cesárea programada de recién nacido mujer de 40 semanas de gestación, peso
 Información Texto informativo Avisan de paritorio por cesárea programada de recién nacido mujer de 40 semanas de gestación, peso estimado de 3500 gramos, diagnosticada antenatalmente en la ecografía de
Información Texto informativo Avisan de paritorio por cesárea programada de recién nacido mujer de 40 semanas de gestación, peso estimado de 3500 gramos, diagnosticada antenatalmente en la ecografía de
Manejo y recomendaciones de NPT en el paciente prematuro y neonato. INDISA - NEORED Un Nuevo Concepto en Medicina Perinatal
 Manejo y recomendaciones de NPT en el paciente prematuro y neonato. Conceptos generales 1. NPT: Nutrición parenteral. 1. Total : Administración Central 2. Parcial: Administración periférica. Características
Manejo y recomendaciones de NPT en el paciente prematuro y neonato. Conceptos generales 1. NPT: Nutrición parenteral. 1. Total : Administración Central 2. Parcial: Administración periférica. Características
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
CONTROL DE DAÑOS EN EL TRAUMÁTIZADO GRAVE. Rafael Muñoz Arcos
 CONTROL DE DAÑOS EN EL TRAUMÁTIZADO GRAVE Rafael Muñoz Arcos La hemorragia es la principal causa de muerte temprana en los traumatismos. Influye directamente en la presentación de fallo multiorgánico en
CONTROL DE DAÑOS EN EL TRAUMÁTIZADO GRAVE Rafael Muñoz Arcos La hemorragia es la principal causa de muerte temprana en los traumatismos. Influye directamente en la presentación de fallo multiorgánico en
Simpaticomimético de acción central.
 METILFENIDATO Simpaticomimético de acción central. Efectos clínicos Agitación, taquicardia y letargia lo más frecuente después de la exposición accidental al metilfenidato de liberación retardada en los
METILFENIDATO Simpaticomimético de acción central. Efectos clínicos Agitación, taquicardia y letargia lo más frecuente después de la exposición accidental al metilfenidato de liberación retardada en los
Agua corporal: Relación con el peso corporal total y su distribución en los distintos compartimientos. Peso total
 Agua corporal: Relación con el peso corporal total y su distribución en los distintos compartimientos Agua corporal 60-70 % Peso total Agua Extracelular 20-25 % Agua Intracelular 40-45 % Agua transcelular
Agua corporal: Relación con el peso corporal total y su distribución en los distintos compartimientos Agua corporal 60-70 % Peso total Agua Extracelular 20-25 % Agua Intracelular 40-45 % Agua transcelular
Papel de otros expansores en el shock: albúmina más suero salino hipertónico.
 Papel de otros expansores en el shock: albúmina más suero salino hipertónico. Jesús López-Herce, Javier Urbano Servicio de Cuidados Intensivos Pediátricos Hospital General Universitario Gregorio Marañón
Papel de otros expansores en el shock: albúmina más suero salino hipertónico. Jesús López-Herce, Javier Urbano Servicio de Cuidados Intensivos Pediátricos Hospital General Universitario Gregorio Marañón
Código ictus Marta Espina San José CS Contrueces
 Código ictus 2013-2014 Marta Espina San José CS Contrueces 6-11-2015 ν Reconocer el mayor número posible de Ictus ν Reconocer en tiempo ventana para re-permeabilizar ν Facilitar el acceso a todos los
Código ictus 2013-2014 Marta Espina San José CS Contrueces 6-11-2015 ν Reconocer el mayor número posible de Ictus ν Reconocer en tiempo ventana para re-permeabilizar ν Facilitar el acceso a todos los
IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO
 IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario Universidad Manuela Beltran CLINICA REINA SOFIA Instructora de
IMPACTO DE LA SEDACION EN LA REHABILITACION DEL PACIENTE CRITICO VIVIANA PATRICIA CUBILLOS FISIOTERAPEUTA Docente Universidad del Rosario Universidad Manuela Beltran CLINICA REINA SOFIA Instructora de
ENFERMERIA DE ALTO RIESGO HCO3 GASOMETRIA ARTERIAL. PaCO2. PaO2
 ENFERMERIA DE ALTO RIESGO HCO3 ph GASOMETRIA ARTERIAL PaO2 PaCO2 DEFINICION La gasometría arterial es una de las técnicas más frecuentes realizadas a pacientes en estado crítico. Para realizar una correcta
ENFERMERIA DE ALTO RIESGO HCO3 ph GASOMETRIA ARTERIAL PaO2 PaCO2 DEFINICION La gasometría arterial es una de las técnicas más frecuentes realizadas a pacientes en estado crítico. Para realizar una correcta
CRISIS CONVULSIVAS NEONATALES
 CRISIS CONVULSIVAS NEONATALES DEFINICION Una alteración paroxística en la función neurológica. LA FUNCION.- Conductual, motora, o autónoma. INCIDENCIAS. Varia desde 1.5 en 1000 hasta 14 en 1000 nacidos
CRISIS CONVULSIVAS NEONATALES DEFINICION Una alteración paroxística en la función neurológica. LA FUNCION.- Conductual, motora, o autónoma. INCIDENCIAS. Varia desde 1.5 en 1000 hasta 14 en 1000 nacidos
IX. Análisis de Resultados
 IX. Análisis de Resultados Una de las principales causas de mortalidad en el Departamento de Chinandega es la mortalidad perinatal, dentro de la cual la neonatal representa el 71%, lo cual sugiere mejorar
IX. Análisis de Resultados Una de las principales causas de mortalidad en el Departamento de Chinandega es la mortalidad perinatal, dentro de la cual la neonatal representa el 71%, lo cual sugiere mejorar
Versión 18 de Septiembre Pag. 1
 DIAGNÓSTICO PRENATAL ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO). Ultrasonido intrauterino en el 2º. Trimestre del embarazo I. Atención del nacimiento en Institución II. hospitalaria de tercer
DIAGNÓSTICO PRENATAL ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO). Ultrasonido intrauterino en el 2º. Trimestre del embarazo I. Atención del nacimiento en Institución II. hospitalaria de tercer
Anexo III. Modificaciones de las secciones relevantes del Resumen de las características del producto y prospecto
 Anexo III Modificaciones de las secciones relevantes del Resumen de las características del producto y prospecto Nota: Este resumen de las características del producto y prospecto son el resultado del
Anexo III Modificaciones de las secciones relevantes del Resumen de las características del producto y prospecto Nota: Este resumen de las características del producto y prospecto son el resultado del
ANESTESIA EN EL TRAUMA GRAVE. CONTROL DE DAÑOS. Dra. E. Pintor. FEA Anestesiología y Reanimación Hospital de Poniente.
 ANESTESIA EN EL TRAUMA GRAVE. CONTROL DE DAÑOS. Dra. E. Pintor. FEA Anestesiología y Reanimación Hospital de Poniente. CONOCER CIRUGIA DE CONTROL DE DAÑOS. CONOCER TRIADA LETAL. MANTENER RESERVA FISIOLÓGICA.
ANESTESIA EN EL TRAUMA GRAVE. CONTROL DE DAÑOS. Dra. E. Pintor. FEA Anestesiología y Reanimación Hospital de Poniente. CONOCER CIRUGIA DE CONTROL DE DAÑOS. CONOCER TRIADA LETAL. MANTENER RESERVA FISIOLÓGICA.
Mantenimiento del donante en muerte encefálica.
 Mantenimiento del donante en muerte encefálica. Objetivos básicos: Perfusión Tisular Oxigenación Dr. Aldo Álvarez Rodríguez UCI del CIMEQ Monitorización constante ECG PVC Pulsioximetría TA Diuresis Temperatura
Mantenimiento del donante en muerte encefálica. Objetivos básicos: Perfusión Tisular Oxigenación Dr. Aldo Álvarez Rodríguez UCI del CIMEQ Monitorización constante ECG PVC Pulsioximetría TA Diuresis Temperatura
Selección y mantenimiento del donante pulmonar. Félix Heras Gómez Universidad de Valladolid Hospital Clínico Universitario de Valladolid
 Selección y mantenimiento del donante pulmonar Félix Heras Gómez Universidad de Valladolid Hospital Clínico Universitario de Valladolid Incremento progresivo del número de trasplantes de pulmón 1990
Selección y mantenimiento del donante pulmonar Félix Heras Gómez Universidad de Valladolid Hospital Clínico Universitario de Valladolid Incremento progresivo del número de trasplantes de pulmón 1990
TÍTULO: VIGILANCIA FETAL INTRAPARTO
 Fecha: 05/02/2013 Nombre: Dra. Julia López Grande R1 Tipo de Sesión: Revisión de guías clínicas TÍTULO: VIGILANCIA FETAL INTRAPARTO El objetivo principal de la vigilancia fetal intraparto es disminuir
Fecha: 05/02/2013 Nombre: Dra. Julia López Grande R1 Tipo de Sesión: Revisión de guías clínicas TÍTULO: VIGILANCIA FETAL INTRAPARTO El objetivo principal de la vigilancia fetal intraparto es disminuir
EMERGENCIA HIPERGLUCEMICA
 EMERGENCIA HIPERGLUCEMICA Emergencias hiperglicémicas en diabéticos Cetoacidosis diabética. Coma hiperosmolar. Hiperglicemia de stress. Clínica de Cetoacidosis Sintonas Signos Laboratorio Poli-oliguria
EMERGENCIA HIPERGLUCEMICA Emergencias hiperglicémicas en diabéticos Cetoacidosis diabética. Coma hiperosmolar. Hiperglicemia de stress. Clínica de Cetoacidosis Sintonas Signos Laboratorio Poli-oliguria
Enfermerapediatrica.com. Drogas más utilizadas en cuidados intensivos. Maider
 Enfermerapediatrica.com Drogas más utilizadas en cuidados intensivos Maider 2 Enfermerapediatrica.com ADRENALINA (EPINEFRINA): 1cc = 1mg Acción: Incrementa la frecuencia cardíaca, contrae los vasos sanguíneos,
Enfermerapediatrica.com Drogas más utilizadas en cuidados intensivos Maider 2 Enfermerapediatrica.com ADRENALINA (EPINEFRINA): 1cc = 1mg Acción: Incrementa la frecuencia cardíaca, contrae los vasos sanguíneos,
Hipotermia terapéutica en. Encefalopatía hipóxico - isquémica
 Hipotermia terapéutica en Encefalopatía hipóxico - isquémica Dr. Gerardo Flores Henríquez Servicio de Neonatología Hospital Dr. Eduardo Schütz Puerto Montt - Agosto 2014. Objetivos de la presentación Incidencia
Hipotermia terapéutica en Encefalopatía hipóxico - isquémica Dr. Gerardo Flores Henríquez Servicio de Neonatología Hospital Dr. Eduardo Schütz Puerto Montt - Agosto 2014. Objetivos de la presentación Incidencia
Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013
 Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013 Tabla I.- Causas más comunes de shock cardiogénico en el niño 1. Cardiopatías congénitas y su corrección quirúrgica 2. Miocardiopatías
Protocolo Shock Cardiogenico 2013 (Tablas y Figuras) Actualizado 2013 Tabla I.- Causas más comunes de shock cardiogénico en el niño 1. Cardiopatías congénitas y su corrección quirúrgica 2. Miocardiopatías
Fisiopatología a y tipos de shock Aproximación terapéutica
 FACULTAD DE MEDICINA Reanimación cardiopulmonar y actuaciones básicas en emergencias Fisiopatología a y tipos de shock Aproximación terapéutica Dr. Miguel Valdivia de la Fuente Varón, 74 años Estuporoso
FACULTAD DE MEDICINA Reanimación cardiopulmonar y actuaciones básicas en emergencias Fisiopatología a y tipos de shock Aproximación terapéutica Dr. Miguel Valdivia de la Fuente Varón, 74 años Estuporoso
Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria. Guía de Práctica Clínica GPC
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-442-11 1 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipoglucemia Neonatal Transitoria Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-442-11 1 Guía de Referencia
FármaCOS Y LaCTANCIA. Asistente Dra. Stephanie Viroga Departamento de Farmacología y Terapéutica
 FármaCOS Y LaCTANCIA Asistente Dra. Stephanie Viroga Departamento de Farmacología y Terapéutica Consideraciones generales Escoger el más seguro entre las diferentes alternativas Elegir preferentemente
FármaCOS Y LaCTANCIA Asistente Dra. Stephanie Viroga Departamento de Farmacología y Terapéutica Consideraciones generales Escoger el más seguro entre las diferentes alternativas Elegir preferentemente
MANEJO COMPLICACIONES AGUDAS DE DIABETES Introducción. Estado Hiperglicemico Hiperosmolar (HHS) Manejo:
 MANEJO COMPLICACIONES AGUDAS DE DIABETES Introducción DKA: hipoglicemia, acidosis metabólica, cuerpos cetónicos HHS: Alteración del estado mental por hiperosmolaridad, deshidratación profunda e hiperglicemia
MANEJO COMPLICACIONES AGUDAS DE DIABETES Introducción DKA: hipoglicemia, acidosis metabólica, cuerpos cetónicos HHS: Alteración del estado mental por hiperosmolaridad, deshidratación profunda e hiperglicemia
MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP
 MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP EL IMPACTO DE LA MORTALIDAD PERINATAL ES UN INDICADOR DE SALUD QUE PUEDE SER USADO A NIVEL LOCAL, NACIONAL O MUNDIAL. REFLEJA DIRECTAMENTE LA ATENCIÓN
MARCO GARNIQUE MONCADA MÉDICO GINECOLOGO DEL INMP EL IMPACTO DE LA MORTALIDAD PERINATAL ES UN INDICADOR DE SALUD QUE PUEDE SER USADO A NIVEL LOCAL, NACIONAL O MUNDIAL. REFLEJA DIRECTAMENTE LA ATENCIÓN
Hipotermia Terapéutica: Nuestro protocolo y la investigación actual a través de la Neonatal Research Network (NRN) en nuestra UCIN
 Hipotermia Terapéutica: Nuestro protocolo y la investigación actual a través de la Neonatal Research Network (NRN) en nuestra UCIN 16 de Noviembre de 2012 María Victoria Fraga, MD No tengo potenciales
Hipotermia Terapéutica: Nuestro protocolo y la investigación actual a través de la Neonatal Research Network (NRN) en nuestra UCIN 16 de Noviembre de 2012 María Victoria Fraga, MD No tengo potenciales
Shock en Pediatría. Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina
 Shock en Pediatría Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina Kenneth V. Iserson, M.D., FACEP Profesor de Medicina de Emergencias Universidad de Arizona, Tucson, EE.UU.
Shock en Pediatría Silvio Aguilera, M.D. Sociedad Argentina de Emergencias Buenos Aires, Argentina Kenneth V. Iserson, M.D., FACEP Profesor de Medicina de Emergencias Universidad de Arizona, Tucson, EE.UU.
REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO. Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili
 REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili NEURODESARROLLO Serie de mecanismos que involucran los procesos biológicos
REHABILITACIÓN EN NEONATOLOGÍA ALTO RIESGO NEUROLÓGICO Angélica Duque Villalobos Medico Fisiatra Fundación Clínica Valle Del Lili NEURODESARROLLO Serie de mecanismos que involucran los procesos biológicos
Manejo anestésico para el tto endovascular del ACV isquémico GRUPO DE NEUROANESTESIA - FUNDACION SANTA FE DE BOGOTÁ
 Manejo anestésico para el tto endovascular del ACV isquémico GRUPO DE NEUROANESTESIA - FUNDACION SANTA FE DE BOGOTÁ Equipo de anestesia Sedación / Anestesia Monitoria Manejo hemodinámico Oxigenación y
Manejo anestésico para el tto endovascular del ACV isquémico GRUPO DE NEUROANESTESIA - FUNDACION SANTA FE DE BOGOTÁ Equipo de anestesia Sedación / Anestesia Monitoria Manejo hemodinámico Oxigenación y
Ultrasonido adecuado. Trimestre del embarazo I. Atención del nacimiento en Institución hospitalaria de tercer nivel (embarazo de alto riesgo).
 DIAGNÓSTICO PRENATAL Ultrasonido intrauterino en el 2º. ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) Trimestre del embarazo I. Atención del nacimiento en Institución hospitalaria de tercer nivel
DIAGNÓSTICO PRENATAL Ultrasonido intrauterino en el 2º. ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) Trimestre del embarazo I. Atención del nacimiento en Institución hospitalaria de tercer nivel
Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN
 Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN Concepto Los fármacos inotrópicos potencian la contractilidad de la fibra miocárdica y además tienen efectos sobre la musculatura vascular periférica,
Drogas Inotrópicas DRA. MARÍA DEL CARMEN MACHADO LUBIÁN Concepto Los fármacos inotrópicos potencian la contractilidad de la fibra miocárdica y además tienen efectos sobre la musculatura vascular periférica,
Manejo Hemodinámico del RN Consenso SIBEN Dra Fernanda Acuña Arellano Becada de Pediatría
 Manejo Hemodinámico del RN Consenso SIBEN 2011 Dra Fernanda Acuña Arellano Becada de Pediatría Conceptos y definiciones Normotensión: Rango fisiológico, en el cual se asegura una adecuada perfusión a los
Manejo Hemodinámico del RN Consenso SIBEN 2011 Dra Fernanda Acuña Arellano Becada de Pediatría Conceptos y definiciones Normotensión: Rango fisiológico, en el cual se asegura una adecuada perfusión a los
Neuromonitoreo multimodal
 Neuromonitoreo multimodal Dr. C. Anselmo Abdo Cuza Unidad de Cuidados Intensivos Centro de Investigaciones Médico Quirúrgicas aaabdo@infomed.sld.cu http://blogs.sld.cu/aaabdo Monitorizar: Observar mediante
Neuromonitoreo multimodal Dr. C. Anselmo Abdo Cuza Unidad de Cuidados Intensivos Centro de Investigaciones Médico Quirúrgicas aaabdo@infomed.sld.cu http://blogs.sld.cu/aaabdo Monitorizar: Observar mediante
lunes 27 de febrero de 12 CHOQUE
 CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
CHOQUE Choque ü Síndrome dinámico ü Cambiante ü Involucra todos los sistemas vitales ü Mal llamado estado Definiciones ü Deficiencia aguda y sostenida de la perfusión tisular que causa hipoxia celular
ENFRENTAMIENTO DE PRIMERA CRISIS EPILEPTICA
 ENFRENTAMIENTO DE PRIMERA CRISIS EPILEPTICA CRISIS UNICA EPILEPTICA Incidencia: 60 / 100.000 Riesgo de recurrencia a 2 años: 25-52% (38%) Predictores de recurrencia: EEG alterado: 1,5-3 veces mas de recurrencia
ENFRENTAMIENTO DE PRIMERA CRISIS EPILEPTICA CRISIS UNICA EPILEPTICA Incidencia: 60 / 100.000 Riesgo de recurrencia a 2 años: 25-52% (38%) Predictores de recurrencia: EEG alterado: 1,5-3 veces mas de recurrencia
ANESTESIA EN CIRUGÍA CITORREDUCTORA E HIPEC. NUEVE AÑOS EVOLUCIONANDO
 ANESTESIA EN CIRUGÍA CITORREDUCTORA E HIPEC. NUEVE AÑOS EVOLUCIONANDO Ana Mª Castillo Servicio de Anestesiología, Reanimación y Terapia del Dolor EVALUACIÓN PREOPERATORIA SERVICIO DE ANESTESIOLOGÍA Y REANIMACIÓN
ANESTESIA EN CIRUGÍA CITORREDUCTORA E HIPEC. NUEVE AÑOS EVOLUCIONANDO Ana Mª Castillo Servicio de Anestesiología, Reanimación y Terapia del Dolor EVALUACIÓN PREOPERATORIA SERVICIO DE ANESTESIOLOGÍA Y REANIMACIÓN
Dra. Ana Campos Gómez. Servicio de Medicina Intensiva. Hospital Germans Trias i Pujol
 Dra. Ana Campos Gómez Servicio de Medicina Intensiva Hospital Germans Trias i Pujol INTRODUCCIÓN COAGULACIÓN DEL CIRCUITO COAGULACIÓN DEL CIRCUITO CAUSAS Contacto sangre con material extraño Contacto sangre
Dra. Ana Campos Gómez Servicio de Medicina Intensiva Hospital Germans Trias i Pujol INTRODUCCIÓN COAGULACIÓN DEL CIRCUITO COAGULACIÓN DEL CIRCUITO CAUSAS Contacto sangre con material extraño Contacto sangre
Guía de Referencia Rápida. Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica.
 Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
Guía de Referencia Rápida Diagnóstico y Tratamiento del Cor Pulmonale para el 1º,2º y 3º nivel de Atención Médica. Guía de Referencia Rápida 127.9 Corazón pulmonar crónico. GPC Diagnóstico y tratamiento
COMISIÓN PARA DEFINIR TRATAMIENTOS Y MEDICAMENTOS ASOCIADOS A ENFERMEDADES QUE OCASIONAN GASTOS CATASTROFICOS
 1 Diagnóstico prenatal Ultrasonido intrauterino prenatal en el 2º. Trimestre del embarazo realizado de preferencia por experto y de tercer nivel Ultrasonido con transductores adecuados para la edad Envío
1 Diagnóstico prenatal Ultrasonido intrauterino prenatal en el 2º. Trimestre del embarazo realizado de preferencia por experto y de tercer nivel Ultrasonido con transductores adecuados para la edad Envío
MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS
 MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS MANUEL PEÑA GRAGERA MIR-2 MFYC SERVICIO DE URGENCIAS. HIC INDICE 1. EPIDEMIOLOGIA Y CONCEPTOS. 2. TIPOS DE TERAPIA 3. MANEJO DE LA HIPERGLUCEMIA
MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS MANUEL PEÑA GRAGERA MIR-2 MFYC SERVICIO DE URGENCIAS. HIC INDICE 1. EPIDEMIOLOGIA Y CONCEPTOS. 2. TIPOS DE TERAPIA 3. MANEJO DE LA HIPERGLUCEMIA
LÍQUIDOS Y ELECTROLITOS EN CIRUGÍA. Carlos Enrique Ramírez Isaza Especialista en Cirugía General
 LÍQUIDOS Y ELECTROLITOS EN CIRUGÍA Carlos Enrique Ramírez Isaza Especialista en Cirugía General SODIO SODIO SÉRICO NORMAL: 135-145 mmol/lt Extracelular Las alteraciones representan cambios en el equilibrio
LÍQUIDOS Y ELECTROLITOS EN CIRUGÍA Carlos Enrique Ramírez Isaza Especialista en Cirugía General SODIO SODIO SÉRICO NORMAL: 135-145 mmol/lt Extracelular Las alteraciones representan cambios en el equilibrio
Abordaje y Manejo del Paciente con Pancreatitis aguda. Luz Elena Flórez Rueda Cirujana General 2016
 Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
Abordaje y Manejo del Paciente con Pancreatitis aguda Luz Elena Flórez Rueda Cirujana General 2016 Definición Proceso inflamatorio del páncreas, no bacteriano, agudo, produciendo lesión tisular con respuesta
AHOGAMIENTO HIPOTERMIA GOLPE DE CALOR ELECTROCUCIÓN
 AHOGAMIENTO HIPOTERMIA GOLPE DE CALOR ELECTROCUCIÓN AHOGAMIENTO AHOGAMIENTO: Definiciones Gran confusión Hidrocución o síndrome de inmersión Síndrome de Hiperventilación-Inmersión Ahogamiento (drowning)
AHOGAMIENTO HIPOTERMIA GOLPE DE CALOR ELECTROCUCIÓN AHOGAMIENTO AHOGAMIENTO: Definiciones Gran confusión Hidrocución o síndrome de inmersión Síndrome de Hiperventilación-Inmersión Ahogamiento (drowning)
16/08/2011. Indicaciones para el uso de la VMNI. VNI en Falla Respiratoria Aguda Hipoxémica FRA
 Indicaciones para el uso de la VMNI Indicaciones de la VMNI: Reconocimiento de la Falla ventilatoria Klgo.José Landeros S. Bastante documentación en EPOC, EPA cardiogénico; en Falla respiratoria post resección
Indicaciones para el uso de la VMNI Indicaciones de la VMNI: Reconocimiento de la Falla ventilatoria Klgo.José Landeros S. Bastante documentación en EPOC, EPA cardiogénico; en Falla respiratoria post resección
Respuesta Metabólica y Neuroendocrina al Trauma
 III ENCUENTRO INTERNACIONAL DE MEDICINA DE URGENCIAS Respuesta Metabólica y Neuroendocrina al Trauma Dra. Greta Miranda Cerda Bienio 2005-2006 La reacción o respuesta inespecifica y armónica que permite
III ENCUENTRO INTERNACIONAL DE MEDICINA DE URGENCIAS Respuesta Metabólica y Neuroendocrina al Trauma Dra. Greta Miranda Cerda Bienio 2005-2006 La reacción o respuesta inespecifica y armónica que permite
Estabilización Neurológica del Recién Nacido con EHI
 Estabilización Neurológica del Recién Nacido con EHI Alfonso Solimano MD, FRCPC Neonatólogo, Children s and Women s Hospital, Vancouver Director Medico Provincial, Neonatología Perinatal Services BC Columbia
Estabilización Neurológica del Recién Nacido con EHI Alfonso Solimano MD, FRCPC Neonatólogo, Children s and Women s Hospital, Vancouver Director Medico Provincial, Neonatología Perinatal Services BC Columbia
GASES ARTERIALES. Interpretación
 GASES ARTERIALES Interpretación GASES ARTERIALES Técnica básica para valoración del intercambio pulmonar de gases. Técnica de punción Punción de arteria radial no dominante. Utilizar anestesia local (opcional)
GASES ARTERIALES Interpretación GASES ARTERIALES Técnica básica para valoración del intercambio pulmonar de gases. Técnica de punción Punción de arteria radial no dominante. Utilizar anestesia local (opcional)
Displasia Broncopulmonar e Hipertensión Pulmonar
 Displasia Broncopulmonar e Hipertensión Pulmonar Dr Alejandro P. Muñuzuri Hospital Clínico Universitario de Santiago Universidad de Santiago de Compostela 16/02/2018 Hot Topics en Neonatología Madrid 2018
Displasia Broncopulmonar e Hipertensión Pulmonar Dr Alejandro P. Muñuzuri Hospital Clínico Universitario de Santiago Universidad de Santiago de Compostela 16/02/2018 Hot Topics en Neonatología Madrid 2018
HEMORRAGIA INTRAVENTRICULAR DRA. ROMELIA LOPEZ ALVARADO.
 DRA. ROMELIA LOPEZ ALVARADO. Es la variedad de hemorragia más común en el recién nacido y cobra importancia por: Su alta incidencia La gravedad de su cuadro Sus complicaciones y secuelas INCIDENCIA HEMORRAGIA
DRA. ROMELIA LOPEZ ALVARADO. Es la variedad de hemorragia más común en el recién nacido y cobra importancia por: Su alta incidencia La gravedad de su cuadro Sus complicaciones y secuelas INCIDENCIA HEMORRAGIA
18-Septiembre-07. Pag. 1
 DIAGNÓSTICO PRENATAL Ultrasonido intrauterino prenatal em el 2º. Trimestre del embarazo. Determinación de alfa feto proteína materna. ATENCIÓN DEL PARTO /CESÁREA I. Atención del nacimiento en Institución
DIAGNÓSTICO PRENATAL Ultrasonido intrauterino prenatal em el 2º. Trimestre del embarazo. Determinación de alfa feto proteína materna. ATENCIÓN DEL PARTO /CESÁREA I. Atención del nacimiento en Institución
SINDROME DE ASPIRACIÓN MECONIAL
 SINDROME DE ASPIRACIÓN MECONIAL DEFINICIÓN El meconio es la primera secreción intestinal del RN Compuesto de células epiteliales, pelo fetal, moco y bilis. El estrés intrauterino puede producir la evacuación
SINDROME DE ASPIRACIÓN MECONIAL DEFINICIÓN El meconio es la primera secreción intestinal del RN Compuesto de células epiteliales, pelo fetal, moco y bilis. El estrés intrauterino puede producir la evacuación
MARTES 28 DE JUNIO. Centro de Docencia y Capacitación Pediátrica Dr. Carlos A. Gianantonio Salguero 1244
 3 Congreso Argentino de Neonatología Ética, seguridad y evidencia para mejorar la salud perinatal y el seguimiento de los Recién Nacidos 9 Jornadas Interdisciplinarias de Seguimiento del Recién Nacido
3 Congreso Argentino de Neonatología Ética, seguridad y evidencia para mejorar la salud perinatal y el seguimiento de los Recién Nacidos 9 Jornadas Interdisciplinarias de Seguimiento del Recién Nacido
MANEJO DE LA SEPSIS SEVERA Y EL SHOCK SÉPTICO. Dra. Irene Pastrana Román 2004
 MANEJO DE LA SEPSIS SEVERA Y EL SHOCK SÉPTICO Dra. Irene Pastrana Román 2004 EPIDEMIOLOGÍA EE.UU { Ingresos 35 millones de personas Sepsis severa 700,000 casos SHOCK SÉPTICO 500,000 casos IN 5% a 10% Mortalidad
MANEJO DE LA SEPSIS SEVERA Y EL SHOCK SÉPTICO Dra. Irene Pastrana Román 2004 EPIDEMIOLOGÍA EE.UU { Ingresos 35 millones de personas Sepsis severa 700,000 casos SHOCK SÉPTICO 500,000 casos IN 5% a 10% Mortalidad
Mujer de 45 años, con vómitos y diarrea de 3 días de evolución. T.A. 100/60, pulso 100, Temp 37 º, peso 60 Kg, sequedad de mucosas, ingurguitación
 Ma. Lía Fox R2 MFYC Mujer de 45 años, con vómitos y diarrea de 3 días de evolución. T.A. 100/60, pulso 100, Temp 37 º, peso 60 Kg, sequedad de mucosas, ingurguitación yugular disminuida, signo del pliegue
Ma. Lía Fox R2 MFYC Mujer de 45 años, con vómitos y diarrea de 3 días de evolución. T.A. 100/60, pulso 100, Temp 37 º, peso 60 Kg, sequedad de mucosas, ingurguitación yugular disminuida, signo del pliegue
MÓDULO 3. Prevención y manejo de las descompensaciones agudas. 3.2 Hiperglucemia: prevención y manejo ONLINE
 MÓDULO 3 ONLINE Prevención y manejo de las descompensaciones agudas 3.2 Hiperglucemia: prevención y manejo MÓDULO 3 ONLINE 3.2 Hiperglucemia: prevención y manejo Contenido Científico. Presentación Consecuencias
MÓDULO 3 ONLINE Prevención y manejo de las descompensaciones agudas 3.2 Hiperglucemia: prevención y manejo MÓDULO 3 ONLINE 3.2 Hiperglucemia: prevención y manejo Contenido Científico. Presentación Consecuencias
EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA
 EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA Caso clínico Edad: 3 años y 6 meses Sexo: masculino Motivo de consulta: fiebre, vómitos, astenia, pérdida de fuerza en miembros superiores, varicela
EDEMA CEREBRAL EN PACIENTES CON CETOACIDOSIS DIABÉTICA Caso clínico Edad: 3 años y 6 meses Sexo: masculino Motivo de consulta: fiebre, vómitos, astenia, pérdida de fuerza en miembros superiores, varicela
Ultrasonido adecuado. Solución salina Vitamina K ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) 18-septiembre-2007 Pag. 1
 DIAGNÓSTICO PRENATAL Ultrasonido intrauterino en el 2º. ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) Trimestre del embarazo I.Atención del nacimiento en Institución hospitalaria de segundo o
DIAGNÓSTICO PRENATAL Ultrasonido intrauterino en el 2º. ATENCIÓN DEL PARTO/CESÁREA (PERIODO NEONATAL INMEDIATO) Trimestre del embarazo I.Atención del nacimiento en Institución hospitalaria de segundo o
SOCIEDAD ARGENTINA DE PEDIATRÍA 38 CONGRESO ARGENTINO DE PEDIATRÍA. Jornada de Enfermería del CONARPE
 SOCIEDAD ARGENTINA DE PEDIATRÍA 38 CONGRESO ARGENTINO DE PEDIATRÍA Jornada de Enfermería del CONARPE Lic. Guido Bee Que es la Saturación Regional? La técnica NIRS ( Near Infrared Spectroscopy) Espectroscopia
SOCIEDAD ARGENTINA DE PEDIATRÍA 38 CONGRESO ARGENTINO DE PEDIATRÍA Jornada de Enfermería del CONARPE Lic. Guido Bee Que es la Saturación Regional? La técnica NIRS ( Near Infrared Spectroscopy) Espectroscopia
RESULTADOS Factores de riesgo biológicos y de la condición de salud
 IX. RESULTADOS 29 De 129 neonatos sometidos a ventilación mecánica por 48 horas o más entre enero de 2004 y noviembre de 2005, se seleccionaron 64 casos de neumonía asociada a VM (49.6%) y 65 controles
IX. RESULTADOS 29 De 129 neonatos sometidos a ventilación mecánica por 48 horas o más entre enero de 2004 y noviembre de 2005, se seleccionaron 64 casos de neumonía asociada a VM (49.6%) y 65 controles
INSTITUTO MEXICANO DEL SEGURO SOCIAL DIRECCIÓN DE PRESTACIONES MÉDICAS UNIDAD DE ATENCIÓN MÉDICA COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA
 COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD 1 COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD MAHSP. Trinidad Jovita Olaya Velázquez Maestría en Administración de Hospitales y salud Pública
COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD 1 COORDINACIÓN DE UNIDADES MÉDICAS DE ALTA ESPECIALIDAD MAHSP. Trinidad Jovita Olaya Velázquez Maestría en Administración de Hospitales y salud Pública
Guía de Referencia Rápida. Diagnóstico Y Tratamiento De Taquipnea Transitoria Del Recién Nacido GPC. Guía de Práctica Clínica. Número de Registro :
 Guía de Referencia Rápida Diagnóstico Y Tratamiento De Taquipnea Transitoria Del Recién Nacido GPC Guía de Práctica Clínica Número de Registro : Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del
Guía de Referencia Rápida Diagnóstico Y Tratamiento De Taquipnea Transitoria Del Recién Nacido GPC Guía de Práctica Clínica Número de Registro : Guía de Referencia Rápida P 22.1 Taquipnea Transitoria del
Guías Nacionales de Neonatología
 Guías Nacionales de Neonatología 2005 Termoregulación del recién nacido. Se considera al recién nacido como un ser homeotérmico. A diferencia del adulto, sólo produce calor por termogénesis química (grasa
Guías Nacionales de Neonatología 2005 Termoregulación del recién nacido. Se considera al recién nacido como un ser homeotérmico. A diferencia del adulto, sólo produce calor por termogénesis química (grasa
Bioq Especialista María Cecilia Moyano Laboratorio del Hospital Misericordia Nuevo Siglo Docente en la carrera de Especialización Bioquímica Clínica
 REACCIONES LEUCEMOIDES EN NEONATOLOGÍA Bioq Especialista María Cecilia Moyano Laboratorio del Hospital Misericordia Nuevo Siglo Docente en la carrera de Especialización Bioquímica Clínica Área Hematología
REACCIONES LEUCEMOIDES EN NEONATOLOGÍA Bioq Especialista María Cecilia Moyano Laboratorio del Hospital Misericordia Nuevo Siglo Docente en la carrera de Especialización Bioquímica Clínica Área Hematología
Fluidoterapia: Cuidados e implicaciones
 Fluidoterapia: Cuidados e implicaciones Camilo Duque Ortiz* Docente Facultad de Enfermería Universidad Pontificia Bolivariana *Esp. en Cuidado de Enfermería al Adulto en Estado Crítico de Salud. UdeA Mg.
Fluidoterapia: Cuidados e implicaciones Camilo Duque Ortiz* Docente Facultad de Enfermería Universidad Pontificia Bolivariana *Esp. en Cuidado de Enfermería al Adulto en Estado Crítico de Salud. UdeA Mg.
