EL PACIENTE AGITADO EN URGENCIAS Dr. Javier Correas Lauffer
|
|
|
- Mercedes García Alvarado
- hace 6 años
- Vistas:
Transcripción
1 EL PACIENTE AGITADO EN URGENCIAS Dr. Javier Correas Lauffer PUNTOS CLAVE 1. Identificar los diferentes tipos de pacientes agitados en el ámbito de la Urgencias Psiquiátrica 2. Conocer las diferentes causas de agitación psicomotriz 3. Realizar exploración psicopatológica adaptada a la situación que nos permita orientar el caso de manera sindrómica 4. Abordar de forma global al paciente agitado en el contexto de la Urgencia 5. Conocer las distintas posibilidades terapéuticas tanto farmacológicas como no farmacológicas ESTRUCTURACIÓN DEL MÓDULO 1. Introducción. 2. Concepto 3. Etiología 4. Orientación diagnóstica. 5. Abordaje y tratamiento 5.1. Abordaje y medidas de seguridad 5.2. Contención verbal 5.3. Contención mecánica 5.4. Contención farmacológica Agitación orgánica Agitación psiquiátrica
2 1. INTRODUCCIÓN El episodio de agitación psicomotriz es probablemente el más clásico de la urgencia psiquiátrica ya que, a diferencia del resto, que se pueden tratar como urgencias diferidas en la mayoría de casos, éste requiere inmediata asistencia, es decir, es prácticamente el único que hace «correr» al psiquiatra de guardia camino de la sala de urgencias. La valoración del paciente agitado o violento puede ser complicada, debido a la ausencia de una historia clínica completa y a la falta de cooperación del paciente. Muchas veces el paciente allega a urgencias solo, o traído por ambulancia o policía y sin informantes validos. Es de vital importancia la orientación diagnóstica de la etiología del cuadro, y debe descartarse la posible organicidad que aparece con tanta frecuencia como causa de los cuadros de agitación. Cuántas veces se avisa a un psiquiatra por un cuadro de agitación y se trata de un cuadro confusional agudo que en ocasiones ha pasado inadvertido y cuyas causas por lo tanto no se han buscado. Como pauta general debe considerarse que una agitación psicomotriz tiene origen psiquiátrico cuando presente psicopatología propia de una agitación psiquiátrica, y no cuando en un cuadro de agitación las determinaciones analíticas básicas y la tomografía computarizada (TC) de urgencias sean normales, es decir, deben realizarse diagnósticos positivos, no por exclusión de organicidad. 2. CONCEPTO En un primer momento debe diferenciarse entre el paciente violento y el síndrome de agitación psicomotriz: 1. -Paciente violento o agresivo. Se trata de un cuadro consistente en agresividad, hostilidad, brusquedad y tendencia más o menos manifiesta a la destrucción pudiendo manifestar tanto autoagresividad como heteroagresividad.
3 2. -Síndrome de agitación psicomotriz. Se manifiesta por un aumento inadecuado de la actividad motora. Puede ser de escasa intensidad y se denominaría inquietud psicomotriz o de gran intensidad, llegando a una agitación extrema con tempestad de movimientos. Por lo tanto, el primero es una alteración del impulso agresivo, mientras que el segundo es una alteración de la psicomotricidad. Sin embargo, no se trata de cuadros excluyentes, ya que un paciente violento puede presentar agitación psicomotriz y viceversa, un paciente agitado puede mostrarse violento o agresivo. El caso de la imagen se trata de una persona violenta, está haciendo una seña amenazante al Juez de la sala, sin mostrar ningún tipo de agitación. Posteriormente, empezó a mostrarse también agitado al comenzar a golpear a los cristales y debió ser contenido por la fuerza. Es importante, tener presente en este momento como es evidente que no todos los casos de agitación son debidos a causa médica. De hecho en el despistaje que realicemos en urgencias debemos descartar que sea una conducta de origen meramente delictivo sin componente médico. En estos casos debemos avisar a las Fuerzas de seguridad del estado y son ellos los que deberían actuar. 3. ETIOLOGÍA Es de gran importancia el diagnóstico etiológico; en general, se distinguen entre agitaciones orgánicas y agitaciones psiquiátricas. Existen como veremos rasgos semiológicos que pueden ayudarnos a realizar el diagnóstico diferencial:
4 1. -Agitación orgánica. Estos cuadros se caracterizan por presentar alteración de conciencia, desorientación temporoespacial, confusión mental, discurso incoherente, dificultad para la marcha, hiperexcitabilidad muscular, etc. El paciente se muestra inquieto, sudoroso y por la desorientación suele demandar sus pertenencias exigiendo que se le deje marchar, vocifera y demanda ayuda. Se quitan las vías y las sondas. Pueden existir alucinaciones visuales (signo bastante específico de organicidad), delirio y actividad ocupacional e ideación delirante de perjuicio y menos frecuente de tipo megalomaníaca. Un signo bastante frecuente en las agitaciones orgánicas es la fluctuación. El paciente puede pasar de una actitud adecuada, estar consciente, orientado y colaborar plenamente, a un estado de agitación con obnubilación de conciencia sobre todo nocturno. Generalmente, tras el episodio de agitación hay amnesia completa del episodio. Hay que sospechar organicidad cuando se trate de un cuadro de agitación de comienzo agudo o subagudo en un paciente sin antecedentes psiquiátricos. En la exploración física pueden presentar fiebre, taquicardia, taquipnea, sudoración, temblor, ataxia, algún signo neurológico, etcétera, y en las exploraciones complementarias se encuentran alteraciones metabólicas en la analítica, alteraciones en la neuroimagen en caso de procesos intracraneales, alteraciones en el líquido cefalorraquídeo (LCR) en caso de infecciones del sistema nervioso central (SNC), etc. Sin embargo, en no pocas ocasiones, la analítica es normal (salvo elevación de la CPK producto de la propia agitación) y no muestra otras alteraciones en pruebas complementarias. Esta situación, especialmente frecuente en los cuadros de agitación tóxica, es de vital importancia tenerlo presente para evitar psiquiatrizar casos de agitación orgánica. Por tanto, es especialmente importante que hagamos diagnósticos positivos no por exclusión.
5 2. -Agitación psiquiátrica. Se caracteriza por presentar psicopatología propia de alguna entidad psiquiátrica. La conciencia está clara y limpia, pueden existir alucinaciones auditivas (muy raramente visuales), ideación delirante de perjuicio (esquizofrenia o trastornos delirantes) o megalomaníaca (manía), alteraciones de la afectividad (disforia o euforia), hostilidad o agresividad. El discurso suele ser en tono elevado, en ocasiones vociferante, verborreico, disgregado y en casos extremos del episodio maníaco con la clásica fuga de ideas. No suele existir desorientación temporoespacial y la fluctuación es escasa. Suelen tener antecedentes psiquiátricos, incluidos ingresos previos. Dentro de la agitación psiquiátrica distinguiríamos entre la agitación psicótica y la no psicótica, su abordaje será diferente tanto desde el punto de vista terapéutico, como de criterio de ingreso como desde el punto de vista medicolegal. 3. -Agitación mixta. Se trata de pacientes psiquiátricos que presentan un componente de organicidad, generalmente intoxicaciones etílicas y/o por otros tóxicos. Como decíamos previamente, pueden existir además cuadros que pueden confundirse con episodios de agitación y que no son más que conductas delictivas. La labor del médico en caso de que se le traslade por parte de la policía o servicios de emergencias a pacientes de este tipo es el de descartar psicopatología y, por supuesto, la organicidad del cuadro para que continúe adelante el proceso judicial en caso de que haya cometido algún delito. Si existe intoxicación por alcohol o drogas, aunque se sospeche que se trata de un delincuente sin otra psicopatología, es conveniente mantenerlo en observación hasta que se resuelva la intoxicación, reevaluar y si se confirma la impresión inicial de que no es un enfermo mental, que pase a disposición judicial. En numerosas ocasiones, los detenidos solicitan valoración médica por diversos motivos como abstinencia de drogas, ideación suicida, etc. En estos casos la policía debe trasladar al detenido al Hospital al menos para descartar patología.
6 Tanto los pacientes afectados de demencia como de retraso mental es frecuente que presenten episodios de agitación psicomotriz por los que acuden a urgencias. En la mayoría de casos la agitación en estos pacientes es su forma de respuesta a un malestar subjetivo como dolor, fiebre, estreñimiento o cualquier otro síntoma que le genera molestias, por lo cual deben investigarse y tratarse las causas de dichos síntomas. Etiología de la Agitación orgánica Intoxicaciones por: Alcohol Estimulantes (cocaína, anfetamínicos y derivados) Cánnabis Antidepresivos Neurolépticos Benzodiacepinas Anticolinérgicos Etiología de la Agitación orgánica Delirium o cuadro confusional agudo Infecciones sistémicas y/o SNC Fiebre Insuficiencia respiratoria Insuficiencia cardiaca Insuficiencia hepática (encefalopatía hepática) Insuficiencia renal (encefalopatía urémica) TCE y politraumatismos Estados postoperatorios Etiología de la Agitación orgánica Delirium o cuadro confusional agudo Etiología de la Agitación orgánica Delirium o cuadro confusional agudo Alteraciones metabólicas Crisis parciales Ictus isquémicos o hemorrágicos Tumores intracraneales Tumores diseminados Delirium superpuesto a demencia Levodopa Digital Cimetidina Ranitidina Anticolinérgicos: Biperideno Atropina Antihistamínicos Antiepilépticos Corticoides BZDs Neurolépticos sedantes (levomepromacina, tioridacina, clorpromacina) Etiología de la Agitación orgánica Síndromes de abstinencia Alcohol (delirium tremens) Benzodiacepinas Opiaceos Otros
7 Etiología de la Agitación Psiquiátrica Agitación psicótica Esquizofrenia y trastorno esquizoafectivo Episodio maniaco Episodio depresivo (depresión agitada, más frecuente en ancianos y niños) Trastorno por ideas delirantes persistentes Etiología de la Agitación Psiquiátrica Agitación no psicótica Trastorno explosivo intermitente Trastornos de personalidad (sobre todo histriónico, borderline y paranoide) Reacciones de estrés agudo (incluido reacciones de duelo) Crisis de angustia Crisis conversiva Ataque de nervios (en determinadas culturas) Alteración de conducta en retraso mental o demencia (distinguir del delirium superpuesto a demencia) 4. ORIENTACIÓN DIAGNÓSTICA En el contexto de la urgencia psiquiátrica debemos realizar abordajes sindrómicos en el sentido que hemos mencionado hasta ahora. Partiremos de un Problema, como puede ser: Mi hijo, que es bipolar, se ha puesto agresivo en casa y se ha ido bruscamente y hemos tenido que ir a buscarle y no quería volver. A partir de ahí buscaremos la presencia de síntomas y puede ser que los haya o no. No debemos quedarnos en el problema sin descartar la posible presencia de síntomas. Este problema que nos traen a urgencias puede ser desde una discusión familiar por la hora de vuelta a casa hasta un episodio maniaco. A partir de los síntomas realizaremos un abordaje sindrómico más dimensional que categorial y tomaremos una decisión que en este caso podría ser: Alta clínica: Si no detectamos síntomas de descompensación Alta, con ajuste farmacológico y posible adelanto de cita, si detectamos síntomas leves Ingreso: si detectamos un síndrome maniforme o depresivo grave.
8
9 5. ABORDAJE Y TRATAMIENTO Aquí nos referimos al abordaje y tratamiento del síndrome de agitación, no al tratamiento específico de la causa que lo ha producido para el que remitimos a la clase correspondiente. El tratamiento del paciente agitado o violento irá dirigido a la contención y ésta puede dividirse en tres (verbal, mecánica, farmacológica). Nos referiremos también a cómo nos llega el paciente, al abordaje inicial y a las medidas de seguridad previas a la contención. Respecto al abordaje del paciente agitado en Urgencias debemos analizar antes las vías de llegada del paciente. Lo habitual es que el cuadro de agitación comience en el medio ambulatorio, si bien en algunos casos, el paciente llega al Hospital más o menos engañado y es en el propio Hospital donde comienza el cuadro de agitación al encontrarse con algo que él no tenía previsto. El traslado desde donde comience la agitación hasta, en su caso la Unidad de Hospitalización, es el punto crítico del proceso asistencial. Cada uno debe basarse en los recursos de que disponga, no es lo mismo que el cuadro de agitación comience en un pueblo de Ciudad Real, a 100 Km de la capital, a que suceda en un barrio de Madrid. Tampoco es igual dependiendo de donde estemos prestando la atención, la contención farmacológica será diferente si estamos en un Hospital General que si estamos en un Hospital psiquiátrico monográfico, o si estamos en una ambulancia o en un helicóptero de emergencias. Algunos episodios de agitación psicomotriz van a derivar en un ingreso involuntario, pero la mayoría necesitarán un traslado involuntario. La Ley regula y garantiza los derechos del paciente en estos casos. En principio, recomendamos que ante la duda optemos por actuar en exceso, incluyendo practicar un traslado o ingreso involuntario, que actuar por defecto. Las consecuencias de un traslado involuntario erróneo, siempre obviamente dando por supuesto que actuamos con buena fe, serán escasas, tanto desde el punto de vista legal como asistencial, sin embargo, no realizar un traslado involuntario que sí está indicado puede tener consecuencias fatales.
10 Las Fuerzas de Seguridad del Estado pueden a su criterio trasladar a un supuesto paciente al Hospital para valoración psiquiátrica, tanto detenido como no detenidos. En este último caso, generalmente solicitarán el concurso de los Servicios de Emergencia para su asistencia y traslado. Tienden a utilizar el concepto de peligrosidad social o el suicidio y suelen actuar, como es natural, solo ante situaciones visibles no atendiendo a los procesos intrapsíquicos. En este punto es donde actuamos los médicos que sí podemos acceder a los procesos intrapsíquicos e intuir y prevenir conductas de riesgo. Las Fuerzas de Seguridad del Estado deben auxiliar al médico en su labor profesional, siendo esté la autoridad en una situación clínica, y no siendo necesaria la intervención judicial siempre que se trate de situaciones de urgencia y de riesgo vital. En caso de que obtengamos una negativa a un auxilio asistencial por parte de las Fuerzas de Seguridad del Estado debemos recordarles que pueden estar incurriendo en un delito de denegación de auxilio susceptible de pena de prisión Abordaje y medidas de seguridad La primera actuación en Urgencias ante un paciente agitado es frenar la escalada de agitación y violencia con la máxima seguridad para todos los implicados. Para ello deben tenerse en cuanta una serie de medidas encaminadas a extremar las medidas de protección: 1. -Debe tenerse en cuenta que lo primero es salvaguardar la propia integridad y la de los miembros del equipo. 2. -Mantener siempre una distancia de seguridad. 3. -Mantener una vía de salida abierta, quedándonos de pie si es necesario.
11 4. -Solicitar la ayuda de celadores, miembros de seguridad o policía según la intensidad del cuadro y desde el primer momento (no esperar a ser agredidos para llamarlos). Como decíamos previamente, las Fuerzas de Seguridad del Estado tienen la obligación de socorrer al médico en su función cometiendo un delito de denegación de auxilio y omisión de socorro si se niegan a ello. Esto es de vital importancia fuera de los grandes hospitales, como en centros de salud, ambulatorios o incluso en la vía pública donde no existe personal de seguridad privada y debe recurrirse a policía o guardia civil. La sola presencia de los miembros de seguridad suele contener bastante al paciente y comienzan a colaborar, no siendo necesario habitualmente que lleguen a actuar. 5. -La sala debe ser de suficiente amplitud, libre de objetos contundentes salvo los imprescindibles, a ser posible con dos salidas y sin cerrojo interior. Debe poseer un timbre en la mesa o en su defecto en la proximidad de la silla del médico para avisar a celadores y/o personal de seguridad. Se debe evitar el abordaje del paciente en pasillos, rincones o lugares apartados, utilizando siempre una sala como la descrita para disminuir la estimulación sensorial y evitar la observación de curiosos. 6. -En caso de que durante la intervención el paciente muestre un arma, debe interrumpirse la entrevista, no discutir con el paciente y avisar al personal de seguridad o policía Contención verbal La contención verbal sería el primer paso dentro de todo el proceso. Sirve además para recoger información y filiar el cuadro observando el discurso, la presencia de alucinaciones o delirios, la lucidez de conciencia, el grado de comprensión, la presencia de signos de intoxicación, etc Antes de iniciar la entrevista debemos intentar recabar la mayor información posible, hablando con familiares, si existen, y con quien lo haya trasladado (policía, personal de emergencia, etc.).
12 Ocurre con frecuencia que tras un episodio de agitación, la propia contención realizada para el traslado ha hecho desaparecer el cuadro mostrándose el paciente tranquilo y colaborador, respondiendo con evasivas a las preguntas sobre lo ocurrido. Otras veces la violencia la muestran sólo contra familiares y, en estos casos, éstos no suelen acompañar al paciente a urgencias por lo que será necesario ponernos en contacto con ellos para conocer lo ocurrido. Una vez con el paciente nos debemos dirigir de forma educada, en tono bajo, pero con seguridad y firmeza, mostrarle nuestro interés por su problema, escuchándole, ofreciéndole ayuda y comprensión. Puede ser de utilidad ganarse su confianza, preguntándole por cuestiones no relativas al cuadro actual, distrayendo así su atención del foco de agitación. En ocasiones puede ayudar la presencia de familiares o amigos, mientras que en otras ocasiones esto puede incrementar la agitación, se debe valorar en cada caso. En general, la contención verbal suele ser insuficiente para controlar un cuadro de agitación, sobre todo en casos de agitación orgánica en los que está alterada la comprensión y debe utilizarse la contención farmacológica y muchas veces la mecánica Contención mecánica Clásicamente denominado contención mecánica, actualmente se prefieren términos como inmovilización involuntaria terapéutica. Se trata de un procedimiento consistente en restringir los movimientos del paciente y que va encaminado, en el caso de un paciente agitado, a disminuir los riesgos de autoagresividad o heteroagresividad, impedir la manipulación de otras medidas terapéuticas como vías o sondas o evitar la fuga de un paciente ingresado involuntariamente.
13 La contención mecánica debe utilizarse lo mínimo posible, es un procedimiento agresivo que genera un impacto muy importante tanto en el paciente como en la familia y cuanto más se evite mayor será la calidad asistencial que estamos prestando. Por supuesto, no aplicarla cuando está indicado no es calidad asistencial sino todo lo contrario, sin embargo, conseguir que se den los menores casos de indicación de contención mecánica sí lo es. En este sentido, juegan un papel muy importante diversos factores que pueden reducir los casos en los que es preceptiva aplicar la contención mecánica: Implicación de los facultativos psiquiatras y no psiquiatras en el manejo del paciente agitado Personal de enfermería implicado y entrenado en el manejo del paciente con agitación. Disponer de un número de efectivos suficiente de celadores y de personal de seguridad, así como que tengan un buen nivel de entrenamiento. Buena pericia de los psiquiatras en el manejo del tratamiento farmacológico que evite la reaparición de episodios de agitación Disponer de espacios adecuados tanto en Urgencias como en Hospitalización como habitaciones individuales y/o de asilamiento, amplitud, adecuada temperatura, iluminación, Disponer de medidas de contención farmacológica rápidas y no invasivas Debe aplicarse siempre que exista alguna de estas situaciones y su indicación puede realizarla cualquier médico. El personal de enfermería puede indicar una sujeción en situación de urgencia, debiendo avisar inmediatamente al médico que ratificará o no, por escrito, la decisión de enfermería.
14 Puede aplicarse tanto en pacientes orgánicos como psiquiátricos. Los primeros es muy frecuente que estén desorientados e intenten quitarse vías o sondas impidiendo el tratamiento del cuadro o que se levanten solos con el consiguiente riesgo de caídas. Es habitual que se utilicen barras laterales en casos de agitación orgánica; sin embargo, la seguridad que genera la sujeción mecánica es mucho mayor. Siempre que utilicemos contención mecánica utilizaremos simultáneamente la contención farmacológica, ya que será la forma de garantizar que la sujeción durará el menor periodo de tiempo posible y por otra parte reducimos el grado de estrés que provoca el sentirse contenido físicamente al tener un buen nivel de sedación y ansiolisis. En los casos de agitación psiquiátrica en general se suele utilizar durante períodos cortos de tiempo hasta que la contención farmacológica sea eficaz. Suelen ser pacientes que llegan agitados a urgencias y que se contienen a la vez que se pauta el tratamiento, y en la mayoría de las ocasiones puede retirarse la sujeción al cabo de unas horas. En ocasiones se trata de pacientes ya ingresados y que mantienen un grado de agitación-hostilidad importante a pesar del tratamiento, por lo que requieren sujeción de forma más continuada en la unidad de internamiento. La sujeción mecánica debe realizarse por todo el personal sanitario disponible. Es una técnica más de enfermería, igual que lo es coger una vía o poner una sonda y, por lo tanto, debe estar familiarizado con ella todo aquel enfermero o enfermera que trabaje en un hospital, no sólo la enfermería de psiquiatría. Enfermería recibirá ayuda de auxiliares y celadores y, en caso de pacientes agresivos o violentos, del personal de seguridad. En general, suelen ser necesarias entre cuatro y cinco personas para llevar a cabo el proceso de contención. Deben extremarse las medidas de seguridad por parte del personal al llevar a cabo el procedimiento (utilización de guantes, no portar objetos peligrosos como pendientes, tijeras en los bolsillos, lentes, etc ).
15 Una vez que se ha decidido que se va a aplicar la contención mecánica no debemos insistir en el dialogo, se le debe explicar al paciente la situación y la decisión tomada, no mostrando en ningún momento agresividad ni ánimo de revancha y procurando que nadie del equipo lo haga. En este sentido debemos supervisar en todo momento el procedimiento de la sujeción interviniendo sobre cualquier miembro del equipo que muestre alguna de estas conductas indicándole que deponga su actitud. En el proceso de sujeción es importante tener en cuenta: 1. -Se realizará con correas comercializadas para ello, evitando utilizar vendas, sábanas o similares remedios caseros. 2. -Se llevará a cabo en una habitación o box aislados del resto de pacientes y por supuesto de familiares. 3. -Se deben sujetar entre dos puntos (brazo y pierna contralaterales) y cinco puntos (cuatro extremidades y cintura) dependiendo de la intensidad del cuadro. 4. -El cuerpo debe quedar de forma que ningún punto del mismo pueda golpearse contra nada que no sea el colchón (cuidado con la estructura de la cama, cabecero, paredes, mesillas, etc.). 5. -Se comprobará que el paciente no tenga ningún objeto peligroso y que ningún paciente puede hacérselo llegar. 6. -Debe situarse en una sala bien ventilada y con una temperatura adecuada sobre todo si se administran neurolépticos, ya que éstos alteran la termorregulación. 7.-Se debe asegurar la correcta hidratación del paciente recurriendo a perfusión de algún suero salino en caso de que se acompañe de sedación prolongada (riesgo de rabdomiólisis). 8. -En caso de que se prolongue la contención debe administrarse heparina por vía subcutánea para prevenir una trombosis venosa profunda. 9. -Un paciente contenido debe implicar siempre vigilancia estricta, en general, la presencia permanente de una persona no suele ser posible pero en su defecto debe controlarse al paciente cada 15 min, sobre todo si ha recibido medicación o se trata de agitación de origen orgánico.
16 10. -Control riguroso de constantes vitales (presión arterial, temperatura, pulso, frecuencia respiratoria), analítica (hemograma, bioquímica con glucosa, urea, creatinina, electrolitos, etc.), electrocardiograma (ECG) y exploración física. La contención mecánica es una medida que debe estar protocolarizada en los Hospitales generales, de forma que todo el personal conozca sus indicaciones y riesgos. De esta forma se garantizara un correcto seguimiento del proceso minimizando los riesgos.
17 Indicaciones de la Contención Mecánica En caso de agitación psicomotriz o conducta violenta Si el paciente muestra signos de que esta a punto de explotar y es previsible con alto grado de probabilidad que se va a dar una agitación psicomotriz Siempre que hayan fracaso los mecanismos de contención verbal o se tiene certeza que estos van a ser inútiles. Para evitar disrupciones graves del programa terapéutico del propio paciente u otros enfermos Para evitar daños materiales graves en el recinto. Indicaciones de la Contención Mecánica En determinados tratamientos de modificación de conducta como refuerzo negativo Debe estar consignada previamente Reflejada en la historia clínica por que se utiliza Para reducir estímulos sensoriales (aislamiento) Si lo solicita voluntariamente el paciente y esta justificada desde el punto de vista terapéutico NO Indicaciones de la Contención Mecánica Cuando no se den una de las circunstancias de aplicación Cuando la situación pueda ser desactivada verbalmente Si la violencia tiene intencionalidad delictiva Como castigo o antipatía de un paciente Por cuestiones de índole administrativa, falta de personal NO Indicaciones de la Contención Mecánica Por aumentar el confort de otros pacientes o del personal, excepto si las conductas son lo suficientemente disruptivas como para interferir de forma importante en el entorno Aislamiento Confinamiento de un paciente, a solas, en una habitación, impidiéndole salir de ella durante un periodo limitado de tiempo Debe tener una finalidad terapéutica o preventiva. No deben ser castigos a conductas delictivas No deben responder a necesidades extraclínicas Puede hacerse simultáneamente o no a la sujeción mecánica
18 Es importante tener en cuenta los aspectos legales de la contención mecánica. Salvo casos excepcionales supone una medida de tratamiento en contra de la voluntad del paciente por lo que no debe aplicarse si no está indicado el mismo. Es decir, a un paciente competente que está en condiciones de tomar decisiones sobre su propio tratamiento no debemos aplicarle contención mecánica. Esto es especialmente importante con pacientes con trastorno de la personalidad, donde sus conductas agresivas, manipulativas, retadoras, etc pueden llevarnos a plantear una contención mecánica pero debemos ser cautelosos en estos casos y desde luego, si tenemos que recurrir a ello tratarlo como un ingreso involuntario. En principio la contención mecánica conlleva la burocracia legal de un internamiento si bien, en este sentido, hay opiniones a favor de que se debe comunicar todas las contenciones que se lleven a cabo en el Hospital y otras que abogarían por comunicar al Juzgado solo las que se prolonguen por más de 24 horas y/o que acaben en ingreso involuntario. Respecto a la información, ya se ha mencionado que se debe informar al paciente de la situación y de la decisión tomada, pero debemos informar también a la familia, recomendamos que esta información se proporcione a ser posible antes de llevar a cabo el procedimiento, mientras se está preparando el equipo para ello, en caso que no sea posible deberíamos informar inmediatamente después y requerir su autorización. Esto es bastante controvertido pero es altamente recomendable que figure en la historia una anotación del tipo se informa a la familia de la situación clínica del paciente y de la necesidad de aplicar contención mecánica y farmacológica mostrándose de acuerdo con la medida no siendo necesario, en principio, un consentimiento informado por escrito. Por supuesto, que en caso de que la familia no se muestre de acuerdo, podríamos darle la opción de llevárselo de alta voluntaria (el rechazo al tratamiento, si este se considera el único posible, supone el alta voluntaria del paciente) lo que no suele ser factible y ellos mismos aceptan el tratamiento que sea necesario antes que llevárselo. Lo habitual por otra parte será que se trate de una situación de riesgo, que hace inviable el alta voluntaria, por lo que mantendríamos la indicación de contención mecánica pero comunicándole al Juzgado que ha sido necesaria la contención mecánica y farmacológica en contra de la voluntad del paciente, habiéndose mostrado en contra también la familia pero se ha mantenido la indicación del tratamiento aun en contra de la opinión de la familia, dado que se
19 considera el único tratamiento posible y su no indicación supondría una riesgo para el propio paciente y para terceros Contención farmacológica El tratamiento farmacológico debe utilizarse en la mayor parte de los casos, tanto psiquiátricos como orgánicos. Deben extremarse las precauciones en estos últimos por los riesgos que supone administrar a un paciente médicamente grave un depresor del SNC. En general, cualquier paciente que requiera contención mecánica por el grado de agitación que presenta es susceptible de tratamiento farmacológico, primero para conseguir la descontención lo antes posible y segundo para disminuir la percepción subjetiva negativa que genera la contención. Vamos a abordar los principios generales del tratamiento farmacológico de la agitación, sin embargo existen particularidades importantes en casos de cuadros tóxicos (abstinencia e intoxicación), demencia, delirium y otros para lo que se remite a las clases específicas. En el momento actual, los antipsicóticos atípicos como risperidona, paliperidona, olanzapina, aripiprazol, quetiapina y ziprasidona (en combinación o no con benzodiacepinas), deben ser considerados el tratamiento de primera línea en la agitación aguda. No obstante, la falta de experiencia en situaciones de comorbilidad con enfermedades médicas, su efecto sedativo menos intenso, y la tendencia de los profesionales a utilizar fármacos conocidos en situaciones de urgencia, hacen que su uso se haya extendido de forma más lenta a pesar de sus potenciales ventajas. Es importante señalar que el tratamiento oral debería considerarse y ofrecerse siempre en primer lugar para construir una alianza terapéutica con el paciente y evocar un locus de control interno en lugar de externo.
20 Agitación orgánica Neurolépticos: En estos casos lo más recomendable es la utilización de neurolépticos por vía oral o intramuscular. De primera elección son los de alta potencia y entre éstos, el haloperidol, por su seguridad y eficacia, continúa siendo uno de los más adecuados. Entre sus inconvenientes está la posibilidad de que aparezcan crisis comiciales al disminuir el umbral convulsivo (por ello se debe evitar en delirium tremens o por abstinencia de benzodiacepinas, así como en agitaciones de origen comicial) o síntomas extrapiramidales. La dosis debe ajustarse según el grado de agitación, la enfermedad subyacente y la edad del enfermo, en general en agitaciones moderadas que no aceptan medicación oral, debe administrarse una ampolla de 5 mg y repetir cada min hasta que se consiga la contención (dosis máxima para adultos, 100 mg/día). Se trata de un neuroléptico potente pero escasamente sedante por lo que puede ser más lento que si se utilizan benzodiacepinas o neurolépticos sedantes (Sinogan o Largactil ) pero mucho más seguro. Los neurolépticos clásicos de baja potencia, fundamentalmente levomepromacina y clorpromacina (Sinogan y Largactil ) son extraordinariamente sedantes, pero presentan riesgo de hipotensión, aspiración, delirium anticolinérgico, alteraciones cardíacas, etc. Además, por su efecto sedante y anticolinérgico pueden aumentar la confusión y que tras unas horas de sedación reaparece la agitación en mayor intensidad, por lo que su uso está claramente desaconsejado en estos casos.los neurolépticos atípicos como olanzapina, risperidona o quetiapina se han incorporando progresivamente en los últimos años al arsenal terapéutico en agitación orgánica. La olanzapina (2,5-15 mg/día de Zyprexa ) induce menos extrapiramidalismo (muy útil en enfermedad de Parkinson) que el haloperidol o la risperidona y tiene un perfil sedante (pero menos que los clásicos de baja potencia), por lo que resulta bastante eficaz en estos cuadros. La risperidona (2-6 mg/día de Risperdal ) también es eficaz en la agitación orgánica, sobre todo en delirium leve a moderado y en los cuadros psicóticos superpuestos a demencia. La quetiapina ( mg/día de Seroquel ), de perfil sedante, no induce síntomas extrapiramidales y puede ser de elección en demencia asociada a enfermedad de Parkinson o en demencia por cuerpos de Lewy, sin embargo, debe utilizarse con precaución por el riesgo de hipotensión.
21 La experiencia clínica y los escasos estudios realizados hasta el momento sugieren que las formulaciones intramusculares de olanzapina y ziprasidona podrían ser eficaces y seguras en estas poblaciones. Benzodiacepinas: Deben evitarse en la mayoría de agitaciones de origen orgánico. Únicamente son de elección en el delirium tremens (v. clase. «El paciente alcohólico»), en el síndrome de abstinencia a benzodiacepinas u opiáceos (v. clase. «El paciente drogodependiente»), en cuadros de origen comicial y en algunos tipos de intoxicaciones por estimulantes (cocaína, anfetaminas, etc.) en las que se incrementa el riesgo de crisis y no hay riesgo de sumación de efecto depresor. La demencia por cuerpos de Lewy se caracteriza por presentar alteraciones de conducta que empeoran con neurolépticos y mejoran con benzodiacepinas pero desde que disponemos de quetiapina la utilización de benzodiacepinas en estos casos ha disminuido mucho. En el resto de cuadros, tanto por su efecto sobre el centro respiratorio como por el propio efecto sedante que aumenta la confusión y por lo tanto la agitación, hacen que debieran ser de uso restringido. En caso de que sea imprescindible su utilización deben evitarse las de semivida ultracorta (excesivamente potentes) y las de semivida larga (riesgo de acumulación y mayor confusión) eligiendo por lo tanto las de semivida como el loracepam Agitación psiquiátrica En estos casos tenemos un mayor margen de seguridad, pues se trata de pacientes que en principio no presentan enfermedad médica que complique el tratamiento.
22 En caso de agitación leve a moderada y si el paciente acepta medicación oral, puede ser suficiente la administración de benzodiacepinas como 2-5 mg de loracepam (entre 2 comprimidos de Orfidal y 1 comprimido de Idalprem 5 mg ), sobre todo cuando la etiología de la agitación es no psicótica (angustia, histeria, reacción aguda, etc.), y no se sospecha consumo de alcohol. Las benzodiacepinas por vía intramuscular tienen una absorción errática, y siempre es preferible su administración oral. En principio, la utilización de benzodiacepinas por vía intravenosa queda restringida al campo de la medicina intensiva y la anestesia. En casos de agitación más importante, y sobre todo si es de origen psicótico o maníaco, deben emplearse neurolépticos a dosis elevadas (por ejemplo, 2 ampollas de haloperidol como dosis de inicio) acompañados de benzodiacepinas (10 mg de diacepam o 50 mg de cloracepato dipotásico) y en función de la intensidad añadir 25 mg de levomepromacina (1 ampolla de Sinogan ) o de clorpromacina (1 ampolla de Largactil ). Hay que tener en cuenta que el efecto máximo de estos últimos se alcanza a las 4 o 5 h por lo que no debemos repetir dosis de éstos. Sí puede repetirse la dosis de haloperidol a los 45 min si no se ha conseguido la sedación, ya que el efecto máximo de éste se alcanza a los min, aproximadamente. En caso de pacientes que presenten una agresividad y hostilidad persistente puede recurrirse a las presentaciones de zuclopentixol acufase, que asegurarán la presencia de niveles plasmáticos durante unos 3 días administrando una dosis de mg por vía intramuscular (1 o 2 ampollas de Clopixol Acufase ). Al igual que en el caso anterior, también puede optarse por antipsicóticos atípicos administrando 20 mg de olanzapina, 6-8 mg de risperidona o 200 mg de quetiapina en dosis inicial para conseguir una tranquilización rápida. De la primera existe una presentación bucodispersable (Zyprexa velotab ) y de la segunda en solución (Risperdal solución ) (tabla 4-3). De hecho, hoy en día se considera que los antispicóticos atípicos como olanzapina, risperidona, quetiapina o aripiprazol serían tan efectivos como haloperidol en el tratamiento de la agitación psicótica aguda y mejor tolerados.
23 Además, podemos recurrir a las formulaciones intramusculares de acción rápida de tres antipsicóticos atípicos, ziprasidona, olanzapina y aripiprazol, desarrolladas para el tratamiento de la agitación aguda. La ziprasidona intramuscular ha mostrado efectos tranquilizadores significativos 30 minutos después de su administración en pacientes con agitación aguda y esquizofrenia y otros trastornos psicóticos no especificados. La ziprasidona intramuscular es bien tolerada y su utilización ha ido en aumento en las urgencias psiquiátricas desde su introducción en La olanzapina intramuscular ha demostrado un pico de acción más rápido, mayor eficacia y menos efectos adversos que haloperidol o loracepam en el tratamiento de la agitación aguda asociada a esquizofrenia, trastorno esquizoafectivo, manía bipolar y demencia. La olanzapina intramuscular ha demostrado tener una acción tranquilizadora distinta frente a la acción sedativa inespecífica. Debemos tener en cuenta que no debemos utilizarla de forma conjunta con benzodiacepinas por riesgo de sobresedación. El aripiprazol intamuscular se está posicionando también como una alternativa segura y rápidamente efectiva al haloperidol intramuscular para el control de la agitación, sin sobresedación, en pacientes con esquizofrenia, trastorno esquizoafectivo, trastorno esquizofreniforme, y fases maníacas o mixtas en pacientes bipolares. Estos tres agentes intramusculares facilitan la transición hacia el tratamiento oral con dichos fármacos una vez ha remitido la agitación aguda. Recientemente se ha incorporado al arsenal terapéutico para el manejo de la agitación psicomotriz de origen psicótico la loxapina stacato. Se trata de un dispositivo electrónico que se activa con la inhalación por parte del paciente administrándose por vía respiratoria una dosis de 10 mg de loxapina que consiguen una tranquilización rápida del paciente en menos de 10 minutos. Requiere la colaboración del paciente por lo que está indicado en agitación psicótica leve a moderada que son los casos en
24 los que se considera que el paciente puede todavía colaborar. En principio está contraindicado en pacientes con EPOC pues está descrito cierto riesgo de broncoespasmo.
25 Agitación Orgánica Episodio agudo Pauta 1: 1 amp de haloperidol repitiendo cada minutos hasta 3-4 amp Pauta 2: 30 gotas de haloperidol repitiendo cada 30 minutos Pauta 3: 1 comp de Olanzapina 10 mg bucodispersable Pauta 4: 3-4 ml de risperidona solución Pauta 5: Añadir 1-2 mg de lorazepam cuando existan importantes síntomas de ansiedad y escasa o nula confusión Agitación Orgánica Episodio subagudo Pauta 1: 5 a 20 gotas de haloperidol cada 8 horas, añadiendo 15 a 25 más por la noche Pauta 2: Risperidona 1-2 mg cada 12 horas, pudiendo añadir entre 1-3 por la noche Pauta 3: Olanzapina 2,5-5 mg bucodispersable cada 12 horas, pudiendo añadir 5-7,5 más por la noche Pauta 4: Añadir 1-2 mg de lorazepam al día cuando existan importantes síntomas de ansiedad y escasa o nula confusión Agitación psiquiátrica no psicótica Pauta 1: ½ o 1 comp de Lorazepam 5 mg pudiendo repetir cada minutos Pauta 2: 1 amp de diazepam im pudiendo repetir a los minutos Pauta 3: Lorazepam 5 o Valium gotas de haloperidol Pauta 4: Si falla lo anterior: 1 amp de largactil im Agitación Psicótica Episodio agudo e intenso Pauta 1: 2 amp de haloperidol im Pauta 2: 2 amp de haloperidol im + 2 amp de valium im Pauta 3: 2 amp de haloperidol im + 1 amp de valium im Pauta 4: 1 amp de haloperidol+ 1 amp de valium + 1 amp de sinogan Pauta 5: 1 amp de haloperidol+ 1 amp de valium + 1 amp de largactil Agitación Psicótica Episodio agudo e intenso Pauta 6: 1 amp de aripiprazol 9,75 mg Repetir si precisa a las 2 h. Pauta 7: 1 amp de olanzapina 10 mg Repetir si precisa a las 2 h Pauta 8: 1 amp de ziprasidona 20 mg Repetir si precisa a las 2 h. Agitación Psicótica Episodio agudo y moderado Pauta 1: Loxapina stacato inhalado Pauta 2: 1 amp de aripiprazol 9,75 mg Repetir si precisa a las 2 h. Pauta 3: 1 amp de olanzapina 10 mg Repetir si precisa a las 2 h Pauta 4: 1 amp de ziprasidona 20 mg Repetir si precisa a las 2 h.
26 Agitación Psicótica Episodio agudo y moderado Agitación Psicótica Episodio subagudo Pauta 5: gotas de haloperidol que puede repetirse a los 30 minutos Pauta 6: gotas de haloperidol + 1 idalprem 5 Pauta 7: gotas de haloperidol + ½ o 1 Idalprem 5 + ½ o 1 Sinogan 25 vo Pauta 1: 1 amp de haloperidol + 1 amp de diazepam cada 8 horas Pauta 2: 2 amp de haloperidol + 1 amp de diazepam cada 8 horas Pauta 3: 1 amp de haloperidol + 1 amp de diazepam + 1 amp de sinogan cada 8 horas (vigilar presión arterial) Pauta 4: 2 amp de Zuclopentixol acufase cada 2-3 días Pauta 5: Haloperidol gotas ( ) + Diacepam 10 (1-1-1) Agitación Psicótica Episodio sub agudo y moderado Pauta 6: 1 amp de aripiprazol 9,75 mg cada 8 ó 12 horas Pauta 7: 1 amp de olanzapina 10 mg cada 12 horas Pauta 8: 1 amp de ziprasidona 20 mg cada 8 ó 12 horas Éstas son unas pautas generales, que no son mejores que aquéllas con las que cada uno tenga mayor o mejor experiencia.
27
28
29
30 BIBLIOGRAFÍA RECOMENDADA Chinchilla A, Correas J, Quintero J, Vega M. Manual de Urgencias Psiquiátricas. 2ªEd. Nuevas Generaciones en Neurociencias. Formación Continuada en Psiquiatría. Editorial Masson S.A.. Barcelona, Battaglia J. Drugs 2005;65(9): Pharmacological management of acute agitation. Marder SR. A review of agitation in mental illness: treatment guidelines and current therapies. J Clin Psychiatry 2006;67 Suppl 10:13-21 Ramos Brieva JA. Contención mecánica. Barcelona: Masson, 1999 Rocca P, Villari V, Bogetto F. Managing the aggressive and violent patient in the psychiatric emergency.; Prog Neuropsychopharmacol Biol Psychiatry 2006; 30(4): Tardiff K. Violencia. En: Hales RE, Yudofsky SC, Talbott JA, editores. Tratado de psiquiatría. Barcelona: Áncora, 1996; p Tran-Johnson TK, Sack DA, Marcus RN, Auby P, McQuade RD, Oren DA. Efficacy and safety of intramuscular aripiprazole in patients with acute agitation: a randomized, double-blind, placebo-controlled trial. J Clin Psychiatry 2007 ;68(1): Villari V, Rocca P, Fonzo V, Montemagni C, Pandullo P, Bogetto F. Oral risperidone, olanzapine and quetiapine versus haloperidol in psychotic agitation. Prog Neuropsychopharmacol Biol Psychiatry. 2008; 32(2): Yildiz A, Sachs GS, Turgay A. Pharmacological Management of Agitation in Emergency Settings. Emerg Med J 2003; 20: Zimbroff DL, Marcus RN, Manos G, Stock E, McQuade RD, Auby P, Oren DA Management of acute agitation in patients with bipolar disorder: efficacy and safety of intramuscular aripiprazole.. J Clin Psychopharmacol 2007; 27(2):171-6
ABORDAJE DEL PACIENTE AGITADO Y/O VIOLENTO. Bernardo Casanova Peña Colegio de Médicos Febrero 2015
 ABORDAJE DEL PACIENTE AGITADO Y/O VIOLENTO Bernardo Casanova Peña Colegio de Médicos Febrero 2015 1 La mayoría de pacientes violentos no son psiquiátricos La mayoría de pacientes psiquiátricos no son violentos
ABORDAJE DEL PACIENTE AGITADO Y/O VIOLENTO Bernardo Casanova Peña Colegio de Médicos Febrero 2015 1 La mayoría de pacientes violentos no son psiquiátricos La mayoría de pacientes psiquiátricos no son violentos
PACIENTE AGITADO. Javier Goena, María Arrieta
 PACIENTE AGITADO Javier Goena, María Arrieta Es importante tener en cuenta en la anamnesis y exploración: Un episodio de agitación psicomotriz, a diferencia de otras urgencias en Psiquiatría, requiere
PACIENTE AGITADO Javier Goena, María Arrieta Es importante tener en cuenta en la anamnesis y exploración: Un episodio de agitación psicomotriz, a diferencia de otras urgencias en Psiquiatría, requiere
CASOS Y SITUACIONES. REALIDAD DEL HOSPITAL MONCLOA. RESOLUCIÓN DE PROBLEMAS
 Jornada de Contención mecánica y tratamientos obligados CBYDS-ASISA CASOS Y SITUACIONES. REALIDAD DEL HOSPITAL MONCLOA. RESOLUCIÓN DE PROBLEMAS Madrid, 11 de abril de 2013 Teléfono: 91 595 70 91 91 595
Jornada de Contención mecánica y tratamientos obligados CBYDS-ASISA CASOS Y SITUACIONES. REALIDAD DEL HOSPITAL MONCLOA. RESOLUCIÓN DE PROBLEMAS Madrid, 11 de abril de 2013 Teléfono: 91 595 70 91 91 595
MANEJO DE LA AGITACIÓN N EN PLANTA
 Hospital La Inmaculada. Sesión Clínica del Servicio de Medicina Interna. Guías de actuación en una guardia de Medicina Interna MANEJO DE LA AGITACIÓN N EN PLANTA Soledad Fernández ndez García F.E.A.. Medicina
Hospital La Inmaculada. Sesión Clínica del Servicio de Medicina Interna. Guías de actuación en una guardia de Medicina Interna MANEJO DE LA AGITACIÓN N EN PLANTA Soledad Fernández ndez García F.E.A.. Medicina
Contenidos en línea SAVALnet Dra. M. Alejandra Armijo B.
 DRA. M.ALEJANDRA ARMIJO B. INSTITUTO PSIQUIATRICO DR. J HORWITZ UNIVERSIDAD DE CHILE Toda situación o estado clínico que por sus características de severa disrupción genera y requiere de atención y resolución
DRA. M.ALEJANDRA ARMIJO B. INSTITUTO PSIQUIATRICO DR. J HORWITZ UNIVERSIDAD DE CHILE Toda situación o estado clínico que por sus características de severa disrupción genera y requiere de atención y resolución
 URGENCIAS PSIQUIATRICAS Jorge Antolín Suárez MIR Psiquiatria Area VII Dr. Sergio Ocio León Coordinador Area VII URGENCIAS PSIQUIÁTRICAS EN LA CALLE URGENCIAS AGITACIÓN SUICIDIO (O RIESGO DE) Agitación
URGENCIAS PSIQUIATRICAS Jorge Antolín Suárez MIR Psiquiatria Area VII Dr. Sergio Ocio León Coordinador Area VII URGENCIAS PSIQUIÁTRICAS EN LA CALLE URGENCIAS AGITACIÓN SUICIDIO (O RIESGO DE) Agitación
EL PACIENTE VIOLENTO
 EL PACIENTE VIOLENTO VIOLENCIA.- es el uso intencional de la fuerza o el poder físico, de hecho o como amenaza, contra uno mismo, otra persona o un grupo, que cause o tenga muchas posibilidades de causar
EL PACIENTE VIOLENTO VIOLENCIA.- es el uso intencional de la fuerza o el poder físico, de hecho o como amenaza, contra uno mismo, otra persona o un grupo, que cause o tenga muchas posibilidades de causar
Idoia Astigarraga Iriondo Psikiatria BAME-1 HGU Sesión clínica Urgencias
 Idoia Astigarraga Iriondo Psikiatria BAME-1 HGU Sesión clínica Urgencias Sindrome inespecifico, de etiología muy variada, caracterizada por una alteración del comportamiento motor con acompañamiento de
Idoia Astigarraga Iriondo Psikiatria BAME-1 HGU Sesión clínica Urgencias Sindrome inespecifico, de etiología muy variada, caracterizada por una alteración del comportamiento motor con acompañamiento de
Señales de alarma en pacientes con enfermedad mental en servicios de urgencias. Jaime Horacio Toro Ocampo Enfermero Epidemiólogo
 Señales de alarma en pacientes con enfermedad mental en servicios de urgencias Jaime Horacio Toro Ocampo Enfermero Epidemiólogo Modelo de Espectro Continuum SALUD MENTAL PROBLEMAS TRASTORNOS Urgencias
Señales de alarma en pacientes con enfermedad mental en servicios de urgencias Jaime Horacio Toro Ocampo Enfermero Epidemiólogo Modelo de Espectro Continuum SALUD MENTAL PROBLEMAS TRASTORNOS Urgencias
ESQUIZOFRENIA. Tratamiento
 ESQUIZOFRENIA Tratamiento CONCEPTOS BASICOS Diversas modalidades posibles Farmacoterapia como elemento fundamental Adecuarlo a las necesidades individuales, variables con el tiempo Continuidad de cuidados
ESQUIZOFRENIA Tratamiento CONCEPTOS BASICOS Diversas modalidades posibles Farmacoterapia como elemento fundamental Adecuarlo a las necesidades individuales, variables con el tiempo Continuidad de cuidados
Autor Ignacio Gómez-Reino Rodríguez. PSIQUIATRA. DOCTOR EN MEDICINA Servicio de Psiquiatría Complexo Hospitalario Universitario de Ourense
 Innovación Formativa Plantilla de Generación de contenidos Autor Ignacio Gómez-Reino Rodríguez PSIQUIATRA. DOCTOR EN MEDICINA Servicio de Psiquiatría Complexo Hospitalario Universitario de Ourense EL TRASLADO
Innovación Formativa Plantilla de Generación de contenidos Autor Ignacio Gómez-Reino Rodríguez PSIQUIATRA. DOCTOR EN MEDICINA Servicio de Psiquiatría Complexo Hospitalario Universitario de Ourense EL TRASLADO
MANEJO DE URGENCIA EN PSIQUIATRÍA. Adalberto Campo-Arias, MD, MSc
 MANEJO DE URGENCIA EN PSIQUIATRÍA Adalberto Campo-Arias, MD, MSc Intervenciones iniciales Motivos más frecuente de urgencia (lo que dicen los médicos) Ideación suicida Solicitud de medicación controlada
MANEJO DE URGENCIA EN PSIQUIATRÍA Adalberto Campo-Arias, MD, MSc Intervenciones iniciales Motivos más frecuente de urgencia (lo que dicen los médicos) Ideación suicida Solicitud de medicación controlada
Guía del Curso Especialista en Urgencias en Psiquiatría
 Guía del Curso Especialista en Urgencias en Psiquiatría Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La psiquiatría es la
Guía del Curso Especialista en Urgencias en Psiquiatría Modalidad de realización del curso: Titulación: A distancia y Online Diploma acreditativo con las horas del curso OBJETIVOS La psiquiatría es la
ASPECTOS NORMATIVOS DE LAS CONTENCIONES. LEGISLACIÓN VIGENTE
 REUNION DE OTOÑO 2013 DEL GRUPO DE DEMENCIAS DE LA SEGG ASPECTOS NORMATIVOS DE LAS CONTENCIONES. LEGISLACIÓN VIGENTE 28 de noviembre de 2013 José Gutiérrez Rodríguez Geriatra del Área de Gestión Clínica
REUNION DE OTOÑO 2013 DEL GRUPO DE DEMENCIAS DE LA SEGG ASPECTOS NORMATIVOS DE LAS CONTENCIONES. LEGISLACIÓN VIGENTE 28 de noviembre de 2013 José Gutiérrez Rodríguez Geriatra del Área de Gestión Clínica
GRUPO URGENCIAS PSIQUIATRIA HOSPITAL DE LA RIBERA. Sonia Vidal Rubio 5 de Octubre de 2016
 GRUPO URGENCIAS PSIQUIATRIA HOSPITAL DE LA RIBERA. Sonia Vidal Rubio 5 de Octubre de 2016 PERDER EL MIEDO a explorar a un supuesto enfermo mental. COMPRENDER la principal terminología psiquiátrica. En
GRUPO URGENCIAS PSIQUIATRIA HOSPITAL DE LA RIBERA. Sonia Vidal Rubio 5 de Octubre de 2016 PERDER EL MIEDO a explorar a un supuesto enfermo mental. COMPRENDER la principal terminología psiquiátrica. En
Síndrome confusional agudo.
 Síndrome confusional agudo. Atención de enfermería. Cachón Pérez, JM. Alvarez López, C. Palacios Ceña, D. Definición. Podemos definir el síndrome confusional agudo (delirium) como una alteración de la
Síndrome confusional agudo. Atención de enfermería. Cachón Pérez, JM. Alvarez López, C. Palacios Ceña, D. Definición. Podemos definir el síndrome confusional agudo (delirium) como una alteración de la
PROTOCOLO DE ACTUACIÓN PARA INGRESO INVOLUNTARIO EN UNIDADES DE PSIQUIATRÍA
 PROTOCOLO DE ACTUACIÓN PARA INGRESO INVOLUNTARIO EN UNIDADES DE PSIQUIATRÍA 2009 Secretaría Autonómica de Sanidad Dirección General de Asistencia Sanitaria Página 2 Principio general El ingreso en Unidades
PROTOCOLO DE ACTUACIÓN PARA INGRESO INVOLUNTARIO EN UNIDADES DE PSIQUIATRÍA 2009 Secretaría Autonómica de Sanidad Dirección General de Asistencia Sanitaria Página 2 Principio general El ingreso en Unidades
AUXILIAR DE PSIQUIATRÍA
 AUXILIAR DE PSIQUIATRÍA El curso de Auxiliar de Psiquiatría pretende formar especialistas capaces de prestar su apoyo a los psiquiatras y otros profesionales del sector, asesorando y atendiendo al paciente.
AUXILIAR DE PSIQUIATRÍA El curso de Auxiliar de Psiquiatría pretende formar especialistas capaces de prestar su apoyo a los psiquiatras y otros profesionales del sector, asesorando y atendiendo al paciente.
MÁSTER MÁSTER EN URGENCIAS EN LA PSIQUIATRÍA DIPLOMA AUTENTIFICADO POR NOTARIO EUROPEO PSI033
 MÁSTER MÁSTER EN URGENCIAS EN LA PSIQUIATRÍA DIPLOMA AUTENTIFICADO POR NOTARIO EUROPEO PSI033 DESTINATARIOS El máster en urgencias en la psiquiatría esta destinado a empresarios, emprendedores o trabajadores
MÁSTER MÁSTER EN URGENCIAS EN LA PSIQUIATRÍA DIPLOMA AUTENTIFICADO POR NOTARIO EUROPEO PSI033 DESTINATARIOS El máster en urgencias en la psiquiatría esta destinado a empresarios, emprendedores o trabajadores
Antipsicóticos atípicos héroes o villanos? Manuel Teixeira Veríssimo Hospital de la Universidad de Coimbra
 Antipsicóticos atípicos héroes o villanos? Manuel Teixeira Veríssimo Hospital de la Universidad de Coimbra Antipsicóticos (AP) Atípicos. Qué São? Punto de vista farmacológico se puede dividir en: La serotonina
Antipsicóticos atípicos héroes o villanos? Manuel Teixeira Veríssimo Hospital de la Universidad de Coimbra Antipsicóticos (AP) Atípicos. Qué São? Punto de vista farmacológico se puede dividir en: La serotonina
Tabla de ansiolíticos de uso habitual en Atención Primaria
 Vida media Corta: Tabla de ansiolíticos de uso habitual en Atención Primaria Dosis habit. mgr/dosis Indicaciones clínicas Otras indicaciones Precauciones Dosis equivalentes mgr/dosis Clotiazepam* 5-30
Vida media Corta: Tabla de ansiolíticos de uso habitual en Atención Primaria Dosis habit. mgr/dosis Indicaciones clínicas Otras indicaciones Precauciones Dosis equivalentes mgr/dosis Clotiazepam* 5-30
Módulo 2 Indicaciones de los antipsicóticos. Dr. Flavio Guzmán
 Módulo 2 Indicaciones de los antipsicóticos Dr. Flavio Guzmán Esquema Uso en trastornos psicóticos Uso en trastornos no psicóticos Indicaciones Psicosis Esquizofrenia Trastornos esquizofreniforme Trastorno
Módulo 2 Indicaciones de los antipsicóticos Dr. Flavio Guzmán Esquema Uso en trastornos psicóticos Uso en trastornos no psicóticos Indicaciones Psicosis Esquizofrenia Trastornos esquizofreniforme Trastorno
Lección 19. Antipsicóticos UNIDAD V: PSICOFARMACOLOGÍA. Ricardo Brage e Isabel Trapero - Farmacología Lección 19
 Ricardo Brage e Isabel Trapero - Lección 19 UNIDAD V: PSICOFARMACOLOGÍA Lección 19 Antipsicóticos Guión Ricardo Brage e Isabel Trapero - Lección 19 1. NATURALEZA DE LA ESQUIZOFRENIA. 2. CLASIFICACIÓN DE
Ricardo Brage e Isabel Trapero - Lección 19 UNIDAD V: PSICOFARMACOLOGÍA Lección 19 Antipsicóticos Guión Ricardo Brage e Isabel Trapero - Lección 19 1. NATURALEZA DE LA ESQUIZOFRENIA. 2. CLASIFICACIÓN DE
DELIRIUM EN PEDIATRÍA: Protocolo diagnóstico terapéutico
 DELIRIUM EN PEDIATRÍA: Protocolo diagnóstico terapéutico Antonio Rodríguez Núñez (a), María José de Castro (a), Francisco Fernández Carrión (b). a. Servicio de Críticos y Urgencias Pediátricas. Hospital
DELIRIUM EN PEDIATRÍA: Protocolo diagnóstico terapéutico Antonio Rodríguez Núñez (a), María José de Castro (a), Francisco Fernández Carrión (b). a. Servicio de Críticos y Urgencias Pediátricas. Hospital
Diazepam dosis maxima
 Diazepam dosis maxima The Borg System is 100 % Diazepam dosis maxima Diazepam. 2 de 6. Intravenoso: 0,04-0,3 mg/kg/dosis cada 2-4 h (máx 0,6 mg/kg en un período de 8 h). Antiepiléptico. Tratamiento agudo
Diazepam dosis maxima The Borg System is 100 % Diazepam dosis maxima Diazepam. 2 de 6. Intravenoso: 0,04-0,3 mg/kg/dosis cada 2-4 h (máx 0,6 mg/kg en un período de 8 h). Antiepiléptico. Tratamiento agudo
GUÍA TÉCNICA PROGRAMA DE PENSAMIENTO
 Página: 1 de 6 1. JUSTIFICACION El Instituto Colombiano del Sistema Nervioso (ICSN) Clínica Montserrat recibe pacientes para tratamiento ambulatorio y hospitalario, con síntomas y signos que permiten incluirlos
Página: 1 de 6 1. JUSTIFICACION El Instituto Colombiano del Sistema Nervioso (ICSN) Clínica Montserrat recibe pacientes para tratamiento ambulatorio y hospitalario, con síntomas y signos que permiten incluirlos
Anexo II. Conclusiones científicas
 Anexo II Conclusiones científicas 13 Conclusiones científicas Haldol, que contiene el principio activo haloperidol, es un antipsicótico que pertenece al grupo de las butirofenonas. Es un potente antagonista
Anexo II Conclusiones científicas 13 Conclusiones científicas Haldol, que contiene el principio activo haloperidol, es un antipsicótico que pertenece al grupo de las butirofenonas. Es un potente antagonista
ANEXO III MODIFICACIONES AL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y AL PROSPECTO
 ANEXO III MODIFICACIONES AL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y AL PROSPECTO Estas modificaciones del SPC (ficha técnica) y prospecto entran en vigor en el momento de la Decisión de la Comisión.
ANEXO III MODIFICACIONES AL RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Y AL PROSPECTO Estas modificaciones del SPC (ficha técnica) y prospecto entran en vigor en el momento de la Decisión de la Comisión.
Contenidos en línea SAVALnet Dra. Marcela Carrasco G. Enfermedades frecuentes en personas mayores
 Enfermedades frecuentes en personas mayores Dra. Marcela Carrasco G. Programa de Geriatría Dpto. de Medicina Interna P. Universidad Católica de Chile Delirium 1 INTRODUCCIÓN! Desorden AGUDO de Atención
Enfermedades frecuentes en personas mayores Dra. Marcela Carrasco G. Programa de Geriatría Dpto. de Medicina Interna P. Universidad Católica de Chile Delirium 1 INTRODUCCIÓN! Desorden AGUDO de Atención
DESATAR QUÍMICO: APLICACIÓN PRÁCTICA Y RESULTADOS EN CENTROS DEL GRUPO. V Jornadas La Saleta In Nova
 DESATAR QUÍMICO: APLICACIÓN PRÁCTICA Y RESULTADOS EN CENTROS DEL GRUPO Carlos F. Ferreres Bautista Médico, Residencia El Pinar V Jornadas La Saleta In Nova La Saleta y la Universidad DESATAR QUÍMICO DESATAR
DESATAR QUÍMICO: APLICACIÓN PRÁCTICA Y RESULTADOS EN CENTROS DEL GRUPO Carlos F. Ferreres Bautista Médico, Residencia El Pinar V Jornadas La Saleta In Nova La Saleta y la Universidad DESATAR QUÍMICO DESATAR
Patricia Bravo José. Servicio de farmacia RMPD Burriana
 Patricia Bravo José Farmacéutica FH Farmacéutica FH Servicio de farmacia RMPD Burriana Los antipsicóticos se utilizan frecuentemente para tratar las alteraciones conductuales asociadas a la demencia.
Patricia Bravo José Farmacéutica FH Farmacéutica FH Servicio de farmacia RMPD Burriana Los antipsicóticos se utilizan frecuentemente para tratar las alteraciones conductuales asociadas a la demencia.
Morera T, Jaureguizar N. OCW UPV/EHU Farmacología Aplicada en Odontología
 Morera T, Jaureguizar N. OCW UPV/EHU 2016 Farmacología Aplicada en Odontología 1. La ansiedad en la consulta odontológica 2. Prescripción de fármacos ansiolíticos A. Características farmacocinéticas B.
Morera T, Jaureguizar N. OCW UPV/EHU 2016 Farmacología Aplicada en Odontología 1. La ansiedad en la consulta odontológica 2. Prescripción de fármacos ansiolíticos A. Características farmacocinéticas B.
PROTOCOLO DE ATENCIÓN A PACIENTES CON RIESGO DE SUICIDIO EN EL HOSPITAL GENERAL
 PROTOCOLO DE ATENCIÓN A PACIENTES CON RIESGO DE SUICIDIO EN EL HOSPITAL GENERAL Interconsulta y Psiquiatría de Enlace Subdirección de Salud Mental y Recursos Sociosanitarios 1 Contexto Hospitalario- Terapéutico
PROTOCOLO DE ATENCIÓN A PACIENTES CON RIESGO DE SUICIDIO EN EL HOSPITAL GENERAL Interconsulta y Psiquiatría de Enlace Subdirección de Salud Mental y Recursos Sociosanitarios 1 Contexto Hospitalario- Terapéutico
Delirium. Prof. Luis Jiménez Treviño Área de Psiquiatría Universidad de Oviedo Sº de Psiquiatría - HUCA
 Delirium Prof. Luis Jiménez Treviño Área de Psiquiatría Universidad de Oviedo Sº de Psiquiatría - HUCA Cuando en la fiebre persistente aparece dificultad para respirar y delirium (parafposunh), es un signo
Delirium Prof. Luis Jiménez Treviño Área de Psiquiatría Universidad de Oviedo Sº de Psiquiatría - HUCA Cuando en la fiebre persistente aparece dificultad para respirar y delirium (parafposunh), es un signo
TRASTORNO MENTAL GRAVE UGC SALUD MENTAL AREA NORTE DE ALMERIA
 TRASTORNO MENTAL GRAVE UGC SALUD MENTAL AREA NORTE DE ALMERIA Se cura el Trastorno Mental Grave? Se cura la HIPERTENSIÓN? Se cura la Diabetes? Causa Enfermedad Tratamiento Curación Causa Enfermedad Tratamiento
TRASTORNO MENTAL GRAVE UGC SALUD MENTAL AREA NORTE DE ALMERIA Se cura el Trastorno Mental Grave? Se cura la HIPERTENSIÓN? Se cura la Diabetes? Causa Enfermedad Tratamiento Curación Causa Enfermedad Tratamiento
Anexo 2. Figuras y tablas
 Anexo 2. Figuras y tablas Figura 1. Algoritmo de intervención farmacológica ELEGIR TRATAMIENTO de primera generación de segunda generación* 4 6 semanas Continuar el tratamiento Efectos secundarios intolerables?
Anexo 2. Figuras y tablas Figura 1. Algoritmo de intervención farmacológica ELEGIR TRATAMIENTO de primera generación de segunda generación* 4 6 semanas Continuar el tratamiento Efectos secundarios intolerables?
LINEAMIENTOS OPERATIVOS PARA LA ATENCIÓN DE LAS UNIDADES DE SALUD MENTAL HOSPITALARIAS
 Proyecto Creación e Implementación de Servicios de la Red de Salud Mental Comunitaria y Centros Estatales de Recuperación de Adicciones LINEAMIENTOS OPERATIVOS PARA LA ATENCIÓN DE LAS UNIDADES DE SALUD
Proyecto Creación e Implementación de Servicios de la Red de Salud Mental Comunitaria y Centros Estatales de Recuperación de Adicciones LINEAMIENTOS OPERATIVOS PARA LA ATENCIÓN DE LAS UNIDADES DE SALUD
Manejo en Urgencias del Síndrome Febril
 Manejo en Urgencias del Síndrome Febril 7 7 Manejo de Urgencias del Síndrome Febril yi Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
Manejo en Urgencias del Síndrome Febril 7 7 Manejo de Urgencias del Síndrome Febril yi Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
TEMA XV: ANTIPSICÓTICOS NEUROLÉPTICOS 1
 TEMA XV: ANTIPSICÓTICOS TICOS NEUROLÉPTICOS 1 ESQUIZOFRENIA: : distorsión n en la percepción n de la realidad, el pensamiento y la emoción. Disociación n del yo en la que se pierde la vivencia de individualidad
TEMA XV: ANTIPSICÓTICOS TICOS NEUROLÉPTICOS 1 ESQUIZOFRENIA: : distorsión n en la percepción n de la realidad, el pensamiento y la emoción. Disociación n del yo en la que se pierde la vivencia de individualidad
Psicofàrmacos. Escuela de parteras 2013
 Psicofàrmacos Escuela de parteras 2013 Psicofàrmacos Fàrmacos que actùan sobre las funciones cerebrales como sedantes o estimulantes, lo que produce cambios en la percepciòn, estado de ànimo, conciencia
Psicofàrmacos Escuela de parteras 2013 Psicofàrmacos Fàrmacos que actùan sobre las funciones cerebrales como sedantes o estimulantes, lo que produce cambios en la percepciòn, estado de ànimo, conciencia
MANEJO DEL PACIENTE AGITADO CAROLINA ROSET FERRER PSIQUIATRA HOSPITAL UNIVERSITARIO SON ESPASES
 MANEJO DEL PACIENTE AGITADO CAROLINA ROSET FERRER PSIQUIATRA HOSPITAL UNIVERSITARIO SON ESPASES DEFINICIÓN Hiperactividad motora Hiperexcitabilidad Síntomas o signos Entidad sindrómica Urgencia médica
MANEJO DEL PACIENTE AGITADO CAROLINA ROSET FERRER PSIQUIATRA HOSPITAL UNIVERSITARIO SON ESPASES DEFINICIÓN Hiperactividad motora Hiperexcitabilidad Síntomas o signos Entidad sindrómica Urgencia médica
AGITACIÓN PSICOMOTRIZ. Agitación psicomotriz
 1 AGITACIÓN PSICOMOTRIZ Agitación psicomotriz María Pilar Oliete Blanco 1, Pedro Sorribas Rubio 1 y Luis Manuel Claraco Vega 2 1 Médicos adjuntos. Servicio de Urgencias. Hospital Universitario Miguel Servet.
1 AGITACIÓN PSICOMOTRIZ Agitación psicomotriz María Pilar Oliete Blanco 1, Pedro Sorribas Rubio 1 y Luis Manuel Claraco Vega 2 1 Médicos adjuntos. Servicio de Urgencias. Hospital Universitario Miguel Servet.
DEFINICIÓN E INFORMACIÓN Estados en los que hay: sintomatología física derivada de causas psicoemocionales Más importantes en área de urgencias: 1. Tr
 TRASTORNOS SOMATOMORFOS: MANEJO EN URGENCIAS MARTA M. RUIZ SERRANO R2 MFyC ABRIL 2010 HOSPITAL LA INMACULADA. HUERCAL-OVERA DEFINICIÓN E INFORMACIÓN Estados en los que hay: sintomatología física derivada
TRASTORNOS SOMATOMORFOS: MANEJO EN URGENCIAS MARTA M. RUIZ SERRANO R2 MFyC ABRIL 2010 HOSPITAL LA INMACULADA. HUERCAL-OVERA DEFINICIÓN E INFORMACIÓN Estados en los que hay: sintomatología física derivada
TEMA XXII: ANTIPSICÓTICOS TICOS O NEUROLÉPTICOS
 TEMA XXII: ANTIPSICÓTICOS TICOS O NEUROLÉPTICOS Goodman y Gilman. Bases farmacológicas de la terapéutica ed. McGraw Hill Velazquez. Farmacología a básica b y clínica ed. médica m panamericana 1 ESQUIZOFRENIA:
TEMA XXII: ANTIPSICÓTICOS TICOS O NEUROLÉPTICOS Goodman y Gilman. Bases farmacológicas de la terapéutica ed. McGraw Hill Velazquez. Farmacología a básica b y clínica ed. médica m panamericana 1 ESQUIZOFRENIA:
5. Saber las bases que sustentan las principales técnicas psicoterapéuticas y
 NOMBRE DE LA MATERIA: ENFERMERÍA PSIQUIÁTRICA COMPETENCIAS: 1. Adquirir conocimientos básicos sobre las diferentes teorías y modelos psicológicos-psiquiátricos. 2. Conocer los factores que condicionan
NOMBRE DE LA MATERIA: ENFERMERÍA PSIQUIÁTRICA COMPETENCIAS: 1. Adquirir conocimientos básicos sobre las diferentes teorías y modelos psicológicos-psiquiátricos. 2. Conocer los factores que condicionan
Manejo en Urgencias del Síndrome Febril
 Manejo en Urgencias del Síndrome Febril 7 Manejo en Urgencias del Síndrome Febril 7 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
Manejo en Urgencias del Síndrome Febril 7 Manejo en Urgencias del Síndrome Febril 7 I Introducción 1 II Puerta de Entrada al Protocolo 1 III Valoración Inicial 1 Anamnesis Exploración Física Exploración
14. Indicadores de calidad
 14. Indicadores de calidad Una vez realizada una GPC y sus recomendaciones, es importante conocer si se alcanzan los objetivos esperados en la práctica asistencial. Para ello, se han diseñado un conjunto
14. Indicadores de calidad Una vez realizada una GPC y sus recomendaciones, es importante conocer si se alcanzan los objetivos esperados en la práctica asistencial. Para ello, se han diseñado un conjunto
Psicopatología de la Conciencia
 Psicopatología de la Conciencia La palabra conciencia hace referencia al conocimiento que acompaña a nuestras impresiones y acciones, es sinónimo de la cualidad de estar alerta y de darse cuenta, en otras
Psicopatología de la Conciencia La palabra conciencia hace referencia al conocimiento que acompaña a nuestras impresiones y acciones, es sinónimo de la cualidad de estar alerta y de darse cuenta, en otras
CURSO DE PSICOFARMACOLOGÍA DESTINADO A PSICÓLOGOS. Trastorno Bipolar. Dr. Gonzalez Olivi Matías Dr. Scorians Ernesto M.
 CURSO DE PSICOFARMACOLOGÍA DESTINADO A PSICÓLOGOS Trastorno Bipolar Dr. Gonzalez Olivi Matías Dr. Scorians Ernesto M. Evolución de la distinción unipolar/bipolar Constructo clínico Enfermedad maníaco-depresiva
CURSO DE PSICOFARMACOLOGÍA DESTINADO A PSICÓLOGOS Trastorno Bipolar Dr. Gonzalez Olivi Matías Dr. Scorians Ernesto M. Evolución de la distinción unipolar/bipolar Constructo clínico Enfermedad maníaco-depresiva
El riesgo de ser reincidente
 El riesgo de ser reincidente Román Royo Hernandez, Ana Serrano Ferrer, Sebastián Menao Guillén, Ana Ferrer Dufol. SERVICIO DE URGENCIAS UNIDAD DE TOXICOLOGÍA- UNIDAD DE CUIDADOS INTENSIVOS Hospital Clínico
El riesgo de ser reincidente Román Royo Hernandez, Ana Serrano Ferrer, Sebastián Menao Guillén, Ana Ferrer Dufol. SERVICIO DE URGENCIAS UNIDAD DE TOXICOLOGÍA- UNIDAD DE CUIDADOS INTENSIVOS Hospital Clínico
EPILEPSIA EN URGENCIAS DRA. E. PICAZO
 EPILEPSIA EN URGENCIAS DRA. E. PICAZO Definición Epilepsia: : Trastorno neurológico de etiología a diversa, caracterizado por crisis epilépticas pticas recurrentes. Crisis epiléptica ptica: : manifestación
EPILEPSIA EN URGENCIAS DRA. E. PICAZO Definición Epilepsia: : Trastorno neurológico de etiología a diversa, caracterizado por crisis epilépticas pticas recurrentes. Crisis epiléptica ptica: : manifestación
Dra. Viviana Duarte.
 Dra. Viviana Duarte viv6du@hotmail.com Itaguá -2017 Generalmente se percibe a los adolescentes como un grupo etario saludable, sin embargo, 20% de ellos, en cualquier año dado de la adolescencia (de 10
Dra. Viviana Duarte viv6du@hotmail.com Itaguá -2017 Generalmente se percibe a los adolescentes como un grupo etario saludable, sin embargo, 20% de ellos, en cualquier año dado de la adolescencia (de 10
Cuál de las siguientes opciones no es un posible efecto adverso de la administración de opioides a largo plazo:
 Los analgésicos opioides: a) No son eficaces para cualquier tipo de dolor. b) Pueden tener efectos adversos. c) Tienen riesgo de adicción y sobredosis. d) Todas las respuestas anteriores son correctas.
Los analgésicos opioides: a) No son eficaces para cualquier tipo de dolor. b) Pueden tener efectos adversos. c) Tienen riesgo de adicción y sobredosis. d) Todas las respuestas anteriores son correctas.
TRASTORNOS PSICOTICOS EN ADULTOS MAYORES. Dr. Joel Delgado Psiquiatra Septiembre
 TRASTORNOS PSICOTICOS EN ADULTOS MAYORES Dr. Joel Delgado Psiquiatra Septiembre - 2017 Trastornos Psicóticos! Alteración aguda o crónica, temporal o permanente, reversible o irreversible, se manifiestan
TRASTORNOS PSICOTICOS EN ADULTOS MAYORES Dr. Joel Delgado Psiquiatra Septiembre - 2017 Trastornos Psicóticos! Alteración aguda o crónica, temporal o permanente, reversible o irreversible, se manifiestan
Urgencias: una puerta de entrada a la Patología Dual XV Jornadas para profesionales de enfermería de Salud Mental Nuevos programas de enfermería de
 Urgencias: una puerta de entrada a la Patología Dual XV Jornadas para profesionales de enfermería de Salud Mental Nuevos programas de enfermería de salud mental Barcelona 4 de junio de 2008 2 Qué es la
Urgencias: una puerta de entrada a la Patología Dual XV Jornadas para profesionales de enfermería de Salud Mental Nuevos programas de enfermería de salud mental Barcelona 4 de junio de 2008 2 Qué es la
Anexo 2. Figuras y tablas
 Anexo 2. Figuras y tablas Figura 1. Algoritmo de intervención farmacológica ELEGIR TRATAMIENTO Antipsicótico de primera generación Antipsicótico de segunda generación* 4 6 semanas Continuar el tratamiento
Anexo 2. Figuras y tablas Figura 1. Algoritmo de intervención farmacológica ELEGIR TRATAMIENTO Antipsicótico de primera generación Antipsicótico de segunda generación* 4 6 semanas Continuar el tratamiento
CURSO DE DETECCIÓN Y MANEJO DE PRIMEROS EPISODIOS PSICÓTICOS PARA MEDICOS DE FAMILIA Y ATENCIÓN PRIMARIA. 5 de noviembre de 2015
 CURSO DE DETECCIÓN Y MANEJO DE PRIMEROS EPISODIOS PSICÓTICOS PARA MEDICOS DE FAMILIA Y ATENCIÓN PRIMARIA 5 de noviembre de 2015 PROGRAMA 1 DETECCIÓN DE PRIMEROS EPISODIOS 2 PAPEL DE ATENCIÓN PRIMARIA ANTE
CURSO DE DETECCIÓN Y MANEJO DE PRIMEROS EPISODIOS PSICÓTICOS PARA MEDICOS DE FAMILIA Y ATENCIÓN PRIMARIA 5 de noviembre de 2015 PROGRAMA 1 DETECCIÓN DE PRIMEROS EPISODIOS 2 PAPEL DE ATENCIÓN PRIMARIA ANTE
Dosis maxima diaria diazepam
 Cari untuk: Cari Cari Dosis maxima diaria diazepam Antidepresivos, ansiedad, pastillas para dormir Zolpidem, Xanax, Modafinil, Diazepam, Rivotril, Zoloft, Citalopram y mas en linea sin receta medica con
Cari untuk: Cari Cari Dosis maxima diaria diazepam Antidepresivos, ansiedad, pastillas para dormir Zolpidem, Xanax, Modafinil, Diazepam, Rivotril, Zoloft, Citalopram y mas en linea sin receta medica con
TRATAMIENTO FARMACOLÓGICO. Cristina Gómez Noviembre 2016
 TRATAMIENTO FARMACOLÓGICO Cristina Gómez Noviembre 2016 ÍNDICE Introducción Tipos de fármacos Estabilizadores Episodios depresivos Episodios hipo/maniacos y fases mixtas Situaciones especiales INTRODUCCIÓN
TRATAMIENTO FARMACOLÓGICO Cristina Gómez Noviembre 2016 ÍNDICE Introducción Tipos de fármacos Estabilizadores Episodios depresivos Episodios hipo/maniacos y fases mixtas Situaciones especiales INTRODUCCIÓN
RESPONSABILIDAD del PSIQUIATRA con PACIENTES en situación de URGENCIA
 RESPONSABILIDAD del PSIQUIATRA con PACIENTES en situación de URGENCIA DR. H.CASAROTTI Soc. Psiquitaría Uruguay Capítulo de Psiquiatría de Urgencia 28 de marzo 2003 RESPONSABILIDAD del PSIQUIATRA con PACIENTES
RESPONSABILIDAD del PSIQUIATRA con PACIENTES en situación de URGENCIA DR. H.CASAROTTI Soc. Psiquitaría Uruguay Capítulo de Psiquiatría de Urgencia 28 de marzo 2003 RESPONSABILIDAD del PSIQUIATRA con PACIENTES
CARRERAS DE DOS AÑOS PLAN DE ESTUDIOS Y CONTENIDOS MÍNIMOS
 CARRERAS DE DOS AÑOS Acompañante Terapéutico PLAN DE ESTUDIOS Y CONTENIDOS MÍNIMOS Índice ACOMPAÑANTE TERAPÉUTICO Plan de estudios........................ Pág. 3 Contenidos mínimos de las asignaturas 1er.
CARRERAS DE DOS AÑOS Acompañante Terapéutico PLAN DE ESTUDIOS Y CONTENIDOS MÍNIMOS Índice ACOMPAÑANTE TERAPÉUTICO Plan de estudios........................ Pág. 3 Contenidos mínimos de las asignaturas 1er.
Antipsicóticos en Bipolares duales. José M. Montes
 Antipsicóticos en Bipolares duales José M. Montes Comorbilidad Comorbilidad en el Trastorno Bipolar (n=288) Abuso de sustanciasl (42%) Alcohol (33%) Marihuana (16%) Estimulantes (18%) Trastornos de Ansiedad
Antipsicóticos en Bipolares duales José M. Montes Comorbilidad Comorbilidad en el Trastorno Bipolar (n=288) Abuso de sustanciasl (42%) Alcohol (33%) Marihuana (16%) Estimulantes (18%) Trastornos de Ansiedad
Atención Especializada La clasificación se realizará según un protocolo específico y consensuado y la espera no debe ser superior a cinco minutos. Exi
 dolor abdominal P R O C E S O S Definición funcional Conjunto de actividades encaminadas a dar la respuesta al paciente que demanda asistencia por dolor abdominal agudo, no traumático, en cualquier punto
dolor abdominal P R O C E S O S Definición funcional Conjunto de actividades encaminadas a dar la respuesta al paciente que demanda asistencia por dolor abdominal agudo, no traumático, en cualquier punto
Plan de Estudios + Contenidos Mínimos
 Plan de Estudios + Contenidos Mínimos Acompañante Terapéutico Universidad de Belgrano Índice ACOMPAÑANTE TERAPÉUTICO Plan de estudios........................ Pág. 3 Contenidos mínimos de las asignaturas
Plan de Estudios + Contenidos Mínimos Acompañante Terapéutico Universidad de Belgrano Índice ACOMPAÑANTE TERAPÉUTICO Plan de estudios........................ Pág. 3 Contenidos mínimos de las asignaturas
Guía de diagnóstico y tratamiento de intoxicación por Carbamazepina
 Centro de Información Toxicológica de Veracruz Av. 20 de noviembre No. 1074. Veracruz, Ver., C.P. 91700 Tel. (229) 932 97 53 http://web.ssaver.gob.mx Guía de diagnóstico y tratamiento de intoxicación por
Centro de Información Toxicológica de Veracruz Av. 20 de noviembre No. 1074. Veracruz, Ver., C.P. 91700 Tel. (229) 932 97 53 http://web.ssaver.gob.mx Guía de diagnóstico y tratamiento de intoxicación por
CONTENCIÓN VERBAL. 9 de junio de José M. López Ilundain. Psiquiatra Servicio Navarro Salud-Osasunbidea
 CONTENCIÓN VERBAL 9 de junio de 2017 José M. López Ilundain Psiquiatra Servicio Navarro Salud-Osasunbidea AGITACION/AGRESIVIDAD La agitación psicomotriz es un síndrome englobado en los trastornos de la
CONTENCIÓN VERBAL 9 de junio de 2017 José M. López Ilundain Psiquiatra Servicio Navarro Salud-Osasunbidea AGITACION/AGRESIVIDAD La agitación psicomotriz es un síndrome englobado en los trastornos de la
Alucinaciones y delirios (30% pacientes con demencia senil) Anfetaminas Alucinógenos. Psicosis tóxicas. Crisis maniaco-depresivas
 Dra. Carmen Montiel Dpto. Farmacología y Terapéutica. Facultad de Medicina. UAM Fármacos antipsicóticos o neurolépticos Indicaciones clínicas Alucinaciones y delirios (30% pacientes con demencia senil)
Dra. Carmen Montiel Dpto. Farmacología y Terapéutica. Facultad de Medicina. UAM Fármacos antipsicóticos o neurolépticos Indicaciones clínicas Alucinaciones y delirios (30% pacientes con demencia senil)
Experiencias en atención psicogeriátrica y limitaciones en el uso de neurolépticos. Dr Vincent DODIER Centre hospitalier de Bigorre
 Experiencias en atención psicogeriátrica y limitaciones en el uso de neurolépticos Dr Vincent DODIER Centre hospitalier de Bigorre Al principio, nuestra imagen de los neurolépticos era esta Neurolépticos:
Experiencias en atención psicogeriátrica y limitaciones en el uso de neurolépticos Dr Vincent DODIER Centre hospitalier de Bigorre Al principio, nuestra imagen de los neurolépticos era esta Neurolépticos:
VIA SUBCUTANEA INDICACIONES DISPOSITIVOS FARMACOS. SADEMI 2,3 y 4 DE JUNIO 2016 MOJACAR
 INDICACIONES DISPOSITIVOS FARMACOS SADEMI 2,3 y 4 DE JUNIO 2016 MOJACAR Mª ANGELES ALONSO PANIAGUA MEDICO ESDCP AGSNA ENCARNACION SAEZ MOLINA ENFERMERA ESDCP AGSNA ABSORCION EN TEJIDO CELULAR SUBCUTANEO
INDICACIONES DISPOSITIVOS FARMACOS SADEMI 2,3 y 4 DE JUNIO 2016 MOJACAR Mª ANGELES ALONSO PANIAGUA MEDICO ESDCP AGSNA ENCARNACION SAEZ MOLINA ENFERMERA ESDCP AGSNA ABSORCION EN TEJIDO CELULAR SUBCUTANEO
QUÉ ES LA ENFERMEDAD DE ALZHEIMER?
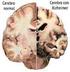 QUÉ ES LA ENFERMEDAD DE ALZHEIMER? Es una enfermedad neurológica, caracterizada por un deterioro cognitivo, conductual y funcional progresivo e irreversible. La enfermedad de Alzheimer Se caracteriza por
QUÉ ES LA ENFERMEDAD DE ALZHEIMER? Es una enfermedad neurológica, caracterizada por un deterioro cognitivo, conductual y funcional progresivo e irreversible. La enfermedad de Alzheimer Se caracteriza por
Sesión 3 Curso y Pronóstico del Trastorno Bipolar La importancia de la Regularidad
 Sesión 3 Curso y Pronóstico del Trastorno Bipolar La importancia de la Regularidad Revisión de Conceptos Enfermedad crónica: se refiere al tiempo de evolución de la enfermedad, pero nada dice acerca de
Sesión 3 Curso y Pronóstico del Trastorno Bipolar La importancia de la Regularidad Revisión de Conceptos Enfermedad crónica: se refiere al tiempo de evolución de la enfermedad, pero nada dice acerca de
PROGRAMA PSICOEDUCACIÓN
 PROGRAMA PSICOEDUCACIÓN PROGRAMA PSICOEDUCACIÓN PROGRAMA PSICOEDUCACIÓN NOMBRE POR QUÉ ESTOY AQUÍ? QUÉ ESPERO DE ESTO? CUÁNDO PUEDO VENIR? PROGRAMA PSICOEDUCACIÓN NECESITAMOS SU AYUDA. SON LOS QUE MEJOR
PROGRAMA PSICOEDUCACIÓN PROGRAMA PSICOEDUCACIÓN PROGRAMA PSICOEDUCACIÓN NOMBRE POR QUÉ ESTOY AQUÍ? QUÉ ESPERO DE ESTO? CUÁNDO PUEDO VENIR? PROGRAMA PSICOEDUCACIÓN NECESITAMOS SU AYUDA. SON LOS QUE MEJOR
Alzheimer: La epidemia del siglo XXI
 Alzheimer: La epidemia del siglo XXI 1.200.000 Previsión casos Demencia (España) 1.000.000 983272 800.000 600.000 594460 400.000 407816 431000 200.000 0 2001 2004 2030 2050 Años Alzheimer: La epidemia
Alzheimer: La epidemia del siglo XXI 1.200.000 Previsión casos Demencia (España) 1.000.000 983272 800.000 600.000 594460 400.000 407816 431000 200.000 0 2001 2004 2030 2050 Años Alzheimer: La epidemia
TABLA 5. Criterios de tratamiento potencialmente inapropiados
 TABLA 5. Criterios de tratamiento potencialmente inapropiados SISTEMA CARDIOVASCULAR Digoxina a dosis superiores a 0.5mg/día en tratamiento continuado en enfermos con alteraciones de la función renal (aclaramiento
TABLA 5. Criterios de tratamiento potencialmente inapropiados SISTEMA CARDIOVASCULAR Digoxina a dosis superiores a 0.5mg/día en tratamiento continuado en enfermos con alteraciones de la función renal (aclaramiento
Simpaticomimético de acción central.
 METILFENIDATO Simpaticomimético de acción central. Efectos clínicos Agitación, taquicardia y letargia lo más frecuente después de la exposición accidental al metilfenidato de liberación retardada en los
METILFENIDATO Simpaticomimético de acción central. Efectos clínicos Agitación, taquicardia y letargia lo más frecuente después de la exposición accidental al metilfenidato de liberación retardada en los
Sindrome Confusional Agudo
 Sindrome Confusional Agudo Dr. Raúl Piedrabuena Jefe del Área Esclerosis Múltiple del Instituto Modelo de Neurologia y Fundación Lennox y del Servicio de Neurología de la Clínica Universitaria Reina Fabiola,
Sindrome Confusional Agudo Dr. Raúl Piedrabuena Jefe del Área Esclerosis Múltiple del Instituto Modelo de Neurologia y Fundación Lennox y del Servicio de Neurología de la Clínica Universitaria Reina Fabiola,
Prevención de caídas
 Prevención de caídas Definición: La OMS define CAIDA como la consecuenciade cualquier acontecimiento que precipite al individuo al suelo en contra de su voluntad. Definición: Riesgos: probabilidad que
Prevención de caídas Definición: La OMS define CAIDA como la consecuenciade cualquier acontecimiento que precipite al individuo al suelo en contra de su voluntad. Definición: Riesgos: probabilidad que
PACIENTE AGITADO EN UNGENCIAS. RAFAEL J. JIMÉNEZ LÓPEZ MIR II MFyC. HUVV (Málaga)
 PACIENTE AGITADO EN UNGENCIAS RAFAEL J. JIMÉNEZ LÓPEZ MIR II MFyC. HUVV (Málaga) CASO CLÍNICO VARÓN DE 42 AÑOS, QUE ACUDE AL SERVICIO DE URGENCIAS POR SENSACIÓN DE PALPITACIONES, TEMBLOR Y NERVIOSISMO
PACIENTE AGITADO EN UNGENCIAS RAFAEL J. JIMÉNEZ LÓPEZ MIR II MFyC. HUVV (Málaga) CASO CLÍNICO VARÓN DE 42 AÑOS, QUE ACUDE AL SERVICIO DE URGENCIAS POR SENSACIÓN DE PALPITACIONES, TEMBLOR Y NERVIOSISMO
TABLA 1. Dosis de inicio y rango terapéutico de los antidepresivos heterocíclicos y afines TABLA 2
 TABLA 1 Dosis de inicio y rango terapéutico de los antidepresivos heterocíclicos y afines Fármaco Dosis inicio (mg/día) 1 Dosis terapéutica (mg/día) 2,3 Amitriptilina 25 a 50 100 a 300 Clorimipramina 25
TABLA 1 Dosis de inicio y rango terapéutico de los antidepresivos heterocíclicos y afines Fármaco Dosis inicio (mg/día) 1 Dosis terapéutica (mg/día) 2,3 Amitriptilina 25 a 50 100 a 300 Clorimipramina 25
Diversos trastornos sistémicos y del sistema nervioso central y algunos fármacos y tóxicos, ocasionan un cuadro de agitación psicomotriz (Tabla 1).
 Cibeira Vázquez, María Alcira*; Abades Vázquez, Constantino**; Saíz Otero, Jesús* *Servicio de Psiquiatría **Servicio de Urgencias 1. Introducción La agitación psicomotriz clásicamente se ha definido como
Cibeira Vázquez, María Alcira*; Abades Vázquez, Constantino**; Saíz Otero, Jesús* *Servicio de Psiquiatría **Servicio de Urgencias 1. Introducción La agitación psicomotriz clásicamente se ha definido como
I. Comunidad Autónoma
 Página 36375 I. Comunidad Autónoma 2. Autoridades y Personal Consejería de Hacienda y Administración Pública 9813 Orden de 22 de noviembre de 2016, de la Consejería de Hacienda y Administración Pública,
Página 36375 I. Comunidad Autónoma 2. Autoridades y Personal Consejería de Hacienda y Administración Pública 9813 Orden de 22 de noviembre de 2016, de la Consejería de Hacienda y Administración Pública,
URGENCIAS PSIQUIÁTRICAS INFANTO- JUVENILES
 URGENCIAS PSIQUIÁTRICAS INFANTO- JUVENILES Verónica Ferro Iglesias y María Jesús Lage Mondelo En psiquiatría infanto-juvenil existen pocos casos realmente urgentes. En general las consultas urgentes aumentan
URGENCIAS PSIQUIÁTRICAS INFANTO- JUVENILES Verónica Ferro Iglesias y María Jesús Lage Mondelo En psiquiatría infanto-juvenil existen pocos casos realmente urgentes. En general las consultas urgentes aumentan
SEXTO CURSO ESTUDIANTES DE MEDICINA COMPETENCIAS CLÍNICAS
 SEXTO CURSO ESTUDIANTES DE MEDICINA CLÍNICAS 0 /0 ESTUDIANTE Competencias básicas Competencias intermedias Competencias avanzadas EN URGENCIAS HOSPITALARIAS 1. Saber realizar una historia clínica enfocada
SEXTO CURSO ESTUDIANTES DE MEDICINA CLÍNICAS 0 /0 ESTUDIANTE Competencias básicas Competencias intermedias Competencias avanzadas EN URGENCIAS HOSPITALARIAS 1. Saber realizar una historia clínica enfocada
Diazepam dosis maxima
 Diazepam dosis maxima Search REDOTEX - REDOTEX. Anorexigenico. Capsulas de liberacion prolongada. MEDIX - Busqueda de definiciones de medicamentos, genericos, similares, substancias activas. Sertralina:
Diazepam dosis maxima Search REDOTEX - REDOTEX. Anorexigenico. Capsulas de liberacion prolongada. MEDIX - Busqueda de definiciones de medicamentos, genericos, similares, substancias activas. Sertralina:
Ges en Salud Mental, Medicamentos y Garantías. QF. Jorge L. León Farfán Hospital Regional Dr. Cesar Garabagno Burotto
 Ges en Salud Mental, Medicamentos y Garantías 1 QF. Jorge L. León Farfán Hospital Regional Dr. Cesar Garabagno Burotto 2 ESQUIZOFRENIA SALUD MENTAL TRASTORNO BIPOLAR DEPRESION Como funciona nuestro cerebro
Ges en Salud Mental, Medicamentos y Garantías 1 QF. Jorge L. León Farfán Hospital Regional Dr. Cesar Garabagno Burotto 2 ESQUIZOFRENIA SALUD MENTAL TRASTORNO BIPOLAR DEPRESION Como funciona nuestro cerebro
Preguntas para responder
 Preguntas para responder DEFINICIÓN Y CLASIFICACIÓN DE LAS DEMENCIAS 1. Qué es la demencia? 2. Cuál es la incidencia y prevalencia de la demencia? 3. Cómo se clasifica la demencia? 4. Cuáles son las manifestaciones
Preguntas para responder DEFINICIÓN Y CLASIFICACIÓN DE LAS DEMENCIAS 1. Qué es la demencia? 2. Cuál es la incidencia y prevalencia de la demencia? 3. Cómo se clasifica la demencia? 4. Cuáles son las manifestaciones
CONSORCI CORPORACIÓ SANITÀRIA PARC TAULÍ COMISIÓN DE DOCENCIA
 UNIDAD DOCENTE: PSIQUIATRÍA ITINERARIO FORMATIVO TIPO (Versión 4; fecha: octubre de 2017) JEFE UNIDAD DOCENTE: Dr. DIEGO J. PALAO VIDAL TUTORES: Dr. RAMÓN CORONAS BORRI Dr. JUAN DAVID BARBERO VALVERDE
UNIDAD DOCENTE: PSIQUIATRÍA ITINERARIO FORMATIVO TIPO (Versión 4; fecha: octubre de 2017) JEFE UNIDAD DOCENTE: Dr. DIEGO J. PALAO VIDAL TUTORES: Dr. RAMÓN CORONAS BORRI Dr. JUAN DAVID BARBERO VALVERDE
ANALGÉSICOS OPIOIDES. Qué son los analgésicos opioides? Para qué se utilizan?
 ANALGÉSICOS OPIOIDES Qué son los analgésicos opioides? Para qué se utilizan? Los analgésicos opioides son un grupo de medicamentos que se utilizan para aliviar el dolor severo, junto a otros fármacos y
ANALGÉSICOS OPIOIDES Qué son los analgésicos opioides? Para qué se utilizan? Los analgésicos opioides son un grupo de medicamentos que se utilizan para aliviar el dolor severo, junto a otros fármacos y
PROFILAXIS Y TRATAMIENTO DE LA EMESIS ASOCIADA A QUIMIOTERAPIA EN EL TPH
 Página 1 de 5 PROPÓSITO U OBJETO El objetivo de este protocolo es describir la pauta antiemética empleada en pacientes sometidos a TPH en el Servicio de Hematología del. Se describe los distintos fármacos
Página 1 de 5 PROPÓSITO U OBJETO El objetivo de este protocolo es describir la pauta antiemética empleada en pacientes sometidos a TPH en el Servicio de Hematología del. Se describe los distintos fármacos
CURSO SUPERIOR EN PSICONEUROFARMACOLOGIA
 www.neuropsiquiatria.org CURSO SUPERIOR EN PSICONEUROFARMACOLOGIA MODALIDAD PRESENCIAL Director: Dr. Gabriel Fratícola Destinado a: Profesionales de la Salud con Título Universitario Diploma: Curso Superior
www.neuropsiquiatria.org CURSO SUPERIOR EN PSICONEUROFARMACOLOGIA MODALIDAD PRESENCIAL Director: Dr. Gabriel Fratícola Destinado a: Profesionales de la Salud con Título Universitario Diploma: Curso Superior
Jornada: Mujer, Cannabis y Patología Dual. Dra Rocío Molina Prado CAD Arganzuela.. Madrid Salud.
 Aspectos terapéuticos diferenciales entre hombres y mujeres en la comorbilidad psiquiátrica de los consumidores de cannabis: : intervención en esquizofrenia y trastorno bipolar. Jornada: Mujer, Cannabis
Aspectos terapéuticos diferenciales entre hombres y mujeres en la comorbilidad psiquiátrica de los consumidores de cannabis: : intervención en esquizofrenia y trastorno bipolar. Jornada: Mujer, Cannabis
CUADRO MÉDICO DE EXCLUSIONES EN LOS RECONOCIMIENTOS MÉDICOS PREVIOS AL INGRESO DE OFICIALES ÁREA TÉCNICA
 SERVICIO DE PREVENCIÓN CUADRO MÉDICO DE EXCLUSIONES EN LOS RECONOCIMIENTOS MÉDICOS PREVIOS AL INGRESO DE OFICIALES ÁREA TÉCNICA CAPACIDAD VISUAL AGUDEZA VISUAL Se debe poseer una agudeza visual binocular,
SERVICIO DE PREVENCIÓN CUADRO MÉDICO DE EXCLUSIONES EN LOS RECONOCIMIENTOS MÉDICOS PREVIOS AL INGRESO DE OFICIALES ÁREA TÉCNICA CAPACIDAD VISUAL AGUDEZA VISUAL Se debe poseer una agudeza visual binocular,
Mujeres - De F01 a F99
 F01. Demencia vascular 46 F03. Demencia, no especificada 154 F04. Síndrome amnésico orgánico, no inducido por alcohol o por otras sustancias psicoactivas F05. Delirio, no inducido por alcohol o por otras
F01. Demencia vascular 46 F03. Demencia, no especificada 154 F04. Síndrome amnésico orgánico, no inducido por alcohol o por otras sustancias psicoactivas F05. Delirio, no inducido por alcohol o por otras
URGENCIAS PSIQUIÁTRICA
 CURSO BÁSICO URGENCIAS PARA RESIDENTES 2016 URGENCIAS PSIQUIÁTRICA 5 DE OCTUBRE DE 2016 EVA GARCÍA NOEDA ÍNDICE EXPLORACIÓN PSIQUIÁTRICA EN URGENCIAS. SÍNDROMES PRINCIPALES EN URGENCIAS PSIQUIÁTRICAS.
CURSO BÁSICO URGENCIAS PARA RESIDENTES 2016 URGENCIAS PSIQUIÁTRICA 5 DE OCTUBRE DE 2016 EVA GARCÍA NOEDA ÍNDICE EXPLORACIÓN PSIQUIÁTRICA EN URGENCIAS. SÍNDROMES PRINCIPALES EN URGENCIAS PSIQUIÁTRICAS.
PROTOCOLO PARA LA TRANSFERENCIA DE PACIENTES INTRASERVICIO
 PROTOCOLO PARA LA TRANSFERENCIA DE PACIENTES INTRASERVICIO SERVICIO DE URGENCIAS HOSPITAL DE SAGUNTO 2016 1. OBJETIVOS La transferencia de pacientes entre profesionales sanitarios en urgencias es entendida
PROTOCOLO PARA LA TRANSFERENCIA DE PACIENTES INTRASERVICIO SERVICIO DE URGENCIAS HOSPITAL DE SAGUNTO 2016 1. OBJETIVOS La transferencia de pacientes entre profesionales sanitarios en urgencias es entendida
Motivo latente: Conducta desorganizada, Agitación psicomotora, Ideación delirante, primaria,verosímil, sistemática, displacentera de culpa.
 INFORME CLÍNICO OSTOS, A. UNIVERSIDAD CENTRAL DE VENEZUELA JUNIO,2007 DATOS DE IDENTIFICACIÓN Nombre: H.H Edad: 48 Sexo: Femenino Lugar de Nacimiento:Caracas Lugar de Residencia: Los Teques Religión: No
INFORME CLÍNICO OSTOS, A. UNIVERSIDAD CENTRAL DE VENEZUELA JUNIO,2007 DATOS DE IDENTIFICACIÓN Nombre: H.H Edad: 48 Sexo: Femenino Lugar de Nacimiento:Caracas Lugar de Residencia: Los Teques Religión: No
Jornadas de seguridad y gestión de riesgo en la contención mecánica.
 Jornadas de seguridad y gestión de riesgo en la contención mecánica. INTRODUCCIÓN. La atención en la hospitalización se basa en el trato que garantice respeto absoluto a su dignidad como persona humana
Jornadas de seguridad y gestión de riesgo en la contención mecánica. INTRODUCCIÓN. La atención en la hospitalización se basa en el trato que garantice respeto absoluto a su dignidad como persona humana
GESTION DE ENFERMERIA EN EL BLOQUE QUIRURGICO
 GESTION DE ENFERMERIA EN EL BLOQUE QUIRURGICO RESPONSABLE DIANA MARIA GUTIERREZ GONZALEZ ESCUELA VIRTUAL DE APRENDIZAJE EVA MEDELLÍN 2016 1 SEMANA 2 PREMEDICACION No existe un fármaco o combinación de
GESTION DE ENFERMERIA EN EL BLOQUE QUIRURGICO RESPONSABLE DIANA MARIA GUTIERREZ GONZALEZ ESCUELA VIRTUAL DE APRENDIZAJE EVA MEDELLÍN 2016 1 SEMANA 2 PREMEDICACION No existe un fármaco o combinación de
Uso de Ketamina para procedimientos pediátricos. Alicia Llombart Vidal R3 Tutor: Luis Moral Gil 14 de Febrero del 2017
 Uso de Ketamina para procedimientos pediátricos Alicia Llombart Vidal R3 Tutor: Luis Moral Gil 14 de Febrero del 2017 Objetivos Conocer: Mecanismo de acción y principales efectos de la Ketamina Forma de
Uso de Ketamina para procedimientos pediátricos Alicia Llombart Vidal R3 Tutor: Luis Moral Gil 14 de Febrero del 2017 Objetivos Conocer: Mecanismo de acción y principales efectos de la Ketamina Forma de
GRUPO DE TRABAJO DE LA AEN SOBRE HOSPITALES DE DIA PSIQUIÁTRICOS
 GRUPO DE TRABAJO DE LA AEN SOBRE HOSPITALES DE DIA PSIQUIÁTRICOS Se han realizado cinco encuentros desde la formación del grupo en octubre del 98. Han participado: E. Acosta, JC Azcárate, J. Barba, Y.
GRUPO DE TRABAJO DE LA AEN SOBRE HOSPITALES DE DIA PSIQUIÁTRICOS Se han realizado cinco encuentros desde la formación del grupo en octubre del 98. Han participado: E. Acosta, JC Azcárate, J. Barba, Y.
