PROTOCOLO DE ACTUACIÓN
|
|
|
- Óscar Caballero Rico
- hace 7 años
- Vistas:
Transcripción
1 PROTOCOLO DE ACTUACIÓN FRENTE A LA FIBRILACIÓN Y EL FLUTTER AURICULAR HOSPITAL VIRGEN DE LOS LIRIOS (Alcoy) María Sancho Ferrer (MIR Medicina Familiar y Comunitaria) Ruth Sánchez Soriano (Médico adjunto de Cardiología) Guillermo Grau Jornet (Jefe de Sección de Cardiología)
2 PROTOCOLO DE ACTUACIÓN FRENTE A LA FIBRILACIÓN Y EL FLUTTER AURICULAR INTRODUCCIÓN La fibrilación auricular (FA) es la arritmia cardíaca sostenida más frecuente en la práctica clínica (1-2% de la población general) en la que hay una pérdida de la contracción auricular coordinada e irregularidad en la respuesta ventricular, lo que ocasiona consecuencias hemodinámicas tales como compromiso del llenado ventricular, reducción de gasto cardíaco, éstasis sanguíneo y reducción de flujo miocárdico. Por todo ello, esta arritmia está asociada una tasa aumentada de mortalidad, tromboembolismo cerebral y sistémico (aumenta 5 veces el riesgo de ACV), taquimiocardiopatía (disfunción ventricular secundaria a respuesta ventricular rápida y/o irregular de forma prolongada), insuficiencia cardíaca y reducción de calidad de vida. CLASIFICACIÓN Clasificación según la forma de presentación clínica: Diagnosticada por primera vez Paroxísistica Persistente Persistente de larga duración Permanente Primera vez que se diagnostica una FA (sea cual sea la duración, la gravedad o los síntomas) FA autolimitada normalmente de < 48h con retorno a ritmo sinusal de forma espontánea en 7 días FA no autolimitada con una duración > 7 días, o que requiere CV (eléctrica o farmacológica). Duración 1 año en el momento que se decide optar por una estrategia de control del ritmo. Ritmo estable en FA, aceptada por el paciente y el médico. No se persigue control del ritmo. TABLA 1 Clasificación según el punto de vista etiológico: FA asociada a cardiopatía estructural Más del 80% presentan una cardiopatía orgánica estructural: ICC HTA Valvulopatías (mitral ) Cardiopatía isquémica Miocardiopatías Cardiopatías congénitas (CIA ) Pericarditis Cirugía cardíaca 2
3 FA de causa no cardíaca FA de causa aguda transitoria FA idiopática o aislada EPOC Obesidad Diabetes mellitus SAOS Embolia pulmonar aguda Insuf renal crónica Disfunción tiroidea Trastornos de los electrolitos Ingesta de alcohol o drogas (cocaína ) En ausencia de causa reconocible TABLA 2 DIAGNÓSTICO 1.- Historia clínica: Se debe realizar una historia clínica rigurosa y preguntar sobre: Siente que el ritmo cardíaco durante el episodio es regular o irregular? Hay algún factor precipitante? (ejercicio, emoción, consumo de alcohol) Cómo se tolera clínicamente? (asintomática, síntomas leves, graves o incapacitantes) (Valorar limitación de la actividad diaria) Los episodios son frecuentes o raros? de duración corta o larga? forma de terminación? fecha del primer episodio? Hay historia clínica de enfermedad concomitante? (HTA, enf coronaria, IC, enf vascular periférica, ECV, ictus, DM, trast tiroideo o enf pulmonar crónica) Los síntomas suelen ser secundarios a una respuesta ventricular rápida, los más frecuentes son: Palpitaciones Angina hemodinámica Disnea Mareo Insuficiencia cardíaca Muchas veces es asintomática (silente) y se detecta por complicaciones embólicas (AIT, ictus o embolismo sistémico). 2.- Exploración física: 3.- ECG: Pulso arterial irregular Tonos arrítmicos Signos de insuficiencia cardíaca Presencia de soplos significativos secundarios a valvulopatía Se define por las siguientes características: Desaparición de ondas P y sustitución de éstas por oscilaciones rápidas e irregulares que modifican la línea de base (ondas f). Intervalos RR irregulares Complejos QRS estrechos (si no existe bloqueo de rama preexistente o conducción aberrante) 3
4 Deben valorarse datos que nos indiquen presencia de cardiopatía estructural, tales como: Criterios de hipertrofia ventricular Infarto previo o isquemia actual Bloqueos de rama 4.- Otras pruebas complementarias: Hemograma y plaquetas Bioquímica (glucosa, iones, creatinina, urea, sodio, potasio, función hepática, BNP) Estudio de Coagulación Rx de tórax (2p): para evaluar silueta cardíaca y detectar signos de insuf cardíaca aguda TRATAMIENTO (ANEXO I) Los objetivos del tratamiento son: - Aliviar los síntomas - Tratamiento de la enfermedad subyacente y de los factores precipitantes (ver tabla 2) - Prevención de complicaciones tromboembólicas. Se deben contestar a las siguientes preguntas: Existe inestabilidad hemodinámica? El tiempo de evolución la FA es mayor o menor de 48h? Se persigue la restauración del ritmo sinusal? Existe cardiopatía estructural? Cuál es el tratamiento antitrombótico adecuado? 1.- INESTABILIDAD HEMODINÁMICA Lo primero que debe establecerse es la estabilidad clínica y hemodinámica del paciente. CRITERIOS DE INESTABILIDAD HEMODINÁMICA EN FA Se cumple uno de los siguientes criterios: TA < 90/50 mmhg o descenso sintomático de la TA de 30 mmhg Disfunción orgánica grave: Angor severo Insuficiencia cardiaca grave Hipoperfusión periférica Deterioro de la función renal con Oligoanuria Disminución del nivel de conciencia Acidosis láctica Otras situaciones de riesgo vital inmediato TABLA 3 Si el paciente presenta inestabilidad hemodinámica, se realizará cardioversión eléctrica urgente. Se recomienda iniciar la profilaxis antitrombótica con HBPM a 4
5 dosis terapéutica ajustada por peso previamente (Apartado 4). Y se INGRESARÁ al paciente (criterios de ingreso en ANEXO II). Si el paciente NO presenta inestabilidad hemodinámica,se debe iniciar tratamiento farmacológico según el tiempo de evolución como se explica a continuación: 2.- FA CON ESTABILIDAD HEMODINÁMICA DE < 48 HORAS DE EVOLUCIÓN 2a) RESTAURACIÓN DEL RITMO SINUSAL? Como norma general perseguiremos restauración del ritmo sinusal con cardioversión (CV) farmacológica sobre todo en los siguientes supuestos: Primer episodio de FA Antecedente de FA paroxística FA muy sintomática No antecedentes de cardiopatía Paciente joven NO perseguiremos restaurar el ritmo sinusal, en los siguientes supuestos en los que el riesgo de recurrencia es alto: Pacientes ancianos con buena tolerancia clínica. Fracaso de 2 fármacos antiarrítmicos para el control del RS Antecedentes de recidiva precoz tras CV Valvulopatía mitral Aurícula izquierda severamente dilatada ( 5.5 mm). En estos casos se procederá al tratamiento profiláctico tromboembólico (Apartado 4) y al control de la frecuencia cardíaca (Tabla 5). 2b) EXISTE CARDIOPATÍA ESTRUCTURAL SIGNIFICATIVA? Cardiopatía estructural significativa es toda cardiopatía estructural con función ventricular izquierda alterada y/o isquemia. En ausencia de estudio ecocardiográfico se puede considerar que el paciente NO presenta cardiopatía significativa cuando todos los parámetros siguientes sean normales: Anamnesis detallada con ausencia de clínica cardiológica. Exploración física cardiológica normal. ECG: ausencia de signos de necrosis, bloqueos de rama, alteraciones de la repolarización y crecimiento de cavidades. Rx de tórax sin hallazgos relevantes desde el punto de vista cardiológico. 5
6 Los fármacos antiarrítmicos más utilizados en cardioversión farmacológica (CVF) son: Fármacos del grupo IC: Flecainida (Apocard ) De elección en pacientes SIN cardiopatía estructural por su potente efecto depresor de la conducción y la contractilidad, con el riesgo de provocar arritmias ventriculares graves. Existe controversia sobre la idoneidad de utilización de flecainida en pacientes con HVI importante ( 14 mm) por mayor riesgo proarrítmico, por lo que no lo recomendamos. Fármacos del grupo III: Amiodarona (Trangorex ) De elección en pacientes CON cardiopatía estructural. FÁRMACOS ANTIARRÍTIMICOS PARA CV FARMACOLÓGICA Fármaco Dosis Riesgos Flecainida (Apocard ) Amiodarona (Trangorex ) TABLA 4 2 mg/kg i.v durante 30 min, máximo de 150 mg (evidencia IA) o mg/día v.o (evidencia IIaB) 5 mg/kg i.v durante 1 h (2 ampollas en 100 ml SSF). Dosis de mantenimiento: 50 mg/h o 1200mg/24h (6 ampollas en 500 ml SSF a pasar en 24h) Pocos efectos adversos no cardíacos. Prolonga el QRS y el QT. Aumento inesperado de FC por conversión a flutter auricular y conducción 1:1 a los ventrículos. Flebitis, hipotensión, enlentecimiento la frec ventricular. CV retrasada de la FA a ritmo sinusal. Su uso crónico puede producir maniestaciones extracardíacas graves. Al alta pautar tratamiento antiarrítmico para mantener el RS si los episodios de FA son muy frecuentes y/o mal tolerados clínicamente. Puede utilizarse el fármaco que se haya utilizado para la CV o utilizar un nuevo fármaco antiarrítmico de la familia de la Amiodarona llamado Dronedarona (Multaq ): Menor toxicidad que amiodarona por no contener yodo. Menos eficaz que amiodarona para mantener el RS (vida media más corta, 24h) No indicado para CV. Contraindicado en IC.y pacientes con disfunción ventricular significativa. Puede darse en pacientes con HVI y enf coronaria. Precisa controles periódicos de la función hepática Requiere visado. FÁRMACOS ANTIARRÍTIMICOS PARA MANTENIMIENTO DE RS Flecainida (Apocard ) Amiodarona (Trangorex ) Dronedarona (Multaq ) Inicio: 50 mg /12 horas Dosis máxima: 100 mg/ 12horas 200 mg /24 horas 400 mg 2 veces/día 6
7 3.- FA CON ESTABILIDAD HEMODINÁMICA DE > 48 HORAS DE DURACIÓN O DE EVOLUCIÓN DESCONOCIDA No se recomienda la Cardioversión en urgencias por el alto riesgo de formación de trombos auriculares. Debe plantearse tratamiento ACO antes de intentar la CV, a no ser que se descarte la presencia de trombos intraauriculares mediante ecocardiografía transesofágica o que el paciente haya estado anticoagulado en rango óptimo (INR 2-3) durante las 3 semanas previas. Control farmacológico de la FC (en pacientes con una respuesta ventricular rápida) e inicio de anticoagulación oral. En la fase aguda, el objetivo será mantener una frecuencia ventricular de lpm. Se debe determinar si el paciente está en insuficiencia cardíaca (ICC) en ese momento, ya que en este caso está contraindicado el uso de fármacos inotrópicos negativos (betabloqueantes, verapamil, diltiazem). Fig 1. Control de la FC según la presencia de IC. TIENE SIGNOS DE INSUFICICIENCIA CARDÍACA? ** NO SI BETABLOQUEANTE o CALCIOANTAGONISTA no DHP DIGOXINA Si no se controla asociar DIGOXINA Si no se controla asociar AMIODARONA ** Criterios de Framingham (S 100%, E 78%) CRITERIOS MAYORES DPN Ingurgitación yugular Estertores Cardiomegalia en Rx EAP Galope por 3er ruido Reflujo hepato-yugular CRITERIOS MENORES Edema bilateral en MMII Tos nocturna Disnea de esfuerzo Hepatomegalia Derrame pleural en Rx Disminución de la capacidad vital Taquicardia > 120 lpm 2 criterios mayores o 1 criterio mayor + 2 menores Indica INSUF CARDIACA Primero se debe administrar una dosis de ataque y tras lograr el control de la FC pautar una dosis de mantenimiento. 7
8 TABLA 5 Fármacos para el control de la FC Fármacos Administración iv Comienzo de acción Dosis de mantenimiento oral habitual Observaciones BETABLOQUEANTES (cardioselectivos): - Propranolol (Sumial ) 1 mg en 1 min, si no control se puede repetir cada 5 min (máx 0,1 mg/kg). 5 min -Bisoprolol: 2,5-10 mg 1 vez /día. -Atenolol: mg 1 vez /día. -Carvedilol: 3, mg cada 12 h. -Propranolol: mg/12h Contraindicados en asma bronquial severa o EPOC severa y en IC sistólica aguda o descompensada ANTAGONISTAS DEL CALCIO NO DHP: - Verapamilo (Manidon ) 5 mg en 3-5 min, se puede repetir cada min (máximo mg). 3-5 min 40 mg 2 veces/dia o 360 mg 1vez/dia Contraindicados en IC congestiva o FEVI 40% - Diltiazem (Masdil ) GLUCÓSIDOS DIGITÁLICOS: - Digoxina * OTROS: - Amiodarona (Trangorex ) 0,25mg/kg en 2 min, se puede repetir en 15 min con 0,35 mg/kg en 2 min. 0,5-1 mg dependiendo de edad, peso y función renal * 5 mg/kg en 1h y 50 mg / de mantenimiento 2-7 min mg/dia 2 horas 0,125-0,5 mg/dia No eficaz para el control de la FC durante el ejercicio. Estrecho margen terapéutico mg/dia La administración crónica puede causar toxicidad pulmonar, hepática, fototoxicidad,depósitos corneales, desfunción tiroidea, aletraiones neurológicas, y efecto bradicardizante. Vida media muy larga (50 días) DIGOXINA: * Administrar primero la mitad de la dosis total y después, fracciones adicionales de la dosis total a intervalos de 4 a 8 horas evaluando la respuesta clínica antes de administrar cada dosis adicional. Cada dosis debe administrarse en infusión i.v. durante minutos. Tras conseguir el control de la FC pasar a dosis de mantenimiento. En el caso de que el control con cualquiera de estos fármacos en monoterapia fuera insuficiente se podría asociar digoxina. Pero hay que tener en cuenta: La asociación de BB o ACA con Digoxina puede precisar una reducción de la dosis de ésta, especialmente en ancianos. Diltiazem y BB no elevan significativamente los niveles plasmáticos de Digoxina, lo que sí puede ocurrir con Verapamilo. La asociación de Digoxina+BB es más bradicardizante que la de Digoxina+Diltiazem. No se deben emplear asociaciones de ACA y BB. 8
9 4.- TRATAMIENTO ANTITROMBOTICO La presencia de FA conlleva el mismo riesgo embolígeno independientemente de la forma de presentación (paroxísitca, persistente, permanente). 4a) Profilaxis en la Cardioversión (eléctrica y farmacológica): Inestabilidad hemodinámica (precisan de CVE urgente): antes administrar HBPM a dosis terapéutica ajustada por peso y después, profilaxis antitrombótica en función de la evolución: Si > 48h ACO Si < 48h aplicar escala CHA2DS2 FA de < 48 horas: Si riesgo tromboembólico elevado HBPM antes de la CVE seguida de ACO indefinidamente Si no hay factores de riesgo TE y la FA es claramente de < 48h: no es preciso HBPM antes de la CVE ni ACO después (aunque la HBPM puede administrarse pero con poca evidencia) FA > 48 horas o de evolución indeterminada: iniciar ACO ya que si se programa CVE diferida es necesario ACO en rango antes o 4 semanas después (o descartar trombos por Eco-TE). 4b) Profilaxis a largo plazo: FA valvular: Anticoagulación oral con antivitamina K a TODOS los pacientes con FA asociada a valvulopatía mitral significativa o prótesis valvular. Profilaxis de la FA no valvular: El método más sencillo para estratificar el riesgo tromboembólico (ictus o embolismo sistémico) es la clasificación CHA2DS2: CHA2DS2 Puntos C Insuficiencia cardíaca congestiva o FE < 40% 1 H HTA 1 A Edad 75 años 2 D Diabetes Mellitus 1 S AIT / ictus / embolismos sistémicos 2 Riesgo bajo= 0 puntos; Riesgo moderado= 1 punto; Alto riesgo 2 Recomendaciones terapéuticas: Se asignan 2 puntos a la edad 75 años y a una historia de AIT/ ictus/ embolismos periféricos. Y al resto de factores 1 punto. CHA2DS2 2: Anticoagulación oral indefinida CHA2DS2 1: Anticoagulación / Antiagregación (Preferiblemente ACO. Individualizar según riesgo de sangrado *, cumplimiento terapéutico y elección del paciente). CHA2DS2 0: Ningún tto antitrombótico 9
10 * Puede ser orientativa la escala HASBLED en pacientes con puntuación CHA2DS2 =1 HAS-BLED Puntos H Hipertensión (TAS > 160 mmhg) 1 Función renal y hepática alteradas: A Diálisis crónica, trasplante renal o Cr sg 200 µmol/l 1 o 2 Enf hepática crónica, o alt BQ (Brr > 2 veces el límite superior normal y GOT, GPT o FA > 3 veces) S Antecedentes de ictus o AIT 1 B Antecedentes de sangrado y/o predisposición al sangrado 1 L INR lábil 1 E Edad > 65 años 1 D Fármacos o alcohol 1 o 2 Una puntuación 3 indica riesgo elevado de sangrado Para una valoración más detallada del riesgo tromboembólico en atención especializada se utiliza la puntuación CHA2DS2-VASc que forma parte de un enfoque más integral. (En atención primaria y urgencias se recomienda la puntuación CHA2DS2). En la puntuación CHA2DS2-VASc además de los factores de riesgo utilizados en la CHA2DS2, se tienen en cuenta otros factores de riesgo adicionales de ACV como: Enfermedad vascular (IAM, placa aórtica compleja, enfermedad arterial periférica) Edad años Sexo femenino FÁRMACOS ANTITROMBÓTICOS: Heparinas de bajo peso molecular (HBPM): ajustando las dosis al peso. HBPM (via s.c) < 50 kg peso kg peso 71 kg peso Enoxaparina (1,5 mg/kg/ dia) (Clexane Forte ) 90 mg / dia 120 mg / dia 150 mg /dia Nadroparina 7600 UI=0,4 ml/ UI=0, UI=0,8 ml (Flaxiparina Forte ) dia ml/ dia /dia Bemiparina (Hibor ) 5000 UI/ dia 7500 UI/ dia UI/ dia TABLA 6. DOSIS TERAPÉUTICAS DE HBPM Anticoagulantes orales (ACO): ACENOCUMAROL (Sintrom ): Es un antagonista de la vitamina K. El efecto anticoagulante es máximo a las 48-72h del inicio del tratamiento y perdura durante 2 días tras su suspensión. Hay que ajustar la dosis según patología mediante determinaciones seriadas del tiempo de protombina expresado en INR (Razón normalizada Internacional). Mantener un INR entre 2 y 3, salvo en los siguientes casos en los que el INR debe ser > 2,5: 10
11 Prótesis valvular mecánica Valvulopatía reumática (EM) Embolismo a pesar de ACO previa Trombo auricular persistente (mdte ETE) Ventajas: No precisa visado. Una dosis al día. Existe antídoto (vit K). Desventajas: Precisa monitorización analítica regular. Estrecha ventana terapéutica. Numerosas interacciones (alimentos, fármacos ). Posologia: Para inicio de Sintrom pautar 2 mg al día + HBPM a dosis terapeútica y remitir de forma preferente a consulta de Hematología (al tercer día, sin tomar la cuarta dosis). DABIGATRAN (Pradaxa ): Es un inhibidor directo de la trombina que ha demostrado a dosis bajas (110 mg cada 12 horas) eficacia similiar a Warfarina en prevención de ictus y embolismo sistémico en FA no valvular con mayor seguridad en cuanto a eventos hemorrágicos, y a dosis altas (150 mg cada 12 horas) ha demostrado eficacia superior e igual seguridad en los mismos objetivos. Se observado reducción de hemorragias intracraneales con ambas dosis en comparación con warfarina. Está indicado para prevención de ictus o embolismo sistémico en FA no valvular en los siguientes supuestos: Antecedente de AIT/ictus o embolismo sistémico. FEVI<40%. Insuficiencia cardíaca sintomática (FE II NYHA). Edad 75 años. Edad 65 años con al menos uno de los siguientes: DM, enfermedad coronaria, HTA. Ventajas: No precisa control de laboratorio. Dosis fija. Menos interacciones que warfarina. Desventajas: Precisa visado y debe especificarse el motivo por el que no se prescribe un antivitamina K. No disponemos de antídoto específico. Precisa dos dosis al día. Posología: 150 mg cada 12 horas, reduciendo dosis a 110 mg cada 12 horas en los siguientes casos: - Riesgo elevado de sangrado - Edad 75 años - Aclaramiento de creatinina de ml/min - ERGE o tratamiento con verapamil Eliminación renal del 80%. Vida media 14-17hs. RIVAROXABAN (Xarelto ): Es un inhibidor directo del factor Xa que ha demostrado ser igual de eficaz que warfarina en prevención de ictus y embolismo sistémico sin diferencias significativas en cuanto a hemorragias mayores pero con menos sangrados fatales e intracraneales. Está indicado para prevención de ictus y embolismo sistémico en FA no valvular con al menos un factor de riesgo de los siguientes: ICC. HTA Edad 75 años 11
12 DM Antecedente de ictus/ait o embolismo sistémico. Ventajas: No precisa control de laboratorio. Dosis fija. Menos interacciones que warfarina. Desventajas: Precisa visado. No disponemos de antídoto específico. Un estudio con 12 voluntarios sanos demostró reversión inmediata del efecto anticoagulante con complejo protrombínico. Posología: 20 mg un comprimido al día. En pacientes con insuficiencia renal moderada (ClCr de 30 a 49 ml/min) o grave (ClCr ml/min) se recomienda una dosis de 15 mg. No recomendado si ClCr < 15 ml/min. Eliminación 2/3 por vía hepática y 1/3 por vía renal. Vida media de 7-11 hs. Antiagregantes plaquetarios AAS (Adiro ) (100 mg/dia). Si contraindicación, utilizaremos Clopidogrel (Plavix ) (75 mg/dia). 12
13 ANEXO I- ALGORITMO DE MANEJO DE LA FIBRILACIÓN AURICULAR EN URGENCIAS Dolor INESTABILIDAD HEMODINÁMICA? (1) SI HPBM terapéutica (Tabla 6) CV ELÉCTRICA INMEDIATA (*) Profilaxis tromboembólica (4a) Ingreso NO CUÁNTO DURA LA FA? > 48 horas de evolución o desconocida (3) < 48 horas de evolución (2) CONTROL DE LA FREC CARD (Tabla 5) Inicio de la ACO (Tabla 6 ) ** Se persigue RITMO SINUSAL? (2a) * Buen control de la FC y síntomas? NO SI NO SI CV FARMACOLÓGICA Valorar HBPM previa (4a) INGRESO ALTA hospitalaria Remisión a CE Cardiología Existe CARDIOPATÍA ESTRUCTURAL? (2b) NO SI (*) Ver protocolo CVE disponible en SUH. Flecainida iv ( tabla 4) Amiodarona iv ( tabla 4) Revierte a RITMO SINUSAL? NO SI INGRESO HBPM terapéutica (tabla 6) Profilaxis tromboembólica a largo plazo (4b) ALTA Y REMISIÓN A CE CARDIOLOGIA * En ancianos con síntomas leves, optar por control de FC y ACO. ** Para inicio de Sintrom pautar 2 mg al día y HBPM a dosis terapeútica y remitir de forma preferente a consulta de Hematología (al cuarto día, sin tomar la cuarta dosis), calculando que sea día laborable (si es preciso anticoagular sólo con HBPM e iniciar sintrom de tal forma que el 4º día sea de lunes a viernes. 13
14 ANEXO II CRITERIOS DE INGRESO HOSPITALARIO Una vez realizado el tratamiento agudo de la FA, el médico debe determinar si el paciente precisa ingreso hospitalario. Se recomienda ingreso hospitalario en pacientes con: FA con mala tolerancia clínica y/o hemodinámica. Falta de control de la respuesta ventricular de la FA o sintomatología limitante o grave a pesar de tratamiento durante 24h en el SUH. Conversión de la FA a flútter auricular 1:1 como consecuencia del tratamiento con antiarrítmicos de clase IC, que resiste a las medidas terapéuticas realizadas en el SUH. FA de > 48h de duración o duración desconocida con respuesta ventricular rápida o persistencia de sintomatología a pesar del tratamiento en el SUH, para control de la FC e inicio de la profilaxis antitrombótica antes del alta. BIBLIOGRAFÍA 1. Guía de práctica clínica para el manejo de la fibrilación auricular. 2ª edición corregida. 8 abril de Grupo de trabajo para el manejo de la fibrilación auricular de la Sociedad Europea de Cardiología (ESC). Disponible en: 2. Viana C. Especialista en MFYC. Servicio de AP de Elviña (A Coruña). Guía clínica de la Fibriliación auricular Disponible en: 3. Protocolo de actuación ante la fibrilación auricular Servicio de Urgencias del Hospital Virgen de los Lirios de Alcoy. 4. Martín A, Merino J.L, Del Arco C. Documento de consenso sobre el tratamiento de la fibrilación auricular en los servicios de urgencias hospitalarios Revista española de Cardiologia. Disponible en: 5. Flaño Fernández C, Ochoa Gómez J. Recomendaciones para la asistencia en urgencias a los pacientes con Fibrilación Auricular. Criterios de ingreso en la UCE. Hospital San Pedro. La Rioja. Disponible en: 14
FIBRILACIÓN AURICULAR
 FIBRILACIÓN AURICULAR Guía para el manejo en Urgencias Dr. J. Noceda Bermejo SERVICIO DE URGENCIAS Dr. E. Casabán Ros SECCIÓN DE CARDIOLOGÍA Dr. S. Ferrandis Badía UNIDAD DE MEDICINA INTENSIVA Dr. R. González
FIBRILACIÓN AURICULAR Guía para el manejo en Urgencias Dr. J. Noceda Bermejo SERVICIO DE URGENCIAS Dr. E. Casabán Ros SECCIÓN DE CARDIOLOGÍA Dr. S. Ferrandis Badía UNIDAD DE MEDICINA INTENSIVA Dr. R. González
IMPORTANCIA DEL PROBLEMA
 IMPORTANCIA DEL PROBLEMA 1) Arritmia más frecuente en servicios de urgencias. 2) Incremento de prevalencia con la edad (15% en mayores de 80 años). 3) Incremento de riesgo de ictus (x5), mortalidad, hospitalización,
IMPORTANCIA DEL PROBLEMA 1) Arritmia más frecuente en servicios de urgencias. 2) Incremento de prevalencia con la edad (15% en mayores de 80 años). 3) Incremento de riesgo de ictus (x5), mortalidad, hospitalización,
Manejo de la fibrilación auricular desde nuestra consulta
 Diagnóstico mediante ECG Ausencia actividad auricular (no ondas P) con línea basal irregular (Ondas f ) Intervalos R-R variables. Cálculo de la frecuencia o respuesta ventricular media (realizar tira larga
Diagnóstico mediante ECG Ausencia actividad auricular (no ondas P) con línea basal irregular (Ondas f ) Intervalos R-R variables. Cálculo de la frecuencia o respuesta ventricular media (realizar tira larga
DE%LA%FIBRILACIÓN%AURICULAR%
 Madrid&30&Junio&2011& GUÍA%CLÍNICA%PARA%EL%MANEJO%%%%%%% DE%LA%FIBRILACIÓN%AURICULAR% Pedro&Ruiz&Artacho& Servicio de Urgencias Hospital Clínico San Carlos& & PAROXÍSTICA:&autolimitada&
Madrid&30&Junio&2011& GUÍA%CLÍNICA%PARA%EL%MANEJO%%%%%%% DE%LA%FIBRILACIÓN%AURICULAR% Pedro&Ruiz&Artacho& Servicio de Urgencias Hospital Clínico San Carlos& & PAROXÍSTICA:&autolimitada&
MANEJO AMBULATORIO DE ARRITMIAS
 MANEJO AMBULATORIO DE LAS ARRITMIAS Dr. Raimundo Morris Cárdenas Departamento Cardiovascular Hospital Clínico Universidad de Chile CLASIFICACIÓN DE LAS ARRITMIAS EXTRASÍSTOLES SUPRAVENTRICULARES VENTRICULARES
MANEJO AMBULATORIO DE LAS ARRITMIAS Dr. Raimundo Morris Cárdenas Departamento Cardiovascular Hospital Clínico Universidad de Chile CLASIFICACIÓN DE LAS ARRITMIAS EXTRASÍSTOLES SUPRAVENTRICULARES VENTRICULARES
VIÑETAS CLÍNICAS. Caso clínico 1
 1 VIÑETAS CLÍNICAS Caso clínico 1 Paciente de 71 años, sexo masculino, obeso, 102 kilos, EPOC, operado hace 6 años por cáncer de próstata. Ingresa al hospital por pielonefritis derecha. 1. Señale lo correcto
1 VIÑETAS CLÍNICAS Caso clínico 1 Paciente de 71 años, sexo masculino, obeso, 102 kilos, EPOC, operado hace 6 años por cáncer de próstata. Ingresa al hospital por pielonefritis derecha. 1. Señale lo correcto
Guía de Referencia Rápida. Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica
 Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
Guía de Referencia Rápida Prevención Secundaria en el Tratamiento con Anticoagulante Oral: Warfarina en Adultos en el Primer Nivel de Atención Médica Guía de Práctica Clínica GPC Catalogo Maestro de Guías
RECOMENDACIONES FA NO VALVULAR.
 RECOMENDACIONES FA NO VALVULAR. Diego Vargas Ortega. Pablo Berenguel Martínez. Grupo de Anticoagulación. SEMG. Andalucía 1.-Introduccion: LA FA es la arritmia más frecuente en urgencias. Definición de
RECOMENDACIONES FA NO VALVULAR. Diego Vargas Ortega. Pablo Berenguel Martínez. Grupo de Anticoagulación. SEMG. Andalucía 1.-Introduccion: LA FA es la arritmia más frecuente en urgencias. Definición de
Tratamiento Anticoagulante Oral. Tratamiento Anticoagulante
 Tratamiento Anticoagulante Oral Eduardo Guarda S. Profesor Adjunto Departamento de Enfermedades Cardiovasculares Pontificia Universidad Católica de Chile Tratamiento Anticoagulante Trombosis en enfermedades
Tratamiento Anticoagulante Oral Eduardo Guarda S. Profesor Adjunto Departamento de Enfermedades Cardiovasculares Pontificia Universidad Católica de Chile Tratamiento Anticoagulante Trombosis en enfermedades
Manejo de la Fibrilación Auricular de nuevo diagnóstico
 Manejo de la Fibrilación Auricular de nuevo diagnóstico Dra Helen Valenzuela Leal Cardiología Hospital de Figueres Características clínicas La FA es la arritmia cardiaca sostenida más frecuente, tiene
Manejo de la Fibrilación Auricular de nuevo diagnóstico Dra Helen Valenzuela Leal Cardiología Hospital de Figueres Características clínicas La FA es la arritmia cardiaca sostenida más frecuente, tiene
Nuevos anticoagulantes orales. A. Andrés Servicio de Medicina Interna Hospital Dr. Moliner
 Nuevos anticoagulantes orales A. Andrés Servicio de Medicina Interna Hospital Dr. Moliner Cascada de la coagulación Es una secuencia compleja de reacciones proteolíticas que terminan con la formación de
Nuevos anticoagulantes orales A. Andrés Servicio de Medicina Interna Hospital Dr. Moliner Cascada de la coagulación Es una secuencia compleja de reacciones proteolíticas que terminan con la formación de
El ECG en la. consulta de AP: Paciente con SÍNCOPE y / o PALPITACIONES. Santiago Díaz Sánchez CS Pintores (Parla, Madrid)
 El ECG en la consulta de AP: Paciente con SÍNCOPE y / o PALPITACIONES Santiago Díaz Sánchez CS Pintores (Parla, Madrid) Onda P (+) en II, III y avf I avr V1 V4 II avl V2 V5 III avf V3 V6 9 Ondas
El ECG en la consulta de AP: Paciente con SÍNCOPE y / o PALPITACIONES Santiago Díaz Sánchez CS Pintores (Parla, Madrid) Onda P (+) en II, III y avf I avr V1 V4 II avl V2 V5 III avf V3 V6 9 Ondas
Manejo de la Fibrilación Auricular en los Servicios de Urgencias (1)
 SOCIEDAD ESPAÑOL A D E CAR DIOLOGIA Manejo de la Fibrilación Auricular en los Servicios de Urgencias (1) Consenso de la Sección de Electrofisiología y Arritmias-SEC y del Grupo de Arritmias Cardíacas-SEMES
SOCIEDAD ESPAÑOL A D E CAR DIOLOGIA Manejo de la Fibrilación Auricular en los Servicios de Urgencias (1) Consenso de la Sección de Electrofisiología y Arritmias-SEC y del Grupo de Arritmias Cardíacas-SEMES
INFARTO AGUDO AL MIOCARDIO
 INFARTO AGUDO AL MIOCARDIO Norida Xiomara Carrillo Ávila Jessica Lorena Fonseca Amaya Dayanna Fernanda Rodríguez Bulla Deissy Viviana Rojas Guaidia Angélica María Sanabria Ríos DEFINICION Es una necrosis
INFARTO AGUDO AL MIOCARDIO Norida Xiomara Carrillo Ávila Jessica Lorena Fonseca Amaya Dayanna Fernanda Rodríguez Bulla Deissy Viviana Rojas Guaidia Angélica María Sanabria Ríos DEFINICION Es una necrosis
PROFILAXIS DE LA ENFERMEDAD TROMBOEMBÓLICA VENOSA ASOCIADA CON CIRUGÍA GENERAL Y CIRUGÍA ORTOPÉDICA
 INDICACIONES Las heparinas de bajo peso molecular (HBPM) administradas por vía subcutánea, han demostrado ser un tratamiento tan seguro y eficaz como la heparina no fraccionada intravenosa en el tratamiento
INDICACIONES Las heparinas de bajo peso molecular (HBPM) administradas por vía subcutánea, han demostrado ser un tratamiento tan seguro y eficaz como la heparina no fraccionada intravenosa en el tratamiento
NUEVOS ANTICOAGULANTES ORALES. David Muñoz S. Urgencias. H. Galdakao
 NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
NUEVOS ANTICOAGULANTES ORALES David Muñoz S. Urgencias. H. Galdakao USO DE LOS ACO Profilaxis Primaria y Secundaria de los fenómenos embólicos sistémicos en la Fibrilación Auricular. Profilaxis Primaria
TRATAMIENTOS ANTICOAGULANTES. Encarnación Sánchez Gonzalez Mª Celia Tortosa García Mª Dolores Sánchez Morcillo Mª Ester Bollas Tari
 TRATAMIENTOS TRATAMIENTOS ANTICOAGULANTES ANTICOAGULANTES Encarnación Sánchez Gonzalez Mª Celia Tortosa García Mª Dolores Sánchez Morcillo Mª Ester Bollas Tari Enfermeras de la Unidad de Hemostasia y Trombosis.
TRATAMIENTOS TRATAMIENTOS ANTICOAGULANTES ANTICOAGULANTES Encarnación Sánchez Gonzalez Mª Celia Tortosa García Mª Dolores Sánchez Morcillo Mª Ester Bollas Tari Enfermeras de la Unidad de Hemostasia y Trombosis.
Profilaxis de enfermedad tromboembólica venosa en pacientes quirúrgicos
 Profilaxis de enfermedad tromboembólica venosa en pacientes quirúrgicos La importancia de la profilaxis tromboembólica tras diferentes cirugías radica en: La alta prevalencia de la enfermedad tromboembólica
Profilaxis de enfermedad tromboembólica venosa en pacientes quirúrgicos La importancia de la profilaxis tromboembólica tras diferentes cirugías radica en: La alta prevalencia de la enfermedad tromboembólica
CASO CLÍNICO FA GIMUR Rosario Santolaya. Servicio de farmacia. HUPA
 CASO CLÍNICO FA GIMUR 2014 Rosario Santolaya. Servicio de farmacia. HUPA Caso clínico Paciente varón de 77 años que acude a urgencias por palpitaciones. Fibrilación auricular en 2007 sin cardiopatía estructural:
CASO CLÍNICO FA GIMUR 2014 Rosario Santolaya. Servicio de farmacia. HUPA Caso clínico Paciente varón de 77 años que acude a urgencias por palpitaciones. Fibrilación auricular en 2007 sin cardiopatía estructural:
Farmacología Clínica II MANEJO DE ARRITMIAS
 Generalidades Primeramente se debe identificar la arritmia y clasificarla, buscar la causa de fondo la cual debe tratarse (enfermedad tiroidea, tuvo una isquemia, etc), conocer las implicaciones de presentar
Generalidades Primeramente se debe identificar la arritmia y clasificarla, buscar la causa de fondo la cual debe tratarse (enfermedad tiroidea, tuvo una isquemia, etc), conocer las implicaciones de presentar
FIBRILACIÓN AURICULAR. Dr. Wael Humaid FEA/Adjunto Servicio de Urgencias
 FIBRILACIÓN AURICULAR Dr. Wael Humaid FEA/Adjunto Servicio de Urgencias INTRODUCCIÓN Alta prevalencia en los servicios de urgencias (SHU). Frecuentación elevada y creciente en España. Es una enfermedad
FIBRILACIÓN AURICULAR Dr. Wael Humaid FEA/Adjunto Servicio de Urgencias INTRODUCCIÓN Alta prevalencia en los servicios de urgencias (SHU). Frecuentación elevada y creciente en España. Es una enfermedad
SUBPROCESO PALPITACIONES
 5SUBPROCESO PALPITACIONES Definición global Designación: Proceso de atención al paciente que consulta por presentar palpitaciones. Definición: Proceso por el que, tras consultar el paciente en cualquier
5SUBPROCESO PALPITACIONES Definición global Designación: Proceso de atención al paciente que consulta por presentar palpitaciones. Definición: Proceso por el que, tras consultar el paciente en cualquier
Guía de práctica clínica 2006 para el manejo de pacientes con fibrilación auricular
 Guía de práctica clínica 2006 para el manejo de pacientes con fibrilación auricular HOSPITAL DE SAGUNTO 2007. MEDICINA INTERNA Gibrain Mancheno R1 MI Cambios de esta guía desde 2001 Novedades en la definición
Guía de práctica clínica 2006 para el manejo de pacientes con fibrilación auricular HOSPITAL DE SAGUNTO 2007. MEDICINA INTERNA Gibrain Mancheno R1 MI Cambios de esta guía desde 2001 Novedades en la definición
TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN
 TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN Autora: Coral Suero Méndez Médico de Familia en SCCU.- Sección de Urgencias H.R.U. Carlos Haya de Málaga ARRITMIA:
TALLER DE ARRITMIAS PARA ENFERMERÍA ARRITMIAS CARDIACAS Y OTROS TRASTORNOS DE CONDUCCIÓN Autora: Coral Suero Méndez Médico de Familia en SCCU.- Sección de Urgencias H.R.U. Carlos Haya de Málaga ARRITMIA:
Diagnóstico y Tratamiento de la Hipertensión Arterial en el Primer Nivel de Atención Médica
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipertensión Arterial en el Primer Nivel de Atención Médica GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-076-08
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Hipertensión Arterial en el Primer Nivel de Atención Médica GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-076-08
Novedades en fibrilación auricular. Dr. Emmanuel Reyes Morel MIR IV MFyC. C.S Sárdoma 15/02/2017
 Novedades en fibrilación auricular. Dr. Emmanuel Reyes Morel MIR IV MFyC. C.S Sárdoma 15/02/2017 Guía ESC 2016 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración
Novedades en fibrilación auricular. Dr. Emmanuel Reyes Morel MIR IV MFyC. C.S Sárdoma 15/02/2017 Guía ESC 2016 sobre el diagnóstico y tratamiento de la fibrilación auricular, desarrollada en colaboración
DABIGATRAN ASPECTOS PRÁCTICOS EN URGENCIAS. 22 de febrero de 2012
 DABIGATRAN ASPECTOS PRÁCTICOS EN URGENCIAS 22 de febrero de 2012 NUEVOS ANTICOAGULANTES GENERALIDADES El dabigatran es un inhibidor directo y reversible de la trombina Concentración máxima a las 2h Vida
DABIGATRAN ASPECTOS PRÁCTICOS EN URGENCIAS 22 de febrero de 2012 NUEVOS ANTICOAGULANTES GENERALIDADES El dabigatran es un inhibidor directo y reversible de la trombina Concentración máxima a las 2h Vida
Fibrilación auricular. A. Andrés Soler Hospital Dr. Moliner
 Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
Fibrilación auricular A. Andrés Soler Hospital Dr. Moliner Definición Taquiarritmia supraventricular Activación auricular descoordinada ausencia de sístole auricular Respuesta ventricular irregular y frecuentemente
Terapia. course. antitrombótica expert. Módulo 2. Basado en la 9ª edición de las Guías del ACCP. Con la colaboración de
 Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Con la colaboración de Terapia antitrombótica Basado en la 9ª edición de las Guías del ACCP AMERICAN COLLEGE OF C H E S T P H Y S I C I A N S Módulo 2 Con el aval de: SOCIEDAD ESPAÑOLA DE ANGIOLOGÍA Y
Trombolisis en el Ictus Isquémico
 Trombolisis en el Ictus Isquémico Protocolo de tratamiento trombolítico EV en ictus isquémico. I: Debe cumplir los 4 Criterios de Inclusión: 1: ictus agudo de menos de 3 horas de evolución 2: edad menor
Trombolisis en el Ictus Isquémico Protocolo de tratamiento trombolítico EV en ictus isquémico. I: Debe cumplir los 4 Criterios de Inclusión: 1: ictus agudo de menos de 3 horas de evolución 2: edad menor
ARRITMIAS SUPRAVENTRICULARES
 ARRITMIAS SUPRAVENTRICULARES 1 GENERALIDADES: ACTITUD DURANTE LA TAQUICARDIA Si la situación hemodinámica es inestable se indica cardioversión eléctrica. Valorar previamente si es posible la práctica de
ARRITMIAS SUPRAVENTRICULARES 1 GENERALIDADES: ACTITUD DURANTE LA TAQUICARDIA Si la situación hemodinámica es inestable se indica cardioversión eléctrica. Valorar previamente si es posible la práctica de
ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS
 ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS EL ELECTROCARDIOGRAMA ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS HOSPITAL GENERAL DE CASTELLÓN TRATAMIENTO DE LAS ARRITMIAS SIGNOS ADVERSOS
ACTUACIÓN N EN ARRITMIAS EN LOS SERVICIOS DE URGENCIAS EL ELECTROCARDIOGRAMA ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS HOSPITAL GENERAL DE CASTELLÓN TRATAMIENTO DE LAS ARRITMIAS SIGNOS ADVERSOS
SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE
 SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE SINDROME CORONARIO AGUDO Erosión o ruptura de placa aterosclerótica Adhesión y agregación plaquetaria Trombo mural Oclusión
SINDROME CORONARIO AGUDO CLASIFICACION -IAMCEST -SCASEST -SCA TIPO ANGINA INESTABLE SINDROME CORONARIO AGUDO Erosión o ruptura de placa aterosclerótica Adhesión y agregación plaquetaria Trombo mural Oclusión
Historia clínica. Manuel
 Manuel Edad Peso 46 Presión Sanguínea 140/80 mmhg Pulso 80 lpm Creatinina Sérica 1.3 mg/dl Sexo H Historia clínica Acude al Servicio de Urgencias por hallazgo casual en ECG de reconocimiento médico de
Manuel Edad Peso 46 Presión Sanguínea 140/80 mmhg Pulso 80 lpm Creatinina Sérica 1.3 mg/dl Sexo H Historia clínica Acude al Servicio de Urgencias por hallazgo casual en ECG de reconocimiento médico de
EL ECG EN LA PARTE 2 ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS H. GENERAL DE CASTELLÓN
 EL ECG EN LA PRÁCTICA CLÍNICA PARTE 2 ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS H. GENERAL DE CASTELLÓN CASO CLÍNICO 8 Este ECG fue registrado en la unidad coronaria en un paciente ingresado
EL ECG EN LA PRÁCTICA CLÍNICA PARTE 2 ÀNGELS CURCÓ CHIMENO MÉDICO ADJUNTO SERVICIO URGENCIAS H. GENERAL DE CASTELLÓN CASO CLÍNICO 8 Este ECG fue registrado en la unidad coronaria en un paciente ingresado
FIBRILACIÓN AURICULAR. De las guías actuales a la aplicación a nuestro paciente en la consulta.
 FIBRILACIÓN AURICULAR. De las guías actuales a la aplicación a nuestro paciente en la consulta. Dr. Demetrio Sánchez Fuentes Medicina Interna Complejo Asistencial de Ávila ÚLTIMAS GUÍAS DE FA 2006 Sept
FIBRILACIÓN AURICULAR. De las guías actuales a la aplicación a nuestro paciente en la consulta. Dr. Demetrio Sánchez Fuentes Medicina Interna Complejo Asistencial de Ávila ÚLTIMAS GUÍAS DE FA 2006 Sept
Puntos clave de la validación de los tratamientos en la patología urgente. Caso clínico: IC. Ana Juanes
 Puntos clave de la validación de los tratamientos en la patología urgente. Caso clínico: IC Héctor Alonso Ana Juanes LA PACIENTE Mujer de 73 años NAMC Obesa (IMC=38) DM II. Neuropatía diabética IC (2 descompensaciones
Puntos clave de la validación de los tratamientos en la patología urgente. Caso clínico: IC Héctor Alonso Ana Juanes LA PACIENTE Mujer de 73 años NAMC Obesa (IMC=38) DM II. Neuropatía diabética IC (2 descompensaciones
Palpitaciones. Percepción molesta del latido cardiaco
 Tengo palpitaciones Palpitaciones Percepción molesta del latido cardiaco Motivo frecuente de consulta. Angustia al paciente Causas múltiples: trastornos de ansiedad, situaciones de estrés emocional, consumo
Tengo palpitaciones Palpitaciones Percepción molesta del latido cardiaco Motivo frecuente de consulta. Angustia al paciente Causas múltiples: trastornos de ansiedad, situaciones de estrés emocional, consumo
Cómo prevenir la insuficiencia cardíaca
 1 Cómo prevenir la insuficiencia cardíaca Contenidos Por qué es necesario prevenir la insuficiencia cardíaca? Factores de riesgo para la aparición de insuficiencia cardíaca Identificación de pacientes
1 Cómo prevenir la insuficiencia cardíaca Contenidos Por qué es necesario prevenir la insuficiencia cardíaca? Factores de riesgo para la aparición de insuficiencia cardíaca Identificación de pacientes
Insuficiencia cardiaca
 Insuficiencia cardiaca Definición Síndrome complejo caracterizado por anomalías de la función ventricular y de la regulación neurohormonal insuficiencia del corazón para bombear la sangre a un ritmo que
Insuficiencia cardiaca Definición Síndrome complejo caracterizado por anomalías de la función ventricular y de la regulación neurohormonal insuficiencia del corazón para bombear la sangre a un ritmo que
Fibrilación Auricular Síndrome Coronario Agudo
 Fibrilación Auricular Síndrome Coronario Agudo A. Javier Trujillo Santos Servicio de Medicina Interna Hospital Universitario Sª Mª del Rosell (Cartagena) Fibrilación Auricular: Prevención de ACV 64% Warfarina
Fibrilación Auricular Síndrome Coronario Agudo A. Javier Trujillo Santos Servicio de Medicina Interna Hospital Universitario Sª Mª del Rosell (Cartagena) Fibrilación Auricular: Prevención de ACV 64% Warfarina
CÓDIGO SÍNCOPE. DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA XI CURSO ACTUALIDAD EN URGENCIAS
 CÓDIGO SÍNCOPE DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA XI CURSO ACTUALIDAD EN URGENCIAS SÍNCOPE! Es una patología grave?! Resulta difícil llegar al diagnóstico?! Cómo sospecho el origen cardiogénico?!
CÓDIGO SÍNCOPE DAVID VIVAS, MD, PhD CARDIOLOGÍA CLÍNICA XI CURSO ACTUALIDAD EN URGENCIAS SÍNCOPE! Es una patología grave?! Resulta difícil llegar al diagnóstico?! Cómo sospecho el origen cardiogénico?!
PROTOCOLO FIBRILACIÓN AURICULAR SEMES ARAGON FÁRMACOS ANTICOAGULANTES
 PROTOCOLO FIBRILACIÓN AURICULAR SEMES ARAGON FÁRMACOS ANTICOAGULANTES ACTUALIZACIÓN FEBRERO DE 2013 A) INTRODUCCIÓN PROTOCOLO FA SEMES ARAGÓN La Fibrilación Auricular (FA) favorece la formación de trombos
PROTOCOLO FIBRILACIÓN AURICULAR SEMES ARAGON FÁRMACOS ANTICOAGULANTES ACTUALIZACIÓN FEBRERO DE 2013 A) INTRODUCCIÓN PROTOCOLO FA SEMES ARAGÓN La Fibrilación Auricular (FA) favorece la formación de trombos
GUÍA DE PRÁCTICA CLÍNICA. Alcances del Holter en el Estudio del Síncope. Dr. Guillermo A. Suárez
 Dr. Guillermo A. Suárez Año 2010 Revisión: 0 Página 1 de 5 Definición de Síncope Es la pérdida súbita y transitoria de la conciencia con pérdida del tono postural, que se resuelve espontáneamente sin necesidad
Dr. Guillermo A. Suárez Año 2010 Revisión: 0 Página 1 de 5 Definición de Síncope Es la pérdida súbita y transitoria de la conciencia con pérdida del tono postural, que se resuelve espontáneamente sin necesidad
bradicardia puede ser debida a diversas causas, la cuales pueden actuar alterando la génesis del impulso eléctrico o la conducción del mismo.
 Qué es la? La definición del término es "corazón lento". Se considera cuando la frecuencia cardiaca es inferior a 60 lpm. La puede ser debida a diversas causas, la cuales pueden actuar alterando la génesis
Qué es la? La definición del término es "corazón lento". Se considera cuando la frecuencia cardiaca es inferior a 60 lpm. La puede ser debida a diversas causas, la cuales pueden actuar alterando la génesis
Abordaje de Tq supraventricular en servicio de urgencias
 Abordaje de Tq supraventricular en servicio de urgencias Ana Mari Arregi R1 Medicina de familia CLASIFICACIÓN TAQUICARDIAS QRS estrecho (< 0.12) SIEMPRE SUPRAVENTRICULAR QRS ancho ( 0.12) 80% TAQUICARDIA
Abordaje de Tq supraventricular en servicio de urgencias Ana Mari Arregi R1 Medicina de familia CLASIFICACIÓN TAQUICARDIAS QRS estrecho (< 0.12) SIEMPRE SUPRAVENTRICULAR QRS ancho ( 0.12) 80% TAQUICARDIA
Tratamiento farmacológico de las arritmias
 III Experto en Soporte Vital Avanzado y Atención al paciente politraumatizado en Tratamiento farmacológico de las arritmias Objetivos: Proporcionar los conocimientos necesarios sobre las pautas de tratamiento
III Experto en Soporte Vital Avanzado y Atención al paciente politraumatizado en Tratamiento farmacológico de las arritmias Objetivos: Proporcionar los conocimientos necesarios sobre las pautas de tratamiento
Protocol de fibril lació auricular de nou diagnòstic a Lleida
 FIBRIL LACIÓ AURICULAR Un procés transversal: des d Atenció Primària al super especialista Protocol de fibril lació auricular de nou diagnòstic a Lleida Caty Serna ABS Eixample Lleida 14 de Novembre de
FIBRIL LACIÓ AURICULAR Un procés transversal: des d Atenció Primària al super especialista Protocol de fibril lació auricular de nou diagnòstic a Lleida Caty Serna ABS Eixample Lleida 14 de Novembre de
ARRITMIAS. Taquicardia sinusal. Taquicardia supraventricular. Taquicardia ventricular. Taquicardia ventricular. Continúa en pág. siguiente...
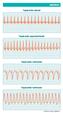 5 ARRITMIAS Taquicardia sinusal Taquicardia supraventricular Taquicardia ventricular Taquicardia ventricular Continúa en pág. siguiente... ARRITMIAS (continúa) 5 Taquicardia ventricular Taquicardia ventricular
5 ARRITMIAS Taquicardia sinusal Taquicardia supraventricular Taquicardia ventricular Taquicardia ventricular Continúa en pág. siguiente... ARRITMIAS (continúa) 5 Taquicardia ventricular Taquicardia ventricular
Vernakalant. Conversión rápida a ritmo sinusal de la fibrilación auricular de inicio reciente en adultos:
 Vernakalant Nuevo fármaco antiarrítmico con un mecanismo de acción único, aurículoselectivo para la cardioversión de FA de inicio reciente en pacientes adultos Uso exclusivamente intravenoso Vernakalant
Vernakalant Nuevo fármaco antiarrítmico con un mecanismo de acción único, aurículoselectivo para la cardioversión de FA de inicio reciente en pacientes adultos Uso exclusivamente intravenoso Vernakalant
isquemia cerebral extracraneal conjunto de síntomas y signos secundarios al déficit de perfusión cerebral por lesión arterial de origen extracraneal
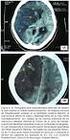 isquemia cerebral extracraneal conjunto de síntomas y signos secundarios al déficit de perfusión cerebral por lesión arterial de origen extracraneal ictus / ACVA 3ª causa de muerte tras IAM y cáncer 4
isquemia cerebral extracraneal conjunto de síntomas y signos secundarios al déficit de perfusión cerebral por lesión arterial de origen extracraneal ictus / ACVA 3ª causa de muerte tras IAM y cáncer 4
DRONEDARONA. Dr Antonio Címbora Ortega. Servicio de Cardiología Hospital de Mérida
 DRONEDARONA Dr Antonio Címbora Ortega. Servicio de Cardiología Hospital de Mérida FARMACOLOGÍA ESTUDIOS CONCLUSIONES 1. FARMACOLOGÍA La Dronedarona es una molécula de benzofurano relacionada con la Amiodarona
DRONEDARONA Dr Antonio Címbora Ortega. Servicio de Cardiología Hospital de Mérida FARMACOLOGÍA ESTUDIOS CONCLUSIONES 1. FARMACOLOGÍA La Dronedarona es una molécula de benzofurano relacionada con la Amiodarona
Alicia Aragoneses Calvo María Blanca Martínez-Barbeito SERVICIO DE ENDOCRINOLOGÍA Y NUTRICIÓN Hospital Severo Ochoa 15 de junio de 2012
 Alicia Aragoneses Calvo María Blanca Martínez-Barbeito SERVICIO DE ENDOCRINOLOGÍA Y NUTRICIÓN Hospital Severo Ochoa 15 de junio de 2012 Microvasculares (Daño endotelial) Retinopatía Nefropatía Neuropatía
Alicia Aragoneses Calvo María Blanca Martínez-Barbeito SERVICIO DE ENDOCRINOLOGÍA Y NUTRICIÓN Hospital Severo Ochoa 15 de junio de 2012 Microvasculares (Daño endotelial) Retinopatía Nefropatía Neuropatía
Tratamiento después de un infarto Domingo, 23 de Agosto de 2015 12:03 - Actualizado Domingo, 23 de Agosto de 2015 12:29
 Tratamiento después de un El de miocardio es la muerte de una parte del músculo del corazón, el cual no se regenera, y actualmente no hay método efectivo de conseguir reponer las células perdidas. Por
Tratamiento después de un El de miocardio es la muerte de una parte del músculo del corazón, el cual no se regenera, y actualmente no hay método efectivo de conseguir reponer las células perdidas. Por
Sindrome Coronario Agudo en el Adulto Mayor
 IV CURSO ALMA. LIMA. PERU SEPTIEMBRE 2005 Sindrome Coronario Agudo en el Adulto Mayor L López Bescos MD Cardiología. Fundación Hospital Alcorcon Prof. Asociado Patología Medica Universidad Rey Juan Carlos.
IV CURSO ALMA. LIMA. PERU SEPTIEMBRE 2005 Sindrome Coronario Agudo en el Adulto Mayor L López Bescos MD Cardiología. Fundación Hospital Alcorcon Prof. Asociado Patología Medica Universidad Rey Juan Carlos.
Diagnóstico, tratamiento y seguimiento tras un infarto agudo de miocardio
 Diagnóstico, tratamiento y seguimiento tras un infarto agudo de miocardio I I I C U R S O D E A S P E C T O S P R Á C T I C O S E N C A R D I O L O G Í A C L Í N I C A 2 5 S E P T I E M B R E 2 0 1 4 Carmen
Diagnóstico, tratamiento y seguimiento tras un infarto agudo de miocardio I I I C U R S O D E A S P E C T O S P R Á C T I C O S E N C A R D I O L O G Í A C L Í N I C A 2 5 S E P T I E M B R E 2 0 1 4 Carmen
MANEJO DEL SÍNDROME CORONARIO AGUDO
 Hospital La Inmaculada. Sesión Clínica del Servicio de Medicina Interna. Guías de actuación en una guardia de Medicina Interna MANEJO DEL SÍNDROME CORONARIO AGUDO Andrés s May F.E.A. Cardiología Bibliografía:
Hospital La Inmaculada. Sesión Clínica del Servicio de Medicina Interna. Guías de actuación en una guardia de Medicina Interna MANEJO DEL SÍNDROME CORONARIO AGUDO Andrés s May F.E.A. Cardiología Bibliografía:
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1. María Pereiro Sánchez MIR III Hematología y hemoterapia.
 Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
Perpetuum mobile: Nuevos anticoagulantes orales CASO CLINICO 1 María Pereiro Sánchez MIR III Hematología y hemoterapia. Paciente de 60 años FA persistente Solicitan anticoagulación indefinida. NECESITAMOS
ACTITUD DIAGNÓSTICA Y TERAPÉUTICA EN EL PACIENTE HIPERTENSO CON FIBRILACIÓN AURICULAR
 ACTITUD DIAGNÓSTICA Y TERAPÉUTICA EN EL PACIENTE HIPERTENSO CON FIBRILACIÓN AURICULAR Dr. Pedro Morillas Blasco. Servicio de Cardiología Hospital Universitario San Juan. Alicante CLÍNICA MANIFESTACIONES
ACTITUD DIAGNÓSTICA Y TERAPÉUTICA EN EL PACIENTE HIPERTENSO CON FIBRILACIÓN AURICULAR Dr. Pedro Morillas Blasco. Servicio de Cardiología Hospital Universitario San Juan. Alicante CLÍNICA MANIFESTACIONES
Resultados del Estudio OFRECE. Prevalencia de Fibrilación Auricular. Dr. Juan José Gómez Doblas H. Clínico U. Virgen de la Victoria (Málaga)
 Prevalencia de Fibrilación Auricular Dr. Juan José Gómez Doblas H. Clínico U. Virgen de la Victoria (Málaga) Estudio OFRECE: Prevalencia de Fibrilación Auricular Diagrama de flujos de participación Estudio
Prevalencia de Fibrilación Auricular Dr. Juan José Gómez Doblas H. Clínico U. Virgen de la Victoria (Málaga) Estudio OFRECE: Prevalencia de Fibrilación Auricular Diagrama de flujos de participación Estudio
Revista Clínica de Medicina de Familia ISSN: 1699-695X Sociedad Castellano-Manchega de Medicina de Familia y Comunitaria.
 Revista Clínica de Medicina de Familia ISSN: 1699-695X info@scamfyc.org Sociedad Castellano-Manchega de Medicina de Familia y Comunitaria España Gallardo López, Arsenio; Tejero Cabello, Inmaculada Manejo
Revista Clínica de Medicina de Familia ISSN: 1699-695X info@scamfyc.org Sociedad Castellano-Manchega de Medicina de Familia y Comunitaria España Gallardo López, Arsenio; Tejero Cabello, Inmaculada Manejo
TAQUIARRITMIA PAROXÍSTICA RECURRENTE A propósito de un caso. Dr. Julio J. Gamazo 28 de Noviembre de 2011
 TAQUIARRITMIA PAROXÍSTICA RECURRENTE A propósito de un caso Dr. Julio J. Gamazo 28 de Noviembre de 2011 Antecedentes personales Varón de 54 años de edad. Ex fumador. No factores de riesgo cardiovascular
TAQUIARRITMIA PAROXÍSTICA RECURRENTE A propósito de un caso Dr. Julio J. Gamazo 28 de Noviembre de 2011 Antecedentes personales Varón de 54 años de edad. Ex fumador. No factores de riesgo cardiovascular
Arritmias (taqui-bradiarritmias) Dra. Chirife, Josefina
 Arritmias (taqui-bradiarritmias) Dra. Chirife, Josefina Conducción normal Conducción normal PR: 120-200 ms qrs: 120 ms QT: 440 ms Conducción normal ECG: RS. FC 95lpm, PR160ms, AqRs +30º. Mecanismos de
Arritmias (taqui-bradiarritmias) Dra. Chirife, Josefina Conducción normal Conducción normal PR: 120-200 ms qrs: 120 ms QT: 440 ms Conducción normal ECG: RS. FC 95lpm, PR160ms, AqRs +30º. Mecanismos de
BLOQUEO AURICULOVENTRICULAR
 BLOQUEO AURICULOVENTRICULAR PACE-MD; www.pacemd.org San Miguel de Allende, México DEFINICION Es un trastorno de la conducción del estímulo producido por la dismunución de la velocidad de propagación o
BLOQUEO AURICULOVENTRICULAR PACE-MD; www.pacemd.org San Miguel de Allende, México DEFINICION Es un trastorno de la conducción del estímulo producido por la dismunución de la velocidad de propagación o
LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica
 LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica 24 de Septiembre de 2012. H. Miguel Servet. Zaragoza Salvan Vidas? Mortalidad el primer año de
LOS DISTINTOS TIPOS DE MCP Y SU APLICACION SEGUN LAS GUIAS DE ESTIMULACION CARDIACAS. Interpretación Básica 24 de Septiembre de 2012. H. Miguel Servet. Zaragoza Salvan Vidas? Mortalidad el primer año de
FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra.
 FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra. Paola García ARRITMIAS SUPRAVENTRICULARES TRASTORNOS DE LA CONDUCCIÓN ARRITMIAS VENTRICULARES
FIBRILACIÓN AURICULAR Y ARRITMIAS. NOVEDADES DIAGNÓSTICO TERAPÉUTICAS. Modera: Dr. J. C. Mar?n GuBérrez Presenta: Dra. Paola García ARRITMIAS SUPRAVENTRICULARES TRASTORNOS DE LA CONDUCCIÓN ARRITMIAS VENTRICULARES
Capítulo 9 - ARRITMIAS CARDÍACAS
 Sección Cardiología Capítulo 9 - ARRITMIAS CARDÍACAS Ana Garzarán Teijeiro, Fernando Galve Royo, Antonio Martínez Oviedo Denominamos como arritmia a todo ritmo cardíaco diferente del ritmo sinusal normal.
Sección Cardiología Capítulo 9 - ARRITMIAS CARDÍACAS Ana Garzarán Teijeiro, Fernando Galve Royo, Antonio Martínez Oviedo Denominamos como arritmia a todo ritmo cardíaco diferente del ritmo sinusal normal.
CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO. Dra. María Monteagudo Dr. Tomás Segura. Casos clínicos ficticios
 6INICIO DE LA CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO Dra. María Monteagudo Dr. Tomás Segura Casos clínicos ficticios MOTIVO DE CONSULTA Varón de 80 años que acude a Urgencias por mareo
6INICIO DE LA CASO CLÍNICO 13 ANTICOAGULACIÓN EN HIPERTENSO Y DIABÉTICO Dra. María Monteagudo Dr. Tomás Segura Casos clínicos ficticios MOTIVO DE CONSULTA Varón de 80 años que acude a Urgencias por mareo
Autor: Diego Utrera López. Enfermero U.C.I. Hospital Punta de Europa
 FARMACOS Y FLUIDOS EN URGENCIAS/EMERGENCIAS PARA ENFERMERÍA Fármacos Antiarritmicos (FAA) Autor: Diego Utrera López. Enfermero U.C.I. Hospital Punta de Europa Fármacos antiarrítmicos (FAA) Control síntomas
FARMACOS Y FLUIDOS EN URGENCIAS/EMERGENCIAS PARA ENFERMERÍA Fármacos Antiarritmicos (FAA) Autor: Diego Utrera López. Enfermero U.C.I. Hospital Punta de Europa Fármacos antiarrítmicos (FAA) Control síntomas
Nuevas perspectivas de tratamiento en la Fibrilación Auricular
 Nuevas perspectivas de tratamiento en la Fibrilación Auricular Dra. Ana Isabel Heiniger Jefe de servicio de Hematología HRU Carlos Haya. Málaga VII DÍA NACIONAL DEL PACIENTE ANTICOAGULADO Y CORONARIO 17
Nuevas perspectivas de tratamiento en la Fibrilación Auricular Dra. Ana Isabel Heiniger Jefe de servicio de Hematología HRU Carlos Haya. Málaga VII DÍA NACIONAL DEL PACIENTE ANTICOAGULADO Y CORONARIO 17
TRATAMIENTO ANTICOAGULANTE EN LA FIBRILACIÓN AURICULAR DEL HIPERTENSO
 TRATAMIENTO ANTICOAGULANTE EN LA FIBRILACIÓN AURICULAR DEL HIPERTENSO Madrid, 6 de mayo de 2011 Vicente Bertomeu González Unidad de Arritmias Hospital Universitario de San Juan HOJA DE RUTA 1. Indicaciones
TRATAMIENTO ANTICOAGULANTE EN LA FIBRILACIÓN AURICULAR DEL HIPERTENSO Madrid, 6 de mayo de 2011 Vicente Bertomeu González Unidad de Arritmias Hospital Universitario de San Juan HOJA DE RUTA 1. Indicaciones
CURSO PRECONGRESO: CASO CLINICO FA. Rosario Santolaya Perrín. Hospital Universitario Príncipe de Asturias
 CURSO PRECONGRESO: CASO CLINICO FA Rosario Santolaya Perrín. Hospital Universitario Príncipe de Asturias 10 de noviembre de 2015 Definición y tipos de FA La FA se define como una arritmia cardiaca con
CURSO PRECONGRESO: CASO CLINICO FA Rosario Santolaya Perrín. Hospital Universitario Príncipe de Asturias 10 de noviembre de 2015 Definición y tipos de FA La FA se define como una arritmia cardiaca con
LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE.
 Primera ponencia: El dolor torácico LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE. Ponente: Dr. D. José Luis Gómez Encinas Médico
Primera ponencia: El dolor torácico LA VALORACIÓN DEL PACIENTE EN EL DOMICILIO. LA DISCRIMINACIÓN TELEFÓNICA. PUNTOS CRÍTICOS PARA LA SEGURIDAD DEL PACIENTE. Ponente: Dr. D. José Luis Gómez Encinas Médico
ACxFA según ESC. Actualización 2016
 ACxFA según ESC Actualización 2016 LAURA JUAN GOMIS R3 CS RAFALAFENA TUTORA: MD AICART ÍNDICE 1. Introducción 2. Detección FA 3. Patrones FA 4. Carga sintomática 5. Evaluación recomendada 6. FR y ECV concomitantes
ACxFA según ESC Actualización 2016 LAURA JUAN GOMIS R3 CS RAFALAFENA TUTORA: MD AICART ÍNDICE 1. Introducción 2. Detección FA 3. Patrones FA 4. Carga sintomática 5. Evaluación recomendada 6. FR y ECV concomitantes
HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction)
 HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction) TheoMeyer, MD, DPhil; Jeffrey Shih, MD; and Gerard Aurigemma, MD Ann Intern Med. 1 January 2013;158(1) INTRODUCCIÓN: - La insuficiencia
HeartFailureWithPreservedEjection Fraction(DiastolicDysfunction) TheoMeyer, MD, DPhil; Jeffrey Shih, MD; and Gerard Aurigemma, MD Ann Intern Med. 1 January 2013;158(1) INTRODUCCIÓN: - La insuficiencia
DROGAS Y FLUIDOS EN RCP
 DROGAS Y FLUIDOS EN RCP -2007 UTILIDADES TERAPEUTICAS CLASE I CLASE IIa CLASE IIb CLASE III siempre útil probablemente útil posiblemente útil perjudiciales excelente bueno regular malo GENERALIDADES La
DROGAS Y FLUIDOS EN RCP -2007 UTILIDADES TERAPEUTICAS CLASE I CLASE IIa CLASE IIb CLASE III siempre útil probablemente útil posiblemente útil perjudiciales excelente bueno regular malo GENERALIDADES La
PROGRAMA PRUEBA DE RESIDENCIA DE GERIATRÍA
 PROGRAMA PRUEBA DE RESIDENCIA DE GERIATRÍA PRUEBA DE AGUDOS, como encare clínico A) FORMACIÓN BÁSICA EN GERONTOLOGIA Y GERIATRÍA 1. Teoría y práctica de la valoración geriátrica integral: Valoración clínica,
PROGRAMA PRUEBA DE RESIDENCIA DE GERIATRÍA PRUEBA DE AGUDOS, como encare clínico A) FORMACIÓN BÁSICA EN GERONTOLOGIA Y GERIATRÍA 1. Teoría y práctica de la valoración geriátrica integral: Valoración clínica,
SOPORTE VITAL AVANZADO. Arritmias PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO
 7 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre: La monitorización del electrocardiograma. El diagnóstico de las arritmias supraventriculares.
7 PLAN NACIONAL DE RCP LOS PROFESIONALES DEL ENFERMO CRÍTICO OBJETIVOS Proporcionar los conocimientos necesarios sobre: La monitorización del electrocardiograma. El diagnóstico de las arritmias supraventriculares.
NUEVOS ANTICOAGULANTES ORALES (NACOs): PROS Y CONTRAS. Dra V. Martínez Marín H.U. La Paz-idiPaz Madrid
 NUEVOS ANTICOAGULANTES ORALES (NACOs): PROS Y CONTRAS Dra V. Martínez Marín H.U. La Paz-idiPaz Madrid INTRODUCCIÓN ANTICOAGULANTE: sustancia endógena o exógena que interfiere o inhibe la coagulación de
NUEVOS ANTICOAGULANTES ORALES (NACOs): PROS Y CONTRAS Dra V. Martínez Marín H.U. La Paz-idiPaz Madrid INTRODUCCIÓN ANTICOAGULANTE: sustancia endógena o exógena que interfiere o inhibe la coagulación de
CÓDIGO INFARTO EN BIZKAIA
 CÓDIGO INFARTO EN BIZKAIA Protocolo de tratamiento del IAM con elevación del segmento ST Septiembre 2014 GRUPO DE TRABAJO } Emergencias } Servicio de Cardiología. HU Cruces } Servicio de Urgencias. HU
CÓDIGO INFARTO EN BIZKAIA Protocolo de tratamiento del IAM con elevación del segmento ST Septiembre 2014 GRUPO DE TRABAJO } Emergencias } Servicio de Cardiología. HU Cruces } Servicio de Urgencias. HU
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO
 ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
ENFERMEDAD TROMBOEMBÓLICA VENOSA EN EL EMBARAZO Y EL PUERPERIO Milagros Cruz Martínez UGC Obstetricia y Ginecología. Hospital Universitario San Cecilio. Granada INTRODUCCIÓN La enfermedad tromboembólica
Adecuación de tratamiento con nuevos anticoagulantes orales
 Adecuación de tratamiento con nuevos anticoagulantes orales Prevención primaria de episodios tromboembólicos venosos en pacientes adultos sometidos a cirugía de reemplazo total de CADERA O RODILLA. Dabigatrán
Adecuación de tratamiento con nuevos anticoagulantes orales Prevención primaria de episodios tromboembólicos venosos en pacientes adultos sometidos a cirugía de reemplazo total de CADERA O RODILLA. Dabigatrán
TALLER SEMIOLOGÍA marzo 2011
 Devolución n de la evaluación n diagnóstica (participaron 131) TALLER SEMIOLOGÍA marzo 2011 EVALUACIÓN N DIAGNÓSTICA: DEVOLUCIÓN HIPERTENSIÓN CARDIOMIOPATÍAS AS INSUFICIENCIA CARDÍACA ACA 2. Bronquitis
Devolución n de la evaluación n diagnóstica (participaron 131) TALLER SEMIOLOGÍA marzo 2011 EVALUACIÓN N DIAGNÓSTICA: DEVOLUCIÓN HIPERTENSIÓN CARDIOMIOPATÍAS AS INSUFICIENCIA CARDÍACA ACA 2. Bronquitis
INFORMACIÓN AL PACIENTE NUEVOS ANTICOAGULANTES ORALES (DABIGATRAN, RIVAROXABAN, APIXABAN)
 INFORMACIÓN AL PACIENTE NUEVOS ANTICOAGULANTES ORALES (DABIGATRAN, RIVAROXABAN, APIXABAN) C O N S E L L E R I A D E S A N I D A D 1. INTRODUCCIÓN Los anticoagulantes orales son medicamentos que modifican
INFORMACIÓN AL PACIENTE NUEVOS ANTICOAGULANTES ORALES (DABIGATRAN, RIVAROXABAN, APIXABAN) C O N S E L L E R I A D E S A N I D A D 1. INTRODUCCIÓN Los anticoagulantes orales son medicamentos que modifican
SUBPROCESO TRATAMIENTO AGUDO DE LAS TAQUICARDIAS SINTOMÁTICAS
 7SUBPROCESO TRATAMIENTO AGUDO DE LAS TAQUICARDIAS SINTOMÁTICAS Definición global Designación: Proceso de atención urgente al paciente que presenta síntomas asociados a una taquicardia (pulso o registro
7SUBPROCESO TRATAMIENTO AGUDO DE LAS TAQUICARDIAS SINTOMÁTICAS Definición global Designación: Proceso de atención urgente al paciente que presenta síntomas asociados a una taquicardia (pulso o registro
PROTOCOLO DE LA UNIDAD DE ARRITMIAS PARA EL MANEJO DE LA ANTICOAGULACIÓN ORAL EN PROCEDIMIENTOS DE ELECTROFISIOLOGÍA Y ESTIMULACIÓN CARDÍACA.
 PROTOCOLO DE LA UNIDAD DE ARRITMIAS PARA EL MANEJO DE LA ANTICOAGULACIÓN ORAL EN PROCEDIMIENTOS DE ELECTROFISIOLOGÍA Y ESTIMULACIÓN CARDÍACA. 1. Ablación Fibrilación Auricular 1.1. Previo al procedimiento
PROTOCOLO DE LA UNIDAD DE ARRITMIAS PARA EL MANEJO DE LA ANTICOAGULACIÓN ORAL EN PROCEDIMIENTOS DE ELECTROFISIOLOGÍA Y ESTIMULACIÓN CARDÍACA. 1. Ablación Fibrilación Auricular 1.1. Previo al procedimiento
Valoración y manejo de las Taquicardias en urgencias de Atención Primaria
 Valoración y manejo de las Taquicardias en urgencias de Atención Primaria Valoración y manejo de las Taquicardias en urgencias de Atención Primaria Mónica Pardo Fresno 1, Inmaculada González Bermúdez 2,
Valoración y manejo de las Taquicardias en urgencias de Atención Primaria Valoración y manejo de las Taquicardias en urgencias de Atención Primaria Mónica Pardo Fresno 1, Inmaculada González Bermúdez 2,
PROTOCOLO DE MANEJO DE LA FIBRILACIÓN AURICULAR EN EL SERVICIO DE URGENCIAS
 Página 1 de 21 PROTOCOLO DE MANEJO DE LA FIBRILACIÓN AURICULAR EN EL SERVICIO Página 2 de 21 INTRODUCCIÓN La FA es una enfermedad grave, ya que constituye un factor predictivo independiente de mortalidad,
Página 1 de 21 PROTOCOLO DE MANEJO DE LA FIBRILACIÓN AURICULAR EN EL SERVICIO Página 2 de 21 INTRODUCCIÓN La FA es una enfermedad grave, ya que constituye un factor predictivo independiente de mortalidad,
Hipertensión arterial: epidemiología y factores predisponentes
 Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
Hipertensión arterial: epidemiología y factores predisponentes ATENCIÓN FARMACÉUTICA Aparato Cardiovascular La hipertensión arterial (HTA) es la elevación persistente de la presión arterial. En la HTA
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo
 Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
Protocolo de Actuación para pacientes con Síndrome Coronario Agudo Dra Melisa Santás Álvarez Departamentos de Cardiología y Medicina Intensiva Hospital Universitario Lucus Augusti Objetivos/necesidad de
QRS ancho supraventriculares
 Manejo de las taquiarritmias de QRS ancho supraventriculares A PROPÓSITO DE UN CASO. Nuestro caso Palpitaciones de 1 hora Mujer de 61 años No HTA, no DLP, no DM. Obesidad En estudio en Cardiología por
Manejo de las taquiarritmias de QRS ancho supraventriculares A PROPÓSITO DE UN CASO. Nuestro caso Palpitaciones de 1 hora Mujer de 61 años No HTA, no DLP, no DM. Obesidad En estudio en Cardiología por
CARDIOLOGÍA CLINICA MEDELLIN DEPARTAMENTO DE ELECTROFISIOLOGIA Y ARRITMIAS DEPARTAMENTO DE CIRUGIA CARDIOVASCULAR
 DOCUMENTO DE APOYO GUÍA DE ATENCIÓN MÉDICA FIBRILACION ATRIAL- TRATAMIENTO QUIRÚRGICO PROTOCOLO DE MANEJO PERIOPERATORIO MACROPROCESO: Atención del PROCESO: Hospitalización-UCI S paciente. Responsable:
DOCUMENTO DE APOYO GUÍA DE ATENCIÓN MÉDICA FIBRILACION ATRIAL- TRATAMIENTO QUIRÚRGICO PROTOCOLO DE MANEJO PERIOPERATORIO MACROPROCESO: Atención del PROCESO: Hospitalización-UCI S paciente. Responsable:
COMPLICACIONES CARDIOVASCULARES EN HEMODIÁLISIS
 25-26 D FBRRO D 2005 2ª RUNIÓN D HMODIÁLISIS XTRAHOSPITALARIA COMPLICACIONS CARDIOVASCULARS N HMODIÁLISIS Dra. Alicia Ibáñez Unidad de Arritmias - Cardiología. Hospital General de Alicante. MSA 1. COMPLICACIONS
25-26 D FBRRO D 2005 2ª RUNIÓN D HMODIÁLISIS XTRAHOSPITALARIA COMPLICACIONS CARDIOVASCULARS N HMODIÁLISIS Dra. Alicia Ibáñez Unidad de Arritmias - Cardiología. Hospital General de Alicante. MSA 1. COMPLICACIONS
Dr. René Asenjo G, Departamento Cardiovascular Hospital Clínico Universidad de Chile. Unidad de Arritmias. Clínica Alemana de Stgo
 Evaluación y Manejo de las Arritmias en Urgencia Dr. René Asenjo G, Departamento Cardiovascular Hospital Clínico Universidad de Chile. Unidad de Arritmias. Clínica Alemana de Stgo Taquicardias SV Taquicardias
Evaluación y Manejo de las Arritmias en Urgencia Dr. René Asenjo G, Departamento Cardiovascular Hospital Clínico Universidad de Chile. Unidad de Arritmias. Clínica Alemana de Stgo Taquicardias SV Taquicardias
Actualitzacions en anticoagulants orals
 Actualitzacions en anticoagulants orals Alfredo Bardají Servicio de Cardiología Hospital Universitario de Tarragona Joan XXIII IISPV. Universitat Rovira Virgili I JORNADA D ACTUALITZACIÓ EN RISC CARDIOVASCULAR
Actualitzacions en anticoagulants orals Alfredo Bardají Servicio de Cardiología Hospital Universitario de Tarragona Joan XXIII IISPV. Universitat Rovira Virgili I JORNADA D ACTUALITZACIÓ EN RISC CARDIOVASCULAR
Historia clínica. Pedro
 Pedro Edad Peso Sexo 84 79 kg V Presión Sanguínea 140/76 mmhg Pulso 81 lpm Creatinina Sérica 1.3 mg/dl Aclaramiento de Creatinina (Cockcroft-gault) Historia clínica Hipertensión durante 10 años Insuficiencia
Pedro Edad Peso Sexo 84 79 kg V Presión Sanguínea 140/76 mmhg Pulso 81 lpm Creatinina Sérica 1.3 mg/dl Aclaramiento de Creatinina (Cockcroft-gault) Historia clínica Hipertensión durante 10 años Insuficiencia
SEMINARIO TALLER ESTRATEGIAS DE EVALUACIÓN DE RIESGO Y TRATAMIENTO LUEGO DE LA FASE AGUDA DEL IAM
 1 HISTORIAS CLÍNICAS Historia 1 68 años, sexo masculino. Diabético tipo 2, HTA, dislipémico. Consulta por angor típico prolongado de 4 horas de evolución. ECG al momento de la consulta muestra supradesnivel
1 HISTORIAS CLÍNICAS Historia 1 68 años, sexo masculino. Diabético tipo 2, HTA, dislipémico. Consulta por angor típico prolongado de 4 horas de evolución. ECG al momento de la consulta muestra supradesnivel
ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO
 INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
INSUFICIENCIA CARDIACA FRANCISCA ROSA MARTÍNEZ MIR 1º MF Y C HUÉRCAL-OVERA ÍNDICE DEFINICIÓN.EPIDEMIOLOGÍA CLASIFICACIONES CLÍNICA DIAGNÓSTICO TRATAMIENTO DEFINICIÓN Toda situación en la que el corazón
2.- DEFINICION: CLASIFICACION:
 INSUFICIENCIA CARDIACA CONGESTIVA. CIAP-2: (K77) Insuficiencia Cardiaca CIE-10: (I50) Insuficiencia Cardíaca 2.- DEFINICION: Criterios de definición de Insuficiencia Cardiaca Congestiva. (Sociedad Europea
INSUFICIENCIA CARDIACA CONGESTIVA. CIAP-2: (K77) Insuficiencia Cardiaca CIE-10: (I50) Insuficiencia Cardíaca 2.- DEFINICION: Criterios de definición de Insuficiencia Cardiaca Congestiva. (Sociedad Europea
CASO CLÍNICO: Insuficiencia cardíaca en una paciente portadora de prótesis mitral por enfermedad reumática previa
 CASO CLÍNICO: Insuficiencia cardíaca en una paciente portadora de prótesis mitral por enfermedad reumática previa Paciente de 53 años, de sexo femenino que acude a urgencias en Noviembre 2012. Procedente
CASO CLÍNICO: Insuficiencia cardíaca en una paciente portadora de prótesis mitral por enfermedad reumática previa Paciente de 53 años, de sexo femenino que acude a urgencias en Noviembre 2012. Procedente
