AGITACIÓN PSICOMOTRIZ EN PACIENTE ANCIANO
|
|
|
- Benito Araya Olivares
- hace 7 años
- Vistas:
Transcripción
1 AGITACIÓN PSICOMOTRIZ EN PACIENTE ANCIANO Mujer de 71 años traída por 061 y Guardia Civil por episodio de agitación psicomotriz y agresividad hacia terceros en domicilio. Está totalmente inabordable a la exploración, agresividad física y verbal con lenguaje incoherente. PREGUNTAS PARA ENCAMINAR EL CUADRO CLINICO: Está orientada en tiempo y espacio? Fluctúa el nivel de conciencia a lo largo del día? Existe hostilidad o agresividad? Tiene cambios de humor? Es el discurso incoherente? Presenta alucinaciones? Comienzo agudo/subagudo o crónico? Exploración psicopatológica en Urgencias: Consciente, desorientada en tiempo y espacio. Desorganización conductual con inquietud psicomotriz, discurso saltígrado e incoherente, verborrea, lenguaje soez impropio de ella. Se muestra desconfiada, tono demandante. Disforia. Impresiona de clínica psicótica activa con soliloquios, alucinaciones auditivas e ideación delirante de perjuicio hacia los vecinos y familia. Nulo insight. Insomnio mixto de una semana de evolución. COMPLETAR HISTORIA CLINICA CON: Antecedentes personales (diagnósticos previos, tratamientos, consumo de tóxicos) Anamnesis de la familia Exploración física. Imprescindible exploración neurológica. No reacción adversa a medicamentos. Sin antecedentes médico-quirúrgicos de interés. Sin tratamiento habitual. Refieren síndrome depresivo a seguimiento por su Médico de Atención Primaria desde hace cuatro años, tras la separación de un hijo. La familia relata alteraciones del comportamiento como agresividad y desconfianza hacia los más allegados de dos años de evolución con empeoramiento progresivo comenzando con pequeños olvidos. Ahora piensa que le roban los santos y le entran en casa, habla sola. Su marido refiere empeoramiento marcado en los últimos meses, no duerme y dice que
2 incluso no lo reconoce como su marido por tener otras características; en un ocasión la paciente cogió una botella sin motivo aparente y golpeo a su marido. Ha dejado de hacer las actividades básicas en domicilio. Su hermana dice que cuando está bien es una persona educada y no es una persona agresiva. PUNTOS CLAVE: Diagnóstico diferencial Descartar causas orgánicas TIPOS DE TRASTORNOS DE ACTIVIDAD A MENUDO REFERIDOS COMO AGITACIÓN EN EL ANCIANO: Hiperactividad sin finalidad u objetivo (estimulación molesta o demandas y comportamientos inquietantes) Deambula uno lejos del hogar u otros ambientes protectores Conductas y/o comportamientos sociales exhibicionistas inapropiados o agresivo (desinhibición, gritar, agarrar, tirar, insinuaciones sexuales o gestos suicidas) Resistencia a la asistencia (tales como la combatividad con la atención de enfermería personal o de otro tipo; rehusar la toma de medicamentos necesarios, alimentación o líquidos, o o negarse a participar en procedimientos necesarios, como muestra de sangre, recolección de orina, o estudios radiológicos) Trastornos del ciclo de sueño-vigilia CIRCUNSTANCIAS QUE PUEDEN DISPARAR AGITACIÓN EN ANCIANO: Un entorno con niveles de estimulación inapropiados Sobrestimulación: - Tiene el paciente un compañero de cuarto que se entromete excesivamente en su espacio personal? - El entorno es demasiado ruidoso (como sistemas de oxígeno o ventiladores) o personas que gritan incesantemente? - Los miembros del personal entran y salen de la habitación debido a los cambios de turno? - Tiene el paciente actividades con las que entretenerse y sentirse autónomo? - Los niveles de exposición a estímulos sensoriomotores son adecuados? - Las actividades diarias están programadas en relación a la capacidad funcional del paciente? La presencia de objetos o personas que desencadenen recuerdos o sentimientos estresantes. - Cree el paciente que algún miembro de la familia es responsable de su ingreso? - Piensa el paciente que alguno de los amigos que lo visitan en el hospital se puede apropiar de su casa? - Está preocupado el paciente por las contenciones u otro sistema de seguridad? La necesidad de comer, beber, uso del baño, uso de gafas o audífonos. - Está el paciente hambriento o tiene sed? - Necesita el paciente ser orientado en las instalaciones o ser aseado? - Necesita el paciente gafas, audífonos o algún otro sistema de ayuda sensorial?
3 Para diferenciar ante qué tipo de agitación estamos, evaluamos el estado mental del paciente teniendo en cuenta los ítems siguientes que aparecen en la tabla: AGITACIÓN ORGÁNICA AGITACIÓN PSIQUIÁTRICA NIVEL DE CONCIENCIA Fluctuante, sobre todo No fluctuación. Conciencia clara obnubilación nocturna COMPORTAMIENTO Inquieto, actitud exigente, demanda ayuda, se arranca vía/ Hostilidad o agresividad hacia terceros sonda HABLA Discurso incoherente Tono elevado, verborrea, disgregado, fuga de ideas HUMOR Fluctuante, lábil Disforia o euforia PENSAMIENTO ESTADO COGNITIVO OTROS DATOS Confusión, alucinaciones visuales, delirio + actividad ocupacional, ideación delirante especialmente de perjuicio Desorientación temporoespacial, amnesia completa del episodio Taquicardia, taquipnea, fiebre, focalidad neurológica Alucinaciones auditivas, ideación delirante de perjuicio en esquizofrenia o megaloide en manía Orientación temporoespacial Antecedentes psiquiátricos También, habrá que saber diferenciar entre un cuadro clínico ansioso y agitado: AGITACIÓN Estado en el que prima la activación física y conductual. Normalmente empeora por la noche. Comúnmente asociada a rabia e irritabilidad. Empeora en la puesta de sol. Suele correlacionarse con deterioro cognitivo. No existe relación con episodios previos de ansiedad. ANSIEDAD Estado en el que prima la aprehensión interior, miedo, terror. Puede empeorar por la noche, pero suele empeorar en las primeras horas de la mañana. Asociada con depresión. No empeora en la puesta de sol. No se relaciona con deterioro cognitivo. Historia previa de ansiedad o depresión. Las principales causas de agitación orgánica se deben a: DELIRIUM O CUADRO CONFUSIONAL AGUDO: INTOXICACIONES POR: SÍNDROMES DE ABSTINENCIA -Alteraciones metabólicas -Infecciones sistémicas y/o del SNC -Fiebre -Insuficiencia Respiratoria -Insuficiencia Cardíaca -Insuficiencia Hepática (encefalopatía hepática) -Insuficiencia Renal (encefalopatía urémica) -Traumatismos craneoencefálicos y politraumatismos -Estados postoperatorios -Crisis parciales -Ictus isquémicos o hemorrágicos -Tumores intracraneales -Tumores diseminados -Delirium superpuesto a demencia -Alcohol -Estimulantes (cocaína, anfetaminas y otros) -Cannabis -Neurolépticos -Benzodiacepinas -Anticolinérgicos -Alcohol (delirium tremens) -Benzodiacepinas -Opiáceos -Otros
4 -Tratamiento con: levodopa, digital, cimetidina, ranitidina, anticolinérgicos (biperideno, atropina) -Antihistamínicos, Antiepilépticos, Analgésicos, Corticoides, Benzodiacepinas, Neurolépticos sedantes (levomepromacina, tioridacina,, clorpromacina) Son más frecuentes en ancianos, sobre todo en aquellos con deterioro cognitivo por lo que es preciso descartar las causas potencialmente letales: hipoxia, hipoglucemia, arritmias, encefalopatía hipertensiva, intoxicaciones y meningitis. Las infecciones respiratorias y urinarias son muy frecuentes. También es común la deshidratación y la sobredosificación de psicofármacos. En jóvenes descartar el consumo y la abstinencia de psicofármacos. CAUSAS PSIQUIÁTRICAS RELACIONADAS CON LA AGITACIÓN EN EL ANCIANO Psicosis (paranoia, alucinaciones) Trastornos afectivos (especialmente manía) Ansiedad Delirium Trastorno psicótico o de ánimo relacionado con enfermedad orgánica Demencia TRASTORNOS COMUNES QUE PUEDEN CONTRIBUIR A AGITACIÓN Artritis Diarrea Estreñimiento Infección urinaria Levaduras vaginales Úlceras por decúbito Tiña Reflujo gastroesofágico Cefalea Dolores musculares Problemas dentales Condiciones podológicas Disminución de la visión Pérdida auditiva PREGUNTAS A LA HORA DE ABORDAR AL PACIENTE AGITADO: Cuál debe ser la actitud del profesional sanitario frente al paciente? Cuál sería el tratamiento? Deberíamos solicitar pruebas complementarias? Cuáles? Ante un paciente agitado no es posible establecer unas pautas rígidas de conducta dado que intervienen muchos factores: la causa de la agitación, la situación en la que se produce, disponibilidad de los medios de contención y de diagnóstico y tratamiento. La agitación puede suponer un riesgo para el enfermo y/ o su entorno. La situación habitual con la que el médico se encuentra es la de un paciente agitado o violento, que está rodeado de personas (ya sean familiares, policía, otros enfermos, personal sanitario), las
5 cuales esperan que el médico tome el mando de la situación y haga algo. Esto puede generar considerable tensión en el médico, de la que deber ser consciente a fin de evitar que interfiera en sus decisiones. La actitud y los sentimientos que transmita el médico pueden influir de manera decisiva para que el caso evolucione en un sentido u otro. El médico debe identificarse como tal y recalcar que lo que pretende es ayudarle. Además debe: - preocuparse por su propia seguridad, es preferible no quedarse a solas con él - aparentar calma y control de la situación - hablar despacio y suavemente sin provocar ni juzgarle, de forma neutral y concreta - mostrar respeto por el paciente - no distanciarse ni mirarle fijamente - facilitar que el paciente hable y escucharle Si la contención verbal señalada no es suficiente para que el paciente se tranquilice o existe riesgo de daño o lesión a otras personas debe considerarse la sujeción mecánica. Como medida de prevención de caídas ante pacientes agitados el personal de enfermería puede indicar una sujeción mecánica en situación de urgencia, debiendo posteriormente avisar al médico. Es importante no precipitarse en la administración de medicación sedante y antes de proceder a la misma se debe tener suficientemente claro la causa subyacente de la agitación psicomotri y realizar cuidadoso control de la función respiratoria, de las constantes vitales y del nivel de conciencia. Por ello siempre que sea posible se instaurará un tratamiento etiológico de la agitación, de ahí la importancia de indagar o descartar las posibles causas orgánicas. El tratamiento sintomático abarca desde Antipsicóticos Típicos como Haloperidol y Levomepromacina, Antipsicóticos Atípicos como Olanzapina, Risperidona y Quetiapina hasta el grupo de las Benzodiacepinas. Es preferible la vía oral que parenteral, aunque no siempre es posible. Las dosis deben ajustarse según las características de cada paciente (peso, edad, función respiratoria, presencia de enfermedades )
6 Los ensayos controlados de los antipsicóticos convencionales muestran que son de un 18% a un 26% más eficaces que el placebo. Sin embargo, su uso se acompaña de alta carga de enfermedades cardiovasculares graves, efectos anticolinérgicos, síntomas extrapiramidales y discinesia tardía. Los síntomas extrapiramidales disminuyen la movilidad y aumentan el riesgo de infecciones y caídas y aumenta el riesgo de mortalidad. Los antipsicóticos atípicos son la clase más ampliamente utilizada de medicamentos psicotrópicos en el tratamiento de la psicosis y/o síntomas conductuales y psicológicos de la demencia. Un meta-análisis de los antipsicóticos atípicos sugiere que tanto la risperidona como la olanzapina ayudan a reducir la agresividad, además la risperidona ayuda a reducir los síntomas psicóticos. Sin embargo, ambos medicamentos se asociaron con eventos cerebrovasculares graves y síntomas extrapiramidales. En ensayos clínicos sobre la eficacia de antipsicóticos en el contexto de la enfermedad de Alzheimer (CATIE-AD), la risperidona y la olanzapina han resultado ser beneficiosas, pero la tasa de interrupción debido a efectos adversos fue alta. El estudio CATIE-AD no mostró mejoría en el funcionamiento, las necesidades de atención, o la calidad de vida. Este estudio también mostró un empeoramiento de la función cognitiva entre los paciente tratados con antipsicóticos atípicos en comparación con los que recibieron placebo. La risperidona es el fármaco mejor estudiado de los antipsicóticos atípicos para la psicosis y trastornos del comportamiento asociados a demencia. Sus ventajas incluyen sedación mínima, menor aumento de peso, y menos efectos metabólicos y anticolinérgicos en comparación con la olanzapina y la clozapina. Los principales secundarismos incluyen síntomas extrapiramidales relacionados con la dosis, hiperprolactinemia, osteoporosis, hipotensión ortostática y cataratas de causa metabólica. Un estudio sobre el riesgo de recaída mostró que la interrupción de la risperidona aumentó el riesgo de recaídas entre los pacientes con Alzheimer y episodios de psicosis o agitación. La olanzapina demostró que disminuye la psicosis y los trastornos de la conducta en general; sin embargo, la tasa de abandono fue alta. La incidencia de síntomas extrapiramidales es baja. Los principales inconvenientes de la olanzapina incluyen sedación, aumento de peso, los efectos adversos metabólicos, hipotensión ortostática y
7 efectos anticolinérgicos, así como el síndrome post-inyeección en caso de la administración depot. La quetiapina no ha mostrado eficacia para los síntomas psicóticos, pero sí mejoría de la agresividad. Las ventajas de la quetiapina incluyen riesgo insignificante de síntomas extrapiramidales, efectos anticolinérgicos mínimos, y menos efectos adversos metabólicos. Las principales problemas asociados son la sedación e hipotensión ortostática. El aripiprazol demostró una eficacia modesta en los ensayos clínicos controlados con placebo, con mejoras en la psicosis y agitación. Generalmente es bien tolerado. Una leve somnolencia fue uno de los eventos adversos informados con mayor frecuencia, pero no se asoció con caídas o lesión accidental. No fueron observadas clínicamente alteraciones significativas del ECG ni cambios de peso. No hay ensayos controlados de la clozapina para los pacientes con Alzheimer. La clozapina tiene las ventajas de bajo riesgo de síntomas extrapiramidales y discinesia tardía, y puede ser eficaz para los síntomas resistentes al tratamiento. Los principales efectos adversos incluyen agranulocitosis, umbral convulsivo disminuido, aumento de peso, efectos adversos metabólicos, efectos anticolinérgicos, hipotensión ortostática y miocarditis. Tampoco hay estudios controlados de nuevos antipsicóticos atípicos, incluyendo ziprasidona, la paliperidona, iloperidona, asenapina, y lurasidona en pacientes con Alzheimer. Estos medicamentos generalmente tienen un perfil metabólico más favorable pero se necesitan más estudios para establecer la eficacia de los síntomas conductuales y psicóticos. El acido valproico mostró eficacia en el tratamiento de las conductas agresivas asociadas con la demencia, con una disminución media de 3,1 puntos en la Escala de Evaluación Psiquiátrica Breve de Factores de Agitación. Sin embargo, un estudio doble ciego, controlado con placebo de los residentes de hogares de ancianos con EA no mostró ningún beneficio de valproico para el tratamiento de la agitación y una revisión más reciente corrobora que es ineficaz en el tratamiento de la agitación en pacientes con demencia y se asocia con efectos adversos.
8 Un meta-análisis de los antidepresivos para la agitación y la psicosis en la demencia mostró que la sertralina y el citalopram se asociaron con una reducción en los síntomas de la agitación en comparación con el placebo. No hubo diferencias en las tasas de abstinencia a causa de eventos adversos para los ISRS en comparación con el placebo. Un estudio de 17 días mostró una mejoría significativa en la agitación y labilidad de pacientes hospitalizados tratados con citalopram. La tasa de abandono fue de 52% para el citalopram y el 57% para el placebo, sobre todo debido a la falta de eficacia. Las principales preocupaciones que dan estos medicamentos incluyen el riesgo de hemorragias internas. La trazodona ha tenido un éxito parcial en el tratamiento de la agitación en la demencia. Las benzodiazepinas proporcionan un alivio agudo de la agitación, pero se asocian con sedación y un mayor riesgo de caídas. Los pacientes que recibieron inhibidores de la colinesterasa, como el donepezilo, rivastigmina y galantamina han mostrado algunas mejoras de comportamiento en comparación con los que recibieron placebo. Un estudio reciente demostró que la memantina no mejoró significativamente la agitación en pacientes con EA de moderada a grave. Sin embargo, se ha demostrado ser más eficaz que el placebo a nivel cognitivo. Pautas de administración: EPISODIO AGUDO Pauta 1: Risperdal 3-4ml Pauta 2: 1ampolla haloperidol IM repitiendo cada 30-40min hasta 3-4 ampollas Pauta 3: 30 gotas haloperidol v.o repitiendo cada 30 min hasta gotas Si escasa o nula confusión y presentan síntomas de ansiedad: 1 o 2 comprimidos de Lorazepam de 1mg (Orfidal, Idalprem) se pueden añadir a cualquiera de las pautas anteriores.
9 EPISODIO SUBAGUDO O CRÓNICO Pauta 1: 1-2 mg Risperdal cada 12 horas, pudiendo añadir entre 1-3 mg por la noche Pauta 2: 5 a 20 gotas de haloperidol cada 8 horas, añadiendo de 15 a 25 gotas a mayores por la noche Pauta 3: a cualquiera de las anteriores, en caso de ansiedad y escasa confusión, añadir de Lorazepam 1mg. Ante un paciente con agitación de causa orgánica las pruebas complementarias habituales para detectar los posibles factores desencadenantes son: - Hemograma completo - Bioquímica (sodio, potasio, glucosa, urea, creatinina, función hepática -GOT, GPT, GGT-) - Electrocardiograma (ECG) - Sedimento de orina - Radiografía de tórax - Gasometría arterial si antecedentes respiratorios. - Detección de drogas y fármacos - TAC Pruebas adicionales basadas en la sospecha clínica: - Punción Lumbar - RMN - Electroencefalograma (EEG) - Proteinograma - Vitaminas ( ácido fólico y vitamina B12) - Serología luética, VIH, hepatitis - Función tiroidea ( T4, T3,TSH) - Anticuerpos antinucleares PREGUNTAS PARA CONCLUIR EL CASO Cómo evoluciona la paciente? Cuál es la sospecha diagnóstica?
10 La paciente ingresó de forma involuntaria en Unidad de Agudos con la hipótesis diagnostica de descompensación psicótica. Se mostró agresiva, irritable, inquieta, con un discurso de estirpe delirante, desorganizada conductualmente y con actividad semiocupacional a lo largo de los días de su estancia en el hospital. En los análisis iniciales presentó infección urinaria que remitió con fosfomicina aunque la clínica descrita se mantuvo. Llevaba cuatro años con ánimo bajo y comenzaron las pérdidas de memoria aunque no estaba a seguimiento por ningún especialista. Se le realizó un TAC craneal y se objetivaron áreas de gliosis vascular crónica y atrofia cortical. Con los días se intentó ajustar la medicación a la mínima dosis eficaz para evitar secundarismos en una paciente que no mejoraba. Se realizó una interconsulta a Medicina Interna y a Neurología porque presentaba contracciones involuntarias del hombro derecho. PARA COMPLETAR EL ESTUDIO: - Interconsulta con Medicina Interna - Interconsulta con Neurología Medicina Interna realizó la siguiente valoración: paciente con síndrome confusional y delirante, sin semiología, ni datos biológicos hasta el momento, ni prueba de imagen compatible con problema orgánico estructural. Considerar realizar punción lumbar. Neurología consideró que probablemente se tratase de algún tipo de demencia degenerativa de dos o tres años de evolución y recomendó ácido valproico a dosis bajas para las mioclonias. Para completar el estudio se realizó punción lumbar con bioquímica, cultivo y citología de líquido cefalorraquídeo, además de proteína Se solicitaron marcadores tumorales, anticuerpos onconeuronales y un EEG. El resultado del EEG mostraba un trazado desorganizado, encefalopático pero no claramente compatible con los hallazgos típicos de ECJ. La sospecha diagnóstica que se planteaba era demencia vs síndrome confusional superpuesto a demencia inicial. Pasados 30 días en nuestro servicio y tras el ajuste de medicación la paciente era capaz de mantener una conversación agradable y responder directamente a preguntas, a pesar de que se objetivaba deterioro cognitivo evidente (dificultad para recuperar los nombres de
11 las cosas, no memoria de fijación inmediata pero sí remota, desorientada en tiempo y espacio). Estaba menos inquieta y con marcha estable. La familia se encargó de gestionar una plaza en una residencia y se marchó de alta con el diagnóstico de: - DEMENCIA DEGENERATIVA (probable tipo EA o DCL a filiar en evolución) con sintomatología psicótica y alteraciones conductuales. - EPISODIOS CONFUSIONALES Y con el siguiente tratamiento: ácido valproico, quetiapina y rivastigmina. CONCLUIMOS En el anciano con demencia, la agitación puede ser un síntoma más del propio síndrome, especialmente en fases avanzadas, o la forma de manifestar un síntoma provocado por un proceso intercurrente. El síndrome confusional agudo o delirium es un cuadro de inicio brusco y evolución fluctuante, que cursa con alteración de la atención y del nivel de conciencia, y con alteraciones cognitivas (memoria, orientación, percepción y lenguaje) no asociadas a demencia; en el que existe un proceso subyacente, una sustancia inductora o múltiples causas confluyentes. Hay que tener presente, que en una demencia periódicamente suelen presentarse estados confusionales agudos. No es raro que un cuadro de delirium ponga de manifiesto una demencia subyacente que hasta entonces había pasado inadvertida. Clínicamente el delirium puede dividirse en: hipoactivo (letargia), hiperactivo (agitado) o mixto. Los pacientes que al momento de alta no han recuperado su estado mental previo, requieren mayor cuidado en su domicilio o incluso institucionalización.
12 PERLAS CLÍNICAS ACERCA DE LA AGITACIÓN: Es una urgencia médica y probablemente se trate de la urgencia psiquiátrica domiciliaria más frecuente. Puede ser un síntoma y/o signo de una gran variedad de trastornos, tanto psiquiátricos como somáticos. El error más grave que se puede cometer ante un paciente agitado es suponer que es de origen psiquiátrico y obviar las posibles causas orgánicas, que algunas son letales en poco tiempo. Sospechar organicidad ante una agitación de comienzo agudo o subagudo en paciente sin antecedentes psiquiátricos. ERRORES DE LA PRÁCTICA CLÍNICA: 1- Comenzar el tratamiento farmacológico antes de haber descartado la causa subyacente. 2- Usar las BZD como hipnóticos en pacientes con demencia. 3- Olvidar que los propios neurolépticos pueden causar agitación por sí mismos. 4- Mantener un tratamiento para la agitación a pesar de ser inefectivo. 5- No revisar periódicamente el tratamiento y mantenerlo de forma indefinida. 6-Confundir algunos efectos secundarios del uso de neurolépticos (parkinsonismo, acatisia) como empeoramiento de la agitación y en consecuencia aumentar su dosis. BIBLIOGRAFIA 1. Stern T, Fricchione G, Cassem N et al. Massachusetts General Hospital. Handbook of General hospital psychiatry. Sixth edit. Elsevier. 2010; 39: ; 44: Chinchilla Moreno A. Breviario de urgencias psiquiátricas. Barcelona: Elsevier Masson, Gómez-Reino Rodríguez I.; López Cortiñas MJ. Agitación y Delirium. En Aspectos psiquiátricos y psicológicos del paciente médico-quirúrgico. Ed. Fundación Cabaleiro Goas. Complexo Hospitalario de Ourense. 2008; 2: Gómez-Reino Rodríguez I.; López Cortiñas MJ. Demencias. En Aspectos psiquiátricos y psicológicos del paciente médico-quirúrgico. Ed. Fundación Cabaleiro Goas. Complexo Hospitalario de Ourense. 2008; 3: García Álvarez MJ, Bugarín González R. Actualización ABCDE en urgencias extrahospitalarias : Agitacion psicomotriz. Cad Aten Primaria, Ano 2012, Volume 18 Páx Rojo Rodes JE, Cirera Costa E. Abordaje del paciente agitado. Interconsulta psiquiátrica
13 7. Madhusoodanan, MD and Mark B. Ting Managing Psychosis in Patients With Alzheimer Disease By Subramoniam, Psychiatric Times. January 15, 2014 Source URL: 8. Helen H. Kyomen,, Theodore H. Whitfield, Agitation in Older Adults, GERIATRIC PSYCHIATRY, Psychiatric Times. Vol. 25 No. 8 July 1, 2008.
CASOS Y SITUACIONES. REALIDAD DEL HOSPITAL MONCLOA. RESOLUCIÓN DE PROBLEMAS
 Jornada de Contención mecánica y tratamientos obligados CBYDS-ASISA CASOS Y SITUACIONES. REALIDAD DEL HOSPITAL MONCLOA. RESOLUCIÓN DE PROBLEMAS Madrid, 11 de abril de 2013 Teléfono: 91 595 70 91 91 595
Jornada de Contención mecánica y tratamientos obligados CBYDS-ASISA CASOS Y SITUACIONES. REALIDAD DEL HOSPITAL MONCLOA. RESOLUCIÓN DE PROBLEMAS Madrid, 11 de abril de 2013 Teléfono: 91 595 70 91 91 595
Idoia Astigarraga Iriondo Psikiatria BAME-1 HGU Sesión clínica Urgencias
 Idoia Astigarraga Iriondo Psikiatria BAME-1 HGU Sesión clínica Urgencias Sindrome inespecifico, de etiología muy variada, caracterizada por una alteración del comportamiento motor con acompañamiento de
Idoia Astigarraga Iriondo Psikiatria BAME-1 HGU Sesión clínica Urgencias Sindrome inespecifico, de etiología muy variada, caracterizada por una alteración del comportamiento motor con acompañamiento de
EL PACIENTE VIOLENTO
 EL PACIENTE VIOLENTO VIOLENCIA.- es el uso intencional de la fuerza o el poder físico, de hecho o como amenaza, contra uno mismo, otra persona o un grupo, que cause o tenga muchas posibilidades de causar
EL PACIENTE VIOLENTO VIOLENCIA.- es el uso intencional de la fuerza o el poder físico, de hecho o como amenaza, contra uno mismo, otra persona o un grupo, que cause o tenga muchas posibilidades de causar
Psicofàrmacos. Escuela de parteras 2013
 Psicofàrmacos Escuela de parteras 2013 Psicofàrmacos Fàrmacos que actùan sobre las funciones cerebrales como sedantes o estimulantes, lo que produce cambios en la percepciòn, estado de ànimo, conciencia
Psicofàrmacos Escuela de parteras 2013 Psicofàrmacos Fàrmacos que actùan sobre las funciones cerebrales como sedantes o estimulantes, lo que produce cambios en la percepciòn, estado de ànimo, conciencia
TRASTORNOS MENTALES ORGANICOS AGUDOS TRASTORNO AMNÉSICO
 TRASTORNOS MENTALES ORGANICOS AGUDOS TRASTORNO AMNÉSICO CONTENIDOS Conceptualización Delirium Clínica Evaluación Pronóstico Tratamiento Otras formas clínicas Trastorno amnésico CONCEPTUALIZACIÓN Modelo
TRASTORNOS MENTALES ORGANICOS AGUDOS TRASTORNO AMNÉSICO CONTENIDOS Conceptualización Delirium Clínica Evaluación Pronóstico Tratamiento Otras formas clínicas Trastorno amnésico CONCEPTUALIZACIÓN Modelo
 URGENCIAS PSIQUIATRICAS Jorge Antolín Suárez MIR Psiquiatria Area VII Dr. Sergio Ocio León Coordinador Area VII URGENCIAS PSIQUIÁTRICAS EN LA CALLE URGENCIAS AGITACIÓN SUICIDIO (O RIESGO DE) Agitación
URGENCIAS PSIQUIATRICAS Jorge Antolín Suárez MIR Psiquiatria Area VII Dr. Sergio Ocio León Coordinador Area VII URGENCIAS PSIQUIÁTRICAS EN LA CALLE URGENCIAS AGITACIÓN SUICIDIO (O RIESGO DE) Agitación
Problemas y decisiones frecuentes. Problemas frecuentes
 DEPRESIÓN: Problemas y decisiones frecuentes Psiquiatra - Red Salud UC Problemas frecuentes Existe una moderada tasa de curación (real) de la depresión. Presenta una alta tasa de recaídas y de recurrencia.
DEPRESIÓN: Problemas y decisiones frecuentes Psiquiatra - Red Salud UC Problemas frecuentes Existe una moderada tasa de curación (real) de la depresión. Presenta una alta tasa de recaídas y de recurrencia.
DEFINICIÓN E INFORMACIÓN Estados en los que hay: sintomatología física derivada de causas psicoemocionales Más importantes en área de urgencias: 1. Tr
 TRASTORNOS SOMATOMORFOS: MANEJO EN URGENCIAS MARTA M. RUIZ SERRANO R2 MFyC ABRIL 2010 HOSPITAL LA INMACULADA. HUERCAL-OVERA DEFINICIÓN E INFORMACIÓN Estados en los que hay: sintomatología física derivada
TRASTORNOS SOMATOMORFOS: MANEJO EN URGENCIAS MARTA M. RUIZ SERRANO R2 MFyC ABRIL 2010 HOSPITAL LA INMACULADA. HUERCAL-OVERA DEFINICIÓN E INFORMACIÓN Estados en los que hay: sintomatología física derivada
Md. Rodrigo Figueroa Cabello Nivel III: Farmacología psiquiátrica básica para no médicos.
 Psicofarmacología General para No Médicos Dra. Catalina Castaño Objetivos Conocer de manera general los fármacos utilizados en TEPT Son de primera Linea? NO Los psicofarmacos son de tercera linea en el
Psicofarmacología General para No Médicos Dra. Catalina Castaño Objetivos Conocer de manera general los fármacos utilizados en TEPT Son de primera Linea? NO Los psicofarmacos son de tercera linea en el
Patricia Bravo José. Servicio de farmacia RMPD Burriana
 Patricia Bravo José Farmacéutica FH Farmacéutica FH Servicio de farmacia RMPD Burriana Los antipsicóticos se utilizan frecuentemente para tratar las alteraciones conductuales asociadas a la demencia.
Patricia Bravo José Farmacéutica FH Farmacéutica FH Servicio de farmacia RMPD Burriana Los antipsicóticos se utilizan frecuentemente para tratar las alteraciones conductuales asociadas a la demencia.
La bradicinesia se define como la lentitud para iniciar y continuar los movimientos, así como dificultad para ajustar la posición corporal.
 1 CIE-10: VI Enfermedades del sistema nervioso G00-G99 Enfermedad de Parkinson G20 GPC Diagnóstico y tratamiento de la enfermedad de Parkinson inicial en el primer nivel de atención Definición La enfermedad
1 CIE-10: VI Enfermedades del sistema nervioso G00-G99 Enfermedad de Parkinson G20 GPC Diagnóstico y tratamiento de la enfermedad de Parkinson inicial en el primer nivel de atención Definición La enfermedad
URGENCIAS PSIQUIÁTRICAS
 URGENCIAS PSIQUIÁTRICAS CRISIS DE ANSIEDAD SÍNDROME DE AGITACIÓN PSlCOMOTRIZ, CONSUMO DE ALCOHOL HISTORIA CLINICA Breve, concisa y concreta. Datos identificativos: Biográficos y sociofamiliares. Motivo
URGENCIAS PSIQUIÁTRICAS CRISIS DE ANSIEDAD SÍNDROME DE AGITACIÓN PSlCOMOTRIZ, CONSUMO DE ALCOHOL HISTORIA CLINICA Breve, concisa y concreta. Datos identificativos: Biográficos y sociofamiliares. Motivo
EPILEPSIA. Coordinadora: DRA. CLARA CABEZA ÁLVAREZ. Neurología IMI Toledo
 EPILEPSIA Coordinadora: DRA. CLARA CABEZA ÁLVAREZ Neurología IMI Toledo Se conoce por epilepsia la aquella condición en la que una persona tiene la tendencia a sufrir ataques epilépticos de repetición.
EPILEPSIA Coordinadora: DRA. CLARA CABEZA ÁLVAREZ Neurología IMI Toledo Se conoce por epilepsia la aquella condición en la que una persona tiene la tendencia a sufrir ataques epilépticos de repetición.
Revista solo ellas. Que son los trastornos psicóticos?
 Revista solo ellas Que son los trastornos psicóticos? Los trastornos psicóticos son trastornos mentales graves que causan ideas y percepciones anormales. En Las personas pierden el contacto con la realidad.
Revista solo ellas Que son los trastornos psicóticos? Los trastornos psicóticos son trastornos mentales graves que causan ideas y percepciones anormales. En Las personas pierden el contacto con la realidad.
Medicina TRASTORNOS DEL ÁNIMO. Trabajo
 Medicina TRASTORNOS DEL ÁNIMO Trabajo El presente trabajo incluye el trastorno bipolar 1, el trastorno bipolar II, la ciclotimia y el trastorno bipolar no especificado. Trastorno bipolar I: Características
Medicina TRASTORNOS DEL ÁNIMO Trabajo El presente trabajo incluye el trastorno bipolar 1, el trastorno bipolar II, la ciclotimia y el trastorno bipolar no especificado. Trastorno bipolar I: Características
ESQUIZOFRENIA Y OTROS TRASTORNOS PSICÓTICOS
 Trastornos: ESQUIZOFRENIA Y OTROS TRASTORNOS PSICÓTICOS 1 ESQUIZOFRENIA ESQUIZOFRENIA Y OTROS TRASTORNOS PSICÓTICOS Criterios para el diagnóstico de Esquizofrenia A. Síntomas característicos: Dos (o más)
Trastornos: ESQUIZOFRENIA Y OTROS TRASTORNOS PSICÓTICOS 1 ESQUIZOFRENIA ESQUIZOFRENIA Y OTROS TRASTORNOS PSICÓTICOS Criterios para el diagnóstico de Esquizofrenia A. Síntomas característicos: Dos (o más)
Trastorno bipolar Fase mixta
 Trastorno bipolar Fase mixta Dra. David (MIR2) Dra. Sales (MIR2) Dra. De Sousa (MIR2) Anna Carnes (PIR2) Sesión clínica de L Acadèmia 16 de Enero de 2013. Barcelona. Guión Caso clínico Revisión de la fase
Trastorno bipolar Fase mixta Dra. David (MIR2) Dra. Sales (MIR2) Dra. De Sousa (MIR2) Anna Carnes (PIR2) Sesión clínica de L Acadèmia 16 de Enero de 2013. Barcelona. Guión Caso clínico Revisión de la fase
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. Cualquier persona que pertenezca a la zona de salud y que acuda al sistema sanitario por cualquier motivo.
 PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
Anexo 2. Figuras y tablas
 Anexo 2. Figuras y tablas Figura 1. Algoritmo de intervención farmacológica ELEGIR TRATAMIENTO de primera generación de segunda generación* 4 6 semanas Continuar el tratamiento Efectos secundarios intolerables?
Anexo 2. Figuras y tablas Figura 1. Algoritmo de intervención farmacológica ELEGIR TRATAMIENTO de primera generación de segunda generación* 4 6 semanas Continuar el tratamiento Efectos secundarios intolerables?
Sección 9: Antiparkinsonianos
 201 Sección 9: Antiparkinsonianos 9.1 Fármacos utilizados en el parkinsonismo...202 9.2 Fármacos utilizados en el temblor esencial y trastornos relacionados...204 202 9.1 Fármacos utilizados en el parkinsonismo
201 Sección 9: Antiparkinsonianos 9.1 Fármacos utilizados en el parkinsonismo...202 9.2 Fármacos utilizados en el temblor esencial y trastornos relacionados...204 202 9.1 Fármacos utilizados en el parkinsonismo
Especialista en Neuropsicología. Sanidad, Dietética y Nutrición
 Especialista en Neuropsicología Sanidad, Dietética y Nutrición Ficha Técnica Categoría Sanidad, Dietética y Nutrición Referencia 157334-1602 Precio 39.16 Euros Sinopsis Si quiere conocer los aspectos fundamentales
Especialista en Neuropsicología Sanidad, Dietética y Nutrición Ficha Técnica Categoría Sanidad, Dietética y Nutrición Referencia 157334-1602 Precio 39.16 Euros Sinopsis Si quiere conocer los aspectos fundamentales
Importancia del medio ambiente de la. confusional. Miguel Cachón Pérez. Cristina Álvarez López. Domingo Palacios Ceña.
 Importancia del medio ambiente de la unidad d de cuidados d intensivos i para el cuidado del paciente con síndrome confusional. Miguel Cachón Pérez. Cristina Álvarez López. Domingo Palacios Ceña. Síndrome
Importancia del medio ambiente de la unidad d de cuidados d intensivos i para el cuidado del paciente con síndrome confusional. Miguel Cachón Pérez. Cristina Álvarez López. Domingo Palacios Ceña. Síndrome
Adultez I: Salud Mental Pregrado(s): Medicina
 Programa de Curso 2016-1 21/12/2016 Adultez I: Salud Mental Pregrado(s): Medicina Sistema de Cronogramas Académicos DATOS DEL NÚCLEO ÁREA Adultez HORAS TEÓRICAS 68 NÚCLEO Adultez I: Salud Mental( 3037081
Programa de Curso 2016-1 21/12/2016 Adultez I: Salud Mental Pregrado(s): Medicina Sistema de Cronogramas Académicos DATOS DEL NÚCLEO ÁREA Adultez HORAS TEÓRICAS 68 NÚCLEO Adultez I: Salud Mental( 3037081
Entendiendo la. Demencia
 Entendiendo la Demencia Qué es la Demencia La Demencia es una pérdida de la función cerebral que ocurre con ciertas enfermedades y afecta la memoria, el pensamiento, el lenguaje, el juicio y el comportamiento.
Entendiendo la Demencia Qué es la Demencia La Demencia es una pérdida de la función cerebral que ocurre con ciertas enfermedades y afecta la memoria, el pensamiento, el lenguaje, el juicio y el comportamiento.
Guía del Curso Especialista en Neuropsicología
 Guía del Curso Especialista en Neuropsicología Modalidad de realización del curso: Número de Horas: Titulación: A distancia y Online 120 Horas Diploma acreditativo con las horas del curso OBJETIVOS Si
Guía del Curso Especialista en Neuropsicología Modalidad de realización del curso: Número de Horas: Titulación: A distancia y Online 120 Horas Diploma acreditativo con las horas del curso OBJETIVOS Si
DEMENCIA. DIAGNÓSTICO DIFERENCIAL Delirium y DEPRESIÓN
 DEMENCIA DIAGNÓSTICO Ante la sospecha de deterioro cognitivo se recomienda la evaluación clínica detallada que incluya: 1. Entrevista clínica estructurada: Comienzo, tiempo de evolución, forma evolutiva,
DEMENCIA DIAGNÓSTICO Ante la sospecha de deterioro cognitivo se recomienda la evaluación clínica detallada que incluya: 1. Entrevista clínica estructurada: Comienzo, tiempo de evolución, forma evolutiva,
17/06/2012. Comorbilidad de un cuadro Psiquiátrico (Endógeno) y Abuso de Sustancias.
 SUSTANCIAS DE ABUSO Psicofarmacología Abordaje en adicciones ALCOHOL COCAINA MARIHUANA ANFETAMINAS OTRAS : JUEGO PATOLÓGICO Dr. Daniel H Santiago TRASTORNO DUAL Comorbilidad de un cuadro Psiquiátrico (Endógeno)
SUSTANCIAS DE ABUSO Psicofarmacología Abordaje en adicciones ALCOHOL COCAINA MARIHUANA ANFETAMINAS OTRAS : JUEGO PATOLÓGICO Dr. Daniel H Santiago TRASTORNO DUAL Comorbilidad de un cuadro Psiquiátrico (Endógeno)
DELIRIUM, DEMENCIA, TRASTORNOS AMNÉSICOS Y OTROS TRASTORNOS COGNOSCITIVOS
 Trastornos: DELIRIUM, DEMENCIA, TRASTORNOS AMNÉSICOS Y OTROS TRASTORNOS COGNOSCITIVOS 1 DELIRIUM, DEMENCIA, TRASTORNOS AMNÉSICOS Y OTROS TRASTORNOS COGNOSCITIVOS DELIRIUM Criterios para el diagnóstico
Trastornos: DELIRIUM, DEMENCIA, TRASTORNOS AMNÉSICOS Y OTROS TRASTORNOS COGNOSCITIVOS 1 DELIRIUM, DEMENCIA, TRASTORNOS AMNÉSICOS Y OTROS TRASTORNOS COGNOSCITIVOS DELIRIUM Criterios para el diagnóstico
ÍNDICE AD Presentación, vías de administración y aspectos farmacológicos... 3 Vías de administración... 3
 ÍNDICE NTRODUCCIÓN... 1 INTRODUCCIÓN CANNABIS (MARIGU MARIGUANA ANA)... 3 Presentación, vías de administración y aspectos farmacológicos... 3 Vías de administración... 3 COLÓGICOS... 4 ASPECT SPECTOS OS
ÍNDICE NTRODUCCIÓN... 1 INTRODUCCIÓN CANNABIS (MARIGU MARIGUANA ANA)... 3 Presentación, vías de administración y aspectos farmacológicos... 3 Vías de administración... 3 COLÓGICOS... 4 ASPECT SPECTOS OS
CURSOS PARA FAMILIARES DE ENFERMOS DE ALZHEIMER
 Cursos de Formación en el Centro Alzheimer Fundación Reina Sofía que se pueden solicitar a través del e-mail: formacion.alzh.reinasofia@madrid.org, para realizarlos en un Centro. CURSOS PARA PROFESIONALES
Cursos de Formación en el Centro Alzheimer Fundación Reina Sofía que se pueden solicitar a través del e-mail: formacion.alzh.reinasofia@madrid.org, para realizarlos en un Centro. CURSOS PARA PROFESIONALES
Memoria, Sueño y Polifarmacia en Adulto Mayor. Dr.René Meza Flores Neurólogo HRT Octubre 2013
 Memoria, Sueño y Polifarmacia en Adulto Mayor Dr.René Meza Flores Neurólogo HRT Octubre 2013 Conceptos Generales Envejecimiento: Proceso multifactorial con factores biológicos psicológicos y sociales.
Memoria, Sueño y Polifarmacia en Adulto Mayor Dr.René Meza Flores Neurólogo HRT Octubre 2013 Conceptos Generales Envejecimiento: Proceso multifactorial con factores biológicos psicológicos y sociales.
ARIPIPRAZOL En adolescentes contrastorno Bipolar I
 ARIPIPRAZOL En adolescentes contrastorno Bipolar I Información para profesionales sanitarios Preguntas frecuentes Disponible en la web de la AEMPS www.aemps.gob.es Información sobre prevención de riesgos
ARIPIPRAZOL En adolescentes contrastorno Bipolar I Información para profesionales sanitarios Preguntas frecuentes Disponible en la web de la AEMPS www.aemps.gob.es Información sobre prevención de riesgos
TABLA 1. Dosis de inicio y rango terapéutico de los antidepresivos heterocíclicos y afines TABLA 2
 TABLA 1 Dosis de inicio y rango terapéutico de los antidepresivos heterocíclicos y afines Fármaco Dosis inicio (mg/día) 1 Dosis terapéutica (mg/día) 2,3 Amitriptilina 25 a 50 100 a 300 Clorimipramina 25
TABLA 1 Dosis de inicio y rango terapéutico de los antidepresivos heterocíclicos y afines Fármaco Dosis inicio (mg/día) 1 Dosis terapéutica (mg/día) 2,3 Amitriptilina 25 a 50 100 a 300 Clorimipramina 25
Trastorno AFECTIVO BIPOLAR Generalidades y TRATAMIENTO FELIPE VALDERRAMA ESCUDERO PSIQUIATRA
 Trastorno AFECTIVO BIPOLAR Generalidades y TRATAMIENTO FELIPE VALDERRAMA ESCUDERO PSIQUIATRA Generalidades El diagnóstico del TAB es clínico Kaplan & Saddock s Textbook of Comprehensive Psychiatry, Lippincot
Trastorno AFECTIVO BIPOLAR Generalidades y TRATAMIENTO FELIPE VALDERRAMA ESCUDERO PSIQUIATRA Generalidades El diagnóstico del TAB es clínico Kaplan & Saddock s Textbook of Comprehensive Psychiatry, Lippincot
SALUD MENTAL EN MEDICINA INTERNA. José Luis Calderón Viacava Universidad Peruana Cayetano Heredia
 SALUD MENTAL EN MEDICINA INTERNA José Luis Calderón Viacava Universidad Peruana Cayetano Heredia EL MEDICO GENERAL Estrategias Sanitarias Nacionales 1.- Inmunizaciones 2.- Enfermedades Metaxénicas y otras
SALUD MENTAL EN MEDICINA INTERNA José Luis Calderón Viacava Universidad Peruana Cayetano Heredia EL MEDICO GENERAL Estrategias Sanitarias Nacionales 1.- Inmunizaciones 2.- Enfermedades Metaxénicas y otras
Es Necesario Contar con Opciones Fundamentadas para el Tratamiento de los Pacientes con Enfermedad de Alzheimer y otros Tipos de Demencia
 Artículos Comentados. Nuevos Enfoques en el Tratamiento de la Agitación en Alzheimer y otros Tipos de Demencia Es Necesario Contar con Opciones Fundamentadas para el Tratamiento de los Pacientes con Enfermedad
Artículos Comentados. Nuevos Enfoques en el Tratamiento de la Agitación en Alzheimer y otros Tipos de Demencia Es Necesario Contar con Opciones Fundamentadas para el Tratamiento de los Pacientes con Enfermedad
F52.8 Otras disfunciones sexuales no debidas a enfermedades o trastornos orgánicos.
 1 / 5 F52 Disfunciones sexuales de origen no orgánico F52.0 Ausencia o pérdida del deseo sexual. F52.1 Rechazo sexual y ausencia de placer sexual. F52.2 Fracaso de la respuesta genital. F52.3 Disfunción
1 / 5 F52 Disfunciones sexuales de origen no orgánico F52.0 Ausencia o pérdida del deseo sexual. F52.1 Rechazo sexual y ausencia de placer sexual. F52.2 Fracaso de la respuesta genital. F52.3 Disfunción
Manejo de los trastornos conductuales en las demencias
 Manejo de los trastornos conductuales en las demencias Dr. Enric Duaso Magaña UFISS de Geriatria. Servicio de Medicina Interna. Hospital Mútua de Terrassa Introducción Incrementan: Incapacidad Hospitalización
Manejo de los trastornos conductuales en las demencias Dr. Enric Duaso Magaña UFISS de Geriatria. Servicio de Medicina Interna. Hospital Mútua de Terrassa Introducción Incrementan: Incapacidad Hospitalización
SÍNTOMAS NEUROLÓGICOS. Adela Delgado Álvarez de Sotomayor ESAD Cartagena Marzo de 2009
 SÍNTOMAS NEUROLÓGICOS Adela Delgado Álvarez de Sotomayor ESAD Cartagena Marzo de 2009 SÍNTOMAS NEUROLÓGICOS 1. Compresión medular 2. Carcinomatosis Meníngea 3. Delirium S. PSICOLÓGICOS Y PSIQUIÁTRICOS
SÍNTOMAS NEUROLÓGICOS Adela Delgado Álvarez de Sotomayor ESAD Cartagena Marzo de 2009 SÍNTOMAS NEUROLÓGICOS 1. Compresión medular 2. Carcinomatosis Meníngea 3. Delirium S. PSICOLÓGICOS Y PSIQUIÁTRICOS
edicion CREADORAS KARLA DANIELA VALENZUELA ESTRELLA DENISSE PAOLA VALENZUELA TÉLLEZ SECRETARIA DE REDACCIÓN DENISSE PAOLA VALENZUELA TÉLLEZ DISEÑO
 edicion CREADORAS KARLA DANIELA VALENZUELA ESTRELLA DENISSE PAOLA VALENZUELA TÉLLEZ SECRETARIA DE REDACCIÓN DENISSE PAOLA VALENZUELA TÉLLEZ DISEÑO KARLA DANIELA VALENZUELA ESTRELLA 2 Contenido QUÉ SON
edicion CREADORAS KARLA DANIELA VALENZUELA ESTRELLA DENISSE PAOLA VALENZUELA TÉLLEZ SECRETARIA DE REDACCIÓN DENISSE PAOLA VALENZUELA TÉLLEZ DISEÑO KARLA DANIELA VALENZUELA ESTRELLA 2 Contenido QUÉ SON
Guía clínica del trastorno por déficit de atención e hiperactividad
 Guía clínica del trastorno por déficit de atención e hiperactividad Tomàs, J. NIÑOS CON EDADES COMPRENDIDAS ENTRE LOS 6 Y 12 AÑOS I. Evaluación A. Entrevista con los padres. 1. Inicio y desarrollo de los
Guía clínica del trastorno por déficit de atención e hiperactividad Tomàs, J. NIÑOS CON EDADES COMPRENDIDAS ENTRE LOS 6 Y 12 AÑOS I. Evaluación A. Entrevista con los padres. 1. Inicio y desarrollo de los
Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño
 Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño Guía de evaluación del S: evaluación del riesgo 1 Qué es síndrome de la apnea hipopnea del sueño
Puede ser apnea del sueño? Una guía sencilla para valorar si presenta riesgo de padecer apnea del sueño Guía de evaluación del S: evaluación del riesgo 1 Qué es síndrome de la apnea hipopnea del sueño
QUÉ ES LA ESQUIZOFRENIA
 ESQUIZOFRENIA QUÉ ES LA ESQUIZOFRENIA MANIFESTACIONES Y CONSECUENCIAS SÍNTOMAS FAMILIA DE LAS ESQUIZOFRENIAS EVOLUCIÓN O CURSO. FORMAS DE COMIENZO PRONÓSTICO CAUSAS CEREBRO Y NEUROTRANSMISORES TEORÍA DE
ESQUIZOFRENIA QUÉ ES LA ESQUIZOFRENIA MANIFESTACIONES Y CONSECUENCIAS SÍNTOMAS FAMILIA DE LAS ESQUIZOFRENIAS EVOLUCIÓN O CURSO. FORMAS DE COMIENZO PRONÓSTICO CAUSAS CEREBRO Y NEUROTRANSMISORES TEORÍA DE
TRATAMIENTOS ETIOPATÓGENICOS
 TRATAMIENTOS ETIOPATÓGENICOS TRATAMIENTO ETIOPATOGÉNICO EN ALZHEIMER DONEPEZILO ARICEPT GALANTAMINA REMINYL RIVASTIGMINA EXELON PROMETAX MEMANTINA AXURA EBIXA NAMENDA AKATINOL TRATAMIENTO ETIOPATOGÉNICO
TRATAMIENTOS ETIOPATÓGENICOS TRATAMIENTO ETIOPATOGÉNICO EN ALZHEIMER DONEPEZILO ARICEPT GALANTAMINA REMINYL RIVASTIGMINA EXELON PROMETAX MEMANTINA AXURA EBIXA NAMENDA AKATINOL TRATAMIENTO ETIOPATOGÉNICO
Trastornos del humor: Depresión
 Trastornos del humor: Depresión M. Paz García-Portilla Depresión: formas clínicas Depresión unipolar Episodio único Trastorno depresivo recurrente Depresión bipolar Trastorno bipolar Distimia Trastorno
Trastornos del humor: Depresión M. Paz García-Portilla Depresión: formas clínicas Depresión unipolar Episodio único Trastorno depresivo recurrente Depresión bipolar Trastorno bipolar Distimia Trastorno
La Atención Médica al Adulto con Síndrome de Down
 La Atención Médica al Adulto con Síndrome de Down 2 Patologías asociadas al Síndrome de Down Cardiopatías: en el adulto la más frecuente es el prolapso de la mitral, sin olvidar los cuidados de una cardiopatía
La Atención Médica al Adulto con Síndrome de Down 2 Patologías asociadas al Síndrome de Down Cardiopatías: en el adulto la más frecuente es el prolapso de la mitral, sin olvidar los cuidados de una cardiopatía
LLD Abreviado de Zoloft. Todo medicamento debe conservarse fuera del alcance de los niños.
 LLD Abreviado de Zoloft Versión: 19.0 Fecha: 20 de febrero de 2015 Aprobación ARCSA: 23 febrero de 2016 Todo medicamento debe conservarse fuera del alcance de los niños. 1. Presentación: Sertralina que
LLD Abreviado de Zoloft Versión: 19.0 Fecha: 20 de febrero de 2015 Aprobación ARCSA: 23 febrero de 2016 Todo medicamento debe conservarse fuera del alcance de los niños. 1. Presentación: Sertralina que
Evaluación de la aptitud laboral en el enfermo mental
 Evaluación de la aptitud laboral en el enfermo mental Alfredo Calcedo Barba Universidad Complutense de Madrid Hospital Gregorio Marañón alfredocalcedo@gmail.com www.psiquiatriaforense.net MARCO DONDE SURGE
Evaluación de la aptitud laboral en el enfermo mental Alfredo Calcedo Barba Universidad Complutense de Madrid Hospital Gregorio Marañón alfredocalcedo@gmail.com www.psiquiatriaforense.net MARCO DONDE SURGE
 El bruxismo durante el sueño Dime cómo están tus dientes y te diré cómo duermes www.clinicaeduardoanitua.com El bruxismo durante el sueño QUÉ ES EL BRUXISMO? El bruxismo es un trastorno oral muy frecuente
El bruxismo durante el sueño Dime cómo están tus dientes y te diré cómo duermes www.clinicaeduardoanitua.com El bruxismo durante el sueño QUÉ ES EL BRUXISMO? El bruxismo es un trastorno oral muy frecuente
PARASOMNIAS ALEX IRANZO SERVICIO DE NEUROLOGIA UNIDAD MULTIDISCIPLINARIA DEL SUEÑO HOSPITAL CLÍNIC BARCELONA
 PARASOMNIAS ALEX IRANZO SERVICIO DE NEUROLOGIA UNIDAD MULTIDISCIPLINARIA DEL SUEÑO HOSPITAL CLÍNIC BARCELONA Parasomnias REM No REM Otras 1) Trastorno de la conducta durante el sueño REM 2) Pesadillas
PARASOMNIAS ALEX IRANZO SERVICIO DE NEUROLOGIA UNIDAD MULTIDISCIPLINARIA DEL SUEÑO HOSPITAL CLÍNIC BARCELONA Parasomnias REM No REM Otras 1) Trastorno de la conducta durante el sueño REM 2) Pesadillas
Lección 10: Medidas terapéuticas a emplear en el anciano
 Lección 10: Medidas terapéuticas a emplear en el anciano - Bases para la prescripción en geriatria. - Factores que modifican la respuesta farmacológica. - Farmacocinética y Reacciones Adversas a medicamentos
Lección 10: Medidas terapéuticas a emplear en el anciano - Bases para la prescripción en geriatria. - Factores que modifican la respuesta farmacológica. - Farmacocinética y Reacciones Adversas a medicamentos
Qué es la tensión arterial?
 Qué es la tensión arterial? Cuando el corazón late, bombea sangre alrededor de su cuerpo para darle la energía y el oxígeno que necesita. La sangre se mueve y empuja las paredes de los vasos sanguíneos,
Qué es la tensión arterial? Cuando el corazón late, bombea sangre alrededor de su cuerpo para darle la energía y el oxígeno que necesita. La sangre se mueve y empuja las paredes de los vasos sanguíneos,
CATEDRA DE PSIQUIATRIA PROF. DR. JORGE E. AGÜERO
 CATEDRA DE PSIQUIATRIA PROF. DR. JORGE E. AGÜERO URGENCIAS PSIQUIATRICAS Definición: Son procesos de aparición súbita y repentina, de rápida instalación con manifestación imprevisible de serias alteraciones
CATEDRA DE PSIQUIATRIA PROF. DR. JORGE E. AGÜERO URGENCIAS PSIQUIATRICAS Definición: Son procesos de aparición súbita y repentina, de rápida instalación con manifestación imprevisible de serias alteraciones
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Salud Mental en Adultos Mayores
 Salud Mental en Adultos Mayores Una preocupación creciente Día Mundial de la Salud Mental 2013 Magnitud e impacto Los trastornos mentales en los adultos mayores Demencia Trastornos por consumo de alcohol
Salud Mental en Adultos Mayores Una preocupación creciente Día Mundial de la Salud Mental 2013 Magnitud e impacto Los trastornos mentales en los adultos mayores Demencia Trastornos por consumo de alcohol
C II REUNIÓN DE LAS ASOCIACIONES TERRITORIALES DEL NOROESTE DE LA PENÍNSULA IBÉRICA
 C II REUNIÓN DE LAS ASOCIACIONES TERRITORIALES DEL NOROESTE DE LA PENÍNSULA IBÉRICA Oviedo, 23 y 24 de Abril de 2010 Servicio Anatomía Patológica Hospital San Agustín (Avilés) Historia clínica Varón 67
C II REUNIÓN DE LAS ASOCIACIONES TERRITORIALES DEL NOROESTE DE LA PENÍNSULA IBÉRICA Oviedo, 23 y 24 de Abril de 2010 Servicio Anatomía Patológica Hospital San Agustín (Avilés) Historia clínica Varón 67
Antipsicóticos en Bipolares duales. José M. Montes
 Antipsicóticos en Bipolares duales José M. Montes Comorbilidad Comorbilidad en el Trastorno Bipolar (n=288) Abuso de sustanciasl (42%) Alcohol (33%) Marihuana (16%) Estimulantes (18%) Trastornos de Ansiedad
Antipsicóticos en Bipolares duales José M. Montes Comorbilidad Comorbilidad en el Trastorno Bipolar (n=288) Abuso de sustanciasl (42%) Alcohol (33%) Marihuana (16%) Estimulantes (18%) Trastornos de Ansiedad
DELIRIUM. DEMENCIA. María González Rando. Médico Urgencias Clínica Parque San Antonio Málaga
 DELIRIUM. DEMENCIA. AUTORES : María González Rando. Médico Urgencias Clínica Parque San Antonio Málaga Andrés Buforn Galiana Médico Adjunto Urgencias Hospital Clínico Universitario Virgen Victoria.Málaga
DELIRIUM. DEMENCIA. AUTORES : María González Rando. Médico Urgencias Clínica Parque San Antonio Málaga Andrés Buforn Galiana Médico Adjunto Urgencias Hospital Clínico Universitario Virgen Victoria.Málaga
ENFERMEDAD MENTAL Y DISCAPACIDAD INTELECTUAL: ACERCARSE A LA REALIDAD DEL OTRO
 ENFERMEDAD MENTAL Y DISCAPACIDAD INTELECTUAL: ACERCARSE A LA REALIDAD DEL OTRO Reyes Ballesteros Torres Psicóloga Especialista en Psicología Clínica, experta en discapacidad intelectual y formadora a nivel
ENFERMEDAD MENTAL Y DISCAPACIDAD INTELECTUAL: ACERCARSE A LA REALIDAD DEL OTRO Reyes Ballesteros Torres Psicóloga Especialista en Psicología Clínica, experta en discapacidad intelectual y formadora a nivel
ESTATINAS EN PERSONAS MAYORES
 ESTATINAS EN PERSONAS MAYORES Farmacia Atención Primaria Sevilla Servicios de Farmacia de las Áreas y Distritos Sanitarios Aljarafe Norte, Sevilla, Sur y Osuna Consideraciones previas Principalmente prescritas
ESTATINAS EN PERSONAS MAYORES Farmacia Atención Primaria Sevilla Servicios de Farmacia de las Áreas y Distritos Sanitarios Aljarafe Norte, Sevilla, Sur y Osuna Consideraciones previas Principalmente prescritas
MANEJO FARMACOLOGICO DE LA DEMENCIA. Daniel Varon, MD Wien Center for Alzheimer s Disease and Memory Disorders Mount Sinai Medical Center
 MANEJO FARMACOLOGICO DE LA DEMENCIA Daniel Varon, MD Wien Center for Alzheimer s Disease and Memory Disorders Mount Sinai Medical Center Que es la demencia? Concepto de Demencia NORMAL CAMBIO SUBJETIVO
MANEJO FARMACOLOGICO DE LA DEMENCIA Daniel Varon, MD Wien Center for Alzheimer s Disease and Memory Disorders Mount Sinai Medical Center Que es la demencia? Concepto de Demencia NORMAL CAMBIO SUBJETIVO
Introducción: concepto de demencia historia de la misma, en cortical vs. enfermedad subcortical, enfermedad de sustancia blanca
 163 horas Días de cursada: Último viernes de cada mes de 9 a 18 hs. Cronograma: 27/5 24/6 29/7 26/8 30/9 28/10 25/11 y 16/12 Evaluación: Seguimiento acorde a la participación del alumno en las tareas propuestas,
163 horas Días de cursada: Último viernes de cada mes de 9 a 18 hs. Cronograma: 27/5 24/6 29/7 26/8 30/9 28/10 25/11 y 16/12 Evaluación: Seguimiento acorde a la participación del alumno en las tareas propuestas,
ENFERMEDAD DE PARKINSON Y DROGAS ANTIPARKINSONIANAS Q.F. NIDIA J. HERNÁNDEZ ZAMBRANO
 ENFERMEDAD DE PARKINSON Y DROGAS ANTIPARKINSONIANAS Q.F. NIDIA J. HERNÁNDEZ ZAMBRANO PARKINSONISMO Alteración neurológica progresiva relacionada al movimiento muscular, se caracteriza por rigidez, bradicinesia,
ENFERMEDAD DE PARKINSON Y DROGAS ANTIPARKINSONIANAS Q.F. NIDIA J. HERNÁNDEZ ZAMBRANO PARKINSONISMO Alteración neurológica progresiva relacionada al movimiento muscular, se caracteriza por rigidez, bradicinesia,
esquizofrenia psicosis
 esquizofrenia psicosis INTRODUCCION Psicosis: principal síntoma de la esquizofrenia La psicosis afecta a: El pensamiento contenido La conciencia despersonalización La percepción de la realidad alucinaciones
esquizofrenia psicosis INTRODUCCION Psicosis: principal síntoma de la esquizofrenia La psicosis afecta a: El pensamiento contenido La conciencia despersonalización La percepción de la realidad alucinaciones
Trastorno de ansiedad generalizada
 Trastorno de ansiedad generalizada Epidemiología Prevalencia-vida: 5-6% Sexo femenino (relación 2:1) Debut: inicio vida adulta (20-30 años) 1 Factores etiopatogénicos Bases biológicas Factores genéticos
Trastorno de ansiedad generalizada Epidemiología Prevalencia-vida: 5-6% Sexo femenino (relación 2:1) Debut: inicio vida adulta (20-30 años) 1 Factores etiopatogénicos Bases biológicas Factores genéticos
MÓDULO 1. Conceptos generales de las demencias. Índice. 1. Introducción. 2. Definición
 MÓDULO 1 Conceptos generales de las demencias Índice 1. Introducción 2. Definición 3. Manifestaciones clínicas 3.1. Déficit cognitivos 3.1.1 Alteración de la memoria 3.1.2 Perdida de Atención 3.1.3 Alteración
MÓDULO 1 Conceptos generales de las demencias Índice 1. Introducción 2. Definición 3. Manifestaciones clínicas 3.1. Déficit cognitivos 3.1.1 Alteración de la memoria 3.1.2 Perdida de Atención 3.1.3 Alteración
Distraneurine es un hipnótico y sedante de acción breve con efectos anticonvulsivos.
 Distraneurine cápsulas clometiazol Cápsulas Distraneurine es un hipnótico y sedante de acción breve con efectos anticonvulsivos. Composición Cada cápsula de color marrón grisáceo contiene: 192 mg de clometiazol
Distraneurine cápsulas clometiazol Cápsulas Distraneurine es un hipnótico y sedante de acción breve con efectos anticonvulsivos. Composición Cada cápsula de color marrón grisáceo contiene: 192 mg de clometiazol
Impacto Clínico de la Ansiedad en el anciano
 Impacto Clínico de la Ansiedad en el anciano Pedro J. Regalado Doña Médico Especialista en Geriatría Área de Psicogeriatría Hospital Benito Menni CASM Sant Boi de Llobregat Barcelona Alcazar de San Juan
Impacto Clínico de la Ansiedad en el anciano Pedro J. Regalado Doña Médico Especialista en Geriatría Área de Psicogeriatría Hospital Benito Menni CASM Sant Boi de Llobregat Barcelona Alcazar de San Juan
Tabla de los Antidepresivos más habituales en AP
 Tabla de los Antidepresivos más habituales en AP Dosis habituales (mgr/día) Efectos secundarios Precauciones Tricíclicos: Amitriptilina 75-150 Nortriptilina 25-100 - Sequedad de boca - Sedación - Visión
Tabla de los Antidepresivos más habituales en AP Dosis habituales (mgr/día) Efectos secundarios Precauciones Tricíclicos: Amitriptilina 75-150 Nortriptilina 25-100 - Sequedad de boca - Sedación - Visión
Cambios del Sueño en la Enfermedad de Alzheimer
 Cambios del Sueño en la Enfermedad de Alzheimer Este documento fue desarrollado en consulta con el grupo de Trabajo Multidisciplinario de la Fundación Alzheimer de Venezuela. La información suministrada
Cambios del Sueño en la Enfermedad de Alzheimer Este documento fue desarrollado en consulta con el grupo de Trabajo Multidisciplinario de la Fundación Alzheimer de Venezuela. La información suministrada
Detección problemas relacionados uso de drogas. Dr. Pedro Marina Psicología Médica 2003-2004 Seminario
 Detección problemas relacionados uso de drogas Dr. Pedro Marina Psicología Médica 2003-2004 Seminario Drogas y sociedad El uso de alcohol y drogas es una práctica habitual. Las consecuencias de su uso
Detección problemas relacionados uso de drogas Dr. Pedro Marina Psicología Médica 2003-2004 Seminario Drogas y sociedad El uso de alcohol y drogas es una práctica habitual. Las consecuencias de su uso
Jornada: Mujer, Cannabis y Patología Dual. Dra Rocío Molina Prado CAD Arganzuela.. Madrid Salud.
 Aspectos terapéuticos diferenciales entre hombres y mujeres en la comorbilidad psiquiátrica de los consumidores de cannabis: : intervención en esquizofrenia y trastorno bipolar. Jornada: Mujer, Cannabis
Aspectos terapéuticos diferenciales entre hombres y mujeres en la comorbilidad psiquiátrica de los consumidores de cannabis: : intervención en esquizofrenia y trastorno bipolar. Jornada: Mujer, Cannabis
Caso 2: 1ª RM: aumento de señal en la corteza cerebral en difusión y FLAIR, con ganglios de la base normales. 2ª RM: aparece aumento de señal en
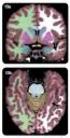 RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
RESULTADOS: En todos los casos encontramos alteraciones características a nivel cortical y/o en los ganglios basales en fases iniciales de la enfermedad. Caso 1: 1ª RM: aumento de señal en T2, FLAIR y
PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE
 PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA DEL ADULTO SERVICIO DE SALUD METROPOLITANO
PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA DEL ADULTO SERVICIO DE SALUD METROPOLITANO
Por lo general, los síntomas de la esquizofrenia se dividen en tres categorías: síntomas positivos, síntomas desorganizados y síntomas negativos.
 Qué es la esquizofrenia? La Esquizofrenia La esquizofrenia es un trastorno cerebral serio que afecta a aproximadamente 2.2 millones de adultos en Estados Unidos, el equivalente a casi el 1.1 por ciento
Qué es la esquizofrenia? La Esquizofrenia La esquizofrenia es un trastorno cerebral serio que afecta a aproximadamente 2.2 millones de adultos en Estados Unidos, el equivalente a casi el 1.1 por ciento
DIAGNÓSTICOS NANDA DESEQUILIBRIO NUTRICIONAL: POR EXCESO DESEQUILIBRIO NUTRICIONAL: POR DEFECTO
 DIAGNÓSTICOS NANDA 00001 DESEQUILIBRIO NUTRICIONAL: POR EXCESO 00002 DESEQUILIBRIO NUTRICIONAL: POR DEFECTO 00003 RIESGO DE DESEQUILIBRIO NUTRICIONAL: POR EXCESO 00004 RIESGO DE INFECCION 00004A RIESGO
DIAGNÓSTICOS NANDA 00001 DESEQUILIBRIO NUTRICIONAL: POR EXCESO 00002 DESEQUILIBRIO NUTRICIONAL: POR DEFECTO 00003 RIESGO DE DESEQUILIBRIO NUTRICIONAL: POR EXCESO 00004 RIESGO DE INFECCION 00004A RIESGO
Garantías de Oportunidad en el AUGE
 Garantías de Oportunidad en el AUGE PLAN AUGE GARANTÍA DE OPORTUNIDAD: El Auge define un tiempo máximo de atención para el diagnóstico y/o tratamiento de las 69 enfermedades incluidas en el plan de salud,
Garantías de Oportunidad en el AUGE PLAN AUGE GARANTÍA DE OPORTUNIDAD: El Auge define un tiempo máximo de atención para el diagnóstico y/o tratamiento de las 69 enfermedades incluidas en el plan de salud,
10 de marzo del 2016
 10 de marzo del 2016 Qué es el Día Mundial del Riñón? El Día Mundial del Riñón es una campaña mundial dirigida a crear conciencia sobre la importancia de nuestros riñones. Pretende concientizar sobre la
10 de marzo del 2016 Qué es el Día Mundial del Riñón? El Día Mundial del Riñón es una campaña mundial dirigida a crear conciencia sobre la importancia de nuestros riñones. Pretende concientizar sobre la
Delirium. Carlos Alberto Cano Gutiérrez*
 Delirium Carlos Alberto Cano Gutiérrez* Definido como un desorden agudo de la atención y la cognición, es un común, serio y potencialmente prevenible origen de morbimortalidad para el paciente anciano
Delirium Carlos Alberto Cano Gutiérrez* Definido como un desorden agudo de la atención y la cognición, es un común, serio y potencialmente prevenible origen de morbimortalidad para el paciente anciano
Síndrome Confusional Agudo MODULO 4 TEMA 24
 Síndrome Confusional Agudo MODULO 4 TEMA 24 Síndrome Confusional Agudo Definición y epidemiología Se trata de un cambio agudo del estado mental que presenta un curso fluctuante, y alteración en la atención.
Síndrome Confusional Agudo MODULO 4 TEMA 24 Síndrome Confusional Agudo Definición y epidemiología Se trata de un cambio agudo del estado mental que presenta un curso fluctuante, y alteración en la atención.
Intervención enfermera en los principales problemas de salud mental
 Intervención enfermera en los principales problemas de salud mental Curso de 80 h de duración, acreditado con 5,7 Créditos CFC Programa 1. PROBLEMAS EMOCIONALES Y CONDUCTUALES DE INICIO EN LA INFANCIA
Intervención enfermera en los principales problemas de salud mental Curso de 80 h de duración, acreditado con 5,7 Créditos CFC Programa 1. PROBLEMAS EMOCIONALES Y CONDUCTUALES DE INICIO EN LA INFANCIA
Desórdenes renales. Profa. Noemí Díaz Ruberté, MSN
 Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
Desórdenes renales Profa. Noemí Díaz Ruberté, MSN 1 Glomerulonefritis posestreptococcica aguda Reacción inmunológica (antígeno-anticuerpo) a una infección del organismo que suele ser provocada por una
MUJER, 62 AÑOS, PÉRDIDA DE MEMORIA, RIGIDEZ Y MIOCLONÍAS Patricia Martínez Posada Lara Domínguez Hidalgo. HUV. Virgen de Valme (Sevilla)
 MUJER, 62 AÑOS, PÉRDIDA DE MEMORIA, RIGIDEZ Y MIOCLONÍAS Patricia Martínez Posada Lara Domínguez Hidalgo HUV. Virgen de Valme (Sevilla) Antecedentes familiares: Hermano con E. paranoide Antecedentes personales:
MUJER, 62 AÑOS, PÉRDIDA DE MEMORIA, RIGIDEZ Y MIOCLONÍAS Patricia Martínez Posada Lara Domínguez Hidalgo HUV. Virgen de Valme (Sevilla) Antecedentes familiares: Hermano con E. paranoide Antecedentes personales:
Actualización de las Guías CANMAT para el Tratamiento del Trastorno Bipolar
 Artículos Comentados. Normativas para el Tratamiento del Trastorno Bipolar Actualización de las Guías CANMAT para el Tratamiento del Trastorno Bipolar En esta actualización conjunta se describen las estrategias
Artículos Comentados. Normativas para el Tratamiento del Trastorno Bipolar Actualización de las Guías CANMAT para el Tratamiento del Trastorno Bipolar En esta actualización conjunta se describen las estrategias
TRASTORNOS DE LA SALUD MENTAL ASOCIADOS A LA VIOLENCIA MUJERES Y ADULTOS MAYORES AFECTADOS POR VIOLENCIA INTRAFAMILIAR
 Prioridad Programática: TRASTORNOS DE LA SALUD MENTAL ASOCIADOS A LA VIOLENCIA MUJERES Y ADULTOS MAYORES AFECTADOS POR VIOLENCIA INTRAFAMILIAR La violencia física y/o psicológica que ocurre al interior
Prioridad Programática: TRASTORNOS DE LA SALUD MENTAL ASOCIADOS A LA VIOLENCIA MUJERES Y ADULTOS MAYORES AFECTADOS POR VIOLENCIA INTRAFAMILIAR La violencia física y/o psicológica que ocurre al interior
EL ROL DEL TÉCNICO EN CUIDADOS AUXILIARES DE ENFERMERÍA
 EL ROL DEL TÉCNICO EN CUIDADOS AUXILIARES DE ENFERMERÍA Código Nombre Categoría SN_0031 EL ROL DEL TÉCNICO EN CUIDADOS AUXILIARES DE ENFERMERÍA SANIDAD Duración 60 HORAS Modalidad ONLINE Audio NO Vídeo
EL ROL DEL TÉCNICO EN CUIDADOS AUXILIARES DE ENFERMERÍA Código Nombre Categoría SN_0031 EL ROL DEL TÉCNICO EN CUIDADOS AUXILIARES DE ENFERMERÍA SANIDAD Duración 60 HORAS Modalidad ONLINE Audio NO Vídeo
PLAN DE CUIDADOS ESTANDARIZADOS PARA LA INDUCCIÓN DEL PARTO
 PLAN DE CUIDADOS ESTANDARIZADOS PARA LA INDUCCIÓN DEL PARTO INDUCCIÓN DEL PARTO: Técnica obstétrica por la cual se intenta desencadenar artificialmente una dinámica uterina, capaz de conseguir una dilatación
PLAN DE CUIDADOS ESTANDARIZADOS PARA LA INDUCCIÓN DEL PARTO INDUCCIÓN DEL PARTO: Técnica obstétrica por la cual se intenta desencadenar artificialmente una dinámica uterina, capaz de conseguir una dilatación
Manejo de la Crisis Convulsiva
 Manejo de la Crisis Convulsiva 12 Manejo de la Crisis Convulsiva 12 I Introducción 1 II Clasificación 1 III Puerta de Entrada al Protocolo 1 IV Valoración Inicial 2 Anamnesis Sintomatología Exploración
Manejo de la Crisis Convulsiva 12 Manejo de la Crisis Convulsiva 12 I Introducción 1 II Clasificación 1 III Puerta de Entrada al Protocolo 1 IV Valoración Inicial 2 Anamnesis Sintomatología Exploración
PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE
 PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA DEL ADULTO SERVICIO DE SALUD METROPOLITANO
PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA ESPECIALIDADES MÉDICAS DEL ADULTO SERVICIO DE SALUD METROPOLITANO SUR ORIENTE PROTOCOLOS DE REFERENCIA Y CONTRARREFERENCIA DEL ADULTO SERVICIO DE SALUD METROPOLITANO
PAUTAS PARA LA ATENCIÓN PSICOLOGICA DE PERSONAS ADULTAS MAYORES. Lic. Víctor Hugo Espino Sedano C.P. Ps: 4914
 PAUTAS PARA LA ATENCIÓN PSICOLOGICA DE PERSONAS ADULTAS MAYORES Lic. Víctor Hugo Espino Sedano C.P. Ps: 4914 El envejecimiento es un proceso de deterioro progresivo, intrínseco, natural y universal que
PAUTAS PARA LA ATENCIÓN PSICOLOGICA DE PERSONAS ADULTAS MAYORES Lic. Víctor Hugo Espino Sedano C.P. Ps: 4914 El envejecimiento es un proceso de deterioro progresivo, intrínseco, natural y universal que
Causa Parálisis Cerebral
 Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Asfixia Perinatal Dr. Jorge A. Carvajal Cabrera, Ph.D. Jefe Unidad de Medicina Materno Fetal Departamento de Obstetricia y Ginecología. Pontificia Universidad Católica de Chile Parálisis Cerebral Se define
Taller de metodología enfermera
 Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad VIII" Síndrome de estrés del traslado Riesgo de síndrome de estrés
Taller de metodología enfermera VALIDACIÓN DEL TRATAMIENTO ENFERMERO: Intervenciones y Actividades. Diagnósticos del patrón "Actividad VIII" Síndrome de estrés del traslado Riesgo de síndrome de estrés
Cursos de SANIDAD. Procesos de Enfermería en Geriatría A distancia 120 h
 Cursos de SANIDAD [ Procesos de Enfermería en Geriatría ] A distancia 120 h PROCESOS DE ENFERMERÍA EN GERIATRÍA El curso de Procesos de Enfermería en Geriatría dota a los alumnos del conocimiento necesario
Cursos de SANIDAD [ Procesos de Enfermería en Geriatría ] A distancia 120 h PROCESOS DE ENFERMERÍA EN GERIATRÍA El curso de Procesos de Enfermería en Geriatría dota a los alumnos del conocimiento necesario
Enfoque del paciente con síndrome demencial
 Enfoque del paciente con síndrome demencial Introducción Causa de consulta en aumento Medicina general y especializada Aumento de esperanza de vida Sociedad exige función cognitiva compleja Cognición Habilidad
Enfoque del paciente con síndrome demencial Introducción Causa de consulta en aumento Medicina general y especializada Aumento de esperanza de vida Sociedad exige función cognitiva compleja Cognición Habilidad
Los grandes síndromes psiquiátricos. Demencia y delirium
 Los grandes síndromes psiquiátricos Demencia y delirium Demencia: conceptos Definición (Lishman 1987): síndrome de deterioro global y adquirido de la inteligencia, la memoria y la personalidad, que ocurre
Los grandes síndromes psiquiátricos Demencia y delirium Demencia: conceptos Definición (Lishman 1987): síndrome de deterioro global y adquirido de la inteligencia, la memoria y la personalidad, que ocurre
PROTOCOLO DE MANEJO DE PACIENTE CON EPISODIO DE AGITACIÓN PSICOMOTORA EN EL HOSPITAL DR. MAURICIO HEYERMANN TORRES DE ANGOL
 Páginas: 1 de 27 CON EPISODIO DE AGITACIÓN PSICOMOTORA EN EL HOSPITAL DR. MAURICIO HEYERMANN TORRES DE Índice Sección Página Objetivo 2 Campos de aplicación 2 Dirigido a 2 Responsabilidades 3-4 Definiciones
Páginas: 1 de 27 CON EPISODIO DE AGITACIÓN PSICOMOTORA EN EL HOSPITAL DR. MAURICIO HEYERMANN TORRES DE Índice Sección Página Objetivo 2 Campos de aplicación 2 Dirigido a 2 Responsabilidades 3-4 Definiciones
MÓDULO 3: TRATAMIENTO Y SEGUIMIENTO Dr. Valentí Puig di Ví (Barcelona)
 MÓDULO 3: TRATAMIENTO Y SEGUIMIENTO Dr. Valentí Puig di Ví (Barcelona) Paciente: varón de 51 años de edad, que ingresa procedente de urgencias por dolor abdominal Antecedentes familiares: Neoplasia de
MÓDULO 3: TRATAMIENTO Y SEGUIMIENTO Dr. Valentí Puig di Ví (Barcelona) Paciente: varón de 51 años de edad, que ingresa procedente de urgencias por dolor abdominal Antecedentes familiares: Neoplasia de
LA MARIHUANA Y SUS EFECTOS
 LA MARIHUANA Y SUS EFECTOS La marihuana (cannabis sativa), es una droga que se obtiene del cáñamo indio, planta que prolifera en zonas tropicales templadas. Prácticamente se utiliza toda planta: tallos,
LA MARIHUANA Y SUS EFECTOS La marihuana (cannabis sativa), es una droga que se obtiene del cáñamo indio, planta que prolifera en zonas tropicales templadas. Prácticamente se utiliza toda planta: tallos,
PROTOCOLO DE DETERIORO COGNITIVO Y DEMENCIA
 ÍNDICE 1) Objeto. 2 2) Profesionales implicados. 2 3) Población diana. 2 4) Desarrollo. 2 5) Diagnóstico. 3 6) Indicadores de evaluación. 5 7) Control de cambio de protocolo. 5 ELABORADO POR: REVISADO
ÍNDICE 1) Objeto. 2 2) Profesionales implicados. 2 3) Población diana. 2 4) Desarrollo. 2 5) Diagnóstico. 3 6) Indicadores de evaluación. 5 7) Control de cambio de protocolo. 5 ELABORADO POR: REVISADO
Etica en el tratamiento farmacológico en niños y adolescentes. G. Guzmán Alvarez Hospital Clinico. Málaga 2012
 Etica en el tratamiento farmacológico en niños y adolescentes G. Guzmán Alvarez Hospital Clinico. Málaga 2012 Controversias Están siendo los niños sobremedicados? Como de activo y seguro es el uso de una
Etica en el tratamiento farmacológico en niños y adolescentes G. Guzmán Alvarez Hospital Clinico. Málaga 2012 Controversias Están siendo los niños sobremedicados? Como de activo y seguro es el uso de una
