Ricardo Rodríguez Barrientos Médico de familia. Grupo de Trabajo de Infecciosas. Madrid.
|
|
|
- Victoria Maestre Castilla
- hace 6 años
- Vistas:
Transcripción
1 Los principales problemas de salud Ricardo Rodríguez Barrientos Médico de familia. Grupo de Trabajo de Infecciosas. Madrid. Médico de familia. Coordinador del Grupo de Trabajo de Infecciosas. Madrid. Médico de familia. Grupo de Trabajo de Infecciosas. Madrid. EPIDEMIOLOGÍA La tuberculosis continúa siendo uno de los principales problemas de salud pública a escala mundial y la enfermedad infecciosa más importante en el momento actual. Figura 1 Incidencia estimada de tuberculosis, 2005 La intervención del médico de familia en el control de la enfermedad es fundamental en tres aspectos: conseguir un diagnóstico temprano (para lo cual es muy útil el conocimiento del paciente y de su entorno), realizar el estudio de contactos que resulta mucho más fácil en atención primaria (si contamos con los apoyos necesarios) y tratar la enfermedad y la infección y, en concreto, realizar el seguimiento de su cumplimiento. En su último informe, la Organización Mundial de la Salud (OMS) estimaba que en 2005 hubo 8,8 millones de nuevos casos de tuberculosis, de ellos 7,4 millones en Asia y África subsahariana. La tuberculosis causó la muerte de 1,6 millones de personas 1. La distribución de este elevado número de enfermos no se produce de una manera homogénea, sino que depende de factores como la riqueza del país, el desarrollo de los planes antituberculosos y el impacto del sida. Ésta es la razón por la que aproximadamente el 80% de estos casos se distribuyen en tres regiones del mundo realmente pobres: África, sureste asiático y región oeste del Pacífico (figura 1). Del total de casos declarados, la gran mayoría son notificados por una lista de sólo 23 países, a la cabeza de la cual se encuentran India, China, Indonesia y Nigeria 1. Durante el año 2005 se produjeron en España casos (18,2 casos/ habitantes). De éstos, casos corresponden a tuberculosis respiratoria (tasa de 15,8 casos/ ). En el 66% de los casos son hombres, y los grupos de edad con mayor proporción de casos fueron los de 25 a 34 años y de 35 a 44 años 2. Las estimaciones de la OMS para España, correspondientes al año 2005, fueron un total de casos de todas las formas de tuberculosis (tasa de 27 casos/ habitantes), lo Fuente: WHO report que indica que es necesario mejorar los mecanismos de recogida de información 3. La posición de España ante el problema de la tuberculosis no es todo lo buena que cabría esperar en un país de los denominados desarrollados. A pesar de que las tasas oficiales han ido disminuyendo en los últimos años, de los países de nuestro entorno sólo Portugal presenta peores cifras 4 (figura 1). ETIOLOGÍA El Mycobacterium tuberculosis es uno de los cuatro organismos que forman parte del denominado complejo Mycobacterium tuberculosis (M. bovis, M. africanum, M. microtti y M. tuberculosis). M. tuberculosis es un bacilo ácido-alcohol resistente, grampositivo, no esporulado, inmóvil, aerobio estricto y de crecimiento muy lento (12-24 h), aunque puede 15 AMF 2008;4(3):
2 Tabla 1 Infección tuberculosa latente y enfermedad tuberculosa Infección tuberculosa latente Existen bacilos en el organismo, pero controlados por la inmunidad adquirida La infección tuberculosa no produce síntomas clínicos Se diagnostica a través de la positividad de la prueba tuberculínica, tras descartar la enfermedad tuberculosa Tanto las pruebas de imagen como las bacteriológicas son negativas Enfermedad tuberculosa pulmonar La inmunidad adquirida fracasa en sus mecanismos de control del bacilo Suelen existir síntomas clínicos Ante la sospecha de enfermedad, la radiografía es el método más sensible Existe gran variedad de lesiones radiológicas Es necesario confirmar siempre mediante medios microbiológicos y, en ocasiones, histopatológicos aplazar su multiplicación días o años. Es muy resistente a la congelación y a la desecación; por el contrario, es muy sensible al calor (temperatura óptima de crecimiento de C), a la luz solar y a la ultravioleta. FORMAS CLÍNICAS Es necesario diferenciar los conceptos de infección y enfermedad tuberculosa (tabla 1). Las formas clínicas las clasificamos en formas pulmonares (más frecuentes) y extrapulmonares (20-30% del total) 5. Manifestaciones sistémicas Síntomas inespecíficos, acompañados de fiebre en un porcentaje muy variable de casos, en ocasiones astenia, anorexia, pérdida de peso, sudoración nocturna, alteraciones hematológicas (en especial anemia). pulmonar Representa el 75-85% de todas las formas de tuberculosis. Puede ser asintomática (primoinfección y ancianos). En las formas posprimarias (de reactivación), en las que se suelen afectar los segmentos apicales y posteriores de los lóbulos superiores y los segmentos apicales de lóbulos inferiores, dependiendo de la extensión de la lesión los síntomas serán más o menos intensos. El síntoma más común es la tos, habitualmente seca, y que se irá convirtiendo en productiva o incluso hemoptoica en fases más avanzadas. No hay que olvidar que en ocasiones éste puede ser el único síntoma de la enfermedad, lo que indica la realización de una radiografía de tórax en pacientes con tos de más de 3-4 semanas de duración sin claro diagnóstico. extrapulmonar (presentaciones más frecuentes) ganglionar. Aumento variable del tamaño ganglionar, habitualmente indoloro, y con localizaciones más frecuentes supraclavicular y cervical. genitourinaria. Sospechar en caso de sedimento urinario alterado (piuria o hematuria) o infecciones de repetición que no se resuelven con tratamiento antibiótico. Puede ocasionar esterilidad y alteraciones menstruales en la mujer (casos avanzados) y epididimitis, orquitis y prostatitis en hombres. osteoarticular representa aproximadamente un 15% de los casos extrapulmonares. La tuberculosis osteoarticular afecta con frecuencia decreciente a la columna vertebral dorsolumbar, las caderas y las rodillas 6. Es característica la afectación del disco intervertebral y de los cuerpos vertebrales adyacentes con destrucción de los mismos. miliar. Diseminación hematógena de los bacilos tuberculosos, en niños e inmunodeprimidos puede ser resultado de una infección reciente, en otros pacientes adultos suele expresar una reactivación. Predominan los síntomas sistémicos. Su diagnóstico suele retrasarse debido a la inespecificidad de los síntomas. DIAGNÓSTICO DE LA INFECCIÓN Prueba de la tuberculina Desde 1910, la prueba de la tuberculina es el método utilizado para establecer el diagnóstico de infección latente tuberculosa. La tuberculina o PPD (derivado proteico purificado) se obtiene del antígeno tuberculínico. La prueba se realiza según la técnica de Mantoux. Se inoculan 2 U de RT-23, vehiculizada en 0,1 ml de disolvente, por vía intradérmica, con una aguja de calibre 27 o 4/12 de bisel corto. Se aplica con el bisel de la aguja hacia arriba, en la cara ventral del antebrazo. Se verifica la correcta realización de la técnica por la aparición de un habón de 5-6 mm de diámetro. 126 AMF 2008;4(3):
3 Lectura. Se debe leer a las 72 h, aunque se acepta de 48 a 96 h, incluso la lectura se podría demorar hasta 1 semana. Se mide el diámetro de induración, de manera transversal al eje mayor del antebrazo, con una regla flexible y se debe registrar en milímetros (no como positivo o negativo). La palpación directa y cuidadosa es el mejor método para detectar y delimitar el escalón de la induración. Efectos secundarios. En el lugar de la inoculación pueden aparecer prurito, dolor, vesiculación, ulceración y a veces necrosis. También se han descrito linfadenitis regional y fiebre. Indicaciones. La búsqueda activa de pacientes infectados, mediante la realización de la prueba cutánea, sólo se debe llevar a cabo en los individuos pertenecientes a los denominados grupos de alto riesgo (tabla 2), es decir, aquellos que tengan más probabilidad de desarrollar la enfermedad tuberculosa en caso de estar infectados. Contraindicaciones. Sólo la presencia de lesiones cutáneas tan extensas que impidan acceder a espacios de piel libres de enfermedad en la zona de elección. No está contraindicada durante el embarazo ni en pacientes inmunodeprimidos, aunque estos casos pueden dar falsos negativos. Interpretación. Es necesario considerar el tamaño de la reacción tuberculínica, junto con la edad, la pertenencia o no Tabla 2 Grupos de alto riesgo a los que se debe realizar la prueba de la tuberculina Contactos recientes con pacientes enfermos de tuberculosis pulmonar Residentes y empleados de centros con alto riesgo: prisiones, residencias, centros geriátricos y de crónicos, hospitales, residencias para VIH y albergues para indigentes Trabajadores de laboratorio de micobacteriología Inmigrantes de países con alta prevalencia de tuberculosis (en especial si llevan < 5 años en este país) y bajo nivel socioeconómico Indigentes Toxicomanías, incluido el alcoholismo Personas con infección por el VIH Pacientes con trasplante de órganos y otros pacientes inmunodeprimidos (recibiendo el equivalente de > 15 mg/día de prednisona por > 1 mes u otros inmunosupresores) Pacientes con las siguientes enfermedades: silicosis, diabetes mellitus, insuficiencia renal crónica, algunas enfermedades hematológicas (leucemias y linfomas), otros tumores (carcinoma de cabeza o cuello y pulmón), pérdida de peso < 10% del peso ideal, gastrectomía y derivación yeyunoileal) Cambios fibróticos en la radiografía sugerentes de tuberculosis antigua no tratada, tras descartar actividad a grupos de alto riesgo, los antecedentes vacunales o de tuberculosis y la presencia de inmunodepresión. El valor predictivo positivo (VPP) se eleva (aumento de los verdaderos positivos) cuando lo hace la prevalencia de la tuberculosis o cuando se incrementa la especificidad de la prueba (disminución de los falsos positivos cuanto mayor es el diámetro de la induración). En España se considera que toda reacción mayor o igual de 5 mm podría valorarse como positiva en los grupos de riesgo independientemente del estado vacunal, salvo en ocasiones en las que se considere que se debe a una reacción cruzada con la vacuna BCG o la sospecha de una infección por otra micobacteria atípica. En los vacunados con BCG, tradicionalmente se ha considerado que ha de ser mayor de 14 mm, aunque las reacciones entre 5 y 14 mm deben valorarse siempre de forma individual. En caso de contacto estrecho, no debe considerarse el hecho de la vacunación. Conversión o viraje tuberculínico. Se denomina así al aumento del diámetro de la induración igual o superior a 6 mm (algunos autores han recomendado elevar dicho aumento a 10 mm para mayor seguridad) en los dos últimos años en sujetos no vacunados, y de más de 15 mm en los vacunados de BCG. Fenómeno booster o empuje. En pacientes con infección previa o en vacunados con BCG, la sensibilidad a la tuberculina puede disminuir al cabo de los años e incluso hacerse negativa (efecto de amortiguación o debilitamiento). No obstante, la capacidad de respuesta se mantiene, de modo que el PPD empleado en una primera prueba cutánea, aparentemente negativa, actuará como estímulo (efecto booster, estimulador o de empuje). Por ello, una segunda prueba de la tuberculina realizada al cabo del tiempo puede resultar positiva y simular una infección reciente (conversión), cuando lo que ha ocurrido es que se ha manifestado una reactividad previa que en la primera prueba de la tuberculina estaba amortiguada. El efecto booster no se detecta hasta por lo menos 7 días después de la prueba considerada negativa y puede perdurar años. El debilitamiento de la sensibilidad por infección tuberculosa natural puede darse a cualquier edad, aunque es más frecuente en edades avanzadas (más de años). En los vacunados con BCG, la sensibilidad tuberculínica puede debilitarse ya desde el primer momento en todas las edades. Por ello, cuando se realice la prueba de la tuberculina en individuos mayores de años y en todos los vacunados con BCG, si ésta resulta negativa, debe repetirse la prueba 1 semana después para evidenciar el posible fenómeno booster. En los pacientes donde no existe hipersensibilidad a la tuberculina, la práctica de repetidas pruebas de la tuberculina no induce la sensibilidad tuberculínica. Otro factor que hay que considerar a la hora de interpretar el resultado de la prueba de la tuberculina es la posibilidad de que se produzcan falsos positivos y negativos (tabla 3). 17 AMF 2008;4(3):
4 Tabla 3 Falsos negativos y falsos positivos de la prueba de la tuberculina Falsos negativos Relacionados con el PPD Caducidad Almacenamiento (exposición a la luz y/o temperatura inadecuada) Adsorción al recipiente Dilución inadecuada Relacionados con administración y lectura Demora en poner la inyección (> 30 min) Inyección profunda o muy superficial Cantidad insuficiente de antígeno Error en la lectura y el registro Relacionados con la situación del paciente Infecciones víricas, bacterianas o fúngicas Vacunaciones recientes (< 1 mes) con virus vivos Neoplasias, linfomas, leucemias Ancianos y recién nacidos Tratamiento inmunosupresor Cirugía mayor, grandes quemados, embarazadas Desnutrición y alteraciones metabólicas Fiebre elevada de cualquier origen Falsos positivos Relacionados con administración y lectura Error en la lectura Excesiva cantidad de antígeno Rotura de un vaso durante la inyección Contaminación por gérmenes al realizar la punción Hipersensibilidad a los componentes de la tuberculina Relacionados con reacciones cruzadas Vacunación previa con BCG Infección previa por micobacterias ambientales Transferencia de hipersensibilidad por lactancia materna o por transfusiones múltiples DIAGNÓSTICO DE LA ENFERMEDAD Técnicas de imagen En una situación de sospecha clínica individual o epidemiológica de tuberculosis pulmonar, el siguiente paso es la realización de la radiografía de tórax, que es el método más sensible. Las imágenes radiológicas de esta enfermedad son muy variables y deben entrar en el diagnóstico diferencial de la mayoría de enfermedades pulmonares. Debido a esta baja especificidad, es necesario confirmar siempre el diagnóstico mediante estudios microbiológicos. Las imágenes radiológicas más comunes de la tuberculosis pulmonar primaria son: La ausencia de signos radiológicos (fases iniciales de la enfermedad miliar o casos estrictamente endobronquiales). Infiltrados alveolares con o sin adenopatías locales. Afectación ganglionar hiliar o mediastínica sin repercusión parenquimatosa. Derrame pleural (más frecuente en adolescentes y adultos jóvenes) la mayoría unilaterales, pero pueden ser bilaterales. miliar que se suele acompañar de adenopatías hiliares en niños. Atelectasias o cavitaciones. Es bastante característico que se observe afectación radiológica en uno o ambos lóbulos superiores, con más frecuencia en los segmentos apical y posterior, o en el segmento apical del lóbulo inferior. En algunos casos sólo la tomografía computarizada permitirá llegar al diagnóstico de sospecha. Diagnóstico microbiológico La sospecha diagnóstica de tuberculosis siempre debe confirmarse mediante la demostración bacteriológica. En las formas pulmonares la muestra de elección es el esputo y deben recogerse tres muestras en 3 días consecutivos. Aunque su rentabilidad es muy inferior, en las formas extrapulmonares también debe investigarse el aislamiento microbiológico en otras muestras tales como orina, exudado o biopsias. En el momento actual disponemos de varias técnicas microbiológicas para el diagnóstico de tuberculosis: Observación de las micobacterias tras tinción: las técnicas utilizadas para la tinción son la de Ziehl-Neelsen y la tinción 128 AMF 2008;4(3):
5 con fluorocromos-auramina (de lectura más rápida y con mayor sensibilidad). Detección de fragmentos específicos de ADN o ARN mediante las diferentes técnicas de amplificación genética. Cultivo de micobacterias: el cultivo de micobacterias resulta imprescindible por su mayor sensibilidad respecto a los exámenes microscópicos, porque nos permite identificar la especie de micobacteria aislada y finalmente nos indica la eficacia del tratamiento en el seguimiento de la enfermedad. Estudio de la susceptibilidad in vitro. Diagnóstico anatomopatológico En general, el diagnóstico anatomopatológico se lleva a cabo cuando existen indicaciones para realizar biopsia, es decir, cuando existe sospecha de neoplasia o ante casos de difícil interpretación con bacteriología repetidamente negativa. El diagnóstico se basa en la presencia de granulomas epitelioides con necrosis caseificante (granulomas tuberculoides). Se utilizan técnicas de tinción histoquímica; la más empleada, a pesar de su baja sensibilidad, es la de Ziehl- Neelsen. Otros métodos diagnósticos La determinación de la adenosina desaminasa (ADA) tiene su importancia en el diagnóstico de la tuberculosis serosa (pleural, peritoneal, etc.). El ADA en el líquido pleural y ascítico tiene una gran sensibilidad y especificidad cuando alcanza valores superiores a 40 U/l. Nuevos métodos En la actualidad, para el diagnóstico de la infección tuberculosa se han desarrollado diversos métodos de cuantificación de la respuesta inmunitaria celular utilizando diferentes antígenos micobacterianos para la estimulación de las células T sensibilizadas y para la detección in vitro de la liberación de interferón gamma (IFN-γ) (en los linfocitos o en las células mononucleares según el sistema utilizado). Su objetivo es lograr mayor especificidad que la prueba de la tuberculina para el diagnóstico de la infección tuberculosa 7. El éxito de este método depende de los antígenos utilizados para estimular a los linfocitos. Al no disponer de una prueba de referencia para el diagnóstico de la infección tuberculosa, sólo se pueden establecer comparaciones entre los diferentes métodos disponibles 8. Los nuevos métodos tienen mayor sensibilidad y especificidad que la prueba de la tuberculina 9. En este momento, parece que las pruebas inmunológicas indican que se afectan muy poco por la vacunación previa de BCG y, por otro lado, presentan una mayor correlación que la prueba de la tuberculina con las diferentes categorías de exposición. Esto se ha demostrado en grupos de baja prevalencia, en contactos estrechos y en situaciones de brote epidemiológico. La especificidad del interferón parece mejor y hay menos posibilidades de obtener falsos positivos que con la prueba de la tuberculina. Eso sí, no se puede determinar, para ninguna de las dos pruebas, el porcentaje de falsos negativos. Aún no se han realizado estudios prospectivos que valoren el número de pacientes infectados (con prueba inmunológica positiva) que desarrollan enfermedad tuberculosa. No se dispone de trabajos donde se valore la utilidad de estas pruebas en los pacientes infectados por el VIH, pacientes inmunodeprimidos y en niños 7. En definitiva, las recomendaciones que se pueden realizar en estos momentos, en relación con la evidencia disponible, son que la primera prueba que debe realizarse es la prueba de la tuberculina y a aquellos pacientes que hayan obtenido un resultado positivo (o en los que el Mantoux es menos fiable) se les puede realizar, si están disponibles, las pruebas inmunológicas 7. TRATAMIENTO Tratamiento de la enfermedad tuberculosa Resulta muy curiosa, desde el punto de vista de la diversidad y el ingenio, la lucha antituberculosa antes de la llegada de los antibióticos, desde las sangrías y purgantes hasta los metales (sales de oro) o minerales (calcio), pasando por múltiples técnicas quirúrgicas (neumotórax, toracoplastias, colapsoterapias, etc.) y, por supuesto, los sanatorios tuberculosos. No existen estudios que hayan evaluado el impacto de estas técnicas en la curación de la enfermedad, en cualquier caso escaso. Todo cambia a partir del descubrimiento, en 1943, de la estreptomicina por Selman Abraham Waksman. En la actualidad, con el tratamiento antibiótico se consigue el 95% de las curaciones cumpliendo estos tres requisitos: 1. Incluir, como mínimo, tres fármacos, para así evitar o retrasar la aparición de resistencias (consenso internacional desde 1986). 19 AMF 2008;4(3):
6 Tabla 4 Fármacos de primera y segunda línea Fármacos de primera línea Fármacos de segunda línea Isoniacida (H) Rifabutina (Rbt) Capreomicina Tioacetazona Rifampicina (R) Rifapentina (Rpt) Kanamicina Protionamida Pirazinamida (Z) Cicloserina Viomicina Etambutol (E) PAS Amikacina Estreptomicina (S) Etionamida Fluoroquinolonas 2. Al menos 6 meses para eliminar las varias poblaciones bacilares, en especial las latentes (de esta manera se evitan recaídas). 3. Cumplimiento correcto con un mínimo de intolerancia y toxicidad. Los fármacos antituberculosos se dividen en fármacos de primera y de segunda línea (tabla 4). Se les denomina así porque los de primera línea son más eficaces, mejor tolerados, conllevan menor número de reacciones adversas o efectos secundarios, y, además, son los más baratos. Pauta terapéutica. La pauta estándar consta de la llamada fase de inducción (2 meses) realizada con H + Z + R y la fase de mantenimiento (4 meses) realizada con H + R. Pero está recomendado añadir un cuarto fármaco en la fase de inducción (preferible E por vía oral) cuando exista sospecha de resistencia a H: retratamientos, caso índice portador de tuberculosis resistente, paciente originario de países con alta prevalencia de resistencias, pacientes drogodependientes, marginados y comunidades con resistencia primaria a H superior al 4%. Si no se pueden utilizar algunos de estos fármacos es obligado el control por profesionales con experiencia en estas situaciones, ya que el tratamiento se hace más complejo y en ocasiones se alarga hasta los 18 meses. Además, para facilitar el cumplimiento, todos los fármacos deben administrarse juntos en una sola toma diaria y en ayunas, según las dosis que se establecen en la tabla 5. Los posibles efectos secundarios se resumen en la tabla 6. Si se decide iniciar el tratamiento de forma ambulatoria, deben de tenerse en cuenta normas de aislamiento respirato- Tabla 5 Dosis y fármacos antituberculosos de primera línea Pauta intermitente Fármacos Pauta continua diaria Dos veces/semana Tres veces/semana Isoniazida (H) 5 mg/kg (máx. 300 mg) Niños: 5 mg/kg Adultos: 15 mg/kg Niños: mg/kg (máx. 900 mg) Adultos: 600 mg Rifampicina (R) Adultos: 10 mg/kg (máx. 600 mg) Niños: mg/kg Adultos: 600 mg Niños: mg/kg (máx. 600 mg) Adultos: 600 mg Pirazinamida (Z) Adultos: 30 mg/kg/día (máx; ) <14 años: mg/kg/día (máx: 1.500) mg/kg/dosis (máximo 4 g) mg/kg/dosis (máximo 3 g) Etambutol (E) mg/kg (máx. 1,6 g) a 50 mg/kg (máx. 3 g) mg/kg (máx. 2,5 g) Estreptomicina (S) mg/kg (máx. 1 g) b mg/kg (máx. 1,5 g) mg/kg (máx. 1,5 g) a Si el período de administración supera los 2 meses: 25 mg/kg los primeros 2 meses y después 15 mg/kg. b Dosis máxima 750 mg/día si la edad es superior a 50 años. 130 AMF 2008;4(3):
7 Tabla 6 Principales efectos adversos Fármacos Efectos Suspender R, Z, E, H Intolerancia digestiva No R Hipersensibilidad Según el grado S, R Insuficiencia renal Sí H Neurotoxicidad No H, R, Z Hepatotoxicidad Según el grado E Toxicidad ocular Sí R Hematológicos Sí Z Artralgias, gota No S Ototoxicidad Sí E, etambutol; H, isoniazida; R, rifampicina; S, estreptomicina; Z, pirazinamida. rio, especialmente durante las tres primeras semanas y el conocimiento de los controles analíticos, radiológicos y de esputo necesarios, vigilando la iatrogenia y el cumplimiento adecuado (tabla 7). Tratamiento preventivo de la infección tuberculosa El tratamiento preventivo intenta evitar la infección en los aún no infectados, es decir, en aquellos con prueba de tuberculina negativa en la quimioprofilaxis primaria, o evitar el desarrollo de la enfermedad en los ya infectados (tratamiento de la infección latente). Quimioprofilaxis primaria. Pacientes con prueba de tuberculina negativa. Sus indicaciones son: Contactos de alto riesgo < 35 años de enfermos bacilíferos. Contactos de alto riesgo sin límite de edad si hay microepidemia. Contactos con inmunodepresión y VIH. El tratamiento se realiza con isoniacida (5 mg/kg/día, máximo 300 mg, dosis única en la mañana). Como se ha indicado, en caso de Mantoux inicial < 5 mm siempre debe realizarse un segundo Mantoux a las 8-10 semanas después de la interrupción del contacto o de la negativización de la baciloscopia. En caso de persistir < 5 mm se suspende la quimioprofilaxis. En caso de ser de 5 mm o más, debe continuarse la quimioprofilaxis hasta cumplir el tratamiento de la infección tuberculosa latente, siempre después de descartar enfermedad tuberculosa activa. Tratamiento de la infección latente. Trabajos realizados antes de la llegada de los antibióticos evidenciaron que entre los convivientes de los enfermos el mayor riesgo de presentar enfermedad se producía en los meses siguientes a la infección, y el riesgo disminuía claramente con el paso del tiempo. Tras la llegada de fármacos eficaces contra la enfermedad se pensó en la posible utilidad de estos mismos fármacos en los infectados para reducir ese riesgo (tratamiento preventivo o quimioprofilaxis, nombre que recientemente ha preferido cambiarse por el de tratamiento de la infección tuberculosa latente [TITL]); así, en la década de 1950 se realizaron trabajos con este objetivo. La eficacia probada con esta intervención en grupos concretos no ha sido igualmente demostrada en otros colectivos, lo que ha llevado a que exista una importante controversia en muchas indicaciones de este TILT. Posteriormente se demostró que había otros grupos que también tenían mayor probabilidad de desarrollar la enfermedad; sin embargo, en la decisión de tratar a estos grupos es donde surgen las grandes discrepancias, ya que si bien en muchos de ellos (contactos estrechos, infectados por el VIH, etc.) existe clara evidencia sobre los beneficios del tratamiento de la infección latente, en otros grupos (diabéticos, inmigrantes, pacientes con insuficiencia renal crónica, incluso pacientes sanos con prueba de la tuberculina > 15 mm) es donde existen grandes controversias sobre la indicación del Tabla 7 Seguimiento del paciente en tratamiento antituberculoso 15 días 1. er mes 2.º mes 3. er mes 4.º mes 5.º mes 6.º mes Anamnesis (evolución clínica, cumplimiento, iatrogenia, educación sanitaria) X X X X X X X Analítica X Radiografía de tórax X X Esputo (baciloscopia y cultivo) X X X 21 AMF 2008;4(3):
8 Tabla 8 Indicaciones de quimioprofilaxis secundaria o tratamiento de la infección latente Absolutas Sin límite de edad Infectados por el VIH a Conversores tuberculínicos Fibróticos Silicóticos Consumidores de drogas por vía parenteral Miembro de familia con microepidemia b Utilización de infliximab u otros anticuerpos monoclonales anti-tnf Con límite de edad Contactos íntimos menores de 35 años Menores de 16 años Relativas Sin límite de edad Contactos íntimos mayores de 35 años Pacientes con patologías debilitantes (DM en tratamiento con insulina, neoplasias, linfomas, alcoholismo, insuficiencia renal crónica, tratamiento con inmunosupresores) Situaciones de riesgo social Con límite de edad Personas entre 16 y 35 años Inmigrantes de países de alta prevalencia entre 16 y 35 años a Se considera que el Mantoux es significativo si es 5 mm, independientemente de la vacunación previa con BCG. b Microepidemia: cuando se diagnostican tres casos o más de TB relacionados en el espacio y el tiempo, o cuando aparecen dos enfermos o más generados por el mismo caso índice. tratamiento de la infección. En definitiva, se trata de las diferentes versiones dadas por dos corrientes de opinión: por un lado, las recomendaciones que provienen de Estados Unidos Centers for Diseases Control (CDC) y la American Thoracic Association (ATS) que dan gran importancia al TILT como mecanismo para conseguir el control de la tuberculosis (en sus últimas recomendaciones 10 indican el TILT para todos los grupos de riesgo), y por otro lado las sociedades europeas 11,12 que lo consideran un instrumento inadecuado para su uso indiscriminado, ya que opinan que el TILT tiene un control muy limitado de la tuberculosis (limitando sus indicaciones a convertores recientes, tuberculosis residual inactiva no tratada y pacientes infectados por VIH) 13. Podemos dividir las indicaciones del tratamiento de la infección latente en prioritarias y relativas (tabla 8). Contraindicaciones del tratamiento preventivo. El riesgo de hepatotoxicidad aumenta con la edad. Aunque no existe evidencia para recomendar un límite de edad, se ha establecido un corte a los 35 años (límite en el que los riesgos pueden empezar a superar a los potenciales beneficios), que sirve de referencia para adoptar decisiones terapéuticas, aunque no es una barrera infranqueable. Las contraindicaciones son las siguientes: Consumo excesivo de alcohol. Existencia de enfermedad tuberculosa. Antecedentes de quimioterapia antituberculosa, correcta o incorrecta. Antecedentes de quimioprofilaxis antituberculosa correcta. Imposibilidad de control y cumplimiento de la quimioprofilaxis. Hepatopatía activa de cualquier etiología. Hepatopatía crónica: debe valorarse de forma individual, pues no siempre está contraindicada. Hipersensibilidad a los fármacos antituberculosos: en caso de hipersensibilidad a isoniacida, valorar rifampicina. Pautas de tratamiento de la infección latente. Los fármacos y sus dosis habituales se exponen en la tabla 5. Los diferentes esquemas terapéuticos con su grado de evidencia se indican en la tabla 9. Isoniazida El fármaco de elección (desde hace más de 35 años) es la isoniazida (H). La efectividad de este tratamiento varía desde el 25 hasta el 92%, con una eficacia aproximada del 90% 10. Tradicionalmente se ha venido realizando un tratamiento de 6 meses en el caso de la infección latente, debido a que es el período que dispone de la mejor relación entre coste y beneficio, aunque la pauta de 9 meses es la que presenta mayor efectividad 10,14,15 y por lo tanto debe ser la prioritaria. En los pacientes VIH positivos, fibróticos con lesiones radiológicas mayores de 2 cm y silicóticos se alargaba a 12 meses, pero los estudios más recientes indican que es suficiente con una pauta de 9 meses 10 (incluso se ha llegado a recomendar de 6 meses 7 ). 132 AMF 2008;4(3):
9 Tabla 9 Pautas recomendadas para el TILT en adultos Grado de evidencia Fármaco N. o de dosis Intervalo VIH VIH+ Isoniazida 270 Diario A a (II) A (II) (9 meses) 76 2 veces/semana B (II) B (II) Isoniazida 180 Diario B (I) C (I) (6 meses) 52 2 veces/semana B (II) C (II) INH + Rif (3 meses) 90 Diario B B Rifampicina (4 meses) 120 Diario B (II) B (III) Rif + PZ (2 meses) Debido a los casos de grave hepatotoxicidad D (II) D (II) y muerte, este tratamiento no debería ser ofrecido a Grados de recomendación: A, preferida; B, alternativa aceptable; C, ofrecer si A y B no pueden ser; D, debería no usarse habitualmente. Sólo usar por expertos. Tomada de MMWR Morb Mortal Wkly Rep 2003;52: En algunos casos, se puede utilizar una pauta intermitente, administrando isoniazida dos o tres veces a la semana, y siempre bajo inclusión en un programa de tratamiento directamente observado (TDO) de terapia preventiva. Pautas alternativas Isoniazida más rifampicina. Pauta de 3 meses recomendada desde 1998 por la British Thoracic Society 16 y otras sociedades científicas 15, aunque basada en una limitada información 17, se puede utilizar si no es probable el cumplimiento de una pauta larga. Hasta el momento, parece mejor tolerada y con menos efectos adversos hepáticos que la pauta de 2 meses de rifampicina más pirazinamida, y además esta comercializada en asociación a dosis fijas. Rifampicina más pirazinamida. Pauta de 2 meses. Fue recomendada en Estados Unidos en el año , pero posteriormente se describieron casos de grave hepatotoxicidad, incluso de muerte, en pacientes que seguían este tratamiento 18-20, por lo que finalmente no se recomienda su uso sistemático salvo imposibilidad de administrar otro tratamiento, y además debe ser manejada en el ámbito de la atención especializada y por profesionales experimentados 21. Rifampicina. Pauta de 4 meses. Puede utilizarse en los casos de intolerancia a isoniazida o si el caso índice presenta una TB resistente a la isoniazida 10,17,22,23. Parece ser bien tolerada, con un bajo nivel de efectos secundarios, aunque faltan estudios que avalen su uso de una manera más sólida. Contactos de pacientes multirresistentes Se pueden administrar pautas de pirazinamida + etambutol o pirazinamida + ofloxacino (u otras quinolonas) con una duración de 6 a 12 meses, pero no existen datos clínicos pertinentes que en estos momentos apoyen este tratamiento 24. Otra alternativa es no administrar tratamiento farmacológico y realizar controles estrictos cada 3 a 6 meses durante al menos 2 años 7,10. Los paciente que deciden rechazar el tratamiento a pesar de su indicación, deben ser informados y aconsejados sobre la enfermedad tuberculosa y realizarles radiografías de tórax a los 3 y a los 12 meses 7. Futuras pautas En la actualidad la organización CDC-funded TB Trials Consortium está realizando un estudio (Estudio 26) de la efectividad y tolerancia de rifapentina (900 mg) e isoniacida (900 mg) semanal durante 3 meses frente a isoniacida diaria durante 9 meses para el TITL. Sus resultados no estarán disponibles hasta dentro de algunos años 25. SEGUIMIENTO Al inicio del tratamiento se informará al paciente de los síntomas de toxicidad a isoniazida, recordándole la especial 23 AMF 2008;4(3):
10 importancia de no consumir alcohol por el aumento de posibilidades, e intensidad, de la toxicidad hepática. En los pacientes que inician el tratamiento no está indicada una analítica basal ni mensual sistemática, eso sí, se recomienda un control clínico mensual (ATS 2000). Existen algunas situaciones de mayor riesgo de toxicidad y en estos casos está recomendada la analítica basal y posteriormente mensual: Mayores de 35 años (dudosa). Consumo elevado de alcohol. Hepatopatía. Consumo de drogas. Embarazo y posparto (hasta 3 meses). VIH positivo. En los controles analíticos mensuales, si las transaminasas están elevadas más de cinco veces los valores normales de referencia (sin afectación clínica), se debe suspender definitivamente el tratamiento. En los casos en los que el control analítico se realice por sospecha clínica de toxicidad hepática el tratamiento se debe retirar con elevaciones inferiores de transaminasas (aproximadamente tres veces su valor normal) 10. En caso de elevaciones inferiores de las transaminasas y sin clínica (situación que se produce con relativa frecuencia y que no implica necesariamente toxicidad hepática) 26,27 puede continuarse con el tratamiento con controles analíticos y clínicos más frecuentes. Otros autores, en cambio, recomiendan el control analítico basal de enzimas hepáticas a todos los pacientes previo al inicio del tratamiento y posteriormente cada 2 meses 15. Para favorecer el cumplimiento del tratamiento farmacológico (que es una de las principales dificultades que se presentan en el control de esta enfermedad) se pueden realizar diversas estrategias 7 (involucrar al paciente en la toma de decisiones, cartas de recuerdo o llamadas al domicilio, mediadores culturales, etc.). CASOS QUE DEBEN DERIVARSE Contactos de pacientes con tuberculosis resistente. Contactos en los que se deban realizar pruebas diagnósticas no accesibles (broncoscopia si no hay expectoración, obtención de jugo gástrico en niños, etc.). Reacciones adversas graves al tratamiento preventivo. El abordaje del Estudio de Contactos fue motivo de otro artículo 28. RESUMEN La tuberculosis sigue siendo un problema de salud pública de primer orden a nivel mundial. España presenta tasas oficiales por encima de los países de nuestro entorno. La forma clínica más frecuente de presentación de la enfermedad tuberculosa es la pulmonar (75-85%). El diagnóstico de certeza se realiza mediante el estudio microbiológico. La radiografía es un método muy sensible pero poco específico. En la actualidad, con un tratamiento adecuado, el porcentaje de curaciones de la enfermedad supera el 95%. Debe realizarse un estudio de contactos y convivientes siempre que se diagnostique un caso de tuberculosis pulmonar. La quimioprofilaxis primaria se indica en pacientes no infectados pero con elevado riesgo de infección por su cercanía al caso. Es recomendable alargar el tratamiento de la infección latente hasta los 9 meses y en cualquier caso siempre al menos 6 meses. LECTURAS RECOMENDADAS Se presentan tres guías imprescindibles para abordar adecuadamente la enfermedad y la infección tuberculosa. Sus recomendaciones, clasificadas según niveles de evidencia, se convierten en herramientas muy útiles para la práctica clínica. Por otro lado, su lectura completa y confrontada nos ayuda a entender mejor los múltiples aspectos de la tuberculosis: 1. American Thoracic Society; Centers for Disease Control and Prevention. Targeted tuberculin testing and treatment of latent tuberculosis infection. Am J Respir Crit Care Med. 2000;161:S221-S National Collaborating Centre for Chronic Conditions. : clinical diagnosis and management of tuberculosis, and measures for its prevention and control. Londres: Royal College of Physicians; José A. Caminero Luna. Guía de la para médicos especialistas. Unión Internacional Contra la y las Enfermedades Respiratorias; BIBLIOGRAFÍA 1. Global tuberculosis control: surveillance, planning, financing. WHO report Geneva: World Health Organization (WHO/HTM/TB/ ). 2. Centro Nacional de Epidemiología. Boletín epidemiológico Semanal. 2006;14: Centro Nacional de Epidemiología. Boletín epidemiológico Semanal. 2006;14: EuroTB and the national coordinators for tuberculosis surveillance in the WHO European Region. Surveillance of tuberculosis in Europe. Report on tuberculosis cases notified in Institut de veille sanitaire. Saint- Maurice, France; Grupo de trabajo PMTI. Diagnóstico y tratamiento de la tuberculosis en España: resultados del Proyecto Multicéntrico de Investigación en (PMTI). Med Clin (Barc). 2001;116: García Rodríguez JF, Lorenzo García MV. Infecciones por micobacterias. Medicine. 2002;8: Domínguez J, Ruiz-Manzano J. Prueba de la tuberculina: Es la hora del cambio? Arch Bronconeumol. 2006;42: Davies PDO, Drobniewski F. The use of interferon-γ-based blood tests for the detection of latent tuberculosis infection. Eur Respir J. 2006; 28: Mori T, Sakatani M, Yamagishi T, Kawabe Y, Nagao K, Shigeto E, et al. Specific detection of tuberculosis infection: an interferon-γ based assay using new antigens. Am J Respir Crit Care Med. 2004;170: AMF 2008;4(3):
11 10. American Thoracic Society; Centers for Disease Control and Prevention. Targeted tuberculin testing and treatment of latent tuberculosis infection. Am J Respir Crit Care Med. 2000;161:S221-S Grupo de trabajo de la European Respiratory Society (ERS). Manejo de la tuberculosis en Europa. Eur J Respir J (ed. esp.) 2000;1(1): Joint Committee of the British Thoracic Society. Control and prevention of TB in the United Kingdom; Code of practice Thorax. 2000;55: Caminero Luna José A. Guía de la tuberculosis para médicos especialistas. Unión Internacional Contra la y las Enfermedades Respiratorias(UICTER), París: UICTER; Comstock GW. How much isoniazid is needed for prevention of tuberculosis among immunocompetent adults? Int J Tuberc Lung Dis. 1999;3: Vidal R, Caylà JA, Gallardo J, Lobo A, Martín C, Ordobás M. Recomendaciones SEPAR. Normativa sobre la prevención de la tuberculosis Arch Bronconeumol. 2002;38: Joint Committee of the British Thoracic Society. Chemotherapy and management of tuberculosis in the United Kingdom: recommendations Thorax. 1998;53: Girling DJ, Chan SL. A double-blind placebo-controlled clinical trial of three antituberculosis chemoprophylaxis regimens in patients with silicosis in Hong Kong. Am Rev Respir Dis. 1992;145: Fatal and severe hepatitis associated with rifampin and pyrazinamide for the treatment of latent tuberculosis infection New York and Georgia, MMWR Morb Mortal Wkly Rep. 2001;50: American Thoracic Society and the Centers for Disease Control and Prevention. Fatal and severe liver injuries associated with rifampin and pyrazinamide for latent tuberculosis infection. MMWR Morb Mortal Wkly Rep. 2001;50: Lee AM, Mennone JZ, Jones RC, Paul WS. Risk factors for hepatotoxicity associated with rifampin and pyrazinamide for the treatment of latent tuberculosis infection: experience from three public health tuberculosis clinics. Int J Tuberc Lung Dis. 2002;6: Centers for Disease Control and Prevention, American Thoracic Society. Update: adverse event data and revised American Thoracic Society/ CDC recommendations against the use of rifampin and pyrazinamide for treatment of latent tuberculosis infection United States, MMWR Morb Mortal Wkly Rep. 2003;52: Reichman LB, Lardizabal A, Hayden CH. Considering the role of fourmonths of rifampin in the treatment of latent tuberculosis infection. Am J Respir Crit Care Med. 2004;170: Villarino ME, Ridzon R, Weismuller PC, et al. Rifampin preventive therapy for tuberculosis infection. Am J Respir Crit Care Med. 1997;155: Wing Wai Y, Chi Chiu L. Update in tuberculosis Am J Respir Crit Care Med. 2006;173: Blumberg HM, Leonard MK, Jasmer RM. Update on the treatmentof tuberculosis and latent tuberculosis infection. JAMA. 2005;293: Byrd RB, Horn BR, Solomon DA, Griggs GA. Toxic effects of isoniazid in tuberculosis chemoprophylaxis: role of biochemical monitoring in 1,000 patients. JAMA. 1979;241: Mitchell JR, Zimmerman HJ, Ishak KG, et al. Isoniazid liver injury: clinical spectrum, pathology, and probable pathogenesis. Ann Intern Med. 1976;84: Gómez García M, Rodríguez Barrientos R. Estudio de contactos de enfermos tuberculosos. AMF. 2006;2: Cuaderno del médico de familia. Enfermedad tuberculosa pulmonar La inmunidad adquirida fracasa en sus mecanismos de control del bacilo. Suelen existir síntomas clínicos. Ante la sospecha de enfermedad, la radiografía es el método más sensible. Existe gran variedad de lesiones radiológicas. Es necesario confirmar siempre mediante medios microbiológicos y, en ocasiones, histopatológicos. El tratamiento adecuado produce más del 95% de curaciones. En general, el tratamiento de elección es: Dos meses de rifampicina + pirazinamida + isoniacida. Cuatro meses de rifampicina + pirazinamida. Para pacientes con factores de riesgo para resistencia a tuberculostáticos o procedentes de zonas con más del 5% de resistencias primarias: Dos meses de rifampicina + insoniacida + pirazinamida + etambutol. Cuatro meses de rifampicina + isoniacida. Infección tuberculosa latente Existen bacilos en el organismo, pero controlados por la inmunidad adquirida. La infección tuberculosa no produce síntomas clínicos. Se diagnostica a través de la positividad de la prueba tuberculínica, tras descartar la enfermedad tuberculosa. Tanto las pruebas de imagen como las bacteriológicas son negativas. El tratamiento de elección es la isoniacida durante 9 meses (o al menos 6 meses). Si no se puede utilizar isoniacida podemos usar otras pautas, en especial rifampicina durante 4 meses o isoniacida + rifampicina durante 3 meses. Los análisis basal y mensual de seguimiento sólo son necesarios en determinados casos. Siempre es necesario un control clínico mensual. 25 AMF 2008;4(3):
Qué hacer ante un paciente que ha tenido contacto con un enfermo TBC? Rosa Albañil GPI AEPap Marzo 2014
 Qué hacer ante un paciente que ha tenido contacto con un enfermo TBC? Rosa Albañil GPI AEPap Marzo 2014 Caso 1 Niño de 13 años MC: visitas frecuentes y de horas de duración a un tío al que han diagnosticado
Qué hacer ante un paciente que ha tenido contacto con un enfermo TBC? Rosa Albañil GPI AEPap Marzo 2014 Caso 1 Niño de 13 años MC: visitas frecuentes y de horas de duración a un tío al que han diagnosticado
TBC Congénita y Perinatal. Dra. Johanne Jahnsen K. Enero de 2012
 TBC Congénita y Perinatal Dra. Johanne Jahnsen K. Enero de 2012 Tendencia de la epidemia de TBC en 9 regiones diferentes en el mundo Bacilo de Calmette Guerin (BCG) Es la vacuna más utilizada Se desarrolló
TBC Congénita y Perinatal Dra. Johanne Jahnsen K. Enero de 2012 Tendencia de la epidemia de TBC en 9 regiones diferentes en el mundo Bacilo de Calmette Guerin (BCG) Es la vacuna más utilizada Se desarrolló
GUÍA DE ATENCIÓN MÉDICA DE TUBERCULOSIS
 Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
Revisó Jefe DBU/ Jefe SSISDP 1. OBJETIVO PROCESO BIENESTAR ESTUDIANTIL Aprobó: Rector Página 1 de 5 Fecha de aprobación: Agosto 05 de 2014 Resolución N 1504 Establecer los lineamientos necesarios para
ACTUALIZACIÓN en TUBERCULOSIS CURSO DE VACUNADORES
 ACTUALIZACIÓN en TUBERCULOSIS CURSO DE VACUNADORES- 2016. Dra. Mariela Contrera. Jefa del Programa Nacional de Tuberculosis. CHLAEP. Definición Enfermedad infectocontagiosa producida por el Mycobacterium
ACTUALIZACIÓN en TUBERCULOSIS CURSO DE VACUNADORES- 2016. Dra. Mariela Contrera. Jefa del Programa Nacional de Tuberculosis. CHLAEP. Definición Enfermedad infectocontagiosa producida por el Mycobacterium
Poblaciones bacilares y su impacto en el esquema TB
 Poblaciones bacilares y su impacto en el esquema TB MARIA ANGELICA PAREDES MORENO NEUMOLOGA HOSPITAL MARIA AUXILIADORA CLINICA ANGLO AMERICANA Marzo 2016 La tuberculosis (TB) sigue siendo un problema importante
Poblaciones bacilares y su impacto en el esquema TB MARIA ANGELICA PAREDES MORENO NEUMOLOGA HOSPITAL MARIA AUXILIADORA CLINICA ANGLO AMERICANA Marzo 2016 La tuberculosis (TB) sigue siendo un problema importante
BERTHA INES AGUDELO VEGA
 TUBERCULOSIS BERTHA INES AGUDELO VEGA CARACTERISTICAS DE LA MYCOBACTERIA El genero Mycobacterium es el ùnico gènero de la familia de los Mycobacteriaceas El Mycobacterium tuberculosis y el Mycobacterium
TUBERCULOSIS BERTHA INES AGUDELO VEGA CARACTERISTICAS DE LA MYCOBACTERIA El genero Mycobacterium es el ùnico gènero de la familia de los Mycobacteriaceas El Mycobacterium tuberculosis y el Mycobacterium
PPD y Quantiferon: diagnóstico de TB latente? Dr. Enrique Valdivia Núñez Médico neumólogo HNCH- UPCH
 PPD y Quantiferon: diagnóstico de TB latente? Dr. Enrique Valdivia Núñez Médico neumólogo HNCH- UPCH Aunque las tasas TBC están decayendo. Se encontró que aquellos que tienen infección latente basado en
PPD y Quantiferon: diagnóstico de TB latente? Dr. Enrique Valdivia Núñez Médico neumólogo HNCH- UPCH Aunque las tasas TBC están decayendo. Se encontró que aquellos que tienen infección latente basado en
DESCARTAR TBC LATENTE ANTES DE TRATAMIENTO BIOLÓGICO
 DESCARTAR TBC LATENTE ANTES DE TRATAMIENTO BIOLÓGICO Natalia Rodríguez Residente de 5º año Hospital de Sant Pau (Barcelona). Escuela de verano medicina interna 2010. León. CASO 1 : Varón de 46 años, natural
DESCARTAR TBC LATENTE ANTES DE TRATAMIENTO BIOLÓGICO Natalia Rodríguez Residente de 5º año Hospital de Sant Pau (Barcelona). Escuela de verano medicina interna 2010. León. CASO 1 : Varón de 46 años, natural
Niño de 14 años con dolor torácico y alteración radiológica. Andrea Bailén y Macarena Reolid R1 y R2 HGUA Tutora: Olga Gómez 24 Abril 2015
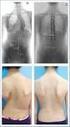 Niño de 14 años con dolor torácico y alteración radiológica Andrea Bailén y Macarena Reolid R1 y R2 HGUA Tutora: Olga Gómez 24 Abril 2015 Caso clínico I Varón 14 años acude por dolor torácico de 24 horas
Niño de 14 años con dolor torácico y alteración radiológica Andrea Bailén y Macarena Reolid R1 y R2 HGUA Tutora: Olga Gómez 24 Abril 2015 Caso clínico I Varón 14 años acude por dolor torácico de 24 horas
Abordaje de la tuberculosis en la infancia. Diagnóstico. Kartik Babulal Chandaria CAP La Mina 05/05/2015
 Abordaje de la tuberculosis en la infancia Diagnóstico Kartik Babulal Chandaria CAP La Mina 05/05/2015 Chandni Niña de 2 años 2 meses Su madre se llama Laxmi Motivo de consulta Fiebre de 10 días (febrero)
Abordaje de la tuberculosis en la infancia Diagnóstico Kartik Babulal Chandaria CAP La Mina 05/05/2015 Chandni Niña de 2 años 2 meses Su madre se llama Laxmi Motivo de consulta Fiebre de 10 días (febrero)
CAPÍTULO 7 CONTROL DE CONTACTOS
 CAPÍTULO 7 CONTROL DE CONTACTOS 7.1 - Definición de Caso Índice 7.2 - Control de Contactos Objetivos 7.3 - Definición de Contacto y Foco Tuberculoso 7.4 - Factores que Determinan el Riesgo de Infección
CAPÍTULO 7 CONTROL DE CONTACTOS 7.1 - Definición de Caso Índice 7.2 - Control de Contactos Objetivos 7.3 - Definición de Contacto y Foco Tuberculoso 7.4 - Factores que Determinan el Riesgo de Infección
Anexo Técnico 2 Directrices y recomendaciones del Comité Nacional Asesor para el tratamiento de la enfermedad tuberculosa activa
 Anexo Técnico 2 Directrices y recomendaciones del Comité Nacional Asesor para el tratamiento de la enfermedad tuberculosa activa Directrices y recomendaciones del Comité Nacional Asesor para el tratamiento
Anexo Técnico 2 Directrices y recomendaciones del Comité Nacional Asesor para el tratamiento de la enfermedad tuberculosa activa Directrices y recomendaciones del Comité Nacional Asesor para el tratamiento
Número total de casos declarados en el último año. Población total del país de ese año
 5. Indicadores del Plan A. Tasa de notificación de casos Es un indicador del European Center for Disease Prevention and Control (ECDC), informa sobre la carga de enfermedad, el número de casos declarados
5. Indicadores del Plan A. Tasa de notificación de casos Es un indicador del European Center for Disease Prevention and Control (ECDC), informa sobre la carga de enfermedad, el número de casos declarados
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
TUBERCULOSIS HOY: Mito o Realidad?
 TUBERCULOSIS HOY: Mito o Realidad? Dra. Lucila Martínez Medina Infectólogo Pediatra Centenario Hospital Miguel Hidalgo Aguascalientes X Congreso Interamericano de Pediatría Monterrey 2009 TUBERCULOSIS
TUBERCULOSIS HOY: Mito o Realidad? Dra. Lucila Martínez Medina Infectólogo Pediatra Centenario Hospital Miguel Hidalgo Aguascalientes X Congreso Interamericano de Pediatría Monterrey 2009 TUBERCULOSIS
Evaluar Al Niño Con Sospecha de Tuberculosis. La detección oportuna de tuberculosis permitirá reducir la mortalidad en niños y niñas.
 Evaluar Al Niño Con Sospecha de Tuberculosis. La detección oportuna de tuberculosis permitirá reducir la mortalidad en niños y niñas. Un llamado para que se enfoque los esfuerzos en la detección de casos
Evaluar Al Niño Con Sospecha de Tuberculosis. La detección oportuna de tuberculosis permitirá reducir la mortalidad en niños y niñas. Un llamado para que se enfoque los esfuerzos en la detección de casos
PEDRO GÓMEZ DE QUERO MASÍA UCIP
 PEDRO GÓMEZ DE QUERO MASÍA UCIP pedrogomezdequero@usal.es DEFINICIÓN Enfermedad infecciosa producida por Mycobacterium tuberculosis, bacilo ácido alcohol resistente (BAAR) Transmisión por vía respiratoria
PEDRO GÓMEZ DE QUERO MASÍA UCIP pedrogomezdequero@usal.es DEFINICIÓN Enfermedad infecciosa producida por Mycobacterium tuberculosis, bacilo ácido alcohol resistente (BAAR) Transmisión por vía respiratoria
TB en inmigrantes: Una enfermedad importada? Aspectos Epidemiológicos: Estudio de Contactos y Brotes
 TB en inmigrantes: Una enfermedad importada? Aspectos Epidemiológicos: Estudio de Contactos y Brotes ÀngelsOrcau y Cristina Rius Programa de TB de Barcelona Servei d Epidemiologia Agència de Salut Pública
TB en inmigrantes: Una enfermedad importada? Aspectos Epidemiológicos: Estudio de Contactos y Brotes ÀngelsOrcau y Cristina Rius Programa de TB de Barcelona Servei d Epidemiologia Agència de Salut Pública
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología
 La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
A PROPÓSITO DE UN CASO NEUMONÍA/TBC. Iria Bermejo Gestal MIR IV C.S.Sárdoma 19/11/2015
 A PROPÓSITO DE UN CASO NEUMONÍA/TBC Iria Bermejo Gestal MIR IV C.S.Sárdoma 19/11/2015 Caso clínico Varón de 21 años que acude a consulta por febrícula de 15 días de evolución, astenia, cefalea, con tos
A PROPÓSITO DE UN CASO NEUMONÍA/TBC Iria Bermejo Gestal MIR IV C.S.Sárdoma 19/11/2015 Caso clínico Varón de 21 años que acude a consulta por febrícula de 15 días de evolución, astenia, cefalea, con tos
Indicaciones de profilaxis y quimioprofilaxis de la tuberculosis
 PROTOCOLOS DE PRÁCTICA ASISTENCIAL Indicaciones de profilaxis y quimioprofilaxis de la tuberculosis S. Laínez Justo, M.B. Martínez Lasheras, A. Costa Cerdá y M. Rodríguez Zapata Servicio de Medicina Interna.
PROTOCOLOS DE PRÁCTICA ASISTENCIAL Indicaciones de profilaxis y quimioprofilaxis de la tuberculosis S. Laínez Justo, M.B. Martínez Lasheras, A. Costa Cerdá y M. Rodríguez Zapata Servicio de Medicina Interna.
Erradicación de la Tuberculosis Bovina en España Santander, 29 y 30 de junio de 2010
 Jornadas de Debate: MINISTERIO DE MEDIO AMBIENTE Y MEDIO RURAL Y MARINO Erradicación de la Tuberculosis Bovina en España Santander, 29 y 30 de junio de 2010 El diagnóstico de laboratorio y las nuevas herramientas
Jornadas de Debate: MINISTERIO DE MEDIO AMBIENTE Y MEDIO RURAL Y MARINO Erradicación de la Tuberculosis Bovina en España Santander, 29 y 30 de junio de 2010 El diagnóstico de laboratorio y las nuevas herramientas
Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis
 Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis Lizeth Andrea Paniagua S. Md, Msc en Epidemiología. Asesora TB FR. Secretaría Seccional de Salud de Antioquia- Hospital La María
Retos clínicos en el manejo del paciente con diagnóstico de tuberculosis Lizeth Andrea Paniagua S. Md, Msc en Epidemiología. Asesora TB FR. Secretaría Seccional de Salud de Antioquia- Hospital La María
Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico
 TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
TOXOPLASMOSIS Patología Médica Facultad de Medicina de Granada. Prof. Juan Jiménez Alonso Curso académico 2002-2003 TOXOPLASMOSIS * Infección producida por T. Gondii, que es un protozoo intracelular que
La tuberculosis en el niño
 La tuberculosis en el niño Qué es la tuberculosis? Cómo se difunde? Cómo se diagnostica? Cómo se cura? Qué es la reacción a la tuberculina? Y la vacuna? El folleto recoge las preguntas más frecuentes a
La tuberculosis en el niño Qué es la tuberculosis? Cómo se difunde? Cómo se diagnostica? Cómo se cura? Qué es la reacción a la tuberculina? Y la vacuna? El folleto recoge las preguntas más frecuentes a
TUBERCULOSIS EN HEMODIALISIS
 TUBERCULOSIS EN HEMODIALISIS Autores: León Luís; Fernández Ángel; Valle, Graciela; López Eduardo Gambro-Cerer-San Justo Buenos Aires-Argentina lleon@intramed.net.ar RESUMEN OBJETIVO: Evaluación descriptiva
TUBERCULOSIS EN HEMODIALISIS Autores: León Luís; Fernández Ángel; Valle, Graciela; López Eduardo Gambro-Cerer-San Justo Buenos Aires-Argentina lleon@intramed.net.ar RESUMEN OBJETIVO: Evaluación descriptiva
Vacuna frente al papilomavirus humano. (Comentarios a las fichas técnicas)
 Vacuna frente al papilomavirus humano (Comentarios a las fichas técnicas) Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid
Vacuna frente al papilomavirus humano (Comentarios a las fichas técnicas) Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid
Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención
 Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Guía de Referencia Rápida Prevención, Diagnóstico y Tratamiento de la Infección de Vías Urinarias No Complicada en Menores de 18 años en el Primero y Segundo Nivel de Atención Guía de Referencia Rápida
Tuberculosis en el Estado de Puebla
 Tuberculosis en el Estado de Puebla MVZ MSP Juan Manuel Balderas Torres Servicios de Salud del Estado de Puebla Subdirección de Epidemiología y Atención Preventiva Departamento de Medicina Preventiva Coordinación
Tuberculosis en el Estado de Puebla MVZ MSP Juan Manuel Balderas Torres Servicios de Salud del Estado de Puebla Subdirección de Epidemiología y Atención Preventiva Departamento de Medicina Preventiva Coordinación
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD
 PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt
 Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
GUÍA DE ATENCIÓN PARA RECIÉN NACIDOS DE MADRES CON INFLUENZA Y MENORES DE UN AÑO
 GUÍA DE ATENCIÓN PARA RECIÉN NACIDOS DE MADRES CON INFLUENZA Y MENORES DE UN AÑO Las mujeres embarazadas son consideradas grupo de alto riesgo para presentar complicaciones graves y muerte por influenza,
GUÍA DE ATENCIÓN PARA RECIÉN NACIDOS DE MADRES CON INFLUENZA Y MENORES DE UN AÑO Las mujeres embarazadas son consideradas grupo de alto riesgo para presentar complicaciones graves y muerte por influenza,
Módulo 5 ORGANIZACIÓN DE LA ESTRATEGIA DE TRATAMIENTO ABREVIADO ESTRICTAMENTE SUPERVISADO T A E S TUBERCULOSIS EN LAS UNIDADES. Dr.
 Módulo 5 ORGANIZACIÓN DE LA ESTRATEGIA DE TRATAMIENTO ABREVIADO ESTRICTAMENTE SUPERVISADO PARA EL CONTROL DE LA TUBERCULOSIS EN LAS UNIDADES DE ATENCIÓN PRIMARIA DE SALUD T A E S REALICE EL ESTUDIO DE
Módulo 5 ORGANIZACIÓN DE LA ESTRATEGIA DE TRATAMIENTO ABREVIADO ESTRICTAMENTE SUPERVISADO PARA EL CONTROL DE LA TUBERCULOSIS EN LAS UNIDADES DE ATENCIÓN PRIMARIA DE SALUD T A E S REALICE EL ESTUDIO DE
Mortalidad por tuberculosis en 3 ciudades europeas Estimado de los datos disponibles, 1750-1950
 TUBERCULOSIS Mortalidad por tuberculosis en 3 ciudades europeas Estimado de los datos disponibles, 1750-1950 Muertes por 100.000 1000 800 600 400 200 Londres Estocolmo Hamburgo 0 1750 1800 1850 1900 1950
TUBERCULOSIS Mortalidad por tuberculosis en 3 ciudades europeas Estimado de los datos disponibles, 1750-1950 Muertes por 100.000 1000 800 600 400 200 Londres Estocolmo Hamburgo 0 1750 1800 1850 1900 1950
CAUSAS DE ERRORES EN LA INTERPRETACIÓN DE LAS PRUEBAS ALÉRGICAS CUTÁNEAS. AlergoMurcia. H.U. VIRGEN DE LA ARRIXACA.
 CAUSAS DE ERRORES EN LA INTERPRETACIÓN DE LAS PRUEBAS ALÉRGICAS CUTÁNEAS H.U. VIRGEN DE LA ARRIXACA. Murcia (España) Diciembre 2004 Jerónimo Hernández García www.alergomurcia.com 1 El primer autor que
CAUSAS DE ERRORES EN LA INTERPRETACIÓN DE LAS PRUEBAS ALÉRGICAS CUTÁNEAS H.U. VIRGEN DE LA ARRIXACA. Murcia (España) Diciembre 2004 Jerónimo Hernández García www.alergomurcia.com 1 El primer autor que
PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS
 COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INFORME EPIDEMIOLÓGICO-OPERATIVO AÑO 26
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS PROGRAMA NACIONAL DE CONTROL DE LA TUBERCULOSIS INFORME EPIDEMIOLÓGICO-OPERATIVO AÑO 26
Decálogo TRATAMIENTO DE LAS INFECCIONES DE VÍAS URINARIAS BAJAS EN LA MUJER PARA UN USO RACIONAL DE ANTIBIÓTICOS EN EL.
 Decálogo PARA UN USO RACIONAL DE ANTIBIÓTICOS EN EL TRATAMIENTO DE LAS INFECCIONES DE VÍAS URINARIAS BAJAS EN LA MUJER 10 extraídas Recomendaciones del Estudio Prospectivo Expert Comité científico asesor
Decálogo PARA UN USO RACIONAL DE ANTIBIÓTICOS EN EL TRATAMIENTO DE LAS INFECCIONES DE VÍAS URINARIAS BAJAS EN LA MUJER 10 extraídas Recomendaciones del Estudio Prospectivo Expert Comité científico asesor
Tuberculosis: Problema global de salud pública que afecta a 1/3 de la población mundial.
 Tuberculosis: Problema global de salud pública que afecta a 1/3 de la población mundial. RADIOGRAFÍA DE TÓRAX HISTORIA CLÍNICA PRUEBA DE TUBERCULINA En la infancia, hay más susceptibilidad a la enfermedad
Tuberculosis: Problema global de salud pública que afecta a 1/3 de la población mundial. RADIOGRAFÍA DE TÓRAX HISTORIA CLÍNICA PRUEBA DE TUBERCULINA En la infancia, hay más susceptibilidad a la enfermedad
TITULO: TUBERCULOSIS MILIAR Y CORRELACION CON FACTORES DE RIESGO: CASO CLINICO.
 TITULO: TUBERCULOSIS MILIAR Y CORRELACION CON FACTORES DE RIESGO: CASO CLINICO. DRA. ALMA VIANEY OLIVARES CORDERO COAUTORES: DR.CARLOS HERNANDEZ JIMENEZ DR. OLIVER YEMEN DOMINGUEZ FLORES DR ROGELIO GUTIERREZ
TITULO: TUBERCULOSIS MILIAR Y CORRELACION CON FACTORES DE RIESGO: CASO CLINICO. DRA. ALMA VIANEY OLIVARES CORDERO COAUTORES: DR.CARLOS HERNANDEZ JIMENEZ DR. OLIVER YEMEN DOMINGUEZ FLORES DR ROGELIO GUTIERREZ
TBMDR EN PERSONAS VIVIENDO CON EL VIH
 TBMDR EN PERSONAS VIVIENDO CON EL VIH (MDR-TB IN PEOPLE LIVING WITH HIV) Dr. Domingo Palmero Hospital F. J. Muñiz, Buenos Aires. SINDEMIA Mycobacterium tuberculosis (3 millones de años) Virus de la inmunodeficiencia
TBMDR EN PERSONAS VIVIENDO CON EL VIH (MDR-TB IN PEOPLE LIVING WITH HIV) Dr. Domingo Palmero Hospital F. J. Muñiz, Buenos Aires. SINDEMIA Mycobacterium tuberculosis (3 millones de años) Virus de la inmunodeficiencia
Tuberculosis resistente a antibióticos
 Investigadores tras la cura contra cepas virtualmente incurables Tuberculosis resistente a antibióticos José Luis Carrillo Aguado* El mal uso que se ha hecho de los antibióticos para tratar enfermedades
Investigadores tras la cura contra cepas virtualmente incurables Tuberculosis resistente a antibióticos José Luis Carrillo Aguado* El mal uso que se ha hecho de los antibióticos para tratar enfermedades
Gobierno del Principado de Asturias. consejería de sanidad
 Situación de la Tuberculosis en Asturias Año 2013 La Tuberculosis La Tuberculosis (TB) es una enfermedad transmisible producida por un tipo de bacterias (mycobacterias) Afecta principalmente a los pulmones,
Situación de la Tuberculosis en Asturias Año 2013 La Tuberculosis La Tuberculosis (TB) es una enfermedad transmisible producida por un tipo de bacterias (mycobacterias) Afecta principalmente a los pulmones,
DEFINICIÓN: PATOGÉNESIS: SÍNTOMAS Y DIAGNÓSTICO:
 1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
2. TRATAMIENTO DE. LA ENFERMEDAD (incluido breve repaso histórico) LA INFECCIÓN 3. ESTUDIO DE CONTACTOS
 1. TRATAMIENTO DE LA ENFERMEDAD (incluido breve repaso histórico) 2. TRATAMIENTO DE LA INFECCIÓN 3. ESTUDIO DE CONTACTOS Ricardo Rodríguez Barrientos Médico de Familia; GdT Infecciosas SoMaMFyC Intentos
1. TRATAMIENTO DE LA ENFERMEDAD (incluido breve repaso histórico) 2. TRATAMIENTO DE LA INFECCIÓN 3. ESTUDIO DE CONTACTOS Ricardo Rodríguez Barrientos Médico de Familia; GdT Infecciosas SoMaMFyC Intentos
Vacunación frete al virus del papiloma humano
 Vacunación frete al virus del papiloma humano Dra. Sonia Tamames Jefe de Servicio de Epidemiología y Promoción de la Salud. Dirección General de Salud Pública de Castilla y León. Virus del Papiloma Humano
Vacunación frete al virus del papiloma humano Dra. Sonia Tamames Jefe de Servicio de Epidemiología y Promoción de la Salud. Dirección General de Salud Pública de Castilla y León. Virus del Papiloma Humano
2. Diagnóstico de la tuberculosis
 2. Diagnóstico de la tuberculosis 2.1. Diagnóstico de la infección Preguntas para responder: infección tuberculosa latente? ma-interferón (IGRA) para el diagnóstico de la infección tuberculosa latente?
2. Diagnóstico de la tuberculosis 2.1. Diagnóstico de la infección Preguntas para responder: infección tuberculosa latente? ma-interferón (IGRA) para el diagnóstico de la infección tuberculosa latente?
SALUD OCUPACIONAL. Procedimiento para Tuberculosis en el Trabajo
 SALUD OCUPACIONAL Código: P-SO-001 Fecha: 05.03.14 Procedimiento para Tuberculosis en el Trabajo Versión: 1 Página: 1 al 5 Aprobado: Nombre Firma Fecha Gerente General Lorenzo Massari A. Revisado: Nombre
SALUD OCUPACIONAL Código: P-SO-001 Fecha: 05.03.14 Procedimiento para Tuberculosis en el Trabajo Versión: 1 Página: 1 al 5 Aprobado: Nombre Firma Fecha Gerente General Lorenzo Massari A. Revisado: Nombre
Tuberculosis en inmunocomprometidos. Residencia de Bioquímica Htal ZGA Petrona V de Cordero San Fernando
 Tuberculosis en inmunocomprometidos Residencia de Bioquímica Htal ZGA Petrona V de Cordero San Fernando Introducción Diferencias entre TBC y HIV Infección n Enfermedad Tiempo Síntomas Contagio Pronóstico
Tuberculosis en inmunocomprometidos Residencia de Bioquímica Htal ZGA Petrona V de Cordero San Fernando Introducción Diferencias entre TBC y HIV Infección n Enfermedad Tiempo Síntomas Contagio Pronóstico
Paciente de 3 años que consultó por fiebre, decaimiento y depresión del sensorio.
 Paciente de 3 años que consultó por fiebre, decaimiento y depresión del sensorio. Enfermedad actual Comenzó 15 días antes con febrícula, rechazo del alimento y decaimiento que se incrementó 24 horas antes
Paciente de 3 años que consultó por fiebre, decaimiento y depresión del sensorio. Enfermedad actual Comenzó 15 días antes con febrícula, rechazo del alimento y decaimiento que se incrementó 24 horas antes
Antimicobacterianos. Agentes causantes de la enfermedad: Tratamiento de la Tuberculosis: Mycobacterium tuberculosis (Tuberculosis)
 Antimicobacterianos Agentes causantes de la enfermedad: Mycobacterium tuberculosis (Tuberculosis) Epidemiología: De las enfermedades infecciosas la tuberculosis es la que más muertes causa (2 millones
Antimicobacterianos Agentes causantes de la enfermedad: Mycobacterium tuberculosis (Tuberculosis) Epidemiología: De las enfermedades infecciosas la tuberculosis es la que más muertes causa (2 millones
Índice PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA. Capítulo 1 Conceptos de microbiología aplicada
 Índice SECCIÓN I: PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA Capítulo 1 Conceptos de microbiología aplicada Introducción.............................................. 28 Factores predisponentes
Índice SECCIÓN I: PATOGENIA Y PREVENCIÓN DE LA INFECCIÓN QUIRÚRGICA Capítulo 1 Conceptos de microbiología aplicada Introducción.............................................. 28 Factores predisponentes
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016
 Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
NORMAS AUGE/GES EN DIABETES MELLITUS TIPO 2. Dra. Carmen Lía Solís M.
 NORMAS AUGE/GES EN DIABETES MELLITUS TIPO 2 Agosto 2013 Utilidad de las guías Es sorprendente como con tan poca lectura un médico puede ejercer la medicina,. Pero no es sorprendente cuán mal lo puede hacer!
NORMAS AUGE/GES EN DIABETES MELLITUS TIPO 2 Agosto 2013 Utilidad de las guías Es sorprendente como con tan poca lectura un médico puede ejercer la medicina,. Pero no es sorprendente cuán mal lo puede hacer!
POR UN NUEVO PLAN DE ACTUACIÓN PARA LA ERRADICACIÓN DEL VIRUS DE LA HEPATITIS C (VHC)
 POR UN NUEVO PLAN DE ACTUACIÓN PARA LA ERRADICACIÓN DEL VIRUS DE LA HEPATITIS C (VHC) La hepatitis C es la inflamación del hígado debido a la infección por un virus. La infección por el virus C de la hepatitis
POR UN NUEVO PLAN DE ACTUACIÓN PARA LA ERRADICACIÓN DEL VIRUS DE LA HEPATITIS C (VHC) La hepatitis C es la inflamación del hígado debido a la infección por un virus. La infección por el virus C de la hepatitis
QUÉ SABEMOS SOBRE TUBERCULOSIS?
 QUÉ SABEMOS SOBRE TUBERCULOSIS? Información para docentes Programa Nacional de Control de la Tuberculosis www.msal.gov.ar Ministerio de Salud de la Nación Av. 9 de Julio 1925 (C1073ABA) Cdad. Autónoma
QUÉ SABEMOS SOBRE TUBERCULOSIS? Información para docentes Programa Nacional de Control de la Tuberculosis www.msal.gov.ar Ministerio de Salud de la Nación Av. 9 de Julio 1925 (C1073ABA) Cdad. Autónoma
Título: Algunas consideraciones sociales sobre la Tuberculosis
 FACULTAD DE TECNOLOGIA DE LA SALUD TRABAJO PARA OPTAR POR LA CATEGORIA DE PROFESOR AUXILIAR Título: Algunas consideraciones sociales sobre la Tuberculosis Autor: MSc. Luis alberto Rivero Capote Ciudad
FACULTAD DE TECNOLOGIA DE LA SALUD TRABAJO PARA OPTAR POR LA CATEGORIA DE PROFESOR AUXILIAR Título: Algunas consideraciones sociales sobre la Tuberculosis Autor: MSc. Luis alberto Rivero Capote Ciudad
CASOS PRÁCTICOS (12) CALENDARIO INFANTIL. BADAJOZ 2016
 CASOS PRÁCTICOS (12) CALENDARIO INFANTIL. BADAJOZ 2016 CASO PRÁCTICO Nº 1 Cuál de las siguientes se considera contraindicación absoluta o permanente a la hora de administrar la vacuna de la tos ferina:
CASOS PRÁCTICOS (12) CALENDARIO INFANTIL. BADAJOZ 2016 CASO PRÁCTICO Nº 1 Cuál de las siguientes se considera contraindicación absoluta o permanente a la hora de administrar la vacuna de la tos ferina:
PROTOCOLO DE TUBERCULOSIS: RESPIRATORIA, MENINGITIS y OTRAS TUBERCULOSIS
 PROTOCOLO DE TUBERCULOSIS: RESPIRATORIA, MENINGITIS y OTRAS TUBERCULOSIS INTRODUCCIÓN: La tuberculosis (TB) es una enfermedad transmisible, causa común de enfermedad y muerte en todo el mundo, producida
PROTOCOLO DE TUBERCULOSIS: RESPIRATORIA, MENINGITIS y OTRAS TUBERCULOSIS INTRODUCCIÓN: La tuberculosis (TB) es una enfermedad transmisible, causa común de enfermedad y muerte en todo el mundo, producida
BREVE RESEÑA DE LA EVOLUCION EPIDEMIOLOGICA DE LA TUBERCULOSIS EN EL URUGUAY
 COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS BREVE RESEÑA DE LA EVOLUCION EPIDEMIOLOGICA DE LA TUBERCULOSIS EN EL URUGUAY 1. INTRODUCCIÓN
COMISIÓN HONORARIA PARA LA LUCHA ANTITUBERCULOSA Y ENFERMEDADES PREVALENTES CHLA-EP DEPARTAMENTO DE TUBERCULOSIS BREVE RESEÑA DE LA EVOLUCION EPIDEMIOLOGICA DE LA TUBERCULOSIS EN EL URUGUAY 1. INTRODUCCIÓN
PRUEBA DE TUBERCULINA (MANTOUX)
 página 1 de 6 PRUEBA DE TUBERCULINA (MANTOUX) 1.- OBJETIVO Proporcionar los conocimientos necesarios para administrar correctamente la tuberculina y detectar el estado de hipersensibilidad del organismo
página 1 de 6 PRUEBA DE TUBERCULINA (MANTOUX) 1.- OBJETIVO Proporcionar los conocimientos necesarios para administrar correctamente la tuberculina y detectar el estado de hipersensibilidad del organismo
LPL Caso José María Martínez Ávila. MIR5. Medicina Interna. Hospital Universitario 12 de Octubre. Madrid
 LPL Caso 1098733 José María Martínez Ávila. MIR5. Medicina Interna.. Madrid Antecedentes Varón años n arterial. Hipecolesterolemia Cardiopatía isquémica_ Angina de esfuerzo en 2008. Lesión severa en DAm
LPL Caso 1098733 José María Martínez Ávila. MIR5. Medicina Interna.. Madrid Antecedentes Varón años n arterial. Hipecolesterolemia Cardiopatía isquémica_ Angina de esfuerzo en 2008. Lesión severa en DAm
Vacuna contra la poliomielitis. (Comentarios a las fichas técnicas)
 Vacuna contra la poliomielitis (Comentarios a las fichas técnicas) Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid Composición
Vacuna contra la poliomielitis (Comentarios a las fichas técnicas) Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid Composición
Generalitat de Catalunya Departamento de Salud Dirección General de Salud Pública
 828 Barcelona Tel 93 22 29 Fax 93 22 29 9 Informe sobre la situación del sarampión en Catalunya. Actualización 25 En septiembre de 1998, el Comité de Expertos en Vacunaciones del Departamento de Sanidad
828 Barcelona Tel 93 22 29 Fax 93 22 29 9 Informe sobre la situación del sarampión en Catalunya. Actualización 25 En septiembre de 1998, el Comité de Expertos en Vacunaciones del Departamento de Sanidad
GPC. Guía de Referencia Rápida. Diagnóstico y Tratamiento de Casos Nuevos de Tuberculosis Pulmonar
 Guía de Referencia Rápida Diagnóstico y Tratamiento de Casos Nuevos de Tuberculosis Pulmonar GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica : IMSS-070-08 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y Tratamiento de Casos Nuevos de Tuberculosis Pulmonar GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica : IMSS-070-08 Guía de Referencia
Imágenes del tórax pediátrico Cuándo Pensar en Tuberculosis
 Imágenes del tórax pediátrico Cuándo Pensar en Tuberculosis Tuberculosis Uno de los elementos fundamentales en el diagnóstico de la TBC pulmonar en pediatría son las imágenes radiológicas. Siempre que
Imágenes del tórax pediátrico Cuándo Pensar en Tuberculosis Tuberculosis Uno de los elementos fundamentales en el diagnóstico de la TBC pulmonar en pediatría son las imágenes radiológicas. Siempre que
Hipersensibilidad conocida a penciclovir, famciclovir o a los otros componentes de la formulación, por ejemplo propilenglicol.
 1. NOMBRE DEL MEDICAMENTO Penciclovir Beecham bomba dosificadora Penciclovir Beecham crema 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Principio activo: Penciclovir al 1% DCI: penciclovir 3. FORMA FARMACÉUTICA
1. NOMBRE DEL MEDICAMENTO Penciclovir Beecham bomba dosificadora Penciclovir Beecham crema 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA Principio activo: Penciclovir al 1% DCI: penciclovir 3. FORMA FARMACÉUTICA
María Espiau Guarner Unitat de Patologia Infecciosa i Immunologia de Pediatria Hospital Vall d Hebron. Barcelona
 Evolución de la enfermedad neumocócica invasora en pediatría: experiencia en nuestro centro María Espiau Guarner Unitat de Patologia Infecciosa i Immunologia de Pediatria Hospital Vall d Hebron. Barcelona
Evolución de la enfermedad neumocócica invasora en pediatría: experiencia en nuestro centro María Espiau Guarner Unitat de Patologia Infecciosa i Immunologia de Pediatria Hospital Vall d Hebron. Barcelona
GPC. Abordaje Diagnóstico del Dolor Lumbar Crónico en la Población Pediátrica en el Primer Nivel de Atención. Guía de Práctica Clínica
 Abordaje Diagnóstico del Dolor Lumbar Crónico en la Población Pediátrica en el Primer Nivel de Atención GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-601-13 1 Guía de
Abordaje Diagnóstico del Dolor Lumbar Crónico en la Población Pediátrica en el Primer Nivel de Atención GPC Guía de Práctica Clínica Catálogo maestro de guías de práctica clínica: IMSS-601-13 1 Guía de
Inmunizaciones. Vacunas Infantiles. Objetivo: Disminuir la morbilidad y mortalidad de la enfermedades transmisible. Objetivo:
 Inmunizaciones Vacunas Infantiles Objetivo: Objetivo: Disminuir la morbilidad y mortalidad de la enfermedades transmisible. Definición: n: Administración n de microorganismos o sus toxinas previamente
Inmunizaciones Vacunas Infantiles Objetivo: Objetivo: Disminuir la morbilidad y mortalidad de la enfermedades transmisible. Definición: n: Administración n de microorganismos o sus toxinas previamente
Diagnóstico precoz de la infección VIH en Atención Primaria. María José Monedero Mira. MF CS Rafalafena. Castellón 1 de Diciembre 2016
 Diagnóstico precoz de la infección VIH en Atención Primaria María José Monedero Mira. MF CS Rafalafena. Castellón 1 de Diciembre 2016 QUÉ SON LA INFECCIÓN POR EL VIH Y EL SIDA? La palabra sida corresponde
Diagnóstico precoz de la infección VIH en Atención Primaria María José Monedero Mira. MF CS Rafalafena. Castellón 1 de Diciembre 2016 QUÉ SON LA INFECCIÓN POR EL VIH Y EL SIDA? La palabra sida corresponde
Estrategias para de detección de la infección tuberculosa latente en poblaciones de riesgo. A quién y cómo lo hacemos?
 Estrategias para de detección de la infección tuberculosa latente en poblaciones de riesgo. A quién y cómo lo hacemos? Isabel Mur Arizón Residente de Medicina Interna Hospital de la Santa Creu i Sant Pau
Estrategias para de detección de la infección tuberculosa latente en poblaciones de riesgo. A quién y cómo lo hacemos? Isabel Mur Arizón Residente de Medicina Interna Hospital de la Santa Creu i Sant Pau
CONVULSIONES FEBRILES
 CONVULSIONES FEBRILES 1. ETIOLOGIA Se reconoce un componente genético importante (cromosomas 8 t 19) y una predisposición familiar, con posible patrón autonómico dominante. La fiebre que da origen a la
CONVULSIONES FEBRILES 1. ETIOLOGIA Se reconoce un componente genético importante (cromosomas 8 t 19) y una predisposición familiar, con posible patrón autonómico dominante. La fiebre que da origen a la
GUÍA ACTUALIZADA: TOXOPLASMOSIS CONGÉNITA
 GUÍA ACTUALIZADA: TOXOPLASMOSIS CONGÉNITA S E R V I C I O D E N E O N A T O L O G Í A H G U A S H E I L A S E G U R A S Á N C H E Z R 3 T U T O R : H O N O R I O S Á N C H E Z Z A P L A N A Contenido Introducción
GUÍA ACTUALIZADA: TOXOPLASMOSIS CONGÉNITA S E R V I C I O D E N E O N A T O L O G Í A H G U A S H E I L A S E G U R A S Á N C H E Z R 3 T U T O R : H O N O R I O S Á N C H E Z Z A P L A N A Contenido Introducción
Implicaciones de la co-infección
 TB/VIH Carlos Andrés Agudelo. MD, MSc Infectólogo Clínica Universitaria Bolivariana y Escuela de Ciencias de la Salud U.P.B. Corporación para Investigaciones Biológicas Implicaciones de la co-infección
TB/VIH Carlos Andrés Agudelo. MD, MSc Infectólogo Clínica Universitaria Bolivariana y Escuela de Ciencias de la Salud U.P.B. Corporación para Investigaciones Biológicas Implicaciones de la co-infección
Pautas para la vigilancia y el control de Coqueluche en situaciones de brote
 2012 0 Pautas para la vigilancia y el control de Coqueluche en situaciones de brote Introducción Coqueluche, tos convulsa o pertussis es una enfermedad respiratoria aguda que puede manifestarse en forma
2012 0 Pautas para la vigilancia y el control de Coqueluche en situaciones de brote Introducción Coqueluche, tos convulsa o pertussis es una enfermedad respiratoria aguda que puede manifestarse en forma
Revisión. Tuberculosis pulmonar en España y Baleares Últimos datos disponibles
 Revisión Tuberculosis pulmonar en España y Baleares Últimos datos disponibles José Carrasco Cantos (*) Según comunicaciones recientes de los expertos, la Tuberculosis continua siendo un problema prioritario
Revisión Tuberculosis pulmonar en España y Baleares Últimos datos disponibles José Carrasco Cantos (*) Según comunicaciones recientes de los expertos, la Tuberculosis continua siendo un problema prioritario
Control de Infecciones de Tuberculosis. Dr. Martin Yagui
 Control de Infecciones de Tuberculosis Dr. Martin Yagui Cómo podemos disminuir el riesgo? Guías sobre Precauciones Respiratorias Medidas de control de infecciones para TB Prioridad Tipo de medida OBJETIVO
Control de Infecciones de Tuberculosis Dr. Martin Yagui Cómo podemos disminuir el riesgo? Guías sobre Precauciones Respiratorias Medidas de control de infecciones para TB Prioridad Tipo de medida OBJETIVO
VACUNAS COMBINADAS. Introducción. Administración y pautas de vacunación
 VACUNAS COMBINADAS 19 Introducción La aparición de un número cada vez mayor de vacunas cuya administración está indicada en la edad infantil implica un número creciente de inyecciones parenterales, con
VACUNAS COMBINADAS 19 Introducción La aparición de un número cada vez mayor de vacunas cuya administración está indicada en la edad infantil implica un número creciente de inyecciones parenterales, con
Comentarios y ajustes a las recomendaciones. Cáncer de pulmón
 s y ajustes a las recomendaciones Cáncer de pulmón Participante 1 No es claro por qué se incluye TC de tórax si en la evidencia aportada se dice que: "... Solo los trabajadores con resultado positivo de
s y ajustes a las recomendaciones Cáncer de pulmón Participante 1 No es claro por qué se incluye TC de tórax si en la evidencia aportada se dice que: "... Solo los trabajadores con resultado positivo de
Abordaje de la tuberculosis en Atención Primaria. Estudio de contactos Dealing with tuberculosis in primary care. Contact tracing procedures
 Abordaje de la tuberculosis en Atención Primaria. Estudio de contactos Dealing with tuberculosis in primary care. Contact tracing procedures F. Teruel 1, J. Castilla 2, J. Hueto 3 RESUMEN Aunque el número
Abordaje de la tuberculosis en Atención Primaria. Estudio de contactos Dealing with tuberculosis in primary care. Contact tracing procedures F. Teruel 1, J. Castilla 2, J. Hueto 3 RESUMEN Aunque el número
DIAGNÓSTICO POR IMAGEN. Tuberculosis pulmonar. mgf 125 marzo 2010 86 PATOGÉNESIS
 con la colaboración de: Rosado Caracena P 1, Parra Gordo ML 1, Mula Rey N 2, Velasco Ruiz M 1, Bandrés Carballo B 1 1Servicio de Radiodiagnóstico 2Unidad de Cuidados Intensivos Hospital Universitario La
con la colaboración de: Rosado Caracena P 1, Parra Gordo ML 1, Mula Rey N 2, Velasco Ruiz M 1, Bandrés Carballo B 1 1Servicio de Radiodiagnóstico 2Unidad de Cuidados Intensivos Hospital Universitario La
HEPATOTOXICIDAD POR FARMACOS EN LA UNIDAD DE DIGESTIVO: JORNADAS CIENTIFICAS H.O.P. Noviembre 2010
 HEPATOTOXICIDAD POR FARMACOS EN LA UNIDAD DE DIGESTIVO: 2008-2010 JORNADAS CIENTIFICAS H.O.P. Noviembre 2010 la mayoría reacciones idiosincrásicas, impredecibles. Antibióticos: Amoxi-Clavulánico, AINES,
HEPATOTOXICIDAD POR FARMACOS EN LA UNIDAD DE DIGESTIVO: 2008-2010 JORNADAS CIENTIFICAS H.O.P. Noviembre 2010 la mayoría reacciones idiosincrásicas, impredecibles. Antibióticos: Amoxi-Clavulánico, AINES,
El sistema inmune y las vacunas
 SESIÓN DE INFORMACIÓN SOBRE VACUNAS, Santiago, Chile 7 de mayo 9 mayo, 2014 El sistema inmune y las vacunas Dra. Juanita Zamorano R Pediatra- Infectóloga jzamorano@uandes.cl 1 Jenner: En 1796 inicia la
SESIÓN DE INFORMACIÓN SOBRE VACUNAS, Santiago, Chile 7 de mayo 9 mayo, 2014 El sistema inmune y las vacunas Dra. Juanita Zamorano R Pediatra- Infectóloga jzamorano@uandes.cl 1 Jenner: En 1796 inicia la
Eni* Tabletas e Inyectable. Ciprofloxacino
 Tabletas e Inyectable Ciprofloxacino Descripción Es ciprofloxacino, la fluoroquinolona bactericida potente, con amplio espectro antibacteriano que incluye grampositivos y gramnegativos. Tiene alta eficacia
Tabletas e Inyectable Ciprofloxacino Descripción Es ciprofloxacino, la fluoroquinolona bactericida potente, con amplio espectro antibacteriano que incluye grampositivos y gramnegativos. Tiene alta eficacia
Vacuna frente a Haemophilus influenzae tipo b
 Vacuna frente a Haemophilus influenzae tipo b Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid Previo al empleo sistemático
Vacuna frente a Haemophilus influenzae tipo b Prof. Ángel Gil de Miguel, Catedrático de Medicina Preventiva y Salud Pública, Universidad Rey Juan Carlos, Comunidad de Madrid Previo al empleo sistemático
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
LA ENFERMEDAD MILENARIA
 LEPRA: LA ENFERMEDAD MILENARIA La lepra es una enfermedad infecciosa crónica, que evoluciona lentamente, cuyo tiempo medio de incubación es de cinco años, aunque los síntomas pueden tardar hasta 20 años
LEPRA: LA ENFERMEDAD MILENARIA La lepra es una enfermedad infecciosa crónica, que evoluciona lentamente, cuyo tiempo medio de incubación es de cinco años, aunque los síntomas pueden tardar hasta 20 años
PLAN PARA LA PREVENCIÓN Y CONTROL DE LA TUBERCULOSIS EN ESPAÑA
 PLAN PARA LA PREVENCIÓN Y CONTROL DE LA TUBERCULOSIS EN ESPAÑA Propuesta del Grupo de trabajo de expertos en tuberculosis y del Grupo de trabajo de Comunidades Autónomas Propuesta presentada y aceptada
PLAN PARA LA PREVENCIÓN Y CONTROL DE LA TUBERCULOSIS EN ESPAÑA Propuesta del Grupo de trabajo de expertos en tuberculosis y del Grupo de trabajo de Comunidades Autónomas Propuesta presentada y aceptada
Diagnóstico microbiológico de las hepatitis virales. Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante
 Diagnóstico microbiológico de las hepatitis virales Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante Hepatitis A. Características generales Provoca enfermedad aguda en
Diagnóstico microbiológico de las hepatitis virales Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante Hepatitis A. Características generales Provoca enfermedad aguda en
AUTOR. Dr. César Velasco Muñoz. Medicina Preventiva y Salud Pública
 Fiebre Amarilla AUTOR. Dr. César Velasco Muñoz. Medicina Preventiva y Salud Pública La fiebre amarilla es una infección aguda causada por un Arbovirus del género flavivirus, transmitida por la picadura
Fiebre Amarilla AUTOR. Dr. César Velasco Muñoz. Medicina Preventiva y Salud Pública La fiebre amarilla es una infección aguda causada por un Arbovirus del género flavivirus, transmitida por la picadura
Toma de Muestras Microbiológicas
 Toma de Muestras Microbiológicas MICROBIOLOGÍA CLÍNICA DIAGNÓSTICO DE ENFERMEDADES INFECCIOSAS MUESTRA AISLAMIENTO IDENTIFICACIÓN SENSIBILIDAD A ANTIMICROBIANOS Detección de anticuerpos, antígenos y ácidos
Toma de Muestras Microbiológicas MICROBIOLOGÍA CLÍNICA DIAGNÓSTICO DE ENFERMEDADES INFECCIOSAS MUESTRA AISLAMIENTO IDENTIFICACIÓN SENSIBILIDAD A ANTIMICROBIANOS Detección de anticuerpos, antígenos y ácidos
Taller Epidemiología y Medicina Preventiva; El análisis de riesgos en Sanidad Animal. C. Oretga ANÁLISIS DE RIESGO EN SANIDAD ANIMAL
 ANÁLISIS DE RIESGO EN SANIDAD ANIMAL El análisis de riesgos es una herramienta de tipo sanitaria que en Salud Pública se ha aplicado en la detección de puntos críticos para transmisión de enfermedades
ANÁLISIS DE RIESGO EN SANIDAD ANIMAL El análisis de riesgos es una herramienta de tipo sanitaria que en Salud Pública se ha aplicado en la detección de puntos críticos para transmisión de enfermedades
CUMPLIMENTACION DE LA HISTORIA CLINICA EN ATENCION PRIMARA. CENTRO DE SALUD RAFALAFENA
 CUMPLIMENTACION DE LA HISTORIA CLINICA EN ATENCION PRIMARA. CENTRO DE SALUD RAFALAFENA En las historias de salud de Atención Primaria se recogerán al menos los siguientes aspectos: - Datos identificativos
CUMPLIMENTACION DE LA HISTORIA CLINICA EN ATENCION PRIMARA. CENTRO DE SALUD RAFALAFENA En las historias de salud de Atención Primaria se recogerán al menos los siguientes aspectos: - Datos identificativos
SEMINARIOS DE INNOVACIÓN EN ATENCIÓN PRIMARIA 2009
 SEMINARIOS DE INNOVACIÓN EN ATENCIÓN PRIMARIA 2009 Innovación en la toma de decisiones diagnósticas en la consulta médica de primaria: desde el punto de vista de la epidemiología Blanca Lumbreras Lacarra
SEMINARIOS DE INNOVACIÓN EN ATENCIÓN PRIMARIA 2009 Innovación en la toma de decisiones diagnósticas en la consulta médica de primaria: desde el punto de vista de la epidemiología Blanca Lumbreras Lacarra
Dra. Paula Lasserra. Neumóloga. Post. Epidemiologia.
 Dra. Paula Lasserra. Neumóloga. Post. Epidemiologia. ODM 6, meta 8: Detener y comenzar a reducir la incidencia de la tuberculosis para 2015. Alianza Alto a la Tuberculosis ha desarrollado el Plan Mundial
Dra. Paula Lasserra. Neumóloga. Post. Epidemiologia. ODM 6, meta 8: Detener y comenzar a reducir la incidencia de la tuberculosis para 2015. Alianza Alto a la Tuberculosis ha desarrollado el Plan Mundial
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA
 La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
La varicela PETROLEROS ASOCIADOS S.A. RIESGOS DE SALUD PUBLICA VARICELA Definición: La varicela es una enfermedad infecciosa causada por un virus llamado Varicela zoster (VVZ). Cuando se produce la reactivación
Norma Oficial Mexicana NOM-006-SSA para la Prevención y Control de la Tuberculosis en la Atención Primaria a la Salud
 Norma Oficial Mexicana NOM-006-SSA2-1993 para la Prevención y Control de la Tuberculosis en la Atención Primaria a la Salud Al margen un sello con el Escudo Nacional, que dice: Estados Unidos Mexicanos.-
Norma Oficial Mexicana NOM-006-SSA2-1993 para la Prevención y Control de la Tuberculosis en la Atención Primaria a la Salud Al margen un sello con el Escudo Nacional, que dice: Estados Unidos Mexicanos.-
Cuál de las determinaciones siguientes NO considerarías necesario añadir a la petición anterior?
 Cuál de las determinaciones siguientes NO considerarías necesario añadir a la petición anterior? 1.- Hemograma 2.- Perfil de lípidos 3.- Perfil renal 4.- Velocidad de sedimentación globular 1.- Hemograma.
Cuál de las determinaciones siguientes NO considerarías necesario añadir a la petición anterior? 1.- Hemograma 2.- Perfil de lípidos 3.- Perfil renal 4.- Velocidad de sedimentación globular 1.- Hemograma.
ENFERMEDADES INFECCIOSAS EN MEDICINA LABORAL
 ENFERMEDADES INFECCIOSAS EN MEDICINA LABORAL Dolores Marhuenda Amorós, Profesora Ayudante de Medicina Legal y Toxicología. Cátedra de Medicina Legal y Toxicología de la Facultad de Medicina de Alicante
ENFERMEDADES INFECCIOSAS EN MEDICINA LABORAL Dolores Marhuenda Amorós, Profesora Ayudante de Medicina Legal y Toxicología. Cátedra de Medicina Legal y Toxicología de la Facultad de Medicina de Alicante
