Casos clínicos EPOC. Según las nuevas guías
|
|
|
- Juan José Molina Rey
- hace 7 años
- Vistas:
Transcripción
1 Casos clínicos EPOC Según las nuevas guías Autores Borja García-Cosío Piqueras Germán Peces-Barba Romero Luis Alejandro Pérez de Llano José Antonio Quintano Jiménez Joan Serra Batlles Juan José Soler Cataluña
2 Casos clínicos EPOC Según las nuevas guías Autores Borja García-Cosío Piqueras Servicio de Neumología. Hospital Universitario Son Espases. Palma de Mallorca Germán Peces-Barba Romero Servicio de Neumología. IIS-Fundación Jiménez Díaz. CIBERES. Madrid Luis Alejandro Pérez de Llano Servicio de Neumología. Hospital Universitario Lucus Augusti. Lugo José Antonio Quintano Jiménez Servicio de Neumología. Centro de Salud Lucena I. Lucena (Córdoba) Joan Serra Batlles Servicio de Neumología. Hospital General de Vic (Barcelona) Juan José Soler Cataluña Servicio de Neumología. Hospital de Requena (Valencia)
3 2012 Ferrer Internacional, S.A. Editado por EdikaMed, S.L. Josep Tarradellas, Barcelona ISBN: Impreso por: Depósito legal: B Quedan rigurosamente prohibidas, sin la autorización escrita de los titulares del Copyright, la reproducción (parcial o total), distribución, comunicación pública o transformación de esta obra, salvo excepción prevista por la ley. Diríjase a EdikaMed, S.L. (www. edikamed.com; ) o a CEDRO (Centro Español de Derechos Reprográficos, / ) si necesita fotocopiar o escanear fragmentos de esta obra.
4 III Índice Introducción V Caso 1. Fenotipo enfisematoso en tratamiento con corticoides sin agudizaciones recientes Borja García-Cosío Piqueras Caso 2. Paciente EPOC agudizador Germán Peces-Barba Romero Caso 3. Paciente con EPOC grave, fenotipo agudizador y persistencia de disnea invalidante a pesar de la administración de triple terapia (fluticasona, salmeterol y tiotropio) y rehabilitación respiratoria Luis Alejandro Pérez de Llano Caso 4. Un paciente naive (no tratado previamente) José Antonio Quintano Jiménez Caso 5. Fenotipo mixto EPOC-asma Joan Serra Batlles Caso 6. Fenotipo enfisematoso sin agudizaciones. Dos mejor que uno Juan José Soler Cataluña Anexo
5
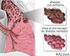
6 V Introducción La enfermedad pulmonar obstructiva crónica (EPOC) se caracteriza esencialmente por una limitación crónica al flujo aéreo poco reversible. Sabemos que es una patología muy heterogénea y que no es posible categorizarla únicamente por el volumen espiratorio máximo en el primer segundo (FEV1), tal como se venía haciendo hasta ahora, por lo que la nueva guía GesEPOC propone 4 fenotipos distintos de EPOC, que son aquellos atributos de la enfermedad que solos o combinados describen las diferencias entre individuos con EPOC en relación con parámetros que tienen significado clínico (síntomas, agudizaciones, respuesta al tratamiento, velocidad de progresión de la enfermedad o muerte). Por tanto, el fenotipo debería ser capaz de clasificar a los pacientes en subgrupos con valor pronóstico y que permitan determinar la terapia más adecuada para lograr mejores resultados clínicos. La guía GesEPOC propone 4 fenotipos que determinan un tratamiento diferenciado que son: 1, no agudizador, con enfisema o bronquitis crónica; 2, mixto EPOC-asma; 3, agudizador con enfisema, y 4, agudizador con bronquitis crónica. A continuación presentamos 6 casos clínicos en situaciones de la práctica clínica habitual de pacientes diagnosticados con EPOC de fenotipos distintos. Planteamos los casos con su metodología diagnóstica, su tratamiento y evolución clínica según las normativas de las guías, junto a comentarios y una discusión práctica. Estos casos pretenden ser procesos asistenciales clínicos de situaciones que nos encontramos con frecuencia, mostrando lo que un grupo de expertos hacen en el manejo de estos pacientes. Joan Serra Batlles Jefe Clínico de Neumología Hospital General de Vic. Barcelona
7
8 1 Caso clínico 1 Fenotipo enfisematoso en tratamiento con corticoides sin agudizaciones recientes Borja García-Cosío Piqueras Servicio de Neumología Hospital Universitario Son Espases. Palma de Mallorca Mujer de 64 años, ex fumadora con una dosis total acumulada de 90 paquetes/año. Independiente para actividades de la vida cotidiana. Vive sola. Ha trabajado de administrativa. Antecedentes personales Hipertensión arterial. Tratamiento actual Salmeterol/fluticasona 50/500 µg, 1 inhalación cada 12 horas; tiotropio 18 µg, cada 24 horas; enalapril 5 mg, cada 24 horas; omeprazol 20 mg, cada 24 horas. OCD a 1,5 lpm en domicilio y 3 lpm en la deambulación. Historia clínica Paciente con EPOC muy grave, estadio GOLD grupo D (FEV1 470 [26%]), con importante atrapamiento aéreo (RV 241%). Última agudización en marzo de 2009 por traqueobronquitis aguda, con cultivos de esputo (flora mixta) y gasometría arterial basal (FiO2 0,28): ph 7,4; po2 99; pco2 46; HCO3 31. Disnea de moderados esfuerzos. Seguimiento en consultas externas de neumología. Pruebas complementarias Hemograma y bioquímica básica normal. Sin eosinofilia. Determinación de α-1-antitripsina: normal. Radiografía de tórax: signos de hiperinsuflación pulmonar. TC: enfisema centrolobulillar en lóbulos superiores y panlobular en lóbulos inferiores. Pruebas funcionales respiratorias: FVC (67%); FEV1 500 (26%); FEV1/FVC 28%; TLC 116%; RV 215%. Prueba broncodilatadora negativa. DLCO 29%. KCO 50%. Gasometría arterial basal: ph 7,45; po2 58; pco2 39. Ecocardiografía transtorácica: fracción de eyección del VI a 64%. Retraso de la relajación. Sin dilatación de cavidades. Prueba de marcha de 6 minutos: recorre 364 metros, desaturación a 78%. Evolución y comentarios Tras ser dada de alta por agudización en 2009, se incluye a la paciente en un programa de rehabilitación respiratoria y se visita en la consulta externa cada 6 meses, sin evidencia de nuevas agudizaciones, aunque persisten síntomas de disnea de esfuerzo.
9 2 Casos clínicos Ante la falta de agudizaciones en los últimos 3 años, se decide suspender los corticoides inhalados, para lo cual se cambia su tratamiento habitual por salmeterol/fluticasona 50/250 µg, 1 inhalación cada 12 horas, durante 1 mes y, posteriormente, se suspende, iniciándose tratamiento con indacaterol 300 µg, 1 inhalación cada 24 horas. La paciente ha seguido con el tratamiento broncodilatador, 1 vez al día, con tiotropio e indacaterol, con mejoría progresiva de sus actividades diarias y disminución de la disnea de esfuerzo. No ha presentado hasta la actualidad nuevas agudizaciones. Discusión En la actualidad no existen pautas claras de cómo ni cuándo deben ser suspendidos los corticoides inhalados. Hay trabajos que alertan sobre el riesgo de aparición precoz de nuevas agudizaciones tras la retirada de los corticoides inhalados [1,2], motivo por el cual se realizó una reducción progresiva en este caso. Sin embargo, un reciente metaanálisis [3] no confirma este riesgo y hace hincapié en la definición de exacerbación en esos estudios, como bien apuntan otros ensayos [4]. En los trabajos que alertan sobre el riesgo de agudización, la población a la que se le retiró el corticoide era precisamente aquella para la que se considera que el corticoide está indicado y, por tanto, es en la que no se debe retirar. El caso que presentamos es una paciente con predominio de enfisema y mucho atrapamiento aéreo (fenotipo enfisematoso GesEPOC [fig. 1, ver anexo, pág. 49] [5]) y sin una historia reciente de agudizaciones en la que la retirada de corticoides inhalados y la instauración de un β-adrenérgico de acción ultralarga, como indacaterol, produce una importante mejoría de la sintomatología, sin aumentar el riesgo de recaída por nuevas agudizaciones. Bibliografía 1. Wouters EF, Postma DS, Fokkens B, Hop WC, Prins J, Kuipers AF, et al.; COSMIC (COPD and Seretide: a multicenter intervention and characterization) study group. Withdrawal of fluticasone propionate from combined salmeterol/fluticasone treatment in patients with COPD causes immediate and sustained disease deterioration: a randomised controlled trial. Thorax. 2005;60(6): Van der Valk P, Monninkhof E, Van der Palen J, Zielhuis G, Van Herwaarden C. Effect of discontinuation of inhaled corticosteroids in patients with chronic obstructive pulmonary disease: the COPE study. Am J Respir Crit Care Med. 2002;166(10): Nadeem NJ, Taylor SJ, Eldridge SM. Withdrawal of inhaled corticosteroids in individuals with COPD a systematic review and comment on trial methodology. Respir Res. 2011;12: Soler Cataluña JJ, Rodríguez Roisin R. Frequent chronic obstructive pulmonary disease exacerbators: how much real, how much fictitious? COPD. 2010;7(4): Review. 5. Miravitlles M, Calle M, Soler Cataluña JJ. Clinical phenotypes of COPD: identification, definition and implications for guidelines. Arch Bronconeumol. 2012;48(3):
10 3 Caso 2 Paciente EPOC agudizador Germán Peces-Barba Romero Servicio de Neumología Instituto de Investigación Sanitaria de la Fundación Jiménez Díaz. CIBERES. Madrid Varón de 67 años que acude a la consulta remitido por su médico de cabecera para estudio de disnea. Fumador de 30 cigarrillos/ día, con tabaquismo acumulado de 60 paquetes/año. Jubilado desde los 65 años, ha trabajado como almacenista en empresa de mudanzas Antecedentes personales Bronquitis crónica, sin seguir ningún tratamiento de forma habitual. Historia clínica Paciente derivado desde su centro de atención primaria para estudio de disnea de esfuerzo. Es tosedor habitual, con criterios de bronquitis crónica, presencia de tos y expectoración habitual diaria, generalmente de aspecto blanquecino-amarillento, en cantidad escasa y desde hace muchos años. Desde los últimos 5 a 6 años nota además la presencia de disnea de carácter progresiva, que actualmente le impide caminar deprisa en llano (grado 2). Recuerda haber presentado un promedio de, al menos, 2 cuadros catarrales al año en estos últimos años, con expectoración muy purulenta, que han precisado de respectivos ciclos de tratamiento antibiótico, generalmente con buena respuesta. Durante estos ciclos, presenta leve deterioro de la disnea, que es tratada con ipratropio inhalado a demanda. Fuera de los episodios de exacerbación, no mantiene ningún tratamiento. Exploración física Obeso, con IMC 32. PA 111/89. FC 92. Eupneico en reposo. SatO2 basal 96%. Auscultación cardiopulmonar normal. Ausencia de edemas en los miembros inferiores. Resto de exploración física, normal. Pruebas complementarias Analítica: hemograma y bioquímica sanguínea, que estaban dentro de la normalidad. Pruebas funcionales respiratorias: patrón obstructivo moderado. FEV (54%), FEV1/FVC 56%, sin cambios tras BD. DLCO 79%. Gasometría arterial basal: ph 7,39; po2 67; pco2 41; SBC 25,5; gradiente alveoloarterial 27. ECG en ritmo sinusal, con bloqueo completo de rama derecha. Cuestionario CAT: 14 puntos. Evolución y comentarios Con el diagnóstico de EPOC con perfil de bronquitis crónica y agudizador frecuente, sintomático y con obstrucción espirométrica moderada (GOLD grupo D), se inicia tratamiento con medidas generales de abstención
11 4 Casos clínicos de tabaco, vacunación antigripal y triple terapia farmacológica consistente en tiotropio y combinación de salmeterol/fluticasona en la dosis de 50/500 µg cada 12 horas. A los 6 meses refiere que ha dejado de fumar y que se encuentra mejor de la disnea aunque persiste en el grado 2, la puntuación del cuestionario CAT se mantiene en 13 puntos y cuenta haber padecido un episodio leve de exacerbación infecciosa con fiebre e incremento de la tos y de la purulencia del esputo, con mínima repercusión sobre la disnea, que fue tratada por su médico de cabecera con ciclo de antibióticos con buena respuesta. Se mantiene el mismo tratamiento y se programa revisión con determinación de nuevo estudio funcional a los 6 meses. A los 12 meses, está en situación de convalecencia clínica por haber presentado 2 meses antes un nuevo episodio de exacerbación. Se acompaña de mayor disnea, fiebre de 38 C, tos intensa, expectoración purulenta y dolor en el costado izquierdo, de características pleuríticas. Acude a urgencias y es hospitalizado con el diagnóstico de neumonía segmentaria del lóbulo inferior izquierdo. No presenta otras complicaciones, responde bien al tratamiento con antibiótico y con corticosteroides sistémicos y es dado de alta manteniendo el tratamiento habitual. El día de la consulta afirma que todavía no llega a alcanzar su situación clínica habitual y que persiste un leve deterioro de su grado de disnea, que se mantiene en la puntuación de 2. La pruebas funcionales muestran una mejoría leve en el FEV1: ml (55%) y el cuestionario CAT se mantiene en una puntuación de 14. Ante la persistencia de las exacerbaciones y la falta de mejoría clínica, se decide un cambio de tratamiento a doble terapia broncodilatadora con tiotropio 18 µg más indacaterol 150 µg/día, además de roflumilast oral como antiinflamatorio. Se decide la retirada de los corticosteroides inhalados. Discusión La indicación de los corticosteroides inhalados en la EPOC se establece de manera conjunta tanto para los broncodilatadores β-adrenérgicos de duración prolongada en pacientes con FEV1 menor de 60% y frecuentes exacerbaciones, como opción para los grupos C y D de la nueva clasificación GOLD, prevaleciendo la importancia de la presencia de las exacerbaciones sobre la de la obstrucción espirométrica. El presente caso, clasificado como del grupo D por la asociación de los síntomas y de la intensidad de la disnea, aconseja asociar un broncodilatador anticolinérgico de larga duración, en este caso tiotropio (GOLD 2011). La presencia de bronquitis crónica podría haber justificado la adición en el tratamiento de entrada de roflumilast, indicado en exacerbadores con perfil clínico de bronquitis crónica y FEV1 menor de 50% nuestro paciente presentaba un FEV1 de 54%. Tras 12 meses de evolución no se consigue mejoría alguna y, en este tiempo, el paciente presenta dos nuevas exacerbaciones, una de ellas con hospitalización por neumonía. Aunque ambos casos se resuelven sin complicaciones, la situación del paciente aconseja replantear el tratamiento iniciado, ya que el inicio de un tratamiento programado bien cumplimentado no consigue reducir de manera objetiva los síntomas ni las exacerbaciones que anteriormente venía presentando, a pesar de persistir en el hábito de fumar y de carecer de tratamiento de base de su EPOC por permanecer no diagnosticada. Siempre debe evaluarse la respuesta al tratamiento con respecto a los objetivos planteados de disminución de los síntomas, mejoría de la función pulmonar y prevención de las
12 Caso 2 Paciente EPOC agudizador exacerbaciones. En este caso, y para intentar mejorar la obstrucción espirométrica, se plantea reforzar el tratamiento broncodilatador sustituyendo salmeterol por indacaterol [1] y así aumentar la prevención de las exacerbaciones retirando los corticoides inhalados y añadiendo roflumilast. Para los pacientes clasificados dentro del grupo D, la guía GOLD recomienda el tratamiento con triple terapia (corticoides inhalados, β-agonistas y anticolinérgicos de larga duración) [2], aunque reconoce que el soporte de esta recomendación es débil y basado en estudios realizados en un periodo limitado de tiempo [3,4]. Está indicado asociar el tratamiento con roflumilast en los pacientes agudizadores con criterios de bronquitis crónica que ya tienen iniciado un tratamiento broncodilatador [5], no existiendo datos acerca de la asociación de los corticoides inhalados con roflumilast. No puede extraerse en este caso una clara causa que justifique la retirada de los corticoides inhalados, y la neumonía padecida en la última exacerbación no tiene por qué ser atribuida a un efecto secundario de éstos, aunque los pacientes que los reciben asocian un mayor riesgo de neumonías [6]. Sin embargo, la retirada de corticoides inhalados puede conducir a la precipitación de nuevas exacerbaciones en pacientes que venían administrándoselos de manera regular [7], por lo que de suspenderlos, debe mantenerse un especial cuidado en el seguimiento posterior. 5 En el caso que nos ocupa, que es un paciente diagnosticado de EPOC con perfil de bronquitis crónica y agudizaciones frecuentes (GOLD grupo D), se realiza cambio de tratamiento según las guías clínicas GesEPOC iniciando tratamiento con roflumilast e indacaterol en un paciente que no presentaba una evolución favorable. Bibliografía 1. Korn S, Kerwin E, Atis S, Amos C, Owen R, Lassen C; INSIST study group. Indacaterol once-daily provides superior efficacy to salmeterol twice-daily in COPD: a 12-week study. Respir Med. 2011;105(5): Welte T, Miravitlles M, Hernández P, Eriksson G, Peterson S, Polanowski T, Kessler R. Efficacy and tolerability of budesonide/formoterol added to tiotropium in patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2009;180(8): Aaron SD, Vandemheen KL, Fergusson D, Maltais F, Bourbeau J, Goldstein R, et al. Tiotropium in combination with placebo, salmeterol, or fluticasone-salmeterol for treatment of chronic obstructive pulmonary disease: a randomized trial. Ann Intern Med. 2007;146(8): Calverley PM, Rabe KF, Goehring UM, Kristiansen S, Fabbri L, Martínez FJ. Roflumilast in symptomatic chronic obstructive pulmonary disease: two randomized clinical trials. Lancet. 2009;374: Crim C, Calverley PM, Anderson JA, Celli B, Ferguson GT, Jenkins C, et al. Pneumonia risk in COPD patients receiving inhaled corticosteroids alone or in combination: TORCH study results. Eur Respir J. 2009;34(3): Van der Valk P, Monninkhof E, Van der Palen J, Zielhuis G, Van Herwaarden C. Effect of discontinuation of inhaled corticosteroids in patients with chronic obstructive pulmonary disease: the COPE study. Am J Respir Crit Care Med. 2002;166(10):
13 Caso 3 Paciente con EPOC grave, fenotipo agudizador y persistencia de disnea invalidante a pesar de la administración de triple terapia (fluticasona, salmeterol y tiotropio) y rehabilitación respiratoria Luis Alejandro Pérez de Llano Servicio de Neumología Hospital Lucus Augusti. Lugo Varón de 61 años, diagnosticado de EPOC. Ex fumador de 70 paquetes/año. Antecedentes personales Hipertensión arterial y dislipemia. Cardiopatía isquémica (portador de triple stent coronario). Aneurisma de aorta abdominal. Nefrectomía izquierda por hipernefroma. Tratamiento actual En el año 2009 se pautó tratamiento con la combinación fluticasona/salmeterol 50/ 500 µg y tiotropio. Historia clínica Paciente diagnosticado de EPOC desde el año Presentó 3-4 agudizaciones/año hasta el año Desde entonces no presentó más, coincidiendo con el empleo de un corticoide inhalado. Exploración física IMC: 27,34. Pruebas complementarias Pruebas funcionales respiratorias: indican una obstrucción de carácter muy grave, con atrapamiento aéreo y disminución de la DLCO (año 2009). FVC (55,8%), FEV (28,6%), índice FEV1/FVC 51,3%. Test de difusión pulmonar DLCO 44%. Gasometría arterial basal: PaO2 55 mmhg, PaCO2 37 mmhg. ph normal. TC pulmonar donde mostró áreas de enfisema y bullas de predominio apical.
14 Caso 3 Paciente con EPOC grave, fenotipo agudizador y persistencia de disnea... 7 Evolución y comentarios El paciente permaneció libre de agudizaciones graves. No precisó ingreso por motivo alguno. Se encontró clínicamente estable, en un nivel de disnea MRC (escala del Medical Research Council): 3, hasta mediados del año 2011, momento en el que notó un progresivo aumento de la disnea habitual que le impedía incluso salir de casa (escala MRC: 4). Se realizó una prueba de marcha de 6 minutos, recorriendo 225 metros (SatO2 media 81%, mínima 74%). En ese momento, el FEV1 era de ml (33% sobre el teórico, lo que suponía cierta mejora sobre el que se había registrado en el año 2009). Se programó rehabilitación respiratoria, pero el paciente no mejoró su disnea. Se optó por cambiar el tratamiento, retirando la combinación fluticasona/salmeterol y sustituyéndola por un corticoide inhalado (fluticasona 300 µg, 2 veces/día) (que se había mostrado eficaz para evitar exacerbaciones), manteniendo tiotropio y sustituyendo salmeterol por indacaterol 300 µg. Al cabo de 2 meses, el paciente refería una mejoría en su grado de disnea (GF3) y se comprobó que el FEV1 había ascendido hasta ml. Discusión Nos encontramos ante un paciente con una obstrucción grave (calificada por la GOLD en un estadio 3, grave, ya que el FEV1 33% sobre el teórico se sitúa entre el 30 y el 50%). Además, en la última clasificación GOLD estaría encuadrado en el grupo D, que corresponde a pacientes muy sintomáticos y con antecedentes de 2 exacerbaciones anuales [1]; es preciso resaltar que el tratamiento con corticoides inhalados posibilitó que el paciente dejase de tener agudizaciones. Sin embargo, la disnea empeoró durante el seguimiento y, en estos casos, las posibilidades terapéuticas son limitadas. Se recomienda la rehabilitación respiratoria, que por lo general ofrece buenos resultados para mejorar clínicamente a los pacientes [2], pero en este caso fue ineficaz. En esta situación, las opciones terapéuticas son escasas (se puede acudir a tratamientos de segunda línea como la teofilina, pero este medicamento presenta problemas de tolerancia y de efectos adversos). Por ello, se decidió cambiar el salmeterol por indacaterol (deshaciendo la combinación de corticoide-laba, pero manteniendo el primero, ya que se consideró un tratamiento eficaz). La eficacia del indacaterol respecto al salmeterol se apoya en el resultado de diferentes estudios. Kornmann et al. [3] distribuyeron de modo aleatorio a pacientes con EPOC moderada-grave para recibir, durante 6 meses, indacaterol, salmeterol o placebo; el tratamiento con indacaterol consiguió una mejoría en el FEV1 que superó en 60 ml la lograda por el salmeterol, además de mejorar significativamente el grado de disnea y la calidad de vida medida por el cuestionario de St. George. Korn et al. [4] trataron de manera aleatoria a pacientes con EPOC moderada-grave durante 12 semanas con salmeterol o con indacaterol, y comprobaron que este último ofrecía una mejoría estadísticamente significativa en el FEV1, la FVC y el índice transicional de disnea respecto del primero. En resumen, en pacientes con disnea limitante, en los que todas las opciones terapéuticas han sido probadas, merece la pena probar un cambio con un β-agonista de larga duración, introduciendo indacaterol que, en ciertos pacientes, puede contribuir a mejorar la clínica y la función pulmonar. Bibliografía 1. Global Initiative for Chronic Obstructive Lung Disease. Pocket guide to COPD diagnosis, management and prevention Lacasse Y, Goldstein R, Lasserson TJ, Martin S. Pulmonary rehabilitation for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2006;(4): CD Review.
15 8 Casos clínicos 3. Kornmann O, Dahl R, Centanni S, Dogra A, Owen R, Lassen C, et al. Once-daily indacaterol versus twice-daily salmeterol for COPD: a placebo-controlled comparison. Eur Respir J. 2011;37(2): Korn S, Kerwin E, Atis S, Amos C, Owen R, Lassen C. Indacaterol once-daily provides superior efficacy to salmeterol twice-daily in COPD: a 12-week study. Respir Med. 2011;105(5):
16 9 Caso 4 Un paciente naive (no tratado previamente) José Antonio Quintano Jiménez Médico de Familia. Neumólogo Centro de Salud Lucena I. Lucena (Córdoba) Paciente de 58 años, de profesión administrativo, que acude por primera vez en los últimos 5 años al medico de familia consultando por dolor en el tobillo en la deambulación a raíz de una caída hace 1 semana. Bebedor moderado. Vida sedentaria. Fumador desde la juventud, con un índice acumulado de 42 paquetes/año. Antecedentes personales Cuadros de gota. Tratamiento actual AINE y colchicina. Historia clínica El paciente refiere ser tosedor habitual con expectoración escasa, sin ruidos respiratorios, que tiene catarro en los últimos inviernos con aumento de la tos, que le dura más de lo habitual, pero a pesar de ello no acude al médico. Al preguntarle si tiene dificultad respiratoria constata que le ocurre al andar deprisa o al subir cuestas y con los catarros. Escala de disnea del MRC (Medical Research Council): 1. En su vida diaria no le preocupa, y lo achaca a la falta de ejercicio. Exploración física Constitución asténica. IMC 23. PA 130/75. FC 76 x. Eupneico. AR: disminución del murmullo vesicular sin ruidos añadidos. AC: tonos puros y rítmicos, sin soplos. Abdomen sin organomegalias. Extremidades: dolor a la movilización del tobillo. El médico le diagnostica esguince grado I; le prescribe ibuprofeno, le realiza un vendaje y le aconseja reposo. Le da consejo médico antitabaco y le solicita analítica básica y una espirometría forzada con prueba broncodilatadora. Pruebas complementarias Analítica: hemograma y bioquímica básica, incluyendo pruebas hepáticas y de ácido úrico, dentro de los valores de la normalidad. Determinación de α-1- antitripsina, cuyos valores están dentro de la normalidad. Radiografía de tórax: signos de hiperinsuflación pulmonar y radiotransparencia. Pruebas funcionales respiratorias: informa de un patrón ventilatorio obstructivo de grado ligero, con prueba broncodilatadora negativa. FVC (80%), FEV (67%), índice FEV1/FVC 61,8%.
17 10 Casos clínicos Evolución y comentarios Ante el cuadro clínico que presenta el paciente, el médico, siguiendo la Guía Española de la EPOC (GesEPOC) (figs. 1 y 2, ver anexo, pág. 17, 18) [1] hace el siguiente diagnóstico: EPOC, fenotipo enfisema no agudizador, estadio I. El médico le informa sobre la enfermedad; le realiza una intervención mínima en tabaquismo aconseja la practica de ejercicio y prescribe indacaterol 150 µg/día. Discusión Estamos ante un motivo de consulta habitual en atención primaria. Usuario que consulta por un problema de salud en el que el médico de familia, al hacer la anamnesis, se encuentra con una persona mayor de 40 años, con una historia de fumador importante y con síntomas respiratorios; ante esto, está obligada la sospecha potencial de EPOC y cabe hacer una búsqueda activa. Es el momento de aprovechar para hacer el diagnóstico, pues el paciente no consultará por los síntomas respiratorios, que achaca al tabaco y que no le afectan. Debe sospecharse EPOC en todo individuo mayor de años con factores de riesgo, como exposición a humo de tabaco (> 10 paquetes/año) y que presente síntomas compatibles con la enfermedad (tos, expectoración, disnea de esfuerzo) [1,2]. Este diagnóstico deberá confirmarse mediante la práctica de una espirometría que demuestre la existencia de limitación al flujo aéreo. Se considera que existe EPOC cuando la relación volumen espiratorio forzado en el primer segundo y capacidad vital forzada (FEV1/FVC) es inferior a 0,70 después de tratamiento broncodilatador [3,4]. En nuestro caso, el FEV1/FVC es 61,8 y el FEV1 del 70%. La prueba broncodilatadora es negativa y no hay clínica ni antecedentes de asma. Estamos ante un caso de EPOC que hay que definir atendiendo al enfoque actual de la enfermedad que hace GesEPOC, de una aproximación al paciente basada en fenotipos (bronquitis crónica, enfisema, mixto asma-epoc y agudizador) y de una evaluación de la gravedad con escalas multidimensionales (como el BODEx) [5], que establecen una perspectiva de tratamiento personalizado de la EPOC modulado por la gravedad [6,7]. Una vez confirmada la existencia de EPOC, se recomienda realizar radiografía de tórax para descartar complicaciones y valorar en este caso posible fenotipo enfisema [1]. Al estudiar la gravedad, tras pasar en nuestro caso el índice BODEx (tabla 1, ver anexo, pág. 17) la puntuación es de 1 punto. (IMC 0, FEV1 0, MRC 1, exacerbaciones 0.) Por tanto, y siguiendo GesEPOC, al paciente se le puede definir como EPOC fenotipo enfisema no agudizador en estadio I. EPOC tipo A. Atendiendo a la última versión de GOLD, estaríamos ante un paciente EPOC grupo A [4]. El abandono del hábito del tabaco es la intervención más importante para evitar el deterioro funcional de la persona que padece EPOC, y debe indicarse en todos los pacientes (Evidencia A) [2]. En los que tienen EPOC, se debe combinar el consejo médico y el tratamiento farmacológico antitabaquismo (Evidencia alta, recomendación fuerte a favor), además del consejo individualizado sobre actividad física (Evidencia moderada, recomendación fuerte a favor) [3]. El tratamiento de base de la EPOC son los broncodilatadores, y las guías de práctica clínica recomiendan el empleo de los de acción larga (LABA) en pacientes con EPOC y síntomas permanentes (Evidencia alta, recomendación fuerte a favor) [3]. La guía GesEPOC recomienda, en el paciente EPOC fenotipo enfisema no agudizador desde el estadio I (EPOC grupo A), los LABA, que incluyen β2-agonistas de larga duración como indacaterol y los anticolinérgicos de larga
18 Caso 4 Un paciente naive (no tratado previamente) duración (LAMA) como el tiotropio si no mejora [1]. Igualmente se consideran en las guías GOLD [4]. El indacaterol es un broncodilatador β2- agonista de larga duración que tiene un efecto de 24 horas, por lo que se administra 1 vez al día. En varios ensayos clínicos en los que se compara con salmeterol o formoterol, los resultados de los valores espirométricos son estadísticamente significativos a favor del indacaterol [8-10]; igualmente, los estudios en los que se compara con tiotropio indican, al menos, la misma eficacia broncodilatadora [11-13]. En nuestro paciente, que presenta síntomas diarios de tos y disnea, está indicada su administración, al ser un fármaco que mejora la función pulmonar y la disnea, supera a salmeterol y muestra igual eficacia que el tiotropio. En este paciente, con diagnóstico de EPOC de fenotipo enfisema, posteriormente, y según evolución, se debe continuar con un estudio más completo en el segundo nivel asistencial, para una clasificación de certeza mediante estudio de volúmenes pulmonares estáticos y prueba de transferencia del CO y tomografía axial computarizada. Este caso clínico refleja la actitud práctica a ejercer por los médicos de atención primaria ante el infradiagnóstico en la EPOC, siguiendo la recomendación de la Estrategia Nacional de EPOC de realizar intervenciones dirigidas a la captación de población de riesgo, especialmente si presentan síntomas respiratorios [2]. En los pacientes sintomáticos, el diagnóstico temprano permite iniciar tratamientos con LABA, como el indacaterol, capaces de aliviar los síntomas, mejorar su calidad de vida y reducir la morbilidad. Bibliografia GESEPOC. Guía española de EPOC. 2.Ministerio de Sanidad y Política Social. Plan de Calidad para el Sistema Nacional de Salud. Estrategia en EPOC del Sistema Nacional de Salud. Sanidad Ministerio de Sanidad y Política Social. Disponible en: msc.es/organizacion/sns/plancalidadsns/docs/estrategiaepocsns.pdf 3. SEPAR-SemFYC. Atención integral al paciente con enfermedad pulmonar obstructiva crónica. Semfyc Ediciones Global Initiative for Chronic Obstructive Lung Disease. Pocket guide to COPD diagnosis, management and prevention Soler Cataluña JJ, Martínez García MA, Sánchez L, Perpiñá T, Román S. Severe exacerbations and BODE index: two independent risk factors for death in COPD patients. Respir Med. 2009;103(5): Hacia un nuevo enfoque en el tratamiento de la EPOC. La Guía Española de la EPOC (GesEPOC). Arch Bronconeumol. 2011;47: López Campos JL. Estrategias de tratamiento en la enfermedad pulmonar obstructiva crónica: una propuesta de sistematización. Arch Bronconeumol. 2010;46: Kornmann O, Dahl R, Centanni S, Dogra A, Owen R, Lassen C, et al. Once-daily indacaterol versus twice-daily salmeterol for COPD: a placebo-controlled comparison. Eur Respir J. 2011;37(2): Korn S, Kerwin E, Atis S, Amos C, Owen R, Lassen C. Indacaterol once-daily provides superior efficacy to salmeterol twice-daily in COPD: a 12-week study. Respir Med. 2011;105(5): Dahl R, Chung KF, Buhl R, Magnussen H, Nonikov V, Jack D, et al. Efficacy of a new once-daily long-acting inhaled beta-2-agonist indacaterol versus twice-daily formoterol in COPD. Thorax. 2010;65(6): Vogelmeier C, Ramos Barbón D, Jack D, Piggott S, Owen R, Higgins M, et al. Indacaterol provides 24-hours bronchodilation in COPD: a placebo-controlled blinded comparison with tiotropium. Respir Res. 2010;11: Buhl R, Dunn LJ, Disdier C, Lassen C, Amos C, Henley M, et al. Blinded 12-week comparison of oncedaily indacaterol and tiotropium in COPD. Eur Respir J. 2011;38(4): Donohue JF, Fogarty C, Lotvall J, Mahler DA, Worth H, Yorgancioglu A, et al. Once-daily bronchodilators for chronic obstructive pulmonary disease: indacaterol versus tiotropium. Am J Respir Crit Care Med. 2010;182(2):
19 Caso 5 Fenotipo mixto EPOC-asma Joan Serra Batlles Servicio de Neumología Hospital General de Vic. Barcelona Varón de 56 años, ex fumador desde hace 6 de 30 paquetes/año, con antecedentes laborales de haber trabajado en un bar durante 15 años. Antecedentes familiares de interés: madre que presenta asma desde hace unos 30 años. El paciente está diagnosticado de EPOC desde hace mucho tiempo y acude a la consulta cada 6 meses para control clínico y funcional. Antecedentes personales Apendicectomía a los 15 años. Entre los 9 y los 13 años presentaba una clínica compatible con asma (recurrencia de episodios de tos y sibilancias). Refiere clínica de rinitis persistente moderada, sin poliposis, desde los 17 años. Dos neumonías entre los 30 y los 45 años. Hipercolesterolemia. A los 50 años, clínica de angor de esfuerzo, por lo que ingresó en el hospital. La coronariografía mostró un tronco común sin lesiones y, en la descendiente anterior, una lesión moderada en el segmento proximal; el resto, normal. Ventriculografía con motilidad global y segmentarias normales. Tratamiento actual Salmeterol/fluticasona 25/125 µg, 2 cada 12 horas y bromuro de ipratropio inhalado que se incorporó hace 1 año, 2 inhalaciones cada 6 horas y salbutamol inhalado, a demanda; además, clopidogrel 75 mg, 1 cada 24 horas, atorvastatina 10 mg al día y ácido acetilsalicílico de liberación prolongada 150 mg al día. Historia clínica El paciente refiere una cierta inestabilidad clínica, ya que en el último año sufrió dos exacerbaciones que precisaron corticoides orales (30 mg, en pauta descendente) y antibiótico; además, refiere un empeoramiento de su disnea. Sigue cumpliendo criterios de bronquitis crónica con tos y expectoración diaria de predominio matutina; también disnea a medianos esfuerzos, que le permite andar en terreno llano, a su ritmo, pero que, al acelerar el paso o subir escaleras, lo obliga a ir más despacio por disnea, cuando hace 3 años esto no le ocurría. Escala de disnea del MRC (Medical Research Council): 2. Exploración física Presenta un buen estado general. SatO2 basal 96%. FC 80 x, IMC 27. La AR mostraba algún roncus al final de la espiración forzada. AC era normal. El resto también era normal. Pruebas complementarias Radiografía de tórax: se puede considerar normal, con un cierto aumento de la trama bronquial bilateral.
20 Caso 5 Fenotipo mixto EPOC-asma TC torácica de hace 3 años, donde mostraba un cierto enfisema centrolobulillar difuso de predominio en lóbulos superiores, con alguna pequeña bulla parenquimatosa en lóbulo superior derecho. El resto, normal. Pruebas funcionales respiratorias: FVC (63%); FEV (51%); índice FEV1/FVC 60%. La prueba broncodilatadora (PBD) era positiva, y el FEV1 de (+16%). El test de difusión pulmonar DLCO 60%. Evolución y comentarios Se trata de un paciente de 56 años ex fumador importante, con pluripatología, diagnosticado de EPOC moderado (en la clasificación GOLD 2011 estaría encuadrado en el grupo B) por clínica y función pulmonar, que presenta en los últimos años una cierta progresión de su enfermedad con exacerbaciones frecuentes y disnea al esfuerzo. Destaca la clínica de episodios de asma en la infancia con rinitis persistente desde hacía años y la PBD positiva, más un antecedente de asma familiar; se trata de un paciente ex fumador importante, con clínica, radiografía y TC compatibles con EPOC. Ante el hecho de que el paciente refiera inestabilidad clínica, con descompensaciones y dinea a medianos esfuerzos (que han empeorado), valoramos la posibilidad de un cambio en la medicación. Se sustituye la respiratoria actual por la triple terapia de 24 horas, lo que representa 1 vez al día, que es indacaterol 150 µg, tiotropio 18 µg y ciclesonida inhalada 160 µg, 2 cada mañana; el resto de su medicación sigue igual. A los 2 meses volvimos a citar al paciente; según él, ahora es un buen cumplidor debido a la comodidad de administración y también ha mejorado la disnea, lo que le permite andar a un paso más rápido. La exploración física no varió y volvimos a realizar la prueba de función pulmonar. 13 Espirometría: FVC (81%), FEV (60%), índice FEV1/FVC 56%. La PBD fue positiva en el FEV1 de +12%. Mantenemos la misma medicación y lo hemos vuelto a citar en 6 meses para revalorarlo clínica y funcionalmente. Discusión Desde hace años conocíamos la existencia de un pequeño grupo de pacientes diagnosticados de EPOC que presentaban hiperreactividad bronquial y que respondían mejor a los corticoides inhalados también podían ser asmáticos que hubieran fumado. Es una patología de pacientes algo más jóvenes, con progresión más rápida de la enfermedad. Actualmente ya empieza a haber una cierta concienciación en la existencia de este grupo; tanto es así que en la nueva clasificación de la GesEPOC ya se considera como un grupo bien diferenciado y que, por un consenso de expertos, se ha denominado «fenotipo mixto EPOC-asma» (grupo B de GesEPOC) (fig. 1, ver anexo, pág. 17) [1], cuyo diagnóstico se realiza si cumplen 2 criterios mayores o 1 mayor y 2 menores (criterios mayores: PBD > 15% y 400 ml, eosinofilia en esputo; criterios menores: IgE total elevada, antecedentes de atopia y PBD > 12% y 200 ml). En nuestro caso, tenemos el antecedente de asma infantil, la clínica de rinitis persistente y la PBD superior al 15%. En estos pacientes, la EPOC suele aparecer sobre los 40 años; se asocia historia de tabaquismo y presentan reversibilidad al flujo aéreo. También marcan rasgos diferenciados con el asma, ya que sus crisis son diferentes no tan bruscas y los síntomas con la función pulmonar no son tan variables. Estos pacientes, en los que se solapan características de ambas enfermedades, podrían tener potencialmente un curso evolutivo y una respuesta al tratamiento diferente [2-5]. El caso que nos ocupa cumple los criterios de fenotipo mixto EPOC-asma, cuya evolución
21 14 Casos clínicos era tórpida con descompensaciones y con progresión de la clínica sobre toda la disnea por lo que nos planteamos un cambio en su medicación broncodilatadora, pasando a indacaterol 150 µg al día más tiotropio; además, estos pacientes responden bien a los corticoides inhalados, por lo que se añadió uno de larga duración, ciclesonida. El cumplimiento en estos pacientes es muy importante para la estabilidad clínica y su evolución, por lo que pensamos que si sigue su medicación, de triple terapia, una vez al día, es más fácil su cumplimentación, y así parece que ha ocurrido en nuestro caso. Se constata, además, la mejoría clínica y funcional que refiere el paciente. Bibliografía 1. Soler Cataluña JJ, Cosío B, Izquierdo JL, López Campos JL, Marín JM, Agüero R, et al. Documento de consenso sobre el fenotipo mixto EPOC-asma en la EPOC. Arch Bronconeumol (en prensa). doi: /j. arbres Miravitlles M. Tratamiento individualizado de la EPOC: una propuesta de cambio. Arch Bronconeumol. 2009;45 Supl 5: Miravitlles M, Calle M, Soler Cataluña JJ. Fenotipos clínicos de la EPOC. Identificación, definición e implicaciones para las guías de tratamiento. Arch Bronconeumol. 2012;48(3): Grupo de trabajo de GesEPOC. Hacia un nuevo enfoque en el tratamiento de la EPOC. Guía española de la EPOC (GesEPOC). Arch Bronconeumol. 2011;47: GesEPOC. Guía española de EPOC.
22 15 Caso 6 Fenotipo enfisematoso sin agudizaciones. Dos mejor que uno Juan José Soler Cataluña Servicio de Neumología Hospital de Requena. Valencia Varón de 63 años de edad que acude a consultas externas de atención primaria por disnea de esfuerzo de, aproximadamente, 6 meses de duración. El paciente es agricultor de profesión, ex fumador desde hace 5 años (fumó 20 cigarrillos al día durante un periodo de 42 años). Niega consumo de alcohol u otras sustancias tóxicas. Antecedentes personales Hipertensión arterial. Dislipemia. Hipertrofia benigna de próstata. Tratamiento actual Ante la sospecha de EPOC, su médico inicia tratamiento con indacaterol 150 µg/día y salbutamol a demanda. Se solicita una espirometría con prueba broncodilatadora, radiografía de tórax y analítica convencional. Historia clínica Desde el punto de vista respiratorio, presenta disnea al andar en llano a distancias superiores a 100 metros. Escala de disnea del MRC (Medical Research Council) 2. No refiere ser tosedor ni expectorante habitual ni, tampoco, expresa agudizaciones en el último año. No añade clínica de rinitis ni de atopia, y tampoco refiere historia de sibilancias en su juventud. Exploración física Presenta cierta delgadez. IMC: 23. PA 140/85. FC 60 x. FR: 20 x. La AR mostraba disminución del murmullo vesicular. AC: normal. No se objetivan edemas en miembros inferiores, ni cianosis labial. Pruebas complementarias Analítica normal, sin observarse eosinofilia periférica. La radiografía de tórax muestra signos indirectos de atrapamiento aéreo, con aplanamiento diafragmático y aumento del espacio retroesternal, Pruebas funcionales respiratorias: FEV ml (44%), FVC ml (75%), índice FEV1/FVC 0,45. Tras broncodilatación, el cociente FEV1/FVC es del 0,45, el FEV1 de ml (47%) y la FVC de ml (80%). Evolución y comentarios Se confirma el diagnóstico de EPOC, con posible fenotipo no agudizador tipo enfisema. La
23 16 Casos clínicos puntuación BODEx calculada fue de 3 puntos, por lo que se clasificó como nivel de gravedad II (moderado). Tras el tratamiento inicial con indacaterol, el paciente ha mejorado subjetivamente. No obstante, mantiene disnea al subir pendientes suaves; escala de disnea del MRC: 1. La puntuación del CAT (COPD Assessment Test) es de 22 puntos. Su médico decide añadir tiotropio, 18 µg/día. A los 3 meses de seguimiento con la doble terapia broncodilatadora, la puntuación de CAT se redujo en 4 puntos y la disnea mejoró hasta presentarse a esfuerzos intensos (MRC: 0), sin objetivarse agudizaciones. Discusión La nueva guía española de la EPOC (GesEPOC) contempla importantes novedades clínicas, entre las que destacan la orientación hacia los fenotipos clínicos y la necesidad de valoración multidimensional [1]. En este sentido, Ges- EPOC propone 3 pasos diagnósticos para etiquetar y clasificar al paciente con EPOC. El primero está dirigido a establecer el diagnóstico de EPOC a partir de una sospecha clínica basada en la combinación de 3 variables (edad 35 años, tabaquismo acumulado 10 añospaquete y presencia de síntomas respiratorios crónicos) y la confirmación espirométrica, con un FEV1/FVC tras broncodilatador < 0,7. En nuestro caso, las 4 premisas se cumplen, por lo que el paciente puede ser etiquetado fácilmente de EPOC. El segundo paso, y quizás el más novedoso, pasa por tratar de establecer el fenotipo clínico. Para ello, GesEPOC propone la existencia de 4 fenotipos, que orientan hacia 4 posibilidades de tratamiento (fig. 1, ver anexo, pág. 17). Este paciente no cumple ni criterios de agudizador ni de fenotipo mixto (antecedentes personales de asma y/o atopia, prueba broncodilatadora muy positiva o eosinofilia en esputo) [2]; tampoco presenta tos y expectoración crónica, por lo que puede ser catalogado como fenotipo no agudizador tipo enfisema (grupo A). El tercer y último paso consiste en establecer su nivel de gravedad; para ello se propone como primera opción la utilización del BODE, aunque se acepta el BODEx para pacientes leves y moderados (fig. 3, ver anexo, pág. 19) [3]. Nuestro caso tendría 3 puntos en el índice BODEx, por lo que se clasifica como moderado (o nivel II de gravedad). Una vez resuelta la categorización y clasificación del paciente, quedará por establecer el tratamiento, que dependerá de dos ejes. El tipo de tratamiento viene determinado por el fenotipo clínico (primer eje) y su intensidad por el nivel de gravedad pronóstica y clínica (segundo eje). Los pacientes incluidos en el grupo A son pacientes que no se beneficiarán de tratamiento antiinflamatorio, y es de elección en ellos la administración de broncodilatadores de acción prolongada (fig. 4, ver anexo, pág. 20). El nivel de gravedad (nivel A-II, moderado) podría indicar tratamiento con LABA o LAMA. Sin embargo, dentro de cada nivel de gravedad, la valoración clínica de los síntomas o del estado de salud, mediante el cuestionario CAT, pueden modificar al alza la pauta farmacológica. En nuestro caso, los 22 puntos del CAT señalan un alto impacto en calidad de vida relacionada con la salud, por lo que la opción más correcta fue la doble terapia broncodilatadora (LABA + LAMA). Como se comprueba, la respuesta clínica fue satisfactoria. Bibliografía 1. Hacia un nuevo enfoque en el tratamiento de la EPOC. La Guía Española de la EPOC (GesEPOC). Arch Bronconeumol. 2011;47: Soler Cataluña JJ, Cosío B, Izquierdo JL, López Campos JL, Marín JM, et al. Documento de consenso sobre el fenotipo mixto EPOC-asma. Arch Bronconeumol (en prensa). 3. Soler Cataluña JJ, Martínez García MA, Sánchez L, Perpiñá M, Román P. Severe exacerbations and BODE index: two independent risk factors for death in male COPD patients. Respir Med. 2009;103:692-9.
24 17 Anexo Figura 1. Cuadrícula de fenotipos clínicos según GesEPOC. La letra identifica patrones de tratamiento diferencial (ver fig. 3) Fenotipo mixto EPOC-asma Fenotipo agudizador ( 2 agudizaciones/año)* (C) (D) (B) Fenotipo no agudizador (< 2 agudizaciones/año) (A) Fenotipo enfisema Fenotipo bronquitis crónica * Las agudizaciones deberán precisar como mínimo antibióticos o corticoides orales, y además deberán estar separadas entre sí un mínimo de 4 semanas. Tabla 1. Clasificación de gravedad multidimensional de la EPOC Índice BODEx. Variables y puntos de corte B IMC (kg/m 2 ) > O FEV D Disnea (MRC) Ex Frecuencia exacerbaciones graves Puntuación. Leve: 0-2 puntos. Moderada: 3-4 puntos. Necesita valoración con BODE: > 4 puntos. IMC: índice de masa corporal. MRC: escala modificada de la MRC. Exacerbaciones graves: exacerbaciones que precisan atención hospitalaria (urgencia y/o hospitalización).
25 18 Casos clínicos Figura 2. Algoritmo diagnóstico de los fenotipos clínicos de la EPOC Anamnesis + Exploraciones complementarias iniciales 2 agudizaciones moderadas al año? Espirometría + PBD Rx de tórax (PA y L) Analítica NO SÍ Fenotipo agudizador FMEA*? FMEA*? NO NO SÍ Tos y expectación crónica? Fenotipo no agudizador, con enfisema o bronquitis crónica Fenotipo mixto EPOC-asma (± agudizaciones) NO SÍ Clínica y radiología compatibles con enfisema? Fenotipo agudizador con enfisema Fenotipo agudizador con bronquitis crónica A B C D BC: bronquitis crónica (tos y expectoración crónica); FMEA: fenotipo mixto EPOC-asma. Tomado de GesEPOC. Guia Española de EPOC.
26 Anexo 19 Figura 3. Paso 3. Clasificación de gravedad. BODEx 1. er nivel asistencial BODE 2. o nivel asistencial hosp/año Disnea 3 o 4 Actividad física Dependencia Insuficiencia respiratoria Niveles de gravedad I Leve II Moderado III Grave IV Muy grave V Final de vida
27 20 Casos clínicos Figura 4. Esquema terapéutico propuesto por GesEPOC. El tratamiento depende del fenotipo clínico del paciente (eje vertical) y del nivel de gravedad de la enfermedad (eje horizontal). Nivel de gravedad del GesEPOC I (Leve) II (Moderado) III (Grave) IV (Muy grave) A Fenotipo no agudizador con enfisema o bronquitis crónica A-I LAMA o LABA SABA o SAMA* A-II LAMA o LABA LAMA + LABA A-II LAMA + LABA A-II LAMA + LAMA + teofilina B Fenotipo mixto EPOC-asma (± agudización) B-I LABA + CI B-II LABA + CI B-III LAMA + LABA + CI B-IV LAMA + LABA + CI (valorar añadir teofilina o IPE4 si hay expectoración) C Fenotipo agudizador con enfisema C-I LAMA o LABA C-II (LAMA o LABA) + CI LAMA + LABA LAMA o LABA C-III LAMA + LABA + CI C-IV LAMA + LABA + CI (valorar añadir teofilina) D Fenotipo agudizador con bronquitis crónica D-I LAMA o LABA D-II (LAMA o LABA) + (CI o IPE4) LAMA + LABA LAMA o LABA D-III LAMA + LABA + (CI o IPE4) (LAMA o LABA) + CI + IPE4 (valorar añadir carbocisteína) D-IV LAMA + LABA + (CI o IPE4) LAMA + LABA + CI + IPE4 (valorar añadir carbocisteína) (valorar añadir teofilina) (valorar añadir antibióticos) Fenotipo * En caso de síntomas intermitentes. SABA: ß2 agonista de corta duración. SAMA: anticolinérgico de corta duración. CI: corticosteroide inhalado. LAMA: anticolinérgico de larga duración. LABA: ß2 agonista de larga duración. IPE4: inhibidor de la fosfodiesterasa 4.
Preguntas para responder
 Preguntas para responder TRATAMIENTO DE LA EPOC EN FASE ESTABLE 1. Existe evidencia para aconsejar un tipo concreto de broncodilatador de acción mantenida en monoterapia cuando se inicia el tratamiento
Preguntas para responder TRATAMIENTO DE LA EPOC EN FASE ESTABLE 1. Existe evidencia para aconsejar un tipo concreto de broncodilatador de acción mantenida en monoterapia cuando se inicia el tratamiento
EPOC y sus agudizaciones según GesEPOC LAURA JUAN GOMIS R2 MFYC CS RAFALAFENA TUTORA: Mª DOLORES AICART BORT
 EPOC y sus agudizaciones según GesEPOC LAURA JUAN GOMIS R2 MFYC CS RAFALAFENA TUTORA: Mª DOLORES AICART BORT 1 ÍNDICE: 1. Definición y diagnóstico EPOC 2. Fenotipos 3. Clasificación de la gravedad 4. TTO
EPOC y sus agudizaciones según GesEPOC LAURA JUAN GOMIS R2 MFYC CS RAFALAFENA TUTORA: Mª DOLORES AICART BORT 1 ÍNDICE: 1. Definición y diagnóstico EPOC 2. Fenotipos 3. Clasificación de la gravedad 4. TTO
Mª Dolores Aicart Bort Centro de salud Rafalafena. Castellón. Eloy Claramonte Gual Adjunto de Urgencias. Hospital General de Castellón
 Mª Dolores Aicart Bort Centro de salud Rafalafena. Castellón Eloy Claramonte Gual Adjunto de Urgencias. Hospital General de Castellón FEV 1 : 33% 35% 32% Disnea: IMC: 6MWT: 1/4 26 kg/m 2 410 m 4/4 18 kg/m
Mª Dolores Aicart Bort Centro de salud Rafalafena. Castellón Eloy Claramonte Gual Adjunto de Urgencias. Hospital General de Castellón FEV 1 : 33% 35% 32% Disnea: IMC: 6MWT: 1/4 26 kg/m 2 410 m 4/4 18 kg/m
VII JORNADA RESPIRATORI CAMFIC GIRONA
 VII JORNADA RESPIRATORI CAMFIC GIRONA Actualització EPOC. GOLD 14.GESEPOC José Paredes www.goldcopd.com www.msc.es www.gesepoc.com www.semfyc.es Prevalencia de EPOC 1.8 46% Epidemiología. Tercera causa
VII JORNADA RESPIRATORI CAMFIC GIRONA Actualització EPOC. GOLD 14.GESEPOC José Paredes www.goldcopd.com www.msc.es www.gesepoc.com www.semfyc.es Prevalencia de EPOC 1.8 46% Epidemiología. Tercera causa
DIAGNÓSTICO DE LA EPOC (ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA)
 DIAGNÓSTICO DE LA EPOC (ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA) Actualizado Marzo 2015 La EPOC (Enfermedad pulmonar obstructiva crónica) es una enfermedad que se caracteriza por la presencia de limitación
DIAGNÓSTICO DE LA EPOC (ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA) Actualizado Marzo 2015 La EPOC (Enfermedad pulmonar obstructiva crónica) es una enfermedad que se caracteriza por la presencia de limitación
ENFOQUE DIAGNÓSTICO DE EPOC, A PRÓPOSITO DE UN CASO. Fdo. Eide Diana Alves Pereira MIR II Medicina Interna Complejo Hospitalario de Pontevedra
 ENFOQUE DIAGNÓSTICO DE EPOC, A PRÓPOSITO DE UN CASO Fdo. Eide Diana Alves Pereira MIR II Medicina Interna Complejo Hospitalario de Pontevedra Varón de 56 años ANTECEDENTES PERSONALES: - No alergias medicamentosas.
ENFOQUE DIAGNÓSTICO DE EPOC, A PRÓPOSITO DE UN CASO Fdo. Eide Diana Alves Pereira MIR II Medicina Interna Complejo Hospitalario de Pontevedra Varón de 56 años ANTECEDENTES PERSONALES: - No alergias medicamentosas.
Manejo de la EPOC como enfermedad crónica Dr. Daniel Ocaña
 Manejo de la EPOC como enfermedad crónica Dr. Daniel Ocaña SPO.0204.112016 Infradiagnóstico Manejo de la enfermedad Comorbilidades más frecuentes y su manejo Evolución de la cronicidad INFRADIAGNÓSTICO:
Manejo de la EPOC como enfermedad crónica Dr. Daniel Ocaña SPO.0204.112016 Infradiagnóstico Manejo de la enfermedad Comorbilidades más frecuentes y su manejo Evolución de la cronicidad INFRADIAGNÓSTICO:
Indicadores. Adecuación del diagnóstico de EPOC Número de pacientes con confirmación diagnóstica de EPOC mediante espirometría forzada (FEV 1
 Indicadores TIPO DE Realización de espirometría ante sospecha de EPOC Número de pacientes con sospecha de EPOC (> 35 años, con historia de tabaquismo de al menos 10 años-paquete y síntomas respiratorios)
Indicadores TIPO DE Realización de espirometría ante sospecha de EPOC Número de pacientes con sospecha de EPOC (> 35 años, con historia de tabaquismo de al menos 10 años-paquete y síntomas respiratorios)
Algoritmos de diagnóstico y tratamiento en GesEPOC.
 Algoritmos de diagnóstico y tratamiento en GesEPOC. El proceso diagnóstico PASO 1 Diagnóstico de EPOC Caracterización del fenotipo PASO 2 Primer nivel Segundo nivel Valorar gravedad PASO 3 Primer nivel
Algoritmos de diagnóstico y tratamiento en GesEPOC. El proceso diagnóstico PASO 1 Diagnóstico de EPOC Caracterización del fenotipo PASO 2 Primer nivel Segundo nivel Valorar gravedad PASO 3 Primer nivel
EPOC : PREVENCIÓN Y ENFERMEDAD CARDIOVASCULAR ADOLFO BALOIRA COMPLEJO HOSPITALARIO UNIVERSITARIO DE PONTEVEDRA
 EPOC : PREVENCIÓN Y ENFERMEDAD CARDIOVASCULAR ADOLFO BALOIRA COMPLEJO HOSPITALARIO UNIVERSITARIO DE PONTEVEDRA QUÉ ES LA EPOC? Enfermedad crónica Afectación bronquial, pulmonar y con el tiempo sistémica
EPOC : PREVENCIÓN Y ENFERMEDAD CARDIOVASCULAR ADOLFO BALOIRA COMPLEJO HOSPITALARIO UNIVERSITARIO DE PONTEVEDRA QUÉ ES LA EPOC? Enfermedad crónica Afectación bronquial, pulmonar y con el tiempo sistémica
PROCESO ASMA INFANTIL
 PROCESO ASMA INFANTIL DEFINICION FUNCIONAL Proceso mediante el que se identifica a la población de 0 a 14 años con sintomas sugerentes de asma (1), se establecen los mecanismos para la detección precoz,
PROCESO ASMA INFANTIL DEFINICION FUNCIONAL Proceso mediante el que se identifica a la población de 0 a 14 años con sintomas sugerentes de asma (1), se establecen los mecanismos para la detección precoz,
Definición y epidemiología EPOC. Normativa GOLD 2006 Normativa GOLD Nov-2011 Tratamiento según GOLD Nov-2011 GesEPOC Fenotipos de la EPOC Fenotipo
 Definición y epidemiología EPOC. Normativa GOLD 2006 Normativa GOLD Nov-2011 Tratamiento según GOLD Nov-2011 GesEPOC Fenotipos de la EPOC Fenotipo agudizador Fenotipo enfisema-hiperinsuflado Fenotipo Mixto
Definición y epidemiología EPOC. Normativa GOLD 2006 Normativa GOLD Nov-2011 Tratamiento según GOLD Nov-2011 GesEPOC Fenotipos de la EPOC Fenotipo agudizador Fenotipo enfisema-hiperinsuflado Fenotipo Mixto
PROTOCOLO EPOC RAFALAFENA 2010
 PROTOCOLO EPOC RAFALAFENA 2010 Dra M Dolores Aicart Definición La EPOC es una enfermedad que se caracteriza por la presencia de limitación crónica, progresiva y poco reversible al flujo aéreo, asociada
PROTOCOLO EPOC RAFALAFENA 2010 Dra M Dolores Aicart Definición La EPOC es una enfermedad que se caracteriza por la presencia de limitación crónica, progresiva y poco reversible al flujo aéreo, asociada
Actualización de temas GINA Dra. Patricia Arizmendi Agosto 2014
 Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Actualización de temas GINA 2014 Dra. Patricia Arizmendi Agosto 2014 Definición Enfermedad caracterizada por la inflamación crónica de la vía aérea. Definida por la presencia de síntomas de la esfera respiratoria
Fenotipos y nuevas estrategias terapéuticas. Dra. María Pilar Ortega Unitat de Pneumologia Consorci Sanitari del Maresme
 Fenotipos y nuevas estrategias terapéuticas Dra. María Pilar Ortega Unitat de Pneumologia Consorci Sanitari del Maresme Quién hace GesEPOC? Definición de fenotipo Aquellos atributos de la enfermedad que
Fenotipos y nuevas estrategias terapéuticas Dra. María Pilar Ortega Unitat de Pneumologia Consorci Sanitari del Maresme Quién hace GesEPOC? Definición de fenotipo Aquellos atributos de la enfermedad que
Medida de resultado primaria
 Agonistas beta2 de acción n prolongada versus antileucotrienos como tratamiento adicional a los corticosteroides inhalados para el asma crónica Dr José Damian López Sánchez Servicio de Alergología H.U.
Agonistas beta2 de acción n prolongada versus antileucotrienos como tratamiento adicional a los corticosteroides inhalados para el asma crónica Dr José Damian López Sánchez Servicio de Alergología H.U.
Facultad de Medicina Exacerbación de la EPOC (E- EPOC) 1. Diagnós3co de E- EPOC 2. Valorar gravedad 3. Iden3ficar e3ología. 1. Diagnós:co de E- EPOC
 Valdivieso J. Josefa, Valenzuela B. Marcela Dra. Emiliana Naretto Larsen Definición Facultad de Medicina Exacerbación de la EPOC (E- EPOC) Guías Clínicas Respiratorio Empeoramiento sostenido y de inicio
Valdivieso J. Josefa, Valenzuela B. Marcela Dra. Emiliana Naretto Larsen Definición Facultad de Medicina Exacerbación de la EPOC (E- EPOC) Guías Clínicas Respiratorio Empeoramiento sostenido y de inicio
FRANCISCO JAVIER AGUSTIN MARTÍNEZ R2 NEUMOLOGÍA
 Tratar o no tratar FRANCISCO JAVIER AGUSTIN MARTÍNEZ R2 NEUMOLOGÍA CASO CLÍNICO Varón de 19 años remitido a consulta de Neumología Motivo de consulta: tos crónica y expectoración Antecedentes Personales:
Tratar o no tratar FRANCISCO JAVIER AGUSTIN MARTÍNEZ R2 NEUMOLOGÍA CASO CLÍNICO Varón de 19 años remitido a consulta de Neumología Motivo de consulta: tos crónica y expectoración Antecedentes Personales:
FORMACIÓN CONTINUADA
 @ Artículo disponible en: www.sietediasmedicos.com Evaluación y acreditación en: www.aulamayo.com Cada tema está acreditado por el Consell Català de Formació Continuada de les Professions Sanitàries- Comisión
@ Artículo disponible en: www.sietediasmedicos.com Evaluación y acreditación en: www.aulamayo.com Cada tema está acreditado por el Consell Català de Formació Continuada de les Professions Sanitàries- Comisión
GPC. Guía de Referencia Rápida. Diagnóstico y manejo en niños con Bronquiolitis en fase aguda
 Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
Guía de Referencia Rápida Diagnóstico y manejo en niños con Bronquiolitis en fase aguda GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-032-08. Guía de Referencia Rápida
NOVEDADES EN EL TRATAMIENTO FARMACOLÓGICO DE LA EPOC NUEVOS ANTICOLINÉRGICOS
 NOVEDADES EN EL TRATAMIENTO FARMACOLÓGICO DE LA EPOC NUEVOS ANTICOLINÉRGICOS Francisco López García Medicina Interna Hospital General Universitario de Elche, Alicante DISCLOSURE INFORMATION Francisco López
NOVEDADES EN EL TRATAMIENTO FARMACOLÓGICO DE LA EPOC NUEVOS ANTICOLINÉRGICOS Francisco López García Medicina Interna Hospital General Universitario de Elche, Alicante DISCLOSURE INFORMATION Francisco López
Abordaje del paciente con EPOC en el siglo XXI. Casos clínicos, de la literatura a la clínica práctica
 Abordaje del paciente con EPOC en el siglo XXI Casos clínicos, de la literatura a la clínica práctica Presentación del caso Mujer de 52 años con tos y expectoración Mujer de 52 años con progresiva dificultad
Abordaje del paciente con EPOC en el siglo XXI Casos clínicos, de la literatura a la clínica práctica Presentación del caso Mujer de 52 años con tos y expectoración Mujer de 52 años con progresiva dificultad
Abordaje de las agudizaciones infecciosas por las nuevas guías GOLD-GESEPOC
 Abordaje de las agudizaciones infecciosas por las nuevas guías GOLD-GESEPOC Rafael Zalacain Servicio de Neumología Hospital de Cruces (Bizkaia) Importancia agudizaciones de EPOC (AEPOC) Originan alteración
Abordaje de las agudizaciones infecciosas por las nuevas guías GOLD-GESEPOC Rafael Zalacain Servicio de Neumología Hospital de Cruces (Bizkaia) Importancia agudizaciones de EPOC (AEPOC) Originan alteración
Actualización de guías en la EPOC GOLD 2011 y GESEPOC. Dr. Alberto Muela Molinero Servicio de Medicina Interna Hospital Universitario de León
 Actualización de guías en la EPOC GOLD 2011 y GESEPOC Dr. Alberto Muela Molinero Servicio de Medicina Interna Hospital Universitario de León La EPOC en cifras Importancia en cifras de la EPOC Enfermedad
Actualización de guías en la EPOC GOLD 2011 y GESEPOC Dr. Alberto Muela Molinero Servicio de Medicina Interna Hospital Universitario de León La EPOC en cifras Importancia en cifras de la EPOC Enfermedad
Epoc, esa enfermedad desconocida
 Epoc, esa enfermedad desconocida Inmaculada Lassaletta Goñi Enfermera Servicio Neumología HGUA ENFERMEDAD PULMONAR OBSTRCTIVA CRONICA DEFINICION FACTORESDE RIESGO PREVENCION CUIDADOS INTRODUCCION Es una
Epoc, esa enfermedad desconocida Inmaculada Lassaletta Goñi Enfermera Servicio Neumología HGUA ENFERMEDAD PULMONAR OBSTRCTIVA CRONICA DEFINICION FACTORESDE RIESGO PREVENCION CUIDADOS INTRODUCCION Es una
Exacerbaciones de EPOC en el hospital
 Exacerbaciones de EPOC en el hospital Rosa 68 años, FUMADORA ACTIVA con un IA de 35 paq/año DM tipo 2, HTA, dislipemia, obesidad (IMC 32), E aórtica moderada (FEVI 65%) EPOC GOLD 2, BODE 4, mmrc 2 %FEV1/FVC
Exacerbaciones de EPOC en el hospital Rosa 68 años, FUMADORA ACTIVA con un IA de 35 paq/año DM tipo 2, HTA, dislipemia, obesidad (IMC 32), E aórtica moderada (FEVI 65%) EPOC GOLD 2, BODE 4, mmrc 2 %FEV1/FVC
ACTUALIZACIÓN DE ASMA
 ACTUALIZACIÓN DE ASMA XV Congreso SEMERGEN, Gandía, Abril 2010 E. Claramonte, R 4 MFyC CS Rafalafena. Castellón ACTUALIZARSE O MORIR Esto quiere decir que queremos hacerlo mejor? QUÉ DICEN LAS GUÍAS?
ACTUALIZACIÓN DE ASMA XV Congreso SEMERGEN, Gandía, Abril 2010 E. Claramonte, R 4 MFyC CS Rafalafena. Castellón ACTUALIZARSE O MORIR Esto quiere decir que queremos hacerlo mejor? QUÉ DICEN LAS GUÍAS?
Diagnóstico de EPOC (GesEPOC)
 Diagnóstico de EPOC (GesEPOC) Ana Paula Rodríguez Álvarez. Jose López Castro M. Interna. CHUO Cuál es la prevalencia estimada de EPOC en nuestro medio? < 5% 5-10% 10-15% > 15% Epidemiología - Prevalencia
Diagnóstico de EPOC (GesEPOC) Ana Paula Rodríguez Álvarez. Jose López Castro M. Interna. CHUO Cuál es la prevalencia estimada de EPOC en nuestro medio? < 5% 5-10% 10-15% > 15% Epidemiología - Prevalencia
2. Epidemiología de la EPOC
 2. Epidemiología de la EPOC 2.1. Prevalencia La OMS estima que actualmente existen 210 millones de personas en el mundo que padecen EPOC 11. En el estudio The Global Burden of Disease, publicado en 1996,
2. Epidemiología de la EPOC 2.1. Prevalencia La OMS estima que actualmente existen 210 millones de personas en el mundo que padecen EPOC 11. En el estudio The Global Burden of Disease, publicado en 1996,
Guía rápida Clínica sobre Asma
 Guía rápida Clínica sobre Asma GUÍA RÁPIDA DE ASMA: ADULTO Y NIÑO MAYOR DE 5 AÑOS Diagnóstico y clasificación en el adulto y niño mayor de 5 años Síntomas claves Sibilancias Disnea Tos Opresión torácica
Guía rápida Clínica sobre Asma GUÍA RÁPIDA DE ASMA: ADULTO Y NIÑO MAYOR DE 5 AÑOS Diagnóstico y clasificación en el adulto y niño mayor de 5 años Síntomas claves Sibilancias Disnea Tos Opresión torácica
Asma. Asma. Figura 1. Algoritmo diagnóstico I. Asma (Última actualización: 27 de junio de 2008)
 Se define como una enfermedad inflamatoria crónica de las vías aéreas asociada a la presencia de hiperreactividad bronquial, que produce episodios recurrentes de sibilancias, disnea, opresión torácica
Se define como una enfermedad inflamatoria crónica de las vías aéreas asociada a la presencia de hiperreactividad bronquial, que produce episodios recurrentes de sibilancias, disnea, opresión torácica
Asma Bronquial. Prof. Dr. Víctor San Martin Catedra de Neumología FCM UNA 2015
 Asma Bronquial Prof. Dr. Víctor San Martin Catedra de Neumología FCM UNA 2015 Caso clínico Definición de asma El asma es una enfermedad heterogénea, generalmente caracterizada por la inflamación crónica
Asma Bronquial Prof. Dr. Víctor San Martin Catedra de Neumología FCM UNA 2015 Caso clínico Definición de asma El asma es una enfermedad heterogénea, generalmente caracterizada por la inflamación crónica
ACTUALIZACION EN EPOC AUTOR: ENRIQUE MASCARÓS BALAGUER
 ACTUALIZACION EN EPOC AUTOR: ENRIQUE MASCARÓS BALAGUER El último año de EPOC se puede considerar probablemente como un año donde se han producido algunos cambios importantes en el diagnóstico, actualización
ACTUALIZACION EN EPOC AUTOR: ENRIQUE MASCARÓS BALAGUER El último año de EPOC se puede considerar probablemente como un año donde se han producido algunos cambios importantes en el diagnóstico, actualización
Manejo ambulatorio del paciente con EPOC
 Manejo ambulatorio del paciente con EPOC Dr. Manuel Barros Monge Profesor Adjunto de Medicina, Universidad de Valparaíso. Servicio de Medicina Interna, Hospital Carlos Van Buren PLATINO*: Prevalencia de
Manejo ambulatorio del paciente con EPOC Dr. Manuel Barros Monge Profesor Adjunto de Medicina, Universidad de Valparaíso. Servicio de Medicina Interna, Hospital Carlos Van Buren PLATINO*: Prevalencia de
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. Cualquier persona que pertenezca a la zona de salud y que acuda al sistema sanitario por cualquier motivo.
 PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
PROTOCOLO DE HIPERTENSIÓN ARTERIAL. 1. Objetivos. Detección y control de los hipertensos 2. Criterios de inclusión. 3. Captación. 4. Actividades. Cualquier persona que pertenezca a la zona de salud y que
Novedades en la práctica clínica: lo último en Neumología. Rodolfo Álvarez-Sala Walther Servicio de Neumología Hospital Universitario La Paz Madrid
 Novedades en la práctica clínica: lo último en Neumología Rodolfo Álvarez-Sala Walther Servicio de Neumología Hospital Universitario La Paz Madrid Novedades en la práctica clínica: lo último en Neumología
Novedades en la práctica clínica: lo último en Neumología Rodolfo Álvarez-Sala Walther Servicio de Neumología Hospital Universitario La Paz Madrid Novedades en la práctica clínica: lo último en Neumología
Tratamiento farmacológico en la EPOC en fase estable.
 Tratamiento farmacológico en la EPOC en fase estable. titulo Perspectiva tras los resultados de los últimos estudios. Ponente Dra. Núria Sánchez Ruano. EAP Casanova. CAPSE DR. Jacobo Sellarés Torres (Neumología
Tratamiento farmacológico en la EPOC en fase estable. titulo Perspectiva tras los resultados de los últimos estudios. Ponente Dra. Núria Sánchez Ruano. EAP Casanova. CAPSE DR. Jacobo Sellarés Torres (Neumología
Qué es la Enfermedad Pulmonar Obstructiva Crónica (EPOC)?
 Qué es la Enfermedad Pulmonar Obstructiva Crónica (EPOC)? La enfermedad Pulmonar Obstructiva Crónica (EPOC) es una molestia inflamatoria que afecta la vía aérea, que es prevenible y tratable. 1 A nivel
Qué es la Enfermedad Pulmonar Obstructiva Crónica (EPOC)? La enfermedad Pulmonar Obstructiva Crónica (EPOC) es una molestia inflamatoria que afecta la vía aérea, que es prevenible y tratable. 1 A nivel
Clase Funcional II OMS en Hipertensión Arterial Pulmonar
 Clase Funcional II OMS en Hipertensión Arterial Pulmonar DEL DIAGNÓSTICO PRECOZ AL TRATAMIENTO EFICAZ COORDINADOR Miguel Ángel Gómez Sánchez Clase Funcional II OMS en Hipertensión Arterial Pulmonar DEL
Clase Funcional II OMS en Hipertensión Arterial Pulmonar DEL DIAGNÓSTICO PRECOZ AL TRATAMIENTO EFICAZ COORDINADOR Miguel Ángel Gómez Sánchez Clase Funcional II OMS en Hipertensión Arterial Pulmonar DEL
Llauger Rosselló MA, et al. FORMACIÓN CONTINUADA Iniciativas para mejorar la atención a la EPOC Con el objetivo de aumentar la sensibilidad de los pro
 84.791 GOLD: estrategia mundial para la enfermedad pulmonar obstructiva crónica (EPOC) M.A. Llauger Rosselló y K. Naberan Toña Importancia de la EPOC en nuestro medio La importancia de esta enfermedad
84.791 GOLD: estrategia mundial para la enfermedad pulmonar obstructiva crónica (EPOC) M.A. Llauger Rosselló y K. Naberan Toña Importancia de la EPOC en nuestro medio La importancia de esta enfermedad
Exploración: Peso 25 kg (p- 17), talla 128 cm (p- 20), IMC 16. Auscultación cardiopulmonar: roncus aislados. Resto sin hallazgos.
 Gabriela es una niña de 9 años de edad que refiere episodios de tos, pi5dos y dificultad respiratoria desde los 2 años, con buena respuesta a salbutamol inhalado. Frecuencia: 4-6 episodios/año. En intercrisis,
Gabriela es una niña de 9 años de edad que refiere episodios de tos, pi5dos y dificultad respiratoria desde los 2 años, con buena respuesta a salbutamol inhalado. Frecuencia: 4-6 episodios/año. En intercrisis,
CASO CLÍNICO. Varón de 84 años, que ingresa por insuficiencia cardiaca congestiva. Dr. Luis Manzano Espinosa Hospital Universitario Ramón y Cajal
 CASO CLÍNICO Varón de 84 años, que ingresa por insuficiencia cardiaca congestiva Dr. Luis Manzano Espinosa Hospital Universitario Ramón y Cajal Varón de 84 años ANTECEDENTES Exfumador. DM tipo 2 (15 años).
CASO CLÍNICO Varón de 84 años, que ingresa por insuficiencia cardiaca congestiva Dr. Luis Manzano Espinosa Hospital Universitario Ramón y Cajal Varón de 84 años ANTECEDENTES Exfumador. DM tipo 2 (15 años).
APROXIMANDO PROTOCOLOS DE ASMA INFANTIL. Dra. Itziar Martín Pediatría CAP La Mina
 APROXIMANDO PROTOCOLOS DE ASMA INFANTIL Dra. Itziar Martín Pediatría CAP La Mina PROTOCOLOS ASMA INFANTIL Es necesaria la coordinación de los profesionales que actúan sobre una misma población en referencia
APROXIMANDO PROTOCOLOS DE ASMA INFANTIL Dra. Itziar Martín Pediatría CAP La Mina PROTOCOLOS ASMA INFANTIL Es necesaria la coordinación de los profesionales que actúan sobre una misma población en referencia
ACTUALIZACIÓN DE LA EPOC
 ACTUALIZACIÓN DE LA EPOC - 2016 Cómo quisiera poder vivir sin aire!, Cómo quisiera calmar mi aflicción! Pero no puedo, Siento que muero, Me estoy ahogando (Vivir sin aire, Maná, 1999) Fdo. Javier Sánchez
ACTUALIZACIÓN DE LA EPOC - 2016 Cómo quisiera poder vivir sin aire!, Cómo quisiera calmar mi aflicción! Pero no puedo, Siento que muero, Me estoy ahogando (Vivir sin aire, Maná, 1999) Fdo. Javier Sánchez
De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular?
 4. Riesgo vascular Preguntas para responder: De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular? 4.1. Importancia del
4. Riesgo vascular Preguntas para responder: De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular? 4.1. Importancia del
TRATAMIENTO DE LA EPOC
 TRATAMIENTO DE LA EPOC Documentos www.1aria.com EPOC. Tratamiento Actualizado Julio 2011 1.- NO FARMACOLOGICO DEJAR DE FUMAR.. Evitar inhalación de gases nocivos y polución atmosférica Educación sanitaria
TRATAMIENTO DE LA EPOC Documentos www.1aria.com EPOC. Tratamiento Actualizado Julio 2011 1.- NO FARMACOLOGICO DEJAR DE FUMAR.. Evitar inhalación de gases nocivos y polución atmosférica Educación sanitaria
DETECCIÓN TEMPRANA DE LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA-EPOC. Un mundo donde podemos respirar libremente
 ABECÉ DETECCIÓN TEMPRANA DE LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA-EPOC Un mundo donde podemos respirar libremente Respirar es vida, el mantener y preservar la salud pulmonar debería tener la misma
ABECÉ DETECCIÓN TEMPRANA DE LA ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA-EPOC Un mundo donde podemos respirar libremente Respirar es vida, el mantener y preservar la salud pulmonar debería tener la misma
Finalmente se adjuntan tablas con valores normales de función respiratoria.
 En este capítulo se proporcionan criterios para la valoración de la discapacidad producida por deficiencias del aparato respiratorio, consideradas desde el punto de vista de la alteración de la función
En este capítulo se proporcionan criterios para la valoración de la discapacidad producida por deficiencias del aparato respiratorio, consideradas desde el punto de vista de la alteración de la función
Asma bronquial. Diagnóstico y clasificación 20/06/2009
 Asma bronquial Diagnóstico y clasificación Dra. Juana María Rodríguez Cutting Profesora Auxiliar de Pediatría Master en Enfermedades Infecciosas Elementos a tener en cuenta al diagnosticar el asma: Cuadro
Asma bronquial Diagnóstico y clasificación Dra. Juana María Rodríguez Cutting Profesora Auxiliar de Pediatría Master en Enfermedades Infecciosas Elementos a tener en cuenta al diagnosticar el asma: Cuadro
Enfermedad pulmonar obstructiva crónica. Escala terapéutica
 Concepto La enfermedad pulmonar crónica es un trastorno permanente y lentamente progresivo caracterizado por una disminución de flujo en las vías aéreas, que no es complemente reversible. La limitación
Concepto La enfermedad pulmonar crónica es un trastorno permanente y lentamente progresivo caracterizado por una disminución de flujo en las vías aéreas, que no es complemente reversible. La limitación
EPOC DEFINICION ENFERMEDAD PULMONAR OBSTRUCTIVA CRONICA. Enfermedad prevenible y tratable
 DEFINICION ENFERMEDAD PULMONAR OBSTRUCTIVA CRONICA Enfermedad prevenible y tratable Se caracteriza por limitación del flujo aéreo no totalmente reversible y progresiva causada por una reacción inflamatoria
DEFINICION ENFERMEDAD PULMONAR OBSTRUCTIVA CRONICA Enfermedad prevenible y tratable Se caracteriza por limitación del flujo aéreo no totalmente reversible y progresiva causada por una reacción inflamatoria
EPOC Manejo de las exacerbaciones agudas y graves. Dra. Miriam Barrales López.
 EPOC Manejo de las exacerbaciones agudas y graves Dra. Miriam Barrales López. Introducción. EPOC: enfermedad caracterizada por limitación al flujo aéreo que no es reversible en su totalidad. Esta limitación
EPOC Manejo de las exacerbaciones agudas y graves Dra. Miriam Barrales López. Introducción. EPOC: enfermedad caracterizada por limitación al flujo aéreo que no es reversible en su totalidad. Esta limitación
Guías de atención integral en salud
 Guías de atención integral en salud Abordaje diagnostico y seguimiento ambulatorio del paciente con Enfermedad Pulmonar Obstructiva Crónica ( E.P.O.C ) Realizado: Asesores científicos EPS SURA Fecha: Agosto
Guías de atención integral en salud Abordaje diagnostico y seguimiento ambulatorio del paciente con Enfermedad Pulmonar Obstructiva Crónica ( E.P.O.C ) Realizado: Asesores científicos EPS SURA Fecha: Agosto
INTERPRETACION DE ESPIROMETRIAS. Rosario Timiraos Carrasco M.Familia C.S.Culleredo. A Coruña
 INTERPRETACION DE ESPIROMETRIAS Rosario Timiraos Carrasco M.Familia C.S.Culleredo. A Coruña Concepto Prueba que estudia el funcionamiento pulmonar, analizando la magnitud de los volúmenes pulmonares y
INTERPRETACION DE ESPIROMETRIAS Rosario Timiraos Carrasco M.Familia C.S.Culleredo. A Coruña Concepto Prueba que estudia el funcionamiento pulmonar, analizando la magnitud de los volúmenes pulmonares y
70 % de las apps son de bienestar y ejercicio físico 30 % de las apps son para profesionales sanitarios
 APPS DE SALUD» Existen más de 100.000 apps de salud disponibles en las principales plataformas» En el 2015 hubo más de 3.000 millones de descargas de apps de salud 70 % de las apps son de bienestar y ejercicio
APPS DE SALUD» Existen más de 100.000 apps de salud disponibles en las principales plataformas» En el 2015 hubo más de 3.000 millones de descargas de apps de salud 70 % de las apps son de bienestar y ejercicio
PRESENTACIÓN DE LA GUÍA DE PRÁCTICA CLÍNICA SOBRE ASMA
 OSASUN SAILA Osasun Sailburua DEPARTAMENTO DE SANIDAD Consejero de Sanidad PRESENTACIÓN DE LA GUÍA DE PRÁCTICA CLÍNICA SOBRE ASMA PALABRAS DE LA DIRECTORA DE ASISTENCIA SANITARIA DE OSAKIDETZA Muy buenos
OSASUN SAILA Osasun Sailburua DEPARTAMENTO DE SANIDAD Consejero de Sanidad PRESENTACIÓN DE LA GUÍA DE PRÁCTICA CLÍNICA SOBRE ASMA PALABRAS DE LA DIRECTORA DE ASISTENCIA SANITARIA DE OSAKIDETZA Muy buenos
Manejo de la Disnea. Junio 2012 HGCS. Eloy Claramonte. Médico del Servicio de Urgencias Hospital General de Castellón
 Manejo de la Disnea Eloy Claramonte Junio 2012 HGCS Médico del Servicio de Urgencias Hospital General de Castellón Manejo de la Disnea Manejo del paciente disneico Definición Disnea Sensación subjetiva
Manejo de la Disnea Eloy Claramonte Junio 2012 HGCS Médico del Servicio de Urgencias Hospital General de Castellón Manejo de la Disnea Manejo del paciente disneico Definición Disnea Sensación subjetiva
SECCIÓN DE INMUNOLOGÍA Y ENFERMEDADES OBSTRUCTIVAS ASOCIACIÓN ARGENTINA DE MEDICINA RESPIRATORIA
 SECCIÓN DE INMUNOLOGÍA Y ENFERMEDADES OBSTRUCTIVAS ASOCIACIÓN ARGENTINA DE MEDICINA RESPIRATORIA DIRECCIÓN DE EVALUACIÓN DE MEDICAMENTOS ADMINISTRACIÓN NACIONAL DE MEDICAMENTOS, ALIMENTOS Y TECNOLOGÍA
SECCIÓN DE INMUNOLOGÍA Y ENFERMEDADES OBSTRUCTIVAS ASOCIACIÓN ARGENTINA DE MEDICINA RESPIRATORIA DIRECCIÓN DE EVALUACIÓN DE MEDICAMENTOS ADMINISTRACIÓN NACIONAL DE MEDICAMENTOS, ALIMENTOS Y TECNOLOGÍA
Resumen de la guía de práctica clínica EPOC (SEPAR-SEMFYC, 2010)
 Resumen de la guía de práctica clínica EPOC (SEPAR-SEMFYC, 2010) Resumen de la guía de práctica clínica EPOC (SEPAR-SEMFYC, 2010) César Rodríguez Estévez Grupo de respiratorio de AGAMFEC Cad Aten Primaria
Resumen de la guía de práctica clínica EPOC (SEPAR-SEMFYC, 2010) Resumen de la guía de práctica clínica EPOC (SEPAR-SEMFYC, 2010) César Rodríguez Estévez Grupo de respiratorio de AGAMFEC Cad Aten Primaria
Fibrosis Pulmonar Idiopática. Tratamiento con Pirfenidona
 Fibrosis Pulmonar Idiopática. Tratamiento con Pirfenidona Isabel M. Ordóñez Dios. FEA de Neumología. Hospital General Universitario. Ciudad Real. Presentación del caso Varón de 68 años No alergias medicamentosas
Fibrosis Pulmonar Idiopática. Tratamiento con Pirfenidona Isabel M. Ordóñez Dios. FEA de Neumología. Hospital General Universitario. Ciudad Real. Presentación del caso Varón de 68 años No alergias medicamentosas
Manejo de la enfermedad pulmonar obstructiva crónica (EPOC) estable y en la exacerbación, en hospitalización. 2015
 Hospital General Chone Manejo de la EPOC estable y en laexacerbación,enhospitalización Fecha elaboración: Abril 2015 Manejo de la enfermedad pulmonar obstructiva crónica (EPOC) estable y en la exacerbación,
Hospital General Chone Manejo de la EPOC estable y en laexacerbación,enhospitalización Fecha elaboración: Abril 2015 Manejo de la enfermedad pulmonar obstructiva crónica (EPOC) estable y en la exacerbación,
COMORBILIDAD EN EPOC Y SU REPERCUSION ASISTENCIAL. Dr. Juan Custardoy XXVII CONGRESO MEDICINA INTERNA SITGES - 2007
 COMORBILIDAD EN EPOC Y SU REPERCUSION ASISTENCIAL Dr. Juan Custardoy XXVII CONGRESO MEDICINA INTERNA SITGES - 2007 COMORBILIDAD en EPOC La presencia de EPOC (enfermedad crónica) crea una población con
COMORBILIDAD EN EPOC Y SU REPERCUSION ASISTENCIAL Dr. Juan Custardoy XXVII CONGRESO MEDICINA INTERNA SITGES - 2007 COMORBILIDAD en EPOC La presencia de EPOC (enfermedad crónica) crea una población con
Infradiagnóstico de la EPOC, qué podemos hacer?. Aportación del especialista en Medicina Familiar y Comunitaria
 Infradiagnóstico de la EPOC, qué podemos hacer?. Aportación del especialista en Medicina Familiar y Comunitaria Madrid 12/03/15 Jesús Molina París Comité Ejecutivo de GesEPOC Miembro de la Estrategia en
Infradiagnóstico de la EPOC, qué podemos hacer?. Aportación del especialista en Medicina Familiar y Comunitaria Madrid 12/03/15 Jesús Molina París Comité Ejecutivo de GesEPOC Miembro de la Estrategia en
PRUEBA DE METACOLINA: EXPERIENCIA EN EL SERVICIO DE ALERGOLOGIA DEL HOSPITAL LA PAZ
 PRUEBA DE METACOLINA: EXPERIENCIA EN EL SERVICIO DE ALERGOLOGIA DEL HOSPITAL LA PAZ Lopez Carrasco V, Torres C, Rebullida T, Barranco P, Pedrosa M, Quirce S. Servicio de Alergología. Hospital Universitario
PRUEBA DE METACOLINA: EXPERIENCIA EN EL SERVICIO DE ALERGOLOGIA DEL HOSPITAL LA PAZ Lopez Carrasco V, Torres C, Rebullida T, Barranco P, Pedrosa M, Quirce S. Servicio de Alergología. Hospital Universitario
EPOC. Caso clínico. Qué son los corticoides inhalados?
 EPOC Los corticoides inhalados disminuyen el riesgo de exacerbaciones en la EPOC sin afectar la mortalidad o la velocidad de deterioro de la función pulmonar y con efectos adversos significativos Dres.
EPOC Los corticoides inhalados disminuyen el riesgo de exacerbaciones en la EPOC sin afectar la mortalidad o la velocidad de deterioro de la función pulmonar y con efectos adversos significativos Dres.
La investigación en Asma Crohn de cerca
 La investigación en Asma Crohn de cerca Protocolo de enfermería ante una Crisis Asmática en Centros Educativos. Natividad López Langa. Vicepresidenta AMECE Enfermería Escolar Comunidad de Madrid 2 DUES
La investigación en Asma Crohn de cerca Protocolo de enfermería ante una Crisis Asmática en Centros Educativos. Natividad López Langa. Vicepresidenta AMECE Enfermería Escolar Comunidad de Madrid 2 DUES
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ
 LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
LO ÚLTIMO EN PATOLOGÍA RESPIRATORIA MARÍA LIZARITURRRY R3 MEDICINA INTERNA HOSPITAL UNIVERSITARIO LA PAZ 13.12.2013 VARÓN, 62 AÑOS. Fumador 30 cigarrillos/día desde hace 40 años Asintomático PRUEBA DE
Evaluación Función Pulmonar
 Escala de Disnea del Medical Research Council Evaluación Función Pulmonar Hallazgos Anormales de Función Pulmonar en EPOC Espirometría en EPOC 1 Ensayo de CorFcoides Hiperinsuflación Dinámica Reomendaciones
Escala de Disnea del Medical Research Council Evaluación Función Pulmonar Hallazgos Anormales de Función Pulmonar en EPOC Espirometría en EPOC 1 Ensayo de CorFcoides Hiperinsuflación Dinámica Reomendaciones
TRACTAMENT DE LA MPOC ACTUALITZACIO
 TRACTAMENT DE LA MPOC ACTUALITZACIO I Jornada Actualització en Risc Cardiovascular. CAMFIC. Tarragona, novembre 2013 Salvador Hernàndez Flix, Pneumologia. Hospital Universitari de Sant Joan. Reus. PARLAREM
TRACTAMENT DE LA MPOC ACTUALITZACIO I Jornada Actualització en Risc Cardiovascular. CAMFIC. Tarragona, novembre 2013 Salvador Hernàndez Flix, Pneumologia. Hospital Universitari de Sant Joan. Reus. PARLAREM
EPOC: una enfermedad en cambio
 EPOC: una enfermedad en cambio Oviedo, 24 de febrero de 2011 Julio Ancochea Decálogo sobre la EPOC: 1. Es una enfermedad prevenible. El tabaquismo es el principal factor causante de la EPOC (cerca del
EPOC: una enfermedad en cambio Oviedo, 24 de febrero de 2011 Julio Ancochea Decálogo sobre la EPOC: 1. Es una enfermedad prevenible. El tabaquismo es el principal factor causante de la EPOC (cerca del
PAPEL DE LA INFECCIÓN RESPIRATORIA EN LA EPOC. Dr. Jaume Sauleda. Servei Pneumologia. Hospital Univ. Son Espases
 PAPEL DE LA INFECCIÓN RESPIRATORIA EN LA EPOC Dr. Jaume Sauleda. Servei Pneumologia. Hospital Univ. Son Espases GUIÓN 1- Introducción 2- Infección y progresión de la EPOC 3- Clasificación agudizaciones
PAPEL DE LA INFECCIÓN RESPIRATORIA EN LA EPOC Dr. Jaume Sauleda. Servei Pneumologia. Hospital Univ. Son Espases GUIÓN 1- Introducción 2- Infección y progresión de la EPOC 3- Clasificación agudizaciones
Tema 5. EL ASMA BRONQUIAL INFANTIL Y JUVENIL 2. Definición, Factores de riesgo, Síntomatología
 OPEN COURSE WARE 2012º/2012 PSICOLOGÍA DE LA SALUD EN POBLACIÓN INFANTIL Y JUVENIL Tema 5. EL ASMA BRONQUIAL INFANTIL Y JUVENIL 2. Definición, Factores de riesgo, Síntomatología Profesores: Ana Isabel
OPEN COURSE WARE 2012º/2012 PSICOLOGÍA DE LA SALUD EN POBLACIÓN INFANTIL Y JUVENIL Tema 5. EL ASMA BRONQUIAL INFANTIL Y JUVENIL 2. Definición, Factores de riesgo, Síntomatología Profesores: Ana Isabel
Avances en el manejo de la EPOC. Avances
 Avances en el manejo de la EPOC Dra Carmen Lisboa B. Departamento de Enfermedades Respiratorias. PUC. Avances Conocimiento de prevalencia nacional Definición universal Enfermedad con compromiso sistémico
Avances en el manejo de la EPOC Dra Carmen Lisboa B. Departamento de Enfermedades Respiratorias. PUC. Avances Conocimiento de prevalencia nacional Definición universal Enfermedad con compromiso sistémico
CASO CLÍNICO INTERACTIVO ASMA BRONQUIAL
 CASO CLÍNICO INTERACTIVO ASMA BRONQUIAL Dr José Meseguer Arce Servicio de Alergología H.U. Virgen de la Arrixaca Murcia (España) ASMA = VARIABILIDAD FENOTIPOS Genética Ambientales Funcionales Clínica Comorbilidad
CASO CLÍNICO INTERACTIVO ASMA BRONQUIAL Dr José Meseguer Arce Servicio de Alergología H.U. Virgen de la Arrixaca Murcia (España) ASMA = VARIABILIDAD FENOTIPOS Genética Ambientales Funcionales Clínica Comorbilidad
MANEJO EXACERBACIONES EPOC
 MANEJO EXACERBACIONES EPOC Definición y Diagnostico: Paciente con antecedente de EPOC y la presencia de algunos de los siguientes hallazgos clínicos: Empeoramiento de la disnea. Aumento de la tos. Aumento
MANEJO EXACERBACIONES EPOC Definición y Diagnostico: Paciente con antecedente de EPOC y la presencia de algunos de los siguientes hallazgos clínicos: Empeoramiento de la disnea. Aumento de la tos. Aumento
GUÍA DIDÁCTICA DEL CURSO
 Escuela de Formación e Investigación en Heridas CURSO REF: X/2015 ULCERAS DE ETIOLOGÍA VENOSA: ABORDAJE Y NUEVOS AVANCES EN EL CUIDADO GUÍA DIDÁCTICA DEL CURSO 1. FUNDAMENTACIÓN Las heridas en las extremidades
Escuela de Formación e Investigación en Heridas CURSO REF: X/2015 ULCERAS DE ETIOLOGÍA VENOSA: ABORDAJE Y NUEVOS AVANCES EN EL CUIDADO GUÍA DIDÁCTICA DEL CURSO 1. FUNDAMENTACIÓN Las heridas en las extremidades
TRATAMIENTO FARMACOLÓGICO DE LA FPI. Julio Ancochea
 TRATAMIENTO FARMACOLÓGICO DE LA FPI Julio Ancochea GUÍAS 2000 Era de la inmunosupresión y opiniones de expertos 2011 Era de los ensayos clínicos aleatorizados y de la metodología perfeccionada: ningún
TRATAMIENTO FARMACOLÓGICO DE LA FPI Julio Ancochea GUÍAS 2000 Era de la inmunosupresión y opiniones de expertos 2011 Era de los ensayos clínicos aleatorizados y de la metodología perfeccionada: ningún
Manejo y tratamiento del Asma del adulto en hospitalización
 Hospital General Chone Manejo y tratamiento del Asma del adulto en hospitalización Fecha elaboración: Abril 2015 Manejo y tratamiento del Asma del adulto en hospitalización 2015 Protocolos de actuación
Hospital General Chone Manejo y tratamiento del Asma del adulto en hospitalización Fecha elaboración: Abril 2015 Manejo y tratamiento del Asma del adulto en hospitalización 2015 Protocolos de actuación
ASMA. Algoritmo 1. Sospecha clínica de Asma. ESPIROMETRÍA: Basal y postbroncodilatador. Respuesta broncodilatadora positiva VEF1/CVF 12% y 200 ml
 Alvarez M. Melissa, Sandoval G. Pablo Dra. Emiliana Naretto Larsen Definición Diagnóstico SÍNTOMAS - Disnea - Sibilancias referidas por el paciente - Tos - Opresión torácica - Empeoramiento nocturno SIGNOS
Alvarez M. Melissa, Sandoval G. Pablo Dra. Emiliana Naretto Larsen Definición Diagnóstico SÍNTOMAS - Disnea - Sibilancias referidas por el paciente - Tos - Opresión torácica - Empeoramiento nocturno SIGNOS
GPC. Guía de Referencia Rápida. Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido
 Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
Guía de Referencia Rápida Diagnóstico y tratamiento de Taquipnea transitoria del Recién nacido GPC Guía de Práctica Clínica Catalogo Maestro de Guías de Práctica Clínica: IMSS-044-08 Guía de Referencia
REHABILITACIÓN DE LAS ENFERMEDADES PULMONARES OBSTRUCTIVAS CRONICAS
 REHABILITACIÓN DE LAS ENFERMEDADES PULMONARES OBSTRUCTIVAS CRONICAS Autora Dra Yolanda Torres Delis.. Especialista de Segundo grado en Neumología. Profesora Auxiliar. Jefa del Servicio de Rehabilitación
REHABILITACIÓN DE LAS ENFERMEDADES PULMONARES OBSTRUCTIVAS CRONICAS Autora Dra Yolanda Torres Delis.. Especialista de Segundo grado en Neumología. Profesora Auxiliar. Jefa del Servicio de Rehabilitación
Espirometría en niños mayores
 Aplicación práctica de las pruebas de función pulmonar Espirometría en niños mayores 6º Congreso Argentino de Neumonología Pediátrica, Jornada de Enfermería en Enfermedades Respiratorias Pediátricas y
Aplicación práctica de las pruebas de función pulmonar Espirometría en niños mayores 6º Congreso Argentino de Neumonología Pediátrica, Jornada de Enfermería en Enfermedades Respiratorias Pediátricas y
GUIA DE ATENCION ENFERMEDAD PULMONAR OBSTRUCTIVA CRONICA
 1. INFORMACIÓN GENERAL Nombre : Código CIE-10: J440 Población Objeto: Todos los pacientes que consulten al servicio de urgencias o que se encuentren en el área de hospitalización que presenten trastornos
1. INFORMACIÓN GENERAL Nombre : Código CIE-10: J440 Población Objeto: Todos los pacientes que consulten al servicio de urgencias o que se encuentren en el área de hospitalización que presenten trastornos
Caídas de pacientes en una Unidad hospitalaria de Medicina Interna: validez de los registros de enfermería de detección del riesgo.
 Caídas de pacientes en una Unidad hospitalaria de Medicina Interna: validez de los registros de enfermería de detección del riesgo. AUTORAS Olga María Fernández Moya (DUE MI) Lucía García-Matres Cortés
Caídas de pacientes en una Unidad hospitalaria de Medicina Interna: validez de los registros de enfermería de detección del riesgo. AUTORAS Olga María Fernández Moya (DUE MI) Lucía García-Matres Cortés
Cámara de inhalación versus nebulizadores para el tratamiento con β agonista en el asma agudo (1)
 Cámara de inhalación versus nebulizadores para el tratamiento con β agonista en el asma agudo (1) Colaboración Cochrane Antecedentes Las exacerbaciones agudas del asma son frecuentes y responsables de
Cámara de inhalación versus nebulizadores para el tratamiento con β agonista en el asma agudo (1) Colaboración Cochrane Antecedentes Las exacerbaciones agudas del asma son frecuentes y responsables de
Estudio del paciente. Capítulo 3. con disnea
 *3 ESTUDIO DEL PADISNEA 29/7/04 15:28 Página 37 Capítulo 3 Estudio del paciente con disnea Mercedes Espigares Jiménez Residente de Medicina Familiar y Comunitaria Hospital Universitario Puerta del Mar
*3 ESTUDIO DEL PADISNEA 29/7/04 15:28 Página 37 Capítulo 3 Estudio del paciente con disnea Mercedes Espigares Jiménez Residente de Medicina Familiar y Comunitaria Hospital Universitario Puerta del Mar
Control de exacerbaciones Dispositivos de inhalación Relación Atención Primaria-Especializada
 Control de exacerbaciones Dispositivos de inhalación Relación Atención Primaria-Especializada Miguel Angel Ruiz Castellano Pediatría Centro de Salud San Blas. Alicante MANEJO DE LAS EXACERBACIONES ASMÁTICAS
Control de exacerbaciones Dispositivos de inhalación Relación Atención Primaria-Especializada Miguel Angel Ruiz Castellano Pediatría Centro de Salud San Blas. Alicante MANEJO DE LAS EXACERBACIONES ASMÁTICAS
Uso de recursos y costes asociados a las exacerbaciones de EPOC: estudio retrospectivo de base poblacional
 Uso de recursos y costes asociados a las exacerbaciones de EPOC: estudio retrospectivo de base poblacional Antoni Sicras 1, Alicia Huerta 2, Ruth Navarro 3, Jordi Ibañez 4 1. Dirección de Planificación.
Uso de recursos y costes asociados a las exacerbaciones de EPOC: estudio retrospectivo de base poblacional Antoni Sicras 1, Alicia Huerta 2, Ruth Navarro 3, Jordi Ibañez 4 1. Dirección de Planificación.
orales, ni el uso sistemático de mucolíticos, ni el empleo de roflumilast.
 Año 2014; 29(3) http://dx.doi.org/10.11119/bta2014-29-03 Tratamiento farmacológico de la EPOC estable ANDALUZ Boletín Terapéutico PUNTOS CLAVE - El tratamiento farmacológico de la EPOC estable debe ser
Año 2014; 29(3) http://dx.doi.org/10.11119/bta2014-29-03 Tratamiento farmacológico de la EPOC estable ANDALUZ Boletín Terapéutico PUNTOS CLAVE - El tratamiento farmacológico de la EPOC estable debe ser
S E M I N A R I O : C A N C E R B R O N Q U I A L I I
 PONTIFICIA UNIVERSIDAD CATOLICA DE CHILE. ESCUELA DE MEDICINA. DEPARTAMENTO DE ENFERMEDADES RESPIRATORIAS MARCOLETA 345-4ºPISO, SANTIAGO, CHILE- FONO (562) 3543242 FAX (562) 633 5255 E-MAIL SECRETARIA:
PONTIFICIA UNIVERSIDAD CATOLICA DE CHILE. ESCUELA DE MEDICINA. DEPARTAMENTO DE ENFERMEDADES RESPIRATORIAS MARCOLETA 345-4ºPISO, SANTIAGO, CHILE- FONO (562) 3543242 FAX (562) 633 5255 E-MAIL SECRETARIA:
ES REALMENTE EFICAZ EL BROMURO DE TIOTROPIO EN LOS PACIENTES EPOC SINTOMÁTICOS?
 ES REALMENTE EFICAZ EL BROMURO DE TIOTROPIO EN LOS PACIENTES EPOC SINTOMÁTICOS? ESCENARIO CLÍNICO Varón 72 años, HTA, DM tipo 2, DLP. EPOC con HRB con elevado núm. de exacerbaciones. TTO: Ingreso en Neumología
ES REALMENTE EFICAZ EL BROMURO DE TIOTROPIO EN LOS PACIENTES EPOC SINTOMÁTICOS? ESCENARIO CLÍNICO Varón 72 años, HTA, DM tipo 2, DLP. EPOC con HRB con elevado núm. de exacerbaciones. TTO: Ingreso en Neumología
EPOC EN EL PACIENTE ANCIANO
 CURS DE DOCTORAT I DE FORMACIÓ CONTINUADA Avenços en Gerontologia Clínica EPOC EN EL PACIENTE ANCIANO Dr. Jordi Pérez López Servicio de Medicina Interna Hospital Valle de Hebrón Envejecimiento respiratorio:
CURS DE DOCTORAT I DE FORMACIÓ CONTINUADA Avenços en Gerontologia Clínica EPOC EN EL PACIENTE ANCIANO Dr. Jordi Pérez López Servicio de Medicina Interna Hospital Valle de Hebrón Envejecimiento respiratorio:
MANEJO DEL EPOC ESTABLE. José Luis López Otero R3 Medicina Interna CHUVI Meixoeiro
 MANEJO DEL EPOC ESTABLE José Luis López Otero R3 Medicina Interna CHUVI Meixoeiro INTRODUCCIÓN 4 fenotipos (GesEPOC): Tipo A - No Agudizador. Tipo B - Mixto (agudizador o no). Tipo C - Enfisema. Tipo D
MANEJO DEL EPOC ESTABLE José Luis López Otero R3 Medicina Interna CHUVI Meixoeiro INTRODUCCIÓN 4 fenotipos (GesEPOC): Tipo A - No Agudizador. Tipo B - Mixto (agudizador o no). Tipo C - Enfisema. Tipo D
LO ULTIMO PUBLICADO EN EPOC TRATAMIENTO
 TRATAMIENTO TRATAMIENTO Y YO QUE DIGO DESPUES DE LO COMENTADO???? 11:30-13:00 h Nuevas Aproximaciones al tratamiento de la Dr. Josep Lluis Heredia Budó OBJETIVOS DEL TRATAMIENTO EN LA 1 REDUCIR LA MORTALIDAD
TRATAMIENTO TRATAMIENTO Y YO QUE DIGO DESPUES DE LO COMENTADO???? 11:30-13:00 h Nuevas Aproximaciones al tratamiento de la Dr. Josep Lluis Heredia Budó OBJETIVOS DEL TRATAMIENTO EN LA 1 REDUCIR LA MORTALIDAD
Impacto de las Guías ARIA en el tratamiento de la Rinoconjuntivitis Alérgica
 Impacto de las Guías ARIA en el tratamiento de la Rinoconjuntivitis Alérgica Dr. Pedro Alcántara Muñoz Especialista y Tutor en Medicina Familiar y Comunitaria Centro de Salud Molina de Segura Profesor
Impacto de las Guías ARIA en el tratamiento de la Rinoconjuntivitis Alérgica Dr. Pedro Alcántara Muñoz Especialista y Tutor en Medicina Familiar y Comunitaria Centro de Salud Molina de Segura Profesor
Actualización: Manejo terapéutico de angor estable
 Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
Actualización: Manejo terapéutico de angor estable Dra. Verónica Boscana Clínica Médica A Prof. Dra Ormaechea Caso clínico SM 73 a, agricultor MC: control Historia de 15 meses de evolución de dolor retroesternal
ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA. ESCALA TERAPÉUTICA
 --------- ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA. ESCALA TERAPÉUTICA CONCEPTO La enfermedad pulmonar crónica es un trastorno permanente y lentamente progresivo caracterizado por una disminución de flujo
--------- ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA. ESCALA TERAPÉUTICA CONCEPTO La enfermedad pulmonar crónica es un trastorno permanente y lentamente progresivo caracterizado por una disminución de flujo
MANEJO REAGUDIZACIÓN DE LA EPOC
 MANEJO REAGUDIZACIÓN DE LA EPOC José Mª Castillo Sánchez FEA Medicina Intensiva Servicio Urgencias H.U. del Vinalopó DEFINICIÓN EPOC: Se caracteriza por la obstrucción crónica al flujo aéreo y poco reversible
MANEJO REAGUDIZACIÓN DE LA EPOC José Mª Castillo Sánchez FEA Medicina Intensiva Servicio Urgencias H.U. del Vinalopó DEFINICIÓN EPOC: Se caracteriza por la obstrucción crónica al flujo aéreo y poco reversible
Actualización del manejo y Prevención del Asma. GINA 2008
 Actualización del manejo y Prevención del Asma. GINA 2008 Asma problema de salud mundial. 1993 Gina guías de Diagnostico y tto. 2006 ultima publicación. MSc. Dra. Dania Fabré Ortiz. Alergóloga. MSc.Dra.
Actualización del manejo y Prevención del Asma. GINA 2008 Asma problema de salud mundial. 1993 Gina guías de Diagnostico y tto. 2006 ultima publicación. MSc. Dra. Dania Fabré Ortiz. Alergóloga. MSc.Dra.
ANTIBIÓTICOS TICOS EN LAS EXACERBACIONES DE LA EPOC. TEORÍA A Y REALIDAD. P.Almagro Hospital Universitario Mútua de Terrrassa
 ANTIBIÓTICOS TICOS EN LAS EXACERBACIONES DE LA EPOC. TEORÍA A Y REALIDAD P.Almagro Hospital Universitario Mútua de Terrrassa ESTUDIO ECCO. GRUPO EPOC 40 35 30 25 20 15 10 398 pacientes hospitalizados
ANTIBIÓTICOS TICOS EN LAS EXACERBACIONES DE LA EPOC. TEORÍA A Y REALIDAD P.Almagro Hospital Universitario Mútua de Terrrassa ESTUDIO ECCO. GRUPO EPOC 40 35 30 25 20 15 10 398 pacientes hospitalizados
