Módulo I. NEFROPATÍA LÚPICA
|
|
|
- Julio Valdéz Correa
- hace 6 años
- Vistas:
Transcripción
1 Avances en lupus eritematoso sistémico Módulo I. NEFROPATÍA LÚPICA Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Sistémicas Hospital Clínic de Barcelona INTRODUCCIÓN De forma general, una tercera parte de los pacientes con lupus eritematoso sistémico (LES) desarrollará una afectación renal clínica. Ésta puede ser la manifestación inicial en el 10% de casos, y es una de las principales causas de morbilidad y mortalidad de la enfermedad. La biopsia renal constituye un elemento fundamental para el diagnóstico, tratamiento y pronóstico de la neuropatía lúpica (NL). El tratamiento se basa en una primera fase, o de inducción de la respuesta, que tiene como objetivo la remisión precoz del brote renal y evitar la evolución a la cronicidad. La segunda fase, o de mantenimiento de la respuesta, debe evitar el desarrollo de rebrotes renales durante la evolución. La supervivencia del paciente con nefropatía lúpica ha mejorado espectacularmente y en la actualidad se sitúa en el 90% a los 10 años. PATOGENIA Aunque el conocimiento intrínseco de la etiología y la patogenia que inducen la lesión renal en el paciente con LES no se conocen con exactitud, podemos decir que la producción de autoanticuerpos específicos dirigidos contra el ADN u otras estructuras nucleares junto con alteraciones de la apoptosis, activación del complemento o determinados factores ambientales y determinantes genéticos podrían actuar a la vez, provocando la aparición de las diversas variedades de lesión renal que podemos observar en el paciente con LES. Existen antígenos renales propios de la matriz extracelular o glucoproteínas de superficie que pueden ser dianas para algunos autoanticuerpos. Además, la lesión renal en el caso de la NL también se produce por la unión de autoanticuerpos a antígenos circulantes que conforman la formación de inmunocomplejos que pueden depositarse o unirse a otros antígenos del endotelio vascular, provocando la creación de inmunocomplejos in situ, como ocurre en el caso de los nucleosomas y del ADN. Inmediatamente se produce una activación del complemento que desencadena una reacción inflamatoria y citotóxica. Esta citotoxicidad puede producirse directamente sobre el podocito, como sucede con la nefropatía membranosa, donde la formación de inmunocomplejos se sucede a lo largo de la membrana basal glomerular, o hacia las células endocapilares, produciéndose una reacción inflamatoria exudativa y una proliferación endocapilar que sigue a la formación de inmunocomplejos subendoteliales. 1
2 Otros anticuerpos implicados en la patogenia de la NL son los anti-c1q. Los pacientes con NL presentan con mayor frecuencia estos anticuerpos, en concreto aquéllos con NL proliferativa y con depósitos subendoteliales de inmunocomplejos. Algunos autores los han relacionado con los anticuerpos anti-adn y, sobre todo, con niveles disminuidos del complemento. Los autoanticuerpos con actividad antifosfolipídica o las crioglobulinas pueden promover lesiones inflamatorias vasculares y trombosis. Otros autoanticuerpos que intervienen en el desarrollo de la NL son los anticuerpos antiendoteliales, si bien su influencia sobre el desarrollo de las lesiones renales no se conoce con exactitud. Por último, los linfocitos también intervienen en la patogenia de la NL. En concreto, los linfocitos T activan los linfocitos B para que generen anticuerpos nefritógenos, pero también infiltran directamente el riñón y producen una lesión directa del parénquima renal por citotoxicidad o mediante la activación de los macrófagos. A su vez, los linfocitos B, a través de la producción y liberación de autoanticuerpos y de citocinas, intervienen en la patogenia de la lesión renal. FORMAS ANATOMOCLÍNICAS DE NEFROPATÍA LÚPICA Todas las estructuras renales pueden verse afectadas en la NL. De esta manera, se puede observar lesión en el glomérulo, los vasos, los túbulos y el intersticio. De todas formas, los hallazgos más frecuentes y que definen los diferentes tipos histológicos de NL son los que afectan al glomérulo. En general, la lesión glomerular puede dividirse en tres patrones que también pueden aparecer en otras entidades. En primer lugar, el patrón mesangial, en el que existe una hipercelularidad mesangial y una acumulación de matriz extracelular, resultado de la acumulación y depósito de inmunocomplejos mesangiales. Clínicamente, se presenta en forma de microhematuria y proteinuria que no llega al rango nefrótico, con una función renal preservada o mínimamente alterada del filtrado renal glomerular. El patrón endotelial se caracteriza por la existencia de un acúmulo de leucocitos, lesión renal endotelial y proliferación endocapilar. Se asocia con frecuencia con una destrucción de la pared capilar, un discreto depósito de inmunocomplejos y diversos grados de proliferación mesangial. Clínicamente, el patrón endotelial se caracteriza por una reducción del filtrado renal glomerular, hematuria y proteinuria de rango nefrótico. Finalmente, en el patrón epitelial los autoanticuerpos y el complemento provocan una lesión citotóxica sobre el podocito, que produce una lesión en la pared del capilar no proliferativa ni exudativa, como puede observarse en la glomerulonefritis membranosa. Clínicamente, se caracteriza por una gran proteinuria clásicamente acompañada de síndrome nefrótico, con una reducción del filtrado glomerular. En el caso de la glomerulonefritis lúpica, pueden coexistir diversos patrones anatomo-patológicos, lo cual le confiere una mayor complejidad y una gran variabilidad clínica. Además, como ya se ha comentado, las otras estructuras renales, vasos, túbulos e intersticio, también pueden estar afectadas. Los vasos renales pueden estar implicados como consecuencia de la presencia de hipertensión arterial y/o de vasculitis, aunque también se ha descrito la presencia de microtrombos en los pequeños vasos renales en pacientes con anticuerpos antifosfolipídicos. Estos pacientes tienen una afectación vascular renal, pero no una franca proliferación glomerular, por lo que la trombosis glomerular sería el evento patogénico primario que provoca la progresión de la 2
3 lesión renal. De forma similar, la presencia de vasculitis necrotizante comporta un pronóstico grave en los pacientes con NL. Estas lesiones son similares a la arteriolitis necrotizante observada en la hipertensión arterial maligna, o en una arteritis necrotizante genuina. Aparecen en el 10% de las series, y se consideran un factor que agrava el pronóstico de la nefropatía. Por último, la presencia de lesiones arterioscleróticas es un indicador morfológico de hipertensión arterial, uno de los principales factores de morbilidad del LES. En cuanto a la afectación tubular e intersticial, los pacientes con neuropatías de tipos III y IV presentan con frecuencia una nefritis túbulo-intersticial activa. En algunos casos, estas lesiones progresan independientemente de la glomerulonefritis. En las formas activas y agudas se aprecia un infiltrado principalmente de linfocitos T y monocitos, con pocas células plasmáticas. La presencia de fibrosis y acúmulos de monocitos, macrófagos y células plasmáticas sugiere una mayor cronicidad. CLASIFICACIÓN ANATOMOCLÍNICA La clasificación de la OMS ha sido modificada recientemente (tablas 1 y 2), y preserva la simplicidad de la clasificación original incorporando, a su vez, aspectos sobre la actividad y la cronicidad que han ido apareciendo en modificaciones ulteriores. Si bien esta clasificación puede parecerse a la inicialmente descrita por la OMS, se han introducido importantes cambios cualitativos y cuantitativos que afectan a las diferencias entre las clases III y IV de nefropatía. Como en las clasificaciones anteriores, esta nueva propuesta solamente contempla la afectación glomerular, sin tener en cuenta la implicación vascular o tubulointersticial. Nefropatía lúpica mesangial mínima (tipo I) Anatomía patológica Se caracteriza por la acumulación mesangial de inmunocomplejos que se identifican por medio de inmunofluorescencia, o por inmunofluorescencia y microscopía electrónica, sin alteraciones evidenciables en la microscopía óptica. Este hecho ya supone en sí mismo una diferencia clara respecto a la clasificación de 1974, en la que en la clase I no se contemplaban este tipo de lesiones. Clínica Los enfermos pueden no presentar ninguna anomalía en el sedimento, únicamente una proteinuria transitoria y de escasa cuantía. Nefropatía lúpica mesangial proliferativa (tipo II) Anatomía patológica Se caracteriza por la presencia de algún tipo de hipercelularidad (definida por la presencia de tres o más células mesangiales en una sección de 3 µ) junto con la presencia de depósitos inmunes 3
4 Tabla 1. Clasificación de la nefropatía lúpica (NL) de la International Society of Nephrology/Renal Pathology Society (ISN/RPS) 2003 Clase I Clase II Clase III Clase III (A) Clase III (A/C) Nefropatía Lúpica Mesangial Mínima. Glomérulo normal por microscopía óptica, pero con depósito mensagial por inmunofluorescencia. Nefropatía Lúpica Mesangial Proliferativa. Afectación mesangial con hipercelularidad o con algun grado de expansion de la matriz extracelular por microscopía óptica. Depósitos inmunes mesangiales en la inmunofluorescencia. Pueden ser depósitos subepiteliales o subendoteliales aislados visibles por inmunofluorescencia o microscopía electrónica, pero no por microscopía óptica. Nefropatía Lúpica Focal* Glomerulonefritis activa o inactiva focal, segmentaria o global, endo o extracapilar, que afecta menos del 50% del glomérulo, con depósitos subendoteliales inmunes y con o sin alteraciones mesangiales. Lesiones activas: nefropatía lúpica proliferativa focal. Lesiones activas y crónicas: nefropatía lúpica proliferativa y esclerosante focal. Clase III (C)Lesiones crónicas inactivas con cicatrices glomerulares: nefropatía lúpica esclerosante focal. Clase IV Clase IV-S (A) Clase IV-G (A) Clase IV-S (A/C) Clase IV-G (A/C) Clase IV-S (C) Clase IV-G (C) Clase V Clase VI Nefropatía Lúpica Difusa** Glomerulonefritis difusa activa o inactiva, segmentaria o global, endo o extracapilar, que incluye 50% de todos los glomérulos, con depósitos inmunes subendoteliales difusos, con o sin alteraciones mesangiales. Se puede dividir en NL segmentaria difusa (IV-S) cuando 50% de todos los glomérulos presentan lesiones segmentarias, y NL global difusa (IV-G) cuando 50% de los glomérulos tienen lesiones globales. La lesión segmentaria se define como aquella que afecta menos de la mitad del glomérulo. Lesiones activas: NL proliferativa segmentaria difusa Lesiones activas: NL proliferativa global difusa. Lesiones activas y crónicas: NL proliferativa y esclerosante segmentaria difusa. Lesiones activas y crónicas: NL proliferativa y esclerosante global difusa. Lesiones inactivas crónicas con cicatrices: NL esclerosante segmentaria difusa. Lesiones inactivas crónicas con cicatrices: NL esclerosante global difusa. Nefropatía Lúpica Membranosa. Depósitos inmunes subepiteliales globales o segmentarios o sus secuelas morfológicas por microscopía óptica y por inmunofluorescencia o incluso por microscopía electrónica, con o sin alteraciones mesangiales. La Clase V puede coexistir en combinación con las clases III o IV. Nefropatía Lúpica Esclerosante. 90% del glomérulo está esclerosado y sin actividad residual. *Es necesario indicar la proporción de glomérulo con lesiones activas y con lesiones esclerosas. **Es necesario indicar la proporción de glomérulo con necrosis fibrinoide También es necesario indicar el grado de atrofia tubular (ligero, moderado y severo), fibrosis o inflamación intersticial, severidad de la arterioesclerosis o de otras lesiones vasculares. 4
5 Tabla 2. Clasificación abreviada de la nefropatía lúpica (NL) de la International Society of Nephrology/Renal Pathology Society (ISN/RPS) 2003 Clase I Clase II Clase III Clase IV Clase V Clase VI NL Mesangial Mínima NL Mesangial Proliferativa NL Focal* NL segmentaria difusa (IV-S) o global (IV-G)** NL Membranosa***. ANL Esclerosante avanzada *Es necesario indicar la proporción de glomérulo con lesiones activas y con lesiones esclerosas. **Es necesario indicar la proporción de glomérulo con necrosis fibrinoide ***La Clase V puede coexistir en combinación con las clases III y IV. También es necesario indicar el grado de atrofia tubular (ligero, moderado y severo), fibrosis o inflamación intersticial, severidad de la arterioesclerosis o de otras lesiones vasculares. mesangiales. La presencia de alguna lesión cicatricial glomerular segmentaria o global debe interpretarse como la secuela de una proliferación glomerular endocapilar y la aparición de necrosis, más consistente con la posibilidad de que se trate de una nefropatía de clase III o IV. Clínica Como en el caso anterior, los enfermos pueden no presentar ninguna anomalía en el sedimento, o bien una proteinuria transitoria y de escasa cuantía, o una hematuria microscópica. Nefropatía lúpica focal (tipo III) Anatomía patológica Se define como la nefropatía focal que afecta a menos del 50% del glomérulo, en forma de lesiones proliferativas segmentarias focales o bien cicatrices glomerulares inactivas, con o sin necrosis de la pared vascular y con depósitos subendoteliales. Las alteraciones mesangiales focales o difusas (incluyendo la proliferación mesangial o los depósitos mesangiales inmunes) pueden acompañar a las lesiones glomerulares focales. Este esquema puede facilitar la correlación del porcentaje de glomérulos con lesiones activas o crónicas con el pronóstico del paciente. La inmunofluorescencia demuestra la presencia de IgG, IgM e IgA, junto con factores del complemento y fibrinógeno en forma de depósitos granulares a lo largo de los capilares y en el mesangio. A pesar de la característica focal que ofrece la microscopía óptica, todos los glomérulos aparecen afectados en el examen por inmunofluorescencia. El estudio mediante microscopía electrónica demuestra la presencia de depósitos electrondensos en el mesangio y, en escasa cuantía, en el área subendotelial. 5
6 Clínica En la mayoría de los casos, el estudio de la orina de estos enfermos muestra proteinuria y microhematuria. Ocasionalmente, desarrollan un síndrome nefrótico. La insuficiencia renal, si está presente, es moderada. Estos pacientes no suelen desarrollar afectación renal grave si se tratan de forma adecuada y si las alteraciones serológicas retornan a sus valores normales y los pacientes permanecen en remisión clínica. Sin embargo, en aquellas formas con un porcentaje de glomérulos implicados superior al 50% y signos marcados de actividad, el pronóstico es similar, o incluso peor, que en el tipo IV. Nefropatía lúpica difusa (tipo IV) Es la forma más frecuente (30-40%) y más grave; para algunos autores, es la evolución natural de cualquiera de las dos formas anteriores de glomerulonefritis, especialmente de la neuropatía de tipo III. Anatomía patológica Se define como la NL que afecta al 50% o más del glomérulo en la biopsia. Junto con las áreas de proliferación, puede observarse necrosis focal con presencia de restos nucleares (cuerpos hematoxilínicos), trombos hialinos en los capilares glomerulares y un engrosamiento de la pared capilar glomerular, con una apariencia rígida, lesión que se denomina en asa de alambre (wire-loop). Se produce por la presencia masiva de depósitos predominantemente subendoteliales. Las lesiones glomerulares abarcan desde una hipercelularidad mesangial difusa hasta una glomerulonefritis necrotizante con formación de semilunas, o bien, en los casos crónicos, una lesión glomerular esclerosa terminal. A veces, se observa una acentuación de la lobulación del ovillo glomerular e interposición de células mesangiales a lo largo de la pared capilar. La proliferación de estas células mesangiales también puede extenderse a la cara interna de la membrana basal y configurar la imagen de doble contorno. En algunos casos, también se observan espículas por fuera de la membrana basal. La inmunofluorescencia evidencia, a lo largo de las paredes capilares y en el mesangio, depósitos irregulares y granulosos de inmunoglobulinas de diversos tipos (IgG, IgA e IgM) y mediadores de la inflamación como complemento (C3, C4 y C1q), fibrinógeno y properdina. La microscopía electrónica muestra depósitos electrondensos mesangiales y subendoteliales en grandes cantidades. También se identifican con frecuencia depósitos subepiteliales e intramembranosos. Ocasionalmente, los depósitos electrondensos ofrecen una imagen cristalina que se ha denominado en huella digital. Esta imagen es muy característica del lupus, y se observa cuando existen abundantes depósitos subendoteliales, si bien pueden hallarse en todos los tipos de NL. Esta imagen cristalina sugiere la presencia concomitante de crioglobulinas, ya que se observan imágenes similares en la crioglobulinemia mixta esencial. Esta clase de NL puede subdividirse en la NL segmentaria difusa (clase IV-S) cuando más del 50% del glomérulo presenta lesiones segmentarias, o en la NL global difusa (clase IV-G), cuando más del 50% del glomérulo tiene lesiones globales. La nueva clasificación de lesiones segmentarias o globales se basa en la evidencia de que la NL segmentaria difusa tiene un pronóstico distinto al de la NL global difusa. Al igual que en la clase III, es imprescindible describir los índices de actividad y 6
7 Tabla 3A. Índices de actividad y cronicidad Índice de actividad Índice de cronicidad (límites 0-24) (límites 0-12) Lesiones glomerulares Proliferación celular Glomérulos esclerosados Necrosis fibrinoide-cariorrexis Semilunas fibrosas Trombos hialinos Semilunas celulares Infiltración por leucocitos Lesiones túbulo-intersticiales Infiltración por mononucleares Atrofia tubular Fibrosis intersticial Tabla 3B. Definición de lesiones glomerulares agudas y crónicas Lesiones agudas Lesiones crónicas Hipercelularidad endocapilar con o sin infiltración por leucocitos y reducción sustancial luminal Cariorrexis Necrosis Fibrinoide Rotura de la membrana basal glomerular Presencia de semilunas Presencia de depósitos subendoteliales Trombos hialinos Esclerosis Glomerular Adhesiones fibrosas Semilunas fibrosas cronicidad en cada biopsia (tabla 3A), así como la proporción de glomérulos afectados de lesiones agudas y lesiones crónicas, necrosis fibrinoide y semilunar (tabla 3B). Asimismo, cualquier lesión tubulointersticial o vascular debe describirse en la biopsia. Clínica El cuadro clínico se caracteriza por una proteinuria de intensidad variable, y es más frecuente la presencia de síndrome nefrótico, con hematuria, insuficiencia renal e hipertensión arterial, que puede ser grave. Suele acompañarse de unos valores elevados de anticuerpos anti-adn nativo y de una disminución marcada de las cifras de C3 y C4, salvo cuando la lesión está inactiva o con una esclerosis importante Nefropatía lúpica membranosa (tipo V) Anatomía patológica La clase V se define como la NL membranosa, con depósitos granulares subepiteliales continuos, segmentarios o globales, y a menudo con depósitos inmunes mesangiales. En la clase V se puede encontrar cualquier tipo de hipercelularidad mesangial. El análisis mediante el microscopio óptico 7
8 revela un engrosamiento difuso y generalizado de las paredes capilares periféricas, las cuales mediante la tinción con plata ofrecen la imagen de espículas y se proyectan de forma subepitelial a lo largo de la membrana basal. Estas espículas representan engrosamientos de la membrana basal del glomérulo situados de forma que separan o rodean depósitos de inmunoglobulinas colocados a nivel subepitelial e intramembranoso, como se aprecia con la inmunofluorescencia y el análisis ultraestructural. Puede observarse también cierto grado de expansión mesangial. La inmunofluorescencia muestra depósitos granulosos de pequeño tamaño, compuestos por inmunoglobulinas y complemento distribuidos de modo uniforme a lo largo de las paredes capilares y, en menor cantidad, en el mesangio. La microscopía electrónica permite observar la presencia de depósitos situados clásicamente a nivel subepitelial e intramembranoso. En general, los depósitos se distribuyen de forma regular y son de tamaño uniforme, a diferencia de lo que ocurre en la nefropatía de tipo IV, en la que son irregulares y de tamaño muy variable. Este patrón es muy similar a la nefropatía membranosa idiopática, excepto por la presencia de depósitos a nivel mesangial. Si las cicatrices glomerulares son secuela de una NL proliferativa, dicha biopsia deberá designarse como combinación de una NL de clase III con la clase V o bien de la clase IV con la clase V, en función de la distribución de las lesiones glomerulares. Clínica Los enfermos presentan una proteinuria importante, con o sin hematuria. El síndrome nefrótico se halla presente en la mayoría de las ocasiones, bien al inicio o durante la evolución. Las alteraciones inmunológicas son de escasa identidad, y no es infrecuente la ausencia de manifestaciones extrarrenales, lo que puede dificultar su diagnóstico diferencial con las formas idiopáticas. Nefropatía lúpica esclerosante (tipo VI) A la clase VI pertenecen las biopsias en las que existe una glomeruloesclerosis en más del 90% de los glomérulos, esclerosis atribuible a la NL. Además, no existe evidencia de glomerulopatía activa. Sin la ayuda de una estrategia de biopsias secuenciales, no será posible determinar desde qué clase de lesión glomerular evoluciona la clase VI. Entre los pacientes con LES es poco frecuente el hallazgo de una nefropatía en estadio final. No obstante, existen pacientes con NL tratados durante períodos prolongados y en remisión analítica que, en la autopsia, presentan lesiones glomerulares crónicas. Ello puede ser difícil de diferenciar morfológicamente de otras formas de glomerulonefritis crónica o de glomeruloesclerosis que pueden aparecer con la edad. Sin embargo, en los glomérulos menos afectados pueden observarse cambios residuales proliferativos, asas de alambre y alteraciones en la inmunofluorescencia o en el estudio ultraestructural, sugestivos de nefritis lúpica. Si bien la diferenciación entre cada tipo de lesión se establece en función del grado de lesión glomerular, la clasificación de Weening y cols. no pierde de vista la posible afectación vascular y/o tubular: la fibrosis intersticial, la atrofia tubular, la vasculitis necrotizante y la microangiopatía trombótica tendrán una enorme trascendencia en el pronóstico y en la respuesta al tratamiento, y deben describirse en todos los casos. 8
9 DIAGNÓSTICO El diagnóstico de NL se debe basar en la sospecha clínica-biológica y en la confirmación mediante los hallazgos de la biopsia renal. Manifestaciones clínicas El espectro clínico es muy amplio, y los pacientes pueden no tener ninguna alteración o bien presentar manifestaciones clínicas derivadas del aumento de las cifras de tensión arterial o del deterioro de la función renal. Así, los pacientes pueden presentar edemas por síndrome nefrótico o insuficiencia renal. Otros datos clínicos que se deben tener en cuenta son la nicturia, el aumento de peso, la disminución de la diuresis o, de forma menos frecuente, la presencia de hematuria macroscópica. Hay que tener en cuenta que, en algunas ocasiones, esta afectación renal puede presentarse de forma asintomática en el contexto de la actividad de la enfermedad lúpica, con manifestaciones generales como fiebre y astenia o con afectación de otros órganos, como serositis. Pruebas de laboratorio La información proveniente del laboratorio es muy importante. Por una parte, el sedimento urinario puede informar acerca de la existencia patológica de hematuria, cilindros hemáticos y proteinuria, signos todos ellos de afectación glomerular. En caso de que aparezca esta última, es preceptiva su confirmación mediante su cuantificación en una muestra de orina de 24 horas. Hay que tener en cuenta los posibles errores en el tiempo de recogida de la orina y que, de forma fisiológica, la proteinuria puede aumentar con la bipedestación. Por ello, es más específica la determinación, en el mismo tipo de muestra, del cociente proteínas/creatinina. Además, se ha de monitorizar la función renal con la cifra de creatinina plasmática y su aclaramiento. Por otra parte, algunos trabajos han relacionado los niveles del complemento y de anticuerpos anti-adn nativo con la actividad de la nefropatía. En este sentido, la persistencia de niveles disminuidos de CH50, C3, junto con el aumento de los niveles de los anticuerpos anti-adn nativo y la presencia de anticuerpos anti-c1q se ha asociado con la existencia de nefropatía, aunque ello no se ha comprobado en otros estudios. Esta relación es más estrecha con las NL de los tipos III y IV, y menos con las de los tipos II y V. Hay que tener en cuenta que estas alteraciones analíticas pueden aparecer varios meses antes de las primeras manifestaciones de la NL, y por ello debe controlarse con frecuencia en estos pacientes la proteinuria y el sedimento urinario. Biopsia renal La sospecha clínico-biológica de NL se debe confirmar con los datos anatomopatológicos de la biopsia renal. Algunos autores opinan que ésta no añade nueva información a la que proporcionan los parámetros clínicos y biológicos. De hecho, ningún estudio ha demostrado que la realización de la biopsia renal mejore la supervivencia de estos pacientes, ni ésta es imprescindible para iniciar un tratamiento. No obstante, en numerosas ocasiones al inicio del proceso, la clínica y/o el laborato- 9
10 rio no permiten predecir el sustrato patológico de la lesión renal. Además, las alteraciones del sedimento pueden ser debidas a otras causas diferentes de la actividad lúpica. Por otra parte, un análisis amplio de la biopsia renal permite obtener información de la afectación de otras estructuras renales, como los vasos, y acerca de la presencia de signos de actividad y de cronicidad (tabla 3). Todo ello ofrece una información pronóstica a corto y a largo plazo que no se consigue obtener por otras vías. Por último, también permite un diagnóstico diferencial de otras entidades no derivadas propiamente de la actividad del LES, como puede ser la microangiopatía trombótica causada por los anticuerpos antifosfolipídicos (figura 1). En este caso, es importante realizar el diagnóstico diferencial, ya que el tratamiento es totalmente diferente: inmunodepresión en el LES y anticoagulación en el síndrome antifosfolipídico. En la actualidad, existe un amplio consenso en considerar la biopsia renal como la prueba que proporciona la información más real acerca del tipo y gravedad de la afección renal y, por tanto, sobre el pronóstico y terapéutica de la misma. Se puede concluir que la biopsia renal está indicada siempre que existan alteraciones en el sedimento urinario, proteinuria o alteración de la función renal, y no exista otra causa que los justifique (como la infección). En ausencia de estas alteraciones, la indicación depende del contexto clínico. Si bien nadie pone en duda el papel que tiene la biopsia renal en el diagnóstico de la NL, existe controversia acerca del beneficio de la repetición de esta biopsia. Los estudios en este sentido son escasos, aunque han demostrado que con el tratamiento el índice de actividad tiende a disminuir, mientras se estabilizan o deterioran el índice de cronicidad y la extensión de la afección túbulointersticial. Los depósitos electrondensos subendoteliales y mesangiales disminuyen, mientras que los subepiteliales tienden a incrementarse entre las biopsias. La mejoría de los depósitos subendoteliales va acompañada de la recuperación de la función renal y la disminución de la proteinuria, lo que constituye un marcador pronóstico importante. Durante el seguimiento de un paciente, una nueva biopsia renal puede ser de utilidad para un mejor conocimiento del pronóstico, al mismo tiempo que puede ser útil para decidir cuándo iniciar un tratamiento enérgico. En nuestra experiencia, consideramos de interés la práctica de una nueva biopsia renal en un paciente con antecedentes de una NL, cuando aparezca un deterioro rápido de la función renal, un incremento comprobado de la proteinuria de más de 2 g/día, o bien, ante una mejoría de la función renal, pero con persistencia de la proteinuria superior a 1 g/día. En todos estos escenarios clínicos, la información obtenida de una nueva biopsia renal puede ser útil para diferenciar entre un nuevo brote renal o lesiones crónicas y, por tanto, a la hora de decidir si se debe detener o no el tratamiento inmunodepresor. Asimismo, podría estar indicada al finalizar el tratamiento en las formas graves de NL con buena respuesta, con el fin de conocer mejor el pronóstico y tratamiento futuros, especialmente si se plantea la posibilidad de un embarazo. TRATAMIENTO Con el tratamiento actual, el pronóstico de los pacientes con NL ha mejorado de forma sustancial y se sitúa en el 90% a los 10 años de seguimiento. A pesar de esta evidente mejora, hay que tener en cuenta que alrededor del 35% de los pacientes sufrirá un nuevo episodio de NL, y que el 5-20% desarrollará una insuficiencia renal crónica terminal (IRCT) en el seguimiento a 10 años. Además, 10
11 A B FIGURA 1. Imagen de dos biopsias renales correspondientes a una microangiopatía trombótica por anticuerpos antifosfolipídicos en un paciente con lupus eritematoso sistémico (A) y una nefropatia lúpica focal (clase III) (B). Nótese en la primera de ellas la ausencia de infiltrado inflamatorio y la presencia de una trombosis glomerular. 11
12 se han descrito unos factores de mal pronóstico funcional renal, como el origen étnico afroamericano, el bajo nivel socioeconómico, un mal cumplimiento terapéutico, la presencia de lesiones crónicas en la biopsia renal inicial, los rebrotes renales y una mala respuesta al tratamiento inicial. Como ya se ha comentado anteriormente, el esquema terapéutico de la NL se divide en dos fases: la de inducción de respuesta, seguida de la de mantenimiento de la respuesta. Inducción de la respuesta Esta fase se basa en el uso combinado de glucocorticoides (GC) e inmunodepresores, concretamente ciclofosfamida (CFM) endovenosa o micofenolato de mofetilo (MMF). La evidencia de estudios recientes demuestra que el uso de azatioprina (AZA) en la fase de inducción de respuesta se relaciona con una mayor frecuencia de deterioro de la función renal. Por ello, no estaría indicada en esta fase del tratamiento. Glucocorticoides Respecto a los GC, no existen estudios que hayan evaluado específicamente la dosis inicial necesaria o el ritmo de la pauta descendente en cada una de las fases del tratamiento. De forma general, la prednisona o equivalentes con dosis intermedias (0,5 mg/kg de peso y día) suele ser suficiente para pacientes con glomerulonefritis mesangial, y con dosis más altas (1 mg/kg de peso y día) para pacientes con glomerulonefritis proliferativa focal moderada (menos del 50% de glomérulos afectados) y la forma membranosa. Los pacientes con formas graves de glomerulonefritis focal o glomerulonefritis proliferativa difusa requieren dosis altas de prednisona, en ocasiones en forma de pulsos de metilprednisolona, aunque esta modalidad terapéutica ha sido menos estudiada. Su principal indicación en el paciente con NL es la existencia de semilunas epiteliales en la biopsia renal. Los efectos secundarios de los GC son ampliamente conocidos: osteoporosis, infecciones, aumento del riesgo cardiovascular y necrosis avascular, entre otros. Por todo ello, se debe procurar mantener las mínimas dosis posibles en las fases inactivas de la enfermedad, y potenciar el uso de otras opciones terapéuticas. Ciclofosfamida Respecto a los inmunodepresores, la CFM ha representado un avance muy importante en el campo del tratamiento de la NL, con un incremento en la supervivencia renal frente a la monoterapia con glucocorticoides. Con el fin de disminuir sus efectos adversos, principalmente infecciones, desarrollo de neoplasias y fallo gonadal ovárico prematuro, se sustituyó la vía oral por la endovenosa para disminuir así la dosis total acumulada y evitar, de este modo, la aparición de algunos de estos efectos indeseables. La pauta inicial, promovida por los investigadores de los National Institutes of Health (NIH), se diseñó en forma de pulsos endovenosos mensuales de 0,75-1 g/m2 de superficie corporal durante 6 meses, y posteriormente trimestrales hasta completar 2 años de tratamiento. En un intento por minimizar aún más los efectos adversos, se diseñó la pauta del Euro-Lupus Nephritis Trial. En este caso, la dosis de CFM es siempre la misma, de 500 mg, y se administra cada 15 días durante 3 meses. Los resultados de esta segunda pauta son similares en términos de efica- 12
13 cia a la de los NIH, se mantienen incluso a largo plazo y, además, presentan un mejor perfil de efectos secundarios. Además, no requiere hiperhidratación, la CFM puede ser administrada en 30 minutos, por lo que el paciente no requiere hospitalización, y no son necesarios la protección ovárica ni los controles hematológicos. Sin embargo, hay que tener en cuenta que los pacientes incluidos en estos estudios presentaban un grado moderado de afectación renal, como lo demuestra la baja proporción de pacientes con NL de tipo IV (69%), síndrome nefrótico (28%) y alteración de la función renal (22%). Una revisión sistemática del tratamiento inmunodepresor de la NL proliferativa anterior a la publicación de la mayoría de estudios con MMF puso en evidencia que hasta el 47% de las pacientes presentaron fallo ovárico, y el 20%, infección grave. Por otra parte, en términos de eficacia, hasta el 24% de los pacientes doblaron la cifra de creatinina inicial, el 16% desarrolló IRCT, y la mortalidad se situó en el 21%. Incluso así, se consideró la CFM como el inmunodepresor con mejor resultado en la inducción de la remisión de las formas graves de NL proliferativa. Micofenolato de mofetilo En los últimos años, y debido a la extrapolación de los resultados en el campo del trasplante renal, ha empezado a conocerse la experiencia de varios grupos en el tratamiento de inducción y de mantenimiento de la NL (tipos III, IV y V de la OMS) con micofenolato de mofetilo (MMF). Los resultados de estos estudios se han recogido en dos metaanálisis. Uno de ellos recoge únicamente los estudios aleatorios, y el otro, además, incluye la experiencia de los estudios de cohortes de pacientes con NL tratados con MMF. La conclusión del primero de ellos, con un número total de 307 pacientes, es que el MMF es más eficaz en la inducción de la remisión en NL grave que la CFM endovenosa (RR 3,10; IC 95% 1,38-7,01). Además, el MMF presenta un mejor perfil de efectos adversos respecto a la CFM en cuanto al riesgo de infección (RR 0,65; IC 95% 0,51-0,82) y, específicamente, respecto a la CFM intravenosa en cuanto al desarrollo de leucopenia (RR 0,66; IC 95% 0,44-0,97). Por lo que hace referencia al segundo de los metaanálisis, con un total de 824 pacientes, la tasa de remisión (completa y parcial) fue más frecuente con MMF, tanto en los estudios aleatorios (66%) como en el de cohortes (80%). En comparación con los pacientes tratados con CFM, la mortalidad fue menor en el grupo de pacientes tratados con MMF (0,7% vs 7,8%; RR 0,2; IC 95% 0,07-0,7) al igual que la incidencia de efectos secundarios (infecciones graves, leucopenia, amenorrea y alopecia). Estos resultados deben interpretarse con precaución debido a las limitaciones que presentan los diferentes estudios. En primer lugar, aunque la mayoría de los pacientes incluidos presentaban NL grave (tipos IV o Vb), también se incluyeron pacientes con NL de tipos III o V, que presentan de entrada mejor pronóstico. Además, el origen étnico de los pacientes difirió entre los estudios. Este dato es importante, porque existen suficientes evidencias que demuestran que los pacientes asiáticos e hispanos presentan una mayor frecuencia y gravedad de la NL en comparación con los de origen caucásico. Así, dos de los estudios aleatorios incluyeron una mayoría de pacientes de origen hispano y africano, mientras que en los otros tres, se analizaron mayoritariamente pacientes de origen asiático. Por último, la dosis empleada de MMF tampoco fue la misma en los diferentes estudios, y varió entre 1 y 3 g/día, según la tolerancia gastrointestinal y la toxicidad hematológica. Recientemente, se han publicado los resultados del estudio Aspreva Lupus Management Study (ALMS). En éste, los pacientes fueron aleatorizados para recibir MMF o CFM endovenosa (pauta 13
14 NIH) durante 24 semanas para conseguir la inducción de la remisión. De forma global, las tasas de respuesta a las 24 semanas fueron similares en los dos grupos (56,2 y 53% para el MMF y la CFM, respectivamente). Sin embargo, el origen étnico de los pacientes motivó diferencias entre los dos tratamientos. Así, el MMF se mostró superior en el grupo de los pacientes no caucásicos, no asiáticos (negros y mestizos) (60,4 y 38,5% para el MMF y la CFM, respectivamente). Actualmente, el principal argumento contra el uso generalizado del MMF en el tratamiento de la NL proliferativa es la falta de datos en el seguimiento a largo plazo (más de 5 años) de los pacientes tratados inicialmente con MMF. Es decir, se desconoce si estos pacientes sufrirán con mayor frecuencia nuevos brotes renales. Por tanto, la elección de una u otra pauta puede fundamentarse en otros aspectos que dependerán de las características o demandas del paciente. Así, el MMF puede ser una buena opción en pacientes de origen étnico no caucásico, no asiático o en mujeres en edad fértil que deseen una gestación en el futuro. Por el contrario, las dudas acerca del cumplimiento terapéutico pueden hacernos decidir por la administración endovenosa de CFM. Mantenimiento de la respuesta Actualmente, existen evidencias indirectas de que esta fase de mantenimiento es absolutamente necesaria para prevenir el desarrollo de rebrotes renales durante el seguimiento, ya que éstos aparecen entre el 45 y el 53% de los pacientes cuando se interrumpe la inmunodepresión. Por tanto, una vez conseguida la respuesta de la NL, se debe iniciar el tratamiento de mantenimiento. La estrategia terapéutica en esta fase se basa en la sustitución de los pulsos de CFM por MMF o bien AZA, con la finalidad de garantizar el mantenimiento de la respuesta, pero con una menor incidencia de efectos adversos. Uno de los metaanálisis citados anteriormente concluye que no existen diferencias entre la AZA y el MMF en el mantenimiento de la remisión, en cuanto al pronóstico de los pacientes ni al perfil de efectos adversos. Sin embargo, en algunos de los estudios se incluyeron en la fase de mantenimiento los pacientes que no presentaron remisión en la fase de inducción con MMF, con lo que los resultados de éste en esta fase del tratamiento pueden estar alterados. Sin duda, la elección entre AZA y MMF para el mantenimiento de respuesta se verá influenciada por la publicación de los resultados de dos estudios, el ALMS (los pacientes que consiguieron la remisión fueron aleatorizados para recibir MMF o AZA durante un período de 3 años para el mantenimiento de esta remisión), y el estudio MAINTAIN Nephritis Trial, que compara la eficacia de MMF frente a AZA para el mantenimiento de la remisión una vez conseguida ésta con GC y pulsos de CFM endovenosos (según la pauta del Euro-Lupus Nephritis Trial, expuesta anteriormente). Un punto importante es la duración del tratamiento de mantenimiento de la NL. Actualmente, no existe ningún estudio que haya sido diseñado para responder a esta pregunta. Sin embargo, en un estudio reciente, el uso de inmunodepresión durante más de 3 años se ha relacionado con un menor riesgo de doblar la cifra de creatinina, desarrollar IRCT y mortalidad. En este sentido, otro grupo sugiere que la suspensión del tratamiento inmunodepresor sería segura en pacientes seleccionados, a saber, los tratados durante 5 años sin evidencia de actividad renal y con una disminución muy progresiva de la inmunodepresión. 14
15 Tratamiento de rescate de la nefropatía lúpica refractaria Entre el 20 y el 40% de los pacientes con NL no responde adecuadamente al tratamiento de inducción de la respuesta. En estos casos, es importante en primer lugar asegurar un buen cumplimiento terapéutico por parte del paciente y descartar otras causas, como la trombosis de la vena renal, infecciones o nefrotoxicidad por el mismo tratamiento. Las opciones terapéuticas incluyen el aumento de la dosis de GC (incluso, con pulsos endovenosos de metilprednisolona), sustituir la CFM endovenosa por MMF o viceversa, utilizar otros inmunodepresores, como la leflunomida o inhibidores de la calcineurina, como la ciclosporina o el tacrolimus (aunque puede ser difícil calcular la dosis en pacientes con insuficiencia renal), inmunoglobulinas endovenosas, practicar recambios plasmáticos, inmunoadsorción o depleción de linfocitos B con rituximab. En cualquier caso, dado que no existen estudios aleatorios ni controlados en esta situación, la decisión debe ser individualizada y compartida con el paciente. Tratamiento no inmunodepresor de la nefropatía lúpica El abandono y control estricto de los factores de riesgo vascular, como el hábito tabáquico, la hiperlipidemia y la hipertensión, pueden desemepeñar un papel crucial en la correcta evolución de los pacientes con NL (tabla 4). Por tanto, deben extremarse las medidas dietéticas, la prohibición taxativa del hábito tabáquico, y un tratamiento antihipertensivo e hipolipemiante enérgico. En este sentido, el uso de los inhibidores de la enzima conversora de la angiotensina y de los antagonistas del receptor de la angiotensina-ii han mostrado un efecto beneficioso en la disminución de la presión arterial (TA objetivo 120/80) y de la proteinuria, y pueden retrasar el deterioro de la función renal en los pacientes con NL. Las estatinas (colesterol < 200 mg/dl y LDL-colesterol < 115 mg/dl) no sólo desempeñan un papel importante en el control de la hiperlipidemia sino que, debido a sus propiedades inmunomoduladoras, pueden ser útiles en la mejora de la actividad lúpica. Finalmente, el papel de dosis bajas del ácido acetilsalicílico en la protección de la función renal de los pacientes con NL no ha sido contrastado hasta el momento. Sin embargo, algunos autores recomiendan su uso en presencia de algún factor de riesgo vascular, anticuerpos antifosfolipídicos o antecedente de algún fenómeno trombótico arterial. Tabla 4. Objetivos terapéuticos de control de los factores de riesgo vascular Factor de riesgo vascular Objetivo Tratamiento Tensión arterial Tensión arterial 120/80 mmhg IECA y/o ARA II Proteinuria Proteinuria <0,5-1 g/d (efectos antihipertensivos y antiproteinúricos) Se puede asociar diuréticos de asa, antagonistas del calcio o betabloqueantes Dislipemia Colesterol <200 mg/dl ESTATINAS LDL-colesterol 100 mg/dl (a las dosis habituales) Hábito tabáquico Supresión En algunos casos, valoración por unidades especializadas 15
16 Existen suficientes evidencias para mantener la hidroxicloroquina durante los brotes renales, ya que se ha relacionado con una mejor respuesta al tratamiento y un menor número de recaídas. Insuficiencia renal crónica terminal. Tratamiento sustitutivo y trasplante renal Entre el 1 y el 2% de la población en hemodiálisis tiene su origen en la NL, aunque con una supervivencia similar al resto de los pacientes con nefropatía de otro origen. La situación terminal de la NL comporta habitualmente una franca disminución de las manifestaciones clínicas extrarrenales y de la actividad serológica de la enfermedad. Un factor relacionado con la posible inactivación del LES sería la propia hemodiálisis, que provocaría una activación del complemento de escasa intensidad a través de las membranas de diálisis, lo que generaría una situación de hipocomplementemia efectiva y cierto grado de inmunodepresión. Actualmente, empieza a plantearse la posibilidad de realizar un trasplante sin un período de diálisis previa. Los candidatos serían aquellos enfermos con insuficiencia renal progresiva con escasa o nula actividad lúpica, ya que la terapéutica farmacológica del trasplante renal es similar a la de la NL activa. El pronóstico del enfermo con LES sometido a trasplante renal es bueno, similar al del paciente trasplantado no diabético, con una supervivencia del injerto funcionante al año del 80-85% y del paciente en torno al 90%. La recurrencia de la NL en estos pacientes se sitúa entorno al 10%. Un dato importante que se debe valorar antes de incluir al paciente lúpico en el programa de trasplante es la necesidad de que no exista actividad lúpica, clínica ni serológica, ya que los resultados son significativamente mejores en los pacientes trasplantados sin ningún dato de actividad lúpica. Por último, debe valorarse la existencia de anticuerpos antifosfolipídicos, ya que su presencia agrava el pronóstico del trasplante. 16
17 BIBLIOGRAFIA RECOMENDADA 1. Cervera R, et al. Morbidity and mortality in systemic lupus erythematosus during a 10-year period. A comparison of early and late manifestations in a cohort of 1000 patients. Medicine (Baltimore) 2003;82: Chan MT. Mycophenolate mofetil in the treatment of lupus nephritis 7 years on. Lupus 2008;17: Chan TM, et al. Efficacy of mycophenolate mofetil in patients with diffuse proliferative lupus nephritis. Hong Kong-Guangzhou Nephrology Study Group. N Engl J Med 2000;343: Chan TM, et al. Long-term study of mycophenolate mofetil as continuous induction and maintenance treatment for diffuse proliferative lupus nephritis. J Am Soc Nephrol 2005;4: Contreras G, et al. Sequential therapies for proliferative lupus nephritis. N Engl J Med 2004;350: Espinosa G, Cervera R. Rev Clin Esp 2008; 7. Flanc RS, et al. Treatment of diffuse proliferative lupus nephritis: a meta-analysis of randomized controlled trials. Am J Kidney Dis 2004;43: Gordon C, et al. European consensus statement on the terminology used in the management of lupus glomerulonephritis. Lupus 2009;18; Grootscholten, C, et al. Treatment with cyclophosphamide delays the progression of chronic lesions more effectively than does treatment with azathioprine plus methylprednisolone in patients with proliferative lupus nephritis. Arthritis Rheum 2007;56: Houssiau FA, Ginzler EM. Current treatment of lupus nephritis. Lupus 2008;17: Houssiau FA, et al. Early response to immunosuppressive therapy predicts good renal outcome in lupus nephritis: lessons from the long-term follow-up of the Euro-Lupus Nephritis Trial. Arthritis Rheum 2004;50: Jadoul M. Optimal care of lupus nephritis patients. Lupus 2005;14: Mok CC. Therapeutic options for resistant lupus nephritis. Semin Arthritis Rheum 2006;36: Moore RA, Derry S. Systematic review and meta-analysis of randomised trials and cohort studies of mycophenolate mofetil in lupus nephritis. Arthritis Res Ther 2006;8:R182 (doi: /ar2093). 15. Moroni G, et al. Are laboratory tests useful for monitoring the activity of lupus nephritis? A 6-year prospective study in a cohort of 228 patients with lupus nephritis. Ann Rheum Dis 2009;68; Moroni G, et al. Withdrawal of therapy in patients with proliferative lupus nephritis: long-term follow-up. Nephrol Dial Transplant 2006;21: Sisó A, et al. Previous antimalarial therapy in patients diagnosed with lupus nephritis: Influence on outcomes and survival. Lupus 2008;17: Tse KC, et al. Angiotensin inhibition or blockade for the treatment of patients with quiescent lupus nephritis and persistent proteinuria. Lupus 2005;14: Weening JJ, et al. The Classification of glomerulonephritis in systemic lupus erythematosus revisited. J Am Soc Nephrol 2004:15: Zhu B, et al. Mycophenolate mofetil in induction and maintenance therapy of severe lupus nephritis: a meta-analysis of randomised controlled trials. Nephrol Dial Transplant 2007;22:
NEFROPATÍA LÚPICA INDUCCIÓN DE RESPUESTA. Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona
 NEFROPATÍA LÚPICA INDUCCIÓN DE RESPUESTA Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona OBJETIVOS TERAPÉUTICOS 1975 Supervivencia en la fase aguda 1990 Supervivencia
NEFROPATÍA LÚPICA INDUCCIÓN DE RESPUESTA Dr. Gerard Espinosa Servicio de Enfermedades Autoinmunes Hospital Clínic Barcelona OBJETIVOS TERAPÉUTICOS 1975 Supervivencia en la fase aguda 1990 Supervivencia
CURSO DE PRIMAVERA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA Y DIVISIÓN ESPAÑOLA DE LA ACADEMIA INTERNACIONAL DE PATOLOGÍA
 CURSO DE PRIMAVERA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA Y DIVISIÓN ESPAÑOLA DE LA ACADEMIA INTERNACIONAL DE PATOLOGÍA Madrid 17-18 de MAYO de 2012 PATRONES BÁSICOS DE LESIÓN GLOMERULAR Patrones básicos:
CURSO DE PRIMAVERA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA Y DIVISIÓN ESPAÑOLA DE LA ACADEMIA INTERNACIONAL DE PATOLOGÍA Madrid 17-18 de MAYO de 2012 PATRONES BÁSICOS DE LESIÓN GLOMERULAR Patrones básicos:
AZATIOPRINA o MICOFENOLATO?
 AZATIOPRINA o MICOFENOLATO? Dr. Lucio Pallarés Ferreres Grupo Enf. Autoinmunes Sistémicas (GEAS) SEMI Servicio de Medicina Interna Hospital Universitario Son Espases Palma. Mallorca AZATIOPRINA Larga experiencia
AZATIOPRINA o MICOFENOLATO? Dr. Lucio Pallarés Ferreres Grupo Enf. Autoinmunes Sistémicas (GEAS) SEMI Servicio de Medicina Interna Hospital Universitario Son Espases Palma. Mallorca AZATIOPRINA Larga experiencia
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las
 Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Necesidad de colaboración entre clínicos y patólogos en el abordaje del paciente con nefropatía lúpica Explicar las bases racionales y las indicaciones de la biopsia renal en pacientes con NL Exponer los
Nefrología Ideas Clave ENARM
 Nefrología 2016 Ideas Clave ENARM PUNTOS IMPORTANTES DE FISIOLOGÍA RENAL. La d i v i s i ó n d e l a n e f r o n a e n g l o m é r u l o y t ú b u l o ob e d e c e a l a f o r m a e n l a q u e se d e
Nefrología 2016 Ideas Clave ENARM PUNTOS IMPORTANTES DE FISIOLOGÍA RENAL. La d i v i s i ó n d e l a n e f r o n a e n g l o m é r u l o y t ú b u l o ob e d e c e a l a f o r m a e n l a q u e se d e
NEFRITIS LÚPICA UN ENFOQUE TERAPÉUTICO DR. HERNAN TRIMARCHI
 NEFRITIS LÚPICA UN ENFOQUE TERAPÉUTICO DR. HERNAN TRIMARCHI BREVE RESEÑA HISTÓRICA DEL TRATAMIENTO DE LA NEFRITIS LÚPICA MAYOR EFICACIA DE ALTAS DOSIS DE PREDNISONA RESPECTO A BAJAS DOSIS PARA
NEFRITIS LÚPICA UN ENFOQUE TERAPÉUTICO DR. HERNAN TRIMARCHI BREVE RESEÑA HISTÓRICA DEL TRATAMIENTO DE LA NEFRITIS LÚPICA MAYOR EFICACIA DE ALTAS DOSIS DE PREDNISONA RESPECTO A BAJAS DOSIS PARA
Nefrología Básica 2. Capítulo EL RIÑÓN EN LA ARTRITIS REUMATOIDEA
 Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
Nefrología Básica 2 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA 127 128 EL RIÑÓN EN LA ARTRITIS REUMATOIDEA Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente
Fisiopatología Lupus Eritematoso Sistémico. Dr. Jorge Alberto Barragán Garfias Especialista en reumatología
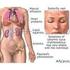 Fisiopatología Lupus Eritematoso Sistémico Dr. Jorge Alberto Barragán Garfias Especialista en reumatología Colegio americano de reumatología. Criterios para el diagnóstico de Lupus eritematoso sistémico
Fisiopatología Lupus Eritematoso Sistémico Dr. Jorge Alberto Barragán Garfias Especialista en reumatología Colegio americano de reumatología. Criterios para el diagnóstico de Lupus eritematoso sistémico
Nefrología Básica 2. Capítulo SÍNDROME DE SJOGREN
 Nefrología Básica 2 133 134 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Nefrología Básica 2 133 134 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Curso de Primavera SEAP 2012 Patología Renal NEFRITIS LÚPICA. E. ROSELLÓ SASTRE Anatomía Patológica. Hospital Universitario Dr Peset.
 Curso de Primavera SEAP 2012 Patología Renal NEFRITIS LÚPICA E. ROSELLÓ SASTRE Anatomía Patológica Hospital Universitario Dr Peset. Valencia QUÉ ES EL LUPUS ERITEMATOSO SISTÉMICO? Enfermedad autoinmune
Curso de Primavera SEAP 2012 Patología Renal NEFRITIS LÚPICA E. ROSELLÓ SASTRE Anatomía Patológica Hospital Universitario Dr Peset. Valencia QUÉ ES EL LUPUS ERITEMATOSO SISTÉMICO? Enfermedad autoinmune
Duración del Tratamiento Inmunodepresor en el LES
 II Reunión en II Reunión Enfermedades Autoinmunes Sistémicas ENFERMEDADES AUTOINMUNES SISTÉMICAS Duración del Tratamiento Inmunodepresor en el LES Dr. Lucio Pallarés Ferreres Hospital Universitario Son
II Reunión en II Reunión Enfermedades Autoinmunes Sistémicas ENFERMEDADES AUTOINMUNES SISTÉMICAS Duración del Tratamiento Inmunodepresor en el LES Dr. Lucio Pallarés Ferreres Hospital Universitario Son
Guía de Referencia Rápida. Diagnóstico y Tratamiento de la Nefropatía lúpica en pacientes mayores de 18 años de edad
 Guía de Referencia Rápida Diagnóstico y Tratamiento de la Nefropatía lúpica en pacientes mayores de 18 años de edad Guía de Referencia Rápida M32.1 Lupus Eritematoso Sistémico con compromiso de órganos
Guía de Referencia Rápida Diagnóstico y Tratamiento de la Nefropatía lúpica en pacientes mayores de 18 años de edad Guía de Referencia Rápida M32.1 Lupus Eritematoso Sistémico con compromiso de órganos
USO COMPASIVO DEL ACIDO MICOFENOLICO EN EL LUPUS
 PANADERO ESTEBAN MI, BECARES FJ, CASTILLO E, BONILLA M, TOLEDANO G, TORTAJADA E. USO COMPASIVO DEL ACIDO MICOFENOLICO EN EL LUPUS ERITEMATOSO SISTÉMICO 54 CONGRESO SEFH MARIBEL PANADERO ESTEBAN SERVICIO
PANADERO ESTEBAN MI, BECARES FJ, CASTILLO E, BONILLA M, TOLEDANO G, TORTAJADA E. USO COMPASIVO DEL ACIDO MICOFENOLICO EN EL LUPUS ERITEMATOSO SISTÉMICO 54 CONGRESO SEFH MARIBEL PANADERO ESTEBAN SERVICIO
Dr. Raul Arévalo Residente 1er año Medicina Intensiva
 Dr. Raul Arévalo Residente 1er año Medicina Intensiva Baracaldo 23 enero 2011 Objetivos Importancia del diagnóstico temprano de nefropatia lupica Clasificación de la nefropatia lupica Biopsia renal Correlación
Dr. Raul Arévalo Residente 1er año Medicina Intensiva Baracaldo 23 enero 2011 Objetivos Importancia del diagnóstico temprano de nefropatia lupica Clasificación de la nefropatia lupica Biopsia renal Correlación
CASO CLINICO VARON DE 43 AÑOS CON DOLOR EN MIEMBROS INFERIORES, HEMATURIA Y HEMOPTISIS. Dra. Miriam Akasbi Montalvo Servicio de Medicina Interna HUIL
 CASO CLINICO VARON DE 43 AÑOS CON DOLOR EN MIEMBROS INFERIORES, HEMATURIA Y HEMOPTISIS Dra. Miriam Akasbi Montalvo Servicio de Medicina Interna HUIL PRUEBAS COMPLEMENTARIAS Estudio inmunológico: ANAs +
CASO CLINICO VARON DE 43 AÑOS CON DOLOR EN MIEMBROS INFERIORES, HEMATURIA Y HEMOPTISIS Dra. Miriam Akasbi Montalvo Servicio de Medicina Interna HUIL PRUEBAS COMPLEMENTARIAS Estudio inmunológico: ANAs +
COMPLICACIONES EN TRASPLANTE RENAL
 Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
Lic. Esp. Paola Lemaire CURSO DE CAPACITACIÓN DE ENFERMERIA EN TRASPLANTE COMPLICACIONES EN TRASPLANTE RENAL TIPO DE COMPLICACIONES: QUIRURGICAS: Falla sutura, Eventración, Hematoma, Linfocele UROLÓGICAS:
GLOMERULONEFRITIS MEMBRANOPROLIFERATIVA Y PODOCITOPATÍA EN PACIENTE CON COINFECCIÓN VIH/VHC.
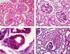 XXV CONGRESO DE LA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA GLOMERULONEFRITIS MEMBRANOPROLIFERATIVA Y PODOCITOPATÍA EN PACIENTE CON COINFECCIÓN VIH/VHC. Sánchez Frías Marina E., Rangel Mendoza Yamileth,
XXV CONGRESO DE LA SOCIEDAD ESPAÑOLA DE ANATOMÍA PATOLÓGICA GLOMERULONEFRITIS MEMBRANOPROLIFERATIVA Y PODOCITOPATÍA EN PACIENTE CON COINFECCIÓN VIH/VHC. Sánchez Frías Marina E., Rangel Mendoza Yamileth,
TRATAMIENTO DE LA CONSENSO SEN-SEMI. Angel Robles Marhuenda Servicio de Medicina Interna
 TRATAMIENTO DE LA NEFROPATÍA A LÚPICAL CONSENSO SEN-SEMI Angel Robles Marhuenda Servicio de Medicina Interna GN LÚPICA Alberto Mtnez. Castelao Pedro Conthe Miguel Angel Frutos Carlos Quereda Manuel Praga
TRATAMIENTO DE LA NEFROPATÍA A LÚPICAL CONSENSO SEN-SEMI Angel Robles Marhuenda Servicio de Medicina Interna GN LÚPICA Alberto Mtnez. Castelao Pedro Conthe Miguel Angel Frutos Carlos Quereda Manuel Praga
TRATAMIENTO DE LA NEFROPATIA MEMBRANOSA IDIOPATICA. Hospital Británico de Buenos Aires Servicio de Nefrología. Dr. José Andrews
 TRATAMIENTO DE LA NEFROPATIA MEMBRANOSA IDIOPATICA Hospital Británico de Buenos Aires Servicio de Nefrología. Dr. José Andrews NEFROPATIA MEMBRANOSA Causa común de Sind Nefrótico en adultos. Incidencia
TRATAMIENTO DE LA NEFROPATIA MEMBRANOSA IDIOPATICA Hospital Británico de Buenos Aires Servicio de Nefrología. Dr. José Andrews NEFROPATIA MEMBRANOSA Causa común de Sind Nefrótico en adultos. Incidencia
En el estudio analítico destacó:
 Mercedes Caba Molina UGCIAP Granada Varón de 72 años. Antecedentes 2006 Linfoma Esplénico Área Marginal. 6 ciclos de fludarabina/ciclofosfamida (remisión completa). Seguimiento por hematología. Ingreso
Mercedes Caba Molina UGCIAP Granada Varón de 72 años. Antecedentes 2006 Linfoma Esplénico Área Marginal. 6 ciclos de fludarabina/ciclofosfamida (remisión completa). Seguimiento por hematología. Ingreso
CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA
 1 CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA SERVICIO DE NEFROLOGIA HOSPITAL GENERAL DE CASTELLON Y DEPARTAMENTOS DE SALUD 1, 2 y 3. 2 Importancia de la Enfermedad Renal Crónica
1 CRITERIOS DE REMISION DE PACIENTES DESDE ATENCION PRIMARIA A NEFROLOGIA SERVICIO DE NEFROLOGIA HOSPITAL GENERAL DE CASTELLON Y DEPARTAMENTOS DE SALUD 1, 2 y 3. 2 Importancia de la Enfermedad Renal Crónica
Glomerulonefritis Extracapilar. Dr Mario Espinosa Hospital Reina Sofía, Córdoba
 Glomerulonefritis Extracapilar Dr Mario Espinosa Hospital Reina Sofía, Córdoba Conceptos GN Rápidamente Progresivas/Extracapilar Gn rápidamente progresivas. Criterio clínico Función renal se deteriora
Glomerulonefritis Extracapilar Dr Mario Espinosa Hospital Reina Sofía, Córdoba Conceptos GN Rápidamente Progresivas/Extracapilar Gn rápidamente progresivas. Criterio clínico Función renal se deteriora
Revista Clínica de la Escuela de Medicina UCR HSJD
 Revista Clínica de la Escuela de Medicina UCR HSJD Año 2013 Vol 3 No V ARTÍCULO ORIGINAL: Evolución de los pacientes con Nefritis Lúpica Proliferativa en el Servicio de Reumatología del Hospital San Juan
Revista Clínica de la Escuela de Medicina UCR HSJD Año 2013 Vol 3 No V ARTÍCULO ORIGINAL: Evolución de los pacientes con Nefritis Lúpica Proliferativa en el Servicio de Reumatología del Hospital San Juan
ÍNDICE 0. SUMMARY I. INTRODUCCIÓN
 ÍNDICE 0. SUMMARY xiii I. INTRODUCCIÓN 1- CARACTERISTICAS GENERALES DEL SISTEMA INMUNITARIO 1 1.1- Componentes del sistema inmunitario 2 1.1.1- Órganos del sistema inmune 2 1.1.2- Células del sistema inmune
ÍNDICE 0. SUMMARY xiii I. INTRODUCCIÓN 1- CARACTERISTICAS GENERALES DEL SISTEMA INMUNITARIO 1 1.1- Componentes del sistema inmunitario 2 1.1.1- Órganos del sistema inmune 2 1.1.2- Células del sistema inmune
Aspectos histopatológicos de la Nefropatía por C3
 Aspectos histopatológicos de la Nefropatía por C3 Congreso Argentino de Nefrología Pediátrica 27, 28 y 29 de mayo de 2015 Dra María Fernanda Toniolo Glomerulopatía por C3: Definición morfológica Enfermedad
Aspectos histopatológicos de la Nefropatía por C3 Congreso Argentino de Nefrología Pediátrica 27, 28 y 29 de mayo de 2015 Dra María Fernanda Toniolo Glomerulopatía por C3: Definición morfológica Enfermedad
Naiara Aldezabal, Chiara Fanciulli, José A. Santos, María Torrea, Blanca Pinilla.
 Naiara Aldezabal, Chiara Fanciulli, José A. Santos, María Torrea, Blanca Pinilla. DIAGNÓSTICO DIFERENCIAL C-ANCAs positivo 1/20, Anti PR3 14.02. Biopsia fosa nasal Frecuentes áreas de necrosis focal aguda
Naiara Aldezabal, Chiara Fanciulli, José A. Santos, María Torrea, Blanca Pinilla. DIAGNÓSTICO DIFERENCIAL C-ANCAs positivo 1/20, Anti PR3 14.02. Biopsia fosa nasal Frecuentes áreas de necrosis focal aguda
CLASE % I mesangial leve 1 II mesangioproliferativa 11 III GNL focal 7 IV GNL difusa 63 V GP membranosa 14 VI esclerosante 3
 CLASE % I mesangial leve 1 II mesangioproliferativa 11 III GNL focal 7 IV GNL difusa 63 V GP membranosa 14 VI esclerosante 3 * Weening JJ et al, J Am Soc Nephrol 2004; 15:241-250 ** Div Nefrología, Hospital
CLASE % I mesangial leve 1 II mesangioproliferativa 11 III GNL focal 7 IV GNL difusa 63 V GP membranosa 14 VI esclerosante 3 * Weening JJ et al, J Am Soc Nephrol 2004; 15:241-250 ** Div Nefrología, Hospital
Actualidad en el tratamiento de la nefritis lúpica proliferativa Update on the treatment of proliferative lupus nephritis
 REVISTA COLOMBIANA DE REUMATOLOGÍA VOL. 16 No. 1, Marzo 2009, pp. 76-96 2009, Asociación Colombiana de Reumatología ARTÍCULO DE REVISIÓN Actualidad en el tratamiento de la nefritis lúpica proliferativa
REVISTA COLOMBIANA DE REUMATOLOGÍA VOL. 16 No. 1, Marzo 2009, pp. 76-96 2009, Asociación Colombiana de Reumatología ARTÍCULO DE REVISIÓN Actualidad en el tratamiento de la nefritis lúpica proliferativa
Nefrología Cuestionario 4
 Nefrología Cuestionario 4 Pregunta 1 de 30 Joven masculino de 17 años de edad, con historia de cuadros de infección de vías aéreas superiores de repetición, hace 3 semanas presentó faringoamigdalitis purulenta
Nefrología Cuestionario 4 Pregunta 1 de 30 Joven masculino de 17 años de edad, con historia de cuadros de infección de vías aéreas superiores de repetición, hace 3 semanas presentó faringoamigdalitis purulenta
12. Seguimiento de la ITU en población pediátrica
 12. Seguimiento de la ITU en población pediátrica 12.1. Urocultivo y/o análisis sistemáticos de orina Preguntas a responder: Se deben realizar urocultivos y/o análisis sistemáticos de orina durante el
12. Seguimiento de la ITU en población pediátrica 12.1. Urocultivo y/o análisis sistemáticos de orina Preguntas a responder: Se deben realizar urocultivos y/o análisis sistemáticos de orina durante el
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
Caso Clínico: Nefropatía IgA colapsante y anemia hemolítica microangiopática.
 Caso Clínico: Nefropatía IgA colapsante y anemia hemolítica microangiopática. Jorge Hurtado Gallar (Facultad de Medicina de la Universidad Autónoma de Madrid) Tutora: Paloma Gallar Ruiz. Servicio de Nefrología,
Caso Clínico: Nefropatía IgA colapsante y anemia hemolítica microangiopática. Jorge Hurtado Gallar (Facultad de Medicina de la Universidad Autónoma de Madrid) Tutora: Paloma Gallar Ruiz. Servicio de Nefrología,
En noviembre 2015 al persistir sintomatología es valorada por médico en su área de trabajo (Profesora) detectando T/A 150/100mmHg Fc 78x, así como
 CASO CLINICO Paciente femenino de 54 años de edad con obesidad con IMC 30 otros antecedentes de importancia preguntados y negativos. Inicio sintomatología en octubre del 2015 con cefalea en región occipital
CASO CLINICO Paciente femenino de 54 años de edad con obesidad con IMC 30 otros antecedentes de importancia preguntados y negativos. Inicio sintomatología en octubre del 2015 con cefalea en región occipital
En los próximos quince años el principal factor de mortalidad serán. las enfermedades cardiovasculares, debido al rápido incremento en la
 INTRODUCCIÓN En los próximos quince años el principal factor de mortalidad serán las enfermedades cardiovasculares, debido al rápido incremento en la prevalencia de estas enfermedades que se espera en
INTRODUCCIÓN En los próximos quince años el principal factor de mortalidad serán las enfermedades cardiovasculares, debido al rápido incremento en la prevalencia de estas enfermedades que se espera en
NEFROPATÍA LÚPICA: ASPECTOS CLÍNICOS Y ALTERNATIVAS TERAPÉUTICAS
 UNIVERSIDAD CENTRAL DE VENEZUELA FACULTAD DE MEDICINA COMISIÓN DE ESTUDIOS DE POSTGRADO CURSO DE ESPECIALIZACIÓN EN NEFROLOGÍA HOSPITAL UNIVERSITARIO DE CARACAS NEFROPATÍA LÚPICA: ASPECTOS CLÍNICOS Y ALTERNATIVAS
UNIVERSIDAD CENTRAL DE VENEZUELA FACULTAD DE MEDICINA COMISIÓN DE ESTUDIOS DE POSTGRADO CURSO DE ESPECIALIZACIÓN EN NEFROLOGÍA HOSPITAL UNIVERSITARIO DE CARACAS NEFROPATÍA LÚPICA: ASPECTOS CLÍNICOS Y ALTERNATIVAS
HIPOGAMMAGLOBULINEMIA Y RIESGO DE INFECCIÓN EN RECEPTORES DE TRASPLANTE RENAL: resultados del estudio ATALANTA
 Barcelona, 18 de Marzo de 2011 The ATALANTA Study HIPOGAMMAGLOBULINEMIA Y RIESGO DE INFECCIÓN EN RECEPTORES DE TRASPLANTE RENAL: resultados del estudio ATALANTA Mario FERNÁNDEZ RUIZ a, Francisco LÓPEZ
Barcelona, 18 de Marzo de 2011 The ATALANTA Study HIPOGAMMAGLOBULINEMIA Y RIESGO DE INFECCIÓN EN RECEPTORES DE TRASPLANTE RENAL: resultados del estudio ATALANTA Mario FERNÁNDEZ RUIZ a, Francisco LÓPEZ
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO.
 INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
1.- En el estudio de los parámetros analíticos se demuestra que la dieta. aterogénica en el diseño experimental empleado, provoca un
 CONCLUSIONES 1.- En el estudio de los parámetros analíticos se demuestra que la dieta aterogénica en el diseño experimental empleado, provoca un incremento de colesterol y triglicéridos en plasma y que
CONCLUSIONES 1.- En el estudio de los parámetros analíticos se demuestra que la dieta aterogénica en el diseño experimental empleado, provoca un incremento de colesterol y triglicéridos en plasma y que
GLOMERULONEFRITIS POSTINFECCIOSA. ACTUALIZACIÓN
 XXV CONGRESO SEAP-IAP Zaragoza, 18-21 mayo 2011 CURSO CORTO NEFROLOGÍA GLOMERULONEFRITIS POSTINFECCIOSA. ACTUALIZACIÓN GLOMERULONEFRITIS POSTINFECCIOSA I. Introducción - descripción II. Actualización III.
XXV CONGRESO SEAP-IAP Zaragoza, 18-21 mayo 2011 CURSO CORTO NEFROLOGÍA GLOMERULONEFRITIS POSTINFECCIOSA. ACTUALIZACIÓN GLOMERULONEFRITIS POSTINFECCIOSA I. Introducción - descripción II. Actualización III.
Síndrome de anticuerpos antifosfolípidos. Dr. Jorge Alberto Barragán Garfias Reumatólogo
 Síndrome de anticuerpos antifosfolípidos Dr. Jorge Alberto Barragán Garfias Reumatólogo Objetivos Conocer la enfermedad y en quién sospecharlo Fisiopatología de la enfermedad Nuevos criterios diagnósticos
Síndrome de anticuerpos antifosfolípidos Dr. Jorge Alberto Barragán Garfias Reumatólogo Objetivos Conocer la enfermedad y en quién sospecharlo Fisiopatología de la enfermedad Nuevos criterios diagnósticos
Dr. José Manuel Arreola Guerra
 Hacia un registro de biopsias renales 1 Dr. José Manuel Arreola Guerra La dimensión del problema 2 USRDS 2012 70 60 66 61 50 40 30 32 26 Grado A B Calidad de evidencia Alta Moderada 20 C Baja 10 4 D Muy
Hacia un registro de biopsias renales 1 Dr. José Manuel Arreola Guerra La dimensión del problema 2 USRDS 2012 70 60 66 61 50 40 30 32 26 Grado A B Calidad de evidencia Alta Moderada 20 C Baja 10 4 D Muy
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología
 La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
La prevalencia está aumentando, con más de 100 fármacos reconocidos en su etiología Etiología Efecto tóxico directo: daño citotóxico con atipias en los neumocitos tipos 1 y 2 Efecto indirecto por reacción
MANUALES PARA PROFESIONALES DE LA SALUD
 MANUALES PARA PROFESIONALES DE LA SALUD 62 63 BIBLIOGRAFÍA MANUALES PARA PROFESIONALES DE LA SALUD ANEXOS 64 ANEXOS ANEXO 1 Algoritmo de diagnóstico y clasificación de la ERC y plan de acción de acuerdo
MANUALES PARA PROFESIONALES DE LA SALUD 62 63 BIBLIOGRAFÍA MANUALES PARA PROFESIONALES DE LA SALUD ANEXOS 64 ANEXOS ANEXO 1 Algoritmo de diagnóstico y clasificación de la ERC y plan de acción de acuerdo
ACTUALIZACIÓN EN EL TRATAMIENTO DE LAS VASCULITIS ANCA POSITIVAS. Sección de Nefrología Hospital Virgen de los Lirios de Alcoy Diciembre 2013
 ACTUALIZACIÓN EN EL TRATAMIENTO DE LAS VASCULITIS ANCA POSITIVAS Sección de Nefrología Hospital Virgen de los Lirios de Alcoy Diciembre 2013 Vasculitis asociadas a ANCA Vasculitis necrotizante de pequeños
ACTUALIZACIÓN EN EL TRATAMIENTO DE LAS VASCULITIS ANCA POSITIVAS Sección de Nefrología Hospital Virgen de los Lirios de Alcoy Diciembre 2013 Vasculitis asociadas a ANCA Vasculitis necrotizante de pequeños
Influencia de la estenosis de la arteria renal en la evolución clínica de los pacientes con isquemia grave de las extremidades inferiores
 Influencia de la estenosis de la arteria renal en la evolución clínica de los pacientes con isquemia grave de las extremidades inferiores GERMANS TRIAS I PUJOL HOSPITAL Servicio de Angiología y Cirugía
Influencia de la estenosis de la arteria renal en la evolución clínica de los pacientes con isquemia grave de las extremidades inferiores GERMANS TRIAS I PUJOL HOSPITAL Servicio de Angiología y Cirugía
HIPERTENSION ARTERIAL
 HIPERTENSION ARTERIAL El propósito general de esta, como otras guías de práctica clínica, es disminuir la variabilidad de la práctica clínica, poniendo a disposición de los usuarios la síntesis de la evidencia
HIPERTENSION ARTERIAL El propósito general de esta, como otras guías de práctica clínica, es disminuir la variabilidad de la práctica clínica, poniendo a disposición de los usuarios la síntesis de la evidencia
El lupus eritematoso sistémico (LES) es una enfermedad sistémica, autoinmune, de curso crónico, que puede afectar a cualquier
 Fecha actualización: 20/09/16 Nefropatía lúpica F RIVERA, S ANAYA, C VOZMEDIANO Sección de Nefrología. Hospital General Universitario de Ciudad Real. Ciudad Real DEFINICIÓN El lupus eritematoso sistémico
Fecha actualización: 20/09/16 Nefropatía lúpica F RIVERA, S ANAYA, C VOZMEDIANO Sección de Nefrología. Hospital General Universitario de Ciudad Real. Ciudad Real DEFINICIÓN El lupus eritematoso sistémico
CONSIDERACIONES GENERALES SOBRE LA ENFERMEDAD RENAL CRÓNICA CONCEPTO Y EPIDEMIOLOGIA
 CONSIDERACIONES GENERALES SOBRE LA ENFERMEDAD RENAL CRÓNICA CONCEPTO Y EPIDEMIOLOGIA EPIDEMIOLOGÍA DE LA ERC La ERC es un problema de salud pública mundial La prevalencia de la ERC terminal esta aumentando
CONSIDERACIONES GENERALES SOBRE LA ENFERMEDAD RENAL CRÓNICA CONCEPTO Y EPIDEMIOLOGIA EPIDEMIOLOGÍA DE LA ERC La ERC es un problema de salud pública mundial La prevalencia de la ERC terminal esta aumentando
INSUFICIENCIA RENAL AGUDA
 INSUFICIENCIA RENAL AGUDA La insuficiencia renal aguda es un síndrome clínico que se produce por una reducción brusca de la filtración glomerular con retención progresiva de productos nitrogenados en sangre
INSUFICIENCIA RENAL AGUDA La insuficiencia renal aguda es un síndrome clínico que se produce por una reducción brusca de la filtración glomerular con retención progresiva de productos nitrogenados en sangre
ANTICUERPOS ANTI-C1q EN PACIENTES CON LUPUS ERITEMATOSO SISTEMICO Y PRESENCIA CLINICA DE NEFRITIS LUPICA
 REPÚBLICA BOLIVARIANA DE VENEZUELA UNIVERSIDAD DEL ZULIA FACULTAD DE MEDICINA DIVISIÓN DE ESTUDIOS PARA GRADUADOS POST-GRADO DE MEDICINA INTERNA HOSPITAL CENTRAL DR. URQUINAONA ANTICUERPOS ANTI-C1q EN
REPÚBLICA BOLIVARIANA DE VENEZUELA UNIVERSIDAD DEL ZULIA FACULTAD DE MEDICINA DIVISIÓN DE ESTUDIOS PARA GRADUADOS POST-GRADO DE MEDICINA INTERNA HOSPITAL CENTRAL DR. URQUINAONA ANTICUERPOS ANTI-C1q EN
Nefrología Básica 2. Capítulo CRIOGLOBULINEMIA Y ENFERMEDAD RENAL
 Nefrología Básica 2 145 146 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
Nefrología Básica 2 145 146 Dr Gilberto Manjarres Iglesias, Especialista en Medicina Interna Universidad de Antioquia, Profesor Asistente Universidad de Caldas Dra Monica Sierra Lebrun, Especialista en
TRATAMIENTO DE INDUCCIÓN EN LA NEFRITIS LÚPICA TIPO IV Tabla 1> Clasificación de la OMS de la nefritis lúpica (1982) I II III IV V VI ta el peor pronó
 Vol. 9 / Núm 2 - pp. 105-10 / 2008 SEMINARIOS DE LA FUNDACIÓN ESPAÑOLA DE REUMATOLOGÍA TRATAMIENTO DE INDUCCIÓN EN LA NEFRITIS LÚPICA TIPO IV JULIO RAMÍREZ GARCÍA, PAULA CEJAS CÁCERES, ESTEBAN RUBIO ROMERO,
Vol. 9 / Núm 2 - pp. 105-10 / 2008 SEMINARIOS DE LA FUNDACIÓN ESPAÑOLA DE REUMATOLOGÍA TRATAMIENTO DE INDUCCIÓN EN LA NEFRITIS LÚPICA TIPO IV JULIO RAMÍREZ GARCÍA, PAULA CEJAS CÁCERES, ESTEBAN RUBIO ROMERO,
ENFERMEDADES AUTOINMUNES Y EMBARAZO
 ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
ENFERMEDADES AUTOINMUNES Y EMBARAZO GUILLERMO RUIZ-IRASTORZA SERVICIO DE MEDICINA INTERNA HOSPITAL DE CRUCES UNIVERSIDAD DEL PAIS VASCO / EUSKAL HERRIKO UNIBERTSITATEA COMPLICACIONES EAS-EMBARAZO EMBARAZOS
El descenso de la proteinuria debe ser un objetivo terapéutico? Dra. Gabriela Ottati
 El descenso de la proteinuria debe ser un objetivo terapéutico? Dra. Gabriela Ottati Proteinuria y progresión enfermedad renal. Proteinuria Glomerular Proteinuria y mecanismos de lesión renal Proteinuria
El descenso de la proteinuria debe ser un objetivo terapéutico? Dra. Gabriela Ottati Proteinuria y progresión enfermedad renal. Proteinuria Glomerular Proteinuria y mecanismos de lesión renal Proteinuria
ARTICULOS PUBLICADOS 4. ARTÍCULOS PUBLICADOS
 4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
4. ARTÍCULOS PUBLICADOS 53 4.1. Clinical study and follow-up of 100 patients with the antiphospholipid syndrome. Semin Arthritis Rheum 1999; 29: 182-190. 54 55 56 57 58 59 60 61 62 63 RESUMEN Objetivo:
EVOLUCIÓN DE LA CLASIFICACIÓN DE LA PATOLOGÍA CRÓNICA
 Fecha actualización: 10/07/15 doi: 10.3265/Nefrologia.2010.pub1.ed80.chapter2832 Disfunción crónica tardía del trasplante renal DANIEL SERÓN MICAS 1, FRANCESC MORESO MATEOS 2 1 Jefe del Servicio de Nefrología.
Fecha actualización: 10/07/15 doi: 10.3265/Nefrologia.2010.pub1.ed80.chapter2832 Disfunción crónica tardía del trasplante renal DANIEL SERÓN MICAS 1, FRANCESC MORESO MATEOS 2 1 Jefe del Servicio de Nefrología.
Mujer de 19 años, previamente sana. Antecedentes
 Mujer joven, hija de padre con síndrome de Alport, debuta con síndrome nefrótico impuro Fernando González 1, Gonzalo Méndez 2, Daniela Navarrete 3 Editor Invitado: Dr. Emilio Roessler B. 1 Young woman,
Mujer joven, hija de padre con síndrome de Alport, debuta con síndrome nefrótico impuro Fernando González 1, Gonzalo Méndez 2, Daniela Navarrete 3 Editor Invitado: Dr. Emilio Roessler B. 1 Young woman,
Guía de Práctica Clínica GPC. Terapia Inmunosupresora en el Trasplante Renal. Guía de Referencia Rápida
 Guía de Práctica Clínica GPC Terapia Inmunosupresora en el Trasplante Renal Guía de Referencia Rápida Número de Registro IMSS-112-08 Guía de Referencia Rápida Z94 Órganos y Tejidos Trasplantados GPC Terapia
Guía de Práctica Clínica GPC Terapia Inmunosupresora en el Trasplante Renal Guía de Referencia Rápida Número de Registro IMSS-112-08 Guía de Referencia Rápida Z94 Órganos y Tejidos Trasplantados GPC Terapia
REMEDIAR + REDES. Hipertensión arterial
 REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
REMEDIAR + REDES Hipertensión arterial Tratamiento farmacológico Dra. Laura Antonietti Tratamiento farmacológico A quiénes tratar con fármacos? Quéfármaco indicar? Tratamiento farmacológico A quiénes tratar
Criterios Anatomopatológicos mínimos imprescindibles en el órgano. Biopsia (técnica, distribución de muestras, aspectos a valorar)
 Documento de Consenso sobre riñones de donantes de criterio expandido (CUNEPO - RDCE) Criterios Anatomopatológicos mínimos imprescindibles en el órgano. Biopsia (técnica, distribución de muestras, aspectos
Documento de Consenso sobre riñones de donantes de criterio expandido (CUNEPO - RDCE) Criterios Anatomopatológicos mínimos imprescindibles en el órgano. Biopsia (técnica, distribución de muestras, aspectos
Nefrología Básica 2. Capítulo SÍNDROME DE GOODPASTURE
 Nefrología Básica 2 SÍNDROME DE GOODPASTURE 113 114 SÍNDROME DE GOODPASTURE DEFINICION: Dr Cesar A Restrepo Valencia. Internista Nefrólogo, Profesor Asociado Universidad de Caldas Esta entidad forma parte
Nefrología Básica 2 SÍNDROME DE GOODPASTURE 113 114 SÍNDROME DE GOODPASTURE DEFINICION: Dr Cesar A Restrepo Valencia. Internista Nefrólogo, Profesor Asociado Universidad de Caldas Esta entidad forma parte
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
CONSENSO DE TRATAMIENTO DEL PRIMARIO CORTICOSENSIBLE
 CONSENSO DE TRATAMIENTO DEL SINDROME NEFROTICO PRIMARIO CORTICOSENSIBLE COMITÉ DE NEFROLOGÍA DE LA SOCIEDAD ARGENTINA DE PEDÍATRIA 2009-2011 DEFINICIONES SINDROME NEFRÓTICO: pérdida de proteínas en orina
CONSENSO DE TRATAMIENTO DEL SINDROME NEFROTICO PRIMARIO CORTICOSENSIBLE COMITÉ DE NEFROLOGÍA DE LA SOCIEDAD ARGENTINA DE PEDÍATRIA 2009-2011 DEFINICIONES SINDROME NEFRÓTICO: pérdida de proteínas en orina
Dr. Enrique Méndez Taylor Medicina Interna - Cardiología
 Dr. Enrique Méndez Taylor Medicina Interna - Cardiología 1. En los adultos con hipertensión,.mejoran los eventos de salud si se inicia la terapia farmacológica antihipertensiva a umbrales específicos de
Dr. Enrique Méndez Taylor Medicina Interna - Cardiología 1. En los adultos con hipertensión,.mejoran los eventos de salud si se inicia la terapia farmacológica antihipertensiva a umbrales específicos de
Preguntas para responder
 reguntas para responder TRATAMIENTO FARMACOLÓGICO 1. En los pacientes mayores de 65 años con insuficiencia cardiaca crónica y fracción de eyección del ventrículo izquierdo menor al 50 %, se recomienda
reguntas para responder TRATAMIENTO FARMACOLÓGICO 1. En los pacientes mayores de 65 años con insuficiencia cardiaca crónica y fracción de eyección del ventrículo izquierdo menor al 50 %, se recomienda
Guía Docente: Guía Básica. Datos para la identificación de la asignatura. Facultad de Ciencias de la Salud
 Guía Docente: Guía Básica Datos para la identificación de la asignatura. CENTRO: Facultad de Ciencias de la Salud TITULACIÓN: Medicina Enfermedades del Aparato Urinario y Genital Masculino CÓDIGO ULPGC
Guía Docente: Guía Básica Datos para la identificación de la asignatura. CENTRO: Facultad de Ciencias de la Salud TITULACIÓN: Medicina Enfermedades del Aparato Urinario y Genital Masculino CÓDIGO ULPGC
Obesidad y Enfermedad Renal Crónica (ERC)
 Dr. Rodolfo Lahsen M. Centro de Diabetes Adultos Departamento de Medicina Interna Obesidad y Enfermedad Renal Crónica (ERC) CURSO RIÑON Y DIABETES Santiago, sábado 20 de julio de 2013 Obesidad y Enfermedad
Dr. Rodolfo Lahsen M. Centro de Diabetes Adultos Departamento de Medicina Interna Obesidad y Enfermedad Renal Crónica (ERC) CURSO RIÑON Y DIABETES Santiago, sábado 20 de julio de 2013 Obesidad y Enfermedad
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
Investigación original. Desenlaces clínicos en nefritis lúpica. Reporte de una serie de casos del Hospital Militar Central de Bogotá.
 Investigación original Desenlaces clínicos en nefritis lúpica. Reporte de una serie de casos del Hospital Militar Central de Bogotá. John Alejandro Camargo 1, Jorge Armando Pulido 1, Juan Guillermo Vargas
Investigación original Desenlaces clínicos en nefritis lúpica. Reporte de una serie de casos del Hospital Militar Central de Bogotá. John Alejandro Camargo 1, Jorge Armando Pulido 1, Juan Guillermo Vargas
PICADILLO CLINICA MEDICA A
 PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Una mujer de 54 años es evaluada por facga, anorexia, poliuria y nocturia de varias semanas de evolución. Ella estaba asintomácca previo al inicio de estos
PICADILLO CLINICA MEDICA A HISTORIA CLÍNICA n Una mujer de 54 años es evaluada por facga, anorexia, poliuria y nocturia de varias semanas de evolución. Ella estaba asintomácca previo al inicio de estos
Nefropatología y Glomerulonefritis
 Nefropatología y Glomerulonefritis En esta clase hablaremos de las enfermedades renales glomerulares. Antes, haremos un breve recordatorio de la anatomía macroscópica del riñón: ANATOMIA MACROSCÓPICA DEL
Nefropatología y Glomerulonefritis En esta clase hablaremos de las enfermedades renales glomerulares. Antes, haremos un breve recordatorio de la anatomía macroscópica del riñón: ANATOMIA MACROSCÓPICA DEL
NEFROPATÍA CRÓNICA DEL INJERTO RENAL
 NEFROPATÍA CRÓNICA DEL INJERTO RENAL Introducción: La nefropatía crónica del injerto (en inglés chronic allograft nephropathy - CAN) continúa siendo un desafío a vencer en el campo del trasplante renal,
NEFROPATÍA CRÓNICA DEL INJERTO RENAL Introducción: La nefropatía crónica del injerto (en inglés chronic allograft nephropathy - CAN) continúa siendo un desafío a vencer en el campo del trasplante renal,
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-491 Nefrología Programa de la asignatura: Total de Créditos: 3 Teórico: 3 Práctico: 0 Prerrequisitos: MED-311
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-491 Nefrología Programa de la asignatura: Total de Créditos: 3 Teórico: 3 Práctico: 0 Prerrequisitos: MED-311
Síndrome nefrótico y proteinuria: correlación clínico-patológica. Revisión de biopsias renales
 ORIGINALES REV ESP PATOL 2006; Vol 39, n.º 4: 229-234 Síndrome nefrótico y proteinuria: correlación clínico-patológica. Revisión de biopsias renales Nephrotic syndrome and proteinuria: clinical-pathologic
ORIGINALES REV ESP PATOL 2006; Vol 39, n.º 4: 229-234 Síndrome nefrótico y proteinuria: correlación clínico-patológica. Revisión de biopsias renales Nephrotic syndrome and proteinuria: clinical-pathologic
Insuficiencia de hierro...
 Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular?
 4. Riesgo vascular Preguntas para responder: De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular? 4.1. Importancia del
4. Riesgo vascular Preguntas para responder: De qué sistemas se dispone para evaluar el riesgo vascular? A qué población y con qué frecuencia se le debe evaluar el riesgo vascular? 4.1. Importancia del
PROTOCOLO PILOTO GES MINISTERIO DE SALUD Subsecretaría de Salud Pública División de prevención y Control de Enfermedades Secretaría Técnica GES
 PROTOCOLO PILOTO GES 2008 Prevención Secundaria de la Insuficiencia renal crónica Terminal Documento de Trabajo MINISTERIO DE SALUD División de prevención y Control de Enfermedades Secretaría Técnica GES
PROTOCOLO PILOTO GES 2008 Prevención Secundaria de la Insuficiencia renal crónica Terminal Documento de Trabajo MINISTERIO DE SALUD División de prevención y Control de Enfermedades Secretaría Técnica GES
Perfil farmacocinético de los anticuerpos monoclonales
 Perfil farmacocinético de los anticuerpos monoclonales Perfil farmacocinético de los anticuerpos monoclonales Dr. Héctor Telechea. Prof. Adjunto Departamento Farmacología y Terapéutica. F. Medicina. UdelaR.
Perfil farmacocinético de los anticuerpos monoclonales Perfil farmacocinético de los anticuerpos monoclonales Dr. Héctor Telechea. Prof. Adjunto Departamento Farmacología y Terapéutica. F. Medicina. UdelaR.
Nefritis lúpica: viejas y nuevas alternativas. Dra. Laura C. López Servicio de Nefrología Hospital de Pediatría Juan P. Garrahan
 Nefritis lúpica: viejas y nuevas alternativas Dra. Laura C. López Servicio de Nefrología Hospital de Pediatría Juan P. Garrahan La nefritis lúpica es la manifestación renal de la autoinmunidad sistémica.
Nefritis lúpica: viejas y nuevas alternativas Dra. Laura C. López Servicio de Nefrología Hospital de Pediatría Juan P. Garrahan La nefritis lúpica es la manifestación renal de la autoinmunidad sistémica.
HEPATITIS AUTOINMUNE
 HEPATITIS AUTOINMUNE Diagnóstico / Necesidad de Biopsia? Tratamiento / Duración? III Curso Hepatología General ACHHEP Santiago, 8 Junio 2017 Dr. Javier Brahm Profesor de Medicina Universidad de Chile Past
HEPATITIS AUTOINMUNE Diagnóstico / Necesidad de Biopsia? Tratamiento / Duración? III Curso Hepatología General ACHHEP Santiago, 8 Junio 2017 Dr. Javier Brahm Profesor de Medicina Universidad de Chile Past
Evaluación de la Función Renal. Alejandro Cotera Hospital Clínico Universidad de Chile
 Evaluación de la Función Renal Alejandro Cotera Hospital Clínico Universidad de Chile Evaluación de la Función Renal Diagnóstico de la Enfermedad Renal Historia Examen Físico Anatomía Renal Examen de Orina
Evaluación de la Función Renal Alejandro Cotera Hospital Clínico Universidad de Chile Evaluación de la Función Renal Diagnóstico de la Enfermedad Renal Historia Examen Físico Anatomía Renal Examen de Orina
C4d como factor pronóstico independiente en la Nefropatía IgA.
 C4d como factor pronóstico independiente en la Nefropatía IgA. Mario Espinosa, Rosa Ortega, Marina Sánchez. Alfons Segarra. Maria Teresa Salcedo. Ana Garcia. Isabel Zamora. Fayna González. Rafael Camacho.
C4d como factor pronóstico independiente en la Nefropatía IgA. Mario Espinosa, Rosa Ortega, Marina Sánchez. Alfons Segarra. Maria Teresa Salcedo. Ana Garcia. Isabel Zamora. Fayna González. Rafael Camacho.
Glomerulonefritis membranoproliferativa
 Glomerulonefritis membranoproliferativa Esta patología representa aproximadamente el 7 al 10% de los casos de glomerulonefritis confirmada por biopsia y se ubica como la 3º o 4º causa más importante de
Glomerulonefritis membranoproliferativa Esta patología representa aproximadamente el 7 al 10% de los casos de glomerulonefritis confirmada por biopsia y se ubica como la 3º o 4º causa más importante de
Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío.
 Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío. Sevilla Caso 1. Mujer, 52 años. Lupus eritematoso sistémico
Francisco J García Hernández Unidad de Colagenosis e Hipertensión Pulmonar. Servicio de Medicina Interna. Hospital Universitario Virgen del Rocío. Sevilla Caso 1. Mujer, 52 años. Lupus eritematoso sistémico
Lupus Eritematoso Sistémico
 Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
Lupus Eritematoso Sistémico Dr. Med. Dionicio A. Galarza Delgado Jefe del Departamento de Medicina Interna Hospital Universitario Dr. José E. González Universidad Autónoma de Nuevo León Lupus Eritematoso
GRANULOMATOSIS DE WEGENER FORMA LOCALIZADA vs SISTÉMICA. UNIDAD DE ENFERMEDADES SISTÉMICAS HOSPITAL UNIVERSITARI VALL D HEBRON Junio 2008
 GRANULOMATOSIS DE WEGENER FORMA LOCALIZADA vs SISTÉMICA UNIDAD DE ENFERMEDADES SISTÉMICAS HOSPITAL UNIVERSITARI VALL D HEBRON Junio 2008 INTRODUCCIÓN GRANULOMATOSIS DE WEGENER Inicial Sistémica precoz
GRANULOMATOSIS DE WEGENER FORMA LOCALIZADA vs SISTÉMICA UNIDAD DE ENFERMEDADES SISTÉMICAS HOSPITAL UNIVERSITARI VALL D HEBRON Junio 2008 INTRODUCCIÓN GRANULOMATOSIS DE WEGENER Inicial Sistémica precoz
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
Impacto del diagnóstico y tratamiento oportuno sobre la progresión de la ERC. Dr. Carlos Zúñiga San Martín
 Impacto del diagnóstico y tratamiento oportuno sobre la progresión de la ERC Dr. Carlos Zúñiga San Martín Facultad de Medicina Universidad de Concepción Chile Objetivos de la Presentación 1.- Reforzar
Impacto del diagnóstico y tratamiento oportuno sobre la progresión de la ERC Dr. Carlos Zúñiga San Martín Facultad de Medicina Universidad de Concepción Chile Objetivos de la Presentación 1.- Reforzar
Revista Clínica Española
 Rev Clin Esp. 2012;xxx(xx):xxx.e1 -xxx.e30 Revista Clínica Española www.elsevier.es/rce DOCUMENTO DE CONSENSO Diagnóstico y tratamiento de la nefritis lúpica Documento de consenso del Grupo de Enfermedades
Rev Clin Esp. 2012;xxx(xx):xxx.e1 -xxx.e30 Revista Clínica Española www.elsevier.es/rce DOCUMENTO DE CONSENSO Diagnóstico y tratamiento de la nefritis lúpica Documento de consenso del Grupo de Enfermedades
Control Lipídico: "España dentro del contexto europeo -Estudio DYSIS-" Dr. Carlos Guijarro
 "CAMBIANDO EL PARADIGMA DEL RIESGO CARDIOVASCULAR: TRATAMIENTO DE LOS LÍPIDOS MAS ALLÁ DEL C-LDL" Control Lipídico: "España dentro del contexto europeo -Estudio DYSIS-" Dr. Carlos Guijarro Hospital Universitario
"CAMBIANDO EL PARADIGMA DEL RIESGO CARDIOVASCULAR: TRATAMIENTO DE LOS LÍPIDOS MAS ALLÁ DEL C-LDL" Control Lipídico: "España dentro del contexto europeo -Estudio DYSIS-" Dr. Carlos Guijarro Hospital Universitario
Proteinuria. Síndrome Nefrótico. Prof. F. Lorente
 Proteinuria Síndrome Nefrótico Prof. F. Lorente Causas de Proteinuria Proteinuria ortostática Alteraciones glomerulares: Síndrome Nefrótico Infantil Glomerulonefritis Alteraciones de la membrana basal
Proteinuria Síndrome Nefrótico Prof. F. Lorente Causas de Proteinuria Proteinuria ortostática Alteraciones glomerulares: Síndrome Nefrótico Infantil Glomerulonefritis Alteraciones de la membrana basal
PREGUNTA CLÍNICA Nº18
 PREGUNTA CLÍNICA Nº18 CUÁL ES EL TRATAMIENTO ANTIHIPERTENSIVO DE ELECCIÓN EN LA HTA CON NEFROPATÍA DIABÉTICA? Fecha de edición: Agosto 2014 RESUMEN 1. Introducción. En la GPC a actualizar, se recomienda
PREGUNTA CLÍNICA Nº18 CUÁL ES EL TRATAMIENTO ANTIHIPERTENSIVO DE ELECCIÓN EN LA HTA CON NEFROPATÍA DIABÉTICA? Fecha de edición: Agosto 2014 RESUMEN 1. Introducción. En la GPC a actualizar, se recomienda
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna
 QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
QUÉ HAY QUE SABER EN ENFERMEDADES AUTOINMUNES SISTÉMICAS? Angel Robles Marhuenda Servicio de Medicina Interna angelrobles_paz@yahoo.es MÉDICOS INTERNISTAS CÓMO EVOLUCIONAN LOS ENFERMOS DAÑO CRÓNICO DAÑO
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas
 tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
tra TRATAMIENTO MÉDICO DE LA ARTERIOESCLEROSIS OBLITERANTE DE LA ARTERIA FEMORAL SUPERFICIAL EN EL PACIENTE CLAUDICANTE Dra. Elena González Cañas ARTERIOESCLEROSIS Enfermedad sistémica. Afecta vasos de
QUÉ ES MEJOR, EL BLOQUEO DUAL DEL SISTEMA RENINA-ANGIOTENSINA ANGIOTENSINA O EL INCREMENTO DE DOSIS? Cristina Sierra
 QUÉ ES MEJOR, EL BLOQUEO DUAL DEL SISTEMA RENINA-ANGIOTENSINA ANGIOTENSINA O EL INCREMENTO DE DOSIS? Cristina Sierra Unidad de Hipertensión Arterial Hospital Clínico de Barcelona III Reunión de Riesgo
QUÉ ES MEJOR, EL BLOQUEO DUAL DEL SISTEMA RENINA-ANGIOTENSINA ANGIOTENSINA O EL INCREMENTO DE DOSIS? Cristina Sierra Unidad de Hipertensión Arterial Hospital Clínico de Barcelona III Reunión de Riesgo
Nefropatía diabética: Nuevas perspectivas
 Nefropatía diabética: Nuevas perspectivas Hoy continuamos con un día excelente en Viena. He acudido a la Sesión sobre Nefropatía Diabética, nuevas perspectivas. La primera ponencia, impartida por el Dr
Nefropatía diabética: Nuevas perspectivas Hoy continuamos con un día excelente en Viena. He acudido a la Sesión sobre Nefropatía Diabética, nuevas perspectivas. La primera ponencia, impartida por el Dr
Nefrología Básica 2. Capítulo. Nefropatía LÚPICA
 Nefrología Básica 2 Nefropatía LÚPICA 87 88 Nefropatía LÚPICA 1. DEFINICIÓN Jhon Serna Flórez* César Augusto Restrepo Valencia** *Médico Internista Nefrólogo, Epidemiólogo, Intensivista Docente Universidad
Nefrología Básica 2 Nefropatía LÚPICA 87 88 Nefropatía LÚPICA 1. DEFINICIÓN Jhon Serna Flórez* César Augusto Restrepo Valencia** *Médico Internista Nefrólogo, Epidemiólogo, Intensivista Docente Universidad
