Hernando Vargas Uricoechea * Mario Ernesto Correa ** Ivonne Alejandra Meza *** Diana Marcela Restrepo ***
|
|
|
- José Francisco Suárez Lucero
- hace 7 años
- Vistas:
Transcripción
1 CETOACIDOSIS DIABÉTICA Y SÍNDROME HIPEROSMOLAR HIPERGLICÉMICO Hernando Vargas Uricoechea * Mario Ernesto Correa ** Ivonne Alejandra Meza *** Diana Marcela Restrepo *** ARTICULO DE REVISION REVISTA FACULTAD CIENCIAS DE LA SALUD UNIVERSIDAD DEL CAUCA * Especialista en Medicina Interna y Endocrinología. Docente Departamento de Medicina Interna. Universidad del Cauca, hernadovargasu@hotmail.com ** Médico interno Universidad del Cauca. *** Estudiantes octavo semestre de Medicina, Universidad del Cauca RESUMEN La Cetoacidosis Diabética (CD), y el Síndrome Hiperosmolar Hiperglicémico (SHH), son las dos complicaciones agudas más comunes de la Diabetes Mellitus (DM), éstas emergencias hiperglicémicas continúan siendo una causa importante de morbilidad y mortalidad entre las personas con diabetes. La mortalidad estimada es del 2 al 5% para CD y del 15% para el SHH 1, esta mortalidad se incrementa con la edad y con la presencia de enfermedades concomitantes que amenazan la vida. La Cetoacidosis diabética es responsable de aproximadamente 100,000 hospitalizaciones anuales en los Estados Unidos y dentro de las altas hospitalarias en pacientes diabéticos ésta puede oscilar entre un 4 a 9 % cada año. La incidencia de SHH es menor con un porcentaje inferior al 1% de todas las admisiones anuales en pacientes diabéticos. 2 La causa de muerte en los pacientes con CD y SHH pocas veces resulta de las complicaciones metabólicas de la hiperglicemia o de la acidosis metabólica per se, generalmente la mortalidad es debida a alguna entidad médica subyacente precipitante. De esta forma, el éxito del tratamiento requiere además de una pronta y cuidadosa investigación de causas desencadenantes. Palabras clave: Diabetes, estado hiperosmolar, cetosis, acidosis metabólica, anión gap, osmolaridad, insulina. PATOGÉNESIS Aunque la fisiopatología de la CD está mejor entendida que la del SHH, el mecanismo fundamental en ambos trastornos es una reducción en la concentración neta de insulina acoplada a una elevación concomitante de hormonas contra-reguladoras (glucagón, catecolaminas, cortisol, y hormona del crecimiento). La deficiencia de insulina puede ser absoluta o puede ser relativamente insuficiente a un exceso en el nivel de hormonas contra-reguladoras. En el SHH existe además cierta cantidad residual de insulina que puede minimizar el riesgo de cetosis, pero que es insuficiente para controlar la hiperglicemia. En la CD la asociación de deficiencia de insulina con el incremento de hormonas contrareguladoras conlleva a una producción alterada de glucosa, incremento en la lipólisis, la proteolisis y la producción de cetoácidos. La hiperglicemia presente es el resultado de tres procesos: gluconeogénesis, glucogenolisis y pobre utilización de la glucosa por los tejidos periféricos. El aumento de la gluconeogénesis resulta de la alta disponibilidad de sustratos diferentes a carbohidratos como son la alanina, lactato y glicerol en el hígado y la glutamina en el riñón, así como del aumento en la actividad de las enzimas gluconeogénicas como son: La fosfoenol piruvato carboxykinasa (PEPCK). La Fructosa 1-6 Bifosfatasa. La Piruvato Carboxilasa. Glucosa-6-fosfatasa.
2 Por lo tanto desde un punto de vista cuantitativo, el incremento en el nivel de glucosa originada en el hígado es el principal factor en la patogenia de los pacientes con CD. El mecanismo fundamental que incrementa la producción de cetonas consiste en la combinación de deficiencia de insulina y el incremento en la concentración de las hormonas contra-reguladoras. En presencia de insulina, la lipoprotein lipasa convierte las lipoproteínas de muy baja densidad (VLDL) en triglicéridos, incorporando éstos últimos a la célula grasa. La insulina también inhibe la lipasa tisular, la cual impide la descomposición de los triglicéridos depositados en el tejido adiposo. En ausencia de insulina, la actividad de la lipoprotein lipasa disminuye, llevando a un incremento en el nivel de lípidos circulantes. De esta forma, cuando los niveles de insulina son deficientes, el incremento en la actividad de la lipasa tisular causa liberación de ácidos grasos libres y glicerol hacia la circulación. Además, las catecolaminas se unen al receptor beta-adrenérgico promoviendo mayor conversión de triglicéridos a ácidos grasos libres y glicerol, éstos ácidos grasos libres son precursores de la generación de cetoácidos en el hígado. El glicerol es un sustrato importante para la producción hepática de glucosa. Las prostaglandinas I2 y E2, las cuales se generan en el tejido adiposo, causan vasodilatación y promueven la liberación de ácidos grasos a la circulación y previenen su reincorporación al tejido graso. En el hígado los ácidos grasos libres son oxidados en cuerpos cetónicos en un proceso que es estimulado en gran parte por el glucagón. El incremento en las concentraciones de glucagón baja los niveles hepáticos de Malonil Coenzima A (CoA) quien bloquea la conversión de piruvato a Acetil CoA por medio de la Acetil CoA Carboxilasa que es la primera línea de control que limita la síntesis de ácidos grasos libres de novo. La Malonil CoA inhibe en presencia de insulina y en condiciones normales a la enzima Carnitina Palmitoiltransferasa quien es la responsable de convertir a los grupos Acil Coa de cadena larga en Acilcarnitina lo que origina mayor oxidación de ácidos grasos y mayor cetogénesis. 4,5,6 En resumen, en la patogenia de la cetoacidosis, la deficiencia de insulina y el exceso en el nivel de hormonas contrareguladoras conlleva a proteólisis e incremento en la producción hepática de glucosa, efectos combinados que originan hiperglicemia. El incremento en la lipólisis y en la cetogénesis origina una formación excesiva de cuerpos cetónicos, los cuales se acumulan para producir acidosis metabólica. 7 En el SHH el sello característico es hiperglicemia y deshidratación. La hiperglicemia origina diuresis osmótica y deshidratación, iniciando los eventos que llevan al SHH. La glucosuria compromete la capacidad de concentración del riñón, exacerbando la pérdida de agua y la deshidratación. El incremento en la osmolaridad del líquido extracelular crea un gradiente osmótico, el cual moviliza agua del compartimiento intracelular al extracelular, causando una tendencia a la hiponatremia en el estado temprano del SHH, la profunda deshidratación que ocurre en la evolución de éste síndrome lleva posteriormente a normo natremia y posteriormente a hipernatremia. La diuresis osmótica origina además depleción de potasio, magnesio y fosfato en la orina, ésta diuresis excesiva causa hipovolemia, deshidratación intra y extracelular e hiperosmolaridad; la hipovolemia conlleva a mayor liberación de hormonas contrareguladoras que exacerban la hiperglicemia y contribuyen a un estado asociado de resistencia a la insulina. Las anomalías metabólicas presentes en el SHH son similares a aquellas observadas en la CD, mientras que la hiperglicemia y la depleción de volumen son sellos característicos del SHH, la cetoacidosis significativa no lo es. 7 CAUSAS PRECIPITANTES La cetoacidosis diabética es la manifestación inicial de diabetes en el 20% de los pacientes adultos y el 30 a 40% de los niños con diabetes tipo 1. En los pacientes con diabetes establecida los factores precipitantes de CD incluyen: Infecciones. Estrés y factores psicológicos.
3 Poca adherencia a la terapia farmacológica por el paciente. Enfermedades asociadas: infarto al miocardio, enfermedad cerebro vascular y pancreatitis aguda, entre otras. Medicamentos con efecto hiperglicémico: esteroides, diazoxide, diuréticos, niacina, inhibidores de proteasa, fenitoína, rifampicina, beta bloqueantes, calcioan-tagonistas, clonidina, entre otros. 8 Las infecciones son el factor desencadenante más común siendo responsable en un 30 a 50% de los casos. Las del tracto urinario y la neumonía son las principales causas.4 Es necesario tener en cuenta los trastornos alimentarios como la anorexia nerviosa y la bulimia, que contribuyen en un 20% en las mujeres jóvenes diabéticas tipo 1 a descompensaciones agudas como la CD. Las principales causas de abandono de la terapia farmacológica en pacientes diabéticos tipo 1 son: el temor a ganar peso por el control metabólico que se produce, miedo a desarrollar hipoglicemia, rebelión del paciente hacia sus padres ó tutores y estrés al aceptar su enfermedad, falta de compromiso al tratamiento que es muy común en pacientes indigentes, con poca educación, o aquellos pacientes con escasos recursos económicos. 4 En el caso de los pacientes con diabetes mellitus tipo 2, se sabe que del 7 al 17% debutan con SHH como manifestación inicial de su enfermedad. En ellos el primer factor desencadenante en un 30 a 60% de los casos son las infecciones del tracto urinario y la infección pulmonar.5 En muchos casos el paciente o su familia ignoran los síntomas de descompensación, o el paciente es incapaz de tratar adecuadamente su deshidratación. Al igual que en la cetoacidósis diabética hay medicamentos que también pueden desencadenar el SHH como son los glucocorticoides, los diuréticos tiazídicos y los beta-bloqueadores. MANIFESTACIONES CLÍNICAS DE LA CETOACIDOSIS DIABÉTICA La CD consiste en la tríada de hiperglicemia, acidosis y cetosis. Estas características no son inherentes a los pacientes con CD y pueden presentarse en otro tipo de entidades, por lo tanto tienen que coexistir los tres criterios para considerar el diagnóstico (figura 1). Signos y síntomas mas comunes en CD Aumento de la sintomatología cardinal (polidipsia y poliuria). Astenia. Náuseas, vómitos y dolor abdominal, (acidosis metabólica). Chapoteo gástrico independiente de la existencia de neuropatía autonómica. Respiración de Kussmaull. Signos de deshidratación intra y extracelular (lengua seca signo del pliegue positivo, taquicardia, hipotensión). Alteraciones del nivel de conciencia (rara vez hay coma). Arritmias cardíacas. Choque. Manifestaciones de laboratorio Glicemia mayor de 250 mg/dl. Acidosis metabólica: ph <7.3 Bicarbonato <15 meq/l Cuerpos cetónicos cetonemia y cetonuria positivos. Nivel de Sodio variable (normal o ligeramente bajo). Urea generalmente elevada. Osmolaridad variable. Anión GAP mayor de 12. Manifestaciones clínicas del síndrome hiperosmolar hiperglicémico Incremento de las manifestaciones cardinales (poliuria y polidipsia).
4 Disminución del nivel de conciencia (frecuentemente coma cuando progresa). Manifestaciones neurológicas focales que usualmente revierten con el manejo. Signos y síntomas de deshidratación. Hipotensión y choque por deshidratación e hipo-volemia. Náuseas, vómito, dolor a la palpación abdominal. Convulsiones focales o generalizadas, afasia, mioclonías, alteraciones del campo visual y disfagia. Manifestaciones de laboratorio Glicemia mayor de 600 mg/dl Osmolaridad serica > de 320 mosm/kg ph =7.3 Bicarbonato > 15 meq/l Anion GAP normal. Se recuerda que hay que corregir el Na por la hiperglicemia así: por cada 100 mg/dl de la glicemia que se eleve; añada 1.6,mEq al valor del sodio serico que le informan, lo que dará el sodio corregido. Criterios diagnósticos para CD y SHH. Diversos criterios se deben tener en cuenta para el diagnóstico de las dos entidades. Estos incluyen glicemia plasmática, ph arterial, bicarbonato, cetonas, Anion Gap y osmolaridad ( Tabla 1 ). TRATAMIENTO DE LA CD EL tratamiento de las complicaciones básicamente debe atender a los siguientes aspectos: Corregir el factor desencadenante Tratamiento insulínico Tratamiento de los trastornos hidroelectrolíticos Fluidoterapia En general se calcula que los pacientes con CD tienen un déficit de agua, que oscila entre 5 y 10 litros. Se considera que con la corrección del estrés que hay tras la deshidratación, disminuyen los niveles de glucagón, cortisol, catecolaminas y se corrige notablemente el metabolismo intermediario; la glicemia desciende sólo con la fluidoterapia hasta en un 25%. La terapia inicial tiene como objetivo recuperar el volumen intravascular y restaurar por ende la perfusión renal. Se utiliza solución salina al 0.9% a una velocidad de infusión de 1000 a 2000 ml durante la primera hora, pero en aquellos pacientes con choque hipovolémico se puede duplicar la dosis anterior de solución isotónica para recuperar la presión sanguínea y la perfusión tisular. Después de que el volumen intravascular ha sido recuperado, la tasa de infusión de la solución salina se debe reducir a 500 ml/hora durante las siguientes 2 a 4 horas, seguido de 250 ml/hora durante las 8 horas siguientes o cambiar a 0.45% de la solución ( ml/hora) dependiendo de la concentración sérica de sodio y el estado de hidratación. El objetivo mas importante es recuperar el déficit de agua en un periodo no superior a horas, aproximadamente el 50% del déficit de agua en 8 horas. Una vez el nivel de glucosa plasmática alcanza 250 mg/dl en CD y 300 mg/dl en SHH, debe adicionarse a la terapia de fluidos líquidos dextrosados, aumentando la concentración de los mismos si el paciente permanece cetósico o con bicarbonato inferior a 18 meq/l. 7 Es importante en los estados hiperglicemicos tener en cuenta el volumen urinario perdido. Si se falla en este ajuste se puede demorar mucho mas la corrección de los electrolitos y el déficit de agua. Se debe tener en cuenta además que la terapia de líquidos en el paciente con CD depende de la reserva cardiovascular del enfermo, la cual se modifica en la velocidad de infusión y en la cantidad de líquidos suministrados al
5 mismo. Siempre que el paciente con CD tenga capacidad para tolerar la vía oral debe intentarse la hidratación simultánea por esta vía. Terapia insulínica La piedra angular del manejo de la CD es la terapia con insulina. Dado que el paciente en general presenta un defecto en la perfusión tisular, la vía intravenosa es la recomendada, esta vía nos permite un régimen de administración mucho más homogéneo y predecible. Dado que las variaciones rápidas de la osmolaridad pueden agravar el edema cerebral y el nivel de conciencia, se prefiere usar dosis bajas pero en administración continua, para evitar el riesgo de hipoglicemia e hipokalemia. La insulina incrementa la utilización de la glucosa a nivel periférico disminuyendo así la producción hepática con la subsiguiente disminución de ésta en sangre, adicionalmente, inhibe la liberación de ácidos grasos libres del tejido adiposo disminuyendo así la cetogénesis. El manejo insulínico puede realizarse de la siguiente forma (siempre con insulina regular) Un bolo inicial de Insulina regular de 0.15 U/Kg. de peso ( sin exceder de 10 unidades). Inmediatamente iniciar infusión a 0.1 U/Kg./hora (5-10 unidades/hora), que llevaría a una disminución predecible de mg/hora en el nivel de glicemia. Cuando los niveles de glucosa en plasma alcancen los 250 en CD y 300 SHH, se debe reducir la infusión a 0.05 unidades/kg./hora (3-5 unidades/hora). Si el nivel de glicemia no disminuye al menos 50 mg/dl en la primera hora, se debe duplicar la velocidad de infusión de la insulina hasta que la glicemia alcance una velocidad de disminución de mg/dl/hora. Si la velocidad de infusión de insulina origina una disminución en el nivel de glicemia mayor a 100 mg/dl/hora, se debe disminuir la Potasio tasa de infusión de la misma para evitar ó disminuir el riesgo de hipoglicemia y de edema cerebral. Se debe valorar el nivel de glucosa central o capilar cada hora. Se debe continuar la infusión de insulina hasta que el nivel de bicarbonato sea mayor de 18 meq/l por al menos ocho horas, con el fin de evitar al mínimo las recaídas. Evitar iniciar la insulinoterapia descrita anteriormente en el paciente con hipokalemia, hipotensión o hipoglicemia no corregida. 7,8 El déficit corporal total de potasio es de 3 a 5 meq/kg de peso en la gran mayoría de pacientes. En CD los niveles séricos de K pueden estar por encima de los limites normales. Estos altos niveles ocurren por el cambio que se presenta desde el espacio intracelular al espacio extracelular, a causa de: la acidemia, la deficiencia de insulina y la hipertonicidad. La corrección de la acidosis y la terapia con Insulina, disminuyen los niveles séricos de potasio al estimular a la célula a tomarlo nuevamente de los tejidos periféricos. Por lo tanto muchos pacientes con CD requieren utilizar potasio intravenoso para evitar la hipokalemia. El objetivo principal es mantener los niveles séricos de potasio entre 4-5 meq/l Es importante recordar que en algunos pacientes hiperglicemicos con un severo déficit de potasio, la administración de insulina puede precipitar una profunda hipokalemia, lo cual es causa de arritmias y debilidad en los músculos respiratorios lo que lleva a la muerte en algunos casos si no se corrige. Por lo tanto, debe recordarse que si el nivel sérico inicial de K es < 3.3 meq/l debe hacerse reemplazo inmediatamente y debe detenerse el inicio de la terapia insulinica hasta que el K sea = 3.3 meq/l. Si el potasio inicial del paciente es superior a 5 meq/l no requiere adición por lo menos en el primer litro de líquidos que se le suministre al paciente. Si está entre 4-5 meq/l se administrarán 20 meq/l en el primer litro de solución. Si se encuentra entre 3-4 meq/l se administraran meq/l en el primer litro de solución. Si se encuentra por debajo
6 de 3 meq/l, no administre insulina, corrija el déficit de potasio (aproximadamente meq/l) una vez el nivel llegue a un límite de seguridad >3.3 meq/l inicie el manejo insulínico descrito junto con la administración continua. Siempre el suministro de potasio debe ser realizado bajo las reglas de oro para la administración de éste electrolito, debe ser dinámico y cambiante de acuerdo al nivel sérico del mismo. 8 La administración de bicarbonato solo se reserva para los casos con acidosis severa con PH<7.0, con bicarbonato <5.0 meq/l, acompañado o no de hiperkalemia severa. 8 La administración de fosfato sólo se indica en pacientes con niveles séricos muy bajos (<1.5 mg/dl) junto con la presencia de disfunción ventricular izquierda, depresión respiratoria, anemia ó alteración en el nivel de conciencia a pesar de haber mejoría en parámetros como acidosis metabólica e hiperosmolaridad. 7 MANEJO DEL SHH La piedra angular en el manejo del SHH es la administración de líquidos. El manejo adecuado de estos mejora la perfusión tisular y disminuye el nivel de las hormonas contra-reguladoras, La terapia insulínica reversa las alteraciones metabólicas y la administración de potasio previene el desarrollo de hipokalemia. Una forma práctica de iniciar el manejo de líquidos en un paciente con SHH es la siguiente: Si la osmolaridad inicial es <320 mosm/l colocar 2 a 3 litros de SSN 0.9% en las primeras 2 horas con el fin de expandir el volumen extracelular. Después de este periodo de tiempo, reducir la tasa de infusión a 500 ml/hora. Se anota que la SSN 0.9% es relativamente hipotónica para pacientes con SSH. Si la osmolaridad inicial es >320 mosm/l se debe considerar el uso inicial de soluciones al medio isotónicas, a una velocidad de infusión de 1500 ml en la primera hora, 1000 ml en la segunda y tercera hora y ml para la cuarta hora. Después que la osmolaridad alcance <320 mosm/l se debe cambiar los líquidos a SSN 0.9%. En general el 50% del déficit de líquidos debe corregirse en las primeras 12 horas de terapia, con corrección del déficit restante en horas. Debe adicionarse líquidos dextrosados a la terapia de corrección del déficit de agua una vez la glicemia alcance un nivel de 250 mg/dl. La insulinoterapia en el manejo del SHH varía en términos en que algunos pacientes corrigen su estado de hiperglicemia únicamente con manejo de líquidos. Se recomienda utilizar dosis bajas de insulina, ya que el paciente con SHH son muy sensibles a la insulina exógena. Se debe iniciar la insulinoterapia en forma de goteo continuo a dosis de 0.05 U/Kg/h, no existe una indicación clara para el bolo inicial de insulina en éstos pacientes, pero a criterio del médico tratante en caso de ser necesario no se debe exceder de un bolo inicial mayor de 10 unidades de insulina regular. 6,7,8 Se debe colocar anticoagulación profiláctica con heparina convencional o con heparinas de bajo peso molecular si no existen criterios para diagnosticar fenómenos tromboembólicos. Ante la sospecha de eventos trombóticos debe iniciarse anticoagulación formal. Debe tenerse en cuenta que, tanto en pacientes con CD como en pacientes con SHH, una vez se corrijan los parámetros de laboratorio y clínicos, se podrá iniciar un programa de insulinoterapia. La dosis a iniciar una vez se decida depende de la dosis total de insulina en las últimas 24 horas que el paciente requirió para controlarse metabólicamente, a ésta dosis total se le calcula las 2/3 partes de la misma para iniciar la dosis de manejo en el paciente. Por ejemplo, si el paciente necesitó una dosis de insulina regular de 60 unidades para mantener un control metabólico adecuado, la dosis de inicio de insulina subcutánea será de 40 unidades al día, la cual se fraccionará de acuerdo al concepto del médico tratante dependiendo si el paciente tiene indicación para un régimen intensivo de dosis múltiples con insulina regular preprandial e insulina NPH nocturna, o si el paciente puede ser
7 manejado con 2 dosis diarias de insulina NPH, en éste último caso, la dosis total de insulina NPH se fraccionará en 2/3 partes de la dosis de insulina calculada en la mañana antes de desayuno y 1/3 parte de la dosis en la noche. Como consideración importante, siempre que un paciente inicie manejo con insulina subcutánea y esté recibiendo manejo insulínico intravenoso, si se decide manejo con insulina NPH, se coloca la dosis inicial antes de desayuno y se debe mantener el goteo por vía intravenosa de la insulina cristalina hasta 4 horas después de aplicada la insulina NPH. Si se decide manejo con múltiples dosis de insulina aplicando insulina regular preprandial e insulina NPH nocturna, la primera dosis de insulina regular se aplicará media hora antes del desayuno por vía subcutánea y el goteo que recibe hasta ese momento con insulina regular por vía intravenosa, debe mantenerse hasta minutos después de haber aplicado la primera dosis de insulina regular por vía subcutánea. Estas consideraciones disminuyen la probabilidad de que el paciente presente recaídas, y se basan el la vida media e inicio del mecanismo de acción de la insulina. La eficacia de análogos de insulina como la insulina Lis-pro, la insulina Aspartato y la insulina Glargina no se ha demostrado en la fase aguda de las descompensaciones diabéticas (CD,SHH) sin embargo, es factible usarlas una vez se determine el cambio de insulina regular intravenosa a insulinoterapia subcutánea, siguiendo las pautas ya establecidas para su manejo en el paciente hospitalizado y en el paciente ambulatorio. El tratamiento con insulina tiene otros beneficios, a saber, efectos antiinflamatorios 9 y antifibrinolíticos. 10 Las complicaciones inherentes al tratamiento de la CD y del SHH incluyen: edema cerebral, tromboembolismo, hipoglicemia, sobrecarga de líquidos, dilatación gástrica, coagulación intravascular diseminada, rabdomiólisis. Desde el punto de vista cardiovascular se ha podido determinar que la hiperglicemia aguda tiene numerosos efectos sobre el sistema cardiovascular. Compromete el acondicionamiento preisquémico, un reconocido factor protector para injuria isquémica cardiaca. 11 Otras consecuencias vasculares de la hiperglicemia aguda son hipertensión arterial, alteración en el funcionamiento plaquetario e incremento en los niveles de endotelina. 9 La infusión de insulina tiene efectos antiinflamatorios, demostrado por disminución en el nivel de proteína C reactiva, al igual que en el nivel de estrés oxidativo y su asociación con la apoptosis miocárdica. Finalmente, la terapia insulínica reduce la agregación plaquetaria y otros parámetros de la actividad plaquetaria; de esta forma, los datos mencionados llevan a la impresión que la terapia insulínica tiene un potencial benéfico en el paciente con crisis hiperglicémica aguda. 12,13,14,15 BIBLIOGRAFÍA 1. Graves E.J, Gillium B.S. Detailed diagnosis and Procedures: National Discharge Survey, National Center for Health Statistics. Vital health stat 13 (No. 133), Fishbein H.A, Palumbo P.J: Acute Metabolic Complications in Diabetes. In Diabetes in America. National Diabetes Data Grove, National Institutes of Health, P ( NIH Publ. No : ) 3. Hue L.Gluconeogenesis and its regulation. Diabetes Metab Rev 1987; 3: Umpiernez G, Murphy M, Kitabchi A. Diabetes Ketoacidosis and Hyperglycemic Hyperosmolar Syndrome. Diabetes Spectrum Vol. 15, 1: Kitabchi A.E, Wall B.M. Diabetic Ketoacidosis. Med Clin North Am : Ennis E.D, Stahi E.J.V.B. The hyperosmolar hyperglycemic Syndrome. Diabetes Rev 1994; 2: , Magee M.F, Bhatt B.A. Management of descompensated Diabetes. Crit Care Clin 2001; 17 (1) : Lilley S.H, Levine G.I. Management of hospitalized Patients with type 2 diabetes mellitus. Am Fam Phys 1998; 57: Clement S, Braithwaite S, Mabee M. Management of Diabetes and
8 hyperglycemia in hospitals. Diab Care 2004; (27) 2: Melidonis A, Stefanidis A. The role of stric metabolic control by infusion insulin on fibrinolytic profile during an acute coronary event in diabetic patients. Clin Cardiol 2000; 23: Kersten J, Schmeling T. Acute hyperglycemia abolishes ischemic preconditioning in vivo. Am J Physiol 1998; 275: H721-H Dandona P, Aljada A. The antiinflamatory and potential antiatherogenic effect of insulin: a new paradism. Diabetologia 2002; 45: Dandona P, Aljada A. The potential therapeutic role of insulin in acute myocardial infarction in patients admitted to intensive care and in those with unspecified hyperglycemia. Diabetes Care 2003; 26: Das U.N. Is insulin an endogenous cardioprotector? Crit Care 2002; 6: Rask-Madsen C, Ihlemann N. Insulin therapy improves insulinstimulated endothelial function in patients with type 2 diabetes and isquemica hearth disease. Diabetes 2001; 50:
e n o i l e b a d s l l
 e d s e n o i c a c i l p m s Co e t e b a i d la s u t i l l me t i p s Ho generalidades La cetoacidosis diabética y el estado hiperosmolar hiperglucémico son complicaciones agudas de la diabetes. Ambos
e d s e n o i c a c i l p m s Co e t e b a i d la s u t i l l me t i p s Ho generalidades La cetoacidosis diabética y el estado hiperosmolar hiperglucémico son complicaciones agudas de la diabetes. Ambos
CETOACIDOSIS DIABÉTICA Y SÍNDROME HIPERGLICÉMICO HIPEROSMOLAR DRA. M. ISABEL GONZÁLEZ G.
 CETOACIDOSIS DIABÉTICA Y SÍNDROME HIPERGLICÉMICO HIPEROSMOLAR DRA. M. ISABEL GONZÁLEZ G. CURSO URGENCIAS MEDICAS FACULTAD DE MEDICINA UNIVERSIDAD DE CONCEPCION Junio 2008 CETOACIDOSIS DIABETICA Complicacion
CETOACIDOSIS DIABÉTICA Y SÍNDROME HIPERGLICÉMICO HIPEROSMOLAR DRA. M. ISABEL GONZÁLEZ G. CURSO URGENCIAS MEDICAS FACULTAD DE MEDICINA UNIVERSIDAD DE CONCEPCION Junio 2008 CETOACIDOSIS DIABETICA Complicacion
EMERGENCIA HIPERGLUCEMICA
 EMERGENCIA HIPERGLUCEMICA Emergencias hiperglicémicas en diabéticos Cetoacidosis diabética. Coma hiperosmolar. Hiperglicemia de stress. Clínica de Cetoacidosis Sintonas Signos Laboratorio Poli-oliguria
EMERGENCIA HIPERGLUCEMICA Emergencias hiperglicémicas en diabéticos Cetoacidosis diabética. Coma hiperosmolar. Hiperglicemia de stress. Clínica de Cetoacidosis Sintonas Signos Laboratorio Poli-oliguria
Farmacoterapia en Descompensaciones agudas de Diabetes Mellitus
 Farmacoterapia en Descompensaciones agudas de Diabetes Mellitus Descompensaciones agudas Crisis hiperglicémicas Hipoglicemia Estado hiperosmolar no cetósico Cetoacidosis diabética Fisiopatología Cetoacidosis
Farmacoterapia en Descompensaciones agudas de Diabetes Mellitus Descompensaciones agudas Crisis hiperglicémicas Hipoglicemia Estado hiperosmolar no cetósico Cetoacidosis diabética Fisiopatología Cetoacidosis
COMPLICACIONES AGUDAS DE LA DM. Dra. Karen Valenzuela
 COMPLICACIONES AGUDAS DE LA DM Dra. Karen Valenzuela CRISIS HIPERGLICÉMICAS La cetoacidosis diabética (CAD) y el estado hiperglicémico hiperosmolar (EHH) son las dos complicaciones metabólicas agudas mas
COMPLICACIONES AGUDAS DE LA DM Dra. Karen Valenzuela CRISIS HIPERGLICÉMICAS La cetoacidosis diabética (CAD) y el estado hiperglicémico hiperosmolar (EHH) son las dos complicaciones metabólicas agudas mas
12. Cetoacidosis diabética y estado hiperosmolar no cetósico
 12. Cetoacidosis diabética y estado hiperosmolar no cetósico Dr. Alberto Villegas Perrasse Médico Internista. Endocrinólogo. Miembro de Número de la Asociación Colombiana de Endocrinología. Medellín. 65
12. Cetoacidosis diabética y estado hiperosmolar no cetósico Dr. Alberto Villegas Perrasse Médico Internista. Endocrinólogo. Miembro de Número de la Asociación Colombiana de Endocrinología. Medellín. 65
MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS
 MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS MANUEL PEÑA GRAGERA MIR-2 MFYC SERVICIO DE URGENCIAS. HIC INDICE 1. EPIDEMIOLOGIA Y CONCEPTOS. 2. TIPOS DE TERAPIA 3. MANEJO DE LA HIPERGLUCEMIA
MANEJO DEL PACIENTE CON HIPERGLUCEMIA EN EL SERVICIO DE URGENCIAS MANUEL PEÑA GRAGERA MIR-2 MFYC SERVICIO DE URGENCIAS. HIC INDICE 1. EPIDEMIOLOGIA Y CONCEPTOS. 2. TIPOS DE TERAPIA 3. MANEJO DE LA HIPERGLUCEMIA
EMERGENCIA ENDOCRINA EN PERROS Y GATOS
 EMERGENCIA ENDOCRINA EN PERROS Y GATOS Amie Koening, DVM Department off Small Animal Medicine and Surgery, College of Veterinary Medicine, University of Georgia TÓPICOS CETOACIDOS DIABETICA SÍNDROME HIPEROSMOLAR
EMERGENCIA ENDOCRINA EN PERROS Y GATOS Amie Koening, DVM Department off Small Animal Medicine and Surgery, College of Veterinary Medicine, University of Georgia TÓPICOS CETOACIDOS DIABETICA SÍNDROME HIPEROSMOLAR
Las complicaciones hiperglucémicas agudas
 GUÍAS PARA MANEJO DE URGENCIAS CAPÍTULO II Coma hiperosmolar William Kattah, MD Jefe, Sección de Endocrinología Departamento de Medicina Interna Fundación Santa Fe de Bogotá INTRODUCCIÓN Las complicaciones
GUÍAS PARA MANEJO DE URGENCIAS CAPÍTULO II Coma hiperosmolar William Kattah, MD Jefe, Sección de Endocrinología Departamento de Medicina Interna Fundación Santa Fe de Bogotá INTRODUCCIÓN Las complicaciones
SINDROME HIPEROSMOLAR. Félix Miguel Puchulu
 SINDROME HIPEROSMOLAR Félix Miguel Puchulu Síndrome Hiperosmolar no cetósico (CHNC) Es un síndrome de grave estupor diabético, sin cetosis, con gran deshidratación y signos neurológicos que incluyen depresión
SINDROME HIPEROSMOLAR Félix Miguel Puchulu Síndrome Hiperosmolar no cetósico (CHNC) Es un síndrome de grave estupor diabético, sin cetosis, con gran deshidratación y signos neurológicos que incluyen depresión
Actualización en diabetes: control de la glucosa y prevención de la cetoacidosis diabética
 Actualización en diabetes: control de la glucosa y prevención de la cetoacidosis diabética RAQUEL GARCÍA MARTÍNEZ ENFERMERA EDUCADORA EN DIABETES H.U. VIRGEN DEL ROCIO Índice Qué es la diabetes? Tipos
Actualización en diabetes: control de la glucosa y prevención de la cetoacidosis diabética RAQUEL GARCÍA MARTÍNEZ ENFERMERA EDUCADORA EN DIABETES H.U. VIRGEN DEL ROCIO Índice Qué es la diabetes? Tipos
Y CETOSIS. Marta Hernández García.
 HIPERGLUCEMIA Y CETOSIS Marta Hernández García www.arnau.scs.es CASO CLÍNICO 1 Paciente varón de 55 años con diabetes mellitus desde los 32 años, tratada con insulina, que acude a su médico de familia
HIPERGLUCEMIA Y CETOSIS Marta Hernández García www.arnau.scs.es CASO CLÍNICO 1 Paciente varón de 55 años con diabetes mellitus desde los 32 años, tratada con insulina, que acude a su médico de familia
ESTADO HIPEROSMOLAR NO CETOSICO
 ESTADO HIPEROSMOLAR NO CETOSICO Andrés F. Vásquez Interno HUN, Antonio Avendaño Medicina Critica, Elias Forero Medicina Interna, Maria Ines Peñaloza Interno HUN, Alberto Segebre Medico Endocrinologo Complicación
ESTADO HIPEROSMOLAR NO CETOSICO Andrés F. Vásquez Interno HUN, Antonio Avendaño Medicina Critica, Elias Forero Medicina Interna, Maria Ines Peñaloza Interno HUN, Alberto Segebre Medico Endocrinologo Complicación
CETO ACIDOSIS DIABETICA. Dra. MARIA VICTORIA URUEÑA Endocrino Pediatra Miembro de Número ACE Miembro Fundador ACEP Asoc. Colombiana de Diabetes-2016
 CETO ACIDOSIS DIABETICA Dra. MARIA VICTORIA URUEÑA Endocrino Pediatra Miembro de Número ACE Miembro Fundador ACEP Asoc. Colombiana de Diabetes-2016 Caso Clínico Definición de CAD Incidencia y Mortalidad
CETO ACIDOSIS DIABETICA Dra. MARIA VICTORIA URUEÑA Endocrino Pediatra Miembro de Número ACE Miembro Fundador ACEP Asoc. Colombiana de Diabetes-2016 Caso Clínico Definición de CAD Incidencia y Mortalidad
Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario
 Papel del farmacéutico en el abordaje del paciente con diabetes 5 Octubre 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez Servicio de Farmacia HGUGM Índice
Papel del farmacéutico en el abordaje del paciente con diabetes 5 Octubre 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez Servicio de Farmacia HGUGM Índice
Descompensación Cetoacidótica en el Enfermo Diabético
 Descompensación Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE. IX Curso de Diabetes MIR
Descompensación Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE. IX Curso de Diabetes MIR
COMPLICACIONES AGUDAS DE LA DIABETES LINA MARIA GOMEZ RAMIREZ R3 MEDICINA INTERNA POBA/UBA
 COMPLICACIONES AGUDAS DE LA DIABETES LINA MARIA GOMEZ RAMIREZ R3 MEDICINA INTERNA POBA/UBA CETOACIDOSIS DIABETICA CETOACIDOSIS DIABETICA Definiciòn Es la deficiencia absoluta o casi absoluta de insulina
COMPLICACIONES AGUDAS DE LA DIABETES LINA MARIA GOMEZ RAMIREZ R3 MEDICINA INTERNA POBA/UBA CETOACIDOSIS DIABETICA CETOACIDOSIS DIABETICA Definiciòn Es la deficiencia absoluta o casi absoluta de insulina
PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO
 PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO TRATAMIENTO DE LA HIPERGLUCEMIA SIMPLE Hiperglucemia simple sin datos de CAD ni de SH (ausencia de clínica neurológica,
PROTOCOLO DE MANEJO EN URGENCIAS DE LAS COMPLICACIONES AGUDAS DEL PACIENTE DIABÉTICO TRATAMIENTO DE LA HIPERGLUCEMIA SIMPLE Hiperglucemia simple sin datos de CAD ni de SH (ausencia de clínica neurológica,
Descompensaciones Cetoacidótica en el Enfermo Diabético
 Descompensaciones Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE IV Curso de Diabetes MIR
Descompensaciones Cetoacidótica en el Enfermo Diabético Dr. Juan Francisco Merino Torres Servicio de Endocrinología Unidad de Referencia en Diabetes Hospital Universitario LA FE IV Curso de Diabetes MIR
TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS
 TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS 1. Suspender fármacos antidiabéticos previos 2. S. glucosado 5% (500cc/ 4 horas) 3. Suplementos de K+ según niveles y Función renal
TABLA XXI.- EL DIABETICO QUE INGRESA, NO COME Y ESTA SOMETIDO A SUEROS 1. Suspender fármacos antidiabéticos previos 2. S. glucosado 5% (500cc/ 4 horas) 3. Suplementos de K+ según niveles y Función renal
CETOACIDOSIS DIABETICA HENRY TOVAR CORTES MEDICO INTERNISTA ENDOCRINOLOGO PROFESOR DE MEDINA INTERNA URGENCIAS HOSPITAL DE SAN JOSE-FUCS BOGOTA
 CETOACIDOSIS DIABETICA HENRY TOVAR CORTES MEDICO INTERNISTA ENDOCRINOLOGO PROFESOR DE MEDINA INTERNA URGENCIAS HOSPITAL DE SAN JOSE-FUCS BOGOTA grgggggrgrr ciencias de la salud hospital de San José Dr.
CETOACIDOSIS DIABETICA HENRY TOVAR CORTES MEDICO INTERNISTA ENDOCRINOLOGO PROFESOR DE MEDINA INTERNA URGENCIAS HOSPITAL DE SAN JOSE-FUCS BOGOTA grgggggrgrr ciencias de la salud hospital de San José Dr.
Crisis Hiperglicémicas: Cetoacidosis Diabética y Estado Hiperosmolar Hiperglicémico. María Margarita Rivas Diabetológa Unidad de Diabetes HSJD
 Crisis Hiperglicémicas: Cetoacidosis Diabética y Estado Hiperosmolar Hiperglicémico María Margarita Rivas Diabetológa Unidad de Diabetes HSJD Mayo 2017 DIABETES CARE, VOLUME 32, NUMBER 7, JULY 2009 MINSAL
Crisis Hiperglicémicas: Cetoacidosis Diabética y Estado Hiperosmolar Hiperglicémico María Margarita Rivas Diabetológa Unidad de Diabetes HSJD Mayo 2017 DIABETES CARE, VOLUME 32, NUMBER 7, JULY 2009 MINSAL
COMA DIABETICO DR. CARLOS A. CONSUEGRA PROFESOR DE MEDICINA INTERNA DIVISION DE POSTGRADO UNIVERSIDAD LIBRE BARRANQUILLA
 COMA DIABETICO COMA DIABETICO DR. CARLOS A. CONSUEGRA PROFESOR DE MEDICINA INTERNA DIVISION DE POSTGRADO UNIVERSIDAD LIBRE BARRANQUILLA La diabetes Mellitus es un grupo de enfermedades metabólicas caracterizada
COMA DIABETICO COMA DIABETICO DR. CARLOS A. CONSUEGRA PROFESOR DE MEDICINA INTERNA DIVISION DE POSTGRADO UNIVERSIDAD LIBRE BARRANQUILLA La diabetes Mellitus es un grupo de enfermedades metabólicas caracterizada
Tratamiento del síndrome hiperglucémico hiperosmolar en adultos diabéticos tipo 2 en el segundo y tercer niveles de atención
 CIE 0: Diabetes mellitus (E 0- E4) Diabetes mellitus no insulino dependiente, con coma E.0 Diabetes mellitus no insulino dependiente, con complicaciones no específicadas Tratamiento del síndrome hiperglucémico
CIE 0: Diabetes mellitus (E 0- E4) Diabetes mellitus no insulino dependiente, con coma E.0 Diabetes mellitus no insulino dependiente, con complicaciones no específicadas Tratamiento del síndrome hiperglucémico
COMPLICACIONES AGUDAS DE LA DIABETES MELLITUS DR.D.FCO JOSE RODRIGUEZ SELLES 07/06/2017 HGU DE ELDA
 COMPLICACIONES AGUDAS DE LA DIABETES MELLITUS DR.D.FCO JOSE RODRIGUEZ SELLES 07/06/2017 HGU DE ELDA HIPOGLUCEMIA AGUDA CETOACIDOSIS AGUDA ESTADO HIPERGLUCEMICO HIPEROSMOLAR HIPOGLUCEMIA AGUDA CONCEPTO:
COMPLICACIONES AGUDAS DE LA DIABETES MELLITUS DR.D.FCO JOSE RODRIGUEZ SELLES 07/06/2017 HGU DE ELDA HIPOGLUCEMIA AGUDA CETOACIDOSIS AGUDA ESTADO HIPERGLUCEMICO HIPEROSMOLAR HIPOGLUCEMIA AGUDA CONCEPTO:
COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO. Eduardo Vesco
 COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO Eduardo Vesco HIPOGLUCEMIA Es un sindrome clinico multifactorial caracterizado por cifras de glucosa en sangre inferiores a 45mg/dl, síntomas de neuroglucopenia
COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO Eduardo Vesco HIPOGLUCEMIA Es un sindrome clinico multifactorial caracterizado por cifras de glucosa en sangre inferiores a 45mg/dl, síntomas de neuroglucopenia
II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital. Ana de Lorenzo Pinto Servicio de Farmacia HGUGM
 II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital Ana de Lorenzo Pinto Servicio de Farmacia HGUGM En cuántos de vuestros hospitales hay farmacéuticos dedicados
II Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital Ana de Lorenzo Pinto Servicio de Farmacia HGUGM En cuántos de vuestros hospitales hay farmacéuticos dedicados
Crisis hiperglicémica. Dr. Ivan Solis Opazo, FACP Hospital Clinico Universidad de Chile
 Crisis hiperglicémica Dr. Ivan Solis Opazo, FACP Hospital Clinico Universidad de Chile Cetoacidosis diabética y Sd. Hiperosmolar no cetósico Dr. Ivan Solis Opazo, FACP Hospital Clinico Universidad de Chile
Crisis hiperglicémica Dr. Ivan Solis Opazo, FACP Hospital Clinico Universidad de Chile Cetoacidosis diabética y Sd. Hiperosmolar no cetósico Dr. Ivan Solis Opazo, FACP Hospital Clinico Universidad de Chile
Emergencias hiperglucémicas en pacientes adultos con diabetes. Félix Miguel Puchulu
 Emergencias hiperglucémicas en pacientes adultos con diabetes Félix Miguel Puchulu CETOACIDOSIS DIABETICA (CAD) 1)Causas predisponentes a)el enfermo y su momento biológico (niño, embarazada). b) La enfermedad
Emergencias hiperglucémicas en pacientes adultos con diabetes Félix Miguel Puchulu CETOACIDOSIS DIABETICA (CAD) 1)Causas predisponentes a)el enfermo y su momento biológico (niño, embarazada). b) La enfermedad
Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario
 1ª Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital 9 Junio 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez
1ª Jornada de Actualización en el abordaje de la Diabetes Mellitus desde la Farmacia de Hospital 9 Junio 2016 Manejo de la hiperglucemia en Urgencias y en el ingreso Hospitalario Raquel García Sánchez
Fluidoterapia: Cuidados e implicaciones
 Fluidoterapia: Cuidados e implicaciones Camilo Duque Ortiz* Docente Facultad de Enfermería Universidad Pontificia Bolivariana *Esp. en Cuidado de Enfermería al Adulto en Estado Crítico de Salud. UdeA Mg.
Fluidoterapia: Cuidados e implicaciones Camilo Duque Ortiz* Docente Facultad de Enfermería Universidad Pontificia Bolivariana *Esp. en Cuidado de Enfermería al Adulto en Estado Crítico de Salud. UdeA Mg.
INTEGRACION DEL METABOLISMO DRA. CARMEN AIDA MARTINEZ
 INTEGRACION DEL METABOLISMO DRA. CARMEN AIDA MARTINEZ Sustratos Energéticos Estructurales Sustratos Carbohidratos: Almacenamos como glucógeno (0.2 Kg) (18 hrs ) Lípidos: Almacenamos como Triglicéridos
INTEGRACION DEL METABOLISMO DRA. CARMEN AIDA MARTINEZ Sustratos Energéticos Estructurales Sustratos Carbohidratos: Almacenamos como glucógeno (0.2 Kg) (18 hrs ) Lípidos: Almacenamos como Triglicéridos
Es un conjunto de síndromes clínicos; Presentan hiperglucemia en ayunas; Hay una ó de la ; Se alteran todos los metabolismos; Frecuencia: en
 Es un conjunto de síndromes clínicos; Presentan hiperglucemia en ayunas; Hay una ó de la ; Se alteran todos los metabolismos; Frecuencia: en paulatino aumento Poseen gran heterogeneidad Concepto Criterios
Es un conjunto de síndromes clínicos; Presentan hiperglucemia en ayunas; Hay una ó de la ; Se alteran todos los metabolismos; Frecuencia: en paulatino aumento Poseen gran heterogeneidad Concepto Criterios
COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO (II):
 COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO (II): CETOACIDOSIS DIABÉTICA Y COMA HIPEROSMOLAR Autores: Dra. Elena Villa Bastías residente de cirugía general Dr. Antonio del Fresno residente de cirugía
COMPLICACIONES AGUDAS DEL PACIENTE DIABETICO (II): CETOACIDOSIS DIABÉTICA Y COMA HIPEROSMOLAR Autores: Dra. Elena Villa Bastías residente de cirugía general Dr. Antonio del Fresno residente de cirugía
Con diagnóstico presuntivo de cetoacidosis diabética debut cuál es la conducta inicial más adecuada?
 CASO CLINICO Paciente de 10 años de edad, sin antecedentes patológicos a destacar, es traído a la guardia con un cuadro de decaimiento, dolor abdominal, náuseas, vómitos, poliuria y polidipsia de 4 días
CASO CLINICO Paciente de 10 años de edad, sin antecedentes patológicos a destacar, es traído a la guardia con un cuadro de decaimiento, dolor abdominal, náuseas, vómitos, poliuria y polidipsia de 4 días
Emergencias Hiperglicémicas. Dr. Alejandro Moya Álvarez, IFEM, FCCS Especialista en Medicina de Emergencias Hospital Dr. R.
 Emergencias Hiperglicémicas Dr. Alejandro Moya Álvarez, IFEM, FCCS Especialista en Medicina de Emergencias Hospital Dr. R.A Calderón Guardia 6% de la población mundial es víctima de la Diabetes Mellitus
Emergencias Hiperglicémicas Dr. Alejandro Moya Álvarez, IFEM, FCCS Especialista en Medicina de Emergencias Hospital Dr. R.A Calderón Guardia 6% de la población mundial es víctima de la Diabetes Mellitus
Urgencias Endocrinas en el gato.
 Urgencias Endocrinas en el gato. Cetoacidosis Diabética: La cetoacidosis diabética (DKA) es una complicación grave de la diabetes mellitus (DM) y debe ser considerada como una emergencia médica. La DKA
Urgencias Endocrinas en el gato. Cetoacidosis Diabética: La cetoacidosis diabética (DKA) es una complicación grave de la diabetes mellitus (DM) y debe ser considerada como una emergencia médica. La DKA
TEMA : Cetoacidosis diabética y estado hiperglicémico hiperosmolar: un enfoque práctico
 TEMA 12-2016: Cetoacidosis diabética y estado hiperglicémico hiperosmolar: un enfoque práctico ISSN 2215-2741 Hospital San Juan de Dios, San José, Costa Rica. Fundado en 1845 Recibido: 28/12/2015 Aceptado:
TEMA 12-2016: Cetoacidosis diabética y estado hiperglicémico hiperosmolar: un enfoque práctico ISSN 2215-2741 Hospital San Juan de Dios, San José, Costa Rica. Fundado en 1845 Recibido: 28/12/2015 Aceptado:
Composición. Cada 100 ml de solución contiene: cloruro de sodio 10 g. agua para inyectables c.s.p. 100 ml. Proporciona meq/ml:
 Composición Cada 100 ml de solución contiene: cloruro de sodio 10 g agua para inyectables c.s.p. 100 ml Proporciona meq/ml: 1 / 13 sodio 1,711 Cloruro 1,711 Osmolaridad 3,422 mosmol/ml. Acción farmacológica
Composición Cada 100 ml de solución contiene: cloruro de sodio 10 g agua para inyectables c.s.p. 100 ml Proporciona meq/ml: 1 / 13 sodio 1,711 Cloruro 1,711 Osmolaridad 3,422 mosmol/ml. Acción farmacológica
EMERGENCIAS HIPERGLICÉMICAS KETOACIDOSIS Y COMA HIPEROSMOLAR
 EMERGENCIAS HIPERGLICÉMICAS KETOACIDOSIS Y COMA HIPEROSMOLAR Dr Pablo Olmos Coelho Profesor Asociado de Medicina Departamento de Nutrición, Diabetes y Metabolismo 4º Piso, Edificio Gastroenterología Polmos@med
EMERGENCIAS HIPERGLICÉMICAS KETOACIDOSIS Y COMA HIPEROSMOLAR Dr Pablo Olmos Coelho Profesor Asociado de Medicina Departamento de Nutrición, Diabetes y Metabolismo 4º Piso, Edificio Gastroenterología Polmos@med
Diabetes e hiperglicemia en el paciente hospitalizado Terapia de transición : de la emergencia al alta
 Diabetes e hiperglicemia en el paciente hospitalizado Terapia de transición : de la emergencia al alta Dr. Felipe Pollak C. Depto. de Nutrición, Diabetes y Metabolismo Facultad de Medicina P. Universidad
Diabetes e hiperglicemia en el paciente hospitalizado Terapia de transición : de la emergencia al alta Dr. Felipe Pollak C. Depto. de Nutrición, Diabetes y Metabolismo Facultad de Medicina P. Universidad
Fisiopatología del Equilibrio Ácido-Base ACIDOSIS
 Fisiopatología del Equilibrio Ácido-Base ACIDOSIS Prof. Marcos Moreira Espinoza Instituto de Farmacología y Morfofisiologia Universidad Austral de Chile ALTERACIONES DEL EQUILIBRIO ACIDO BASE: I. ACIDOSIS:
Fisiopatología del Equilibrio Ácido-Base ACIDOSIS Prof. Marcos Moreira Espinoza Instituto de Farmacología y Morfofisiologia Universidad Austral de Chile ALTERACIONES DEL EQUILIBRIO ACIDO BASE: I. ACIDOSIS:
CETOACIDOSIS DIABÉTICA y Estado Hiperosmolar no cetósico
 CETOACIDOSIS DIABÉTICA y Estado Hiperosmolar no cetósico 1. Epidemiología La incidencia de cetoacidosis diabética (CAD) se ha estimado en 2-14 por 100.000 habitantes. Más del 20% de los pacientes ingresa-
CETOACIDOSIS DIABÉTICA y Estado Hiperosmolar no cetósico 1. Epidemiología La incidencia de cetoacidosis diabética (CAD) se ha estimado en 2-14 por 100.000 habitantes. Más del 20% de los pacientes ingresa-
GUIAS DE ESTUDIO PARA TERCER PARCIAL DE TEORIA
 UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS 2017 CIENCIAS BASICAS Y BIOLOGICAS U.D. BIOQUIMICA SEGUNDO AÑO GUIAS DE ESTUDIO PARA TERCER PARCIAL DE TEORIA GUIA DE ESTUDIO No. 14:
UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS 2017 CIENCIAS BASICAS Y BIOLOGICAS U.D. BIOQUIMICA SEGUNDO AÑO GUIAS DE ESTUDIO PARA TERCER PARCIAL DE TEORIA GUIA DE ESTUDIO No. 14:
Fisiología. Principal catión extrecelular. Impermeable para membrana plasmática. Concentración plasmática regulada por ingesta y excreción de AGUA!
 Sodio?? Fisiología Principal catión extrecelular. Impermeable para membrana plasmática. Concentración plasmática regulada por ingesta y excreción de AGUA! Fisiología Hiponatremia: Dificultad para excretar
Sodio?? Fisiología Principal catión extrecelular. Impermeable para membrana plasmática. Concentración plasmática regulada por ingesta y excreción de AGUA! Fisiología Hiponatremia: Dificultad para excretar
Semana de Congresos y Jornadas Nacionales 201 Por un niño sano en un mundo mejor 24, 25, 26, 27 y 28 de abril de 2017 Ciudad de Buenos Aires
 Semana de Congresos y Jornadas Nacionales 201 Por un niño sano en un mundo mejor 24, 25, 26, 27 y 28 de abril de 2017 Ciudad de Buenos Aires Manejo del Coma Hiperosmolar Mabel Ferraro. Servicio de Nutrición
Semana de Congresos y Jornadas Nacionales 201 Por un niño sano en un mundo mejor 24, 25, 26, 27 y 28 de abril de 2017 Ciudad de Buenos Aires Manejo del Coma Hiperosmolar Mabel Ferraro. Servicio de Nutrición
Hipernatremias Natremia > 145 meq/l OSMOLARIDAD EFECTIVA = 2 Na+(mmol/L) + glicemia(mg/dl) 18 Estado de hiperosmolaridad efectiva o hipertonicidad
 Hipernatremia Hipernatremias Natremia > 145 meq/l OSMOLARIDAD EFECTIVA = 2 Na + (mmol/l) + glicemia(mg/dl) 18 Estado de hiperosmolaridad efectiva o hipertonicidad Hipernatremia Población hospitalaria general
Hipernatremia Hipernatremias Natremia > 145 meq/l OSMOLARIDAD EFECTIVA = 2 Na + (mmol/l) + glicemia(mg/dl) 18 Estado de hiperosmolaridad efectiva o hipertonicidad Hipernatremia Población hospitalaria general
International Relations Council Educational Resources: Spanish
 International Relations Council Educational Resources: Spanish Module 4: Cetoacidosis Diabética 1. Introducción La cetoacidosis diabética (CAD) es la complicación metabólica aguda más frecuente en los
International Relations Council Educational Resources: Spanish Module 4: Cetoacidosis Diabética 1. Introducción La cetoacidosis diabética (CAD) es la complicación metabólica aguda más frecuente en los
MANEJO DEL ESTADO HIPEROSMOLAR
 MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
METFORMINA Y TIAZOLIDINEDIONAS
 METFORMINA Y TIAZOLIDINEDIONAS Dra. Karla Patricia Martínez Rocha. Medicina Interna- Endocrinología La selección de una intervención El principio más importante: Para el paciente individual, el nivel de
METFORMINA Y TIAZOLIDINEDIONAS Dra. Karla Patricia Martínez Rocha. Medicina Interna- Endocrinología La selección de una intervención El principio más importante: Para el paciente individual, el nivel de
Sustratos Estructurales Energéticos
 Alimentación Ayuno Sustratos Estructurales Energéticos Sustratos Carbohidratos: Almacenamos como glucógeno (0.2 Kg) (18 hrs ) Lípidos: Almacenamos como Trigliceridos (15 Kg) ( 3meses ) Proteínas: Estructurales
Alimentación Ayuno Sustratos Estructurales Energéticos Sustratos Carbohidratos: Almacenamos como glucógeno (0.2 Kg) (18 hrs ) Lípidos: Almacenamos como Trigliceridos (15 Kg) ( 3meses ) Proteínas: Estructurales
DEBUT DIABÉTICO ASOCIADO A PANCREATITIS AGUDA Y OBESIDAD MÓRBIDA
 DEBUT DIABÉTICO ASOCIADO A PANCREATITIS AGUDA Y OBESIDAD MÓRBIDA Espejo Gil, A; Gómez Carrillo, V; Carmona López, D; Salazar de Troya, C; Jiménez Recio, A; Rivera Cabeo, I; Gómez Huelgas, R. Hospital Regional
DEBUT DIABÉTICO ASOCIADO A PANCREATITIS AGUDA Y OBESIDAD MÓRBIDA Espejo Gil, A; Gómez Carrillo, V; Carmona López, D; Salazar de Troya, C; Jiménez Recio, A; Rivera Cabeo, I; Gómez Huelgas, R. Hospital Regional
VI- MARCO DE REFERENCIA.
 VI- MARCO DE REFERENCIA. El paciente diabético representa un 30-40% en los servicios de urgencias hospitalarios y un 25% de los hospitalizados, tanto en las áreas médicas como quirúrgicas, en estudios
VI- MARCO DE REFERENCIA. El paciente diabético representa un 30-40% en los servicios de urgencias hospitalarios y un 25% de los hospitalizados, tanto en las áreas médicas como quirúrgicas, en estudios
Se ordena PLACA DE TORAX, ELECTROCARDIOGRAMA (ECG) Y EXÁMENES DE LABORATORIO mostrando los siguientes resultados:
 CASO CLINICO 1 ANAMNESIS Paciente de sexo femenino de 76 años que ingresa en el servicio de urgencias por deterioro progresivo de su nivel de conciencia. Su familia refiere que en los últimos dos meses
CASO CLINICO 1 ANAMNESIS Paciente de sexo femenino de 76 años que ingresa en el servicio de urgencias por deterioro progresivo de su nivel de conciencia. Su familia refiere que en los últimos dos meses
Vista General del METABOLISMO INTERMEDIARIO Dr. Mynor A. Leiva Enríquez
 UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS FASE I, Unidad Didáctica: BIOQUÍMICA MÉDICA 2º AÑO CICLO ACADÉMICO 2,012 Vista General del METABOLISMO INTERMEDIARIO Dr. Mynor A. Leiva
UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS FASE I, Unidad Didáctica: BIOQUÍMICA MÉDICA 2º AÑO CICLO ACADÉMICO 2,012 Vista General del METABOLISMO INTERMEDIARIO Dr. Mynor A. Leiva
CETOACIDOSIS DIABÉTICA: CONTROVERSIAS EN EL MANEJO INICIAL COMPLICACIONES EN EMERGENCIAS Y CUIDADOS CRÍTICOS
 8 CONGRESO ARGENTINO de Emergencias y Cuidados Críticos en Pediatría. 26 al 28 de Abril de 2017. Ciudad Autónoma de Buenos Aires. CETOACIDOSIS DIABÉTICA: CONTROVERSIAS EN EL MANEJO INICIAL COMPLICACIONES
8 CONGRESO ARGENTINO de Emergencias y Cuidados Críticos en Pediatría. 26 al 28 de Abril de 2017. Ciudad Autónoma de Buenos Aires. CETOACIDOSIS DIABÉTICA: CONTROVERSIAS EN EL MANEJO INICIAL COMPLICACIONES
Evaluación y Manejo Inicial de Shock en Trauma
 Evaluación y Manejo Inicial de Shock en Trauma Juan A. González Sánchez,, M.D. Director Departamento Medicina de Emergencia Universidad de Puerto Rico Objetivos Definir shock y sus causas Describir signos
Evaluación y Manejo Inicial de Shock en Trauma Juan A. González Sánchez,, M.D. Director Departamento Medicina de Emergencia Universidad de Puerto Rico Objetivos Definir shock y sus causas Describir signos
Transporte de glucosa al interior de las células de mamífero
 Introducción Importancia de la homeostasis de la glucosa: Proporciona energía Importantísima en las reacciones anapleróticas del ciclo de Krebs Regenera el oxalacetato Piruvato Oxalacetato (Piruvato carboxilasa)
Introducción Importancia de la homeostasis de la glucosa: Proporciona energía Importantísima en las reacciones anapleróticas del ciclo de Krebs Regenera el oxalacetato Piruvato Oxalacetato (Piruvato carboxilasa)
DESHIDRATACIÓN EN PEDIATRIA PEDIATRIA
 DESHIDRATACIÓN EN PEDIATRIA H. G. DR DARIO FERNANDEZ F. SERVICIO DE URGENCIAS PEDIATRIA DR JOSE ALBERTO CASTILLO DEFINICIÓN Es el estado clínico consecutivo a la perdida de agua y electrolitos del organismo
DESHIDRATACIÓN EN PEDIATRIA H. G. DR DARIO FERNANDEZ F. SERVICIO DE URGENCIAS PEDIATRIA DR JOSE ALBERTO CASTILLO DEFINICIÓN Es el estado clínico consecutivo a la perdida de agua y electrolitos del organismo
Revista de Actualización Clínica Volumen 36 2013. el no cumplimiento de los cuidados que el paciente requiere para conservar su integridad física.
 COMA DIABETICO Mollinedo Patzi Marcela Andrea 1 Huayta Prado Jose Manuel 2 RESUMEN El coma diabético es la complicación de mayor gravedad en pacientes que padecen de diabetes mellitus y se caracteriza
COMA DIABETICO Mollinedo Patzi Marcela Andrea 1 Huayta Prado Jose Manuel 2 RESUMEN El coma diabético es la complicación de mayor gravedad en pacientes que padecen de diabetes mellitus y se caracteriza
FICHA TÉCNICA. Solución transparente e incolora, sin partículas visibles, estéril y apirógena.
 FICHA TÉCNICA 1. NOMBRE DEL MEDICAMENTO Cloruro de sodio 0,9% PHYSAN solución para perfusión 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA - Cada 100 ml de solución contienen: Cloruro de sodio 0,9 g - Composición
FICHA TÉCNICA 1. NOMBRE DEL MEDICAMENTO Cloruro de sodio 0,9% PHYSAN solución para perfusión 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA - Cada 100 ml de solución contienen: Cloruro de sodio 0,9 g - Composición
S.Respiratorio TEJIDOS. Barreras mecánicas e inmunológicas
 S.Nervioso S.Endocrino S.Respiratorio S.Digestivo S.Cardiovasc. S.Renal S.O.M.A. TEJIDOS S.Reproductor Barreras mecánicas e inmunológicas Glándulas Endócrinas Concepto: Glándulas sin conducto excretor
S.Nervioso S.Endocrino S.Respiratorio S.Digestivo S.Cardiovasc. S.Renal S.O.M.A. TEJIDOS S.Reproductor Barreras mecánicas e inmunológicas Glándulas Endócrinas Concepto: Glándulas sin conducto excretor
NUTRICION PARENTERAL DEL RECIEN NACIDO. Dra. Reina Valdés Armenteros Hospital América Arias
 NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
NUTRICION PARENTERAL DEL RECIEN Dra. Reina Valdés Armenteros Hospital América Arias PRINCIPIOS EN LA NUTRICIÓN DEL RECIÉN No debe suprimirse el aporte de nutrientes al nacimiento. Proteínas y energía son
COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1
 Dra. María Rebeca Godoy COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1 Las complicaciones agudas son aquellas que se presentan de forma rápida y que pueden llevar a poner en peligro la vida del paciente.
Dra. María Rebeca Godoy COMPLICACIONES AGUDAS DE LA DIABETES TIPO 1 Las complicaciones agudas son aquellas que se presentan de forma rápida y que pueden llevar a poner en peligro la vida del paciente.
Diagnóstico positivo y enfoque de Laboratorio.
 Diagnóstico positivo y enfoque de Laboratorio. Lic. Celia A. Alonso Rodríguez J.Sección de Endocrinología Servicio de Laboratorio Clínico HCQ Hermanos Ameijeiras e-mail: celialon@infomed.sld.cu Diagnóstico
Diagnóstico positivo y enfoque de Laboratorio. Lic. Celia A. Alonso Rodríguez J.Sección de Endocrinología Servicio de Laboratorio Clínico HCQ Hermanos Ameijeiras e-mail: celialon@infomed.sld.cu Diagnóstico
Farmacología a de la insuficiencia cardiaca
 Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Farmacología a de la insuficiencia cardiaca En la insuficiencia cardiaca, el corazón n es incapaz de mantener un volumen minuto adecuado, en relación n con el retorno venoso y con las necesidades tisulares
Fecha de creación: Octubre de Fecha de última actualización: Diciembre de Fecha de próxima actualización: Noviembre de 2013
 Responsable: - Médicos Especialistas. - Médicos Generales. - Personal de Enfermería. - Personal asistencial de apoyo. DOCUMENTO DE APOYO Macroproceso: Atención al cliente Proceso: Todos los procesos asistenciales
Responsable: - Médicos Especialistas. - Médicos Generales. - Personal de Enfermería. - Personal asistencial de apoyo. DOCUMENTO DE APOYO Macroproceso: Atención al cliente Proceso: Todos los procesos asistenciales
Trastornos Del Potasio. Hipopotasemia
 Trastornos Del Potasio Hipopotasemia Hipopotasemia Es uno de los trastornos hidroelectrolíticos más frecuentes en la UTI. Se considera hipopotasemia cuando la concentración plasmática de potasio cae por
Trastornos Del Potasio Hipopotasemia Hipopotasemia Es uno de los trastornos hidroelectrolíticos más frecuentes en la UTI. Se considera hipopotasemia cuando la concentración plasmática de potasio cae por
Fluidoterapia intravenosa Qué es y para qué sirve?
 10 10.procedimientos clínicos Fluidoterapia intravenosa Qué es y para qué sirve? El objetivo principal de la fluidoterapia es la recuperación y el mantenimiento del equilibrio hidroelectrolítico del organismo,
10 10.procedimientos clínicos Fluidoterapia intravenosa Qué es y para qué sirve? El objetivo principal de la fluidoterapia es la recuperación y el mantenimiento del equilibrio hidroelectrolítico del organismo,
Agua y Sodio. Datos generales Agua. Datos generales Electrolitos 11/22/2012. Liquido extracelular. Liquido intracelular
 Agua y Sodio Agua Porcentaje del peso del cuerpo (PDC) Hombres: 60% Mujeres: 50% Lactantes: 75% Distribuición en el cuerpo Intracelular (2/3) (40% PDC) Extracelular (1/3) (20% PDC) Intersticial (15% PDC)
Agua y Sodio Agua Porcentaje del peso del cuerpo (PDC) Hombres: 60% Mujeres: 50% Lactantes: 75% Distribuición en el cuerpo Intracelular (2/3) (40% PDC) Extracelular (1/3) (20% PDC) Intersticial (15% PDC)
K + Tema 29: Alteraciones del potasio: hiperpotasemia e hipopotasemia. (sinónimos: hiper- e hipokalemia [o kaliemia]; Lat. kalium)
![K + Tema 29: Alteraciones del potasio: hiperpotasemia e hipopotasemia. (sinónimos: hiper- e hipokalemia [o kaliemia]; Lat. kalium) K + Tema 29: Alteraciones del potasio: hiperpotasemia e hipopotasemia. (sinónimos: hiper- e hipokalemia [o kaliemia]; Lat. kalium)](/thumbs/55/36263077.jpg) Tema 29: Alteraciones del potasio: hiperpotasemia e hipopotasemia (sinónimos: hiper- e hipokalemia [o kaliemia]; Lat. kalium) Generalidades Hiperpotasemia Manifestaciones clínicas Hipopotasemia Manifestaciones
Tema 29: Alteraciones del potasio: hiperpotasemia e hipopotasemia (sinónimos: hiper- e hipokalemia [o kaliemia]; Lat. kalium) Generalidades Hiperpotasemia Manifestaciones clínicas Hipopotasemia Manifestaciones
Tabla N 01 Características clínico-demográficas de los pacientes con CAD
 III. RESULTADOS Con la finalidad de brindar una mejor comprensión de los diferentes hallazgos de esta investigación, el comentario lo hemos agrupado en secciones que secuencialmente las iremos comentando
III. RESULTADOS Con la finalidad de brindar una mejor comprensión de los diferentes hallazgos de esta investigación, el comentario lo hemos agrupado en secciones que secuencialmente las iremos comentando
Historia del manejo de la Diabetes Mellitus a nivel intra-hospitalario
 Historia del manejo de la Diabetes Mellitus a nivel intra-hospitalario 1949-2008 Dr. Antonio Arteaga Llona Los Actores Antonio Arteaga 1954- Ignacio Ovalle 1954-1960 Santiago Soto 1968-1972 Alberto Maiz
Historia del manejo de la Diabetes Mellitus a nivel intra-hospitalario 1949-2008 Dr. Antonio Arteaga Llona Los Actores Antonio Arteaga 1954- Ignacio Ovalle 1954-1960 Santiago Soto 1968-1972 Alberto Maiz
POLIURIA. La homeostasis del sodio es más compleja, su excreción está regulada por el riñón mediante mecanismos neuro-hormonales e intrarrenales.
 POLIURIA DEFINICION: Etimológicamente poliuria significa mucha diuresis. No hay un consenso sobre su definición, sin embargo, se tiende a definir como un volumen urinario inapropiadamente alto para el
POLIURIA DEFINICION: Etimológicamente poliuria significa mucha diuresis. No hay un consenso sobre su definición, sin embargo, se tiende a definir como un volumen urinario inapropiadamente alto para el
La cetoacidosis diabética (CAD) es un trastorno
 CAPÍTULO I Cetoacidosis diabética Fernando Lizcano, MD, PhD Profesor Asociado, Facultad de Medicina, Universidad de La Sabana Endocrinólogo Asociado Fundación Cardio-Infantil Bogotá CONCEPTOS GENERALES
CAPÍTULO I Cetoacidosis diabética Fernando Lizcano, MD, PhD Profesor Asociado, Facultad de Medicina, Universidad de La Sabana Endocrinólogo Asociado Fundación Cardio-Infantil Bogotá CONCEPTOS GENERALES
ERRORES EN EL MANEJO DEL SODIO
 36 Congreso Argentino de Pediatría Mar del Plata, 24, 25, 26 y 27 de septiembre de 2013. Mesa Redonda Controversias en el manejo de los desequilibrios hidroelectrolíticos Viernes 27 de septiembre, 14:30
36 Congreso Argentino de Pediatría Mar del Plata, 24, 25, 26 y 27 de septiembre de 2013. Mesa Redonda Controversias en el manejo de los desequilibrios hidroelectrolíticos Viernes 27 de septiembre, 14:30
FICHA TECNICA SOLUCIÓN FISIOLÓGICA JAYOR CLORURO DE SODIO 0,9% Solución Parenteral de Gran Volumen
 1. NOMBRE DEL MEDICAMENTO Solución Fisiológica Jayor Cloruro de Sodio 0,9 % 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA - Cada 100 ml de solución contiene: Cloruro de sodio 0,9 g - Composición electrolítica:
1. NOMBRE DEL MEDICAMENTO Solución Fisiológica Jayor Cloruro de Sodio 0,9 % 2. COMPOSICIÓN CUALITATIVA Y CUANTITATIVA - Cada 100 ml de solución contiene: Cloruro de sodio 0,9 g - Composición electrolítica:
HIPOADRENOCORTICISMO CANINO o ENFERMEDAD ADDISON
 HIPOADRENOCORTICISMO CANINO o ENFERMEDAD ADDISON Este tema tiene por objetivo poner en conocimiento de los veterinarios que recién comienzan, y a la vez hacer pensar; a aquellos que tienen años en el ejercicio
HIPOADRENOCORTICISMO CANINO o ENFERMEDAD ADDISON Este tema tiene por objetivo poner en conocimiento de los veterinarios que recién comienzan, y a la vez hacer pensar; a aquellos que tienen años en el ejercicio
Alteraciones de los Fluidos Corporales, Electrolitos
 Alteraciones de los Fluidos Corporales, Electrolitos Introducción Abner J. Gutiérrez Chávez, MVZ, MC. Facultad de Medicina Veterinaria y Zootecnia, UNAM. Dpto. Producción Animal: Rumiantes Existen diversas
Alteraciones de los Fluidos Corporales, Electrolitos Introducción Abner J. Gutiérrez Chávez, MVZ, MC. Facultad de Medicina Veterinaria y Zootecnia, UNAM. Dpto. Producción Animal: Rumiantes Existen diversas
Vista General del METABOLISMO INTERMEDIARIO Dr. Mynor A. Leiva Enríquez
 UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS FASE I, Unidad Didáctica: BIOQUÍMICA MÉDICA 2º AÑO CICLO ACADÉMICO 2,013 Vista General del METABOLISMO INTERMEDIARIO Dr. Mynor A. Leiva
UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS FASE I, Unidad Didáctica: BIOQUÍMICA MÉDICA 2º AÑO CICLO ACADÉMICO 2,013 Vista General del METABOLISMO INTERMEDIARIO Dr. Mynor A. Leiva
Complicaciones agudas de la diabetes mellitus DR ALEJANDRO DAÍN ESP EN MEDICINA INTERNA, DIABETES Y NUTRICIÓN
 Complicaciones agudas de la diabetes mellitus DR ALEJANDRO DAÍN ESP EN MEDICINA INTERNA, DIABETES Y NUTRICIÓN COMPLICACIONES AGUDAS: comprometen la vida!! Hiperglucémicas: CAD CHNC Hipoglucémicas 2 1.
Complicaciones agudas de la diabetes mellitus DR ALEJANDRO DAÍN ESP EN MEDICINA INTERNA, DIABETES Y NUTRICIÓN COMPLICACIONES AGUDAS: comprometen la vida!! Hiperglucémicas: CAD CHNC Hipoglucémicas 2 1.
Desnutrición Clínica hasta donde influye la enfermedad aguda?
 Desnutrición Clínica hasta donde influye la enfermedad aguda? Prof. Abelardo García de Lorenzo y Mateos Catedrático de Medicina Crítica y Metabolismo Jefe de Servicio de Medicina Intensiva y Quemados Críticos
Desnutrición Clínica hasta donde influye la enfermedad aguda? Prof. Abelardo García de Lorenzo y Mateos Catedrático de Medicina Crítica y Metabolismo Jefe de Servicio de Medicina Intensiva y Quemados Críticos
RELACION ENTRE LOS NIVELES DE TESTOSTERONA Y LA SENSIBILIDAD A LA INSULINA EN EL SINDROME METABOLICO Y LA DIABETES MELLITUS
 RELACION ENTRE LOS NIVELES DE TESTOSTERONA Y LA SENSIBILIDAD A LA INSULINA EN EL SINDROME METABOLICO Y LA DIABETES MELLITUS MC. AIMEE ALVAREZ ALVAREZ INSTITUTO NACIONAL DE ENDOCRINOLOGIA RELACION ENTRE
RELACION ENTRE LOS NIVELES DE TESTOSTERONA Y LA SENSIBILIDAD A LA INSULINA EN EL SINDROME METABOLICO Y LA DIABETES MELLITUS MC. AIMEE ALVAREZ ALVAREZ INSTITUTO NACIONAL DE ENDOCRINOLOGIA RELACION ENTRE
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA
 Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
Dr. Max Santiago Bordelois Abdo Esp. 2do Grado en Medicina Intensiva y Emergencias. Profesor Auxiliar CUBA Se presenta entre un 5 y 7 % del embarazo. TA diastólica > ó = a 110 mmhg en una toma aislada.
En general es un parámetro que indica la función renal, aunque puede estar alterado en otras enfermedades o en casos de deshidratación.
 UREA La urea es el resultado final del metabolismo de las proteínas y se elimina por la orina. Si el riñón no funciona bien la urea se acumula en la sangre y se eleva su concentración. En general es un
UREA La urea es el resultado final del metabolismo de las proteínas y se elimina por la orina. Si el riñón no funciona bien la urea se acumula en la sangre y se eleva su concentración. En general es un
DIABETES MELLITUS Y DIABETES GESTACIONAL Hay alguna diferencia en un cuadro agudo?
 DIABETES MELLITUS Y DIABETES GESTACIONAL Hay alguna diferencia en un cuadro agudo? DR. EVERARDO IBARRA ESTRADA MEDICINA MATERNO FETAL HOSPITAL MATERNO PERINATAL MONICA PRETELINI SAÉNZ La Diabetes Mellitus
DIABETES MELLITUS Y DIABETES GESTACIONAL Hay alguna diferencia en un cuadro agudo? DR. EVERARDO IBARRA ESTRADA MEDICINA MATERNO FETAL HOSPITAL MATERNO PERINATAL MONICA PRETELINI SAÉNZ La Diabetes Mellitus
Metabolismo de Na + y K + Dr. Gustavo Ramos Jiménez
 Metabolismo de Na + y K + Dr. Gustavo Ramos Jiménez Soluto : Solvente [NA] Tonicidad / Osmolalidad Hiponatremia Hipernatremia Causas de hiponatremia LEC contraído LEC aumentado LEC normal Causas de hiponatremia
Metabolismo de Na + y K + Dr. Gustavo Ramos Jiménez Soluto : Solvente [NA] Tonicidad / Osmolalidad Hiponatremia Hipernatremia Causas de hiponatremia LEC contraído LEC aumentado LEC normal Causas de hiponatremia
PÁNCREAS ENDÓCRINO. Dr. José I. Alvez da Cruz Depto. Fisiopatología
 PÁNCREAS ENDÓCRINO Dr. José I. Alvez da Cruz Depto. Fisiopatología INTRODUCCIÓN Islote humano : 1millon/páncreas. 50-200 células/islote. Composición celular del islote de Langerhans células ß 60-80%. Insulina:
PÁNCREAS ENDÓCRINO Dr. José I. Alvez da Cruz Depto. Fisiopatología INTRODUCCIÓN Islote humano : 1millon/páncreas. 50-200 células/islote. Composición celular del islote de Langerhans células ß 60-80%. Insulina:
GUIAS DE ESTUDIO PARA SEGUNDO PARCIAL DE TEORIA. GUÍA DE ESTUDIO No. 8: VÍA DE LA PENTOSA FOSFATO.
 UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS FASE I, Unidad Didáctica: BIOQUÍMICA MÉDICA 2º AÑO CICLO ACADÉMICO 2,015 GUIAS DE ESTUDIO PARA SEGUNDO PARCIAL DE TEORIA DR. H. ESTUARDO
UNIVERSIDAD DE SAN CARLOS DE GUATEMALA FACULTAD DE CIENCIAS MÉDICAS FASE I, Unidad Didáctica: BIOQUÍMICA MÉDICA 2º AÑO CICLO ACADÉMICO 2,015 GUIAS DE ESTUDIO PARA SEGUNDO PARCIAL DE TEORIA DR. H. ESTUARDO
De acuerdo, hay una hiperglucemia y ahora que?
 De acuerdo, hay una hiperglucemia y ahora que? Reunión SEMERGEN Tarazona, 21 de Febrero de 2015 Hay que actuar y hacerlo de forma adecuada Paciente con DM no conocida: Hiperglucemia leve/moderada Hiperglucemia
De acuerdo, hay una hiperglucemia y ahora que? Reunión SEMERGEN Tarazona, 21 de Febrero de 2015 Hay que actuar y hacerlo de forma adecuada Paciente con DM no conocida: Hiperglucemia leve/moderada Hiperglucemia
CETOACIDOSIS DIABETICA (CAD)
 CETOACIDOSIS DIABETICA (CAD) Por CAUSAS DE LA CAD Infecciones en DM. No uso o uso inadecuado de insulina. Como debut de DM. Situaciones de estrés en DM (IAM, cirugía, traumatismos, ACV). Otras causas:
CETOACIDOSIS DIABETICA (CAD) Por CAUSAS DE LA CAD Infecciones en DM. No uso o uso inadecuado de insulina. Como debut de DM. Situaciones de estrés en DM (IAM, cirugía, traumatismos, ACV). Otras causas:
Fisiopatología Equilibrio Hidrosalino. Potasio
 Fisiopatología Equilibrio Hidrosalino Potasio Prof. Marcos Moreira Espinoza Instituto de Farmacología y Morfofisiología Universidad Austral de Chile Valdivia- Chile FISIOPATOLOGIA DEL EQUILIBRIO DEL K+:
Fisiopatología Equilibrio Hidrosalino Potasio Prof. Marcos Moreira Espinoza Instituto de Farmacología y Morfofisiología Universidad Austral de Chile Valdivia- Chile FISIOPATOLOGIA DEL EQUILIBRIO DEL K+:
Revista Venezolana de Endocrinología y Metabolismo ISSN: Sociedad Venezolana de Endocrinología y Metabolismo.
 Revista Venezolana de Endocrinología y Metabolismo ISSN: 1690-3110 rvdeme@gmail.com Sociedad Venezolana de Endocrinología y Metabolismo Venezuela Vergel, María A.; Azkoul, Jueida; Meza, Marisol; Salas,
Revista Venezolana de Endocrinología y Metabolismo ISSN: 1690-3110 rvdeme@gmail.com Sociedad Venezolana de Endocrinología y Metabolismo Venezuela Vergel, María A.; Azkoul, Jueida; Meza, Marisol; Salas,
TALLER DE GASES ARTERIALES
 TALLER DE GASES ARTERIALES MOP 24 de Agosto 2010 Objetivos Aprender a reconocer los trastornos del equilibrio ácido-base: Acidosis metabólica y respiratoria, alcalosis metabólica y respiratoria. Familiarizarse
TALLER DE GASES ARTERIALES MOP 24 de Agosto 2010 Objetivos Aprender a reconocer los trastornos del equilibrio ácido-base: Acidosis metabólica y respiratoria, alcalosis metabólica y respiratoria. Familiarizarse
Indicaciones de insulina en el paciente con diabetes mellitus tipo 2
 Indicaciones de insulina en el paciente con diabetes mellitus tipo 2 Palma de Mallorca 2 de febrero de 2007 Ferran Nonell Gregori Especialista en Medicina Interna Diagnóstico clínico 9,5 Dieta ADOs Insulina
Indicaciones de insulina en el paciente con diabetes mellitus tipo 2 Palma de Mallorca 2 de febrero de 2007 Ferran Nonell Gregori Especialista en Medicina Interna Diagnóstico clínico 9,5 Dieta ADOs Insulina
Gluconeogénesis. (Citosol, matriz mitocondrial y RE)
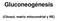 Gluconeogénesis (Citosol, matriz mitocondrial y RE) Es la síntesis de glucosa a partir de precursores diferentes a las hexosas (piruvato, lactato, glicerol, ácidos grasos de cadena impar y aminoácidos).
Gluconeogénesis (Citosol, matriz mitocondrial y RE) Es la síntesis de glucosa a partir de precursores diferentes a las hexosas (piruvato, lactato, glicerol, ácidos grasos de cadena impar y aminoácidos).
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cetoacidosis Diabética. Prof. Adjunto Dr. Juan Carlos Bocanera Año o 2017
 Cetoacidosis Diabética Prof. Adjunto Dr. Juan Carlos Bocanera Año o 2017 Diabetes Mellitus Síndrome metabólico frecuente y crónico, cuya característica bioquímica esencial es la hiperglicemia Diabetes
Cetoacidosis Diabética Prof. Adjunto Dr. Juan Carlos Bocanera Año o 2017 Diabetes Mellitus Síndrome metabólico frecuente y crónico, cuya característica bioquímica esencial es la hiperglicemia Diabetes
Organización Funcional y el Medio Interno
 Organización Funcional y el Medio Interno Aproximadamente el 50 % del cuerpo humano es líquido y la mayor parte es intracelular, la tercera parte es extracelular, la misma que se encuentra en movimiento
Organización Funcional y el Medio Interno Aproximadamente el 50 % del cuerpo humano es líquido y la mayor parte es intracelular, la tercera parte es extracelular, la misma que se encuentra en movimiento
