DIABETES MELLITUS GUIA DEATENCION ENMEDICINA FAMILIAR CDS GDM FA- 03 COLOMBIANA DE SALUD S.A.
|
|
|
- María Josefa Salazar Olivares
- hace 8 años
- Vistas:
Transcripción
1 GUIA DEATENCION ENMEDICINA FAMILIAR DIABETES MELLITUS
2 FAMILIAR DE DIABETES MELLITUS GENERALIDADES La diabetes Mellitus es uno de los trastornos endocrinológicos más frecuentes en el mundo y constituye una de las primeras causas de consulta en los servicios de cuidado primario. La DM2 puede ser asintomática durante muchos años, por lo que muchos pacientes presentan complicaciones en el momento del diagnóstico. Este hecho, junto al beneficio demostrado del tratamiento en la reducción de las mismas, justifica la detección precoz de la enfermedad. De acuerdo con la Organización Mundial de la Salud (OMS), la diabetes tipo 2 es el tercer problema de salud pública más importante en el mundo. En Latinoamérica las cifras de diabéticos se calculan en 15 millones y se espera que aumenten a 20 millones en los siguientes 10 años. En Colombia, según datos del estudio nacional de factores de riesgo de enfermedades crónicas la prevalencia de diabetes Mellitus en la población adulta es del 2%; otros reportes de prevalencia de la enfermedad como el de la Asociación Colombiana de Diabetes que estima que el 7% de la población colombiana mayor de 30 años residente en el área urbana tiene diabetes tipo 2. DEFINICIÓN El termino diabetes Mellitus (DM), describe un desorden metabólico, de múltiples etiologías, caracterizado por hiperglucemia crónica con alteración del metabolismo de los carbohidratos, grasas y proteínas y que resulta de defectos en la secreción y/o en la acción de la insulina. CLASIFICACIÓN La clasificación de la Diabetes Mellitus contempla cuatro grupos: I. Diabetes tipo 1 (resultado de la destrucción de la célula beta, lo que conduce a deficiencia absoluta de insulina) II. Diabetes tipo 2 (resultado de un defecto progresivo secretorio de insulina, o de antecedentes de insulinorresistencia). III. Otros tipos específicos de diabetes por otras causas: (defectos genéticos en la función de la célula beta, defectos genéticos en la acción de la insulina, enfermedades exocrinas del páncreas (fibrosis quística) o inducidas por drogas o químicos (tratamiento con corticoides o después de trasplante de órganos). IV. Diabetes Mellitus Gestacional (diabetes diagnosticada durante el embarazo).
3 Existe un tipo de diabetes que a pesar de ser autoinmune se manifiesta en etapas tardías de la vida (Diabetes tipo LADA -Late OnsetAuntoinmune in theadult-), generalmente diagnosticado y manejado como diabetes tipo 2, que presentan falla en el manejo con antidiabéticos orales. DIAGNÓSTICO Para el diagnóstico de la DM se puede utilizar cualquiera de los siguientes criterios: Síntomas de diabetes (poliuria, polidipsia, y perdida inexplicable de peso) más una glucemia casual medida en plasma venoso que sea igual o mayor a 200mg/dl. (Glucemia casual se define como cualquier hora del día sin relación con el tiempo transcurrido desde la última comida) Glucemia en ayunas medida en plasma venoso que sea igual o mayor a 126 mg/dl. (En ayunas se define como un periodo sin ingesta calórica de por lo menos ocho horas) Glucemia medido en plasma venoso que sea igual o mayor a 200 mg/dl, dos horas después de una carga de glucosa (75 gr.), durante una prueba de tolerancia oral a la glucosa. Hemoglobina glicosilada (Hb A1c) 6.5% Para el diagnóstico en la persona asintomática, los criterios 2, 3 y 4 deben ser confirmados con la repetición de la prueba. ver anexo 1 Como con la mayoría de las pruebas diagnósticas, una prueba positiva debe ser repetida para descartar un error de laboratorio, a menos que el diagnóstico sea claro en términos clínicos, como en el caso de pacientes con síntomas clásicos de hiperglicemia y una glucosa plasmática mayor de 200 mg/dl. Es preferible repetir el mismo tipo de prueba para la confirmación. Por ejemplo, si el nivel de A1C es de 7,0% y un resultado de la repetición es de 6,8%, el diagnóstico de la diabetes se confirma. Sin embargo, si dos pruebas diferentes (como A1C y glicemia preprandial) están por encima del punto de corte, el diagnóstico de diabetes también se confirma. Por otro lado, si dos pruebas diferentes están disponibles en una persona y los resultados son discordantes, la prueba cuyo resultado está por encima del punto de corte debe repetirse, y el diagnóstico se hace sobre la base de esta prueba. Por ejemplo, si un paciente presenta un prueba de A1C (mayor de 6,5%), pero no la glucosa plasmática en ayunas (menor de 126 mg / dl), debe repetirse la prueba de A1C y si el resultado es mayor de 6,5% el diagnostico de diabetes se confirma a pesar del resultado de la glicemia en ayunas previa. Dada la variabilidad de todas las pruebas, también es posible que cuando se repite una prueba para confirmar el diagnóstico, el resultado sea inferior al punto de corte (Esto es
4 menos probable con A1C, y más probable para la glucosa post carga). En estos casos, el médico debe optar por seguir el paciente estrechamente y repetir la prueba en 6 meses. CATEGORÍAS DE RIESGO ALTO PARA DIABETES Se define como categoría de riesgo incrementado de diabetes aquellos pacientes que no cumplen los criterios de diabetes pero que presentan alteración de la glucemia en ayunas o en la prueba de tolerancia a la glucosa. Ambas categorías son factor de riesgo futuro para diabetes y enfermedad cardiovascular. Los siguientes criterios definen pacientes con riesgo incrementado de diabetes Glucemia alterada en ayunas: Pacientes con glucemia basal entre mg/dl Intolerancia oral a la glucosa (ITG): Pacientes con glicemia dos horas post test de tolerancia oral a la glucosa entre mg/dl HbA1c entre 5,7-6,4 mg/dl TAMIZACIÓN PARA DIABETES MELLITUS En la práctica para realizar tamización, aunque la prueba de tolerancia oral a la glucosa es más sensible y más específica, se recomienda la glucemia en ayunas por ser más sencilla, mayor aceptabilidad por el paciente y bajo costo. Los siguientes son los criterios de tamización en adultos asintomáticos Adulto sano sin factores de riesgo con edad 45 años Todos los adultos con IMC 25 Kg/m2 y adicionalmente factores de riesgo: Enfermedad cardiovascular Hipertensión Familiares diabéticos en primer grado de consanguinidad Antecedentes obstétricos de DMG y/o de hijos macrosómicos (peso al nacer mayor a 4 Kg) HDL < 35 mg/dl o TG >250 mg/dl Mujeres con síndrome de ovario poliquístico Si se descarta diabetes mellitus con la prueba de tamizaje se debe realizar nuevo control en paciente sano sin factores de riesgo cada 5 años y en pacientes con factores de riesgo cada 3 años. Si se diagnóstica riesgo incrementado de diabetes se debe repetir la prueba cada año e iniciar con cambios terapéuticos en el estilo de vida (CTEV) para lograr al menos una pérdida del 5 al 10% del peso. Los programas estructurados con énfasis en cambios en el estilo de vida que incluyan una pérdida moderada de peso (7% del peso corporal) y actividad física regular (150minutos/semana), junto con estrategias dietarias (que incluyan restricción en la ingesta calórica y en las grasas) pueden reducir el riesgo de desarrollar diabetes y por lo tanto están recomendadas. No es
5 aconsejable adicionar metformina dado que la evidencia demuestra que con los CTEV se obtienen mejores resultados. TAMIZACIÓN PARA DIABETES MELLITUS EN NIÑOS Y ADOLESCENTES Se debe tamizar a los niños con sobrepeso (IMC > percentil 85 para la edad y sexo, peso para la estatura > del percentil 85 o peso mayor del 120 % del ideal para la estatura), y aquellos que tengan dos o más de los siguientes factores de riesgo: Historia familiar de diabetes Mellitus tipo 2 en un familiar de primer o segundo grado. Signos de resistencia a la insulina o condiciones asociadas con resistencia a la insulina como acantosis nigricans, hipertensión arterial, síndrome de ovario poliquistico. Historia materna de diabetes, diabetes Mellitus o diabetes Gestacional. La prueba diagnóstica de elección es la glucemia en ayunas. EVALUACIÓN INICIAL La evaluación inicial comprende: Realizar una evaluación médica completa, clasificar y detectar presencia de complicaciones de la diabetes, revisar tratamientos previos y controles glucémicos en pacientes estable, evaluar plan de manejo y proveer unas bases para cuidado continuo. EVALUACIÓN DE LABORATORIO INICIAL Todo paciente con diagnóstico de diabetes mellitus debe tener al menos los siguientes laboratorios Hemograma, glucemia, creatinina (Calcular tasa de filtración glomerular), colesterol total, HDL y LDL, triglicéridos y HbA1c Test de función hepática TSH en diabetes tipo 1 y dislipidemia en mujeres mayores de 50 años Parcial de orina Microlabuminuria: se recomienda actualmente: Test de excreción de albumina con índice de relación albumina/ creatinina en orina Electrocardiograma Otros laboratorios deben ser individualizados según la historia clínica del paciente y los hallazgos encontrados al examen físico
6 TRATAMIENTO El manejo de la diabetes Mellitus incluye: Equipo interdisciplinario Individualización del tratamiento Educación en automanejo Comprensión de los objetivos y plan de tratamiento Todo paciente con Diagnóstico de DM 2 debe ser manejado con Cambios terapéuticos en el estilo de vida (Terapia medica nutricional y ejercicio) Terapia farmacológica Inmunoprofilaxis Prevención y manejo de complicaciones El paciente debe asumir un rol activo en su cuidado, siendo fundamental la alianza terapéutica paciente y familia para su manejo. El tratamiento no farmacológico y en particular la reducción de peso en el obeso, sigue siendo el único tratamiento integral capaz de controlar simultáneamente la mayoría de los problemas metabólicos de la persona con DM2, incluyendo la hiperglucemia, resistencia a la insulina, hipertrigliceridemia y la hipertensión arterial. TERAPIA MÉDICA NUTRICIONAL Los pacientes con diabetes o prediabetes deben recibir tratamiento médico nutricional individualizado para alcanzar las metas de tratamiento, preferiblemente con un profesional certificado en nutrición y capacitado en terapia medica nutricional para diabetes. En individuos con sobrepeso y en obesos con resistencia a la insulina, se ha demostrado que una reducción modesta en el peso, disminuye la resistencia a la insulina. Por lo tanto se recomienda la pérdida de peso para aquellos pacientes con sobrepeso u obesidad, que padecen o están en riesgo de padecer diabetes. Para perder peso, tanto las dietas bajas en carbohidratos, como las bajas en grasas, pueden ser efectivas en el corto plazo (hasta un año). Para aquellos pacientes que siguen una dieta baja en carbohidratos se recomienda monitorizar su perfil de lípidos, función renal e ingesta proteica (en los que tienen neuropatía), y ajustar el tratamiento hipoglicemiante a necesidad. La actividad física y los cambios en el comportamiento son componentes importantes tanto para perder peso como para mantener dicha pérdida. El monitoreo de carbohidratos (conteo) es una estrategia clave para el mantenimiento del control glucémico y está especialmente indicado en pacientes diabéticos tipo 1.
7 Las grasas saturadas deben representar menos de 7% del total de calorías en pacientes con diabetes. La ingesta de grasas trans debe ser minimizada. El uso moderado de aspartarme, sacarina y estevia no representa ningún riesgo para la salud y pueden recomendarse para reemplazar el azúcar La suplementación rutinaria de vitaminas y antioxidantes no está indicada. ACTIVIDAD FISICA Se recomienda que los pacientes con diabetes hagan al menos 150 minutos semanales de actividad física aeróbica de intensidad moderada (50-70% de la frecuencia cardiaca máxima). Si no hay contraindicaciones, se sugiere también entrenamiento de resistencia 3 veces en la semana. TRATAMIENTO FARMACOLÓGICO Se debe iniciar tratamiento farmacológico con antidiabéticos orales (ADO) desde el momento del diagnóstico en toda persona con diabetes tipo 2. En casos donde las condiciones clínicas del individuo permiten anticipar que se puede alcanzar metas de hemoglobina glucosilada solo con cambios terapéuticos en el estilo de vida se puede iniciar con esta terapia y realizar control a los tres meses. La Metformina se debe considerar como el ADO de primera línea en todas las personas con diabetes tipo 2 y en particular las que tienen sobrepeso clínicamente significativo (IMC > 27 Kg/m2). Las sulfonilureas se pueden considerar como ADO de primera línea en personas que tengan contraindicación a la Metformina. En la persona que tenga una glucemia 270 mg/dl y además presenta cetonuria, o se encuentra clínicamente inestable, se recomienda iniciar manejo con insulina. El cambio de monoterapia a terapia combinada debe hacerse en forma oportuna, cuando no se alcanza la meta de control metabólico preestablecida con la dosis media de un solo fármaco en un plazo de 2 a 3 meses. En personas con glucemia en ayunas >240 mg/dl y/o A1C igual o superior a 8.5% puede utilizarse como terapia inicial una combinación de Metformina con glibenclamida, o Metformina con tiazolidinediona. Dado que no se ha establecido la seguridad a largo plazo con el uso de fármacos nuevos en especial inhibidores de la DPP4, su uso solo es recomendable como segunda línea de tratamiento en aquellos pacientes que no alcanzan metas de control y/o que no desean manejo con insulina.
8 INSULINOTERAPIA Una persona con diabetes Mellitus tipo 2 requiere insulina cuando no logra alcanzar la meta de control glucemico con los cambios terapéuticos en estilos de vida y el uso adecuado y suficiente de los antidiabéticos orales disponibles, lo que indica que tanto su producción como su reserva de insulina se han reducido a un nivel crítico y la célula beta no responde al estímulo de los fármacos con acción secretagogo. Indicaciones: Definitivas Control metabólico deficiente y mantenido a pesar del tratamiento con dosis plenas de ADO (solos o en asociación) y persistencia de cetonurias o pérdida de peso. Contraindicación para los ADO, como insuficiencia renal o hepática Transitorias Enfermedades intercurrentes con descompensación aguda hiperglucémica: infecciones o traumatismos graves Infarto agudo de miocardio (IAM) Cirugía mayor Tratamiento con corticoides a dosis altas y por periodos prolongados Embarazo y lactancia En la diabetes tipo 2 se aconseja iniciar el tratamiento con 0,3 U por kg de peso/ día de insulina de acción intermedia. Las necesidades de insulina habituales son de 0,3-0,7 U/kg/día y suelen aumentar con la progresión de la enfermedad, pudiendo llegar a ser de 1,5 U/kg/día en pacientes obesos. En las pautas de dos dosis al día se repartirá la dosis total en dos tercios antes del desayuno y un tercio antes de la cena. En las pautas nocturnas, en ancianos y en pacientes tratados con dosis altas de sulfonilureas la dosis será de 0,2 U/kg/día para prevenir las hipoglucemias. En algunos pacientes de edad avanzada y frágiles, puede ser suficiente una sola dosis diaria para conseguir un control aceptable y prevenir hipoglucemia. Los ajustes se hacen en función de la glucemia prepandial (aumento de 1 UI por cada 50 mg/ml por encima del nivel objetivo de glucemia), de la ingesta. La forma más segura de titular consiste en comenzar con 10 unidades y aumentar o disminuir de dos en dos unidades si la glucemia en ayuna permanece por fuera de las metas en dos o tres mediciones sucesivas que al comienzo deben ser diarias.
9 En un principio se recomienda agregar insulina basal al tratamiento con ADO sin suspenderlos. Para ello se suele emplear insulina de acción intermedia como la NPH administrada a la hora de dormir, aunque los análogos de acción prolongada como la glargina administrada una vez al día y el determir administrada dos veces al día cubren mejor los requerimientos basales y producen menos hipoglucemia, especialmente nocturna.. Cuando el paciente ha logrado la meta de glucemia en ayunas pero no la de HbA1c ó esta tiende a elevarse de nuevo, se hace necesaria la administración de insulina de acción corta preprandial. Si se emplea insulina regular, esta debe administrarse media hora antes de comenzar la ingesta. Si se emplea un análogo de acción rápida, se debe administrar al momento de iniciar la ingesta. Cuando se inician los bolos preprandiales de insulina se hace innecesario continuar la administración de secretagogos de insulina como las sulfonilureas por lo cual se debe suspender. Otros ADO cuyo mecanismo de acción es sensibilizar la acción de la insulina se pueden continuar. ANALOGOS DE INSULINA En los últimos años se han desarrollado análogos de insulina de acción rápida (lispro, aspart y glulisina) y prolongada (glargina y detemir), que cuentan con un perfil farmacocinético mejorado, pero que incrementan los costos del tratamiento, sin que exista una evidencia concluyente sobre sus ventajas clínicas reales, y sobre las posibles diferencias entre ellos. La ventaja fundamental de los análogos de acción rápida sería la mejora de la calidad de vida del paciente, gracias a su rápido inicio de acción (15 minutos frente a los 30 de la regular), que permite administrarse justo antes o incluso después de las comidas. Los análogos de la insulina de acción prolongada se caracterizan por tener una mayor duración de acción y una mayor reproducibilidad de efecto gracias a un perfil farmacodinámico carente de los picos y valles característicos de insulinas como la NPH. La mayoría de los estudios comparativos con NPH únicamente le atribuyen una disminución de la variabilidad, del número de episodios hipoglucémicos y de la ganancia de peso, aunque muchos de ellos han sido asimismo criticados en cuanto a metodología y resultados. En pacientes con DM 2 que precisan insulinización no se recomienda el uso generalizado de análogos de insulina. Se recomienda el uso de análogos de insulina de acción lenta en pacientes con riesgo aumentado de hipoglucemias nocturnas. En pacientes con DM 2 que precisan insulinización intensiva, los análogos de acción rápida no presentan ventajas.
10 INMUNOPROFILAXIS Todo paciente diabético debe recibir inmunización anual contra Influenza. Además debe recibir una dosis contra Neumococo. Revacunación individuos diabéticos mayores de 64 años previamente inmunizados. Otras indicaciones para repetir la vacunación incluyen síndrome nefrótico, ERC, inmunosupresión y trasplante PREVENCIÓN Y MANEJO DE COMPLICACIONES DIABETICAS HIPERTENSIÓN Tomar la presión arterial en cada consulta. La meta para pacientes diabéticos es menos de 130/80 mmhg. A pacientes con PAS de mm Hg y PAD entre mm Hg se les puede tratar exclusivamente con cambios en el estilo de vida por un máximo de tres meses. Si no se alcanzan las metas se inicia tratamiento farmacológico El tratamiento farmacológico debe incluir un IECA o un ARA II. Si uno de estos no se tolera, cambiar por el otro. Si es necesario adicionar diurético tiazidico (GFR mayor de 30 ml/min) o un diurético de asa (GFR menor de 30 ml/min). Si usan IECAS, ARA II o diuréticos, se deben monitorizar potasio y la función renal. En diabéticas embarazadas y con HTA crónica, las metas son /65-79 mm/hg, los IECAS y ARA II contraindicados. DISLIPIDEMIA En la mayoría de pacientes se debe hacer perfil lipídico por lo menos anualmente. Adicionar tratamiento con estatinas independientemente del nivel de colesterol para pacientes con: Enfermedad cardiovascular (CVD) establecida o pacientes >40 años sin CVD pero con factores de riesgo: Fumador, hipertensión, dislipidemia, albuminuria e historia de enfermedad coronaria prematura. La meta de LDL para pacientes diabéticos debe ser <100 mg/dl. Si las metas anteriores no se alcanzan aun con una terapia optima, una reducción del 30 al 40% en los niveles de LDL es una meta alternativa. No existe estudios para establecer la meta de triglicéridos, sin embargo se considera por consenso de expertos que esta debe ser menor a 150 mg/dl. La meta de HDL mayor de 40 mg/dl en hombres y mayor a 50 mg/dl en mujeres. La terapia con estatina está contraindicada en embarazo.
11 ANTIAGREGACIÓN Se recomienda formular ácido acetil salicílico en prevención primaria para Hombres > 50 años y mujeres >60 años con al menos un factor de riesgo adicional: Fumador, hipertensión, dislipidemia, albuminuria e historia de enfermedad coronaria prematura. También se recomienda formular ácido acetil salicílico en todos aquellos diabéticos con historia de enfermedad coronaria o sus equivalentes. En pacientes con CVD y alergia a la aspirina documentada, podría ser utilizado Clopidogrel (75 mg/día) aunque no existe evidencia de sus beneficios a largo plazo. La terapia de antiagregación dual no ha demostrado mayores beneficios comparada con terapia única, solo se debe utilizar en todo paciente diabético durante el primer año después de un evento coronario agudo No se recomienda el uso de acido acetil salicílico en menores de 30 años debido a la falta de evidencia sobre su beneficio. Está totalmente contraindicada en menores de 21 años (Síndrome de Reye). TABAQUISMO Se debe realizar consejería anti tabaco como componente rutinario del manejo de la diabetes. ENFERMEDAD CORONARIA En paciente con enfermedad cardiovascular, IECA, ASA y estatina reducen el riesgo de eventos cardiovasculares. En pacientes con IAM previo agregue un beta bloqueador si no hay contraindicación para reducir la mortalidad. En pacientes con insuficiencia cardiaca congestiva el uso de Tiazolidinedionas están contraindicadas. Metformina se puede usar en falla cardiaca congestiva estable si la función renal es normal. No usar en falla cardiaca inestable o pacientes hospitalizados por falla cardiaca.
12 NEFROPATÍA Para disminuir el riesgo o retrasar la progresión de nefropatía, optimizar el control glucemico e hipertensivo. Evaluar la excreción urinaria de albúmina una vez al año en pacientes con diabetes 1 con una duración de la enfermedad superior a 5 años y en todos los pacientes con diabetes tipo 2 comenzando al momento del diagnóstico. Medir la creatinina anualmente en todos los pacientes, independientemente del nivel de albuminuria. Establecer la GFR para estatificar la ERC s i está presente. Se recomienda el uso de IECA o ARA como prevención de progresión de nefropatía en pacientes con microalbuminuria Aunque no hay comparaciones directas entre IECAS y ARA existe suficiente evidencia para afirmar lo siguiente: En pacientes con diabetes tipo 1 con HTA y cualquier grado de albuminuria, los IECAs han mostrado retardar la progresión de la nefropatía. En pacientes con diabetes tipo 2, HTA y microalbuminuria, ambas grupos farmacológicos han mostrado retardar la progresión a macroalbuminuria. En pacientes con DM tipo 2, HTA, microalbuminuria y ERC (creatinina mayor de 1,5 mg/dl), los ARAs han mostrado disminuir la progresión de la neuropatía. Cuando se usen ICAs, ARAs, o diuréticos se deben monitorizar los niveles de creatinina y potasio para vigilar el desarrollo de enfermedad renal aguda y de hiperkalemia. En ERC reducir la ingesta proteica (0,8-1 g/kg/día en estadios temprano y a 0,8 en estadios avanzados) puede mejorar los parámetros de función renal. Remitir a nefrología en presencia de: incertidumbre acercad de la causa de ERC, manejo difícil y estados avanzados de la enfermedad (estadio renal 3b o mayor). RETINOPATÍA Para reducir el riesgo y disminuir la progresión optimizar el control glucemico e hipertensivo. En DM 1 deben tener un examen de fondo de ojo dilatado dentro de los 5 años siguientes al diagnóstico de diabetes. Los pacientes con diabetes tipo 2 deben ser examinados por un oftalmólogo u optómetra en el momento de hacer el diagnóstico de DM.
13 Se debe repetir el examen oftalmológico cada año. Se puede hacer cada 3 años en pacientes con un examen previo normal. Se requiere un seguimiento más frecuente en aquellos pacientes con retinopatía progresiva. En mujeres diabéticas que desean embarazo o están embarazadas, se debe realizar chequeo oftalmológico completo y advertir sobre el riesgo de desarrollo o progresión de la enfermedad. Remitir a oftalmología pacientes con cualquier grado de edema macular, retinopatía proliferatva o no proliferativa. La presencia de retinopatía no contraindica el uso de ASA para cardioprotección, tampoco incrementa el riesgo de hemorragia retiniana. NEUROPATÍA Todos los pacientes deben ser tamizados para polineuropatía distal simétrica en el momento del diagnóstico y anualmente mediante pruebas diagnósticas clínicas sencillas. Rara vez son necesarios los estudios de electrofisiología a menos que las características clínicas sean atípicas. Se debe educar a todos los pacientes en autocuidado de los pies. En aquellos con neuropatía se debe intensificar la consejería y remitir para la prescripción de calzado especial. Se deben buscar signos de neuropatía autonómica cardiaca al momento del diagnóstico. En DM 2 y a los 5 años del diagnóstico en DM 1. Los antidepresivos tricíclicos y los anticonvulsivantes tradicionales son los fármacos de elección para el tratamiento del dolor neuropático en el paciente diabético. Como fármacos de segunda elección (cuando exista contraindicación para los anteriores o no se toleren) se recomienda el uso de nuevos anticonvulsivantes (gabapentina o pregabalina), opioides (como morfina, oxicodona o tramadol) o duloxetina. CUIDADO DE LOS PIES Se recomienda examen anual en todos los pacientes con diabetes; este debe incluir el uso de monofilamento, diapasón, inspección y palpación. Se recomienda la educación en autocuidado de los pies para todos los pacientes. Se recomienda un enfoque interdisciplinario en pacientes con úlceras y pies en alto riesgo, especialmente en aquellos con historia de amputación o úlceras previas.
14 Remitir a valoración por especialista a aquellos pacientes que tienen pérdida de la sensibilidad o tienen anormalidad estructural o historia previa de complicaciones de las extremidades inferiores para cuidado preventivo y vigilancia a largo plazo. La tamización inicial para enfermedad arterial periférica debe incluir una historia para buscar claudicación y la valoración de los pulsos pedios. Considere ejercicio, medicamentos y opción quirúrgica. HIPOTIROIDISMO En pacientes con diabetes tipo 1, se deben solicitar anticuerpos antiperoxidasa en el momento del diagnóstico. Medir TSH una vez que se ha alcanzado el control metabólico. Si es normal, repetir en 1 a 2 años, o si el paciente desarrolla síntomas de enfermedad tiroidea. Si es anormal, medir T4 libre. CUIDADO PRENATAL Se debe mantener la A1C tan cerca de lo normal (<7%) como sea posible antes de intentar la concepción. Las mujeres con diabetes que están considerando quedar embarazadas, deben ser evaluadas y tratadas para neuropatía, retinopatía, neuropatía y enfermedad cardiovascular. La medicación usada por estas pacientes debe ser revisada y ajustada, ya que algunos fármacos pueden estar contraindicados. ADULTOS MAYORES En los adultos mayores, funcional y cognitivamente intactos deben recibir tratamiento usando las metas desarrolladas para pacientes más jóvenes. En pacientes que no cumplen los requisitos anteriores, las metas deben individualizarse, evitando eso si las hiperglucemias agudas. Se deben tratar otros factores de riesgo teniendo en cuenta el riesgo beneficio. DISFUNCIÓN ERECTIL La disfunción eréctil afecta aproximadamente al 34%-45% de los hombres con diabetes. Los factores de riesgo incluyen la edad avanzada, un control glucémico inadecuado, hábito tabáquico, hipertensión, Dislipidemia y enfermedad cardiovascular. Las causas orgánicas incluyen enfermedad micro o macrovascular y neuropatía. Los factores psicológicos y los fármacos prescritos en diabetes también pueden influir.
15 Existe evidencia sólida de que los inhibidores de la fosfodiesterasa (sildenafilo, tadalafilo y vardenafilo) son muy eficaces en la mejora de la disfunción eréctil en hombres con DM 2 SEGUIMIENTO El mejor parámetro de control glucémico es la HbA1c, ya que se correlaciona con la aparición de complicaciones específicas de la diabetes, porque proporciona información sobre los valores y oscilaciones de la glucemia en los 2-4 meses anteriores a su determinación. Se debe realizar cuatro veces al año en aquellos pacientes en los que se ha modificado el tratamiento o están fuera de los limites Las decisiones respecto a la modificación del tratamiento deben hacerse de acuerdo al nivel de HbA1c. Se recomienda hacer el examen con la fracción A1C al menos dos veces al año a aquellos pacientes que están dentro de metas. Disminuir la fracción A1C a menos de 7% ha demostrado reducir las complicaciones microvasculares y neuropáticas de la diabetes y posiblemente la enfermedad macrovascular; por lo tanto la meta general para adultos no gestantes es de menos de 7%. Metas menos estrictas de la HbA1c pueden ser apropiadas para pacientes con historia de hipoglucemia severa, expectativa de vida limitada, niños, individuos con multiples comorbilidades, y en aquellos con diabetes de larga data con complicaciones microvasculares mínimas o estables. La medida de glucemia preprandial y postprandial para control en pacientes que lo necesitan puede realizarse con glicemia capilar (glucometria). AUTOMONITOREO DE GLUCEMIA El automonitoreo (Glucometria) debe realizarse en pacientes que están en tratamiento con insulina basal, en aquellos pacientes que utilizan dosis múltiples de insulina o bombas de insulina. En aquellos pacientes que no utilizan insulina o están con terapia medica nutricional únicamente, el automonitoreo de la glucosa sérica ha demostrado ser útil en mejorar la adherencia al tratamiento. Cuando se prescribe automonitoreo de la glucosa sérica es preciso constatar que los pacientes reciban una adecuada instrucción inicial y luego hacer seguimiento tanto de la técnica como de la capacidad para usar los datos para ajustar el tratamiento.
16 HIPOGLUCEMIA La glucosa (15-20 g) es el tratamiento de elección para el paciente hipoglicémico sin pérdida del conocimiento. Si el automonitoreo de la glucosa sérica 15 minutos después del tratamiento muestra persistencia debe repetirse el tratamiento. Debe prescribirse glucagón en aquellos pacientes con un alto riesgo de hipoglicemia o con hipoglicemia importante y los cuidadores deben estar entrenados para su administración. Su uso no se limita a profesionales de la salud. Individuos con insensibilidad frente a la hipoglicemia, o con uno o más episodios severos, deben aumentar sus metas de glicemia, para evitar futuras hipoglicemias por lo menos durante varias semanas, para reducir la insensibilidad frente a la hipoglicemia y las recurrencias. CRITERIOS DE REMISIÓN A ESPECIALISTA Paciente diabético tipo 1 Paciente diabético tipo 2 no controlado en los últimos 6 meses a pesar del tratamiento con dos antidiabéticos orales y/o insulina basal Paciente que requiere dosis múltiples de insulina para control Paciente con pie diabético grado 3 en adelante Paciente con IRC estadio 3b o mayor ANEXO 1. GUIA REFERENCIA RAPIDA DEFINICIÓN Desorden metabólico, de múltiples etiologías, caracterizado por hiperglucemia crónica con alteración del metabolismo de los carbohidratos, grasas y proteínas y que resulta de defectos en la secreción y/o en la acción de la insulina. PREVENCIÓN Solicite glucemia en ayunas según los siguientes criterios (tabla 1) Si se descarta diabetes mellitus con la prueba de tamizaje haga nuevo control en paciente sano sin factores de riesgo cada 5 años y en pacientes con factores de riesgo cada 3 años Si se diagnóstica riesgo incrementado de diabetes (tabla 2) repita la prueba cada año e inicie con cambios terapéuticos en el estilo de vida (CTEV) para lograr al menos una pérdida del 5 al 10% del peso. No adicione metformina dado que con los CTEV se obtienen mejores resultados.
17 Tabla 1. Criterios de tamización adultos asintomáticos Adulto sano sin factores de riesgo con edad 45 años Todos los adultos con IMC 25 Kg/m2 y adicionalmente factores de riesgo: Enfermedad cardiovascular Hipertensión Familiares diabéticos en primer grado de consanguinidad Antecedentes obstétricos de DMG y/o de hijos macrosòmicos (peso al nacer mayor a 4 Kg) HDL < 35 mg/dl o TG >250 mgr/dl Mujeres con síndrome de ovario poliquistico DIAGNÓSTICO Tabla 2. Categorías de riesgo incrementado de diabetes Glucemia plasmática en mg/dl ayunas Prueba de tolerancia oral a la mg/dl glucosa post carga 75 gr Hemoglobina glicosilada (Hb 5,7-6,4 mg/dl A1c) Tabla 3. Criterios diagnósticos de diabetes mellitus Alguno de los siguientes criterios Hemoglobina glicosilada 6.5% ó Glucemia plasmática en ayunas 126 mg/dl ó Glucemia plasmática dos horas post carga 200 mg/dl ó Síntomas de hiperglucemia (poliuria, polidipsia, y perdida inexplicable de peso) más una glucemia casual medida en plasma 200 mg/dl En ausencia de síntomas de hiperglucemia los criterios 1, 2 y 3 deben ser confirmados con repetición de la prueba EVALUACION Realice una historia clínica y examen físico completo (Tabla 4) Solicite laboratorios iniciales
18 Tabla 4. Evaluación inicial HISTORIA CLINICA Antecedentes médicos personales y familiares Factores de riesgo cardiovascular: Tabaco, Hipertensión arterial, obesidad, hiperlipidemia, consumo de alcohol Complicaciones específicas de la diabetes Ingresos hospitalarios Episodios hipoglucémicos Tratamientos previos y actuales EXAMEN FISICO Peso, talla, índice de masa corporal Presión arterial, incluyendo ortostatismo si es necesario, Palpación tiroidea, Exploración oftalmológica (agudeza visual) Exploración neurológica (si existe clínica sugestiva de neuropatía) Exploración vascular: Pulsos pedios, femorales y carotideos Examen de los pies (sensibilidad vibratoria y monofilamento) LABORATORIOS Para la evaluación inicial solicite: HbA1c Colesterol total, HDL, triglicéridos y LDL calculado Creatinina, parcial de orina Transaminasas TSH en diabetes tipo 1 Relación albumina/creatinina en orina de la mañana (microalbuminuria) Electrocardiograma TRATAMIENTO Todo paciente con Diagnóstico de DM 2 debe ser manejado con Cambios terapéuticos en el estilo de vida (Tabla 5) Terapia farmacológica Inmunoprofilaxis Prevención y manejo de complicaciones Dieta Ejercicio Tabaco Peso Tabla 5. Cambios terapéuticos en el estilo de vida Tratamiento nutricional individualizado La ingesta de grasas trans debe ser minimizada El uso moderado de aspartarme, sacarina y/o estevia no está contraindicado La suplementación rutinaria de vitaminas y antioxidantes no está indicada No realizar prueba de esfuerzo antes de iniciar ejercicio en pacientes asintomáticos. Evaluar edad y nivel de actividad física previa Iniciar periodos de baja intensidad y corta duración e incrementar paulatinamente para alcanzar un mínimo de actividad física regular (150minutos/semana) Contraindicado: Neuropatia autonómica severa, neuropatia periférica severa, Ulceras en pie, retinopatía proliferativa inestable Cesación de consumo de cigarrillo Pérdida moderada de peso (7% del peso corporal)
19 Terapia farmacológica (ver tabla 6) Inicie con metformina a menos que esté contraindicada (tabla 7). Comience con dosis bajas 850 mg/día tomada una vez al día con el desayuno o la comida. Si después de 5-7 días, no aparecen efectos colaterales gastrointestinales, incremente la dosis a dos veces al día. La dosis máxima efectiva es hasta 2500 mg/día. Las sulfonilureas se consideran de primera línea en personas con contraindicación a la Metformina. La dosis máxima de glibenclamida es 15 mg/día. Si se presentan hipoglicemia frecuentes se recomienda utilizar sulfonilurea de segunda generación. Cambie de monoterapia a terapia combinada cuando no se alcanza la meta de control metabólico preestablecida. Utilice de inicio una combinación de Metformina sulfonilurea cuando la Hb A1C 8.5% Tabla 6. Principales medicamentos utilizados en el tratamiento farmacológico de la diabetes Medicamento Reducción de Ventaja Desventajas Hb A1C (%) Estabilidad o disminución Biguanidas 1-2 del peso. Nausea, diarrea y flatulencia No causa hipoglucemia Sulfonilurea 1-2 Rápidamente efectiva Hipoglucemia Inhibidor α glucosidasa 0,5-0,8 Estabilidad en el peso Disminuye glucosa postprandial Flatulencia Distensión abdominal Diarrea Tiazolinedionas Efectos más durables sobre control glucémico Ganancia de peso Retención de líquidos Inhibidores de la DPP4 0,6-0,9 Estabilidad del peso No causan hipoglucemia Nausea y vómito Incremento infecciones del tracto respiratorio Seguridad a largo plazo no está establecida Costo elevado Se debe ajustar dosis en pacientes con compromiso renal. Insulina Dependiente Más efectivo para disminuir la hipoglucemia. Efecto Ganancia de peso, hipoglucemia de la dosis 1 benéfico sobre HDL y TG 1 No hay dosis máxima más allá de la cual los efectos terapéuticos no ocurran.
20 Tabla 7. Contraindicaciones de metformina Insuficiencia Renal con nivel de creatinina >1.4 mg/dl en mujeres o 1.5 mg/dl en hombres Condiciones que predisponen a acidosis: Enfermedad hepática, hipoxemia y sepsis Suspender 48 horas antes de procedimiento radiográfico que requieran medio de contraste intravenoso Categoria B en embarazo Tabla 8. Contraindicaciones de Tiazolinedionas Enfermedad hepática con nivel de transaminasas >2.5 veces el normal Embarazo ICC clase III o IV Uso con precaución en pacientes con edema Incremento de IAM en un 30% con rosiglitazona Insulinoterapia Tabla 9. Indicaciones de Insulinoterapia Transitorias Enfermedades intercurrentes con descompensación aguda hiperglucémica: infecciones o traumatismos graves Infarto agudo de miocardio (IAM) Cirugía mayor Tratamiento con corticoides a dosis altas y por periodos prolongados Embarazo y lactancia Definitivas Control metabólico deficiente y mantenido a pesar del tratamiento con dosis plenas de ADO (solos o en asociación). Persistencia de cetonurias o pérdida de peso. Contraindicación para los ADO, como insuficiencia renal o hepática Tabla 10. Insulinas y análogos de insulina Tipo de acción Nombre Inicio de acción Pico de acción (horas) Duración de acción (horas) Ultra rápida Lispro 5-15 min Aspart 5-15 min Glulisina 5-15 min Corta Regular min Intermedia NPH 1-2 horas Detemir 1-2 horas Prolongada Glargina 1-2 horas Plana 20-24
21 Tabla 11. Recomendaciones para inicio de insulina en pacientes con DM 2 No suspenda Antidiabéticos orales Inicie con Insulina NPH antes de dormir Para el ajuste de dosis de insulina NPH utilice glucometría en ayuno Puede iniciar con 10 unidades y aumentar o disminuir de en 2 unidades si la glucemia en ayunas permanece por fuera de las metas en tres mediciones sucesivas que al comienzo deben ser diarias. Cuando alcance la meta de glucemia capilar en ayunas ( mg/dl) no incremente más la dosis de NPH. Realice control con HbA1c entre dos y tres meses 1 Si logra meta de glucemia en ayunas pero no la de HbA1c, inicie insulina regular pre prandial. Suspenda secretagogos al momento de iniciar insulina regular Formule insulina regular media hora antes de comenzar la ingesta. Distribuya la dosis de insulina en: basal: 3/6 partes, preprandial: 1/6 parte de la dosis calculada Las necesidades de insulina habituales son de 0,6 U/kg/día y pueden llegar hasta 1,5 U/kg/día en pacientes obesos. 1 En caso de episodios sintomáticos de hipoglicemia remita a valoración por especialista o cambie a insulina de acción prolongada Hipoglucemia en diabetes tipo 2 La hipoglucemia es una alteración metabólica y clínica caracterizada por el descenso de los niveles circulantes de glucemia en la sangre por debajo de50 mg% como consecuencia del tratamiento farmacológico, manifestada por sintomatología diversa de acuerdo con su duración e intensidad. Los signos secundarios a la activación simpática son palidez, diaforesis, taquicardia e hipertensión; los neuroglucopénicos pueden ser los más evidentes, si no los únicos, con frecuencia solo reconocidos por los familiares. Además,pueden estar presentes con menos frecuencia la hipotermia, un déficit neurológico focal o daño cerebral permanente, siendo este último, inusual. La inespecificidad de los signos y los síntomas para el diagnóstico hacenideal documentar la hipoglucemia. Una buena forma de diagnosticarla consisteen la presencia de síntomas y signos compatibles, una baja concentración de glucemia plasmática y la resolución del cuadro clínico luego de normalizarla. (tabla 12) En DM, sin embargo, los síntomas muchas veces son idiosincráticos y el umbral glucémico varía para producirlos. Dicho umbral depende del número de hipoglucemias sufridas y el control metabólico previo. En los mal controlados hay respuestas neuroendocrinas contra la hipoglucemia a cifras más altas. En aquellos con control intensivo o que sufren hipoglucemias frecuentes, pasa lo inverso, debido a la pérdida de los mecanismos de defensa contra la hipoglucemia. Causas Administración de sulfonilureas en dosis mayores a las requeridas Tratamiento con insulina en dosis mayores a las requeridas Alteración de los horarios de comidas: supresión o postergación Ingesta exagerada de alcohol
22 Actividad física exagerada Metas de control inadecuadas: paciente anciano o con complicaciones crónicas Administración de medicamentos que potencialicen la acción hipoglucemiante de las sulfonilureas Presencia de complicaciones crónicas de la diabetes como nefropatía diabética, enteropatía diabética Enfermedades intercurrentes: vómito, diarrea, estado febril prolongado, síndrome de mala absorción. Tabla 12. Tratamiento de la hipoglicemia: En presencia de una hipoglucemia con paciente lúcido, se administra por vía oral azúcar (15 a 20 g de azúcar disueltos en un vaso de agua o jugo de naranja). En paciente inconsciente se administra 15 a 25 g de glucosa EV en formarápida (uno a tres minutos), administración de dextrosa al 5-10% en infusióncontinúa por espacio de 12 a 24 horas. Otra alternativa es glucagón 1mg subcutáneo o intramuscular, puede haber náusea o vómito. Debe monitorearse la glucosa hasta que se normalice. Las hipoglucemias inducidas por sulfonilureas suelen ser más prolongadas por lo que la infusión de solución dextrosada al 5-10% debe continuarse por 24 a 48 horas para mantener la glucemia en límites normales. El paciente debe respetar los horarios de comidas y debe ingerir comidas suplementarias uando hay alguna actividad física adicional.
23 Seguimiento En pacientes diabéticos las decisiones respecto a la modificación del tratamiento deben hacerse de acuerdo al nivel de A1C. Meta de A1C < 7%. Solicite HbA1C cada 3 meses en diabético tipo 2 no controlado. En paciente controlado solicítela cada 6 meses No se recomienda de rutina el automoniotoreo (glucometria) en pacientes cuyo tratamiento solo es con antidiabéticos orales El automonitoreo debe hacerse tres o más veces al día, en aquellos pacientes que utilizan dosis múltiples de insulina o bombas de insulina El automonitoreo postprandial puede ser útil para alcanzar las metas de glicemia postprandial. INMUNIZACIÓN Todo paciente diabético debe recibir inmunización anual contra Influenza. Además debe recibir una dosis contra Neumococo. Revacunación individuos diabéticos mayores de 64 años previamente inmunizados. Otras indicaciones para repetir la vacunación incluyen síndrome nefrótico, ERC, inmunosupresión y trasplante. PREVENCION Y MANEJO DE COMPLICACIONES Diabetes e hipertensión Mantener una PA < 130/80 El tratamiento farmacológico debe incluir un IECA o un ARA II Si se usa IECAS, ARA II o diuréticos, se deben monitorizar potasio y la función renal al menos cada año. Dislipidemia Adicionar tratamiento con estatinas independientemente del nivel de colesterol para pacientes con: CVD establecida o >40 años sin CVD pero con factores de riesgo: Fumador, hipertensión, dislipidemia, albuminuria e historia de enfermedad coronaria prematura Antiagregación Formular ácido acetil salicílico en prevención primaria para Hombres > 50 años y mujeres >60 años con al menos un factor de riesgo adicional: Fumador, hipertensión, dislipidemia, albuminuria e historia de enfermedad coronaria prematura Formular ácido acetil salicílico en todos aquellos diabéticos con historia de enfermedad coronaria o sus equivalentes. Tabaquismo Incluya la consejería anti tabaco como componente rutinario del manejo de la diabetes Enfermedad coronaria No tamización de rutina en pacientes asintomáticos con DM 2 y EKG normal. En paciente con enfermedad coronaria conocida: IECA, ASA y estatina.
24 En pacientes con IAM previo agregue un beta bloqueador por lo menos durante los 2 primeros años. Nefropatia Solicitar microalbúminuria(relación albumina/creatinina en orina de la mañana) y creatinina al menos cada año (tabla 13). Si presenta microalbuminuria inicie tratamiento con IECA o ARA 2 independiente si presenta o no hipertensión arterial. La dosis es aquella con la cual se alcanza PAS<130 mmg Hg El diagnóstico de microalbuminuria se debe confirmar con nueva muestra a los 3 meses. Reduzca la ingesta de proteínas a 0,8-1 g/kg/día Tabla 13. Medidas de albuminuria Estudio Tipo de normal Micro recolección albuminuria Proteínas en orina de 24 h (mg) 1 orina 24 horas <150 < Macro albuminuria Albumina en orina 24 h (mg) 1 orina 24 horas <30 < Recolección Relación albumina orina de la <30 < (µg)/creatinina(mg) 2 mañana 1 Permite disminuir errores por variación diurna en la excreción. Sin embargo está sujeto a errores de recolección 2 Más conveniente, no dependiente del nivel de hidratación, más reproducible. Retinopatía Solicite valoración por oftalmología a Diabetes 1 con una duración de la enfermedad superior a 5 años Diabéticos 2 al momento del diagnóstico. Repetir el examen oftalmológico cada año en pacientes con retinopatía diabética y cada 3 años en pacientes con un examen previo normal En mujeres que desean embarazo o están embarazadas, chequeo oftalmológico completo y advertir sobre el riesgo de desarrollo o progresión de la enfermedad Neuropatía Evaluación neurológica completa con pruebas diagnósticas clínicas sencillas y uso de monofilamento y diapasón Rara vez son necesarios los estudios de electrofisiología a menos que las características clínicas sean atípicas Educar a todos los pacientes en autocuidado de los pies. En aquellos pacientes con neuropatía se debe intensificar la consejería y remitir para la prescripción de calzado especial. Se deben buscar signos de neuropatía autonómica cardiaca al momento del diagnóstico en DM 2 y a los 5 años del diagnóstico en DM 1. Los antidepresivos tricíclicos y los anticonvulsivantes tradicionales son los fármacos de elección para el tratamiento del dolor neuropático
25 Pie diabético Se denomina pie diabético al pie que tiene al menos una lesión con pérdida de continuidad de la piel (úlcera). (ver tabla 14) Se debe buscar particularmente la retracción de los dedos en forma de garra que suele originar callos y úlceras neuropáticas plantares a nivel de las cabezas de los metatarsianos. La presencia de callos plantares indica una presión inadecuada que predispone a úlceras neuropáticas. Existen datos limitados que soporten los diferentes tratamientos específicos del pie diabético, las siguientes intervenciones son importantes: Aliviar presión: se recomienda retirar el peso de la extremidad mediante el simple reposo, el uso de bastón o muletas para evitar el apoyo o el uso de calzado especial Desbridamiento: la remoción quirúrgica del tejido desvitalizado de las heridas ha demostrado curar más rápidamente las úlceras neuropáticas Drenaje y curaciones de la herida mediante el lavado con solución salina. Se recomienda cubrirla con apósito impregnado con coloides que mantengan la humedad Manejo de la infección. Los antibióticos deben utilizarse teniendo en cuenta que la mayoría de las infecciones superficiales son producidas por gérmenes gram positivos y las profundas por una asociación de gram positivos, gram negativos y anaerobios Mejorar el flujo vascular. La pentoxifilina se ha utilizado con la intención de mejorar la llegada de sangre a nivel distal y mejorar las condiciones hemorreológicas Amputación. La decisión de realizar una amputación se toma después de probar medidas de salvamento y de una extensa discusión con el ortopedista, el cirujano vascular y los demás miembros del equipo tratante Tabla 14. Clasificación Wagner de Úlceras en Pie Diabético Grade 0: Ausencia de ulceras en un pie de alto riesgo. Grade 1: Úlcera superficial que compromete todo el espesor de la piel pero no tejidos subyacentes. Grade 2: Úlcera profunda, penetrando hasta ligamentos y músculos pero no compromete el hueso o la formación de abscesos. Grade 3: Úlcera profunda con celulitis o formación de abscesos, casi siempre con osteomielitis. Grade 4: Gangrena localizada. Grade 5: Gangrena extensa que compromete todo el pie. Criterios de remisión Paciente diabético tipo 1. Paciente diabético tipo 2 no controlado en los últimos 6 meses a pesar del tratamiento con dos antidiabéticos orales y/o insulina basal Paciente que requiere dosis múltiples de insulina para control Paciente con pie diabético grado 3 en adelante
26 Paciente con IRC estadio 3b o mayor ANEXOS
27 BIBLIOGRAFIA Standards of Medical Care in Diabetes. ADA. Diabetes Care 2012; 28 (supplement 1): S4- S36 (1). Barceló A, Rajpathak S. Incidence and prevalence of diabetes mellitus in the Americas. RevPanam Salud Publica/Pan Am J Public Health 2013; 10(5). (consultado el ) 2005).American Diabetes Association Consensus Statement: standards of medical care in diabetes. Diabetes CareVolume 32, Supplement 1,January 2012 Asociación Latinoamericana de Diabetes. Guías ALAD de diagnostico, control y tratamiento de la diabetes mellitus tipo 2. Chile Molina, I. Orrego, A. Londoño, F. Moreno, E. Guías de práctica clínica basadas en la evidencia. Diabetes Mellitus y obesidad. Proyecto ISS y ASCOFAME Jeff Unger, MD, Chino Medical Group Diabetes and Headache Intervention Center, Chino, California, USA. Current Strategies for Evaluating, Monitoring, and Treating Type 2 Diabetes Mellitus The American Journal of Medicine, Vol 121, No 6A, June John M. Giurini, DPM, Emily A. Cook, DPM, Jeremy J. Cook, DPM. Diabetes: The Latest Trends in Glycemic Control. ClinPodiatrMedSurg 24 (2007) William F. Miser, MD, MA. The Management of Type 2 Diabetes Mellitus FOCUS on Quality. Prim CareClin Office Pract 34 (2007) 1 38 Peter Gæde, M.D., D.M.Sc., Henrik Lund-Andersen, M.D., D.M.Sc., Hans-HenrikParving, M.D., D.M.Sc., and Oluf Pedersen, M.D., D.M.Sc. Effect of a Multifactorial Intervention on Mortality in Type 2 Diabetes. N Engl J Med 2008;358: Rury R. Holman, F.R.C.P., Sanjoy K. Paul, Ph.D., M. Angelyn Bethel, M.D., David R. Matthews, F.R.C.P., and H. Andrew W. Neil, F.R.C.P. 10-Year Follow-up of Intensive Glucose Control in Type 2 Diabetes. N Engl J Med 2008;359: Rury R. Holman, F.R.C.P., Sanjoy K. Paul, Ph.D., M. Angelyn Bethel, M.D., H. Andrew W. Neil, F.R.C.P., and David R. Matthews, F.R.C.P. Long-Term Follow-up after Tight Control of Blood Pressure in Type 2 Diabetes. N Engl J Med 2008;359: Trief PM, Sandberg J. Describing support. A qualitative study of couples living with diabetes. Family Systems and Health (1): Cynthia M. Ripsin, MD, MS, MPH ; Helen Kang, MD; and Randall J. Urban, MD. Management of Blood Glucose in Type 2 Diabetes Mellitus. January 1, 2009 Volume 79, Number 1. The ADVANCE Collaborative Group. Intensive Blood Glucose Control and Vascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med 2008;358:
Dieta en la Diabetes Mellitus.
 Dieta en la Diabetes Mellitus. La diabetes es una enfermedad crónica debida a que el páncreas no produce insulina suficiente o a que el organismo no la puede utilizar eficazmente. La insulina es una hormona
Dieta en la Diabetes Mellitus. La diabetes es una enfermedad crónica debida a que el páncreas no produce insulina suficiente o a que el organismo no la puede utilizar eficazmente. La insulina es una hormona
GUÍA DE PRÁCTICA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y SEGUIMIENTO DE LOS PACIENTES MAYORES DE 15 AÑOS CON DIABETES MELLITUS TIPO 1.
 SOCIALIZACIÓN DE RECOMENDACIONES Enero 30 de 2015 GUÍA DE PRÁCTICA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y SEGUIMIENTO DE LOS PACIENTES MAYORES DE 15 AÑOS CON DIABETES MELLITUS TIPO 1. 1. Título Abreviado.
SOCIALIZACIÓN DE RECOMENDACIONES Enero 30 de 2015 GUÍA DE PRÁCTICA CLÍNICA PARA EL DIAGNÓSTICO, TRATAMIENTO Y SEGUIMIENTO DE LOS PACIENTES MAYORES DE 15 AÑOS CON DIABETES MELLITUS TIPO 1. 1. Título Abreviado.
PROTOCOLO BASAL-BOLO-CORRECCION
 1 PROTOCOLO DE INSULINIZACIÓN en el PACIENTE HOSPITALIZADO INSULINIZACIÓN SUBCUTÁNEA PARA PACIENTES ESTABLES : PROTOCOLO BASAL-BOLO-CORRECCION ABORDAJE DEL TRATAMIENTO DE PACIENTES HOSPITALIZADOS CON HIPERGLUCEMIA:
1 PROTOCOLO DE INSULINIZACIÓN en el PACIENTE HOSPITALIZADO INSULINIZACIÓN SUBCUTÁNEA PARA PACIENTES ESTABLES : PROTOCOLO BASAL-BOLO-CORRECCION ABORDAJE DEL TRATAMIENTO DE PACIENTES HOSPITALIZADOS CON HIPERGLUCEMIA:
SEGUIMIENTO DEL PACIENTE DIABÉTICO DEFINITIVO
 SEGUIMIENTO DEL PACIENTE DIABÉTICO DEFINITIVO Manejo del paciente diabético crónico El objetivo es instaurar una guía para las prácticas preventivas de diagnóstico y de seguimiento del paciente diabético.
SEGUIMIENTO DEL PACIENTE DIABÉTICO DEFINITIVO Manejo del paciente diabético crónico El objetivo es instaurar una guía para las prácticas preventivas de diagnóstico y de seguimiento del paciente diabético.
GUIA DE ATENCIÓN CONTROL Y TRATAMIENTO PARA EL PACIENTE DIABÉTICO
 GUIA DE ATENCIÓN CONTROL Y TRATAMIENTO PARA EL PACIENTE DIABÉTICO DICIEMBRE 2004 Esta guía debe ser revisada en Julio de 2005 Estimado Doctor/a: La siguiente guía esta basada en las recomendaciones de
GUIA DE ATENCIÓN CONTROL Y TRATAMIENTO PARA EL PACIENTE DIABÉTICO DICIEMBRE 2004 Esta guía debe ser revisada en Julio de 2005 Estimado Doctor/a: La siguiente guía esta basada en las recomendaciones de
Las tablas de la ley según la ADA 2014. Fernando Álvarez Guisasola
 Las tablas de la ley según la ADA 2014 Fernando Álvarez Guisasola Perfil de paciente Elena, 53 años, Diabetes tipo 2 desde hace 2 años IMC 29,5 kg/m 2 En tratamiento con ISRS Secretaria de dirección a
Las tablas de la ley según la ADA 2014 Fernando Álvarez Guisasola Perfil de paciente Elena, 53 años, Diabetes tipo 2 desde hace 2 años IMC 29,5 kg/m 2 En tratamiento con ISRS Secretaria de dirección a
Prevenir, mejor que curar. La Diabetes. Factores de riesgo coronario. Página nº 1
 Página nº 1 Desde hace mucho tiempo se sabe que la diabetes y otras alteraciones metabólicas favorecen el desarrollo y la presentación de patología en las arterias, tanto en su génesis como en su desarrollo.
Página nº 1 Desde hace mucho tiempo se sabe que la diabetes y otras alteraciones metabólicas favorecen el desarrollo y la presentación de patología en las arterias, tanto en su génesis como en su desarrollo.
Existen distintos tipos? Efectivamente existen distintos tipos de diabetes, según el mecanismo de producción de la enfermedad.
 Diabetes Qué es la diabetes? La diabetes mellitus comprende un grupo de trastornos metabólicos que comparten la existencia de niveles elevados de glucosa en sangre. Es una enfermedad en la que el organismo
Diabetes Qué es la diabetes? La diabetes mellitus comprende un grupo de trastornos metabólicos que comparten la existencia de niveles elevados de glucosa en sangre. Es una enfermedad en la que el organismo
Control de la dislipidemia
 MANUALES PARA PROFESIONALES DE LA SALUD Objetivo Función Administración Efectos adversos Control de la dislipidemia Colesterol total
MANUALES PARA PROFESIONALES DE LA SALUD Objetivo Función Administración Efectos adversos Control de la dislipidemia Colesterol total
5.1.2. Eficacia de las intervenciones para la pérdida de peso
 5. Dieta y ejercicio Preguntas para responder Cuál es la dieta más adecuada en el paciente con diabetes? Cuáles son los efectos del ejercicio físico en pacientes con DM 2? Qué tipo de ejercicio se recomienda?
5. Dieta y ejercicio Preguntas para responder Cuál es la dieta más adecuada en el paciente con diabetes? Cuáles son los efectos del ejercicio físico en pacientes con DM 2? Qué tipo de ejercicio se recomienda?
 GUÍA DE PRÁCTICA CLÍNICA GPC Intervenciones de Enfermería para la prevención de complicaciones crónicas en pacientes con Diabetes Mellitus en el primer nivel de atención Guía de Referencia Rápida Catálogo
GUÍA DE PRÁCTICA CLÍNICA GPC Intervenciones de Enfermería para la prevención de complicaciones crónicas en pacientes con Diabetes Mellitus en el primer nivel de atención Guía de Referencia Rápida Catálogo
V Curso de Capacitación en
 V Curso de Capacitación en Diabetes para Enfermeros MODULO 1 Signos y síntomas Diagnóstico de laboratorio DRA. CAEIRO GABRIELA Qué es la diabetes? Síndrome caracterizado por hiperglucemiay anormalidades
V Curso de Capacitación en Diabetes para Enfermeros MODULO 1 Signos y síntomas Diagnóstico de laboratorio DRA. CAEIRO GABRIELA Qué es la diabetes? Síndrome caracterizado por hiperglucemiay anormalidades
MARCO TEORICO. La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre.
 CAPITULO 2 MARCO TEORICO 2.1Que es la Diabetes La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre. Causas La insulina es una hormona producida
CAPITULO 2 MARCO TEORICO 2.1Que es la Diabetes La diabetes es una enfermedad crónica en la cual el cuerpo no puede regular la cantidad de azúcar en la sangre. Causas La insulina es una hormona producida
Guía de Referencia Rápida
 Guía de Referencia Rápida Nutrición Parenteral: Prevención de complicaciones metabólicas, orgánicas y relacionadas a las Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-556-12
Guía de Referencia Rápida Nutrición Parenteral: Prevención de complicaciones metabólicas, orgánicas y relacionadas a las Guía de Práctica Clínica GPC Catálogo maestro de guías de práctica clínica: IMSS-556-12
DIAGNOSTICO,CLASIFICACION Y TRATAMIENTO DE DIABETES DRA ABIGAIL MARADIAGA DRA PRISKALENINA
 DIAGNOSTICO,CLASIFICACION Y TRATAMIENTO DE DIABETES DRA ABIGAIL MARADIAGA DRA PRISKALENINA INTRODUCCION La prevalencia de la diabetes gestacional (DG) a nivel mundial oscila entre el 1 y el 14% según la
DIAGNOSTICO,CLASIFICACION Y TRATAMIENTO DE DIABETES DRA ABIGAIL MARADIAGA DRA PRISKALENINA INTRODUCCION La prevalencia de la diabetes gestacional (DG) a nivel mundial oscila entre el 1 y el 14% según la
Modificaciones de la ADA 2011
 Diabetes Modificaciones de la ADA 2011 Documentos www.1aria.com Diagnóstico de diabetes tipo2 TEST Incremento del riesgo Normal de Diabetes Diabetes Glucemia en ayunas (>8 h.)* < 100 mg/dl 100 125 mg/dl
Diabetes Modificaciones de la ADA 2011 Documentos www.1aria.com Diagnóstico de diabetes tipo2 TEST Incremento del riesgo Normal de Diabetes Diabetes Glucemia en ayunas (>8 h.)* < 100 mg/dl 100 125 mg/dl
TAMIZAJE DE DM. Dra. Marcela Alfaro Rodríguez 2015
 TAMIZAJE DE DM Dra. Marcela Alfaro Rodríguez 2015 Introducción Principal causa de mortalidad y morbilidad temprana en el mundo En EU afecta al 8% de la población Un porcentaje importante aun no se han
TAMIZAJE DE DM Dra. Marcela Alfaro Rodríguez 2015 Introducción Principal causa de mortalidad y morbilidad temprana en el mundo En EU afecta al 8% de la población Un porcentaje importante aun no se han
Glucosa sérica. Valores normales en adultos en ayunas. Mujeres 65-100 mg/dl Hombres 70-100 mg/dl.
 Glucosa sérica Valores normales en adultos en ayunas Mujeres 65-100 mg/dl Hombres 70-100 mg/dl. Estados hiperglicémicos Respuesta a la tensión. Enfermedad de Cushing o cualquier trastorno que eleve la
Glucosa sérica Valores normales en adultos en ayunas Mujeres 65-100 mg/dl Hombres 70-100 mg/dl. Estados hiperglicémicos Respuesta a la tensión. Enfermedad de Cushing o cualquier trastorno que eleve la
Diabetes: signos y síntomas, etc... Qué es la diabetes? 1 / 6
 Diabetes: signos y síntomas, factores de riesgo, clasificaciones, pruebas para el diagnóstico, Qué es la diabetes? La Diabetes Mellitus es un trastorno crónico degenerativo en el cual los valores de glucosa
Diabetes: signos y síntomas, factores de riesgo, clasificaciones, pruebas para el diagnóstico, Qué es la diabetes? La Diabetes Mellitus es un trastorno crónico degenerativo en el cual los valores de glucosa
 diabetes mellitus tipo 1 P R O C E S O S Definición funcional Conjunto de actuaciones a través de las cuales se identifica la población con DM1 y se establecen los mecanismos para la detección precoz y
diabetes mellitus tipo 1 P R O C E S O S Definición funcional Conjunto de actuaciones a través de las cuales se identifica la población con DM1 y se establecen los mecanismos para la detección precoz y
 DIAGNÓSTICO DE LA DIABETES MELLITUS Definición Grupo de enfermedades metabólicas caracterizadas por hiperglicemia, resultante de defectos en la secreción y/o acción de la insulina La hiperglicemia crónica
DIAGNÓSTICO DE LA DIABETES MELLITUS Definición Grupo de enfermedades metabólicas caracterizadas por hiperglicemia, resultante de defectos en la secreción y/o acción de la insulina La hiperglicemia crónica
HIPERGLUCEMIA CORTICOIDES.
 HIPERGLUCEMIA INDUCIDA POR CORTICOIDES. María Luisa Fernández López, Residente 4ºaño MFYC. Introducción. 1. Problema frecuente. Alta prevalencia de la diabetes y el elevado uso de corticoides. Provoca
HIPERGLUCEMIA INDUCIDA POR CORTICOIDES. María Luisa Fernández López, Residente 4ºaño MFYC. Introducción. 1. Problema frecuente. Alta prevalencia de la diabetes y el elevado uso de corticoides. Provoca
STOP. Mira por ti, controla tu colesterol. Campaña Nacional para el Control del Colesterol. www.controlatucolesterol.org
 Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
Mira por ti, controla tu Campaña Nacional para el Control del Colesterol www.controlatu.org Qué es el? El es una grasa que circula por la sangre y que interviene en muchos procesos del organismo, como
SITUACIÓN CLÍNICA DIAGNÓSTICO TRATAMIENTO SEGUIMIENTO Diabetes tipo 1 Sospecha Inicial Derivar
 DIABETES TIPO 1 SITUACIÓN CLÍNICA DIAGNÓSTICO TRATAMIENTO SEGUIMIENTO Diabetes tipo 1 Sospecha Inicial Derivar La Diabetes Mellitus tipo 1 (DM1) se caracteriza por destrucción de las células beta pancreáticas,
DIABETES TIPO 1 SITUACIÓN CLÍNICA DIAGNÓSTICO TRATAMIENTO SEGUIMIENTO Diabetes tipo 1 Sospecha Inicial Derivar La Diabetes Mellitus tipo 1 (DM1) se caracteriza por destrucción de las células beta pancreáticas,
Diabetes : ACTUALIZANDO CONCEPTOS EN DIABETES
 Clinicas ADICH 2014 Diabetes : ACTUALIZANDO CONCEPTOS EN DIABETES COMENTANDO LOS NUEVOS STANDARDS DIABETES 2014 AMERICAN DIABETES ASSOCIATION Diabetes Care Vol 37 Suppl 1 ENERO 2014 DIABETES. CONCEPTO
Clinicas ADICH 2014 Diabetes : ACTUALIZANDO CONCEPTOS EN DIABETES COMENTANDO LOS NUEVOS STANDARDS DIABETES 2014 AMERICAN DIABETES ASSOCIATION Diabetes Care Vol 37 Suppl 1 ENERO 2014 DIABETES. CONCEPTO
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA LOS 12 CONSEJOS FUNDAMENTALES PARA EVITAR UN ICTUS
 Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
Capítulo 9 : MÁS VALE PREVENIR: PREVENCION PRIMARIA Y SECUNDARIA Dr. Ángel Pérez Sempere El cerebro es nuestro órgano más preciado. Nuestros pensamientos y sentimientos y la relación con nuestro entorno
GUÍA PARA LA PREVENCIÓN PRIMARIA DEL ICTUS
 GUÍA PARA LA PREVENCIÓN PRIMARIA DEL ICTUS Qué es un ictus? Los ictus son un conjunto de enfermedades que afectan al riego cerebral: la obstrucción del flujo se conoce como trombosis y la rotura de los
GUÍA PARA LA PREVENCIÓN PRIMARIA DEL ICTUS Qué es un ictus? Los ictus son un conjunto de enfermedades que afectan al riego cerebral: la obstrucción del flujo se conoce como trombosis y la rotura de los
3. Definición, historia natural, criterios diagnósticos y cribado de DM 2
 3. Definición, historia natural, criterios diagnósticos y cribado de DM 2 Preguntas para responder Cuál es la definición de diabetes? Criterios diagnósticos, pruebas a realizar y puntos de corte Cuáles
3. Definición, historia natural, criterios diagnósticos y cribado de DM 2 Preguntas para responder Cuál es la definición de diabetes? Criterios diagnósticos, pruebas a realizar y puntos de corte Cuáles
GUÍA DE PRÁCTICA CLÍNICA. Estándares para Atención Médica en Diabetes. Dra. Nora Márquez
 Dra. Nora Márquez Año 2012 - Revisión: 0 Página 1 de 15 Comentario Este documento es un resumen de las pautas de las Recomendaciones 2012 de la American Diabetes Association para todos los pacientes diabéticos.
Dra. Nora Márquez Año 2012 - Revisión: 0 Página 1 de 15 Comentario Este documento es un resumen de las pautas de las Recomendaciones 2012 de la American Diabetes Association para todos los pacientes diabéticos.
Cómo aproximarse al diagnóstico para un tratamiento exitoso del Síndrome Metabólico?
 Cómo aproximarse al diagnóstico para un tratamiento exitoso del Síndrome Metabólico? Dr. Gustavo Oviedo Colón Centro de Investigaciones en Nutrición Universidad de Carabobo Síndrome Metabólico Síndrome
Cómo aproximarse al diagnóstico para un tratamiento exitoso del Síndrome Metabólico? Dr. Gustavo Oviedo Colón Centro de Investigaciones en Nutrición Universidad de Carabobo Síndrome Metabólico Síndrome
Microalbuminuria. Cómo prevenir la. Nefropatía. Diabética
 Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
Microalbuminuria Cómo prevenir la Nefropatía Diabética Indice 1 Nuestros riñones. Filtros maravillosos... 2 Qué es la nefropatía diabética?... Qué la produce?... 1 Nuestros riñones. Filtros maravillosos.
Epidemiología HTA y colesterolemia
 Epidemiología HTA y colesterolemia Concepto La distribución de la PA y su relación con el riesgo cardiovascular son continuos A cifras mayores, mayor riesgo La definición de HTA es convencional Útil para
Epidemiología HTA y colesterolemia Concepto La distribución de la PA y su relación con el riesgo cardiovascular son continuos A cifras mayores, mayor riesgo La definición de HTA es convencional Útil para
(Resumen conferencias del XVIII Congreso de la SEGHNP celebrado en Barcelona 5-7 de mayo de 2011)
 HIGADO GRASO (Resumen conferencias del XVIII Congreso de la SEGHNP celebrado en Barcelona 5-7 de mayo de 2011) El Síndrome Metabólico (SM) es una anormalidad específica encontrada en pacientes obesos y
HIGADO GRASO (Resumen conferencias del XVIII Congreso de la SEGHNP celebrado en Barcelona 5-7 de mayo de 2011) El Síndrome Metabólico (SM) es una anormalidad específica encontrada en pacientes obesos y
DIABETES TIPO 2 Y EMBARAZO
 DIABETES TIPO 2 Y EMBARAZO Dra Lilian Sanhueza Unidad de Diabetes HSJD Profesor Doctor Manuel García de los Ríos Álvarez LA HIPERGLICEMIA ES LA ALTERACIÓN METABÓLICA MÁS FRECUENTE DURANTE EL EMBARAZO ACCIÓN
DIABETES TIPO 2 Y EMBARAZO Dra Lilian Sanhueza Unidad de Diabetes HSJD Profesor Doctor Manuel García de los Ríos Álvarez LA HIPERGLICEMIA ES LA ALTERACIÓN METABÓLICA MÁS FRECUENTE DURANTE EL EMBARAZO ACCIÓN
LA DIABETES EN EL HOSPITAL ALCANCE DEL PROBLEMA
 INTRODUCCIÓN LA DIABETES EN EL HOSPITAL ALCANCE DEL PROBLEMA La prevalenciade la diabetes se estimaen 12%-25% de los pacientes hospitalizados y puede estar subestimadahastaen un 40% 1 El 29% son pacientesde
INTRODUCCIÓN LA DIABETES EN EL HOSPITAL ALCANCE DEL PROBLEMA La prevalenciade la diabetes se estimaen 12%-25% de los pacientes hospitalizados y puede estar subestimadahastaen un 40% 1 El 29% son pacientesde
UNICITY INTERNATIONAL, INC The Make Life Better Company 1201 North 800 East Orem, UT 84097
 UNICITY INTERNATIONAL, INC The Make Life Better Company 1201 North 800 East Orem, UT 84097 INTEGRACIÓN UNICITY BALANCE EN LA TERAPIA DE DIABETES TIPO 2 Unicity Balance puede reducir drásticamente el nivel
UNICITY INTERNATIONAL, INC The Make Life Better Company 1201 North 800 East Orem, UT 84097 INTEGRACIÓN UNICITY BALANCE EN LA TERAPIA DE DIABETES TIPO 2 Unicity Balance puede reducir drásticamente el nivel
9. Tratamiento farmacológico de la DM2
 9. Tratamiento farmacológico de la DM2 47 Dr. William Kattah Calderón Médico Internista. Endocrinólogo. Expresidente y Miembro Honorario de la Asociación Colombiana de Endocrinología. Bogotá. Desde el
9. Tratamiento farmacológico de la DM2 47 Dr. William Kattah Calderón Médico Internista. Endocrinólogo. Expresidente y Miembro Honorario de la Asociación Colombiana de Endocrinología. Bogotá. Desde el
Encuentro con el Experto. Moderador: Dr Javier Ena Ponente: Dr Antonio Pérez
 Encuentro con el Experto Moderador: Dr Javier Ena Ponente: Dr Antonio Pérez Caso 1 Un varón de 67 años ingresa en el hospital por presentar cetoacidosis diabética (ph 7.15, Glucemia 270 mg/dl, Cetonuria
Encuentro con el Experto Moderador: Dr Javier Ena Ponente: Dr Antonio Pérez Caso 1 Un varón de 67 años ingresa en el hospital por presentar cetoacidosis diabética (ph 7.15, Glucemia 270 mg/dl, Cetonuria
Qué puedo hacer? Conociendo la diabetes. Manual de ayuda práctica para pacientes con diabetes
 Qué puedo hacer? Conociendo la diabetes Manual de ayuda práctica para pacientes con diabetes Qué es la diabetes? La diabetes, o diabetes mellitus, es una enfermedad crónica en la que los niveles de azúcar
Qué puedo hacer? Conociendo la diabetes Manual de ayuda práctica para pacientes con diabetes Qué es la diabetes? La diabetes, o diabetes mellitus, es una enfermedad crónica en la que los niveles de azúcar
Beneficios de la Ozonoterapia en la Diabetes Mellitus
 Beneficios de la Ozonoterapia en la Diabetes Mellitus Mundialmente afecta a más de 382 millones de personas, la Organización Mundial de la Salud estima que para el año 2030 el número de personas diagnosticadas
Beneficios de la Ozonoterapia en la Diabetes Mellitus Mundialmente afecta a más de 382 millones de personas, la Organización Mundial de la Salud estima que para el año 2030 el número de personas diagnosticadas
CONGRESO DE AGOSTO 2013. Dra. Laura Pardo
 CONGRESO DE ENDOCRINOLOGÍA AGOSTO 2013 Dra. Laura Pardo CENTRO HOSPITALARIO PEREIRA ROSSELL Unidad de diabetes DIABETES Criterios diagnósticos: Síntomas de diabetes más medida casual de la concentración
CONGRESO DE ENDOCRINOLOGÍA AGOSTO 2013 Dra. Laura Pardo CENTRO HOSPITALARIO PEREIRA ROSSELL Unidad de diabetes DIABETES Criterios diagnósticos: Síntomas de diabetes más medida casual de la concentración
LUPUS ERITEMATOSO Y EMBARAZO. Dra. Leticia Sánchez R2
 LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
LUPUS ERITEMATOSO Y EMBARAZO Dra. Leticia Sánchez R2 El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria crónica, autoinmune y de causa desconocida. Curso clínico con periodos de actividad
DIABETES Y GESTACIÓN
 DIABETES Y GESTACIÓN Carmen Cañadas adas Castañeda BIR 2 Bioquímica Clínica DIABETES Y GESTACIÓN La diabetes es la condición patológica que con mayor frecuencia complica el embarazo Hasta el 0.5% de todas
DIABETES Y GESTACIÓN Carmen Cañadas adas Castañeda BIR 2 Bioquímica Clínica DIABETES Y GESTACIÓN La diabetes es la condición patológica que con mayor frecuencia complica el embarazo Hasta el 0.5% de todas
Objetivos finales del tratamiento en el anciano diabético: los mismos que en el diabético joven o adulto?
 Objetivos finales del tratamiento en el anciano diabético: los mismos que en el diabético joven o adulto? Tania Tello Rodríguez Médico Geriatra Hospital Nacional Cayetano Heredia Universidad Peruana Cayetano
Objetivos finales del tratamiento en el anciano diabético: los mismos que en el diabético joven o adulto? Tania Tello Rodríguez Médico Geriatra Hospital Nacional Cayetano Heredia Universidad Peruana Cayetano
DIABETES: DULCE ENEMIGO
 DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
DIABETES: DULCE ENEMIGO La diabetes está alcanzando proporciones epidémicas. Los expertos atribuyen la causa de la epidemia a nuestro estilo de vida sedentario, la mala alimentación y la obesidad. La diabetes
Preeclampsia y Eclampsia Hipertensión Arterial
 Preeclampsia y Eclampsia Hipertensión Arterial El control precoz antes y durante el embarazo es fundamental para evitar o eventualmente, detectar ciertos cuadros que aparecen en el período de gravidez
Preeclampsia y Eclampsia Hipertensión Arterial El control precoz antes y durante el embarazo es fundamental para evitar o eventualmente, detectar ciertos cuadros que aparecen en el período de gravidez
Alcance del informe. Carga de la diabetes Prevención de la diabetes Manejo de la diabetes Respuesta nacional Recomendaciones
 Alcance del informe Carga de la diabetes Prevención de la diabetes Manejo de la diabetes Respuesta nacional Recomendaciones CARGA DE LA DIABETES Diabetes es una enfermedad seria, crónica caracterizada
Alcance del informe Carga de la diabetes Prevención de la diabetes Manejo de la diabetes Respuesta nacional Recomendaciones CARGA DE LA DIABETES Diabetes es una enfermedad seria, crónica caracterizada
MANEJO DEL ESTADO HIPEROSMOLAR
 MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
MANEJO DEL ESTADO HIPEROSMOLAR DR. RAUL MENDOZA LOPEZ URGENCIAS MEDICO QUIRURGICAS MEDICINA DE REANIMACION ESTADO HIPEROSMOLAR NO CETOSICO: Descompensación aguda severa de diabetes mellitus Estado clínico
USO ADECUADO DE TIRAS DE GLUCOSA EN SANGRE
 USO ADECUADO DE TIRAS DE GLUCOSA EN SANGRE Servicio de Endocrinología de Talavera Talavera de la Reina, enero 2.013 1 INTRODUCCIÓN USO ADECUADO DE TIRAS DE GLUCOSA EN SANGRE El autoanálisis de la glucemia
USO ADECUADO DE TIRAS DE GLUCOSA EN SANGRE Servicio de Endocrinología de Talavera Talavera de la Reina, enero 2.013 1 INTRODUCCIÓN USO ADECUADO DE TIRAS DE GLUCOSA EN SANGRE El autoanálisis de la glucemia
Guía para el Cuidado del Pie Diabético
 Guía para el Cuidado del Pie Diabético Consejos D Torres Calzado Ortopédico, S.L. El Pie Diabético es un trastorno de los pies que afecta a pacientes con diabetes. Dependiendo de las características y
Guía para el Cuidado del Pie Diabético Consejos D Torres Calzado Ortopédico, S.L. El Pie Diabético es un trastorno de los pies que afecta a pacientes con diabetes. Dependiendo de las características y
PRINCIPALES PREMISAS DEL SEGUIMIENTO DE LOS PACIENTES CON DIABETES.
 PRINCIPALES PREMISAS DEL SEGUIMIENTO DE LOS PACIENTES CON DIABETES. M.A. Zermeño Ortega Miriam Rosario. M.C. Torres Rojo Flor Isela, M.C. Muñiz Chávez Gabriela. Facultad de Ciencias Químicas / Universidad
PRINCIPALES PREMISAS DEL SEGUIMIENTO DE LOS PACIENTES CON DIABETES. M.A. Zermeño Ortega Miriam Rosario. M.C. Torres Rojo Flor Isela, M.C. Muñiz Chávez Gabriela. Facultad de Ciencias Químicas / Universidad
1. QUÉ ES Minoxidil Viñas 5% solución cutánea Y PARA QUÉ SE UTILIZA. 2. ANTES DE USAR Minoxidil Viñas 5% solución cutánea
 1. QUÉ ES Minoxidil Viñas 5% solución cutánea Y PARA QUÉ SE UTILIZA Minoxidil Viñas 5% es una solución para uso cutáneo. La solución es transparente, incolora o muy débilmente amarillenta. Se presenta
1. QUÉ ES Minoxidil Viñas 5% solución cutánea Y PARA QUÉ SE UTILIZA Minoxidil Viñas 5% es una solución para uso cutáneo. La solución es transparente, incolora o muy débilmente amarillenta. Se presenta
ROSIGLITAZONA (MALEATO) / METFORMINA CLORHIDRATO COMPRIMIDOS RECUBIERTOS 2/500mg,4/500mg-2/1000mg-4/1000mg
 ROSIGLITAZONA (MALEATO) / METFORMINA CLORHIDRATO COMPRIMIDOS RECUBIERTOS 2/500mg,4/500mg-2/1000mg-4/1000mg Lea todo el prospecto detenidamente antes de empezar a tomar el medicamento. Conserve este prospecto.
ROSIGLITAZONA (MALEATO) / METFORMINA CLORHIDRATO COMPRIMIDOS RECUBIERTOS 2/500mg,4/500mg-2/1000mg-4/1000mg Lea todo el prospecto detenidamente antes de empezar a tomar el medicamento. Conserve este prospecto.
ATENCION AL PACIENTE CON DIABETES MELLITUS
 ATENCION AL PACIENTE CON DIABETES MELLITUS PROTOCOLO PARA REALIZAR LA PRIMERA CONSULTA A PACIENTES ADULTOS CON RIESGO DE O CON DIAGNÓSTICO DE DIABETES MELLITUS TIPO 2 1. ANAMNESIS Preguntar por síntomas
ATENCION AL PACIENTE CON DIABETES MELLITUS PROTOCOLO PARA REALIZAR LA PRIMERA CONSULTA A PACIENTES ADULTOS CON RIESGO DE O CON DIAGNÓSTICO DE DIABETES MELLITUS TIPO 2 1. ANAMNESIS Preguntar por síntomas
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD
 PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
PROTOCOLO DE ACTUACION ANTE LA DETECCION DE UN CASO DE TUBERCULOSIS EN LA COMUNIDAD 1. Detección de la infección tuberculosa. Prueba de la tuberculina. El diagnóstico de la infección se basa en el viraje
Diabetes en adultos: urgente mejorar la atención y el. control
 Diabetes en adultos: urgente mejorar la atención y el Sergio Flores Hernández Hortensia Reyes Morales Salvador Villalpando Nancy Reynoso Noverón Mauricio Hernández Ávila control Diabetes y sus riesgos
Diabetes en adultos: urgente mejorar la atención y el Sergio Flores Hernández Hortensia Reyes Morales Salvador Villalpando Nancy Reynoso Noverón Mauricio Hernández Ávila control Diabetes y sus riesgos
Principios activos Eficacia Seguridad Conveniencia Niveles 1 Paracetamol +++ +++ +++ 1-2-3. 2 Ibuprofeno +++ ++ ++ 1-2-3
 Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
Título: DOLOR Codificación CIE 10 R52.0 dolor agudo R52.1 dolor crónico intratable R52.9 dolor, no especificado Problema: El dolor es un signo y un síntoma, una experiencia anormal sensorial producida
POR QUÉ HABLAR DE COLESTEROL?
 La información médica brindada en este artículo, no es apta para ser usada con fines de diagnóstico o tratamiento, no debe utilizarse como material educativo para un paciente, no establece relación de
La información médica brindada en este artículo, no es apta para ser usada con fines de diagnóstico o tratamiento, no debe utilizarse como material educativo para un paciente, no establece relación de
POR QUÉ YA NO SE RECOMIENDA ESPERAR 3 MESES PARA HACERSE LA PRUEBA DEL VIH?
 QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
QUÉ ES LA PRUEBA DEL VIH? La prueba del VIH es la única forma fiable de saber si una persona está o no infectada por el VIH, el virus del sida. Las pruebas de diagnóstico del VIH que se emplean habitualmente
2. Composición corporal
 2. Composición corporal Composición corporal Compartimentos corporales Antropometría Peso ideal Índice de masa corporal Índice de masa corporal adecuado Obesidad Composición corporal Un análisis químico
2. Composición corporal Composición corporal Compartimentos corporales Antropometría Peso ideal Índice de masa corporal Índice de masa corporal adecuado Obesidad Composición corporal Un análisis químico
Prevalencia de la Diabetes en España: Estudio. Dossier de prensa
 Prevalencia de la Diabetes en España: Estudio Dossier de prensa 1. La importancia del estudio de la prevalencia de la diabetes La diabetes tipo 2 (DM2) se ha convertido en uno de los problemas sanitarios
Prevalencia de la Diabetes en España: Estudio Dossier de prensa 1. La importancia del estudio de la prevalencia de la diabetes La diabetes tipo 2 (DM2) se ha convertido en uno de los problemas sanitarios
RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO GLISULIN 500 XR. 500,0 mg
 RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Nombre del producto: Forma farmacéutica: Fortaleza: Presentación: Titular del Registro Sanitario, país: Fabricante, país: GLISULIN 500 XR (Clorhidrato de metformina)
RESUMEN DE LAS CARACTERÍSTICAS DEL PRODUCTO Nombre del producto: Forma farmacéutica: Fortaleza: Presentación: Titular del Registro Sanitario, país: Fabricante, país: GLISULIN 500 XR (Clorhidrato de metformina)
4. Epidemiología de la diabetes mellitus
 22 4. Epidemiología de la diabetes mellitus Dr. Hernando Vargas Uricoechea Médico Internista. Endocrinólogo. Máster en Epidemiología. Jefe de la Unidad Metabólica de la Universidad del Cauca. Miembro de
22 4. Epidemiología de la diabetes mellitus Dr. Hernando Vargas Uricoechea Médico Internista. Endocrinólogo. Máster en Epidemiología. Jefe de la Unidad Metabólica de la Universidad del Cauca. Miembro de
PROTOCOLO DE ACTUACION: DIABETES MELLITUS. 1.1.- General: Disminuir la morbimortalidad a causa de la Diabetes Mellitus.
 PROTOCOLO DE ACTUACION: DIABETES MELLITUS 1.- OBJETIVOS: 1.1.- General: Disminuir la morbimortalidad a causa de la Diabetes Mellitus. 1.2.-Específicos: Aumentar el número de Diabéticos conocidos. Que el
PROTOCOLO DE ACTUACION: DIABETES MELLITUS 1.- OBJETIVOS: 1.1.- General: Disminuir la morbimortalidad a causa de la Diabetes Mellitus. 1.2.-Específicos: Aumentar el número de Diabéticos conocidos. Que el
La degeneración macular asociada a la edad es la causa más común de ceguera legal en personas de más de 50 años en los países occidentales.
 Qué es DMAE? La degeneración macular asociada a la edad es la causa más común de ceguera legal en personas de más de 50 años en los países occidentales. La DMAE es una enfermedad ocular degenerativa que
Qué es DMAE? La degeneración macular asociada a la edad es la causa más común de ceguera legal en personas de más de 50 años en los países occidentales. La DMAE es una enfermedad ocular degenerativa que
QUÉ ES LA HEPATITIS C? CÓMO SE CONTAGIA?
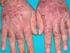 QUÉ ES LA HEPATITIS C? La hepatitis C es una inflamación del hígado producida por la infección del virus de la hepatitis C. La inflamación puede causar que el hígado no funcione adecuadamente. Se estima
QUÉ ES LA HEPATITIS C? La hepatitis C es una inflamación del hígado producida por la infección del virus de la hepatitis C. La inflamación puede causar que el hígado no funcione adecuadamente. Se estima
Diabetes mellitus tipo 1.
 2. Cómo se diagnostica y qué tipos de diabetes existen? La diabetes sólo se puede diagnosticar por alguno de los siguientes métodos: 1. Análisis de Glucemia realizado en cualquier momento del día (incluso
2. Cómo se diagnostica y qué tipos de diabetes existen? La diabetes sólo se puede diagnosticar por alguno de los siguientes métodos: 1. Análisis de Glucemia realizado en cualquier momento del día (incluso
Cómo es tener diabetes tipo 2?
 Cómo es tener diabetes tipo 2? Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC), hay casi 26 millones de personas con diabetes en los
Cómo es tener diabetes tipo 2? Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention, CDC), hay casi 26 millones de personas con diabetes en los
Hipertensión arterial y Corazón. Información Sanitaria General. Asociación de Pacientes Cardiacos de Granada y su Provincia
 Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
Hipertensión arterial y Corazón Las enfermedades cardiovasculares representan la primera causa de mortalidad en España, especialmente en los hombres, la enfermedad coronaria como el infarto y en las mujeres,
-Usar el preservativo, que evita el contagio de otras enfermedades de transmisión sexual.
 Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Virus del Papiloma Humano (VPH) - Preguntas y respuestas 1. Qué es el virus del Papiloma Humano (VPH)? El virus papiloma humano (VPH) es un virus que se transmite por contacto entre personas infectadas,
Diabetes QUÉ ES LA DIABETES? CUÁNTAS CLASES DE DIABETES EXISTEN? La diabetes está agrupada en tres grandes clases:
 QUÉ ES LA DIABETES? La diabetes es una enfermedad crónica muy frecuente que durante un largo tiempo suele no presentar manifestaciones clínicas. En muchos casos, la enfermedad debuta clínicamente con una
QUÉ ES LA DIABETES? La diabetes es una enfermedad crónica muy frecuente que durante un largo tiempo suele no presentar manifestaciones clínicas. En muchos casos, la enfermedad debuta clínicamente con una
PREVENCION PRIMARIA DE DIABETES TIPO 2 MEDIANTE UNA ESTRATEGIA DE CRIBADO E INTERVENCIÓN EDUCATIVA
 PREVENCION PRIMARIA DE DIABETES TIPO 2 MEDIANTE UNA ESTRATEGIA DE CRIBADO E INTERVENCIÓN EDUCATIVA CARMEN MARTIN MADRAZO UNIDAD DE DE INVESTIGACION AREA AREA 4 MADRID PREVENCION DE LA DIABETES TIPO 2 La
PREVENCION PRIMARIA DE DIABETES TIPO 2 MEDIANTE UNA ESTRATEGIA DE CRIBADO E INTERVENCIÓN EDUCATIVA CARMEN MARTIN MADRAZO UNIDAD DE DE INVESTIGACION AREA AREA 4 MADRID PREVENCION DE LA DIABETES TIPO 2 La
GUÍA DE PRÁCTICA CLÍNICA. Recomendaciones para la Práctica Clínica en Diabetes (ADA, 2013) Dra. Nora Márquez
 Dra. Nora Márquez Año 2013 - Revisión: 0 Página 1 de 17 Criterios Actuales para el Diagnóstico de Diabetes Mellitus Hemoglobina glicosilada (HbA1c) > 6.5%. La prueba se debe realizar en laboratorios que
Dra. Nora Márquez Año 2013 - Revisión: 0 Página 1 de 17 Criterios Actuales para el Diagnóstico de Diabetes Mellitus Hemoglobina glicosilada (HbA1c) > 6.5%. La prueba se debe realizar en laboratorios que
Lo que necesita saber: cómo prevenir la diabetes y las enfermedades del corazón
 cómo prevenir la diabetes y las enfermedades del corazón Sabía usted que? 2 de cada 3 estadounidenses tienen sobrepeso u obesidad. Aproximadamente 1 de cada 3 adultos estadounidenses tiene alta presión
cómo prevenir la diabetes y las enfermedades del corazón Sabía usted que? 2 de cada 3 estadounidenses tienen sobrepeso u obesidad. Aproximadamente 1 de cada 3 adultos estadounidenses tiene alta presión
para prevenir complicaciones
 Si tiene usted diabetes, conozca su nivel de A1c Manténgase por debajo de... para prevenir complicaciones CONOZCA SU NIVEL DE A1c Y ACTÚE LA VIDA ES MEJOR POR DEBAJO DE 7 QUÉ ES LA PRUEBA DE LA HEMOGLOBINA
Si tiene usted diabetes, conozca su nivel de A1c Manténgase por debajo de... para prevenir complicaciones CONOZCA SU NIVEL DE A1c Y ACTÚE LA VIDA ES MEJOR POR DEBAJO DE 7 QUÉ ES LA PRUEBA DE LA HEMOGLOBINA
LAS CAUSAS DE LAS CATARATAS
 LAS CAUSAS DE LAS CATARATAS La mayoría de las cataratas se deben a cambios relacionados con la edad en el cristalino del ojo. La mayoría de las cataratas se deben a cambios relacionados con la edad en
LAS CAUSAS DE LAS CATARATAS La mayoría de las cataratas se deben a cambios relacionados con la edad en el cristalino del ojo. La mayoría de las cataratas se deben a cambios relacionados con la edad en
4 to Curso de Capacitación a Distancia Síndrome Metabólico y Riesgo Vascular FEPREVA 2 do examen parcial - Volumen 2
 4 to Curso de Capacitación a Distancia Síndrome Metabólico y Riesgo Vascular FEPREVA 2 do examen parcial - Volumen 2 1 Concurre a la consulta una paciente de 40 años que refiere aumento progresivo de peso
4 to Curso de Capacitación a Distancia Síndrome Metabólico y Riesgo Vascular FEPREVA 2 do examen parcial - Volumen 2 1 Concurre a la consulta una paciente de 40 años que refiere aumento progresivo de peso
Qué es la menopausia y Cuáles son sus etapas
 Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
Qué es la menopausia y Cuáles son sus etapas Nociones básicas que debes conocer Contenido Contenido... 2 Conceptos básicos sobre la menopausia que se deben conocer... 3 Qué es la menopausia?... 3 La menopausia
II- Qué es la Diabetes?
 I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
I - Introducción La Diabetes Mellitus es una enfermedad considerada como un problema de salud pública. Su prevalencia ha ido en aumento y las proyecciones en este milenio son de proporciones substanciales,
Tras completar el programa completo de ensayo clínico Fase III, BIL ha mostrado resultados superiores en la reducción de HbA1c frente a comparadores
 Eli Lilly and Company Lilly Corporate Center Indianapolis, Indiana 46285 U.S.A. Fecha: 23 de septiembre, 2014 Peglispro, la insulina basal de Lilly, demuestra superioridad en la reducción de los niveles
Eli Lilly and Company Lilly Corporate Center Indianapolis, Indiana 46285 U.S.A. Fecha: 23 de septiembre, 2014 Peglispro, la insulina basal de Lilly, demuestra superioridad en la reducción de los niveles
Prescripción de ejercicio en pacientes con Diabetes Mellitus
 Prescripción de ejercicio en pacientes con Diabetes Mellitus D R. MANUEL WONG ON MEDI C I NA F Í SI C A Y REHABI L ITACI ÓN F E L LOW MEDI C I NA D E L ALTO R E NDI MI E NTO D E P O R T I VO Diabetes mellitus
Prescripción de ejercicio en pacientes con Diabetes Mellitus D R. MANUEL WONG ON MEDI C I NA F Í SI C A Y REHABI L ITACI ÓN F E L LOW MEDI C I NA D E L ALTO R E NDI MI E NTO D E P O R T I VO Diabetes mellitus
Programa Chequeo Médico Preventivo
 Programa Chequeo Médico Preventivo Fundación Clínica Shaio PROGRAMA DE CHEQUEO MÉDICO PREVENTIVO Un enfoque especializado y personalizado para su salud y bienestar. EST. 1957 FUNDACIÓN CLÍNICA SHAIO PROGRAMA
Programa Chequeo Médico Preventivo Fundación Clínica Shaio PROGRAMA DE CHEQUEO MÉDICO PREVENTIVO Un enfoque especializado y personalizado para su salud y bienestar. EST. 1957 FUNDACIÓN CLÍNICA SHAIO PROGRAMA
La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares.
 Pág. 1 de 5 La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares. El objetivo de esta alerta internacional es difundir información
Pág. 1 de 5 La restricción del uso de Nitrofurantoína debido al riesgo de ocurrencia de efectos adversos graves hepáticos y pulmonares. El objetivo de esta alerta internacional es difundir información
condiabetes en el Colegio Grupo de Trabajo de Diabetes de la Sociedad Española de Endocrinología Pediátrica
 El Niño condiabetes e Colegio en el o Grupo de Trabajo de Diabetes de la Sociedad Española de Endocrinología Pediátrica C. Luzuriaga, M. Oyarzabal, I. Rica, M. Torres, R. Barrio, F. Hermoso, B. García,
El Niño condiabetes e Colegio en el o Grupo de Trabajo de Diabetes de la Sociedad Española de Endocrinología Pediátrica C. Luzuriaga, M. Oyarzabal, I. Rica, M. Torres, R. Barrio, F. Hermoso, B. García,
Llagas que no cicatrizan
 Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
Llagas que no cicatrizan Introducción Algunas llagas tienen dificultad para cicatrizar por sí solas. Las llagas que no cicatrizan son un problema bastante común. Las llagas abiertas que no cicatrizan también
La diabetes es una enfermedad causada porque el páncreas no produce suficiente insulina o el cuerpo no la utiliza adecuadamente.
 La diabetes es una enfermedad causada porque el páncreas no produce suficiente insulina o el cuerpo no la utiliza adecuadamente. El organismo no aprovecha la glucosa de los alimentos, se produce un aumento
La diabetes es una enfermedad causada porque el páncreas no produce suficiente insulina o el cuerpo no la utiliza adecuadamente. El organismo no aprovecha la glucosa de los alimentos, se produce un aumento
GUÍA ESPEN DE NUTRICIÓN ENTERAL GERIATRÍA
 GUÍA ESPEN DE NUTRICIÓN ENTERAL GERIATRÍA CUESTIONES PRINCIPALES 1. CUÁLES SON LOS OBJETIVOS DE LA TERAPIA NUTRICIONAL EN GERIATRÍA? 2. NUTRICIÓN ENTERAL EN GRUPOS ESPECÍFICOS DE DIAGNÓSTICO 3. ASPECTOS
GUÍA ESPEN DE NUTRICIÓN ENTERAL GERIATRÍA CUESTIONES PRINCIPALES 1. CUÁLES SON LOS OBJETIVOS DE LA TERAPIA NUTRICIONAL EN GERIATRÍA? 2. NUTRICIÓN ENTERAL EN GRUPOS ESPECÍFICOS DE DIAGNÓSTICO 3. ASPECTOS
PROTOCOLO PARA REALIZAR LA PRIMERA CONSULTA A PACIENTES ADULTOS CON RIESGO DE O CON DIAGNÓSTICO DE DIABETES MELLITUS TIPO 2
 PROTOCOLO PARA REALIZAR LA PRIMERA CONSULTA A PACIENTES ADULTOS CON RIESGO DE O CON DIAGNÓSTICO DE DIABETES MELLITUS TIPO 2 SUBJETIVO Preguntar por síntomas sugestivos de Diabetes Mellitus (polidipsia,
PROTOCOLO PARA REALIZAR LA PRIMERA CONSULTA A PACIENTES ADULTOS CON RIESGO DE O CON DIAGNÓSTICO DE DIABETES MELLITUS TIPO 2 SUBJETIVO Preguntar por síntomas sugestivos de Diabetes Mellitus (polidipsia,
Disminuyendo mi riesgo de infarto, protegiendo mi corazón.
 Disminuyendo mi riesgo de infarto, protegiendo mi corazón. A partir de los 45 años de edad es necesario realizar una evaluación del riesgo cardiovascular de rutina. Los médicos de la Unidad de Atención
Disminuyendo mi riesgo de infarto, protegiendo mi corazón. A partir de los 45 años de edad es necesario realizar una evaluación del riesgo cardiovascular de rutina. Los médicos de la Unidad de Atención
SOBREPESO Y OBESIDAD
 SOBREPESO Y OBESIDAD Prevención y Control de Sobrepeso y Obesidad. Objetivo: Prevenir la aparición del sobrepeso y la obesidad, así como sus complicaciones en la población adulta y adulta mayor del Estado
SOBREPESO Y OBESIDAD Prevención y Control de Sobrepeso y Obesidad. Objetivo: Prevenir la aparición del sobrepeso y la obesidad, así como sus complicaciones en la población adulta y adulta mayor del Estado
Cosas que debería saber acerca de la preeclampsia
 Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
Cosas que debería saber acerca de la preeclampsia La preeclampsia es mucho más frecuente de lo que la gente piensa de hecho, es la complicación grave más común del embarazo. La preeclampsia puede ser una
La enfermedad de Alzheimer y la diabetes
 La enfermedad de Alzheimer y la diabetes Cerca de 21 millones de personas en los Estados Unidos tienen diabetes. Más de 6 millones de estas personas no saben que la tienen. La diabetes es una enfermedad
La enfermedad de Alzheimer y la diabetes Cerca de 21 millones de personas en los Estados Unidos tienen diabetes. Más de 6 millones de estas personas no saben que la tienen. La diabetes es una enfermedad
Modificaciones en la Ficha Técnica o Resumen de las Características del Producto y del Prospecto presentadas por la Agencia Europea de Medicamentos
 Anexo II Modificaciones en la Ficha Técnica o Resumen de las Características del Producto y del Prospecto presentadas por la Agencia Europea de Medicamentos Esta Ficha Técnica o Resumen de las Características
Anexo II Modificaciones en la Ficha Técnica o Resumen de las Características del Producto y del Prospecto presentadas por la Agencia Europea de Medicamentos Esta Ficha Técnica o Resumen de las Características
CASO 1 Diabetes Mellitus tipo 1
 CASO 1 Diabetes Mellitus tipo 1 Paciente de 18 años, con una DM1 de 9 años de evolución, diagnosticada a los 9 años de edad por cuadro clinico. Se controla en nuestra Unidad desde los 12 años de edad,
CASO 1 Diabetes Mellitus tipo 1 Paciente de 18 años, con una DM1 de 9 años de evolución, diagnosticada a los 9 años de edad por cuadro clinico. Se controla en nuestra Unidad desde los 12 años de edad,
TECNOLOGÍA EN SALUD DE INTERÉS Metoprolol 1. RESUMEN
 TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
TECNOLOGÍA EN SALUD DE INTERÉS 1. RESUMEN Título del reporte: Efectividad y seguridad de metoprolol para pacientes con síndrome coronario agudo. Información general de la tecnología: el metoprolol es un
Existen factores de riesgo para padecerla?
 Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Qué es la gota? Es una enfermedad producida por el depósito de cristales microscópicos de ácido úrico en las articulaciones, provocando su inflamación dolorosa. A veces, estos cristales forman acúmulos
Objetivos del tratamiento
 Diapositiva 2 de 41 Objetivos del tratamiento Reducir los síntomas de hiperglucemia Limitar los efectos adversos del tratamiento Mantener la calidad de vida y el bienestar psicológico Prevenir o retrasar
Diapositiva 2 de 41 Objetivos del tratamiento Reducir los síntomas de hiperglucemia Limitar los efectos adversos del tratamiento Mantener la calidad de vida y el bienestar psicológico Prevenir o retrasar
En primer lugar, se establecen normas de carácter general sobre cómo y en qué supuestos debe realizarse la valoración.
 En este capítulo se proporcionan criterios para la valoración de la discapacidad originada por deficiencías del sistema endocrino, compuesto por el eje hipotálamohipófisis, tiroides, paratiroides, suprarrenales
En este capítulo se proporcionan criterios para la valoración de la discapacidad originada por deficiencías del sistema endocrino, compuesto por el eje hipotálamohipófisis, tiroides, paratiroides, suprarrenales
DIPLOMADO DE EDUCADORES EN DIABETES EN LÍNEA MÉXICO. ESTUDIO UKPDS
 ESTUDIO UKPDS El Estudio Prospectivo sobre Diabetes del Reino Unido (UKPDS United Kigndom Prospective Diabetes Study) es el mayor estudio realizado en pacientes con diabetes tipo 2, además es el más largo
ESTUDIO UKPDS El Estudio Prospectivo sobre Diabetes del Reino Unido (UKPDS United Kigndom Prospective Diabetes Study) es el mayor estudio realizado en pacientes con diabetes tipo 2, además es el más largo
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA
 MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
MANEJO EXPECTANTE DE LA PREECLAMPSIA SEVE- RA L a incidencia de preeclampsia severa es de 0.9 %. El curso clínico de preeclampsia severa puede resultar en un progresivo deterioro del estado materno y fetal.
