Caracterización clínica y factores pronósticos en subgrupos. de pacientes pediátricos con leucemia linfoblástica aguda. de alto riesgo de recaída
|
|
|
- Celia Miranda Castilla
- hace 7 años
- Vistas:
Transcripción
1 Caracterización clínica y factores pronósticos en subgrupos de pacientes pediátricos con leucemia linfoblástica aguda de alto riesgo de recaída Tesis presentada por: Susana Rives Solà para aspirar al grado de Doctora en Medicina Directores de la tesis: Dra. Mireia Camós Guijosa y Dr. Jordi Esteve Reyner Facultat de Medicina Universitat de Barcelona Septiembre 2013
2 II
3 Dedicatoria A mis padres, que tanto me enseñaron y a quienes extraño A Alfonso, Toni y Anna III
4 IV
5 ÍNDICE I.- AGRADECIMIENTOS II.- ABREVIATURAS O ACRÓNIMOS III.- GLOSARIO DE GENES VII XIII XVII IV.- INTRODUCCIÓN 1 1. Leucemia linfoblástica aguda (LLA) 1.1 Incidencia Etiología Fisiopatología Clínica Diagnóstico diferencial Diagnóstico clínico y biológico Biología 17 Clasificaciones 17 Subtipos genéticos 19 Alteraciones primarias 21 Alteraciones secundarias Tratamiento 34 Contribución de los grupos cooperativos 34 Tratamiento de primera línea de la LLA 39 Trasplante alogénico de progenitores hemopoyéticos 42 Seguimiento y efectos secundarios a largo plazo 43 LLA recaída 44 Nuevos tratamientos Tratamiento en subgrupos de pacientes que requieren un abordaje específico 45 LLA con cromosoma Philadelphia (LLA Ph+) 45 LLA del lactante 45 LLA en pacientes con Síndrome de Down Factores pronósticos LLA con cromosoma Philadelphia (LLA Ph+) Perspectiva histórica Cromosoma Ph y gen de fusión BCR- ABL 56 V
6 2.3 Heterogeneidad clínica y biológica dentro de la LLA Ph Pronóstico de la LLA Ph+ antes de la introducción del tratamiento con inhibidores de tirosín- quinasas (TKI) (era pre- TKI) Pronóstico de la LLA Ph+ en la era TKI Protocolos de tratamiento en la LLA Ph LLA- T Incidencia Clínica Biología Factores pronósticos clínicos Factores pronósticos biológicos Tratamiento 75 Quimioterapia 75 Trasplante alogénico de progenitores hemopoyéticos 77 Nuevos fármacos 78 V.- HIPÓTESIS Y OBJETIVOS Hipótesis Objetivos 84 VI.- RESULTADOS 87 Trabajo 1 89 Trabajo Trabajo Trabajo VII.- DISCUSIÓN 137 LLA Ph+ 139 LLA- T 151 Limitaciones del estudio 158 Beneficios de la investigación 159 Perspectivas de futuro 160 VIII.- CONCLUSIONES 163 IX.- FINANCIACIÓN 167 X.- BIBLIOGRAFÍA 171 VI
7 VII Agradecimientos
8 VIII
9 AGRADECIMIENTOS A mis directores de tesis, la Dra. Mireia Camós y el Dr. Jordi Esteve. Ha sido un privilegio y un placer tenerlos como directores. A la Dra. Isabel Badell, que me animó a escribir la tesis y me sugirió los temas de investigación que conforman este trabajo de tesis. A todos los hemato- oncólogos pediátricos del grupo SHOP que han tratado a los pacientes incluidos en este trabajo y que han colaborado en el registro de sus datos. Al equipo de Clever Instruments por su ayuda en la recogida de datos y en el análisis estadístico: Dr. Agustí Martí, Carmen Romero y Rocío Sánchez. A mi jefe, el Dr. Jesús Estella, por todo lo que me ha enseñado y me enseña. A la Dra. Marina Mateo, anterior jefa de Hematología y con quien empecé a trabajar en el Hospital Sant Joan de Déu y al Dr. Iñaki Alcorta, de quien también aprendí mucho. A la Dra. Teresa Toll, por todo lo que me enseña. IX
10 A todos mis compañeros del equipo de hematología pediátrica, porque voy a trabajar a gusto cada día gracias a ellos y de quienes aprendo. También les agradezco el esfuerzo adicional que han tenido que hacer a causa de mi reducción de jornada: la Dra. Teresa Toll, el Dr. Albert Català, el Dr. Rubén Berrueco, la Dra. Montserrat Torrebadell y la Dra. Mireia Camós. A los médicos del máster de Hematología Pediátrica: Anna Ruiz Llobet, Gabriela Corbalán, Núria Conde, Raquel Castro, María Trabazo, Anna Alonso, Montse Mesegué. A los médicos y otros profesionales de mi hospital que forman parte del equipo multidisciplinar para el diagnóstico y tratamiento de los niños con leucemia: Dra. Mar Pérez (Genética), Joan Vinent (Farmacia), Dra. Natalia Rodríguez y Gemma Calaf (Rehabilitación), Dra. Ester Gean (Genética clínica), Núria Carsí, Laia Jané y Marta Albert (Psicología), Mª Àngels Claramonte y Ramon Badosa (Trabajo Social), Rocío Escobar, Marta Palomares, Dra. Jessica Ortiz (Equipo de Paliativos), Dra. Margarita Vancells y Dra. Rosalía Carrasco (Cirugía), Dr. Ferran Torné y Dr. Ramon Huguet (Traumatología), Roberta Malatesta, Núria Vega (biólogas e investigadoras pre- doctorales) y muchos profesionales más. X
11 Al equipo de enfermería del laboratorio de hematología: Camino, Araceli, Rosa y Justo. A las enfermeras, auxiliares y secretarias de la planta 8ª y de Hospital de Día, por su profesionalidad y por su cariño hacia los niños oncológicos. A Puri Gonzalo, por su gran humanidad. A los médicos y profesores del Hospital Clínic que me enseñaron durante mi residencia, en especial a los doctores: Montserrat Rovira, Arturo Pereira, Jordi Esteve, Armando López- Guillermo, Francisco Cervantes, Joan Bladé, Benet Nomdedéu, Francesc Bosch, Enric Carreras, Joan Carles Reverter, Neus Villamor, Dolors Colomer y Elías Campo. Al Dr. Josep Maria Ribera, por lo que me ha enseñado y porque constituye un ejemplo a seguir. A mis compañeros de residencia porque disfruté y aprendí con ellos: Juan Carlos Hernández- Boluda, Joan Cid, Silvia Montoto, Llúcia Sanz, María Perales, Anna Ferrer, Mireia Camós, Alberto Álvarez- Larrán. XI
12 A mis amigas, por su apoyo y cariño: Mónica, Cristina, Nati y Myriam. A mi amiga Paloma, a quien extraño, por su alegría y generosidad. A Alfonso, Toni y Anna, por vuestro amor y por el tiempo que esta tesis os ha robado. A mi padres por su amor y por transmitirme entusiasmo por aprender en la medicina y en tantas otras disciplinas. A mis hermanas María y Mercè, a mis abuelos, a la madrina, a Rosa y a todos mis tíos, a mis suegros y a toda mi familia, por su cariño y apoyo. A los niños con leucemia y sus padres, porque son la principal motivación para seguir trabajando. XII
13 XIII Abreviaturas
14 XIV
15 ABREVIATURAS o ACRÓNIMOS Ara- G: análogo del arabinósido de guanina Ara- GTP: arabinósido de guanosín trifosfato BFM: Berlin Frankfurt Münster CARTs: Chimeric antigen receptor- modified T cells CNA: copy number alterations o alteración en el número de copias de DNA COG: Children Oncology Group DCFI: Dana Farber Cancer Institute DNA: deoxyribonucleic acid o ADN (ácido desoxirribonucleico) EGIL: European Group of Immunological classification of Leukemias ERM: enfermedad residual mínima EsPhALL: European Intergroup Study on Post Induction Treatment of Philadelphia Positive Acute Lymphoblastic Leukaemia with Imatinib. ETP: Early- T cell Precursor o precursor inmaduro de las células T FAB: clasificación de leucemias French American British FISH: fluorescence in situ hybridization o hibridación in situ fluorescente FRALLE: French Acute Lymphoblastic Leukaemia Study Group GMALL German Multicenter Acute Lymphoblastic Leukemia HLA: Human Leukocyte Antigen I- BFM: grupo internacional BFM LCR: líquido cefalorraquídeo LDH: lactato deshidrogenasa LLA: leucemia linfoblástica aguda LLA- B: leucemia linfoblástica aguda de fenotipo B LLA Ph+: leucemia linfoblástica aguda con cromosoma Philadelphia LLA- T: leucemia linfoblástica aguda de fenotipo T LMA: leucemia mieloblástica aguda LMC: leucemia mieloide crónica MPAL: mixed phenotype acute leukemia o leucemias de fenotipo mixto MTHFR: enzima metilen- tetrahidrofolato reductasa NCI: National Cancer Institute PCR: polymerase chain reaction o reacción en cadena de la polimerasa PETHEMA: Protocolo para el Estudio y Tratamiento de las Hemopatías Malignas PL: punción lumbar PNP: Purine Nucleoside Phosphorylase XV
16 RC: remisión completa SG: supervivencia global SHOP / SEHOP: Sociedad Española de Hemato- Oncología Pediátrica SLE: supervivencia libre de evento SNC: sistema nervioso central SEER: US National Cancer Institute s Surveillance, Epidemiology and End Results (SEER) program SJCRH: Saint Jude Children s Research Hospital TCR: T- cell receptor o RCT, receptor de células T TKI: Tyrosin Kinase Inhbitor o inhibidor de tirosín- quinasas TPH: trasplante de progenitores hematopoyéticos TPMT: enzima tiopurin- metiltransferasa UKALL: United Kingdom Acute Lymphoblastic Leukemia Group WHO: World Health Organization (Organización Mundial de la Salud, OMS) XVI
17 XVII Glosario de genes
18 XVIII
19 GLOSARIO DE GENES Símbolo aprobado* ABL1 Nombre aprobado Localización Otros símbolos v- abl Abelson murine leukemia viral oncogene homolog1 AKT1 v- akt murine thymoma viral oncogene homolog 1 ARID5B AT rich interactive domain 5B (MRF1- like) BCL11B B- cell CLL/lymphoma 11B (zinc finger 14q32 protein) BCL2 B- cell CLL/lymphoma 2 18q21.3 BCL9 B- cell CLL/lymphoma 9 1q21 BCR Break cluster region 22q11 BMI1 BMI1 polycomb ring finger oncogene 10p13 9q34.1 ABL, JTK7, C- ABL, p150, v- abl 14q AKT q q11.22 CDKN1B cyclin- dependent kinase inhibitor 1B (p27, Kip1) 12p13.1- p12 CDKN2A cyclin- dependent kinase inhibitor 2A 9p21 CDK4 inhibitor p16i NK4, ARF, CDKN2B cyclin- dependent kinase inhibitor 2B (p15, inhibits CDK4) 9p21 p14 ARF CEBPE CCAAT /enhancer binding protein 14.q11.2 (C/EBP), epsilon CEBPA CCAAT/enhancer binding protein 19q13.1 (C/EBP), alpha CEBPB CCAAT/enhancer binding protein 20q13.1 (C/EBP), beta CEBPD CCAAT/enhancer binding protein (C/EBP), delta 8p11.2- p11.1 CEBPG CCAAT/enhancer binding protein 19q13.2 (C/EBP), gamma CREBBP CREB binding protein 16p13.3 CRLF2 cytokine receptor- like factor 2 Xp22.3 e Yp11.3 CTGF connective tissue growth factor 6q23.2 CCN2 EBF1 connective tissue growth factor 5q34 EBF EED embryonic ectoderm development 11q14.2- q22.3 EML1 echinoderm microtubule associated protein like 1 14q32 CDK4 inhibitor p15 INK4b, p15 INK4 XIX
20 Símbolo Nombre aprobado Localización Otros símbolos aprobado* EPOR erythropoietin receptor 19p13.3- p13.2 EPS8 epidermal growth factor receptor 12p12.3 pathway substrate 8 EPS15 epidermal growth factor receptor 1p32 pathway substrate 15 ERG v- ets erythroblastosis virus E26 21q22.3 oncogene homolog (avian) ETV6 ets variant 6 12p13 TEL EZH2 enhancer of zeste homolog 2 7q35- q36 (Drosophila) FBXW7 F- box and WD repeat domain 4q31.23 containing 7, E3 ubiquitin protein ligase FLT3 fms- related tyrosine kinase 3 13q12 GATA3 GATA binding protein 3 10p15 HLF hepatic leukemia factor 17q22 HOXA@ homeobox A cluster 7p15.2 HOXA ID4 inhibitor of DNA binding 4, dominant 6p22.3 negative helix- loop- helix protein IGF2BP1 insulin- like growth factor 2 mrna 17q21.32 binding protein 1 IGH immunoglobulin heavy locus 14q32.33 IKZF1 IKAROS family zinc finger 1 (Ikaros) 7pter- 7qter IKZF2 IKAROS family zinc finger 2 (Helios) 2q13-1 IKZF3 IKAROS family zinc finger 3 (Aiolos) 17q11.2 IL3 interleukin 3 (colony- stimulating 5q23- q31 factor, multiple) IL7R interleukin 7 receptor 5p13 IRX2 iroquois homeobox 2 5p15.33 JAK1 Janus kinase 1 1p32.3- p31.3 JAK2 Janus kinase 2 9p24 JAK3 Janus kinase 3 19p13- p12 LEF1 lymphoid enhancer- binding factor 1 4q23- q25 LHX3 LIM homeobox 3 9q34.3 LMO1 LIM domain only 1 (rhombotin 1) 11p15 LMO2 LIM domain only 1 (rhombotin like- 2) 11p13 LMO3 LIM domain only 1 (rhombotin like- 1) 12p13 LYL1 lymphoblastic leukemia derived sequence 1 19p13.2 XX
21 Símbolo aprobado* MLL MLLT1 MLLT3 MLLT4 MLLT10 MYB MYC Nombre aprobado Localización Otros símbolos myeloid/lymphoid or mixed- lineage leukemia (trithorax homolog, Drosophila) myeloid/lymphoid or mixed- lineage leukemia (trithorax homolog, Drosophila); translocated to, 1 myeloid/lymphoid or mixed- lineage leukemia (trithorax homolog, Drosophila); translocated to, 3 myeloid/lymphoid or mixed- lineage leukemia (trithorax homolog, Drosophila); translocated to, 4 myeloid/lymphoid or mixed- lineage leukemia (trithorax homolog, Drosophila); translocated to, 10 v- myb myeloblastosis viral oncogene homolog (avian) v- myb myeloblastosis viral oncogene 11q23 KMT2A, ALL- 1, TRX1, HTRX1, CXX7, MLL1A, 19p13.3 ENL, LTG19, YEATS1 9p21 6q27 10p12 6q22- q23 8q24 AF9, YEAST3 AFF1, AF4, PBM1 AF10 C- MYB C- MYC homolog (avian) NEGR1 neuronal growth regulator 1 1p31.1 NF1 neurofibromin 1 17q11.2 NKX2.1 NK2 homeobox 1 14q13.3 NKX2.2 NK2 homeobox 2 20p11.22 NOTCH1 NOTCH1 9q34.3 TAN1, hn1 NRAS neuroblastoma RAS viral (v- ras) 1p13.2 N- ras, ALPS4 oncogene homolog NUP214 nucleoporin 214kDa 9q34 OLIG2 oligodendrocyte transcription factor 2 21q22.11 BHLHB1 P2RY8 purinergic receptor P2Y, G- protein coupled, 8 Xp22.33 and Yp11.3 PAX5 paired box 5 9p13.2 PBX1 pre- B- cell leukemia homeobox 1 1q23.3 PDGFRB platelet- derived growth factor 5q33.1 PDGFR1 receptor, beta polypeptide PHF6 PHD finger protein 6 Xq26.3 PIK3CA PICALM phosphatidylinositol- 4,5- bisphosphate 3- kinase, catalytic subunit alpha phosphatidylinositol binding clathrin assembly protein 3q26.3 PI3K 11q14 CALM XXI
22 Símbolo Nombre aprobado Localización Otros símbolos aprobado* PIP4K2A phosphatidylinositol- 5- phosphate 4-10p12.2 PIPK kinase, type II, alpha PNP purine nucleoside phosphorylase 14q13.1 PUNP PTEN phosphatase and tensin homolog 10q23 MMAC1 RB1 retinoblastoma 1 13q14.2 RUNX1 runt- related transcription factor 1 21q22.3 AML1, CBFA2 SET SET nuclear oncogene 9q34 STAT@ signal- transducer and activator of transcription protein family variable STIL SCL/TAL1 interrupting locus 1p32 SUZ12 SUZ12 polycomb repressive complex 2 17q21 subunit TACC2 transforming, acidic coiled- coil 10q26 containing protein 2 TAL1 T- cell acute lymphocytic leukemia 1 1p32 SCL, TCL5, bhlha17 TAL2 T- cell acute lymphocytic leukemia 2 9q32 TCF3 transcription factor 3 19p13.3 E2A TCRA T cell receptor alpha locus 14q11.2 TCRB T cell receptor beta locus 7q34 TCRD T cell receptor delta locus 14q11.2 TCRG T cell receptor gamma locus 7p14 TLX1 T- cell leukemia homeobox 1 10q24.32 HOX11, TCL3 TLX3 T- cell leukemia homeobox 3 5q35.1 HOX11L2 TP53 tumor protein p53 17p13.1 P53 TPD52 tumor protein D52 8q21 TPMT thiopurine S- methyltransferase 6p22.3 TYK2 tyrosine kinase 2 19p13.2 WT1 Wilms tumor 1 11p13 *Según nomenclatura HUGO ( XXII
23 Introducción Introducción 1
24 Introducción 2
25 Introducción 1. Leucemia linfoblástica aguda pediátrica Las leucemias agudas constituyen un grupo heterogéneo de enfermedades neoplásicas caracterizadas por la expansión clonal de células derivadas de un progenitor hematopoyético inmaduro de línea linfoide (leucemia linfoblástica aguda, LLA) o mieloide (leucemia mieloblástica aguda, LMA). Dentro de las LLA podemos distinguir las leucemias de línea B (LLA- B precursoras) y las de línea T (LLA- T). Incidencia La leucemia aguda es el cáncer más frecuente en la edad pediátrica y representa la tercera parte de todos los cánceres en esta edad. En niños, a diferencia de lo que sucede en la edad adulta, la LLA es mucho más frecuente que la LMA, con una proporción de 4 a 1. La incidencia de la LLA en niños menores de 15 años es de 35 casos por millón de habitantes, con un pico de incidencia entre los 2 y 5 años de edad y oscila según la raza y área geográfica (US National Cancer Institute s Surveillance, Epidemiology and End Results (SEER) program, ver figura 1) (Gurney et al., 1995). Así, es menos frecuente en los niños de raza negra y más frecuente entre los hispano- americanos que en los niños de origen caucásico (Glazer et al., 1999) (Pui, 2012). Ver figura 2 (Xu et al., 2012). 3
26 Introducción Figura 1. Incidencia de la LLA según edad (SEER program ( Figura 2. Incidencia de la LLA pediátrica según la raza. Reproducido de Xu H, et al. Journal of Clinical Oncology ALL Incidence (per million person-years) Black White Hispanic Etiología Dada la gran diversidad biológica presente en la leucemia pediátrica es muy improbable que todos los casos tengan una única etiología. Resulta más plausible que las leucemias se deban a la convergencia de múltiples factores genéticos y ambientales, que podrían variar según el subtipo de leucemia. En la mayoría de casos no existen factores genéticos hereditarios conocidos y 4
27 Introducción sólo en un porcentaje muy pequeño de casos la LLA se desarrolla en pacientes con una enfermedad genética subyacente con predisposición a la leucemia, como sería el Síndrome de Down o la ataxia- telangiectasia (Pui, 2012). Sin embargo, recientemente se ha descrito la asociación entre ciertos polimorfismos genéticos en la población general y el riesgo aumentado de desarrollar LLA pediátrica. Así, determinados polimorfismos en los genes ARID5B (como por ejemplo el rs ), IKZF1, CEBPE, BMI1- PIP4K2A y CDKN2A, se asocian a una mayor predisposición a padecer una LLA (Xu et al., 2013). Algunos polimorfismos en el gen ARID5B asociados a mayor riesgo de desarrollar LLA son menos frecuentes en la raza negra y más frecuentes en los hispano- americanos, lo que podría explicar las diferencias en la incidencia de LLA entre razas (Yang et al., 2012; Xu et al., 2012). Además, determinados polimorfismos genéticos se asocian específicamente a ciertos subgrupos biológicos de LLA, como sería el caso de la LLA hiperdiploide. Así, determinadas variantes polimórficas en los genes ARID5B e IKZF1 se asocian a la LLA con hiperdiploidía (Papaemmanuil et al., 2009). En cuanto a los factores ambientales, hay estudios epidemiológicos que han mostrado asociaciones con algunas exposiciones a agentes físicos o químicos y la LLA, como radiaciones ionizantes y electromagnéticas, exposiciones laborales de los padres, consumo de alcohol durante la gestación y otros. Sin embargo, estas asociaciones son débiles y en algunos casos no se han confirmado (Malagoli et al., 2010; Bailey et al., 2011; Hsu et al., 2013). En el caso de la leucemia del lactante, por el contrario, sí que parece que la exposición transplacentaria a inhibidores de topoisomerasa- II tenga un papel importante en el origen de la leucemia. En este sentido, se ha observado que tanto las leucemias del lactante como las leucemias secundarias a 5
28 Introducción inhibidores de topoisomerasa- II con reordenamiento del gen MLL tienen con mayor frecuencia el punto de rotura localizado en el intrón 11 (Meyer et al., 2013). Dicho intrón contiene múltiples dominios de unión a topoisomerasa- II, por lo que sería muy sensible a la acción de sustancias citotóxicas. Existen componentes naturales y sintéticos con actividad frente a topoisomerasa- II (quinolonas, flavonoides presentes en alimentos y bebidas como el té). Aunque esta actividad sea mucho más débil que la de los quimioterápicos, la capacidad detoxificadora podría ser menor en el feto o en algunas gestantes que tuvieran polimorfismos genéticos asociados a una menor actividad enzimática (Biondi et al., 2000). En la mayoría de las LLA en niños mayores de 1 año, sin embargo, se desconocen las causas ambientales que pueden originarla. Entre las diferentes hipótesis destaca la teoría infecciosa, que podría explicar el pico de incidencia de LLA entre los 2 y 5 años. En esta teoría se postula que la exposición a infecciones en ciertos momentos del desarrollo y la respuesta inmunológica a dichas infecciones podría desempeñar un papel importante en la etiología de la leucemia. Se han propuesto dos hipótesis, una que se basa en la mezcla de poblaciones (Kinlen, 1997) y otra basada en la infección tardía (Greaves, 1988). La primera hipótesis se ve apoyada por estudios epidemiológicos en los que la mezcla de poblaciones y el contacto con ciertos virus frente a los que no se tenía inmunidad, se asociaron a un aumento en la incidencia de leucemia infantil (Eden, 2010). La hipótesis de la infección tardía postula que el sistema inmune está programado durante el primer año de vida a anticipar determinadas infecciones y estas exposiciones serían necesarias para el desarrollo posterior de respuestas inmunológicas eficaces. La exposición tardía a las infecciones comunes por 6
29 Introducción un exceso de higiene y por la falta de contacto con otros niños que transmiten estas infecciones podría favorecer la leucemia. En esta teoría se contempla este retraso en la infección como un evento secundario que sería el desencadenante sólo en aquellos individuos que ya tienen un evento primario (por ejemplo, el reordenamiento ETV6- RUNX1) y que además tienen cierta predisposición genética añadida, como podría ser la presencia de determinados polimorfismos en genes que modulan la respuesta inmune. Esta teoría la apoyan varios estudios epidemiológicos que describen un aumento de casos de LLA en niños que no acuden a la guardería (Perrillat et al., 2002) (Ma et al., 2002) (Gilham et al., 2005) (Ma et al., 2009). Fisiopatología Origen clonal de la LLA Si bien nuestro conocimiento sobre la etiología de la leucemia es aún muy limitado, el conocimiento sobre la célula leucémica y los mecanismos de leucemogénesis ha experimentado un gran avance en las últimas décadas. Ello se debe en gran medida a la facilidad en la obtención de células leucémicas a partir de muestras de sangre periférica o de médula ósea. El estudio de estas células ha identificado alteraciones citogenéticas y moleculares recurrentes que definen distintos subtipos de LLA. Algunas de estas lesiones se consideran las lesiones iniciales o primarias (founding), como la traslocación t(9;22)(q34;q11)/bcr- ABL o los reordenamientos del gen MLL, y otras son secundarias y cooperan en el proceso de la leucemogénesis, como las deleciones del gen IKZF1. Con el fin de comprender mejor este proceso el grupo de Mel Greaves y otros grupos de investigadores realizaron estudios para identificar el origen de la célula leucémica (Greaves et al., 2003). Para ello estudiaron la 7
30 Introducción secuencia temporal en el proceso de la leucemogénesis, comparando las células preleucémicas (portadoras sólo del evento primario) con las células leucémicas (con alteraciones genéticas añadidas o secundarias). Realizaron, por un lado, estudios en gemelos univitelinos en los que sólo uno de ellos desarrolló la leucemia y, por otro, estudios en pacientes con LLA de los que se disponía de muestra de sangre en el momento de nacer (obtenida de las cartas de Guthrie o de células criopreservadas de sangre de cordón umbilical). Así, pudieron demostrar no sólo el origen in utero de una gran proporción de casos de LLA pediátrica, donde tiene lugar el primer evento, sino también cómo algunas células adquieren posteriormente, en el periodo post- natal, lesiones genéticas secundarias que desencadenan la leucemia. El estudio de gemelos con LLA y reordenamiento ETV6- RUNX1 ha permitido inferir la historia natural de este subtipo de LLA. Ambos gemelos compartirían el clon pre- leucémico (con el reordenamiento ETV6- RUNX1) debido al paso transplacentario in utero. Sin embargo, en un gemelo se desarrollaría la leucemia mediante la adquisición de anomalías genéticas secundarias y en el otro gemelo (sano), el clon preleucémico podría no adquirir nuevas lesiones y quedarse detenido en su trayectoria evolutiva (Wiemels et al., 1999) (Greaves et al., 2003) (Greaves, 2009). En el caso de las LLA con reordenamiento de MLL el grado de concordancia en el desarrollo de la LLA entre gemelos es mayor, lo que sugiere que la capacidad oncogénica de MLL es superior. Recientemente se ha revisado el concepto de la leucemogénesis y la linealidad en la evolución de las leucemias (Greaves, 2010). La teoría clásica de una única clona inicial con una evolución lineal, en la que aparecen subclones que adquieren nuevas mutaciones, se va viendo sustituida por una 8
31 Introducción explicación darwiniana, en la que la evolución clonal tendría una arquitectura ramificada. De esta manera, al diagnóstico de la leucemia ya existirían diversos subclones de distintas células madre leucémicas o células iniciadoras de leucemia (leukemic initiating cells) con diferentes alteraciones genotípicas (Notta et al., 2011). En las recaídas se pueden hallar clones derivados de un clon ancestral diferente al clon mayoritario que originó la leucemia (Mullighan et al., 2008). Esta teoría tiene importantes implicaciones en el seguimiento y en el tratamiento dirigido frente a dianas terapéuticas. Clínica La presentación clínica de la LLA es variable y por lo general los síntomas y signos al diagnóstico son secundarios a la infiltración de las células leucémicas en médula ósea y en otros órganos. Aunque puede presentarse de forma insidiosa, la LLA infantil suele hacerlo de forma aguda, con una historia de menos de tres meses desde el inicio de la clínica hasta el diagnóstico (Pui, 2012). Uno de los hallazgos más frecuentes es la fiebre, que ocurre en más de la mitad de los casos. Si bien la fiebre puede ser de causa infecciosa, a menudo se debe a la propia leucemia y se resuelve en horas desde el inicio del tratamiento con glucocorticoides y/o quimioterapia. En ocasiones, el niño presenta malestar general y astenia. Si la infiltración leucémica da lugar a insuficiencia medular puede haber un síndrome anémico y/o hemorragia por la plaquetopenia. En una tercera parte de los casos el principal síntoma es el dolor óseo o articular, que puede ser migratorio o localizado en una extremidad. En niños pequeños, este dolor puede manifestarse únicamente en forma de cojera. Los casos que cursan 9
32 Introducción con dolor óseo con frecuencia tienen inicialmente pocas alteraciones en el hemograma y esto dificulta y puede retrasar el diagnóstico. La LLA- T suele darse en niños más mayores y frecuentemente se presenta con una carga tumoral elevada, masa mediastínica, hepato- esplenomegalia e hiperleucocitosis. Debido a la masa mediastínica, algunos niños tienen disnea y ortopnea. En la exploración física los hallazgos más frecuentes son la palidez, las equimosis y petequias, las adenopatías y/o hepato- esplenomegalia. En los varones se deben explorar los testes, que pueden estar infiltrados. En menos de un 5% de los casos se halla infiltración del sistema nervioso central (SNC) al diagnóstico. Ésta es más frecuente en las LLA- T, en los niños menores de 2 años y en las leucemias con reordenamiento BCR- ABL. Puede manifestarse con clínica de hipertensión endocraneal o con parálisis de un par craneal. Más rara vez, puede observarse infiltración ocular, en forma de hemorragia o infiltración leucocitaria en la retina o en el nervio óptico. Se han descrito otras manifestaciones clínicas secundarias a infiltración extramedular como los nódulos subcutáneos, el priapismo o la compresión de médula espinal por masas epidurales, pero son mucho menos frecuentes en la LLA que en las LMA. Los lactantes con reordenamiento del gen MLL son un caso particular, con frecuente hiperleucocitosis, lesiones cutáneas, organomegalias e infiltración del SNC. El hemograma suele ser diagnóstico por la presencia de blastos en sangre periférica. Generalmente se observa anemia, plaquetopenia y leucopenia o leucocitosis. Hasta en un 10% de los casos al diagnóstico el hemograma es normal o con alteraciones mínimas, por lo que si la clínica es sugestiva, se debe realizar un aspirado de médula ósea para descartar con seguridad la 10
33 Introducción leucemia. Con menor frecuencia que la LMA, la LLA al diagnóstico puede ocasionar situaciones clínicas de emergencia, con compromiso vital que requieren un tratamiento urgente. La presentación con alteraciones en la coagulación o con leucostasis, a diferencia de lo que ocurre en la LMA ocurre rara vez (ver tabla 1). Diagnóstico diferencial En la mayoría de los casos el diagnóstico es sencillo con una anamnesis minuciosa, una exploración física completa y una analítica general. Sin embargo, en un 10% de los casos la LLA puede ser más difícil de distinguir de otros procesos y debe siempre excluirse antes de establecer el diagnóstico de enfermedades tales como la plaquetopenia inmune, la artritis reumatoide juvenil, el neuroblastoma (con células tumorales infiltrando médula ósea que pueden parecerse morfológicamente a los linfoblastos), la aplasia medular y la mononucleosis infecciosa. Antes de iniciar tratamiento con glucocorticoides en determinados casos de niños con orientación diagnóstica de plaquetopenia inmune y de artritis reumatoide juvenil debe realizarse un aspirado de médula ósea para descartar la leucemia. En los casos de LLA con dolores óseos la radiografía puede ser normal, pero también puede mostrar signos característicos, como líneas transversas metafisarias. Otros hallazgos, como las lesiones líticas o formación ósea subperióstica, obligan a establecer el diagnóstico diferencial con sarcomas óseos. 11
34 Introducción Tabla 1. Situaciones clínicas de emergencia al diagnóstico de la LLA. Situaciones de emergencia Infección Masa mediastínica Síndrome de lisis tumoral Coagulación intravascular diseminada Leucostasis Hipercalcemia Masa que comprime médula espinal Clínica Frecuencia Tratamiento Fiebre y síntomas según el foco infeccioso Disnea, ortopnea, tos, síndrome vena cava superior Insuficiencia renal aguda, convulsiones, arritmia. Sangrado Disnea, confusión, focalidad neurológica (hemiparesia y otras). Confusión, coma, convulsiones, debilidad, alteraciones ritmo cardiaco. Síndrome de compresión medular (paresia, parálisis, alteración sensibilidad). Frecuente Frecuente en la LLA- T Más frecuente en las LLA con hiperleucocitosis y masa tumoral elevada (lactante, LLA- T), en especial tras iniciar tratamiento con glucocorticoides y/o quimioterapia. Infrecuente. Se observa más frecuentemente en la LLA con t(17;19). Infrecuente incluso en casos con hiperleucocitosis. Más frecuente en lactantes. Muy infrecuente. Se ha descrito con mayor frecuencia en la LLA con t(17;19). Muy infrecuente Antibióticos de amplio espectro y según foco y germen Evitar anestesia general. Glucocorticoides y/o quimioterapia. Radioterapia en algunos casos Hiperhidratación, alopurinol, rasburicasa. No corregir hipocalcemia si es asintomática. Hemoderivados, glucocorticoides y/o quimioterapia. Glucocorticoides y/o quimioterapia. Evitar en lo posible transfusión de hematíes (no incrementar la viscosidad sanguínea). Hiperhidratación y diuréticos, glucocorticoides y en algún caso bifosfonatos. Quimioterapia. Glucocorticoides y/o quimioterapia. Rara vez requiere descompresión quirúrgica dada la gran quimio- sensibilidad de la LLA al diagnóstico. Diagnóstico clínico y biológico Además de la exploración física, se debe realizar una serie de pruebas complementarias de imagen y de laboratorio, así como una punción lumbar para descartar la infiltración del SNC. Se ha demostrado que la punción 12
35 Introducción lumbar traumática, debida al paso de blastos de sangre periférica al líquido cefalorraquídeo (LCR), se asocia a una peor supervivencia del paciente (Pui et al., 2009). Por ello, resulta muy importante que las punciones lumbares al diagnóstico las realicen médicos con experiencia en este procedimiento y que se asegure un recuento plaquetario adecuado previo a su realización. El estado de afectación del SNC puede definirse según parámetros clínicos o pruebas de imagen y/o el recuento celular y la citomorfología de LCR: SNC- 1: ausencia de blastos en el LCR SNC- 2: blastos en LCR con menos de 5 leucocitos/µl SNC- 3: blastos en el LCR con 5 o más leucocitos/µl y/o afectación de pares craneales y/o masa tumoral en cerebro o meninges detectada por imagen. PL traumática sin blastos: más de 10 hematíes/µl sin blastos en LCR PL traumática con blastos: más de 10 hematíes/µl con blastos en LCR El diagnóstico de LLA se basa en la observación morfológica de 25% de blastos de línea linfoide en médula ósea. Si bien con frecuencia el diagnóstico de LLA se puede realizar con el estudio de las células leucémicas en sangre periférica, es preferible confirmar el diagnóstico de la LLA mediante un aspirado de médula ósea. En algunos casos la obtención de células leucémicas es difícil y se precisan múltiples aspirados o la realización de una biopsia de médula ósea debido a una infiltración medular importante (médula empaquetada) o por fibrosis. Además de la microscopía óptica mediante la que se realizan los estudios morfológicos y citoquímicos (ver figura 3), en el diagnóstico de la LLA se utilizan otras técnicas que ayudan a confirmar el linaje y a caracterizar mejor las células leucémicas: 13
36 Introducción Citometría de flujo: establece el linaje de la leucemia y el estadio de diferenciación de los blastos a través del estudio inmunofenotípico de antígenos de membrana e intracelulares. Además, facilita el seguimiento de la enfermedad residual mínima (ERM) por medio del estudio del fenotipo aberrante de las células leucémicas. La citometría de flujo también estima la ploidía celular mediante el cálculo del índice de DNA, que permite distinguir grupos pronósticos como la hipodiploidía o la hiperdiploidía alta. Citogenética: el estudio del cariotipo permite la detección de alteraciones numéricas y estructurales (traslocaciones, deleciones y otras) en las células leucémicas. Mediante esta técnica se pueden identificar alteraciones genéticas con gran implicación pronóstica (ver apartado subtipos genéticos, más adelante). La técnica de FISH (Fluorescent in Situ Hybridization) ayuda a la detección de anomalías genéticas no detectadas por citogenética convencional, bien sea por falta de obtención de metafases o por tratarse de alteraciones de un tamaño menor a la resolución de la citogenética convencional (alteraciones crípticas). Además de la técnica de FISH existen otras técnicas de citogenética molecular que permiten aumentar la resolución de las alteraciones genéticas a analizar. Entre ellas se hallan la técnica SKY (Spectral Karyotiping), que es una variante del FISH que permite teñir los 23 cromosomas simultáneamente con distintas sondas, la CGH (Comparative Genomic Hybridization) y los SNParrays (Single polymorphisms arrays). 14
37 Introducción Biología molecular: mediante la técnica de PCR (reacción en cadena de la polimerasa) pueden detectarse diferentes alteraciones, como los genes de fusión con implicación pronóstica en la LLA, así como estudiar los reordenamientos específicos para cada paciente del gen de la cadena pesada de las inmunoglobulinas y/o del receptor de células T (IGH/TCR)(técnicas clonoespecíficas), de gran utilidad para el seguimiento de la ERM. 15
38 Introducción Figura 3. Estudio diagnóstico de un caso de LLA Ph+. A. Morfología de sangre periférica donde se observan blastos linfoides. B. Estudio por citometría de flujo del inmunofenotipo de las células de médula ósea (en rojo los blastos), al diagnóstico (recuadro superior derecha) y al final de inducción, donde se detecta enfermedad residual mínima de 0,08% (recuadro inferior). Los blastos son CD45 débiles y coexpresan de forma aberrante marcadores de línea B y de línea mieloide (CD19++/CD123+). C. Estudio citogenético de las células leucémicas al diagnóstico, en el que se objetiva el cromosoma Ph+. D. Estudio por FISH en el que se confirma la presencia del reordenamiento BCR- ABL. E. RT- PCR cuantitativa del transcrito BCR- ABL. La curva de la izquierda es la muestra al diagnóstico y la de la derecha es la muestra al final de inducción, en la que se objetiva presencia de ERM. Cortesía de la Dra. Toll, Dra. Camós, Dra. Torrebadell, Dra. Pérez- Iribarne y Dra. Carrió. A B RT-PCR cuantitativa BCR-ABL Diagnóstico! BCR-ABL Seguimiento ERM+!! C D E 16
39 Introducción Biología Clasificaciones Las clasificaciones de la LLA han ido cambiando con el mejor conocimiento de la biología de esta enfermedad (ver tablas 2 y 3). La clasificación morfológica y citoquímica o clasificación de la FAB (French- American- British) (Bennett et al., 1976; Bennett et al., 1981) no se usa actualmente en la estratificación de los pacientes. Las clasificaciones que mayor utilidad tienen en la actualidad son la clasificación inmunológica según el grupo EGIL (European Group of immunological classification of leukemias) (Bene et al., 1995) y la clasificación de la WHO (World Health Organization) (Swerdlow et al., 2008; Campo et al., 2011). En la clasificación EGIL se sistematiza la LLA según el grado de madurez de la célula leucémica. El fenotipo más frecuente en la LLA pediátrica es el B común, definido por la positividad de CD10. La clasificación de la WHO integra aspectos clínicos, morfológicos, inmunofenotípicos y genéticos y reconoce como entidades diferentes subgrupos de LLA (Swerdlow et al., 2008) (Campo et al., 2011). 17
40 Introducción Tabla 2. Clasificación inmunológica (EGIL) (Bene et al., 1995) Clasificación inmunológica de la LLA según grupo EGIL LLAde línea B: CD22+ y/ó CD79a+ y/ó CD19+ Pro- B (B- I): TdT+, CD10-, Ig citoplasma-, Ig membrana-, CD38+. Común (B- II): TdT+, CD10+, Ig citoplasma-, Ig membrana-, CD38+ Pre- B (B- III): TdT+, CD10+/-, Ig citoplasma +, Ig membrana-, CD38+/- B madura (B- IV): CD20+, TdT-, CD10-, Ig citoplasma-, cadenas ligeras de superficie o citoplasmáticas +, CD38- LLAde línea T: CD3 de citoplasma + Pro- T (T- I): CD7+, CD2-, CD5-, CD8-, CD1a- Pre- T (T- II): CD2+ y/o CD5+ y/o CD8+, CD1a-, CD71+ T cortical: CD1a+, CD3 de superficie + o -, CD71- T madura: CD3 de superficie+, CD1a-, CD2+, CD5+, CD4/8+ Tabla 3. Clasificación WHO (World Health Organization) 2008 (Campo et al., 2011) (Swerdlow et al., 2008) Clasificación WHO de las neoplasias de precursores linfoides Leucemia/linfoma linfoblástico B, no especificado Leucemia/linfoma linfoblástico B con alteraciones genéticas recurrentes Leucemia linfoblástica B con t(9;22)(q34;q11); BCR- ABL Leucemia linfoblástica B con t(v;11q23); reordenamiento del gen MLL Leucemia linfoblástica B con t(12;21)(p13;q22); ETV6- RUNX1 (TEL- AML1) Leucemia linfoblástica B con hiperdiploidía Leucemia linfoblástica B con hipodiploidía Leucemia linfoblástica B con t(5;14)(q31;q32); IL3- IGH Leucemia linfoblástica B con t(1;19)(q23;p13.3) Leucemia/linfoma linfoblástico T 18
41 Introducción Subtipos genéticos Las alteraciones genéticas presentes en la LLA difieren según la edad de presentación, de manera que en la edad pediátrica predominan las alteraciones de buen pronóstico (hiperdiploidía, reordenamiento ETV6- RUNX1), mientras que en la edad adulta son más frecuentes las alteraciones de mal pronóstico, como el reordenamiento BCR- ABL (figuras 4 y 5). En las últimas décadas ha habido un gran avance en el conocimiento de las alteraciones genéticas subyacentes en la LLA y la comprensión de los mecanismos de la leucemogénesis. Mediante técnicas genéticas y moleculares podemos detectar alteraciones en el 80% de los casos de LLA. Así, se han podido identificar subtipos genéticos y moleculares con entidad clínica y biológica diferenciada con valor pronóstico (ver figura 6). Figura 4. Frecuencias de los subtipos genéticos en LLA pediátrica. Reproducido de Pui et al. Blood 2012 (Pui et al., 2012). Frecuencia estimada de los distintos genotipos en la LLA pediátrica. En dorado se indican aquellas lesiones observadas en LLA- T y en gris- azul las observadas en LLA B precursoras. En tonalidades más oscuras se representan a aquéllas de peor pronóstico. 19
42 Introducción Figura 5. Frecuencias de los distintos subgrupos genéticos según la edad. Reproducido de Moorman. Blood Review 2012 (Moorman, 2012) Figura 6. Supervivencia libre de evento según el subgrupo genético. Reproducido de Moorman, Blood Review 2012 (Moorman, 2012) Proportion Survivng Event Free % 83% 74% 50% 41% 40% 24% ETV6 RUNX1 High hyperdiploidy Other abnormalities MLL translocations <40 chromosomes t(9;22)(q34;q11) iamp Years from diagnosis 20
43 Introducción Además, en algunos casos la identificación de una alteración genética específica permite no sólo una mejor estratificación en grupos de riesgo para guiar la intensidad del tratamiento, sino también el seguimiento de la respuesta al mismo mediante el estudio de la ERM de forma específica. Por último, dicho conocimiento se ha traducido en un tratamiento dirigido contra dianas moleculares específicas en algún subtipo de LLA, como la LLA con cromosoma Philadelphia y presencia del gen de fusión BCR- ABL (LLA Ph+). Es previsible que en los próximos años puedan diseñarse nuevas terapias dianas frente a otros subgrupos moleculares. Dentro de las alteraciones genéticas podemos distinguir unas alteraciones primarias, que generalmente se excluyen mutuamente y unas alteraciones secundarias, que se adquieren con posterioridad al evento inicial y que cooperan en el desarrollo de la leucemogénesis. En las tablas 4 y 5 se describen algunas de estas alteraciones junto con su repercusión clínica. La descripción de los subgrupos genéticos en la LLA- T se realiza más adelante (ver apartado de biología en la LLA- T). A continuación se destacan algunas de las alteraciones genéticas recurrentes primarias y secundarias en la LLA B precursora: Alteraciones primarias: Hiperdiploidía alta (51-65 cromosomas): constituye el grupo genético más frecuente de LLA pediátrica con alrededor del 30% de los casos y se asocia a características clínicas favorables, como cifras bajas de leucocitos, edad entre 2 y 5 años y buen pronóstico, con supervivencias superiores al 90% con los protocolos de tratamiento actuales. Suelen tener una buena respuesta al tratamiento con antimetabolitos y presentan mayor sensibilidad al 21
44 Introducción tratamiento con metotrexato, ya que acumulan mayores concentraciones de metotrexato intracelular en relación con el aumento de dosis del gen transportador de tetrahidofolatos que se halla en el cromosoma 21 (Kager et al., 2005). Se caracteriza por la ganancia de cromosomas, que suelen ser +X, +4, +6, +10, +14, +17, +18, y +21, +21. Dentro de este grupo se ha descrito que algunas trisomías, como la trisomía 18 o la triple trisomía +4, +10 y +17 (Paulsson et al., 2013) y los casos con mayor número modal parecen tener mejor pronóstico (Dastugue et al., 2013). En ocasiones se asocian alteraciones estructurales, que se consideran eventos secundarios (Paulsson et al., 2010) y cuyo valor pronóstico es controvertido. En tan sólo 1-4% de los casos la hiperdiploidía alta se asocia a traslocaciones recurrentes características de la LLA como son la t(1;19)(q23;p13), la t(9;22) (q34;q11) ó la t(12;21)(p13;q22) y el pronóstico en estos casos se considera que viene dado por la traslocación. Hipodiploidía (<46 cromosomas): son infrecuentes y se asocian a mal pronóstico. Se pueden distinguir 3 subgrupos (Moorman, 2012): la hipodiploidía alta (40-45 cromosomas), la hipodiploidía baja (30-39 cromosomas) y la casi haploidía (<30 cromosomas). En la mayoría de protocolos se considera de mal pronóstico y se tratan con protocolos de alto riesgo cuando tienen menos de 44 cromosomas. 1) Hipodiploidía alta (40-45 cromosomas): representa menos del 1% de la LLA. Puede asociarse a las traslocaciones (t(9;22), t(1;19) o t(12;21)). 2) Hipodiploidía baja (30-39 cromosomas): constituye el 3-5% de LLA de adolescentes y adultos y es menos frecuente todavía en niños. Se presenta con monosomías de los cromosomas 3, 7, 15, 16 y 17. Puede presentar un 22
45 Introducción fenómeno de endoduplicación y aparecer clonas con casi triploidía (60-78 cromosomas). Se asocia a mal pronóstico, por lo que es importante distinguirlo de la hiperdiploidía alta. 3) Casi haploidía (<30 cromosomas): se observa en el 1% de LLA en niños, nunca se ha descrito en lactantes o adultos. Habitualmente se pierden los cromosomas sexuales (X/Y) y se mantienen los cromosomas 10, 14, 18 y 21. Es frecuente la endoduplicación del clon primario (falsa hiperdiploidía alta). Se han descrito una frecuencia elevada de mutaciones y deleciones que activan la vía RAS. Tanto en este subgrupo como en el de hipodiploidía baja se han descrito alteraciones que inactivan a los genes IKZF2 (HELIOS) e IKZF3 (AIOLOS), que son muy infrecuentes en otros tipos de LLA (Moorman, 2012; Mullighan, 2012). Se ha descrito recientemente que los inhibidores de PI3K y de mtor inhiben con gran potencia la proliferación de células con hipodiploidía baja y casi haploides, por lo que podrían investigarse como una nueva modalidad terapéutica en estos subtipos de leucemia de muy mal pronóstico (Holmfeldt et al., 2013). t(12;21)(p13;q22)/etv6- RUNX1 (TEL- AML1): representa alrededor de un 25% de casos de LLA pediátrica. En la mayoría de casos se trata de una traslocación críptica, que precisa de técnicas de genética molecular (FISH o PCR) para su diagnóstico. Se ha demostrado su frecuente origen prenatal, con la presencia de la traslocación en sangre obtenida al nacimiento. En algunos casos la leucemia se presenta en la adolescencia tras una larga latencia, lo que sugiere el requerimiento de eventos secundarios para la leucemogénesis. Los pacientes con esta traslocación presentan una mayor sensibilidad al tratamiento con asparraginasa y un pronóstico favorable, con supervivencias de más del 90% con los protocolos terapéuticos actuales. El 23
46 Introducción pronóstico de la presencia de alteraciones estructurales secundarias añadidas es controvertido (Barbany et al., 2012; Enshaei et al., 2013). t(1;19)(q23;p13)/tcf3- PBX1 (E2A- PBX1): se halla en el 5% de la LLA pediátrica y se asocia a fenotipo pre- B, aunque en niños no es infrecuente el fenotipo B común. En este subgrupo de pacientes se demuestra la importancia de la estratificación en grupos de riesgo y del protocolo de tratamiento aplicado; se trataba de un subgrupo de niños con mal pronóstico que ha pasado a tener buen pronóstico gracias a la intensificación del tratamiento y su exclusión del grupo riesgo bajo, con supervivencias en la actualidad superiores al 80% (Andersen et al., 2011). Se ha descrito una mayor frecuencia de recaídas en SNC en estos pacientes (Pui et al., 2009), aunque este hecho no se confirma en otra serie de 49 pacientes con esta traslocación (Andersen et al., 2011). t(17;19)(q22;p13)/tcf3- HLF: se trata de una alteración muy infrecuente (<1%) en la LLA pediátrica. TCF3- HLF regula genes que controlan la muerte celular en los progenitores linfoides, incluyendo LMO2 y BCL2 (Mullighan, 2012). Este tipo de leucemia se asocia a mayor edad, a coagulación intravascular diseminada y a hipercalcemia y constituye un subgrupo de muy mal pronóstico. En una revisión reciente se analizaron 21 casos publicados y todos los pacientes, salvo uno con poco seguimiento, fallecieron, mayoritariamente tras recaída (Minson et al., 2013). t(9;22)(q34;q11)/bcr- ABL (LLA Ph+): se observa en el 3-5% de la LLA pediátrica y es mucho más frecuente en el adulto. Este subtipo de LLA se describe con más detalle en el capítulo 2. 24
47 Introducción t(4;11)(q21;q23) y otros reordenamientos del gen MLL: el gen MLL puede reordenarse con más de 100 genes y se presenta como LLA, LMA o con marcadores de diferentes líneas (mixed phenotype acute leukemia, MPAL) (Meyer et al., 2013). Los reordenamientos del gen MLL se observan en leucemias de novo y en leucemias secundarias a tratamientos con inhibidores de topoisomerasa- II. En la LLA pediátrica representa el 5% de los casos, aunque en los lactantes su frecuencia supera el 80%. Las traslocaciones más frecuentes en LLA son la t(4;11) y la t(11;19)(q23;p13.3)/mll- ENL. El fenotipo suele ser pro- B y con frecuencia sobreexpresan FLT3. Se asocian a un pronóstico muy desfavorable en lactantes, en especial cuando son menores de 6 meses, aunque el pronóstico de las diferentes traslocaciones en otros grupos de edad está menos definido (Pui et al., 2003; Emerenciano et al., 2013). Amplificación intracromosómica del cromosoma 21 (iamp21): se observa en un 3-5% de la LLA pediátrica, con una mediana de edad de 9 años y una cifra de leucocitos baja al diagnóstico. Se diagnostica por la presencia de un cromosoma 21 anómalo con 3 señales extras del gen RUNX1 en los estudios de FISH. La iamp21 se caracteriza por la amplificación de 5.1 a 24 Mb de una región del cromosoma 21, que incluye RUNX1 entre otros genes (Moorman, 2012). Se asocia a un mayor riesgo de recaídas y a un mal pronóstico si no se trata con protocolos intensivos. La respuesta al tratamiento mediante determinación de la ERM parece discriminar aquellos pacientes con menor riesgo de recaída (Attarbaschi et al., 2008). Sobreexpresión del gen CRLF2: se presenta en el 5-15% de la LLA pediátrica y en más de la mitad de los casos de LLA en pacientes con síndrome de Down (Mullighan et al., 2009; Moorman et al., 2012; Harvey et al., 2010). También 25
48 Introducción se ha visto con mayor frecuencia en los pacientes de origen hispano- americano. La sobreexpresión de CRLF2 se produce por tres mecanismos: su reordenamiento con el gen de la cadena pesada de las inmunoglobulinas (IGH- CRLF2); el gen de fusión P2RY8- CRLF2, que se produce por una deleción intersticial en la región pseudo- autosómica de los cromosomas X o Y o, más raramente, por la mutación puntual F232C en el gen CRLF2. Este subgrupo de LLA activa la vía JAK- STAT y se asocia a mutaciones de JAK2 en el 50% de casos, a deleciones de IKZF1 y a una peor evolución en adultos, aunque el pronóstico en niños es más controvertido y puede depender del protocolo terapéutico aplicado (Harvey et al., 2010) (Attarbaschi et al., 2012; Palmi et al., 2013) (van der Veer et al., 2013). Reordenamiento con IGH: además de las traslocaciones de C- MYC en las leucemias B maduras tipo Burkitt y linfomas, las traslocaciones con el gen de la cadena pesada de las inmunoglobulinas (IGH@) se han descrito recientemente como un subgrupo clínicamente relevante en la LLA- B precursora. Se observan en el 5% de LLA en adolescentes y adultos jóvenes y en algunos casos se asocian a mal pronóstico (Moorman et al., 2012). Entre ellas se hallan la t(6;14)(p22.3;q32) con reordenamiento ID4- IGH, que se asocia a buena respuesta al tratamiento (Russell et al., 2008), o la t(5;14)(q23- q31;q32), en la que IGH se reordena con IL3 y se asocia a eosinofilia (Meeker et al., 1990). Otros genes traslocados con IGH son PAX5, ETV6 (TEL), EPOR y CEPBA (Pui, 2012). 26
49 Introducción Tabla 4. Eventos genéticos primarios en la leucemia linfoblástica aguda de línea B. Adaptada de Moorman, Blood Reviews 2012 (Moorman, 2012) Alteración citogenética/molecular t(12;21)(p12;q22)* Hiperdiploidía (51-65 cromosomas)* Hipodiploidía (<45 cromosomas)* Baja Hipodiploidía/ casi triploidía (30-39/60-78 cromosomas) Genes implicados ETV6- RUNX1 (TEL- AML1) Características demográficas y clínicas 2% LLA adultos/ 25% LLA pediátrica 7% LLA adultos/ 25-30% LLA pediátrica 2% LLA adultos/ 1% LLA pediátrica 3-5% adolescentes y jóvenes Pronóstico Favorable Favorable Desfavorable Muy desfavorable Casi haploidía - 1% LLA pediátrica Muy desfavorable t(1;19)(q23;p13)* TCF3- PBX1 (E2A- PBX1) 3% LLA adultos/ 5% LLA pediátrica Intermedio t(17;19)(q22;p13) TCF3- HLF (E2A- HLF) 0,1% LLA pediátrica Muy desfavorable t(9;22)(q34;q11)* t(4,11)(q21;q23)* Otras traslocaciones de MLL BCR- ABL MLL- AFF1 (MLL- AF4) 6q27 (MLLT4/AF6), 9p21 (MLLT3/AF9), 10p12 (MLLT10/AF10), 1p32(EPS15) 25-30% LLA adultos/ 2-5% LLA pediátrica 5-10% LLA adultos y LLA pediátrica 40-60% LLA lactantes 5-10% LLA adultos y LLA pediátrica 40% LLA lactantes Desfavorable Muy desfavorable Desfavorable (muy desfavorable en lactantes) t(5;14)(q31;q32)* IL3- IGH <1% LLA adultos y niños Indeterminado Otras traslocaciones con IGH CEBPA, CEBPG, CEBPB, CEBPE, CEBPD BCL9, LHX3, ID4, TCRG,BCL1, IGF2BP1, EPOR Adolescentes y adultos jóvenes Desfavorable iamp21 Amplificación 5.1Mb en 21q q22.12 (incluye RUNX1) y deleción <1Mb zona telomérica 3-5% niños 7-13 años Desfavorable si tratamiento de riesgo estándar Sobreexpresión de CRLF2 t(x;14)(p22;q32)/ t(y;14)(p11;q32) IGH- CRLF2 del(x)(p22.33p22.33)/del(y)(p11.3 2p11.32) P2RY8- CRLF2 /mut CRLF2- F232C 5-15% LLA >50% LLA asociada a S. de Down Desfavorable en adultos (controvertido en niños) * Subtipos reconocidos por la clasificación WHO
ENFERMEDADES MALIGNAS DE LA SANGRE
 Enfermedades malignas de la sangre Page 1 sur 6 Atlas of Genetics and Cytogenetics in Oncology and Haematology ENFERMEDADES MALIGNAS DE LA SANGRE * Introducción Síndromes mieloproliferativos Leucemia mieloide
Enfermedades malignas de la sangre Page 1 sur 6 Atlas of Genetics and Cytogenetics in Oncology and Haematology ENFERMEDADES MALIGNAS DE LA SANGRE * Introducción Síndromes mieloproliferativos Leucemia mieloide
GRUPO EUROPEO PARA LA CARACTERIZACION DE LAS LEUCEMIAS AGUDAS (EGIL) DEFINE GRUPOS DE RIESGO/ PRONOSTICO ESPECIFICOS
 CLASIFICACIÓN N INMUNOLÓGICA: GRUPO EUROPEO PARA LA CARACTERIZACION DE LAS LEUCEMIAS AGUDAS (EGIL) DEFINE GRUPOS DE RIESGO/ PRONOSTICO ESPECIFICOS LLA-B LLA-T LLA-B LOS LINFOBLASTOS SON TdT POSITIVOS HLA-DR
CLASIFICACIÓN N INMUNOLÓGICA: GRUPO EUROPEO PARA LA CARACTERIZACION DE LAS LEUCEMIAS AGUDAS (EGIL) DEFINE GRUPOS DE RIESGO/ PRONOSTICO ESPECIFICOS LLA-B LLA-T LLA-B LOS LINFOBLASTOS SON TdT POSITIVOS HLA-DR
21 REUNIÓN ANUAL DEBUT DE LEUCEMIAS EN URGENCIAS PEDIÁTRICAS: ESTUDIO RETROSPECTIVO DE LA SOCIEDAD ESPAÑOLA DE URGENCIAS DE PEDIATRÍA
 DEBUT DE LEUCEMIAS EN URGENCIAS PEDIÁTRICAS: ESTUDIO RETROSPECTIVO Maria Gual Sánchez, Miguel Angel Molina Gutiérrez, Pedro Maria Rubio Aparicio, Diego Plaza López de Sabando, Ana Sastre Urgelles, Santos
DEBUT DE LEUCEMIAS EN URGENCIAS PEDIÁTRICAS: ESTUDIO RETROSPECTIVO Maria Gual Sánchez, Miguel Angel Molina Gutiérrez, Pedro Maria Rubio Aparicio, Diego Plaza López de Sabando, Ana Sastre Urgelles, Santos
Linfoma de Células Precursoras. Dr. Juan F García
 Linfoma de Células Precursoras Dr. Juan F García Linfoma/Leucemia de Células Precursoras Linfoma linfoblástico B / Leucemia linfoblástica (aguda) de precursores B Linfoma linfoblástico T / Leucemia linfoblástica
Linfoma de Células Precursoras Dr. Juan F García Linfoma/Leucemia de Células Precursoras Linfoma linfoblástico B / Leucemia linfoblástica (aguda) de precursores B Linfoma linfoblástico T / Leucemia linfoblástica
HEMATOLOGIA II 2015 ONCOHEMATOLOGÍA LEUCEMIAS LINFOBLÁSTICAS AGUDAS. Cátedra Hematología Dra. Margarita Bragós
 HEMATOLOGIA II 2015 ONCOHEMATOLOGÍA LEUCEMIAS LINFOBLÁSTICAS AGUDAS Cátedra Hematología Dra. Margarita Bragós LEUCEMIAS Leucemia Linfoblástica Aguda La leucemia linfoblástica aguda (LLA) (así como el linfoma
HEMATOLOGIA II 2015 ONCOHEMATOLOGÍA LEUCEMIAS LINFOBLÁSTICAS AGUDAS Cátedra Hematología Dra. Margarita Bragós LEUCEMIAS Leucemia Linfoblástica Aguda La leucemia linfoblástica aguda (LLA) (así como el linfoma
HOSPITAL CLÍNIC-IDIBAPS
 RED NACIONAL DE CENTROS DE CÁNCER PROGRAMA DE DIAGNÓSTICO DEL CÁNCER SUBPROGRAMA DE DIAGNÓSTICO MOLECULAR EN NEOPLASIAS HEMATOLÓGICAS CATÁLOGO DE SERVICIOS I. INFORMACIÓN GENERAL: HOSPITAL CLÍNIC-IDIBAPS
RED NACIONAL DE CENTROS DE CÁNCER PROGRAMA DE DIAGNÓSTICO DEL CÁNCER SUBPROGRAMA DE DIAGNÓSTICO MOLECULAR EN NEOPLASIAS HEMATOLÓGICAS CATÁLOGO DE SERVICIOS I. INFORMACIÓN GENERAL: HOSPITAL CLÍNIC-IDIBAPS
PROTOCOLO LAL - LACTANTES / SHOP - 02
 PROTOCOLO LAL - LACTANTES SHOP - 02 DATOS INICIALES (enviar los Datos Iniciales antes del día +4) Número de paciente: Nombre del paciente Código de Historia: Fecha de nacimiento: Edad: años Sexo:. Masculino
PROTOCOLO LAL - LACTANTES SHOP - 02 DATOS INICIALES (enviar los Datos Iniciales antes del día +4) Número de paciente: Nombre del paciente Código de Historia: Fecha de nacimiento: Edad: años Sexo:. Masculino
HOJA DE PETICION Diagnóstico y Seguimiento de Hemopatía Malignas Muestra dirigida al Hospital Morales Meseguer (Laboratorio de citometría)
 Diagnóstico y Seguimiento de Hemopatía Malignas Muestra dirigida al Hospital Morales Meseguer (Laboratorio de citometría) Médico que indica la prueba Hospital de procedencia Fecha de solicitud Pequeño
Diagnóstico y Seguimiento de Hemopatía Malignas Muestra dirigida al Hospital Morales Meseguer (Laboratorio de citometría) Médico que indica la prueba Hospital de procedencia Fecha de solicitud Pequeño
Citogenetica. Cariotipo. Aspectos Tecnicos de Citogenetica Convencional y Molecular en Leucemias Agudas. Citogenetica. Anormalidades Cromosomicas
 Lectura Especial- Aspectos Tecnicos de Citogenetica Convencional y Molecular en Leucemias Agudas Part 1 of 3 Lectura Especial- Citogenetica Susana C.,, PhD 1 Susana C.,, PhD Directora, Laboratorio de Cytogeneticas
Lectura Especial- Aspectos Tecnicos de Citogenetica Convencional y Molecular en Leucemias Agudas Part 1 of 3 Lectura Especial- Citogenetica Susana C.,, PhD 1 Susana C.,, PhD Directora, Laboratorio de Cytogeneticas
REPUBLICA BOLIVARIANA DE VENEZUELA LA UNIVERSIDAD DEL ZULIA CÁTEDRA DE INMUNOLOGÍA ESCUELA DE BIOANÁLISIS
 REPUBLICA BOLIVARIANA DE VENEZUELA LA UNIVERSIDAD DEL ZULIA CÁTEDRA DE INMUNOLOGÍA ESCUELA DE BIOANÁLISIS TRASTORNOS LINFOPROLIFERATIVOS CRONICOS CLASIFICACION SEGÚN LA O.M.S NEOPLASIAS B PERIFERICAS:
REPUBLICA BOLIVARIANA DE VENEZUELA LA UNIVERSIDAD DEL ZULIA CÁTEDRA DE INMUNOLOGÍA ESCUELA DE BIOANÁLISIS TRASTORNOS LINFOPROLIFERATIVOS CRONICOS CLASIFICACION SEGÚN LA O.M.S NEOPLASIAS B PERIFERICAS:
Congreso Nacional del Laboratorio Clínico 2015
 CITOLOGÍA DE SANGRE PERIFÉRICA Y AUTOMATIZACIÓN EN EL DIAGNÓSTICO DE LAS ENFERMEDADES HEMATOLÓGICAS MALIGNAS 8 de Octubre del 2015 Anna Merino, Cristian Morales-Indiano y Santiago Alférez 1.Cómo la citología
CITOLOGÍA DE SANGRE PERIFÉRICA Y AUTOMATIZACIÓN EN EL DIAGNÓSTICO DE LAS ENFERMEDADES HEMATOLÓGICAS MALIGNAS 8 de Octubre del 2015 Anna Merino, Cristian Morales-Indiano y Santiago Alférez 1.Cómo la citología
Guía de Referencia Rápida. Leucemia Linfoblástica Aguda del Adulto
 Guía de Referencia Rápida Leucemia Linfoblástica Aguda del Adulto Guía de Referencia Rápida C910,912,913,917,919 Leucemia Linfoblástica Aguda del Adulto GPC Leucemia Linfoblástica Aguda del Adulto ISBN
Guía de Referencia Rápida Leucemia Linfoblástica Aguda del Adulto Guía de Referencia Rápida C910,912,913,917,919 Leucemia Linfoblástica Aguda del Adulto GPC Leucemia Linfoblástica Aguda del Adulto ISBN
Tumores más Frecuentes en Pediatría. Dr. Mauro A. Valdivieso Calderón HGM 2009
 Tumores más Frecuentes en Pediatría Dr. Mauro A. Valdivieso Calderón HGM 2009 Tumores más frecuentes en pediatría Leucemia Linfoma Tumores del SNC Neuroblastoma Tumores mas frecuentes en pediatría Tumor
Tumores más Frecuentes en Pediatría Dr. Mauro A. Valdivieso Calderón HGM 2009 Tumores más frecuentes en pediatría Leucemia Linfoma Tumores del SNC Neuroblastoma Tumores mas frecuentes en pediatría Tumor
LEUCEMIAS. LIC. MACZY GONZÁLEZ RINCÓN MgSc CÁTEDRA DE HEMATOLOGÍA ESCUELA DE BIOANÁLISIS UNIVERSIDAD DEL ZULIA
 LEUCEMIAS LIC. MACZY GONZÁLEZ RINCÓN MgSc CÁTEDRA DE HEMATOLOGÍA ESCUELA DE BIOANÁLISIS UNIVERSIDAD DEL ZULIA LEUCEMIAS: DEFINICIÓN ENFERMEDADES DE ORIGEN CLONAL DONDE SE AFECTA EL STEM CELL LINFOIDE O
LEUCEMIAS LIC. MACZY GONZÁLEZ RINCÓN MgSc CÁTEDRA DE HEMATOLOGÍA ESCUELA DE BIOANÁLISIS UNIVERSIDAD DEL ZULIA LEUCEMIAS: DEFINICIÓN ENFERMEDADES DE ORIGEN CLONAL DONDE SE AFECTA EL STEM CELL LINFOIDE O
Curso -Taller para el Diagnóstico Oportuno de Cáncer en menores de 18 años
 Curso -Taller para el Diagnóstico Oportuno de Cáncer en menores de 18 años LEUCEMIA LINFOBLÁSTICA AGUDA Y LEUCEMIA MIELOBLÁSTICA AGUDA JUNIO 2009 LEUCEMIA LINFOBLÁSTICA AGUDA DR. TEODORO MUÑIZ RONQUILLO
Curso -Taller para el Diagnóstico Oportuno de Cáncer en menores de 18 años LEUCEMIA LINFOBLÁSTICA AGUDA Y LEUCEMIA MIELOBLÁSTICA AGUDA JUNIO 2009 LEUCEMIA LINFOBLÁSTICA AGUDA DR. TEODORO MUÑIZ RONQUILLO
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016
 Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
Sdme febril del lactante Dra. R.Garrido Adjunta Servicio de Urgencias Hospital Sant Joan de Deu Mayo 2016 EDAD 1-3 meses Etiologia de la febre: - Infección viral - IBPG - Deshidratación - Ambiental -
Medicina Personalizada. El Paradigma de las Leucemias
 Medicina Personalizada. El Paradigma de las Leucemias Miguel A. Sanz Departamento de Medicina Universidad de Valencia Hospital Universitari I Politècnic La Fe Valencia (octubre 2016) Medicina personalizada
Medicina Personalizada. El Paradigma de las Leucemias Miguel A. Sanz Departamento de Medicina Universidad de Valencia Hospital Universitari I Politècnic La Fe Valencia (octubre 2016) Medicina personalizada
DOCUMENTO DE INDICACIONES DE BÚSQUEDA DE DONANTES NO EMPARENTADOS. COMITÉ DE EXPERTOS DE TPH
 DOCUMENTO DE INDICACIONES DE BÚSQUEDA DE DONANTES NO EMPARENTADOS. COMITÉ DE EXPERTOS DE TPH SUBCOMISIÓN DE TRASPLANTE DE PROGENITORES HEMOPOYÉTICOS 4 de febrero de 2014 COMISIÓN DE TRASPLANTES 18 de marzo
DOCUMENTO DE INDICACIONES DE BÚSQUEDA DE DONANTES NO EMPARENTADOS. COMITÉ DE EXPERTOS DE TPH SUBCOMISIÓN DE TRASPLANTE DE PROGENITORES HEMOPOYÉTICOS 4 de febrero de 2014 COMISIÓN DE TRASPLANTES 18 de marzo
Ontogenia. R3AIC Dra. Patricia María O Farrill Romanillos México, D.F a 10 de Abril del 2012
 Ontogenia R3AIC Dra. Patricia María O Farrill Romanillos México, D.F a 10 de Abril del 2012 Definición Ontogenia (del griego οντος, ser, estar y génesiv: origen, generación). 1. f. Biol. Desarrollo del
Ontogenia R3AIC Dra. Patricia María O Farrill Romanillos México, D.F a 10 de Abril del 2012 Definición Ontogenia (del griego οντος, ser, estar y génesiv: origen, generación). 1. f. Biol. Desarrollo del
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp
 Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cuidado de la enfermera a pacientes con complicaciones de preeclampsia eclampsia, síndrome de Hellp Enf. María Guadalupe Vega Jefe de Piso Unidad de Terapia Intensiva Hospital General Las Américas, Ecatepec
Cáncer a la Sangre, Leucemia
 Cáncer a la Sangre, Leucemia La leucemia es un tipo de cáncer que afecta a la sangre, en particular a los glóbulos blancos que son las células de la sangre encargadas de combatir las infecciones. Este
Cáncer a la Sangre, Leucemia La leucemia es un tipo de cáncer que afecta a la sangre, en particular a los glóbulos blancos que son las células de la sangre encargadas de combatir las infecciones. Este
Dra Elsa Zotta
 Dra Elsa Zotta ezotta@ffyb.uba.ar Displasia Estos cambios pueden ser reversibles, y al desaparecer la causa inductora, el epitelio puede volver a la normalidad. 2 Displasia Una anormalidad en el aspecto
Dra Elsa Zotta ezotta@ffyb.uba.ar Displasia Estos cambios pueden ser reversibles, y al desaparecer la causa inductora, el epitelio puede volver a la normalidad. 2 Displasia Una anormalidad en el aspecto
Las alteraciones cromosómicas como mecanismo de activación oncogenética
 Las alteraciones cromosómicas como mecanismo de activación oncogenética Javier Benítez Dpto. Genética, Fundación Jiménez Díaz, Madrid. En los últimos años se han empezado a conocer las bases moleculares
Las alteraciones cromosómicas como mecanismo de activación oncogenética Javier Benítez Dpto. Genética, Fundación Jiménez Díaz, Madrid. En los últimos años se han empezado a conocer las bases moleculares
ENFERMEDAD RESIDUAL MINIMA EN HEMATOPATOLOGÍA
 XXV Congreso de la SEAP-SEC-SEPAF, Zaragoza, Mayo 2011 ENFERMEDAD RESIDUAL MINIMA EN HEMATOPATOLOGÍA Santiago Montes Moreno MD Departamento de Patología, HUMV Grupo de Linfomas y Unidad de Diagnóstico
XXV Congreso de la SEAP-SEC-SEPAF, Zaragoza, Mayo 2011 ENFERMEDAD RESIDUAL MINIMA EN HEMATOPATOLOGÍA Santiago Montes Moreno MD Departamento de Patología, HUMV Grupo de Linfomas y Unidad de Diagnóstico
Técnicas utilizadas en el estudio de las cromosomopatías y del cáncer. Aplicaciones clínicas.
 Técnicas utilizadas en el estudio de las cromosomopatías y del cáncer. Aplicaciones clínicas. El análisis cromosómico ha proporcionado un conocimiento básico de los cambios genéticos responsables de las
Técnicas utilizadas en el estudio de las cromosomopatías y del cáncer. Aplicaciones clínicas. El análisis cromosómico ha proporcionado un conocimiento básico de los cambios genéticos responsables de las
APLICACIONES DE LA CITOMETRIA DE FLUJO EN ONCOHEMATOLOGIA
 APLICACIONES DE LA CITOMETRIA DE FLUJO EN ONCOHEMATOLOGIA Bioquimica Esp.en Hematologia Susana Rubiolo Citometriade Flujo Estudia suspensiones celulares u otras particulas biologicas Analiza en forma rápida
APLICACIONES DE LA CITOMETRIA DE FLUJO EN ONCOHEMATOLOGIA Bioquimica Esp.en Hematologia Susana Rubiolo Citometriade Flujo Estudia suspensiones celulares u otras particulas biologicas Analiza en forma rápida
Informe técnico del proyecto. de diagnóstico genético de pacientes con. síndrome de Dravet y espectros asociados
 Informe técnico del proyecto de diagnóstico genético de pacientes con síndrome de Dravet y espectros asociados Introducción El objetivo principal de este proyecto es realizar un diagnóstico genético a
Informe técnico del proyecto de diagnóstico genético de pacientes con síndrome de Dravet y espectros asociados Introducción El objetivo principal de este proyecto es realizar un diagnóstico genético a
LEUCEMIAS AGUDAS CLASIFICACION, DIAGNOSTICO, TRATAMIENTO Y APORTACION DE LAS NUEVAS TECNICAS DIAGNOSTICAS
 LEUCEMIAS AGUDAS CLASIFICACION, DIAGNOSTICO, TRATAMIENTO Y APORTACION DE LAS NUEVAS TECNICAS DIAGNOSTICAS Carolina Martínez Laperche FIR 3 Año de Análisis Clínicos LEUCEMIAS AGUDAS EN LA INFANCIA NUEVAS
LEUCEMIAS AGUDAS CLASIFICACION, DIAGNOSTICO, TRATAMIENTO Y APORTACION DE LAS NUEVAS TECNICAS DIAGNOSTICAS Carolina Martínez Laperche FIR 3 Año de Análisis Clínicos LEUCEMIAS AGUDAS EN LA INFANCIA NUEVAS
Historia. Hibridación in situ Fluorescente
 Fluorescent in situ Hybridization Historia Hibridación in situ Desarrollada por Pardue & Gall (1969) -Muy pocas secuencias de DNA disponibles -Radioisótopos Alto entrenamiento Seguridad Tiempo Hibridación
Fluorescent in situ Hybridization Historia Hibridación in situ Desarrollada por Pardue & Gall (1969) -Muy pocas secuencias de DNA disponibles -Radioisótopos Alto entrenamiento Seguridad Tiempo Hibridación
Cuarto encuentro de Final de Residencia Societat Catalana d Hematologia i Hemoteràpia Marzo 2016
 Cuarto encuentro de Final de Residencia Societat Catalana d Hematologia i Hemoteràpia Marzo 2016 Dra Luz Muñoz Servicio de Laboratorio Corsorcio Universitario Parc Taulí, Sabadell SLPC-T Conjunto de enfermedades
Cuarto encuentro de Final de Residencia Societat Catalana d Hematologia i Hemoteràpia Marzo 2016 Dra Luz Muñoz Servicio de Laboratorio Corsorcio Universitario Parc Taulí, Sabadell SLPC-T Conjunto de enfermedades
EOSINOFILIA QUÉ HACER CUANDO HAY EOSINOFILIA >1500?
 EOSINOFILIA QUÉ HACER CUANDO HAY EOSINOFILIA >1500? 1 INDICE PROTOCOLO DE ESTUDIO Introducción a las neoplasias PDGFRA, PDGFRB Y FGFR1 Sospecha: NEOPLASIA MIELOIDE Y LINFOIDE CON EOSINOFILIA Y PDGFRA+
EOSINOFILIA QUÉ HACER CUANDO HAY EOSINOFILIA >1500? 1 INDICE PROTOCOLO DE ESTUDIO Introducción a las neoplasias PDGFRA, PDGFRB Y FGFR1 Sospecha: NEOPLASIA MIELOIDE Y LINFOIDE CON EOSINOFILIA Y PDGFRA+
ESTUDIO DE QUIMERISMO POST TRASPLANTE DE MÉDULA ÓSEA POR ANÁLISIS DE FRAGMENTOS
 ESTUDIO DE QUIMERISMO POST TRASPLANTE DE MÉDULA ÓSEA POR ANÁLISIS DE FRAGMENTOS Luis Sáenz Mateos R4 Análisis Clínicos- Hospital General Universitario de Ciudad Real Rotación Externa Hospital Morales Meseguer-Hospital
ESTUDIO DE QUIMERISMO POST TRASPLANTE DE MÉDULA ÓSEA POR ANÁLISIS DE FRAGMENTOS Luis Sáenz Mateos R4 Análisis Clínicos- Hospital General Universitario de Ciudad Real Rotación Externa Hospital Morales Meseguer-Hospital
JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA
 JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA COMPLICACIONES NEUROLOGICAS DE LA RADIOTERAPIA Dra Cristina Mara INTRODUCCION El uso terapéutico de la RT se inicia pocos años después del descubrimiento
JORNADA EDUCACION NEUROLOGICA CONTINUA NEURO-ONCOLOGIA COMPLICACIONES NEUROLOGICAS DE LA RADIOTERAPIA Dra Cristina Mara INTRODUCCION El uso terapéutico de la RT se inicia pocos años después del descubrimiento
INTRODUCCIÓN Linfoma Centroblástico
 INTRODUCCIÓN Los Linfomas No Hodgkin constituyen un grupo heterogéneo de neoplasias malignas linfoproliferativas con una biología y comportamiento clínico diferente. Se produjeron 55,000 casos nuevos de
INTRODUCCIÓN Los Linfomas No Hodgkin constituyen un grupo heterogéneo de neoplasias malignas linfoproliferativas con una biología y comportamiento clínico diferente. Se produjeron 55,000 casos nuevos de
MÓDULO BÁSICO 2015-2016
 TRASPLANTE DE PROGENITORES HEMATOPOYÉTICOS MÓDULO BÁSICO 2015-2016 Módulo 9 Tema 21: Papel del trasplante de progenitores hematopoyéticos en leucemias agudas. Guillermo Martín Sánchez Especialista en Hematología
TRASPLANTE DE PROGENITORES HEMATOPOYÉTICOS MÓDULO BÁSICO 2015-2016 Módulo 9 Tema 21: Papel del trasplante de progenitores hematopoyéticos en leucemias agudas. Guillermo Martín Sánchez Especialista en Hematología
Aplicación de la técnica FISH para el diagnóstico molecular de las enfermedades de origen genético. Dr. C. Luis A. Méndez Rosado Investigador Titular
 Aplicación de la técnica FISH para el diagnóstico molecular de las enfermedades de origen genético. Dr. C. Luis A. Méndez Rosado Investigador Titular Métodos inmunohistoquímicos Análisis Detecta cromosómico
Aplicación de la técnica FISH para el diagnóstico molecular de las enfermedades de origen genético. Dr. C. Luis A. Méndez Rosado Investigador Titular Métodos inmunohistoquímicos Análisis Detecta cromosómico
ENFERMEDADES HEREDITARIAS EN ANIMALES que son las enfermedades hereditarias?
 ENFERMEDADES HEREDITARIAS EN ANIMALES que son las enfermedades hereditarias? Las enfermedades hereditarias son aquellas que se transmiten mediante el proceso de la herencia, es decir de los progenitores
ENFERMEDADES HEREDITARIAS EN ANIMALES que son las enfermedades hereditarias? Las enfermedades hereditarias son aquellas que se transmiten mediante el proceso de la herencia, es decir de los progenitores
NEOPLASIAS HEMATOPOYETICAS
 NEOPLASIAS HEMATOPOYETICAS LINFOMA Distinguir de lesiones linfoides benignas Linfoma no Hodgkin Linfoma de Hodgkin MASTOCITOSIS SISTEMICA BIOPSIAS DE MEDULA OSEA Biopsias bilaterales (2 cm cada una) Fijación
NEOPLASIAS HEMATOPOYETICAS LINFOMA Distinguir de lesiones linfoides benignas Linfoma no Hodgkin Linfoma de Hodgkin MASTOCITOSIS SISTEMICA BIOPSIAS DE MEDULA OSEA Biopsias bilaterales (2 cm cada una) Fijación
LABORATORIO CLINICO Y BIOMEDICO
 Curso de TECNICO SUPERIOR EN LABORATORIO CLINICO Y BIOMEDICO TECNICO SUPERIOR EN LABORATORIO CLINICO Y BIOMEDICO Para qué te capacita Los estudios de Técnico Superior en Laboratorio Clínico y Biomédico
Curso de TECNICO SUPERIOR EN LABORATORIO CLINICO Y BIOMEDICO TECNICO SUPERIOR EN LABORATORIO CLINICO Y BIOMEDICO Para qué te capacita Los estudios de Técnico Superior en Laboratorio Clínico y Biomédico
Epidemiologic clinical features of patients with acute Leukemia Hematology Hospital Service
 Ana María Polo-Capuñay, Carlos Alberto León-Seminario, Jhonny David Yovera-Merino, Omar Barraza-Chavesta, Víctor Torres-Anaya RESUMEN: Material y Métodos: 00. Resultados: La leucemia aguda linfoide fue
Ana María Polo-Capuñay, Carlos Alberto León-Seminario, Jhonny David Yovera-Merino, Omar Barraza-Chavesta, Víctor Torres-Anaya RESUMEN: Material y Métodos: 00. Resultados: La leucemia aguda linfoide fue
RETINOPATIA LEUCEMICA
 RETINOPATIA LEUCEMICA Retinopatia Leucemica 1996, 27.600 casos leucemia USA. Sx oftalmologicos Dx. Enf. Sistemica. El ojo refleja el estado de la enf en el cuerpo Examen oftalmologico Extension Pronostico.
RETINOPATIA LEUCEMICA Retinopatia Leucemica 1996, 27.600 casos leucemia USA. Sx oftalmologicos Dx. Enf. Sistemica. El ojo refleja el estado de la enf en el cuerpo Examen oftalmologico Extension Pronostico.
SOCIEDAD VENEZOLANA DE HEMATOLOGIA
 HEMATOLOGÍA DEFINICIÓN DE LA ESPECIALIDAD Y CAMPO DE ACCIÓN Dra. Dalia Velásquez de Lara Jefa del servicio de Hematología y banco de Sangre Hospital Universitario de Caracas Vicepresidenta Junta Directiva
HEMATOLOGÍA DEFINICIÓN DE LA ESPECIALIDAD Y CAMPO DE ACCIÓN Dra. Dalia Velásquez de Lara Jefa del servicio de Hematología y banco de Sangre Hospital Universitario de Caracas Vicepresidenta Junta Directiva
LEUCEMIA AGUDA DE LINAJE MIXTO EN LACTANTE
 LEUCEMIA AGUDA DE LINAJE MIXTO EN LACTANTE Vigo, 12-13 Marzo de 2010 Judith Vázquez Álvarez MIR 3 HEMATOLOGÍA Y HEMOTERAPIA CASO CLÍNICO Lactante varón de 6 meses de edad con cuadro catarral de 2 meses
LEUCEMIA AGUDA DE LINAJE MIXTO EN LACTANTE Vigo, 12-13 Marzo de 2010 Judith Vázquez Álvarez MIR 3 HEMATOLOGÍA Y HEMOTERAPIA CASO CLÍNICO Lactante varón de 6 meses de edad con cuadro catarral de 2 meses
Dolor en Hipocondrio Izquierdo
 Dolor en Hipocondrio Izquierdo Mujer blanca de 60 años. Dolor en Hipocondrio Izquierdo de intensidad variable desde hace una semana. Sin irradiación y que aumenta con los movimientos y la inspiración profunda.
Dolor en Hipocondrio Izquierdo Mujer blanca de 60 años. Dolor en Hipocondrio Izquierdo de intensidad variable desde hace una semana. Sin irradiación y que aumenta con los movimientos y la inspiración profunda.
BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS. Sergio Serrano Hospital del Mar-UAB
 BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Sergio Serrano Hospital del Mar-UAB BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Extensión de la enfermedad Respuesta al tratamiento Diagnóstico BIOPSIA DE MEDULA OSEA
BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Sergio Serrano Hospital del Mar-UAB BIOPSIA DE MEDULA OSEA EN LOS LINFOMAS Extensión de la enfermedad Respuesta al tratamiento Diagnóstico BIOPSIA DE MEDULA OSEA
MANUALES DIVULGATIVOS ON LINE QUE ABORDAN EL TEMA DEL CÁNCER Y/O LA LEUCEMIA
 MANUALES DIVULGATIVOS ON LINE QUE ABORDAN EL TEMA DEL CÁNCER Y/O LA LEUCEMIA Hablemos de las enfermedades d hematológicas Editorial: Fundación Leucemia y Linfoma/ACV/ Laboratorios Esteve, 2005 http://www.leucemiaylinfoma.com/web_old/libromanual/in
MANUALES DIVULGATIVOS ON LINE QUE ABORDAN EL TEMA DEL CÁNCER Y/O LA LEUCEMIA Hablemos de las enfermedades d hematológicas Editorial: Fundación Leucemia y Linfoma/ACV/ Laboratorios Esteve, 2005 http://www.leucemiaylinfoma.com/web_old/libromanual/in
Leucemia Linfoblástica Aguda Infantil
 Leucemia Linfoblástica Aguda Infantil La leucemia es una neoplasia caracterizada por una proliferación no controlada de las células linfoides de la sangre y constituye la neoplasia maligna más común en
Leucemia Linfoblástica Aguda Infantil La leucemia es una neoplasia caracterizada por una proliferación no controlada de las células linfoides de la sangre y constituye la neoplasia maligna más común en
Descripción CLASES MAGISTRALES, TALLERES PRÁCTICOS DE CITOLOGÍA Y PRESENTACIÓN DE CASOS CLÍNICOS
 CURSO DE POSGRADO EN ONCOLOGÍA VETERINARIA De lo molecular a lo clínico Facultad de Ciencias Agropecuarias Universidad Católica de Córdoba Cupo MÍNIMO 10, MÁXIMO 30 ALUMNOS Descripción CLASES MAGISTRALES,
CURSO DE POSGRADO EN ONCOLOGÍA VETERINARIA De lo molecular a lo clínico Facultad de Ciencias Agropecuarias Universidad Católica de Córdoba Cupo MÍNIMO 10, MÁXIMO 30 ALUMNOS Descripción CLASES MAGISTRALES,
Unidad CRIS de Terapias Avanzadas para Cáncer Infantil en el Hospital La Paz
 Unidad CRIS de Terapias Avanzadas para Cáncer Infantil en el Hospital La Paz El cáncer infantil 1.400 casos nuevos por año de cáncer infantil en España 300 fallecimientos Supervivencia 70% Prevención es
Unidad CRIS de Terapias Avanzadas para Cáncer Infantil en el Hospital La Paz El cáncer infantil 1.400 casos nuevos por año de cáncer infantil en España 300 fallecimientos Supervivencia 70% Prevención es
Contenido. Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones...
 Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
Contenido Los autores... Prólogo a la tercera edición... Introducción. xix xxix xxxi Lista de figuras... Lista de tablas... Lista de convenciones... xxxv xlv xlix Primera parte Atención básica e inmediata...
DEFINICIÓN: PATOGÉNESIS: SÍNTOMAS Y DIAGNÓSTICO:
 1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
1 DEFINICIÓN: La infección en la columna vertebral se denomina espondilodiscitis infecciosa. Suelen tener un curso lento, y el diagnóstico suele ser difícil y tardío. Los gérmenes causales son generalmente
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-381 Hematología Clínica Programa de la asignatura: Total de Créditos: 3 Teórico: 2 Práctico: 2 Prerrequisitos:
Universidad Central Del Este U C E Facultad de Ciencias de la Salud Escuela de Medicina MED-381 Hematología Clínica Programa de la asignatura: Total de Créditos: 3 Teórico: 2 Práctico: 2 Prerrequisitos:
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO.
 INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
INFLAMACIÓN Y AUNTOINMUNIDAD PRUEBAS DE LABORATORIO. Tania López Ferro MIR MFyC 05/03/2014 CASO CLÍNICO Mujer de 65 años. No antecedentes de interés Frialdad distal de dedos Cambios de coloración en relación
Diagnóstico Genético Preimplantacional Indicaciones Actuales. Dr. Joaquín Moreno Valencia Febrero 2009
 Diagnóstico Genético Preimplantacional Indicaciones Actuales Dr. Joaquín Moreno Valencia Febrero 2009 DGP El diagnóstico Genético Preimplantacional(DGP) se presenta como una forma muy precoz de diagnóstico
Diagnóstico Genético Preimplantacional Indicaciones Actuales Dr. Joaquín Moreno Valencia Febrero 2009 DGP El diagnóstico Genético Preimplantacional(DGP) se presenta como una forma muy precoz de diagnóstico
Listado de pruebas 2015
 Listado de pruebas 2015 Hematooncología (FISH) Código Alteración / Estudio Cromos oma Gen Diagnóstico Técnica Entrega de Resultado Muestra 0101000005 t(1;19)(q23;p13) 1 TCF3/PBX1 Leucemia (LLA-B) 0101000008
Listado de pruebas 2015 Hematooncología (FISH) Código Alteración / Estudio Cromos oma Gen Diagnóstico Técnica Entrega de Resultado Muestra 0101000005 t(1;19)(q23;p13) 1 TCF3/PBX1 Leucemia (LLA-B) 0101000008
Dra. Verónica Parra Blanco, Dra. Yolanda Castro Álvarez, Dr. Fco. Javier Menárguez Palanca
 Dra. Verónica Parra Blanco, Dra. Yolanda Castro Álvarez, Dr. Fco. Javier Menárguez Palanca Antecedentes personales Varón de 85 años EPOC. HTA Mayo 2010: pancitopenia y macrocitosis sin rasgos displásicos
Dra. Verónica Parra Blanco, Dra. Yolanda Castro Álvarez, Dr. Fco. Javier Menárguez Palanca Antecedentes personales Varón de 85 años EPOC. HTA Mayo 2010: pancitopenia y macrocitosis sin rasgos displásicos
Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses.
 Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses. David Andina Martinez 1, Alberto García Salido 2, Mercedes De La Torre Espí
Expresión del marcador CD64 en monocitos de sangre periférica en el síndrome febril sin foco de niños menores de tres meses. David Andina Martinez 1, Alberto García Salido 2, Mercedes De La Torre Espí
UNIVERSIDAD MILITAR NUEVA GRANADA AUTORES: ERWING CASTILLO PEÑUELA ANA MARIA CASTELLANOS MEJÍA MARC EDY PIERRE
 UNIVERSIDAD MILITAR NUEVA GRANADA SOBREVIDA GLOBAL, SOBREVIDA LIBRE DE ENFERMEDAD Y RESPUESTA GLOBAL DE LOS PACIENTES MAYORES DE 14 AÑOS CON LEUCEMIA LINFOIDE AGUDA, EXPERIENCIA EN EL HOSPITAL MILITAR
UNIVERSIDAD MILITAR NUEVA GRANADA SOBREVIDA GLOBAL, SOBREVIDA LIBRE DE ENFERMEDAD Y RESPUESTA GLOBAL DE LOS PACIENTES MAYORES DE 14 AÑOS CON LEUCEMIA LINFOIDE AGUDA, EXPERIENCIA EN EL HOSPITAL MILITAR
Itziar Astigarraga/Mª Dolores Boyano Servicio de Pediatría. HU Cruces. UPV/EHU Departamento Biología Celular. UPV/EHU
 Estudio de las alteraciones inmunes en las histiocitosis y su aplicación en la búsqueda de biomarcadores para sepsis graves y nuevas terapias frente a leucemias Itziar Astigarraga/Mª Dolores Boyano Servicio
Estudio de las alteraciones inmunes en las histiocitosis y su aplicación en la búsqueda de biomarcadores para sepsis graves y nuevas terapias frente a leucemias Itziar Astigarraga/Mª Dolores Boyano Servicio
Reunión Territorial Asturiana de la SEAP (Tuña, 5-6 Octubre 2012)
 Reunión Territorial Asturiana de la SEAP (Tuña, 5-6 Octubre 2012) CASO CENTRO MÉDICO DE ASTURIAS Amalia Fernández 1. Andrés Ribas 1. Asunción Gómez 1. Faustino Pozo 2. Enrique Benito 3. Concepción Nicolás
Reunión Territorial Asturiana de la SEAP (Tuña, 5-6 Octubre 2012) CASO CENTRO MÉDICO DE ASTURIAS Amalia Fernández 1. Andrés Ribas 1. Asunción Gómez 1. Faustino Pozo 2. Enrique Benito 3. Concepción Nicolás
Avanzamos en el tratamiento del cáncer infantil AYÚDANOS A CRECER
 Avanzamos en el tratamiento del cáncer infantil AYÚDANOS A CRECER 2013 La Orden Hospitalaria de San Juan de Dios Solidarios aquí y en el mundo Presente en más de 50 países de los 5 continentes... La Obra
Avanzamos en el tratamiento del cáncer infantil AYÚDANOS A CRECER 2013 La Orden Hospitalaria de San Juan de Dios Solidarios aquí y en el mundo Presente en más de 50 países de los 5 continentes... La Obra
Seminario Taller de Citogenética y Discusión de Resultados 2012-2013 del Programa EEDDCARIO INAS Septiembre 19 de 2013
 PROGRAMA DE EVALUACIÓN EXTERNA DEL DESEMPEÑO PARA LABORATORIOS DE CITOGENÉTICA CLÍNICA - EEDDCARIO Seminario Taller de Citogenética y Discusión de Resultados 2012-2013 del Programa EEDDCARIO INAS Septiembre
PROGRAMA DE EVALUACIÓN EXTERNA DEL DESEMPEÑO PARA LABORATORIOS DE CITOGENÉTICA CLÍNICA - EEDDCARIO Seminario Taller de Citogenética y Discusión de Resultados 2012-2013 del Programa EEDDCARIO INAS Septiembre
PROTOCOLO CÁNCER EN MENORES DE 18 AÑOS. Dirección de Vigilancia y Análisis de Riesgo en Salud Pública
 PROTOCOLO CÁNCER EN MENORES DE 18 AÑOS Dirección de Vigilancia y Análisis de Riesgo en Salud Pública El cáncer infantil es poco frecuente entre las neoplasias malignas de la población. Tasa de incidencia
PROTOCOLO CÁNCER EN MENORES DE 18 AÑOS Dirección de Vigilancia y Análisis de Riesgo en Salud Pública El cáncer infantil es poco frecuente entre las neoplasias malignas de la población. Tasa de incidencia
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt
 Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Nadia Isabel Hornquist Hurtarte Química Bióloga Clínica de Enfermedades Infecciosas Hospital Roosevelt Fase aguda: Entre el 40% a 90% sintomáticos (similar mononucleosis) Fase crónica: asintomaticos El
Club de Linfomas Santiago de Compostela 3 octubre Augusto Alvarez Servicio de Anatomía Patológica CHUAC
 Club de Linfomas Santiago de Compostela 3 octubre 2011 Augusto Alvarez Servicio de Anatomía Patológica CHUAC VARÓN DE 22 AÑOS. CLINICA: PLACA ECZEMATOSA DISCOIDE DE 2 CMS DE DIAMETRO, EN BRAZO DERECHO
Club de Linfomas Santiago de Compostela 3 octubre 2011 Augusto Alvarez Servicio de Anatomía Patológica CHUAC VARÓN DE 22 AÑOS. CLINICA: PLACA ECZEMATOSA DISCOIDE DE 2 CMS DE DIAMETRO, EN BRAZO DERECHO
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I
 TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
TÉCNICO SUPERIOR UNIVERSITARIO EN TERAPIA FISICA EN COMPETENCIAS PROFESIONALES ASIGNATURA PATOLOGÍA I UNIDADES DE APRENDIZAJE 1. Competencias Integrar el tratamiento terapéutico, a través de la valoración
PROYECTO A FINANCIAR Nuevo ensayo clínico con inmunoterapia anti-gd2 para pacientes con neuroblastoma de alto riesgo
 PROYECTO A FINANCIAR Nuevo ensayo clínico con inmunoterapia anti-gd2 para pacientes con neuroblastoma de alto riesgo 1. La investigación en oncología infantil El cáncer del desarrollo, más conocido como
PROYECTO A FINANCIAR Nuevo ensayo clínico con inmunoterapia anti-gd2 para pacientes con neuroblastoma de alto riesgo 1. La investigación en oncología infantil El cáncer del desarrollo, más conocido como
Nombre de la asignatura: BIOLOGIA CELULAR Y MOLECULAR DEL CANCER. Miembros del equipo docente: Dr M Monzo Dr A Navarro Dra Carmen Muñoz, Dr.
 Facultat de Medicina PLA DOCENT DE L ASSIGNATURA DATOS GENERALES Nombre de la asignatura: BIOLOGIA CELULAR Y MOLECULAR DEL CANCER Código: 571848 Tipo: Optativa Impartición: Facultad de Medicina UB Departamentos
Facultat de Medicina PLA DOCENT DE L ASSIGNATURA DATOS GENERALES Nombre de la asignatura: BIOLOGIA CELULAR Y MOLECULAR DEL CANCER Código: 571848 Tipo: Optativa Impartición: Facultad de Medicina UB Departamentos
Leucemia. Dr. Rafael Hurtado Monroy
 1 Leucemia Dr. Rafael Hurtado Monroy Es un término que define a un grupo de enfermedades malignas de la sangre y el diagnóstico temprano es muy importante para que el paciente acuda con el especialista
1 Leucemia Dr. Rafael Hurtado Monroy Es un término que define a un grupo de enfermedades malignas de la sangre y el diagnóstico temprano es muy importante para que el paciente acuda con el especialista
UNIVERSIDAD AUTONOMA DE TAMAULIPAS
 R-RS-01-25-03 UNIVERSIDAD AUTONOMA DE TAMAULIPAS NOMBRE DE LA FACULTAD O UNIDAD ACADEMICA NOMBRE DEL PROGRAMA QUÍMICO FARMACÉUTICO BIÓLOGO NOMBRE DE LA ASIGNATURA HEMATOLOGIA CLINICA I PROGRAMA DE LA ASIGNATURA
R-RS-01-25-03 UNIVERSIDAD AUTONOMA DE TAMAULIPAS NOMBRE DE LA FACULTAD O UNIDAD ACADEMICA NOMBRE DEL PROGRAMA QUÍMICO FARMACÉUTICO BIÓLOGO NOMBRE DE LA ASIGNATURA HEMATOLOGIA CLINICA I PROGRAMA DE LA ASIGNATURA
PLANIFICACIÓN DE ASIGNATURA
 PLANIFICACIÓN DE ASIGNATURA I IDENTIFICACION GENERAL DE LA ASIGNATURA CARRERA BIOQUIMICA DEPARTAMENTO BIOLOGIA ASIGNATURA BIOLOGIA MOLECULAR II CÓDIGO 1681 PRERREQUISITOS Biología Molecular I CREDITOS
PLANIFICACIÓN DE ASIGNATURA I IDENTIFICACION GENERAL DE LA ASIGNATURA CARRERA BIOQUIMICA DEPARTAMENTO BIOLOGIA ASIGNATURA BIOLOGIA MOLECULAR II CÓDIGO 1681 PRERREQUISITOS Biología Molecular I CREDITOS
Tema 49.- Cáncer en la infancia
 Tema 49.- Cáncer en la infancia Introducción Etiología Pruebas diagnósticas Tratamiento: Cirugía, radioterapia, quimioterapia Diagnósticos enfermeros Actuación de enfermería Formas más frecuentes: leucemia,
Tema 49.- Cáncer en la infancia Introducción Etiología Pruebas diagnósticas Tratamiento: Cirugía, radioterapia, quimioterapia Diagnósticos enfermeros Actuación de enfermería Formas más frecuentes: leucemia,
FOSFATASA ALCALINA GRANULOCÍTICA
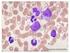 Citoquímica II 2016 LMC FOSFATASA ALCALINA GRANULOCÍTICA Hidroliza monoésteres del ácido fosfórico a ph alcalino (9,1-9,6) Marcadora de la granulación específica de los neutrófilos. Actividad asociada
Citoquímica II 2016 LMC FOSFATASA ALCALINA GRANULOCÍTICA Hidroliza monoésteres del ácido fosfórico a ph alcalino (9,1-9,6) Marcadora de la granulación específica de los neutrófilos. Actividad asociada
1. Qué es la hipertensión arterial?
 1. Qué es la hipertensión arterial? Es una elevación mantenida de la presión arterial (mal llamada tensión arterial ) cuyas cifras están permanentemente igual o por encima de 140 mmhg de presión sistólica
1. Qué es la hipertensión arterial? Es una elevación mantenida de la presión arterial (mal llamada tensión arterial ) cuyas cifras están permanentemente igual o por encima de 140 mmhg de presión sistólica
Es frecuente la infección crónica por el virus de hepatitis B (VHB)?
 HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
HEPATITIS B Qué es la hepatitis B y tipos? La hepatitis B es una enfermedad producida por la infección de un virus de tipo ADN, que infecta e inflama el hígado. Puede producir un cuadro agudo (hepatitis
Orientación diagnóstica de las anemias en Urgencias. Hematología Clínica Rotger 2016
 Orientación diagnóstica de las anemias en Urgencias Definición Disminución de la hemoglobina por debajo de los valores normales Definición La hemoglobina es el parámetro más correcto para valorar una anemia
Orientación diagnóstica de las anemias en Urgencias Definición Disminución de la hemoglobina por debajo de los valores normales Definición La hemoglobina es el parámetro más correcto para valorar una anemia
DISPRAXIA OCULOMOTORA COMO SIGNO PRECOZ DE DIAGNÓSTICO EN LA ATAXIA-TELANGIECTASIA
 DISPRAXIA OCULOMOTORA COMO SIGNO PRECOZ DE DIAGNÓSTICO EN LA ATAXIA-TELANGIECTASIA Eduardo García Soblechero Margarita Rodríguez Benjumea Adrián García Ron Mª Ángeles Delgado Rioja José Sierra Rodríguez
DISPRAXIA OCULOMOTORA COMO SIGNO PRECOZ DE DIAGNÓSTICO EN LA ATAXIA-TELANGIECTASIA Eduardo García Soblechero Margarita Rodríguez Benjumea Adrián García Ron Mª Ángeles Delgado Rioja José Sierra Rodríguez
CLOFARABINA. (Bioenvision)
 CLOFARABINA EVOLTRA? (Bioenvision) LEUCEMIA LINFOBLÁSTICA AGUDA La leucemia puede ser aguda, progresando rápidamente y con muchas células inmaduras neoplásicas, o crónica, que progresa lentamente con células
CLOFARABINA EVOLTRA? (Bioenvision) LEUCEMIA LINFOBLÁSTICA AGUDA La leucemia puede ser aguda, progresando rápidamente y con muchas células inmaduras neoplásicas, o crónica, que progresa lentamente con células
CÁNCER INFANTIL PILDORAS EPIDEMIOLOGICAS
 El cáncer infantil es mucho menos frecuente comparado con el cáncer en los adultos, en USA aproximadamente 1 de cada 285 será diagnosticado antes de los 20 años. Esta enfermedad es la segunda causa de
El cáncer infantil es mucho menos frecuente comparado con el cáncer en los adultos, en USA aproximadamente 1 de cada 285 será diagnosticado antes de los 20 años. Esta enfermedad es la segunda causa de
Leucemia Aguda Mieloblástica (LAM): Alteraciones moleculares con valor pronóstico.
 Laboratorio de Biología Molecular Leucemia Aguda Mieloblástica (LAM): Alteraciones moleculares con valor pronóstico. Victoria Elizondo Laboratorio de Técnicas Especializadas, AEPSM. Leucemia Aguda Mieloblástica
Laboratorio de Biología Molecular Leucemia Aguda Mieloblástica (LAM): Alteraciones moleculares con valor pronóstico. Victoria Elizondo Laboratorio de Técnicas Especializadas, AEPSM. Leucemia Aguda Mieloblástica
Universidad de Sonora Unidad Regional Centro División de Ciencias Biológicas y de la Salud Licenciatura en Medicina
 Universidad de Sonora Unidad Regional Centro División de Ciencias Biológicas y de la Salud Licenciatura en Medicina Datos de Identificación: Nombre de la Asignatura: Genética Unidad Didáctica: Curso-laboratorio
Universidad de Sonora Unidad Regional Centro División de Ciencias Biológicas y de la Salud Licenciatura en Medicina Datos de Identificación: Nombre de la Asignatura: Genética Unidad Didáctica: Curso-laboratorio
Instructivo para la derivación de material
 LABORATORIO ESPECIALIZADO DE HEMATOLOGÍA, ONCOLOGÍA Y GENÉTICA Instructivo para la derivación de material 1. Estudios de Anemia: Extendidos de sangre periférica con gota directa de la aguja (sin anticoagulante)
LABORATORIO ESPECIALIZADO DE HEMATOLOGÍA, ONCOLOGÍA Y GENÉTICA Instructivo para la derivación de material 1. Estudios de Anemia: Extendidos de sangre periférica con gota directa de la aguja (sin anticoagulante)
Horizonte Médico ISSN: X Universidad de San Martín de Porres Perú
 Horizonte Médico ISSN: -558X horizonte_medico@usmp.pe Universidad de San Martín de Porres Perú Polo-Capuñay, Ana María; León-Seminario, Carlos Alberto; Pérez-Villena, Joan Flaubert; Yovera- Merino, Jhonny
Horizonte Médico ISSN: -558X horizonte_medico@usmp.pe Universidad de San Martín de Porres Perú Polo-Capuñay, Ana María; León-Seminario, Carlos Alberto; Pérez-Villena, Joan Flaubert; Yovera- Merino, Jhonny
Tratamiento de la Leucemia Aguda Linfoblástica de Nuevo Diagnóstico (para niños mayores de 1 año y menores de 19 años)
 SEHOP/PETHEMA Tratamiento de la Leucemia Aguda Linfoblástica de Nuevo Diagnóstico (para niños mayores de 1 año y menores de 19 años) Recomendaciones terapéuticas LAL/SEHOP-PETHEMA 2013 Versión 2.0 (09.10.2014)
SEHOP/PETHEMA Tratamiento de la Leucemia Aguda Linfoblástica de Nuevo Diagnóstico (para niños mayores de 1 año y menores de 19 años) Recomendaciones terapéuticas LAL/SEHOP-PETHEMA 2013 Versión 2.0 (09.10.2014)
premium Test de Cribado Prenatal No Invasivo en sangre materna
 Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 18 y 13 Informa de las trisomías
Test de Cribado Prenatal No Invasivo en sangre materna Software de resultados BGI con marcado CE para la trisomía 21 Detecta las trisomías fetales de los cromosomas 21, 18 y 13 Informa de las trisomías
Leucemia Mielógena Aguda
 Leucemia Mielógena Aguda (LMA, leucemia mielógena aguda, leucemia mieloblástica aguda, leucemia granulocítica aguda, leucemia no linfoblástica aguda) por Krisha McCoy, MS English Version Definición La
Leucemia Mielógena Aguda (LMA, leucemia mielógena aguda, leucemia mieloblástica aguda, leucemia granulocítica aguda, leucemia no linfoblástica aguda) por Krisha McCoy, MS English Version Definición La
ARTRITIS IDIOPÁTICA JUVENIL AIJ
 1 ARTRITIS IDIOPÁTICA JUVENIL AIJ Guía del Paciente 2 Diseño de Portada: Marco Antonio Sánchez Torres Diseño y Maquetación de Interiores: Marco Antonio Sánchez Torres Dibujos Rehabilitación e Información
1 ARTRITIS IDIOPÁTICA JUVENIL AIJ Guía del Paciente 2 Diseño de Portada: Marco Antonio Sánchez Torres Diseño y Maquetación de Interiores: Marco Antonio Sánchez Torres Dibujos Rehabilitación e Información
35272&2/2/$/6+23 '$726,1,&,$/(6 Ì1',&('(5,(6*2. (enviar los Datos Iniciales antes del día +14) Número de paciente: Centro: Nombre del paciente:
 57&$6+ '$76,1,&,$(6 (enviar los Datos Iniciales antes del día +14) Número de paciente: Nombre del paciente: Código de Historia: Fecha de nacimiento: Edad: años Sexo: 1. Masculino. Femenino Fecha Diagnóstico:
57&$6+ '$76,1,&,$(6 (enviar los Datos Iniciales antes del día +14) Número de paciente: Nombre del paciente: Código de Historia: Fecha de nacimiento: Edad: años Sexo: 1. Masculino. Femenino Fecha Diagnóstico:
Insuficiencia de hierro...
 Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Insuficiencia de hierro... TFR Un diagnóstico eficaz de su Receptor Soluble de Transferrina. Qué es el Receptor Soluble de Transferrina (TFR)? Es una proteína de transmembrana presente en todas las células.
Nutrigenómica : Programación fetal. Dra. Laura E. Martínez de Villarreal Departamento de Genética Facultad de Medicina UANL
 Nutrigenómica : Programación fetal Dra. Laura E. Martínez de Villarreal Departamento de Genética Facultad de Medicina UANL Índice Factores que afectan el desarrollo fetal. Epigenética. Nutrigenómica. Hipótesis
Nutrigenómica : Programación fetal Dra. Laura E. Martínez de Villarreal Departamento de Genética Facultad de Medicina UANL Índice Factores que afectan el desarrollo fetal. Epigenética. Nutrigenómica. Hipótesis
Abordaje de Las Leucemias. Dr. Mauricio Villegas Fortuny. Internista - Hematólogo
 Abordaje de Las Leucemias Dr. Mauricio Villegas Fortuny. Internista - Hematólogo Agenda Primer Caso Clínico Epidemiología, historia, presentación inicial de las leucemias Segundo Caso Clínico Laboratorios
Abordaje de Las Leucemias Dr. Mauricio Villegas Fortuny. Internista - Hematólogo Agenda Primer Caso Clínico Epidemiología, historia, presentación inicial de las leucemias Segundo Caso Clínico Laboratorios
Diagnóstico microbiológico de las hepatitis virales. Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante
 Diagnóstico microbiológico de las hepatitis virales Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante Hepatitis A. Características generales Provoca enfermedad aguda en
Diagnóstico microbiológico de las hepatitis virales Juan Carlos Rodríguez S. Microbiología Hospital General Universitario de Alicante Hepatitis A. Características generales Provoca enfermedad aguda en
Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio. Dra. Maria Mercedes Morales Hospital Roberto del Rio
 Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio Dra. Maria Mercedes Morales Hospital Roberto del Rio Síndromes Hemorrágicos. Consulta frecuente Impacto en morbi-mortalidad Diagnóstico y
Enfermedades Hemorrágicas. Clínica y Diagnóstico de Laboratorio Dra. Maria Mercedes Morales Hospital Roberto del Rio Síndromes Hemorrágicos. Consulta frecuente Impacto en morbi-mortalidad Diagnóstico y
Universidad Central del Este UCE Facultad de Ciencias de la Salud Escuela de Medicina
 Universidad Central del Este UCE Facultad de Ciencias de la Salud Escuela de Medicina Programa de la asignatura: MED- 571 Reumatología Total de créditos: 2 Teóricos: 2 Prácticos: 0 Prerrequisitos: MED-431
Universidad Central del Este UCE Facultad de Ciencias de la Salud Escuela de Medicina Programa de la asignatura: MED- 571 Reumatología Total de créditos: 2 Teóricos: 2 Prácticos: 0 Prerrequisitos: MED-431
Neoplasias Hematológicas Leucemias y Linfomas
 Neoplasias Hematológicas Leucemias y Linfomas Dr Jose M. Ojeda F. Fac Medicina UDP CANCER Complejo conjunto de enfermedades Enfermedad multifactorial.ocurre en etapas Afecta a células somáticas de nuestro
Neoplasias Hematológicas Leucemias y Linfomas Dr Jose M. Ojeda F. Fac Medicina UDP CANCER Complejo conjunto de enfermedades Enfermedad multifactorial.ocurre en etapas Afecta a células somáticas de nuestro
Parámetros bioquímicos enzimáticos (ALT, AST, ALP, γ-gt, LDH) en niños con leucemia linfoblástica aguda antes del tratamiento antineoplásico
 Parámetros bioquímicos enzimáticos (ALT, AST, ALP, γ-gt, LDH) en niños con leucemia linfoblástica aguda antes del tratamiento antineoplásico 1 2 RESUMEN Objetivo: Material y Métodos: datos. valores normales,
Parámetros bioquímicos enzimáticos (ALT, AST, ALP, γ-gt, LDH) en niños con leucemia linfoblástica aguda antes del tratamiento antineoplásico 1 2 RESUMEN Objetivo: Material y Métodos: datos. valores normales,
Panel multi-gen para análisis de genes relacionados con Leucemia Mieloide Aguda (LMA) mediante Next Generation Sequencing
 Panel multi-gen para análisis de genes relacionados con Leucemia Mieloide Aguda (LMA) mediante Next Generation Sequencing Dra. Ana Martínez-Hortigüela Jornada de Innovación en el Sector Sanitario IDIS
Panel multi-gen para análisis de genes relacionados con Leucemia Mieloide Aguda (LMA) mediante Next Generation Sequencing Dra. Ana Martínez-Hortigüela Jornada de Innovación en el Sector Sanitario IDIS
Paciente con ANA positivos
 I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
I Reunión Enfermedades en Enf. Autoinmunes Sistémicas Sociedad Española de Medicina Interna Paciente con ANA positivos Dr. Lucio Pallarés Ferreres Hospital Universitario Son Dureta Palma. Mallorca Grupo
Página 1 de 7. Versión: Preliminar Versión 1.0. Título de la Guía:
 Versión: Preliminar Versión 1.0 1. Título de la Guía: Guía De Atención Integral (GAI) Para La Detección, Tratamiento Y Seguimiento De Leucemias Linfoide Y Mieloide Y Linfoma No Hodgkin En Población Mayor
Versión: Preliminar Versión 1.0 1. Título de la Guía: Guía De Atención Integral (GAI) Para La Detección, Tratamiento Y Seguimiento De Leucemias Linfoide Y Mieloide Y Linfoma No Hodgkin En Población Mayor
